Трихофития у человека реферат
Обновлено: 05.07.2024
Данным термином обозначается инфекционное заболевание волосистой части головы, кожи и ногтей, которое чаще всего поражает детей младшего и среднего возраста, однако может встречаться и у взрослых пациентов.
Формы трихофитии
Болезнь дифференцируется по степени клинических проявлений:
Трихофития: причины возникновения
Трихофития: симптомы заболевания
Трихофития волосистой части головы проявляется следующим образом:
- возникают небольшие очаги поражения (диаметром менее 2 см);
- они имеют красноватый цвет, четко очерченные границы; не склонны к слиянию;
- их поверхность может быть покрыта пузырьками, со временем превращающимися в корочки;
- ощущается небольшой зуд (однако он может и отсутствовать).
Если наблюдается хроническая форма трихофитии кожи головы, симптомы являются менее выраженными, наблюдается лишь несильное шелушение. Очаг поражения чаще всего расположен на затылке. При внимательном осмотре обнаруживаются черные точки обломанных волос.
При инфильтративно-нагноительной форме недуга наблюдается длительный инкубационный период (до 2 месяцев). Для данного вида заболевания характерно слияние очагов, появление гнойничков и корок, поражение волос. Кроме того, на поверхности очагов можно увидеть расширенные фолликулы, из которых при надавливании изливается гной.
Трихофития: лечение
Курс лечения подбирается специалистом в зависимости от формы заболевания и интенсивности его симптомов. Пациентам назначается наружная (а иногда также общая) противогрибковая терапия. Как правило, предпочтение отдается следующим препаратам:
- флуконазол;
- ламизил;
- тербинафин;
- кетоконазол;
- микроспор;
- итраконазол.
Эффективно регулярное сбривание или состригание волос в очаге поражения, а также механическая очистка кожи головы от корок и гноя. Кроме того, хорошие результаты дают примочки с раствором борной кислоты или хлоргексидина, со спиртовым раствором йода; серно-дегтярная мазь.
Пациентам показано частое мытье головы, использование фунгицидного мыла, тщательное соблюдение личной гигиены.
Сухая кожа головы и перхоть Частые проблемы, с которыми сталкиваются как женщины, так и мужчины, — сухая кожа головы и перхоть. Шелушение — неприятный симптом, который приносит физический и психологический дискомфорт. Белые чешуйки на одежде выглядят неэстетично, а назойливый зуд мешает привычной жизни. Шелушение бывает следствием грибковой или другой инфекции, тогда оно проявляется в виде перхоти. Также оно может вызываться возникающей по разным причинам сухостью кожи головы. Истончение волос
Такое заболевание, как контактный дерматит, развивается при непосредственном взаимодействии с раздражителем. Начинается воспалительный процесс, для лечения которого, в первую очередь, надо избегать контакта с возбудителем болезни.
Как правило на голове красная волчанка диагностируется, когда уже начинается алопеция. В связи с этим чем раньше вы обратитесь к специалисту, тем больше у вас будет шансов спасти свою шевелюру.
При появлении признаков акне кожи головы, не затягивайте с визитом к специалисту. Ведь от того, как скоро начнется лечение, зависит ход заболевания. Чем раньше будет оказана профессиональная помощь, тем легче будет терапия.
При внутренних нарушениях в организме или влиянии некоторых факторов извне может развиться аллергический дерматит кожи головы. Заболевание, которое требует профессионального лечения.
Обоснование клинического диагноза "поверхностная трихофития" на основании истории болезни, жалоб больного, данных осмотра и результатов лабораторных исследований. Составление дифференциального диагноза, плана и дневника лечения, этапного эпикриза.
| Рубрика | Медицина |
| Вид | история болезни |
| Язык | русский |
| Дата добавления | 09.05.2016 |
| Размер файла | 21,4 K |
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
Образование: неполное высшее
Семейное положение: не женат
Диагноз: поверхностный трихофития диагноз
Направившего учреждения: поверхностная трихофития гладкой кожи волосистой части головы
При поступлении: поверхностная трихофития гладкой кожи волосистой части головы
Клинический: поверхностная трихофития гладкой кожи волосистой части головы
Осложнения основного заболевания: -
Жалобы при поступлении:
Жалобы на высыпание правой височной волосистой части головы, выпадение волос. Зуд и жжение в ночное время.
Считает себя больным с 20 февраля 2015г. Связывает заболевание с появлением высыпаний на коже лица справа, после контакта с КРС, которое распространилось на волосистой части головы. Сразу обратился в поликлинику ЯРКВД, где выставлен диагноз аллергический дерматит и назначено лечение. Получил лечение: таб. Супрастин, мазь фторокорд, без эффекта. После дополнительных исследований поставили диагноз: поверхностная трихофития гладкой кожи волосистой части головы. Был госпитализирован 10.03.2015г. в ЯРКВД.
Родился 30.04.1996 в Намском районе селе Партизан в полной семье в которой 2 ребенка (первенец), рос и развивался не отставая от сверстников. Образование: неполное высшее.
Семейный анамнез: не женат
Трудовой анамнез: студент СВФУ ИФКиС 1 курс
Военная служба: не служил
Бытовой анамнез: живет в благоустроенной квартире.
Питание: регулярное (3 раза в день), домашнее, соблюдает диету.
Вредные привычки: Отрицает. Употребление наркотиков - отрицает.
Перенесенные заболевания: О перенесенных в детстве заболеваниях не помнит. Отмечает простудные заболевания 1 раз в год.
Операции: Травмы, ранения, контузии отрицает. Инфекционные заболевания, венерические болезни, туберкулез, желтуху отрицает. Гемотрансфузии отрицает.
Аллергологический анамнез: на киви
Наследственность: не отягощен.
Настоящее состояние (Status praesens)
Общее состояние больного: средней тяжести
Положение больного: активное
Телосложение: конституциональный тип (нормостенический), рост 168 см., масса тела 58 кг. Осанка прямая, походка обычная.
Температура тела. 36,5єС
Кожные покровы, ногти и видимые слизистые: Цвет бледно-розовый (телесный)
Высыпания: на правой височной области волосистой части головы с размером 8 см в длину, 5 см в ширину.
Сосудистые изменения: нет
Трофические изменения: нет
Наличие пальпируемых образований: нет
Влажность кожи умеренная, тургор кожи в норме. Оволосение по мужскому типу.
Ногти: форма обычная, цвет подногтевого ложа розовый, поперечная исчерченность, не ломкие
Видимые слизистые: цвет розовый, высыпаний на слизистых нет, влажность слизистых умеренная
Подкожно-жировая клетчатка: развитие нормальное, отеков нет
Безболезненно при пальпации подкожно-жировой клетчатки, крепитации нет
Лимфатические узлы: пальпация периферических лимфоузлов: подчелюстные, переднешейные, заднешейные, околоушные, затылочные, надключичные, подключичные, подмышечные, локтевые и подколенные не пальпируются
Зев: обычной окраски, без гиперемии, припухлости и налета
Миндалины: не увеличены, без гиперемии, припухлости и налета
Мышцы: степень развития удовлетворительная
Сила мышц нормальная. Безболезненна и без уплотнений при ощупывании.
Кости: форма костей в норме, без деформаций, безболезненны при ощупывании, поколачивании; состояние концевых фаланг пальцев рук и ног в норме
Суставы: конфигурация в норме, без припухлости, безболезненны при ощупывании, без гиперемии и местной температуры кожи над суставами. Движения в суставах: безболезненны, без хруста при движениях, объем активных и пассивных движений в суставах в норме.
Щитовидная железа: не визуализируется; не видна при глотании, внешнем осмотре; не выявляется при пальпации. Глазные симптомы отрицательные.
Система органов дыхания
Жалоб не предъявляет.
Нос: форма носа не измененная, дыхание через нос свободное.
Гортань: без деформации и припухлости в области гортани. Голос тихий.
Грудная клетка: форма грудной клетки: гиперстеническая. Выраженность над- и подключичных ямок (втянутые), ширина межреберных промежутков умеренная, эпигастральный угол тупой, положение лопаток и ключиц - умеренно выступают, переднезадний размер приближен к боковому, грудная клетка симметричная.
Искривления позвоночника: нет
Окружность грудной клетки - 89 см, экскурсия грудной клетки на вдохе и выдохе - 4 см.
Дыхание: Число дыхательных движений - 18. Тип дыхания смешанный. Симметричность дыхательных движений. Глубина дыхания - глубокое. Ритм дыхания - ритмичный. Соотношение вдоха и выдоха 1:2.
Безболезненна при пальпации, грудная клетка эластичная, голосовое дрожание на симметричных участках одинаковая.
Сравнительная перкуссия: характер перкуторного звука на симметричных участках грудной клетки (звук ясный легочный).
Верхняя граница легких: Справа Слева
Высота стояния верхушек спереди 2 см выше ключицы
Высота стояния верхушек сзади -
Ширина полей Кренига 5 см
Нижняя граница легких:
По окологрудинной линии 5 межреберье не определ.
По срединноключичной линии 6 ребро не определ.
По передней подмышечной линии 7 ребро 7 ребро
По средней подмышечной линии 8 ребро 8 ребро
По задней подмышечной линии 9 ребро 9 ребро
По лопаточной линии 10 ребро 10 ребро
По околопозвоночной линии остистый отросток 11 грудного позвонка
Дыхательная экскурсия нижнего края легких:
По срединноключичной линии 4 см -
По средней подмышечной линии 6 см 6 см
По лопаточной линии 4 см 4 см
Основные дыхательные шумы: характер основных дыхательных шумов на симметричных участках грудной клетки - везикулярное.
Побочные дыхательные шумы: нет
Бронхофония: бронхофония над симметричными участками грудной клетки одинаковая с обеих сторон.
Система органов кровообращения
Жалоб не предъявляет.
Осмотр шеи: Состояние вен и артерий шеи в норме.
Осмотр области сердца: выпячивание области сердца (Gibbus cordis) - нет. Видимые пульсации - нет.
Верхушечный толчок: локализация (5 межреберье на 1 см кнутри от левой срединноключичной линии), сила (ослабленный), площадь (ограниченный).
Сердечный толчок: не определяется
Эпигастральная пульсация: не определяется
Дрожание в области сердца (fremitus): не определяется
Пальпаторная болезненность и зоны гиперестезии не определяются.
Относительная тупость сердца:
Границы относительной тупости сердца:
правая - на 1 см кнаружи от правого края грудины
левая - на 1 см кнутри от левой срединноключичной линии
верхняя - на III ребре
Поперечник относительной тупости сердца (в см) - 11 см.
Ширина сосудистого пучка (в см) - 5 см.
Конфигурация сердца (нормальная).
Абсолютная тупость сердца:
Границы абсолютной тупости сердца:
правая - левый край грудины.
левая - на 1 см кнутри от границы относительной тупости сердца.
верхняя - на IV ребре.
Тоны: Ритм сердечных сокращений (ритмичные). Число сердечных сокращений за 1 минуту - 78.
Шум трения перикарда: нет
Артериальный пульс: артериальный пульс на лучевых артериях на обеих руках одинаковый, частота 78 уд/мин, ритмичный, полный, твердый, равномерный, форма пульса в норме.
Артериальное давление (АД): на правой 110/70 мм рт.ст. на левой 110/70 мм. рт. ст
Исследование артерий: при осмотре и пальпации височных, сонных, лучевых, подколенных артерий и артерий тыла стопы выраженность пульсации напряженная, эластичные, гладкие артериальные стенки, не извитые. Пульсация аорты в яремной ямке не определяется. При выслушивании сонных и бедренных артерий патологических изменений нет.
Исследование вен: при осмотре и пальпации шейных вен набухания, видимой пульсации нет. При выслушивании яремной вены патологических изменений нет.
Система органов пищеварения
Жалоб не предъявляет.
Полость рта: язык (окраска розовая, влажность умеренная, состояние сосочкового слоя в норме, без налетов, трещин и язв).
Состояние зубов в норме. Десны, мягкое и твердое небо (окраска розовая, без налетов, геморрагий и изъязвлений).
Живот: форма живота увеличенная за счет подкожно-жировой клетчатки, симметричная, участвует в акте дыхания.
Характер перкуторного звука - тимпанический. Наличие свободной или осумкованной жидкости в брюшной полости - нет.
Поверхностная ориентировочная пальпация: безболезненна, напряжения мышц брюшной стенки нет; расхождение прямых мышц живота и наличие грыжи белой линии, пупочной грыжи - нет; перитонеальные симптомы отрицательные. Симптом Менделя - отрицательный. Наличие поверхностно расположенных опухолевидных образований - нет.
Методическая глубокая скользящая пальпация по Образцову-Стражеско безболезненна
Печень и желчный пузырь
Жалоб не предъявляет.
Ограниченного выпячивания в области правого подреберья, ограничения этой области в дыхании нет.
Границы печени по Курлову: 9х8х7см
Поколачивание по правой реберной дуге: Наличие симптома Ортнера - нет
Печень: не пальпируется
Желчный пузырь: не пальпируется, безболезненна
Шума трения брюшины в области правого подреберья нет.
Жалоб не предъявляет.
Ограниченного выпячивания в области левого подреберья нет, ограничение этой области в дыхании нет.
Поперечник селезенки 4 см, длинник селезенки 6 см.
Шума трения брюшины в области левого подреберья нет.
Жалоб не предъявляет
Болезненности, увеличения и уплотнения поджелудочной железы - нет.
Система органов мочеотделения
Жалоб не предъявляет.
Лицо: без изменений
Поясничная область: без гиперемии кожи, припухлости, сглаживания контуров поясничной области
Надлобковая область: ограниченного выбухания в надлобковой области нет
Поясничная область: симптом Пастернацкого - отрицательный
Надлобковая область: характер перкуторного звука над лобком - притупленный
Почки: не пальпируются
Мочевой пузырь: не пальпируется, безболезненный
Болевые точки: нет
Система половых органов
Жалоб не предъявляет.
Нервная система и органы чувств
Состояние психики: Сознание ясное. Ориентируется в месте, времени и ситуации.
Интеллект: соответствует уровню развития.
Поведение больного в клинике спокойное, общительный, уравновешенный.
Устойчива в позе Ромберга. Симметричность мышц лица.
1. Общий анализ крови развернутый
2. Рентгеновское исследование обзорная - органы грудной клетки
5. Общий анализ мочи
6. Группа крови и резус фактор
7. Биохимический анализ крови общетерапевтический
8. Соскоб из высыпаний
Клинический диагноз и его обоснование
Направившего учреждения: поверхностная трихофития гладкой кожи волосистой части головы
При поступлении: поверхностная трихофития гладкой кожи волосистой части головы
Клинический: поверхностная трихофития гладкой кожи волосистой части головы
Осложнения основного заболевания: -
Диагноз поставлен на основании:
Жалобы при поступлении:
Жалобы на высыпание правой височной волосистой части головы, выпадение волос. Зуд и жжение в ночное время.
Считает себя больным с 20 февраля 2015г. Связывает заболевание с появлением высыпаний на правой стороне лица, после контакта с КРС, которое распространилось на волосистой части головы. Сразу обратился в поликлинику ЯРКВД, где поставили диагноз аллергический дерматит. Лечился по назначению врача дерматолога: таб. Супрастин, мазь фторокорд, эффекта не было. После дополнительных исследований поставили диагноз: поверхностная трихофития гладкой кожи волосистой части головы. Был госпитализирован в ЯРКВД.
Зоофильные грибы: Tr. Ectothrix megosporum
Антропофильные грибы: M.ferrugineum и M. Audonii
Зоофильные M. canis и M. folineum
Наследственная предрасположенность, нарушения иммунной, эндокринной, нервной систем.
Человек заражается при попадании на его кожу загрязненных возбудителем чешуек кожи волос, шерсти. Возможна передача возбудителя через головные уборы, постельные принадлежности, парикмахерские инструменты, предметы обихода.
Человек заражается при попадании на его кожу загрязненных возбудителем чешуек кожи волос, шерсти. Возможна передача возбудителя через головные уборы, постельные принадлежности, парикмахерские инструменты, предметы обихода.
Заболевание характеризуется вначале единичными, а позднее множественными очагами величиной 1-2 см, с неправильными очертаниями и нечеткими границами. Очаги поражения располагаются изолированно, без склонности к слиянию друг с другом; кожа в области очагов слегка отечная и покрасневшая, покрыта отрубевидными чешуйками серовато-белого цвета, наслоения которых могут придавать очагу белесоватый вид.
Продолжительность инкубационного периода 5-7 дней при зоонозной микроспории, 4 -- 6 недель -- при антропонозной.
На коже человека появляются округлые и овальные, четко очерченные пятна с отрубевидным шелушением. На волосистой части головы возникает очаг, в котором волосы обломаны на высоте 5 -- 6 мм, пеньки волос покрыты чехлом из спор гриба. Поражаются также брови и ресницы.
1. Гризеофульвин внутрь с чайной ложкой растительного масла 12,5 мг/кг/сут (взрослым; но не более 1 г/сут) или 18 мг/кг/сут (детям) в 3 приема ежедневно до первого отрицательного анализа на грибы, затем через день в течение 2 нед и 2 р/нед в течение следующих 2 нед.
2. Салициловая кислота 3%/сера 10%,мазь, местно вечером Йод, 2% спиртовая настойка, местно утром в течение 4--6 нед.
25.03.15 время 11:00
Состояние средней степени тяжести, жалоб не предъявляет, сон глубокий, аппетит умеренный, стул оформленный, регулярный, мочеиспускание свободное, безболезненное. Сознание ясное, положение активное, температура 36,5 С. Кожные покровы: высыпания на височной области волосистой части головы с размером 8см в длину и 5см в ширину, ногти и видимые слизистые телесного цвета. ЧСС 78 в мин, ЧДД 17 в мин, АД 110/70 мм рт ст, диурез 1500 мл. Дыхание самостоятельное, аускультативно везикулярное, без хрипов. Тоны сердца приглушены, ритмичные. Язык влажный, чистый. Живот мягкий, обычной формы, при пальпации безболезненный, перистальтика выслушивается.
26.03.15 время 11:00
Состояние средней степени тяжести, жалоб не предъявляет, сон глубокий, аппетит умеренный, стул оформленный, регулярный, мочеиспускание свободное, безболезненное. Сознание ясное, положение активное, температура 36,7 С. Кожные покровы: высыпания на височной области волосистой части головы с размером 9см в длину и 6см в ширину, видимые слизистые телесного цвета. ЧСС 80 в мин, ЧДД 17 в мин, АД 110/70 мм рт ст, диурез 1500 мл. Дыхание самостоятельное, аускультативно везикулярное, без хрипов. Тоны сердца приглушены, ритмичные. Язык влажный, чистый. Живот мягкий, обычной формы, при пальпации безболезненный, перистальтика выслушивается. Анализы без отрицательной динамики.
1. Ю.К. Скрипкин, А.А. Кубанова, В.Г. Акимов Кожные и венерические болезни. - М.: ГЭОТАР - Медиа, 2007. -544с.:ил.
2. Алексеева М.Н., Степанова Г.И., Слепцова С.С., Федосеева Л.Р. Правило введения клинической истории болезни инфекционного больного. - Якутск: Издат. ЯГУ., 2007. -20с.
Подобные документы
Обоснование клинического диагноза "инфекционный мононуклеоз" на основании истории болезни, жалоб больного, данных осмотра и результатов лабораторных исследований. Составление дифференциального диагноза, плана и дневника лечения, этапного эпикриза.
история болезни [32,7 K], добавлен 02.06.2011
Обоснование клинического диагноза "хронический калькулезный холецистит" на основании жалоб больного, истории болезни, наружного осмотра, результатов УЗИ-исследования и лабораторных анализов. Разработка плана и дневника лечения, составление эпикриза.
история болезни [29,6 K], добавлен 25.01.2011
На основании жалоб больного, данных неврологического статуса и лабораторных исследований обоснование и постановка клинического диагноза гепатоцеребральной дегенерации. Основные синдромы болезни. Патогенез и механизмы ее протекания, схема лечения.
история болезни [34,1 K], добавлен 16.04.2014
Обоснование клинического диагноза (острого лимфобластного лейкоза) на основании жалоб, анамнеза жизни и болезни, лабораторных данных, объективного исследования органов больного. Причины возникновения болезни. Этапы лечения, диспансеризация и реабилитация.
история болезни [40,0 K], добавлен 16.03.2015
Обоснование клинического диагноза - системной склеродермии на основании жалоб больного, данных анамнеза, лабораторных и инструментальных исследований, динамики патологических симптомов. Этиология и патогенез заболевания. Методы его лечения и профилактики.
история болезни [135,9 K], добавлен 03.05.2014
Синдромы заболевания "описторхоз" на основании клинико-анамнестических данных и жалоб больного, результаты проведенных лабораторных исследований, постановка клинического и дифференциального диагноза. Схема лечения, реабилитации, профилактики заболевания.
история болезни [26,7 K], добавлен 29.03.2010
На основании жалоб пациента, осмотра системы внутренних органов, данных лабораторных и инструментальных исследований постановка и обоснование клинического диагноза - стабильная стенокардия напряжения, постинфарктный кардиосклероз. Назначение лечения.
Грибковые поражения кожи или микозы ( mycoses : от греческого mykes – гриб, osis – болезнь) – это инфекционное заболевание кожи, вызываемые патогенными грибами.

В европейских странах заболеваемость населения микозами достигает 20-70% случаев, в России 40%. Большая часть грибковых заболеваний приходится на взрослых людей и поражает ногти и стопы.
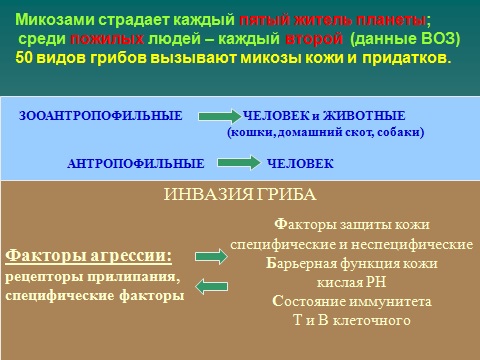
Зооантропофильные и антропофильные грибы, вызывающие микозы
В данной статье я расскажу вам о грибковых поражениях именно кожи и волосистой части головы.
Грибковые поражения кожи подразделяются на две группы:
1. Поверхностные: поражающие роговой слой кожи, волосы и ногти.
Candida в норме обитает в ротоглотке и желудочно-кишечном тракте. В большинстве случаев влажная среда способствует усилению роста Candida , что может привести к поверхностному инфицированию кожи. Но об этом грибе мы расскажем в другой статье.
Глубокие : в патологический процесс вовлекаются кожа и подкожные ткани. В эту группу заболеваний входят хромобластомикоз, мицетома, споротрихоз, базидиоболомикоз и лобомикоз и другие.
Микроспория у детей
Одним из частых поверхностных грибковых поражений грибом Микроспория детей и взрослых, а именно их волосистой части головы ( tinea capitis ) (синоним трихофитии - стригущий лишай, микроспория волосистой части головы, трихофития волосистой части головы), лица ( tinea facialis ) и туловища ( tinea corporis ) (микроспория гладкой кожи, трихофития гладкой кожи) являются грибы Microsporum и Trichophiton при этом поражается как кожа волосистой части головы, так и сами волосы с воспалением, с мягкими болезненными узелками, с обламыванием и потерей част волос.
Что касается поражения волосистой части головы то чаще это дети от 2 до 10 лет, у младенцев и взрослых это заболевание наблюдается редко. Мальчики болеют в 5 раз чаще.
Микроспория у детей: лечение
Микроспория – грибковое поражение кожи и волос, вызываемое микроспорумами. Антропонозная микроспория (микроспория у человека) в нашей стране очень редка; возбудители микроспории – антропофильные микроспорумы ( M . ferrudineum ) – поражают роговой слой эпидермиса и волосы, начинается микроспория волос; характеризуются высокой заразительностью; источник заражения больной человек; пути передачи – прямой и опосредованный (через головные уборы, щетки, расчески, одежду, игрушки и другие предметы).
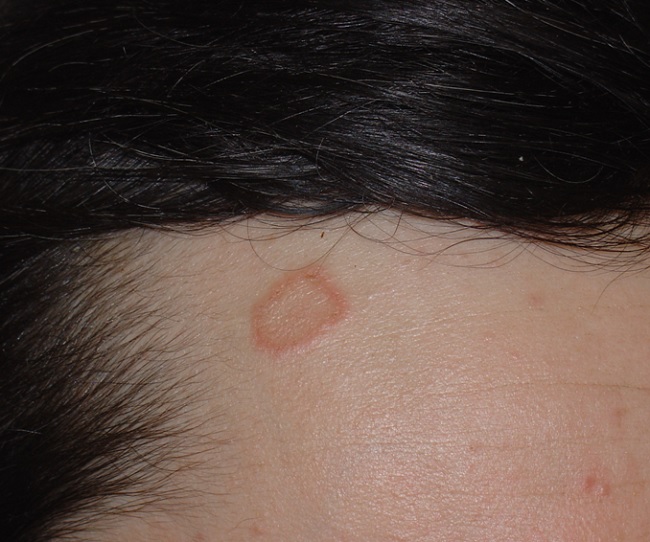
Зооантропонозная микроспория (передаются и от животных и от человека), которая является повсеместно распространенными в мире зоофильными грибами – частый микоз. Возбудители – зоофильные микроспорумы (в нашей стране M . canis ) – поражают роговой слой кожи и волосы, начинается микроспория кожи; по заразности уступают антропофильным; источники заражения – кошки, особенно котята (реже собаки, кролики, мыши, хомячки, морские свинки, еще реже у диких и домашних свиней, крыс, а также домашних птиц). Пути передачи – прямой (основной) и опосредованный (через предметы загрязненные волосами или чешуйками, содержащими поры гриба); относительно редко инфицирование происходит от больного человека.
Для лишая микроспории характерна сезонность. Пики выявляемости наблюдаются в мае-июне и в сентябре-ноябре.
Проявления антропонозной и зооантропонозной микроспории однотипны и сходны с поверхностной трихофитией, отличаются на волосистой части головы более четкими границами, округлыми очертаниями и иногда крупными размерами очагов поражения.
Грибковые поражения волосистой части головы
Через 2-7 дней после заражения на волосистой части головы появляются шелушащиеся зудящие очаги, сопровождающиеся выпадением волос. Волосы обламываются высоко – на 6-8 мм над уровнем кожи. Обломки пораженных волос покрыты беловато-серым чехлом (поры гриба). Без лечения микроспории очаги увеличиваются в размерах. Могут наблюдаться общие симптомы: шейная лимфаденопатия, недомогание и лихорадка. Кроме того может отмечаться системная аллергия на грибковые элементы.
При осмотре могут наблюдаться различные кожные проявления:
Эктотрикс – поражение стержня волоса снаружи. Серые очаги: обламывание волос; стержень волоса обламывается у поверхности волосистой части головы. Возбудителями трихофитии являются M . audouinii и М. Canis .
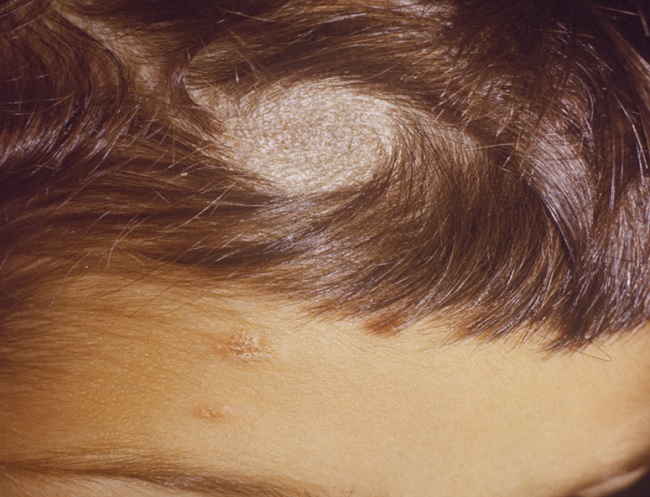
Трихофития у человека
Эндотрикс – патогенные грибы проникают внутрь волоса. Тогда возможно три варианта:
Черноточечная трихофития: обломанные волосы имеют вид черных точек, Возбудителями являются T . tonsurans и T . violaceum .
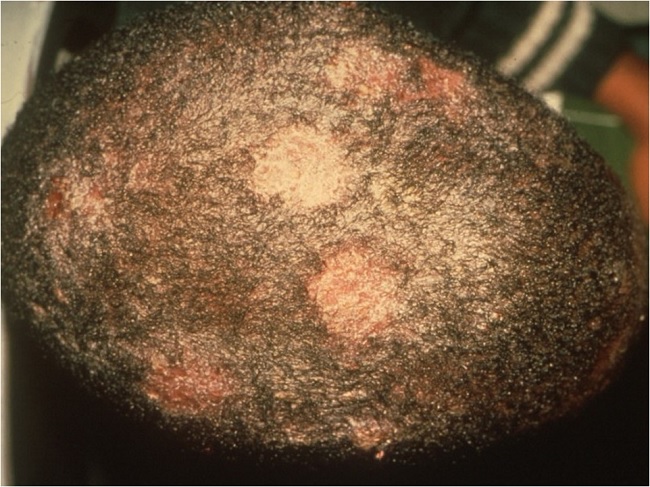
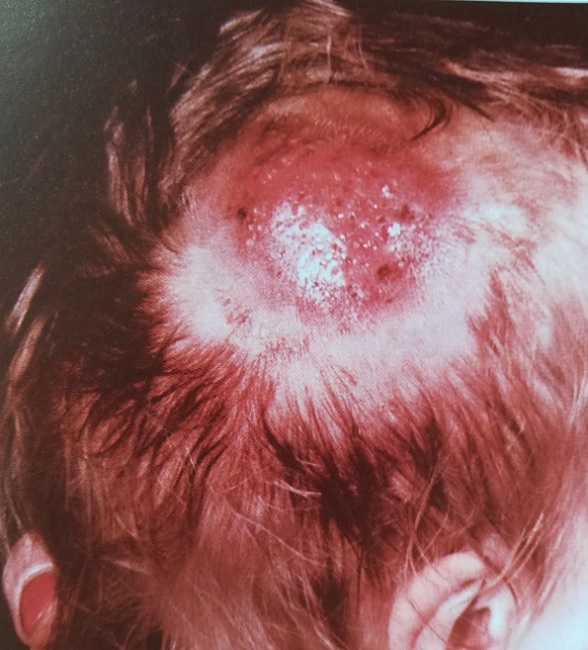
Керион : мягкие, гнойные, воспалительные, болезненные узелки, выделяющие гной. Волосы не обламываются, однако легко выпадают. При выздоровлении отмечается остаточное выпадение волос.
Фавус: представлен скутулой (желтоватыми корочками) на коже волосистой части головы. Возбудителями являются T . schoenleinii . Эндемическими районами являются Средний Восток и Южная Америка.
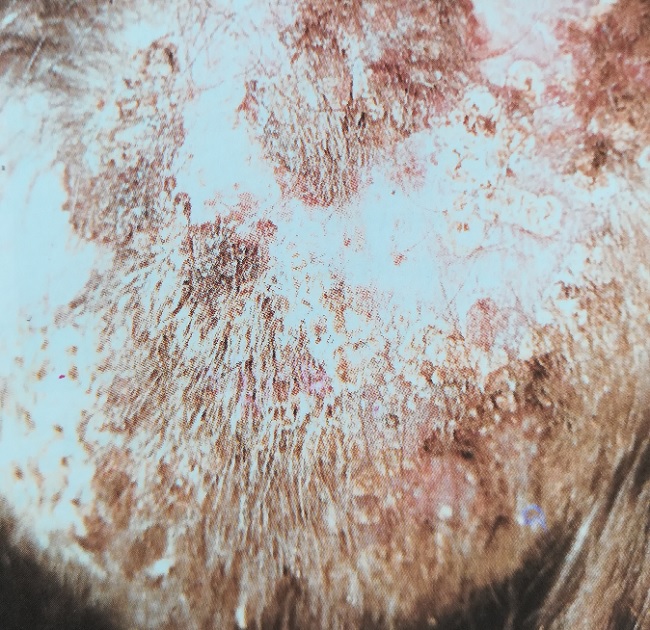
Трихофития волосистой части
На гладкой коже наблюдаются множественные
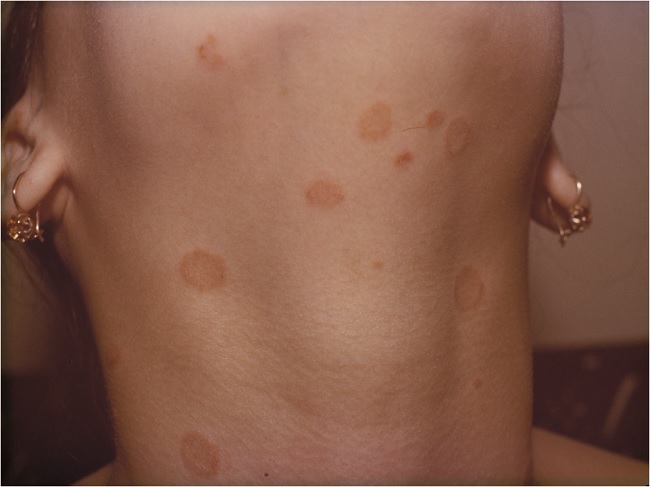
или единичные очаги поражения

Трихофития у ребенка
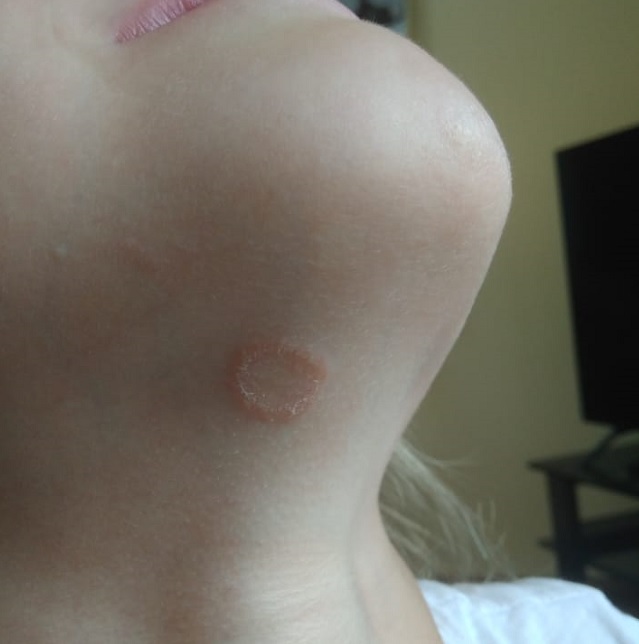
в виде резко очерченных правильных колец с запавшим бледно-желтым, часто шелушащимся центром и возвышающимся сочным периферическим валиком розовато-красного цвета, покрытым пузырьками, узелками и корочками. Почти постоянно вовлекаются в процесс пушковые волосы. Пятна склонны к центробежному слиянию и росту. Иногда отмечается небольшой зуд.
Грибковые поражения кожи лица очень часто можно спутать с себорейным дерматитом, контактным дерматитом,
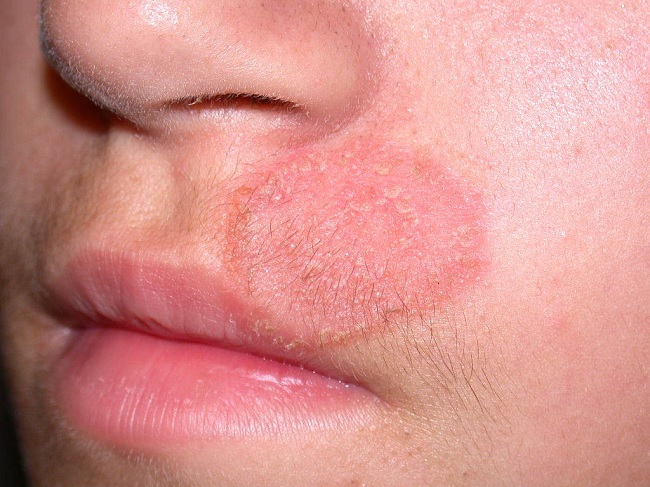
Трихофития у человека
пиодермиями вызванными бактериями и другими заболеваниями кожи.
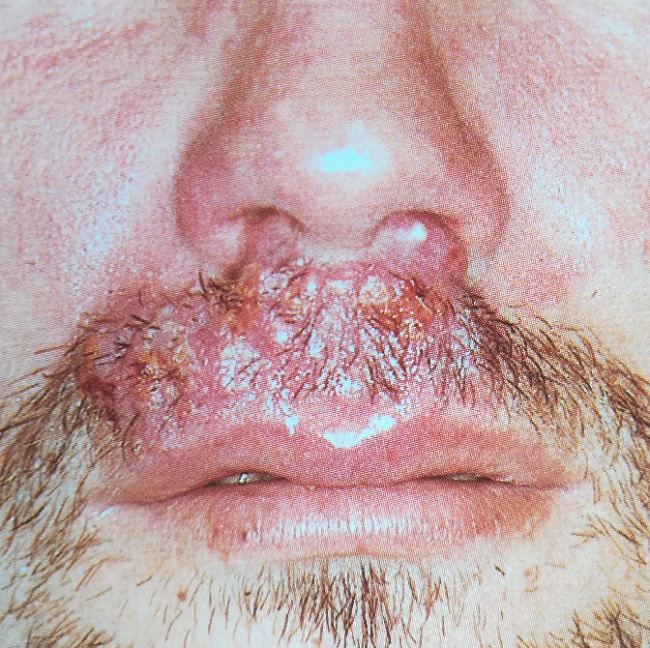
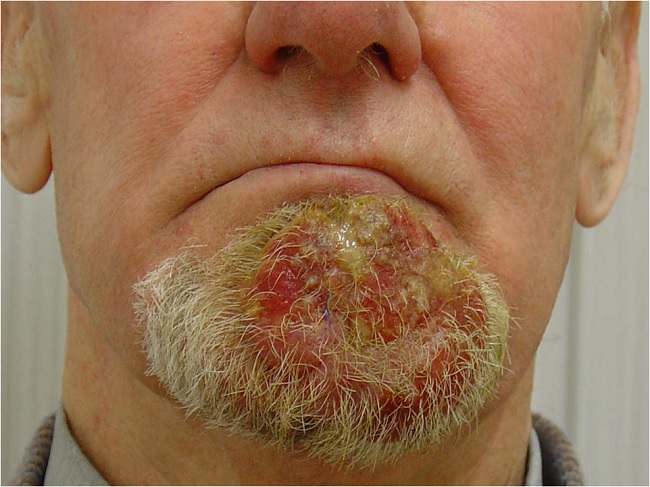
Одна из форм трихофитии
При инфильтративно-нагноительной трихофитии ее очаги в результате нарастающей инфильтрации превращаются в сочные бляшки и узлы. Присоединяющееся нагноение приводит к образованию на их поверхностях глубоких абцессов, при вскрытии которых из зияющих волосяных фолликулов выделяется жидкий гной. Возможны регионарные лимфадениты. В исходе – рубцевание.
Диагностика микроспории. Диагностика трихофитии.
Диагноз микроспории и трихофитии обычно не вызывает затруднений и основывается:
- на клиническом обследовании;
- микроскопических исследованиях на грибы (обнаружении грибов в волосах и чешуйках) (не менее 5 раз);
- возможно культуральное исследование для идентификации вида возбудителя;
- а также на зеленом свечении очагов в люминисцентной лампы Вуда (не обязательно).
Дополнительная диагностика при назначении системных антимикотических препаратов необходимо проведение:
- общего клинического анализа крови (1 раз в 10 дней);
- общего клинического анализа мочи (1 раз в 10 дней);
- биохимического исследования сыворотки крови (до начала лечения и через 3-4 недели (АЛТ, АСТ, билирубин общий, Гамма-ГТ, щелочная фосфатаза).
Результатом лечения должны стать отрицательные результаты микроскопического исследования на грибы.
Микроспория лечение. Трихофития лечение.
Лечение грибковой инфекции гладкой кожи и волосистой части головы – сложный, длительный, трудоемкий процесс, который должен выполняться только под наблюдением врача (а иногда, особенно у детей показано стационарное лечение).
Основные принципы противогрибковой терапии:
При грибковой инфекции гладкой кожи, менее 3 очагов поражения и без поражения пушковых волос применяют наружные антимикотические средства.
Показанием к назначению системных антимикотических средств являются:
- поражения волосистой части головы;
- многоочаговая грибковая инфекция, более 3 очагов поражения;
- поражение пушковых волос.
Лечение этих форм основано на сочетании системных и местных антимикотических препаратов.
Грибковые инфекции развиваются примерно у 40% населения земного шара, наиболее часто поражая кожу с ее придатками, и являются общей проблемой здравоохранения во всем мире. Распространенность кожных грибковых заболеваний достигает 20–25% населения мира, и на сегодняшний день заболеваемость микотическими инфекциями продолжает расти. Одной из серьезных микотических инфекций является зооантропофильная трихофития, возбудители которой способны глубоко проникать в кожные покровы (до дермального слоя) и вызывать выраженное воспаление деструктивного характера. В данном литературном обзоре представлены рассмотрение наиболее частых возбудителей зооантропонозной трихофитии у человека, их характеристика, клинические особенности развития заболевания и диагностические аспекты микотической инфекции. В последние годы многие исследователи отмечают рост атипичных форм зооантропонозной трихофитии. В частности, последняя может быть клинически схожа с проявлениями экземы, псориаза, себореи, дискоидной красной волчанки и других дерматозов, что обусловливает важность диагностического исследования. Изучение современных клинических особенностей и особенностей эпидемиологии зооантропонозной трихофитии является важной задачей современной дерматологии и микологии. Знание особенностей течения данной инфекции позволит улучшить диагностику, что, в свою очередь, позволит начать своевременную терапию с целью предупреждения осложненных, запущенных форм микоза с формированием косметических дефектов.

1. dos Santos MM, Amaral S, Harmen SP, Joseph HM, Fernandes JL, Counahan ML. The prevalence of common skin infections in four districts in Tomor-Leste: a cross sectional survey. BMC Infect Dis. 2010. V. 61. Р.10.
2. Карибаева А.Т. Современные особенности клиники, эпидемиологии, иммунных механизмов трихофитии, микроспории и усовершенствование терапии: автореф. дис. … канд. мед. наук. Алматы, 2010. 41 с.
4. Molina de Diego A. Clinical, diagnostic and therapeutic aspects of dermatophytosis. Enferm. Infecc. Microbiol. Clin. 2011. V. 29. Р. 33-39.
8. Nenoff P, Krüger C, Schulze I, Lietzberg B, Friedlein H, Ginter-Hanselmayer G. Dermatophyten‐Infektionen der Haut, Haare und Nägel bei Kindern – ein Update. Teil 1. Erreger und klinisches Bild. Kinder‐ und Jugendmedizin 2013. V. 13. Р. 262–269.
9. Скрипкина Ю.К. Бутова Ю.С. Иванова О.Л. Дерматовенерология: национальное руководство. М.: ГЭОТАР-Медиа; 2011, 1024 с.
10. Morrell J., Stratman E. Primary care and specialty care delays in diagnosing Trichophyton verrucosum infection related to cattle exposure. J. Agromedicine. 2011. V.16. Р. 244–250.
11. Seyfarth F, Roediger C, Gräser Y et al. Trichophyton verrucosum infection after needlestick injury with an attenuated live vaccine against cattle ringworm. Mycoses. 2011. V. 54. Р. 870‐876.
12. Elmaataoui A., Zeroual Z., Lyagoubi M., Aoufi S. Tinea capitis etiology in Ibn Sina Hospital in Rabat (Morocco). J. de Mycologie Medicale. 2012. V. 22, no. 3. Р. 261-264.
13. Айвазян А.А., Яковлев А.Б., Липова Е.В., Глазко И.И. Патоморфология микозов человека. Учебно-методическое пособие для врачей. М.: УНМЦ УД Президента РФ, 2013. С. 6-13.
14. de Hoog G.S., Chaturvedi V., Denning D.W., Dyer P.S., Frisvad J.C., Geiser D., Gräser Y., Guarro J., Haase G., Kyung-Joo Kwon-Chung, Meis J.F., Meyer W., Pitt J.I., Samson R.A., Taylor J.W., Tintelnot K., Vitale R.G., Walsh T.J., Lackner M. Name changes in medically important fungi and their implications for clinical practice. J. Clin. Microbiol. 2015. V. 53. Р. 1056–1062.
15. Sharma A., Chandra S., Sharma M. Difference in keratinase activity of dermatophytes at different environmental conditions is an attribute of adaptation to parasitism. Mycoses. 2012. Vol 55. no. 55. Р.410–415.
16. Ameen M. Epidemiology of superficial fungal infections. Clin. Dermatol. 2010. Vol 28. no. 28. Р.197-201.
17. Щелкунова О.А., Решетникова Т.Б. Современные клинико-эпидемиологические особенности микроспории и трихофитии // Сибирское медицинское обозрение. 2012. №1. С. 93-96.
18. Медведева Т.В., Леина Л.М., Чилина Г.А., Богомолова Т.С. Трихомикозы: история изучения, современные представления об эпидемиологии, этиологии, диагностике и лечении // Клиническая дерматология и венерология. 2011. №6. С. 4-9.
19. Topaloğlu Demir F, Karadag AS. Are dermatophytid reactions in patients with kerion celsi much more common than previously thought? A prospective study. Pediatr Dermatol. 2015. V. 32. no. 32. Р. 635–640.
20. Bennassar А., Grimalt R., Management of tinea capitis in childhood. Clin Cosmet Investig Dermatol. 2010. V. 3. no. 3. Р. 89–98.
21. Zhang M., Jiang L., Li F. et al. Simultaneous dermatophytosis and keratomycosis caused by Trichophyton interdigitale infection: a case report and literature review. BMC Infectious Diseases, 2019. no. 19. Р. 983.
23. Мурашкин Н. Н. Атипичные формы микроспории в детском возрасте // Пробл. мед. микологии. 2010. № 12. С.114-115.
24. Verrier J., Krähenbühl L., Bontems O., Fratti M., Salamin K., Monod M. Dermatophyte identification in skin and hair samples using a simple and reliable nested polymerase chain reaction assay. Br. J. Dermatol. 2013. no. 2. V. 168. Р. 295–301.
25. Deng S., Zhou Z., de Hoog G.S., Wang X., Abliz P., Sun J., Najafzadeh M.J., Pan W., Lei W., Zhu S., Hasimu H., Zhang P., Guo Y., Deng D., Liao W. Evaluation of two molecular techniques for rapid detection of the main dermatophytic agents of tinea capitis. Br. J. Dermatol. 2015. V.173. no. 6. Р. 1494–1500.
26. Schechtman R.C., Silva N.D.V., Quaresma M.V., Bernardes-Filho F., Bernardes-Filho F., Buçard A.M., Sodré C.T. Dermatoscopic findings as a complementary tool on the differential diagnosis of the etiological agent of tinea capitis. An. Bras. Dermatol. 2015. V. 90. no. 1. Р. 13–15.
27. Sandoval A.B., Ortiz J.A., Rodríguez J.M., Vargas A.G., Quintero D.G. Dermoscopic pattern in tinea capitis. Rev. Iberoam Micol. 2010. V. 27. no. 3. Р. 151–152.
28. Mapelli E.T., Gualandri L., Cerri A., Menni S. Comma hairs in tinea capitis: a useful dermatoscopic sign for diagnosis of tinea capitis. Pediatr Dermatol. 2012. V. 29. no. 2. Р. 223–224.
29. Hughes R., Chiaverini C., Bahadoran P., Lacour J.P. Corkscrew hair: a new dermoscopic sign for diagnosis of tinea capitis in black children. Arch Dermatol. 2011. V. 147. no. 3. Р. 355–356.
30. Vazquez-Lopez F., Palacios-Garcia L., Argenziano G. Dermoscopic corkscrew hairs dissolve after successful therapy of Trichophyton violaceum tinea capitis: a case report. Australas J. Dermatol. 2012. V. 53. no. 2. Р. 118–119.
31. Hernández-Bel P., Malvehy J., Crocker A., Sánchez-Carazo J.L., Febrer I., Alegre V. Comma hairs: a new dermoscopic marker for tinea capitis. Actas Dermosifiliogr. 2012. V. 103. no. 9. Р. 836–837.
32. Campos S., Brasileiro A., Galhardas C., Apetato M., Cabete J., Serrão V., Lencastre A. Follow-up of tinea capitis with trichoscopy: a prospective clinical study. J. Eur. Acad. Dermatol Venereol. 2017. V. 31. no.11. Р. 478–480.
33. Brasileiro A., Campos S., Cabete J., Galhardas C., Lencastre A., Serrão V. Trichoscopy as an additional tool for the differential diagnosis of tinea capitis: a prospective clinical study. Br. J. Dermatol. 2016. V. 175. no. 1. Р. 208–209.
Целью данного исследования явились анализ и систематизация литературных данных в виде обзора по вопросу клинических проявлений зооантропонозной трихофитии
Грибковые инфекции развиваются примерно у 40% населения земного шара, наиболее часто поражая кожу с ее придатками, и являются общей проблемой здравоохранения во всем мире. Распространенность кожных грибковых заболеваний достигает 20–25% населения мира, и на сегодняшний день заболеваемость микотическими инфекциями продолжает расти [1]. Почти каждый четвертый – носитель поверхностной (кожной) формы грибковой инфекции [2]. Около 10–20% от всех обращений к дерматовенерологу в амбулатории Российской Федерации (РФ) составляют обращения по поводу грибковых поражений кожи и слизистых [3]. Высокий уровень и рост заболеваемости микозов, очевидно, связаны с улучшением качества диагностики и увеличением числа больных с ослабленным иммунитетом и во многом обусловлены ростом распространенности эндогенных факторов развития данных инфекционных нозологий [1]. Несмотря на современные диагностические возможности, адекватный диагноз микотической инфекции, по данным литературы, удается поставить в 15–45% случаев [4]. Также, несомненно, на рост грибковых инфекций влияет широкое и бесконтрольное применение антибиотикотерапии среди населения [2].
Кожные грибковые инфекции главным образом обусловлены дерматофитами. В частности, такие возбудители, как Trychophyton, Microsporum и Epidermophyton, могут проникать в роговой слой кожных покровов и в придатки кожи (волосы и ногтевые пластинки) [5]. Эти инфекции, как правило, передаются непосредственно при контакте с инфицированными людьми или животными, а также (косвенно) – при воздействии загрязненной почвы и предметов обихода. Распространенность грибковой инфекции различается по социальному, географическому, экономическому статусу и жизненной среде пациентов [4].
Дерматомикозы можно разделить в зависимости от возбудителя на дерматофитные, дрожжевые и плесневые микотические инфекции [6]. В свою очередь, дерматофиты делятся на антропофильные, зоофильные и геофильные виды в зависимости от их первичного места обитания. Зоофильные дерматофиты заражают не только животных, но и людей, поэтому правильнее их называть зооантропофильными [6]. Для всех грибковых инфекций в настоящее время характерно доминирование зоофильных возбудителей над антропофильными, и на долю последних приходится не более 1% [7]. Зоофильные возбудители дерматофитий могут достаточно глубоко проникать в кожные покровы (до дермального слоя) и вызывать выраженное воспаление деструктивного характера. Среди таких дерматофитий особое место занимает зооантропофильная трихофития (ЗТ), так как это заболевание является природно-очаговым. Стоит отметить, что низкая заболеваемость ЗТ связана с недооценкой эпидемиологической ситуации в каждом конкретном регионе не только в РФ, но и во всем мире [6]. В начале XX в. данная дерматофития была широко распространена во многих странах. Позже распространение трихофитии эффективно контролировалось в странах Европы и Северной Америки после появления гризеофульвина и согласованных вмешательств в области общественного здравоохранения, в то время как во многих регионах Африки ЗТ оставалась эндемичной инфекцией. Однако за последние 10–20 лет эта ситуация изменилась с распространением возбудителей не только в странах Африки, но и в промышленно развитых странах Европы и Америки [8]. Уровень заболеваемости зооантропофильной трихофитией в РФ, по данным 2015 г., составил 1,9 случаев на 100 000 населения, с преимущественным заражением детей от 0 до 14 лет [9]. В этой статье мы рассмотрим наиболее частых возбудителей ЗТ у человека, их характеристику, клинические особенности развития заболевания и диагностические аспекты инфекции.
Из возбудителей зооантропонозной трихофитии чаще всего выделяют Tr. verrucosum и Tr. mentagrophytes var. gypseum, обусловливающие развитие микотической инфекции у животных и людей.
Имеется ряд опубликованных работ, в которых прослеживается четкая взаимосвязь между климатическими изменениями и уровнем заболеваемости ЗТ. К примеру, засуха в летнее время взаимосвязана с увеличением заболеваемости ЗТ в следующем за засухой году, очевидно, вследствие миграции мелких грызунов [12], которые являются источником заражения ЗТ, обусловленной Trichophyton mentagrophytes var. gypseum. Этот возбудитель является одним из самых распространенных грибковых агентов во всем мире, который также вызывает у человека и животных ЗТ [13]. Это один из самых частых возбудителей ЗТ и является классическим случаем природно-очаговой инфекции. Многие эпидемиологические исследования показали, что Tr. mentagrophytes var. gypseum распространен во всем мире и является одним из наиболее частых и распространенных возбудителей грибковых заболеваний кожи [13, 14]. Грызуны (мыши-полевки, крысы, хорьки и др.) служат самыми частыми источниками заражения зооантропонозной трихофитией, обусловленной Tr. mentagrophytes var. gypseum. Однако некоторые животные (кролики, лисы, норки, кошки и собаки) являются естественными хозяевами (резервуарами) Tr. mentagrophytes [14].
Хотя различные факторы, связанные с потенциальным хозяином, создают условия для развития ЗТ, факторы вирулентности самого возбудителя также должны присутствовать для возникновения этой инфекции на гладкой коже или волосистой части головы. Доказано, что необходимой структурой для пролиферации дерматофитов в роговом слое эпидермиса является твердый цитокератин, обнаруженный в коже и волосах у больных зооантропонозной трихофитией [15]. Дерматофиты разрушают эти сложные белки с помощью фермента кератиназы. Высокий уровень ферментативной активности возбудителей ЗТ при нормальной температуре тела и уровне рН кожи предположительно отвечает за адаптацию определенных дерматофитов к поверхности кожи человека [15].
Менее выражены инфильтрация, пустулизация и воспалительная реакция при поражении гладкой кожи при ЗТ. В данном случае формируются инфильтрированные очаги в виде бляшек, четко отграниченных от здоровой кожи. На поверхности инфильтрата обнаруживается мелкопластинчатое шелушение с единичными участками серозно-гнойных корочек. Эти очаги при типичном развитии микотического заболевания имеют размеры от 2 до 5 см в диаметре и округлые формы.
В последние годы многие исследователи отмечают рост атипичных форм зооантропонозной трихофитии [22, 23]. Зооантропонозная трихофития может быть клинически схожа с проявлениями экземы, псориаза, себореи, дискоидной красной волчанки и других дерматозов.
При диагностике дерматовенерологом, кроме объективного осмотра, для постановки диагноза зооантропофильной трихофитии используются дополнительные лабораторные методы (микроскопическое исследование и культуральный метод исследования), позволяющие выделять идентификацию возбудителя до двух недель. Однако внедрение молекулярных методов исследования с использованием различных форм полимеразной цепной реакции (ПЦР), возможно, приведет к разработке более быстрых и точных скрининговых способов идентификации возбудителя зооантропонозной трихофитии [24]. В недавнем исследовании, например, было проведено сравнение двух различных молекулярных методов – мультиплексного лигирования, зависящего от лигирования (MLPA), и репликации по типу катящегося кольца (rolling circle amplification) – для быстрого обнаружения микотической инфекции волосистой части головы с большой скоростью и точностью определения [25].
До недавнего времени средством лабораторной диагностики при зоофильной трихофитии было комбинированное использование прямой микроскопии, а также культурального метода диагностики, причем окончательный отчет мог быть получен до 2 недель после взятия образца. Образцы возбудителей для микроскопии и культурального посева берутся путем поскабливания очага поражения. Этот способ до сих пор практикуется в большинстве лабораторий и является основным, а часто и единственным методом диагностики ЗТ [24].
Исходя из вышеприведенных сведений можно понять, что проблема распространения зооантропофильной трихофитии остается актуальной в настоящее время не только в медицинском, но и в социальном плане. Соответственно, изучение современных клинических особенностей и особенностей эпидемиологии ЗТ является важной задачей современной дерматологии и микологии. Знание особенностей течения данной инфекции позволит улучшить диагностику, что, в свою очередь, даст возможность начать своевременную терапию с целью предупреждения осложненных, запущенных форм микоза с формированием косметических дефектов.
Читайте также:

