Реферат на тему радикулит
Обновлено: 02.07.2024
Боль в спине и, особенно, в пояснице – хорошо знакомое многим состояние. Одно из заболеваний, которое становится ее причиной – радикулит. Он есть практически у каждого человека старше 55-60 лет, у 10% людей в возрасте до 50 лет, а может встречаться и раньше.
Радикулит и его симптомы
Радикулит (или радикулопатия) – вторичная патология, возникающая из-за ущемления, травмы или воспаления нервных корешков спинного мозга.
Радикулит возникает не только в пояснице (как часто считается), а в разных отделах позвоночника.
Различают острый и хронический радикулит. При остром радикулите боль сильная, возникает резко и значительно усложняет движения человека. В хронической форме (в которую часто переходит острый приступ радикулита) боль умеренная, вынуждает пациента двигаться осторожно, чтобы не ухудшить состояние.
Основные симптомы радикулита:
Наиболее часто радикулит возникает и постоянно рецидивирует в поясничном отделе позвоночника – именно эта область испытывает большие нагрузки.
При радикулите может быть несколько видов боли:
Причины радикулита
Есть несколько патологий позвоночника, которые приводят к появлению радикулита:
- Дегенеративно-дистрофические изменения – остеохондроз, остеопороз и другие.
- Патологии развития костно-мышечного аппарата.
- Нарушения осанки, искривления позвоночника.
- Инфекционные поражения позвоночника – туберкулез и другие.
- Травмы спины, позвонков, спинномозгового канала и мягких тканей – растяжения мышц и связок, переломы позвонков.
- Возрастные перемены в позвоночнике и его структурах.
- Деформирующий спондилез.
- Опухоли позвоночника или соседних органов, которые сдавливают позвоночник.
- Избыточный вес.
Факторы, которые способствуют появлению радикулита:
- Малоподвижный образ жизни – приводит к ослаблению мышц спины и увеличению нагрузки на позвоночник, а также к недостаточному питанию костной и хрящевой ткани.
- Переохлаждение.
- Большие физические нагрузки или их неправильное распределение – подъемы тяжестей без подготовки, переутомление, работа с однотипными движениями или долгим нахождением в одной позе.
- Нарушения обмена веществ или всасывания кишечника, дефицит или ухудшение усвояемости витаминов и минералов, что ведет к дистрофии костной ткани.
- Нарушения питьевого режима длительное время.
- Вредные привычки.
Диагностика
Диагностикой радикулита занимается врач-невролог. Он тщательно анализирует жалобы пациента, проводит пальпацию тела по ходу нервных стволов и ряд неврологических тестов. Характерный симптом – симптом Ласега (обострение боли при подъеме ноги лежа) и другие.
Чтобы определить причину радикулита, уточнить место возникновения, отличить его от других заболеваний со схожими симптомами, назначаются:
- Рентгенография – для оценки деформации позвоночных структур.
- ЭКГ – чтобы исключить сердечно-сосудистые патологии.
- Электромиография – оценка прохождения нервных импульсов. – оценка мягких и твердых структур позвоночника, степени защемления нерва.
- КТ – обследование отдела позвоночника.
- Анализы крови и мочи.
Перечень обследований назначается индивидуально для каждого пациента.
Лечение
Современная медицина применяет комплексный подход к лечению радикулита. Назначаются:
- Медикаментозные средства – миорелаксанты, противоотечные и нестероидные противовоспалительные препараты для снятия спазма в мышцах, отека, боли, витамины группы В и другие лекарства.
- Немедикаментозные средства – физиотерапевтические методы: ультразвуковая терапия, электрофорез, лечебный массаж, ЛФК, иглорефлексотерапия и другие процедуры.
При остром приступе первые пару дней рекомендован постельный режим, в дальнейшем пациенту желательно носить корсет или особый пояс, поддерживающий спину. Важно укрепление мышц спины лечебной гимнастикой. Есть упражнения, которые можно делать даже при обострении радикулита.
Лечить самостоятельно может быть опасно – привычное многим прогревание поясницы может только ухудшить боли в спине, если их причина не радикулит, а другие заболевания, при которых тепло противопоказано.
Оптимальную программу действий составит врач-невролог. Записаться на консультацию можно по телефону: 8 (495) 126-14-75.
Что такое радикулит (радикулопатия)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Тихонов И. В., невролога со стажем в 14 лет.
Над статьей доктора Тихонов И. В. работали литературный редактор Вера Васина , научный редактор Роман Люкманов и шеф-редактор Маргарита Тихонова

Определение болезни. Причины заболевания
Радикулит — это термин, в переводе с латинского языка обозначающий воспаление нервного корешка. Такое название невропатологи более 100 лет назад использовали для описания болевого синдрома в шее, спине и конечностях, считая, что причиной радикулита является воспалительный процесс.
Однако благодаря развитию медицинской науки и диагностических возможностей в последующие годы было установлено, что воспалительной реакции в своём истинном значении в нервных корешках при большинстве подобных болевых синдромах не происходит. Редкое исключение составляют случаи, когда инфекционный процесс в суставе и окружающих мягких тканях распространяется на проходящее вблизи нервное волокно (частота встречаемости менее 0,01% среди всех болевых синдромов).
Факторы риска
Болевые синдромы возникают в связи с раздражением спиномозговых корешков не только путём воспаления, но и по причине их повреждения или сдавления. Это может возникать при спондилоартрозе, спондилолистезе, остеопорозе, опухоли позвоночника и спинного мозга, компрессионном переломе позвонка и поперечных отростков, значительной межпозвонковой грыже. А также при инфекционных заболеваниях (остеомиелит, туберкулёз, сифилис).
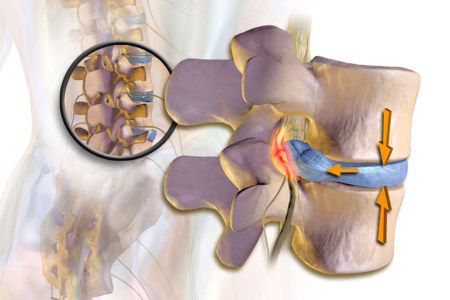
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы радикулита
Симптомы радикулопатии зависят от степени и вида поражения нервного корешка.
Признаки радикулита
В случае, когда возникает нарушение в двигательных волокнах корешка, симптомом будет снижение (парез) или полное отсутствие (плегия) двигательной функции в мышечной группе, которая связана с центральной нервной системой с помощью данного нервного волокна.
При поражении чувствительных волокон корешка симптомами будут снижение или отсутствие различных видов чувствительности (тактильной, температурной, вибрационной и др.) — гипо- или анестезия.
Соответственно, если повреждены двигательные и чувствительные волокна, симптомами радикулопатии будут снижение силы и чувствительности в соответствующем анатомическом участке.
Также к возможным симптомам радикулита относится снижение или отсутствие рефлекса (гипо- или арефлексия), участие в котором принимает поражённый нервный корешок.
Следует отметить, что симптомы боли не являются истинными симптомами радикулопатии, однако зачастую могут быть сопутствующими симптомами другого заболевания, одновременно присутствующего при радикулопатии. Локализоваться болевые ощущения могут в шее, спине, конечностях, в зависимости от поражённого участка.
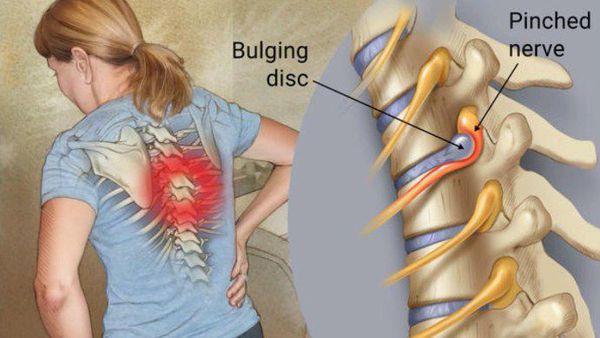
Достаточно редко могут возникать различные вегетативные симптомы (чрезмерное потоотделение, бледность или покраснение). [5] [8] [10]
Симптомы корешкового синдрома шейного отдела
- боль;
- нарушение чувствительности (онемение, ползание "мурашек");
- снижение мышечной силы в области шеи и руки с одной стороны при одностороннем поражении; при двустороннем — симптоматика будет соответствующей.
Симптомы корешкового синдрома грудного отдела
- боль;
- нарушение чувствительности "опоясывающего" типа справа или слева от позвоночника; в зависимости от конкретного корешка оно может возникать в области от подмышек и верхних краёв лопаток до поясницы и пупка.
Симптомы корешкового синдрома поясничного отдела
- слабость;
- чувствительные нарушения в мышцах ног с характерной "простреливающей" болью, распространяющейся в ягодицу и/или бедро с одной стороны.
Патогенез радикулита
Основной механизм возникновения радикулопатии — механическое сдавление нервного корешка. Это может возникать в результате травм, а также в связи с воздействием вертебральных (позвоночных) структур при выраженном спондилоартрозе, спондилолистезе, остеопорозе, опухоли позвоночника и спинного мозга, компрессионном переломе позвонка и поперечных отростков, значительной межпозвонковой грыже. Частой локализацией поражения в этих случаях является экстрадуральный отдел нервного корешка. [8]
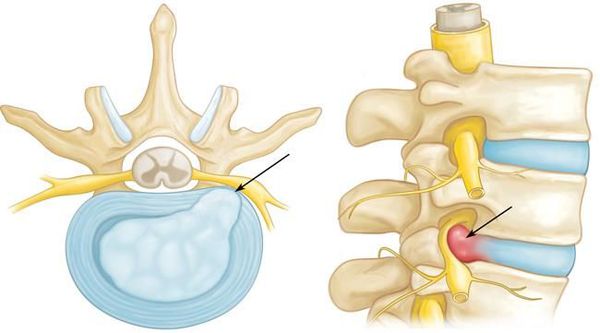
При инфекционных заболеваниях (остеомиелит, туберкулёз, сифилис) чаще страдают интрадуральные участки корешков (менингорадикулиты). [10]
Если диск патологически изменён, то в любой момент движения может возникнуть сжатие нервного корешка. Для того, чтобы устранить сдавление, в повреждённом участке организма включаются компенсаторные механизмы: окружающие ткани отекают, фиксируются мышечные волокна. Происходящая иммобилизация сдавленного нервного корешка с возникающим болевым симптомом не позволяет больному двигаться с прежней интенсивностью, снижая нагрузку на травмированный участок позвоночника.
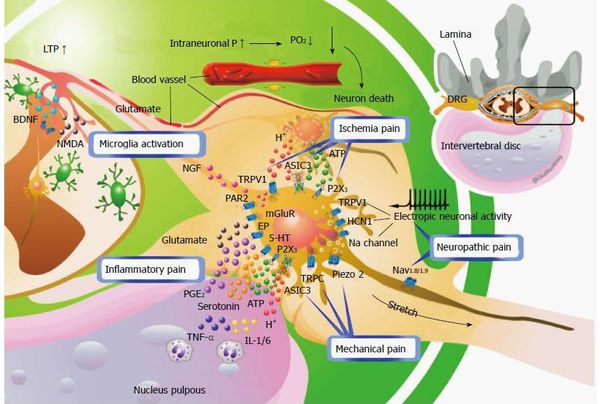
Классификация и стадии развития радикулита
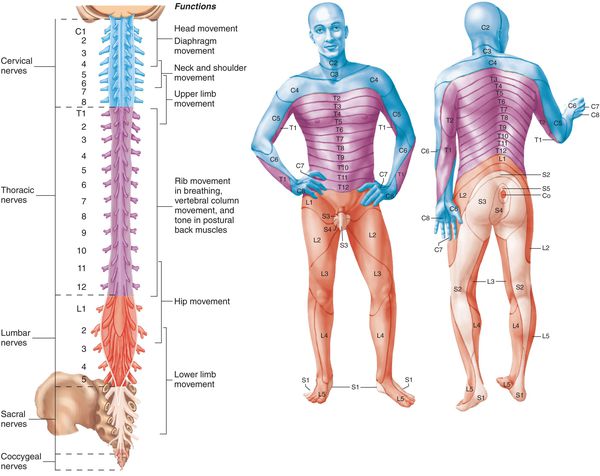
По уровню возникновения радикулопатии различают:
- шейную;
- грудную;
- поясничную;
- крестцовую;
- смешанную.
По причине возникновения радикулопатии бывают:
- дискогенными (при поражении межпозвонкового диска);
- спондилогенными (при поражении тела позвонка и его отростков).
По механизму возникновения:
По топографическому расположению (указывается конкретный нервный корешок (слева или справа) и его цифровое и анатомическое название в зависимости от уровня расположения):
- Радикулопатия С1-8 (шейный);
- Радикулопатия Th1-12 (грудной);
- Радикулопатия L1-5 (поясничный);
- Радикулопатия S1-3 (кресцовый).
Стадии радикулопатии
Общепризнанной и универсальной классификации стадий развития радикулопатии не существует, потому что нет единственной причины развития синдрома. Например, при инфекционном воспалении (истинном радикулите) описывают стадии воспаления. При компрессии корешка грыжей межпозвонкового диска или его секвестром (фрагментом разрушенного диска) — стадии, присущие процессу сдавления корешка.
Тем не менее, в течении радикулопатии можно выделить:
- дебют — впервые возникший корешковый синдром;
- обострение — повторное развитие синдрома;
- прогрессирование — нарастание синдрома;
- стабилизацию или регресс симптомов;
- ремиссию.
В некоторых источниках выделяют неврологическую и невротическую стадии. Врачи такую классификацию не используют.
Осложнения радикулита
Осложнения радикулопатии при отсутствии правильного лечения могут проявляться в виде нарушения двигательных и чувствительных функций в иннервируемой области или конечности, вплоть до полного отсутствия чувствительности (анестезия) и движений (плегия) в случае необратимого поражения нервного волокна. [8] [10]
Диагностика радикулита
Когда следует обратиться к врачу
Невролога следует посетить как можно скорее:
- при острой боли в шее или спине;
- внезапной или постепенно нарастающей слабости в мышцах руки или ноги;
- стойком нарушении чувствительности.
Подготовка к посещению врача
При посещении невролога следует:
- зафиксировать время возникновения жалоб и попытаться описать обстоятельства, в которых они появились, например при неловком движении, падении, непривычной физической нагрузке, длительной неудобной позе;
- найти положения, при которых боль уменьшается и усиливается;
- запомнить принимаемые лекарства и их дозы;
- не забыть медицинскую документацию о ранее проведённых анализах и обследованиях.
Сбор жалоб
Первым диагностическим мероприятием при радикулопатии является сбор жалоб и уточнение данных анамнеза заболевания пациента. Проводится классический неврологический [8] [10] и вертеброневрологический [4] [7] осмотр.
Используются различные шкалы, тесты, опросники для самостоятельного заполнения пациентом: опросники нейропатической боли DN4 и PainDETECT, визуальная аналоговая шкала, опросник Роланда-Морриса и другие. [2]
Неврологический осмотр при радикулите
Методика полного неврологического осмотра:
- Первый этап:
- врач выявляет общемозговые и менингеальные симптомы, например головную боль, тошноту, скованность мышц затылка, болезненность при надавливании на глазные яблоки;
- оценивает функции черепных нервов, например вестибулярную;
- определяет силу мышечных групп и их тонус;
- исследует сухожильные рефлексы;
- проверяет наличие патологических рефлексов;
- выявляет нарушения координации и чувствительности.
- Второй этап: невролог оценивает когнитивные, эмоциональные и речевые функции.
- Третий этап:
- доктор исследует позу пациента в положениях сидя, стоя и лёжа;
- оценивает симметрию тела;
- определяет объём движений во всех отделах позвоночника и конечностях;
- проверяет симптомы "натяжения" — специфические признаки патологии корешков, например появление боли при покашливании, сгибании ноги в коленном суставе и т. д.;
- исследует чувствительность: болевую и тактильную, при необходимости температурную и проприоцептивную (вибрационную, мышечно-суставную).
Компьютерная томография
Для уточнения локализации повреждения нервного корешка проводятся нейровизуализационные методы диагностики. Самым информативным является магнитно-резонансная томография (МРТ). Метод позволяет выяснить причину радикулопатии: с его помощью можно увидеть сам нервный корешок и структуры, которые его окружают.
ЯМРТ и МРТ — это один и тот же метод диагностики. В его основе лежат принципы ядерно-магнитного резонанса (ЯМР). Однако метод распространился под названием магнитно-резонансной томографии (МРТ), а не ядерно-магнитной резонансной томографии (ЯМРТ).
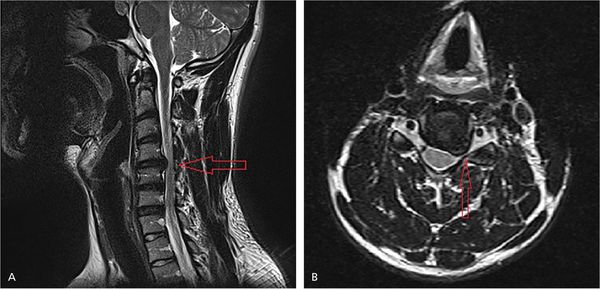
На рисунке А (вид сбоку) стрелкой указана локализация грыжи межпозвонкового диска на уровне шейных С4-С5 позвонков. Грыжа выступает в позвоночный канал и смещает или сдавливает спинной мозг. На рисунке В (вид сверху) стрелкой отмечена та же грыжа, которая выступает влево и сдавливает нервный корешок.
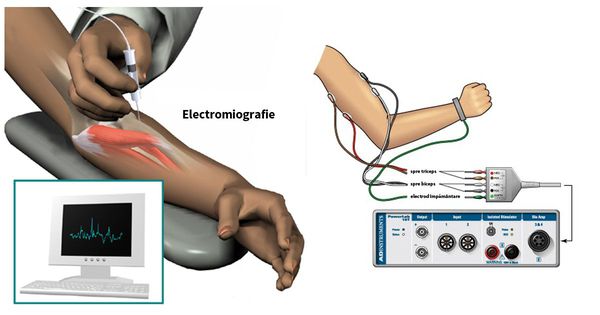
Для определения уровня и степени поражения нервного волокна выполняется электромиография (ЭМГ). При необходимости может быть проведена стимуляционная ЭМГ (на поверхность кожинакладываются электроды) или игольчатая ЭМГ (в исследуемую мышцу вводятся электроды-иглы). [1]
При наличии противопоказаний к проведению МРТ можно использовать КТ. Противопоказаниями могут быть установленный кардиостимулятор, инсулиновая помпа или массивный ферромагнитный имплант. Однако с помощью КТ лучше визуализируются не мягкие ткани, к которым относят нервные корешки, а костные структуры.
Рентгенография
Рентгенография при радикулопатии является неинформативным методом, поскольку позволяет визуализировать только костные структуры. Назначение рентгенографии оправдано в случаях, когда есть подозрение на трещину, перелом позвонков и их отростков, остеопороз и спондилолистез (проводится рентгенография определённого отдела позвоночника в положении пациента стоя с функциональными пробами на сгибание/разгибание в боковой проекции).
Рентгенография сильно проигрывает МРТ в точности диагностики.
Лечение радикулита
Первая помощь. Ограничение движения
Необходимо исключить или уменьшить влияние фактора, который привёл к развитию корешкового синдрома: асимметричной позы, поднятия тяжестей и т. п.
До проведения неврологического осмотра следует воздерживаться от физических нагрузок. Требуется покой и обезболивание: при отсутствии противопоказаний можно принять ибупрофен.
Лечение радикулопатии начинается с выяснения причины заболевания и её устранения. Если компрессию нервного корешка вызывает межпозвонковая грыжа, лечение будет направленно на снижение отёка в области грыжи и нервного корешка различными консервативными способами, а при их неэффективности рекомендуется хирургическое воздействие, направленное на декомпрессию нервного волокна.
В большинстве случаев при своевременном обращении к квалифицированному специалисту радикулопатию удаётся вылечить консервативным способом, используя:
- медикаментозное лечение радикулита (капельницы, лечебные блокады, препараты для приёма внутрь и в виде инъекций);
- мануальную терапию;
- физиотерапию;
Эти методы направлены на снижение отёка, улучшение кровообращения и выведение накопившихся продуктов метаболизма в области сдавленного нервного корешка. [3] [5] [6] [9]
Хирургическое лечение
При нестабильности позвонков, массивной межпозвонковой грыже, деструкции позвонка и других сложных случаях может потребоваться консультация нейрохирурга и операция. Вид вмешательства определяет врач, оценив симптомы, эффективность консервативной терапии и данные МРТ.
Медикаментозное лечение острой боли при радикулите
Для уменьшения боли при радикулопатии применяют широкий спектр препаратов. В первую очередь — нестероидные противовоспалительные средства (НПВС) в таблетках, капсулах, гелях и мазях.
К НПВС относятся:
Существуют лекарственные формы с доставкой действующего вещества через кожу, например обезболивающие пластыри с лидокаином.
При упорной нейропатической боли и неэффективности НПВС используют противоэпилептические препараты с обезболивающим эффектом, например габапентин и прегабалин.
При недостаточной эффективности консервативной терапии применяют гормональные средства, которые вводят в околокорешковое пространство: дексаметазон и бетаметазон.
Лечение при хроническом болевом синдроме
При хронизации боли врач может рекомендовать приём противоэпилептических средств и антидепрессантов, которые обладают обезболивающим эффектом. При исчерпанных возможностях устранения боли возможна нейрохирургическая операция: установка противоболевого стимулятора, морфиновой помпы или пересечение корешка.
Особенности лечения при беременности
При беременности, в особенности в третьем триместре, многие лекарства нельзя применять. Врачи, как правило, назначают местные препараты и нелекарственные методы: лечебную гимнастику и ношение корсетов.
Домашние средства лечения
Домашнее лечение корешкового синдрома возможно только после исчерпывающей консультации врача. Доктор порекомендует упражнения для самостоятельных занятий. При необходимости врач объяснит, как носить корсет, и при запросе от пациента расскажет, как применять домашние физиотерапевтические приборы.
Лечение радикулита народными средствами
Эффективность и безопасность методов народной медицины научно не доказана. Их применение может быть опасным для здоровья и жизни пациента.
Прогноз. Профилактика
При раннем выявлении причины возникновения радикулопатии и её устранении прогноз на выздоровление будет благоприятный с восстановлением всех утраченных чувствительных и двигательных функций в иннервируемой области.
Осложнения в виде различных нарушений чувствительности и разной степени пареза (слабости) в мышцах могут оставаться на довольно продолжительный период в случаях не устранения основной причины радикулопатии, например, при большой межпозвонковой грыже.
Выраженное поражение нервного корешка приводит к его гибели и отсутствию всех видов чувствительности и движений в иннервируемой области.
Статья - Радикулит (радикулопатия). Лечение радикулита - расскажет Вам о причинах возникновения болезни, ее лечении, симптомах. Узнайте, как правильно диагностировать Радикулит (радикулопатия). Лечение радикулита | Центр Дикуля
Радикулит (радикулопатия) - это общий термин, который используется медиками для обозначения симптомов, связанных с зажатым или воспаленным корешком спинного мозга. Симптомы могут включать в себя как боль в шее или спине, с иррадиацией по ходу иннервации нервов из корешка, так и слабость в мышцах, онемение, покалывание в иннервируемой зоне конечностей. Наиболее частой причиной радикулита (радикулопатии) является межпозвонковая грыжа диска. Диск, расположенный между позвонками, обладая эластичной структурой, выполняет амортизационные функции в позвоночнике. Диски придают позвоночнику мобильность, гибкость и способность выдерживать нагрузки. С течением жизни происходит изнашивание дисков, дегенерация и иногда возникают грыжи дисков. В результате этого, вещество диска может контактировать с близлежащими корешками спинного мозга. В этом случае, происходит сдавление и раздражение корешка. В остальных случаях, влияние на корешок могут оказать остеофиты, стеноз спинномозгового канала или фораминального канала. Компрессия и воспаление нервных корешков могут в результате привести к хроническим болям как в шее или пояснице, так и дистально в зоне иннервации. Поэтому радикулярная боль означает не только локализацию в области позвоночника, но и в значительном удалении по ходу нервных волокон. Кроме того, при компрессии корешка может быть нарушена проводимость нервных волокон, что приводит к нарушениям чувствительности (онемение, покалывание или жжение) и мышечной слабости в конечностях. Лечение такой симптоматики зависит от причин вызвавших радикулит (радикулопатию). Необходимо выяснить, что именно воздействует на корешок – грыжа диска, остеофит, артрит или фораминальный стеноз.
Причины и виды радикулитов (радикулопатий)
Анатомические причины радикулита (радикулопатии)- в нарушении функции одного из корешков. Когда происходит компрессия корешка, то появляется симптоматика на стороне поражения и в зоне иннервации. Обычно, когда появляются симптомы, такие как боль в шее или пояснице, с иррадиацией в руку или в ногу, онемение или мышечная слабость в конечностях, то следует заподозрить, что произошло сдавление и раздражение корешка на выходе из спинного мозга. Наиболее часто, на корешок воздействуют диски и иногда сами позвонки. Например, при надрыве диска происходит выбухание его в спинномозговой канал и воздействие на корешок. Костные структуры также могут воздействовать на корешок при дегенерации или костных разрастаниях (остеофитов). Пациенты с радикулитом (радикулопатией) сталкиваются с различными симптомами: блуждающие боли от шеи в руки и от поясницы в ноги, различные нарушения или изменения чувствительности (онемение, покалывание, жжение в конечностях) снижение мышечной силы в определенных мышцах.Основные причины радикулитов (радикулопатий)
- Грыжа диска в поясничном, шейном или грудном отделе позвоночника.
- Стеноз фораминальный ( сужение канала, по которому проходит корешок)
- Дегенерация дисков
- Травма
- Наличие остеофитов, опухолей
В зависимости от локализации радикулитов (радикулопатий) различают шейный, грудной или поясничный радикулит.
Шейный радикулит (радикулопатия)
Шейный радикулит своим названием свидетельствует о локализации в шее, а именно в шейном отделе позвоночника. Симптоматика (боль, нарушение чувствительности или мышечная слабость) может быть как справа, так и слева в зависимости от расположения заинтересованного корешка. Причины шейного радикулита могут быть различны: грыжа диска, протрузия диска, дегенерация диска, остеоартрит, фораминальный стеноз и др. Симптомы могут проявляться как в области локализации раздраженного корешка, так и иррадиировать в руки, плечи, пальцы. Между 7 шейными позвонками (C1-C7) располагается 8 пар корешков спинного мозга, которые проводят электрические импульсы от ЦНС и спинного мозга. Область иннервации имеет четкую топику и зависит от конкретного корешка. Корешки в шейном отделе – C1-C8. Каждая пара ответственна за определенную зону:
- C1-C2 – голова
- C3-C4 – диафрагма
- C5- верхняя часть туловища
- C6 – запястье и бицепс
- C7- трицепс
- C8 – кисть
Грудной радикулит (радикулопатия)
Грудной радикулит означает локализацию в середине спины (в грудном отделе позвоночника, состоящем из 12 позвонков). Симптоматика характерна для радикулита: боль с иррадиацией, покалывание, онемение, мышечная слабость. По сравнению с шейным радикулитом или поясничным, грудной радикулит встречается редко. Это объясняется относительной ригидностью грудного отдела позвоночника, который служит местом крепления ребер и является опорной частью для верхней и нижней части туловища. Незначительная гибкость этого отдела предотвращает позвонки и диски в этом отделе и от возрастных изменений тоже. Но, тем не менее, при наличии симптоматики нельзя полностью исключать возможность такой разновидности радикулита. Потенциальными причинами развития грудного радикулита могут быть следующие факторы: дегенеративные изменения дисков протрузия диска, грыжа диска, остеоартит остеофит, травма позвоночника (особенно при скручивании), стеноз спинномозгового канала, фораминальный стеноз.
Поясничный радикулит
Поясничный радикулит означает локализацию в нижней части спины (в поясничном отделе позвоночника, состоящего из 5 крупных и достаточно подвижных позвонков), где располагается центр тяжести человеческого тела. Признаки радикулита аналогичны другим отделам (боль, нарушение чувствительности и мышечная слабость) и зона поражения соответствует зоне иннервации (то есть боль и другие симптомы сопровождают нервное волокно по его ходу в организме). Поясничный радикулит (радикулопатия) нередко называют ишиалгией. Этот термин подразумевает раздражение крупного седалищного нерва, которое начинается на выходе из L1-L5, проходит малый таз в ноги и доходит до стоп. Наиболее ярким симптомом ишиалгии является интенсивная боль в ягодицах, бедре и стопе (обычно односторонняя). Основными причинами возникновения поясничного радикулита (радикулопатии) являются: артрит, дегенеративные изменения позвонков, стеноз спинномозгового канала, фораминальный стеноз, компрессионный перелом, грыжа диска, протрузия диска, спондилолистез.
Симптомы радикулопатии
Медики применяют термин радикулита (радикулопатии) для того, чтобы описать комплекс симптомов, появляющихся при давлении на корешки спинного мозга (являющиеся пучком нервных волокон, исходящих из спинного мозга). Тем не менее, радикулит (радикулопатия) не является самостоятельным заболеванием, а лишь комплексом симптомов включающих боль, мышечную слабость и нарушения чувствительности, которые берут начало в позвоночнике и идут к конечностям. Человеческий позвоночник делится на пять отделов и радикулит (радикулопатия) наиболее часто встречается в шейном грудном и поясничном отделе. 31 пара корешков отходит от длинного спинномозгового тяжа в довольно узком спинномозговом канале позвоночника. Различные причины могут уменьшать пространство, где располагаются корешки и оказывать на них компрессию – это грыжа диска или протрузия, стеноз, опухоль, инфекционный процесс, остеофит. При всей вариабельности симптомов наиболее часто встречаются следующие симптомы:
- Боль (дискомфорт) от тупой и периодической до постоянной и изнурительной с наличием иррадиации. Боль (как защитный фактор в организме) свидетельствует о том, что имеется повреждающее воздействие на нервные волокна.
- Нарушение чувствительности. Нельзя не отметить, что позвоночник достаточно сложная структура. Мы неосознанно осуществляем огромное количество движений, и происходит это автоматически. Но для того, чтобы движения были гармоничны, необходимо чтобы была обратная связь мозга с мышцами и чувствительными рецепторами. При компрессии корешков происходит нарушение проведения импульсов в обе стороны. Соответственно нарушается как чувствительность (онемение жжение покалывание), так и проведение импульса к мышцам.
- Слабость в мышцах. Иногда мышечная слабость бывает изолированно (при изолированной компрессии моторных нейронов). Для нормального функционирования мышц необходима двухсторонняя связь, как со спинным мозгом, так и головным. При компрессии корешка (грыжей диска, остеофитом или еще чем- либо) происходит прерывание поступления импульсов, и мышца перестает нормально работать. При длительном нарушении нормального проведения импульсов происходит атрофия мышц или даже вялый парез.
Диагностика радикулита
Радикулит не является заболеванием, а лишь комплексом симптомов, свидетельствующих о наличие воздействия на один из 31 пары корешков спинного мозга. В комплекс симптомов входят: боль, нарушение чувствительности, слабость в мышцах по ходу иннервации заинтересованных нервов. Причинами радикулита (радикулопатии) могут быть: грыжа диска, протрузия диска, стеноз и др. Для того, чтобы врач смог точно поставить диагноз, необходим ряд мероприятий:
- выяснение симптомов (характер боли, интенсивность, длительность, наличие нарушений чувствительности)
- осмотр (позволяющий выяснить мышечную силу, объем движений)
Неврологическое обследование – проверка рефлекторной активности и чувствительности.
Рентгенография – рутинный метод, позволяющий представить степень дегенеративных изменений в позвоночнике.
МРТ, КТ – позволяют четко визуализировать наличие компрессии корешков.
ЭМГ – метод, позволяющий определить степень повреждения нервных волокон.
Лечение

Лечение зависит от степени выраженности симптомов (болевого синдрома, нарушений чувствительности и моторных нарушений). В любом случае, вначале необходимо исчерпать все возможности консервативного лечения.
Медикаментозное лечение
Задача медикаментозного лечения снять воспаление, уменьшить отек подлежащих тканей и уменьшить болевой синдром.
Физиотерапия. Существует много физиотерапевтических методик, позволяющих улучшить кровообращение в тканях прилежащих к корешку, уменьшить боль, улучшить проведение импульсов по нервным волокнам.
Мануальная терапия и массаж. Помогают снять мышечные блоки и мышечные спазмы.
ИРТ. Иглорефлексотерапия с помощью воздействия на биологически активные точки помогает восстановить процесс проведения импульсов по нервным волокнам.
ЛФК. Дозированные физические нагрузки помогают восстановить нормальную биомеханику позвоночника и нормальный стереотип движений. С помощью упражнений нередко удается снять компрессию корешка за счет перераспределения векторов нагрузки. Кроме того, упражнения останавливают дегенеративные процессы в позвоночнике, увеличивают эластичность связок, мышц и, таким образом, увеличивают объем движений. Применяются упражнения как с отягощением (на тренажерах), так и различные гимнастики (в том числе и такие как Ци-гун). Систематические упражнения являются, кроме того, профилактикой рецидивов различных состояний в позвоночнике. В настоящее время наиболее доказательными является эффект от занятий на тренажерах.
При стойком болевом синдроме и при наличии выраженной клинической картине (парез в мышцах и нарушение чувствительности) проводится хирургическая декомпрессия корешка.
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
Радикулит — воспаление нервных корешков, которые входят в межпозвоночные отверстия. Проявляется резкими приступами изматывающей боли, из-за которой пациент не может разогнуться, сменить положение.
В большинстве случаев развивается как осложнение остеохондроза и гораздо реже на фоне перенесённых травм, межпозвоночных грыж, деформации позвоночного столба при нарушениях осанки.

Симптомы радикулита
Основной признак заболевания — резкая простреливающая боль, характер которой зависит от места локализации патологии:
- в шейном отделе болевые ощущения охватывают шею и приводят к тому, что пациент не может повернуть или наклонить голову без многократного усиления боли;
- в грудном отделе боль пронизывает всю грудную клетку, провоцирует жжение и не дает свободно дышать;
- при поясничном радикулите болевой синдром локализуется в нижней части спины, отдает в ягодицы и ногу, усиливается при ходьбе и наклонах.
Во время приступа боль может периодически притупляться, но вскоре снова усиливается. Кроме болевых ощущений, пациента беспокоит чувство онемения, частичная или полная потеря чувствительности в той области, за иннервацию которой отвечает пораженный нерв. Часто патология сопровождается мышечной слабостью, чувством жжения и покалывания, нарушениями слуха и зрения из-за нарушений кровоснабжения головного мозга.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 24 Февраля 2022 года
Содержание статьи
Причины
Радикулит — на самостоятельное заболевание, а синдром, который может развиться по ряду причин. В позвоночнике находится спинной мозг, от которого отходят многочисленные нервные окончания, контролирующие и координирующие работу тела. Радикулит развивается, когда нервные окончания оказываются воспаленными или повреждёнными.
В 90% случаев воспаление нервных окончаний развивается на фоне остеохондроза, в остальных случаях проблему провоцируют другие причины:
- перенесённые травмы позвоночника;
- стеноз спинномозгового канала;
- артрит;
- развитие костных наростов — остеофитов;
- доброкачественные и злокачественные новообразования;
- заболевания внутренних органов, сердечно-сосудистой системы, мочеполовой системы.
Разновидности
По течению радикулит разделяют на острый и хронический. По происхождения — на первичный, который возникает на фоне инфицирования нервных корешков, алкогольной и никотиновой интоксикации, и вторичный, характерный для воспалительных процессов, перенесённых травм, дегенеративных процессов и онкологических новообразований в позвоночнике. В зависимости от пораженного участка позвоночника, выделяют следующие разновидности патологии:
Шейный радикулит
Поражает 4 верхних позвонка. Проявляется основным признаком — резкой жгучей болью, которую также называют прострелом, снижением чувствительности тканей и мышц в месте локализации патологии. Зачастую сопровождается кривошеей.
Грудной радикулит
Поражает спинномозговые корешки в грудном отделе позвоночника. Провоцирует интенсивную боль, которая распространяется на всю грудную клетку, приводит к ограничению двигательной активности, локальному выпадению чувствительности.
Пояснично-крестцовый радикулит
Развивается чаще всего, проявляется острой болью в пояснице и задней поверхности ноги, нарушениями ходьбы. Развивается на фоне травмирования позвоночника, остеохондроза, межпозвоночных грыж. Разделяется на несколько разновидностей:
- люмбаго — прострелы в нижней части спины на фоне переохлаждения, чрезмерной нагрузки, смещения позвонков, которые сопровождаются спазмами всех мышц и потерей чувствительности в пояснице;
- ишиас или ишиалгия — прострелы локализуются в области седалищного нерва, сопровождаются ощущением покалывания и жжения в ягодицах, бедрах, голенях.
Диагностика
Если у вас случился приступ радикулита, незамедлительно обратитесь к врачу-неврологу. При сильном приступе боли, когда не получается разогнуться, вызовите скорую помощь — врач поможет купировать болевой синдром. Но в дальнейшем не пренебрегайте обращением к врачу, пройдите обследование и полноценную терапию.
На приёме врач проведет осмотр, запишет жалобы, порекомендует пройти аппаратную диагностику — рентген, магнитно-резонансную или компьютерную томографию, радионуклидное сканирование костей. Иногда пациентам рекомендуют пройти дополнительные обследования, например, ультразвуковое исследование органов брюшного таза, рентгенографию лёгких, сдать анализы крови и мочи.
В клинике ЦМРТ пациентам с жалобами на резкие простреливающие боли рекомендуют пройти следующие обследования:
Читайте также:

