Реферат инструментальное обеспечение виды инъекторов показания противопоказания
Обновлено: 04.07.2024
1. Анисимова Е. Н., Рабинович С. А., Бутаева Н. Т., Букенгольц А. А., Олейникова Е. В., Айрапетян С. М.Повышение эффективности и безопасности обезболивания при лечении моляров нижней челюсти. Институт стоматологии. — 2013. — № 58. — С. 62—64.
2. Зорян Е. В., Рабинович С. А., Матвеева Е. Г. Алгоритм выбора местноанестезирующих препаратов, проблемы и решения. Клиническая стоматология. 2008. — № 1. – С. 18—22.
3. Зорян Е. В., Рабинович С. А., Матвеева Е. Г. Значение учета клинико-фармакологических особенностей местных анестетиков в стоматологии детского возраста. 2009/1: 70—71.
4. Кисельникова Л. П., Токарева А. В. Стоматологическая помощь детям раннего возраста в условиях общего обезболивания. Стоматология детского возраста. — 2008, № 1. — С. 33—30.
5. Петрикас А. Ж., Якупова Л. А., Медведев Д. В., Бородина О. Е.,Егорова В. А., Дюбайло М. В. Сосудистые дентальные анестезии и их механизм. Стоматология. — 2010, № 1.
6. Рабинович С. А., Зорян Е. В. Вазоконстрикторы в составе местноанестезирующих препаратов — значение и проблемы. Клиническая стоматология. — 2006, № 3. — С. 24—26.
Виды обезболивания у детей в стоматологии:
1. Местная анестезия
Самый распространенный метод обезболивания в детской практике. Чаще всего ее проводят в два этапа, комбинируя гель или спрей с уколом анестетика.
2. Общая анестезия
Иногда может быть единственным способом провести лечение. Ее стараются не применять без веских причин, поскольку вероятность осложнений после лечения зубов под наркозом выше, чем после местной анестезии.
3. Седация
Это ингаляция успокаивающей смесью, которая позволяет ребенку расслабиться, но при этом находиться в сознании. Формально седация не является анестезией, но дает небольшой обезболивающий эффект и часто применяется в паре с инъекцией анестетика.
Выбор местного анестетика
С точки зрения безопасности применения при амбулаторном стоматологическом приеме детей, рекомендуется и широко распространено применение анестетиков артикаинового типа. Это связано с рядом фармакологических свойств. Артикаин 4% имеет относительно низкую растворимость в жирах по сравнению с лидокаином и мепивакаином и меньше проходит через гистогематические барьеры.
Метаболизм артикаина протекает гораздо быстрее по сравнению с другими анестетиками. Таким образом, период полувыведения (T 1/2) артикаина составляет 20 минут, T1/2 лидокаина-90 минут, а T1/2 мепивакаина-114 минут.
Другие амидные анестетики: мепивакаин, лидокаин - являются анестетиками выбора в детской стоматологии по ряду причин. На территории Российской Федерации 2% лидокаин не выпускается в карпулированном виде и его применение в детской практике ограничено возможностями устаревшей техники: ампул, пластиковых шприцев, игл большого размера и диаметра.
Мепивакаин 3% не содержит консервантов и сосудосуживающих средств. Этот анестетик рекомендуется применять при наличии сопутствующей патологии у ребенка и предназначен для кратковременных вмешательств. У детей с бронхиальной астмой показано применение 3% мепивакаина (без адреналина) для местной анестезии. Это связано с тем, что данный препарат не содержит сульфитов (стабилизатор адреналина), которые могут вызвать приступ бронхоспазма.
Дети с патологией сердечно-сосудистой системы, в том числе с врожденными заболеваниями в стадии компенсации, подвержены риску развития осложнений. Применение вазоконстрикторов у этой категории больных относительно противопоказано. По возможности следует использовать анестетики без сосудосуживающих средств, в состав которых входит 3% мепивакаина [4].
Использование вазоконстриктора
В большинстве случаев при лечении кариеса и его осложнений, удалении временных зубов нет необходимости в обеспечении длительного по времени обезболивания анестетиками с высоким содержанием эпинефрина (1:100000).
Анестетики с разведением вазоконстриктора 1:100000 в детской практике используются только для проведения ряда хирургических вмешательств с целью гемостаза. Длительность обезболивания составляет 75 минут для пульпы зуба и 360 минут для мягких тканей.К таким амбулаторным вмешательствам следует отнести операцию удаления ретинированного, сверхкомплектного зуба, апперкулэктомию, цистэктомию, пластику уздечек и преддверия полости рта, удаление новообразования. Применение анестетиков с высоким разведением эпинефрина при других видах стоматологических вмешательств неоправданно и несоизмеримо с объемом вмешательства [1,2,6].
Анестетики с низким разведением вазоконстриктора 1:200000 показаны для большинства амбулаторных вмешательств в стоматологии детского возраста. 4%-ный артикаин 1:200000 обеспечивает анестезию мягких тканей на протяжении180 минут и пульпы зуба 45 минут, что удовлетворяет протоколу большинства амбулаторных вмешательств.
Для проведения коротких по длительности вмешательств у детей с сопутствующей патологией показано использование анестетиков без вазоконстриктора. Однако их использование не гарантирует полной безопасности и не снижает риска развития осложнений. Стоит отметить их некоторые фармакологические особенности. Вазоконстрикторы добавляются к раствору местного анестетика не только с целью увеличения длительности обезболивания, но и для снижения их токсичности.
Дело в том, что все анестетики обладают сосудорасширяющим действием и подвергаются достаточно быстрой абсорбции в кровяное русло. Добавление вазоконстриктора замедляет абсорбцию анестетика и пролонгирует его действие. При использовании анестетика без вазоконстрикторов указанного эффекта не возникает. Анестетик форсировано поступает в кровь, что может привести к токсической реакции. Данное осложнение возможно при превышении допустимой дозировки, которая различна для анестетиков с вазоконстриктором и без него[3,6].
Анестетики без вазоконстриктора обеспечивают различную длительность обезболивания тканей зуба. В частности, 2%-ный лидокаин обеспечивает анестезию пульпы зуба в течение 5 минут, при этом скорость наступления анестезии составляет также 5 минут, что является неудовлетворительным для врача. Поэтому использование 2%-ного лидокаина без вазоконстриктора нецелесообразно для обезболивания зубов.
3%-ный мепивакаин в сравнении с другими анестетиками обладает менее выраженным сосудорасширяющим действием, что обусловливает возможность его применения без добавления вазоконстриктора. Анестетик обеспечивает обезболивание на протяжении 10—20 минут, при этом лечение необходимо проводить с 5-й по 20-ю минуту при проведении терапевтических вмешательств и с 10-й по 20-ю при операции удаления зуба.
Артикаин 4%-ный в настоящее время доступен на территории РФ. Данный анестетик является короткодействующим: обезболивание пульпы зуба на протяжении 6 минут, мягких тканей 45 минут. Его широкое использование в стоматологии детского возраста ограниченно из-за слишком короткого действия, которое не подходит для большинства вмешательств [4].
Дозировка
Во всех случаях местного обезболивания необходимо проводить расчет дозировки вводимого анестетика в пересчете на массу тела ребенка. Для препаратов артикаина с вазоконстриктором рекомендуемая дозировка составляет 5 мг на 1 кг веса. Перед проведением местного обезболивания вес ребенка уточняется у родителей
Довольно часто на амбулаторном стоматологическом приеме встречаются дети, страдающие ожирением, метаболическим синдромом, что во многом обусловлено изменением культуры питания населения. Дозировка вводимого анестетика в этих случаях имеет некоторые особенности. В частности, если врач собирается провести обезболивание у ребенка с избыточным весом, расчет дозировки вводимого анестетика проводится без учета жировой ткани [4,5].
Инъекционный инструментарий
В детских клиниках постепенно отходят от использования классических шприцев и ампульных растворов. На их место приходят более психологически комфортные для ребенка решения.
- Безыгольный инъектор. Анестетик в таком устройстве подается через минимальное (до 0,1 миллиметра) отверстие под очень высоким давлением. Струя пробивает поверхность слизистой оболочки или кожи и попадает в ткани. Эффект обезболивания при таком принципе введения наступает быстрее, при этом требуется меньший объем препарата. Особенностью такого инструментария является отсутствие иглы, что делает лечение более психологически комфортным для ребенка.
- Карпульный шприц представляет собой картридж с анестетиком. В отличие от традиционных ампул, карпула обеспечивает идеальную стерильность и более точную дозировку всех компонентов.
- Компьютерный шприц совсем не похож на обычный шприц, поэтому обезболивание будет более комфортным для ребенка. Подача раствора в таком устройстве контролируется компьютером, а для нужного эффекта необходима меньшая дозировка препарата [3].
Особенности обезболивания временных зубов
Безусловно, выбор метода обезболивания зависит от планируемого вмешательства.
При лечении кариеса и пульпита временных зубов предпочтение отдается инфильтрационным методам, проводимым с вестибулярной стороны, при этом нет надобности в проведении язычной или небной анестезии. Это объясняется преобладанием в структуре челюстных костей губчатого вещества и большого количества питательных отверстий, облегчающих диффузию местного анестетика.
Объем вводимого анестетика для инфильтрационного обезболивания временных резцов и клыков составляет в среднем 0.3 мл, для обезболивания временных моляров используется 0.5—0.6 мл. Не следует проводить поднадкостничную анестезию, это причинит ребенку боль и не приведет к увеличению эффективности. Игла должна продвигаться подслизисто по направлению к верхушкам корней зубов. Не верхней челюсти при проведении инфильтрационной анестезии не следует проводить вколов иглы в область уздечки верхней губы, слизистых тяжей в области временных клыков. Эти зоны имеют разветвленную сеть нервов, обеспечивая гиперчувствительность в этих областях.
При обезболивании первых и вторых временных моляров используется инфильтрационная вестибулярная (0.5—0.6 мл) и небная (0.2 мл) анестезия. Небная анестезия может быть заменена вышеописанным доступом через межзубной сосочек. Для снижения степени болезненности инъекции местного анестетика в область твердого неба следует использовать предварительную аппликационную анестезию.
Особенности обезболивания постоянных зубов
Лечение постоянных зубов у детей, безусловно, требует обезболивания. Выбор метода обезболивания зависит в первую очередь от возраста ребенка и степени его развития. Сложности обезболивания, как правило, возникают при лечении моляров нижней челюсти, что обусловлено различной степенью развития кортикального слоя костей лицевого скелета. В большинстве случаев при лечении неосложненного кариеса постоянных зубов нижней челюсти у детей до 12 лет достаточно проведения инфильтрационного обезболивания. У детей старше 12 лет инфильтрационное обезболивание эффективно только в области резцов и премоляров.
Для лечения клыков нижней челюсти у детей старше 12 лет следует проводить мандибулярную анестезию либо ментальную анестезию, объем вводимого анестетика 0.6—1 мл. Для лечения первых моляров при коротких по длительности вмешательствах (15—20 минут) эффективно проведение инфильтрационной щечной анестезии, при этом объем вводимого анестетика составляет 0.6—1 мл. Инфильтрационное обезболивание вторых моляров нижней челюсти не так эффективно, в большинстве случаев полноценное обезболивание тканей пульпы возможно только с применением проводниковой мандибулярной анестезии.
Существуют некоторые особенности в проведении проводниковых методов обезболивания нижней челюсти. В первую очередь их проведение должно быть обосновано с точки зрения нозологии и выбранного врачом метода лечения. По возможности следует избегать проводниковых методов обезболивания и отдавать предпочтение более безопасным инфильтрационным методикам [1,5].
Мандибулярная анестезия у детей разного возраста проводится по разным внутриротовым ориентирам. Это связано с различным положением нижнечелюстного отверстия по отношению к окклюзионной плоскости зубов.
У детей младше 6 лет нижнечелюстное отверстие находится ниже окклюзионной поверхности, поэтому вкол иглы проводится на уровне окклюзионной поверхности. Соответственно, у детей 6—10 лет вкол иглы проводится выше окклюзионной поверхности на 5 мм, и только у детей старше 10 лет мандибулярная анестезия проводится по аналогии с взрослыми.
Ментальная анестезия проводится с учетом периода развития зубочелюстной системы. По сравнению с взрослыми подбородочное отверстие у детей расположено значительно кпереди: у детей до 4 лет — в области временных клыков, у детей 4—6 лет — в области первого временного моляра.
Заключение
Страх перед стоматологами зарождается еще в детстве. Сегодня анестезия у детей в стоматологии применяется повсеместно: это позволяет проводить лечение своевременно, эффективно и без стресса. Появление новых средств и способов обезболивания позволяет врачу достичь высокого профессионализма в работе с детьми. Если с первых визитов к стоматологу у ребенка формируются положительные впечатления от лечения и доверительное отношение к врачу, отсутствует страх, он будет следить за здоровьем полости рта и своевременно обращаться за помощью в течение жизни. Местное обезболивание в стоматологии детского возраста, безусловно, играет одну из важнейших ролей, однако представляет большую сложность для врача. Правильно выбранная тактика местного обезболивания на основании рационального выбора фармакологического препарата, техники анестезии с применением новейших инструментов может быть верным шагом к достижению успеха в лечении.
Инструменты для местной анестезии в стоматологии и оценка качества карпулы местного анестетика
Журнал: Стоматология. 2014;93(2): 37-39
Кузин А.В. Инструменты для местной анестезии в стоматологии и оценка качества карпулы местного анестетика. Стоматология. 2014;93(2):37-39.
Kuzin AV. Practical advices in choosing local anesthesia tools in dentistry. Management of carpule's quality in local anesthesia in dentistry. Stomatologiya. 2014;93(2):37-39. (In Russ.).





В настоящей статье дано описание инструментов для местной анестезии. Даны практические рекомендации по выбору инъекционной иглы: длинна, размер, скос. При использовании стоматологических игл во время проведения местного обезболивания следует руководствоваться правилом: "одна инъекция - один вкол". При малейшем контакте иглы с костной тканью челюсти возникает деформация ее скоса. Перед проведением обезболивания важно оценить состояние карпулы. Некоторые недостатки качества карпул возможно выявить до их использования: признаки коррозии колпачка, наличия осадка или пузырьков воздуха, выступающий резиновый поршень. Если в упаковке анестетика выявляются карпулы с вышеперечисленными дефектами - рекомендовано утилизировать всю упаковку. Использование таких карпул в клинической практике небезопасно.
Местное обезболивание служит основным средством предотвращения боли при проведении стоматологического лечения. Несомненно, эффективность местной анестезии зависит от правильного выбора местного анестетика, метода обезболивания, инъекционного инструментария, качества карпул. Современные технологии в обезболивании предлагают практикующему стоматологу широкий выбор средств для доставки местного анестетика в ткани. Ежегодно выпускаются новые конструкции карпульных шприцев, различные типы стоматологических игл, предназначенные для снижения степени болезненности местной анестезии и повышения ее безопасности.
Среди основных частей стоматологического карпульного шприца выделяют корпус, шток, плунжер, упоры (держатели), кольцо, наконечник.
Держатель шприца предназначен для упора указательным и средним пальцем руки. Предпочтительно, чтобы ниже держателя располагалась выемка для фиксации шприца в руке, либо держатели должны иметь форму кольца.
Наиболее важная деталь карпульного шприца - плунжер. Он предназначен для проведения аспирационной пробы. Плунжер вводится в ретенционную выемку поршня карпулы. При этом поршень остается плотно фиксированным плунжером. При оттягивании кольца карпульного инъектора назад плунжер вместе с поршнем карпулы смешается, создается отрицательно давление. Под воздействием этого давления происходит аспирация среды из места положения иглы.
Инъекционные иглы. Инъекционные иглы предназначены для введения растворов лекарственных средств в ткани. С середины XX века для проведения местного обезболивания в клиническую практику вошли одноразовые инъекционные иглы, которые имеют значительные преимущества перед стерилизующимися иглами: малый размер, острота, большой выбор длинны и диаметров, гибкость и жесткость.
Стоматологические карпульные иглы различаются по размеру (диаметру) и длине. Размер иглы согласно международным стандартам измеряется в калибрах (Gauge). Иглы 30G имеют наружный диаметр 0,5 мм, 27G - 0,4 мм, 25G - 0,5 мм соответственно. По длине различные производители выпускают короткие (10-16 мм), средние (20-25 мм) и длинные иглы (30-42 мм). Короткие иглы 27G, 30G предназначены для пародонтальных способов обезболивания: интралигаментарной и интрасептальной анестезии. Иглы средней длины 27G, 30G предназначены для периапикальной инфильтрационной анестезии. Длинные иглы 27, 25G предназначены для проведения проводниковых методов обезболивания зубов. Иглы 30G не предназначены для проведения проводниковой анестезии, т.к. они значительно изгибаются в тканях (дефлекция). Также использование игл малого диаметра увеличивает риск внутрисосудистого введения анестетика.
Стоит отметить, что уменьшение диаметра иглы не влияет на степень болезненности инъекции. Пациент не может различить, какой диаметр иглы использует врач. Это заключение справедливо как для взрослых, так и для пациентов детского возраста.

Стоматологические иглы, как правило, имеют стандартный скос (Regular bevel). Данный тип скоса (рис. 2, см. на цв. вклейке) Рис. 2. Стандартный скос карпульной иглы. Фотография под увеличением микроскопа. наименее травматичен для тканей и может быть использован для проводниковых и инфильтрационных методов. В тоже время выпускаются и другие типы скосов: скос хирургическое лезвие (Septoject evolution) - для инфильтрационных и пародонтальных методов, скос со смещенным режущим центром (Quicksleeper DHT), скос удлиненный режущий (W8H Anesto) - для внутрикостной анестезии (остеоцентральной, транскортикальной).

Карпула местного анестетика. Карпула состоит из стеклянного цилиндра, резинового поршня, металлического колпачка и мембраны (рис. 4, см. на цв. вклейке). Рис. 4. Карпула анестетика. а - мембрана, фиксированная металлическим колпачком; б - резиновый поршень с ретенционной выемкой. Резиновый поршень занимает 0,2-0,3 мл объема карпулы, на нем должна быть ретенционная выемка (Ubistesin (3M ESPE), Ubistesin forte (3M ESPE), Mepivastesin (3M ESPE), в которую устанавливается плунжер шприца. Это необходимое условие для проведения аспирационной пробы.
К сожалению, не все производители выпускают карпулы, поршень которых адаптирован для аспирационной пробы.

Перед проведением обезболивания важно оценить состояние карпулы (рис. 6, см. на цв. вклейке). Рис. 6. Дефекты карпул. а - пузырек воздуха размером более 3 мм; б - трещина стекла карпулы; в - осадок в растворе. Карпула не должна иметь внешних повреждений. Ее колпачок не должен иметь признаков коррозии. Раствор анестетика должен быть прозрачным и не содержать осадка, крупных (размером с горошину) пузырьков воздуха. Резиновый поршень карпулы должен быть в пределах стекла, и не выступать за его пределы.
- Трещины стекла карпулы - это следствие неправильного хранения анестетика или плохих условий его транспортировки. Вследствие расстерилизации раствора и возможного ее раскалывания в полости рта пациента использование карпул с трещинами недопустимо.
- Крупные пузырьки воздуха (размером с горошину) и выдвижение поршня за пределы стекла - верный признак того, что анестетик был ранее заморожен. Это возникает при нарушении температурного режима при хранении и транспортировке анестетика, что возможно в суровых климатических условиях России. Использовать замороженные карпулы не рекомендуется, необходимо утилизировать всю упаковку анестетика.
Качественная упаковка во многом может защитить анестетики от резкого перепада температур. Определенным преимуществом обладает упаковка анестетиков в банки с теплоизолирующим материалом (Ubistesin (3M ESPE), Ubistesin forte (3M ESPE), Mepivastesin (3M ESPE), по сравнению с упаковкой в блистеры.
- Осадок - это верный признак истечения срока годности анестетика или его хранения на солнце. Использование таких карпул противопоказано, вследствие необратимых окислительно-восстановительных процессов в растворе, приводящих к инактивации анестетика и вазоконстриктора.
Заключение
В выборе инструментов для местной анестезии врач стоматолог может учитывать вышеописанные требования.
При выборе местного анестетика важно контролировать качество карпульной формы, которое можно определить при внешнем осмотре или в процессе их использования. Немаловажную роль в сохранности анестетика при транспортировке и хранении играет внешняя упаковка, которая должна защищать анестетик от механического повреждения, от перепада температур, воздействия солнечных лучей и кислорода. Недопустимо использовать анестетик в карпулах ненадлежащего качества и с истекшим сроком годности лекарственного средства.
Каждый человек, хотя бы раз в своей жизни, сталкивался с зубной болью, вынести которую очень тяжело. В таких случаях следует обратиться в стоматологию для терапевтического или хирургического лечения. Но многие люди, особенно те, что лечились в советские времена, откладывают визит к врачу из-за страха испытать боль во время лечения зубов. Но эти страхи безосновательны. Современная стоматология обладает мощными способами инъекционной анестезии, позволяющими забыть о болевых ощущениях. При выборе метода обезболивания стоматолог учитывает состояние здоровья пациента, его предпочтения, сложность лечения.

Инъекционная анестезия
Анестезией называют процедуру, во время которой в организм вводят анестетик — препарат, оказывающий обезболивающее действие, вследствие чего ткани всего тела или его части полностью теряют чувствительность к различным раздражителям, и пациент совершенно не ощущает боли. Подобного эффекта удается достичь благодаря тому, что под воздействием лекарства нервные клетки временно теряют способность к передаче импульсов от определенной части тела в головной мозг.
Классификация методов обезболивания
В стоматологии, как и в других областях медицины, используют 2 способа обезболивания: местное, или локальное, и общее (его часто называют наркозом). В стоматологии в основном применяют местную анестезию. Она купирует боль в области вмешательства. К общему наркозу прибегают только при крайней необходимости.
Все известные способы проведения локальной анестезии в стоматологии разделяют на 2 группы: инъекционные и неинъекционные.
При анестезии инъекционной для введения средства с обезболивающим действием используют шприц.
Чтобы избежать осложнений, врач должен хорошо знать структуру челюсти (особенно расположение нервов и крупных сосудов). Специалисты стоматологии Дент Сервис обладают обширными знаниями, многолетним опытом и профессиональным мастерством. Поэтому они проводят анестезию инъекционную на высоком уровне, что обеспечивает качественное лечение и полное отсутствие боли.
Виды инъекционной анестезии
В стоматологии применяют 4 основные вида анестезии инъекционной:
- инфильтрационную;
- проводниковую, или стволовую;
- внутрисвязочную, или интралигаментарную;
- внутрикостную.
Инфильтрационная анестезия
Делают несколько уколов возле верхушки зуба, требующего лечения. Анестетик по альвеолярному отростку проникает внутрь каналов, обезболивая изнутри.

Инфильтрационная анестезия
Этот метод инъекционной анестезии в стоматологии применяют в большинстве случаев. Его используют при удалении зубов, проведении костных операций, лечении кариеса различной тяжести и пульпита.
Проводниковая анестезия
Этот метод обеспечивает длительное (1,5-2 часа) обезболивание, которое охватывает большую площадь, не требует много анестетика, уменьшает слюнотечение.
Проводниковую инъекционную анестезию в стоматологии часто применяют при вмешательствах, требующих длительных манипуляций: сложной экстракции зуба, удалении кисты, проведении лоскутных операций и кюретажа, имплантации, эндодонтическом лечении.
Внутрисвязочная анестезия
Игла сквозь десну проникает в связки периодонта. Уколы делают с двух сторон, что вызывает моментальное онемение.
Особенно часто внутрисвязочное инъекционное обезболивание в стоматологии проводят при лечении молочных зубов. У взрослых его сочетают с другими методами.
Внутрикостная анестезия
Инъекцию обезболивающего препарата делают в губчастую кость, располагающуюся между зубами.

Спонгиозная интрасептальная анестезия нижних моляров
Благодаря внутрикостной инъекционной анестезии в стоматологии удается в кратчайший период времени (за минуту), используя минимальное количество анестетика, достигнуть нужного эффекта, но сохраняется он недолго. Особенность этого инъекционного метода — онемение обхватывает только несколько зубов и частично десну, не затрагивая язык, губи и щеки. Введение анестетика не сопровождается болью: в губчастом веществе нет нервов.
В самых сложных случаях (при повышенной чувствительности к боли и невралгии) анестезирующее средство вводят в ствол тройчатого нерва — в точку, расположенную у основания черепа.
Преимущества инъекционной анестезии
В сравнении с неинъекционными методами обезболивания анестезия инъекционная в стоматологии предоставляет лучшие результаты. К тому же действует она намного дольше.
Показания
Инъекционная анестезия в стоматологии проводится при любых вмешательствах, сопровождающихся болезненностью:
- удалении зубов и кисты;
- ампутации пульпы;
- лечении кариеса (среднего и глубокого), периодонтита;
- подготовке зубов к установке коронки или моста;
- вживлении имплантата;
- невритах, невралгиях лицевого нерва.
Противопоказания
Нельзя проводить анестезию инъекционную при:
- индивидуальной чувствительности к ингредиентам лекарства;
- недавно перенесенном инфаркте или инсульте.
При заболеваниях желез внутренней секреции противопоказаны анестетики, содержащие компоненты, которые сужают сосуды. При сбоях в сердечной деятельности и гипертонии нежелательно применять препараты с высокой концентрацией эпинефрина. При предрасположенности к аллергии нельзя использовать лекарства, содержащие консерванты.
Виды анестетиков
Еще недавно инъекционную анестезию в стоматологии проводили только при помощи Новокаина и Лидокаина. Сейчас список подобных препаратов существенно увеличился. К тому же современные препараты, предназначенные для инъекционного обезболивания, совершенно безопасны и не вредят организму. Чаще всего в стоматологии используют Ультракаин, Убистезин, Септанест, Скадонест.
Ультракаин
Изготавливается во Франции. Действующее вещество анестетика – артикаин. Дополнительно добавляется эпинефрин – вещество, оказывающее сосудосуживающее действие.
Септанест
Высококачественный анестетик производства Франции, доказавший свою эффективность в стоматологии. Но в его составе в повышенных концентрациях имеются консерванты (обычно добавляют натрия дисульфид), что может вызвать аллергические реакции в особо чувствительных пациентов.
Скадонест
Производитель анестетика — Франция. Действующим веществом препарата, предназначенного для инъекционной анестезии в стоматологии, служит мепивакаине. Не содержит сосудосуживающих средств и консервантов. Рекомендован для пациентов, предрасположенных к аллергии.
Убистезин
Выпускается в Германии. Аналог Ультракаина. Производится в двух формах, различающихся концентрацией ингредиентов.
Большинство препаратов, применяющихся для инъекционной анестезии в стоматологии, рекомендованы для беременных женщин. Они неспособны преодолеть плацентарный барьер, а значит, неопасны для плода, так как не проникают в его организм.
В стоматологии Дент Сервис имеется обширный перечень анестезирующих препаратов, что позволяет выбрать оптимальный вариант для каждого конкретного случая и обеспечить существенную экономию при проведении анестезии инъекционной.
Инструменты
Для инъекционной анестезии в стоматологии используют различные инструменты.
Самый популярный метод — карпульная инъекционная анестезия: анестетик находится не в ампулах, а в флаконах, которые вставляют в шприцы-инъекторы. Когда одевают иглу, то капсула прокалывается, что позволяет делать инъекцию.

Карпульная инъекционная анестезия
При карпульном обезболивании гарантируется полная стерильность благодаря герметичности капсул. Еще одно достоинство карпульной инъекционной анестезии в стоматологии— щадящее введение, так как игла имеет очень маленькую толщину. Иногда в капсулы добавляют сосудосужающий препарат (обычно адреналин), что продлевает действие анестезирующего препарата.
Применяют в стоматологии и обычные шприцы: одноразовые (чаще всего) и многоразовые.
Безболезненность всех диагностических и лечебных манипуляций является важнейшим условием эффективного лечения стоматологических заболеваний. Однако, к сожалению, до сих пор у многих пациентов визит к стоматологу ассоциируется в первую очередь с болью. Распространенность страха, связанного с возможной болезненностью стоматологического лечения, по данным различных авторов, составляет 61–92%. А совсем не обращаются к стоматологу из-за страха 5-14% населения! Кроме того, сама атмосфера стоматологического кабинета, даже в условиях эмоционально-нейтральной ситуации, способствует появлению у пациентов заметных негативных вегетативных реакций. Типичным их проявлением является резкое повышение уровня артериального давления (АД) и частоты сердечных сокращений (ЧСС). По-прежнему высокой (около 10% случаев) остается частота осложнений и системных побочных реакций при проведении инъекционной анестезии на амбулаторном стоматологическом приеме.
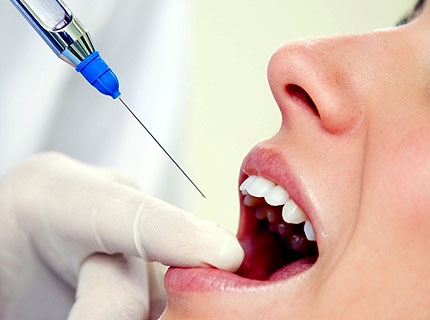
Попытки решить проблему повышения эффективности местного обезболивания в стоматологии с одновременным снижением влияния на пациента психотравмирующих факторов и риска развития осложнений не прекращаются и по сегодняшний день.
а – карпулы с анестетиком
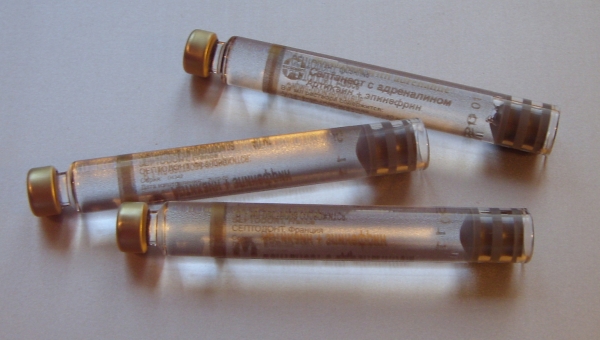

в – карпульный шприц
Инъекционная анестезия нашла широкое применение в терапевтической стоматологии. Под местным обезболиванием в настоящее время проводится лечение кариеса и других поражений твердых тканей зубов, эндодонтические манипуляции, профессиональная чистка зубов и пародонтологические вмешательства, иногда – даже отбеливание зубов.
Наиболее значимые дополнительные требования к анестетикам, применяемым в клинике терапевтической стоматологии, по нашему мнению, можно сформулировать следующим образом:
− обеспечивать глубокую, полную анестезию твердых тканей и пульпы зубов, периапикальных тканей и слизистой оболочки рта в области проведения вмешательства, в том числе быть эффективными при инфильтрационной анестезии моляров и премоляров нижней челюсти;
− иметь максимально быстрое время наступления анестезии (1-5 мин);
− продолжительность эффективной анестезии должна обеспечивать безболезненность проведения всех лечебно-профилактических мероприятий, в т.ч. и на заключительных этапах лечения (удаление матрицы и межзубных клиньев, шлифование и полирование реставраций в поддесневой области, пломбирование корневых каналов горячей гуттаперчей, наложение швов после пародонтологических вмешательств и т.д.). Таким образом, учитывая продолжительность наиболее распространенных терапевтических стоматологических процедур, длительность эффективного действия местного анестетика должна составлять 60-75 мин.
− обеспечивать быстрое и полное прекращение анестезии зубов и окружающих мягких тканей после окончания стоматологических манипуляций (оптимально – через 2,5-2 часа после проведения анестезии);
− сохранять химическую стабильность и фармакологические свойства на протяжении всего рекомендованного периода хранения (до 2-3 лет) при комнатной температуре, в том числе при возможных ее колебаниях.
− Septanest 4% 1:100.000;
− Septanest 4% 1:200.000;
− Scandonest 2% Special;
Septanest 4% 1:100.000 [Septanest with adrenaline Раствор для инъекций (с эпинефрином) 40 мг+10 мкг/мл] (рис. 2), по нашему мнению, следует рассматривать как основной анестетик для использования в терапевтической стоматологии. Этот препарат обладает глубоким обезболивающим эффектом. Быстрое наступление анестезии – 1-3 мин – позволяет экономить рабочее время врача. Длительность анестезии – 60-75 мин.
Рис. 2. Septanest 4% 1:100.000 (Septodont).
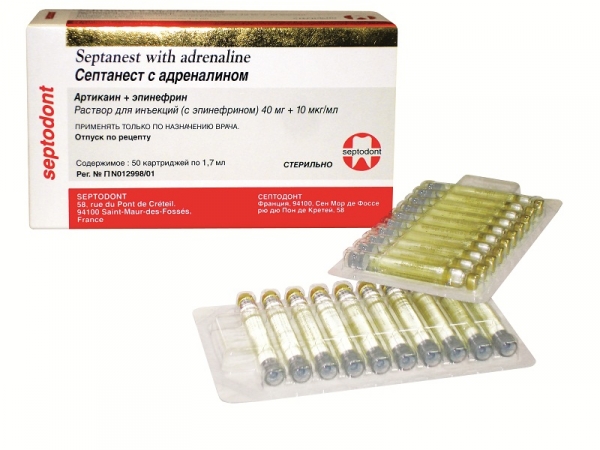
Septanest 4% 1:100.000 хорошо проникает в костную ткань, позволяя проводить большинство манипуляций под инфильтрационной анестезией, в том числе лечение моляров и премоляров нижней челюсти. При использовании этого препарата к проводниковой анестезии на нижней челюсти (торусальная, мандибулярная) мы прибегаем лишь при необходимости обезболивания большого участка зубочелюстной системы (например, при одномоментном депульпировании 3-4 жевательных зубов, хирургическом вмешательстве на пародонте 1–2 сегментов зубного ряда и т.д.).
Как показывает наш клинический опыт, применение Septanest 4% 1:100.000 эффективно для проводниковой и инфильтрационной анестезии при любых терапевтических стоматологических манипуляциях: лечении кариеса и других поражений твердых тканей зубов, длительных эстетических реставрациях зубов композитными материалами, эндодонтических манипуляциях, профессиональной чистке зубов, пародонтологических вмешательствах и т.д.
Важной особенностью Septanest 4% 1:100.000 по сравнению с аналогами является наличие в его составе натриевой соли ЭДТА. Данное вещество в сочетании с бисульфитом натрия значительно повышает стабильность адреналина. Именно благодаря наличию двух этих добавок концентрация адреналина в карпуле остается постоянной на протяжении всего рекомендованного срока хранения (2 года). Опасения, высказываемые в некоторых публикациях, о том, что наличие в анестетике ЭДТА может вызывать у пациента головную боль и тошноту, носят скорее теоретический характер. Мы не сталкивались с данными явлениями на протяжении всего периода использования данного анестетика в своей клинической практике.
Рис. 3. Septanest 4% 1:200.000 (Septodont).

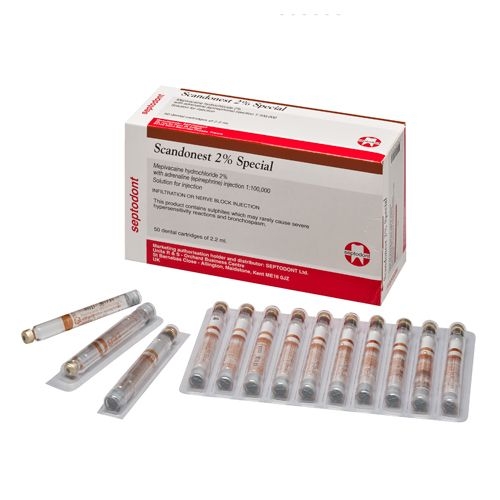
Scandonest 2% Special (рис. 4) – карпулированный анестетик на основе 2% мепивакаина с высоким содержанием адреналина (1:100000). На российском стоматологическом рынке аналогов не имеет. Особенностью этого препарата является выраженный и длительный сосудосуживающий эффект. Это обеспечивает увеличенную продолжительность и глубину анестезии, снижение кровоточивости операционного поля за счет местной ишемии тканей и замедления вымывания анестетика из зоны инъекции.
Рис. 4. Scandonest 2% Special (Septodont).
Адреналинсодержащие анестетики, несомненно, являются основой местной анестезии в современной стоматологии, однако, следует помнить, что в следующих клинических ситуациях их применение противопоказано:
− наличие у пациента сердечно-сосудистых заболеваний (артериальная гипертензия, пароксизмальная тахикардия и другие виды тахисистолии, нарушения коронарного и мозгового кровообращения, порок сердца и т.д.);
− недавно перенесенный инфаркт миокарда (в течение последних 6 месяцев);
− лечение трициклическими антидепрессантами (амитриптилин, мелипрамин и т.д.), ингибиторами моноаминоксидазы (МАО), неселективными бета-адреноблокаторами, нейролептиками, сердечными гликозидами;
− тяжелые формы сахарного диабета, особенно в стадии декомпенсации;
− выраженный тиреотоксикоз, прием гормонов щитовидной железы (тиреотом);
− резко повышенный уровень тревожности;
− предстоящее прохождение пациентом допинг-контроля.
В перечисленных выше клинических ситуациях показано использование анестетиков, не содержащих адреналина и его стабилизаторов (бисульфита натрия и ЭДТА), например, Scandonest 3% (Septodont) (рис. 5).
Рис. 5. Scandonest 3% (Septodont).
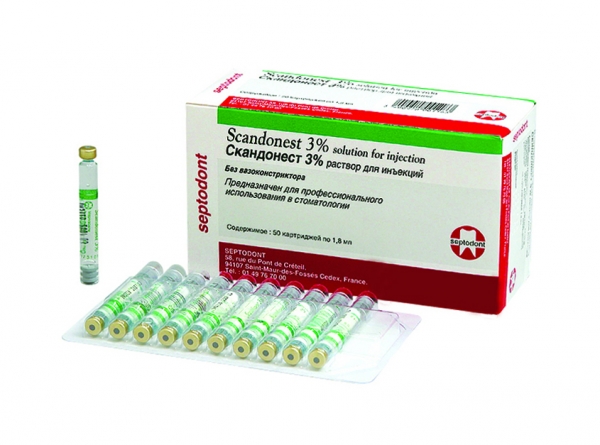
Scandonest 3% – карпулированный анестетик на основе 3% раствора мепивакаина добавления без адреналина и других вазоконстрикторов. Время наступления анестезии – 1-3 мин. Длительность анестезии – 10–20 мин. Данный препарат обеспечивает мягкий, неглубокий обезболивающий эффект, достаточный для проведения лишь кратковременных и нетравматичных лечебных манипуляций.
− проводниковая и инфильтрационная анестезия при кратковременных и нетравматичных лечебно-диагностических манипуляциях;
− проведение анестезии пациентам, которым противопоказано применение анестетиков с вазоконстрикторами (гипертония, сахарный диабет, коронарная недостаточность и т.д.);
− проведение анестезии пациентам с отягощенным аллергологическим анамнезом: при бронхиальной астме, аллергических дерматозах, опасности аллергической реакции на сульфиты и ЭДТА.
Говоря о клиническом применении карпулированных анестетиков, следует особо остановиться на нескольких моментах.
1. Проблема уменьшения болезненности инъекции.
Проведение инъекционной анестезии в стоматологии обычно сопровождается болезненностью при вколе иглы, продвижении ее в тканях и введении анестезирующего препарата. Это вызывает у пациента неприятные ощущения и страх не только перед стоматологическими манипуляциями, но и перед самой анестезией, например, при последующих инъекциях у детей. Чтобы избежать этого и свести к минимуму перечисленные негативные явления, мы рекомендуем применять трехэтапную анестезию:
Рис. 6. Трехэтапная анестезия: местноанестезирующий препарат наносится на бумажный блок.

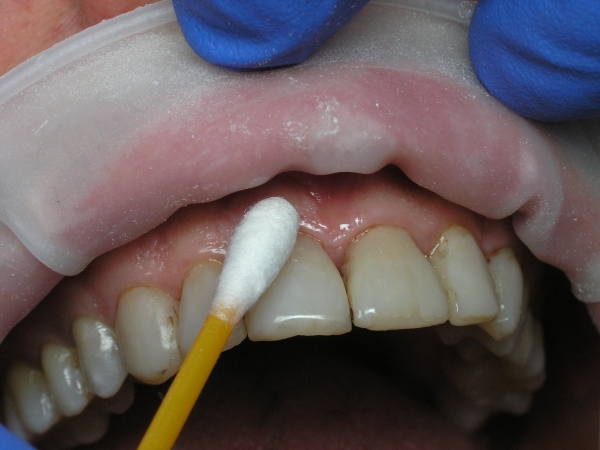
Рис. 7. Трехэтапная анестезия: местноанестезирующий препарат наносится на ватный тампон.

Рис. 8. Трехэтапная анестезия: нанесение местноанестезирующего препарата на место будущего вкола иглы (экспозиция – 1-1,5 мин).
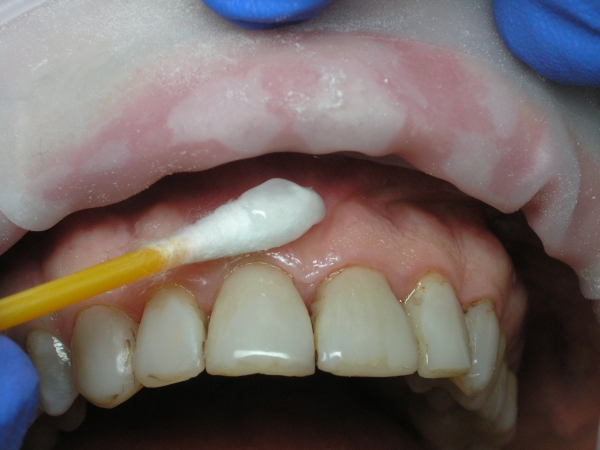
Рис. 10. Трехэтапная анестезия: удаление местноанестезирующего геля с поверхности слизистой оболочки сухим ватным тампоном.
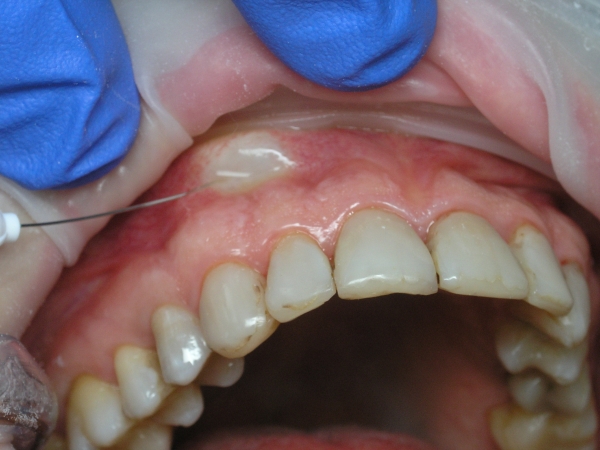
Второй этап – субмукозное (подслизистое) введение 0,2–0,3 мл раствора анестетика (рис. 11).
Рис. 11. Трехэтапная анестезия: субмукозное введение анестетика.
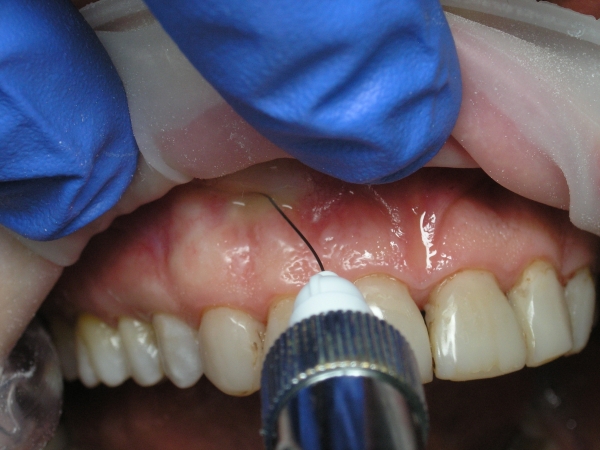
Третий этап – через 1-2 мин – поднадкостничное или интралигаментарное введение раствора 1,0-1,5 мл анестетика (рис. 12). Оптимальная скорость введения – 1 мл/мин.
Рис. 12. Трехэтапная анестезия: поднадкостничное введение анестетика.
Данная методика, хотя и занимает несколько больше времени, чем традиционная, по нашему мнению, более предпочтительна, так как позволяет свести болевые ощущения к минимуму.
2. Количество и скорость введения анестетика.
В связи с высокой эффективностью карпулированных анестетиков для достижения эффективной анестезии достаточно их небольшого количества (табл. 1).
Таблица 1. Рекомендованные объемы местноанестезирующих препаратов для проведения инъекционной анестезии при стоматологических вмешательствах у взрослых
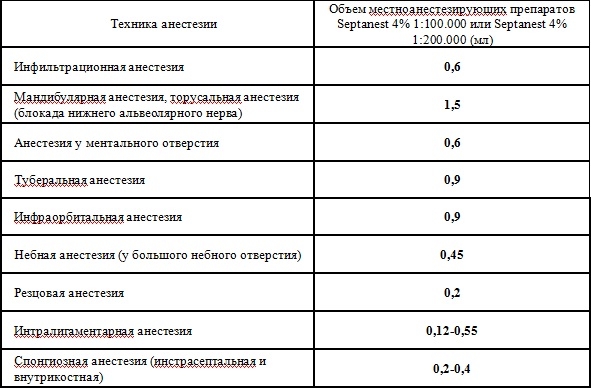
Таблица 2. Максимальные и безопасные разовые дозы карпулированных анестетиков

Примечание: 1 карпула = 1,7 мл.
Введение местноанестезирующего препарата в просвет кровеносного сосуда может привести к осложнениям, связанным с общетоксическим действием анестетика и вазоконстриктора (токсическая реакция). Поэтому при проведении инъекционной анестезии, чтобы избежать этого явления обязательно нужно проводить аспирационную пробу.
Рекомендуется также соблюдать безопасную скорость введения анестетика. Чтобы артикаин при случайном прямом введении его в кровеносное русло не оказал общетоксического действия, содержимое карпулы (1,7 мл) должно вводиться в ткани не быстрее, чем в течение 20-25 с (соответствует скорости инактивации артикаина ферментативными системами крови). Оптимальной скоростью введения считается 0,5 мл за 15 с, что соответствует 1 мин для карпулы.
Препараты на основе мепивакаина, который метаболизируется в печени, должны вводиться еще медленнее. Скорость их введения не должна превышать 1 мл в минуту.
3. Проблема повторного использования карпул.
Зачастую в карпуле после анестезии остается достаточно большое количество анестезирующего препарата (рис. 13). Некоторые стоматологи оставляют такие карпулы, чтобы использовать их еще раз.
Это абсолютно недопустимо! Повторно использовать карпулу с остатками обезболивающего раствора другому пациенту, даже меняя иглы, запрещается!
Рис. 13. Такие карпулы повторно использовать нельзя!
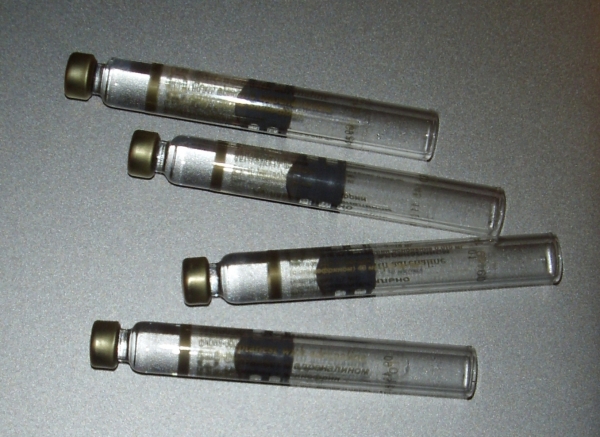
Даже если в карпуле не видно крови, опасность перекрестной передачи инфекции (СПИД, вирусный гепатит и т.д.) в случае повторного использования карпулы равна практически 100%. Это связано с тем, что из-за эластичности резиновой пробки-поршня после первичного введения анестетика и прекращения давления происходит аспирация в карпулу микроскопических частичек крови и тканей, невидимых для глаза. Тем не менее, этого количества вполне достаточно для передачи инфекции, в первую очередь, – вирусного гепатита, от одного пациента другому.
Авторы: Николаев А.И., Николаев Д.А.
Смоленская государственная медицинская академия, кафедра терапевтической стоматологии
Читайте также:

