Реферат эхинококк по микробиологии
Обновлено: 06.07.2024
ЭХИНОКОКК, Echinococcus granulosus – биогельминт, возбудитель эхинококкоза. Заболевание распространено повсеместно, но чаще встречается в странах с развитым пастбищным животноводством.
Морфологические особенности: половозрелая форма имеет длину 3- 5 мм. Сколекс снабжен присосками и хоботком с двумя рядами крючьев. Шейка короткая. Стробила состоит из 3-4-х проглоттид. Предпоследняя проглоттида гермафродитная, последняя – зрелая. Матка разветвленная, закрытая, содержит до 5 000 яиц (рис. 35).
Рис. 35. Морфология Echinococcus granulosus (А, Б) и Alveococcus multilocularis (В). А, В – схемы, Б – микрофотография (7х8). 1 – хоботок с двумя венчиками крючьев, 2 – присоски, 3 – шейка, 4 – гермафродитная проглоттида, 5
– зрелая проглоттида, 6 – матка.
Цикл развития (рис. 36) : основные хозяева – плотоядные животные (собака, волк, шакал), промежуточные – человек, травоядные и всеядные животные (крупный и мелкий рогатый скот, свиньи, верблюды, олени и др.).
Заражение окончательных хозяев происходит при поедании ими органов пораженных животных. Из сколексов финны в кишечнике основного хозяина развивается большое количество половозрелых форм. Из организма окончательного хозяина с фекалиями во внешнюю среду попадают яйца эхинококка. Зрелые проглоттиды цепня способны выползать из анального
отверстия окончательного хозяина и, передвигаясь по шерсти животного, рассеивать яйца. Яйца или проглоттиды, попадав на траву, вместе с ней заглатываются промежуточным хозяином. В кишечнике из яиц выходят онкосферы, попадают в ток крови и заносятся в различные органы (печень, легкие), где развивается финна – эхинококковый пузырь.
Человек заражается эхинококкозом от больных собак при несоблюдении правил личной гигиены. Возможно заражение от овец и других животных, на шерсти которых находятся яйца, попавшие на них с травы или почвы. Эхинококк у человека поражает печень, легкие, мышцы и даже кости. Полость пузыря заполнена жидкостью, содержащей продукты обмена паразита. Человек для эхинококка является биологическим тупиком, так как финны погибают вместе с человеком и не передаются основному хозяину.
Рис. 36. Схема цикла развития Echinococcus granulosus
Механическое ( давление на ткани и разрушение пораженных органов). Токсико-аллергическое (отравление организма продуктами
Особенно опасен разрыв эхинококкового пузыря из-за токсичности содержащейся в нем жидкости и обсеменения сколексами полости тела человека.
Характерные симптомы: крапивница, кожный зуд, боль и тяжесть в правом подреберье. Если поражено легкое, больного беспокоят боли в груди, кашель, одышка, иногда кровохарканье. Эхинококковый пузырь может прорваться в бронх, брюшную или грудную полости или нагноиться. Эти осложнения могут привести к летальному исходу.
Лабораторная диагностика основана на рентгенологическом и иммунологическом обследовании (обнаружение специфических антител в сыворотке крови).
Профилактика: личная – соблюдение правил личной гигиены, тщательное мытье рук после общения с собаками, овцами и другими животными, на шерсти которых могут быть яйца эхинококка. Общественная
– дегельминтизация служебных собак, недопущение скармливания собакам пораженных эхинококком органов животных, уничтожение бродячих собак, санитарно-просветительная работа.
АЛЬВЕОКОКК, Alveococcus multilocularis – биогельминт,
Морфологические особенности : половозрелые формы эхинококка и альвеококка сходны. Отличают их по строению матки в зрелых проглоттидах: у альвеококка матка шарообразная, а у эхинококка – с боковыми выростами (рис. 35). Финна альвеококка заполнена студенистой массой и представляет собой плотный узел из мелких пузырьков. Дочерние пузыри почкуются только наружу (у эхинококка внутрь). Альвеококк называют многокамерным эхинококком.
Цикл развития : окончательные хозяева – плотоядные животные (лисицы, собаки, кошки, песцы). Промежуточные хозяева – мышевидные грызуны, иногда – человек. Заражение окончательных хозяев происходит при поедании мышевидных грызунов. Человек может заразиться альвеококком через грязные руки после контакта со шкурами лисиц и волков, от собак, при употреблении в пищу загрязненных овощей, лесных ягод или воды.
Патогенное действие сходно с действием эхинококкового пузыря. Финна альвеококка отличается более медленным ростом, а заболевание – злокачественным течением. Финны альвеококка поражают печень, легкие, иногда другие органы. Размеры узлов достигают 15 см в диаметре. Дочерние пузыри, почкующиеся наружу, способны прорастать близлежащие ткани (инфильтративный рост как у злокачественных опухолей). При попадании мелких пузырей в кровеносные сосуды они могут заноситься в легкие, лимфатические узлы, центральную нервную систему.
Характерные симптомы: сходны с симптомами эхинококкоза и зависят от локализации паразита.
Лабораторная диагностика: применение иммунологических и рентгенологических методов.
* Данная работа не является научным трудом, не является выпускной квалификационной работой и представляет собой результат обработки, структурирования и форматирования собранной информации, предназначенной для использования в качестве источника материала при самостоятельной подготовки учебных работ.
Эхинококкоз (Echinococcosis)
(Синонимы: однокамерный (гидатидозный) эхинококкоз, echinococcosis, echinococcus disease — англ.)
Взрослая форма Echinicoccus granulosus
Echinicoccus granulosus, протосколекс
Эхинококкоз — хроническое заболевание, характеризующееся развитием в печени, реже легких и других органах солитарных или множественных кистозных образований.
Этиология. Возбудителем является личиночная стадия цепня Echinococcus granulosus (Batsch, 1798, Rudolphi, 1895). Половозрелая форма гельминта — цестода длиной 2-7 мм, имеющая головку с 4 присосками и двойной короной из 35-40 крючьев, шейку и 2-6 члеников. Личиночная стадия, растущая, развивающаяся и живущая в организме человека десятки лет, представлена кистой круглой или овальной формы, заполненной жидкостью. Имеются сведения об антигенной неоднородности популяции гельминта, что обусловливает природную очаговость болезни. Половозрелые формы паразитируют в тонкой кишке собаки, кошки, волка, шакала, койота, рыси, гиены, льва. Промежуточными хозяевами эхинококка являются овца, буйвол, верблюд, лошадь, северный олень, свинья, некоторые сумчатые, белка, заяц, человек.
Эпидемиология. Заболевание распространено в странах с развитым пастбищным скотоводством (Южная Америка, Северная Африка, Австралия, Новая Зеландия). На территории стран СНГ чаще регистрируется в Молдавии, республиках Закавказья и Средней Азии, в Киргизии, на Украине, в Белоруссии.
Различные штаммы эхинококков адаптированы к различным промежуточным и окончательным хозяевам, что определяет резистентность человека, например, к “лошадиному штамму” Е. granulosus, распространенному в Великобритании. Основной источник инвазии — домашние собаки, реже —волки, шакалы. Зрелые яйца выделяются с фекалиями животных, загрязняя их шерсть и окружающую среду. Заражение человека происходит при контакте с инвазированными животными, при сборе ягод и трав, питье воды из загрязненных яйцами гельминта источников. В связи с особенностями эпидемиологии заболевание чаще встречается в определенных профессиональных группах (работники скотобоен, пастухи, кожевники). Доказана также возможность трансплацентарной передачи гельминтоза.
Патогенез. В желудочно-кишечном тракте человека онкосферы эхинококка освобождаются от оболочки, а выделившиеся личинки внедряются в мезентериальные кровеносные сосуды и разносятся током крови. Большая часть личинок задерживается в печени, часть — попадает в легкие (через малый круг кровообращения). Незначительная часть проходит фильтр легких и попадает в почки, кости, мозг. В печени к концу 5 мес. вокруг кисты формируется фиброзная капсула. Эхинококковый пузырь имеет сложное строение. Наружная (гиалиновая) оболочка состоит из множества концентрических пластинок, не содержащих клетки, что важно для диагностики. Изнутри она выстлана зародышевым слоем, который дает начало форменным элементам пузыря (протосколексы и выводковые капсулы). Внутри первичного (материнского) пузыря нередко формируются вторичные (дочерние) и третичные (внучатые) пузыри. В пораженном органе может развиваться одна киста (солитарное поражение) или несколько (множественный эхинококкоз), размеры кист значительно варьируют: от 1-5 до 40 см и более в диаметре. Эхинококковая киста растет экспансивно, отодвигая и сдавливая ткани хозяина, которые атрофируются и некротизируются.
Паразитарные антигены оказывают сенсибилизирующее действие, особенно выраженное при множественном эхинококкозе. При этом иммунная система хозяина не в состоянии полностью уничтожить гельминта, что связано с наличием у эхинококка ряда приспособительных механизмов. К ним относят потерю паразитом части рецепторов в период формирования гиалиновой оболочки, выработку иммуносупрессоров, белковую мимикрию за счет включения белков хозяина в свою жизнедеятельность. Проявления сенсибилизации лежат в основе анафилактического шока, возникающего при разрыве эхинококковой кисты.
Симптомы и течение. Эхинококкоз чаще выявляется у лиц среднего воз-раста. Болезнь в неосложненных случаях протекает годами и может быть выявлена случайно (при плановой флюорографии) или при целенаправленном обследовании (в очагах) при отсутствии клинических проявлений (доклиническая стадия эхинококкоза). В клинически выраженной стадии течение эхино-коккоза зависит от локализации кист, их размеров, скорости развития, осложнений, вариантов сочетанного поражения органов, реактивности организма хозяина. Беременность, тяжелые интеркуррентные заболевания, алиментарные нарушения способствуют более тяжелому течению болезни, быстрому росту кист, склонности к разрывам и диссеминации возбудителя.
При локализации кисты в правой доле печени болевой синдром сходен с таковым при холецистите. Отмечается похудание, снижение аппетита, при локализации в левой доле появляются изжога, отрыжка, рвота. При поверхностной локализации кисты она может пальпироваться. В запущенных случаях нарушается белковосинтетическая функция печени: диспротеинемия со снижением альбуминов, протромбина и ростом гамма-глобулинов. Проявления эхинококкоза легких определяются локализацией кисты. Даже небольшая киста, расположенная вблизи плевры, рано проявляет себя болевым синдромом, а при локализации у бронхиального ствола клинические симптомы проявляются кашлем и сосудистыми расстройствами. Эхинококкоз почек нередко диагносцируется лишь при выявлении эхинококкурии. Обнаружению обрывков сколексов в осадке мочи могут предшествовать тянущая боль в поясничной области, дизурические расстройства. Значительно реже встречаются эхинококкоз головного мозга, средостения, молочной железы, кишечника, крайне редко — костей, подкожной клетчатки.
Осложнения при эхинококкозе встречаются часто (до 30%), иногда являясь первым клиническим проявлением заболевания. Нередки нагноения кисты (присоединение вторичной бактериальной флоры при гибели эхинококка), сопровождающиеся усилением боли, лихорадкой, гиперлейкоцитозом. Возможны холангиты, вскрытие кисты в брюшную и плевральную полость с развитием перитонита, плеврита. Сдавливание желчных протоков приводит к механической желтухе, реже — билиарному циррозу, амилоидозу. При сдавлении сосудов портальной системы возникают признаки портальной гипертензии. Эхинококкоз легких может осложняться повторными легочными кровотечениями, острой сердечно-сосудистой недостаточностью. Наиболее грозным осложнением является разрыв кисты, который может быть спровоцирован ударом, поднятием тяжестей, грубой пальпацией. Разрыв кисты сопровождается резким болевым синдромом и проявлениями аллергической реакции различной степени выраженности, вплоть до развития анафилактического шока.
Диагноз и дифференциальный диагноз. Диагностика эхинококкоза на начальных стадиях затруднена из-за стертости и неспецифичности клинических проявлений и основывается на анализе данных клинических, радиоизотопных, лучевых и иммунологических исследований. Наличие в анамнезе операций по поводу эхинококкоза, заболевания эхинококкозом другого члена семьи позво-ляют предполагать вероятный этиологический диагноз. Лучевые (рентгенологические), радиоизотопные (сканирование, сцинтиография) методы обследо-вания, УЗИ и, особенно, компьютерная томография и методики с использованием магнитно-ядерного резонанса позволяют оценить распространенность процесса. В некоторых случаях показана диагностическая лапароскопия (осторожно — пунктировать кисту нельзя из-за опасности диссеминации).
Дифференцировать эхинококкоз чаще всего приходится с новообразованиями соответствующих органов. Решающая роль принадлежит иммунологическим методам. Широко используются реакции непрямой гемагглютинации (РНГА), латекс-агглютинации, двойной диффузии в геле, имму-ноэлектрофореза (ИЭФ) и встречного иммуноэлектрофореза (ВИЭФ), флюоресцирующих антител (РФА), иммуноферментный метод (ИФМ), информативность которых достигает 90—97%. Внутрикожную пробу с эхинококковым антигеном (реакция Касони) проводить нецелесообразно ввиду частого развития тяжелых аллергических реакций, особенно при повторных исследованиях.
Несмотря на достаточно длительную историю борьбы с эхинококкозом человека, данная проблема до сих пор не потеряла актуальности и продолжает представлять значительные трудности для здравоохранения. По данным Госсанэпиднадзора РФ, за последние 5 лет отмечен трехкратный рост заболеваемости населения, прежде всего в сельскохозяйственных районах России (Агаев Б.А.2005). Долгое время эхинококкоз относился к числу тяжелых заболеваний, результаты лечения которого оставались неудовлетворительными у достаточно большого числа больных (Новик А.А.1999).
Содержание работы
Введение
История
Морфология
Эпидемиология
Клиника
Диагностика
Дифференциальный диагноз
Осложнения
Лечение
Профилактика
Заключение
Список литературы
Файлы: 1 файл
Эхинококкоз.docx
Кафедра госпитальной хирургии и урологии.
д.м.н., проф.Тарасенко В.С.
Научный руководитель кружка –
к.м.н., доц. Стрельцов Ю.П.
Выполнил: Студентка 407 гр.
- История
- Морфология
- Эпидемиология
- Клиника
- Диагностика
- Дифференциальный диагноз
- Осложнения
- Лечение
- Профилактика
Несмотря на достаточно длительную историю борьбы с эхинококкозом человека, данная проблема до сих пор не потеряла актуальности и продолжает представлять значительные трудности для здравоохранения. По данным Госсанэпиднадзора РФ, за последние 5 лет отмечен трехкратный рост заболеваемости населения, прежде всего в сельскохозяйственных районах России (Агаев Б.А.2005).
Долгое время эхинококкоз относился к числу тяжелых заболеваний, результаты лечения которого оставались неудовлетворительными у достаточно большого числа больных (Новик А.А.1999).
Термин эхинококк введён в 1801 г. Рудольфом после того, как была изолирована половозрелая форма taenia echinococcus из тонкой кишки собаки. Понятие заимствованно с греческого и в переводе означает ежовый или щетинистый червь. Эхинококкоз, имеющий форму водяных пузырей, встречающихся во внутренних органах домашних животных, был известен врачам уже в глубокой древности. Об этом заболевании писал Гиппократ. В приписываемом ему учебнике по внутренним болезням упоминается об опухолях, содержащих воду и встречающихся у крупного скота, овец и свиней (по К. Матову). В те времена были известны тяжёлые последствия, наступающие после перфорации эхинококка в брюшную полость. Гален отмечал, что эхинококковая киста чаще всего локализуется в печени.
До XVI-XVII веков эти водяные кисты у человека смешивали с другими поражениями органов, пока Реди в 1658 г. Впервые не высказал предположение о животном происхождении эхинококкоза. Мальпиги установил, что эхинококковые кисты являются живыми существами. Паллас в 1760 г. Различил серозные кисты от эхинококковых и описал зародышевый пузырёк последних. Гётце установил при микроскопии, что грануляции на внутренней мембране соответствуют маленьким головкам ленточных глистов и снабжены крючками, расставленными в форме венчика.
Однокамерный эхинококк паразитирует в личиночной стадии. Эхинококковый пузырь (ларвоциста) может поражать любые органы и ткани промежуточного хозяина. Echinococcus granulosus в личиночной стадии вызывает у человека и других промежуточных хозяев однокамерный или гидатидозный эхинококкоз.
Взрослые особи однокамерного эхинококка паразитируют в тонкой кишке окончательных хозяев. Они образуются из протосколексов, заключенных в эхинококковых пузырях, паразитирующих в органах промежуточных хозяев. Будучи проглоченными окончательным хозяином, протосколексы своими крючочками и присосками прикрепляются к слизистой оболочке кишки и постепенно вырастают в очень маленьких ленточных цестод – эхинококков. Имеют лентовидное тело (стробила), состоящее из головки – сколекса, снабженной четырьмя мышечными присосками и двойным венчиком крючьев, шейки и 3-5 члеников. Эхинококки отторгают от себя зрелые членики, которые, двигаясь, оставляют за собой полоску жидкости белого цвета, содержащую сотни яиц. Каждое яйцо после оплодотворения покрывается тонкой оболочкой, куда откладывается известь, вследствие чего оболочка твердеет и становится как скорлупа. Выделяющиеся из кишечника зараженной собаки яйца имеют радиально исчерченную оболочку, содержат онкосферу с шестикрючным зародышем (гексакант) внутри.
Гексаканты могут осесть в любом органе и дать начало развитию эхинококковых пузырей. Уже через 3 мес. В маленьком пузырьке различаются хорошо выраженные оболочки, затем в них развиваются выводковые капсулы,
протосколексы. Вокруг паразита образуется фиброзная капсула, как результат реакции соединительной ткани хозяина. Развитие большого числа кровеносных сосудов в фиброзной капсуле обеспечивает трофические функции эхинококкового пузыря и длительное его существование.
Эхинококковый пузырь сложную структуру: наружная оболочка (кутикулярная) плотная, слоистая, светло-серого цвета. Основной ее частью является гиалин и состоит она из концентрически расположенных пластинок, не содержащих клеток, что важно для диагностики. Изнутри она выстлана тонким зародышевым слоем (герминативная оболочка).
Эхинококковый пузырь заполнен жидкостью, которая по своему составу близка к плазме крови промежуточного хозяина. Она токсична, обладает аллергическими свойствами, содержит протеолитические и гликолитические ферменты, следы белка, холестерин, янтарную, молочную и пропионовую кислоты, хлорид натрия, калий, кальций и другие элементы.
В мировом соотношении, в России, Японии, Индии и южных районах США заболеваемость эхинококкозом среди населения незначительная.
Заражение человека зародышами собачьего глиста может происходить тремя путями: через слизистые оболочки желудочно–кишечного тракта, через слизистые оболочки дыхательных путей и лёгких и через раневую поверхность.
Однокамерный эхинококк развивается медленно. Экспериментальные исследования показывают, что спустя 3 часа после кормления свиньи пищей, содержащей онкосферы, паразит можно обнаружить в печени. Проникшая в орган личинка эхинококка, быстро охватывается мононуклеарными клетками.
К 30-му часу она имеет вид протоплазматической песчинки. После 4-х суток в центре паразита наблюдается вакуолизация- первый признак формирующейся внутренней полости. Через 7 суток полость четко очерчивается и наполняется жидкостью, одновременно формируются и оболочки. Через месяц пузырёк достигает в диаметре 1 мм, через 3 мес.- 1,5-2 мм, через 5 мес.- 55 мм.
Величина, достигнутая за год отдельными эхинококковыми кистами, бывает разной. Она варьирует от 2-3 до 20-30 мм в диаметре (А.Н. Львов). В быстроте развития паразита играет роль орган, в который внедрился зародыш, а также и состояние самого микроорганизма.
По данным некоторых авторов, срок миграции паразита в организме с момента заражения до его фиксации, как и интенсивность процесса развития, после фиксации, изменяется в зависимости от ряда обстоятельств. Определяющим являются степень сохранности жизненной активности онкосферы после воздействия на неё вредных факторов наружной среды, длительность процесса декапсуляции, время, прошедшее до прикрепления, наличие или отсутствие оптимальных условий развития в месте фиксации, а также иммуннореактивные и анатомофизиологические особенности органа и организма в целом.
В процессе своего развития эхинококковая киста смещает паренхиму органа, стремясь в каком- нибудь отделе выйти на его поверхность. Сдавление тканей, осуществляемое растущим паразитом, приводит к их атрофии. Чем больших размеров достигает киста, тем более серьёзные изменения наступают в клетках и сосудах органов. Нередко эти изменения наблюдаются и в соседних органах и тканях, интимно прилежащих к кисте.
Средняя продолжительность жизни кисты составляет 10-20 лет. Н.Г. Назаревский указывает, что кисты в возрасте старше 10 лет, как правило, чреваты развитием осложнений, хотя Е.Н. Павловский наблюдал существование паразитарной кисты в течение 40 лет. Самостоятельная гибель эхинококка является результатом отсутствия необходимых для его развития условий, нагноение или кровоизлияние в кисту, следствием травмы или прободения, умирания от старости.
Первым признаком умирания паразита является сморщивание кисты. При этом жидкость из её полости резорбируется. Оболочки сморщиваются и превращаются в бесформенную казеозную массу. Со временем в них откладываются соли кальция и они петрифицируются. Обызвествление может быть диффузным или частичным только в некоторых участках оболочек. Иногда кальцинирование начинается в жизнеспособной, но старой кисте И.Я. Дейнека установил такое осложнение в 10 %. Кальцификаты сдавливают прилежащие органы и ткани, вызывая порой пролежни в крупных кровеносных и желчных сосудах печени.
Мертвый эхинококк представляет собой благоприятную почву для развития инфекции. Н.И Напалков считает, что нагноение возможно лишь после смерти паразита, так как хитиновая оболочка не проницаема для микроорганизмов.
В клинической картине эхинококкоза печени различают три стадия заболевания. Мы придерживаемся такого же деления клинического течения эхинококкоза.
Первая стадия (начальная или бессимптомная) продолжается с момента попадания онкосферы в печень до первых клинических проявлений заболевания. Продолжительность ее различна, иногда несколько лет. Эхинококковая киста в этот период находится в толще печени и имеет небольшие размеры, поэтому выявить ее обычно не представляется возможным. Состояние больных заметно не нарушается, они не предъявляют жалоб. Заболевание протекает скрытно и обнаруживается, как правило, случайно — при обследовании больного, но другому поводу, а также во время операции, предпринятой в связи с каким-либо иным заболеванием.
Вторая стадия характеризуется различными симптомами заболевания. Появление их обычно связано с тем, что киста достигла уже довольно значительных размеров или происходит быстрое увеличение ее, сопровождающееся натяжением, а иногда и растяжением глиссоновой капсулы. Больные отмечают тупые либо более интенсивные боли, чувство тяжести, давления, стеснения в правом подреберье, эпигастральной области или нижнем отделе грудной клетки. Нередко это сопровождается слабостью, общим недомоганием, ухудшением аппетита, быстрой утомляемостью при наличии или отсутствии похудания, одышкой. Периодически наблюдаются аллергические реакции в виде повторяющейся крапивницы, понос, тошнота, рвота. При объективном обследовании выявляется увеличение печени, чаще правых ее отделов пли всех размеров органа при множественных кистах.
При локализации паразитарной кисты на передненижней поверхности печени может определяться видимое выпячивание передней брюшной стенки, а при латеральном расположении ее — деформация реберной дуги и ребер наподобие горба. Увеличенная печень при пальпации плотная.
Пальпация, как правило, безболезненна, однако боль может быть выражена при нагноении кисты или воспалении тканей вокруг нее.
Третья стадия характеризуется различными осложнениями эхинококкоза. Они могут развиваться в результате изменений, происходящих не только в самой паразитарной кисте (нагноение, перфорация, обызвествление), но и в пораженном органе или в организме больного в целом. Примерами такого рода осложнений являются возникновение асцита при сдавлении прогрессивно увеличивающейся кистой нижней полой вены или появление желтухи вследствие обтурации внутри- или внепеченочных желчных протоков.
Эхинококкоз – это паразитарная инвазия личиночной стадией ленточного гельминта эхинококка, протекающая с поражением внутренних органов (печени, легких, сердца, головного мозга и др.) и образованием в них эхинококковых кист. Неспецифические симптомы эхинококкоза включают слабость, крапивницу, преходящее повышение температуры; специфические зависят от места локализации паразита и могут быть представлены локальными болями, тошнотой, желтухой, кашлем, очаговой неврологической симптоматикой, кардиалгией, аритмией и пр. Диагностика эхинококкоза основывается на данных инструментальных исследований (рентгена, сцинтиграфии, УЗИ, КТ) и серологических проб. Лечение эхинококкоза хирургическое.
МКБ-10
Общие сведения
Эхинококкоз – гельминтное заболевание из группы цестодозов, вызываемое паразитированием в организме человека эхинококка в стадии онкосферы. В мире наибольшая заболеваемость эхинококкозом отмечается в Австралии, Новой Зеландии, Северной Африке, Южной Америке, Южной Европе, Центральной Азии. В России гельминтоз встречается в Поволжье, Приуралье, Ставропольском и Краснодарском крае, Западной Сибири, на Дальнем Востоке.
В эндемичных регионах заболеваемость населения эхинококкозом достигает 5-10%. Распространенность эхинококкоза тесно связана с развитием животноводства. Учитывая тот факт, что при эхинококкозе могут поражаться различные внутренние органы, а единственно радикальным методом лечения является операция, заболевание лежит в сфере интересов торакоабдоминальной хирургии, нейрохирургии, кардиохирургии.

Причины эхинококкоза
Эхинококкоз человека вызывается личиночной стадией ленточного гельминта Echinococcus granulosus - лавроцистой. Окончательными хозяевами половозрелых гельминтов выступают животные (собаки, лисицы, волки, львы, рыси и др.), в кишечнике которых паразитируют цестоды. Человек, домашние и дикие травоядные животные (рогатый скот, свиньи, лошади, олени, лоси и др.) являются промежуточными хозяевами личиночных стадий и одновременно биологическим тупиком, поскольку не выделяют яйца эхинококка в окружающую среду и не могут служить источником инвазии.
Взрослые особи эхинококка – это мелкие гельминты длиной 2,5-8 мм и шириной 0,5-10 мм, имеющие головку с четырьмя присосками и двумя рядами крючьев, шейку и несколько члеников. В зрелых члениках содержатся яйца эхинококка с онкосферами и шестикрючной личинкой-зародышем внутри. Онкосферы выживают в большом диапазоне температур (от -30°С до +30°С), несколько месяцев сохраняются в почве, но вскоре погибают под действием солнечного света.
Из кишечника окончательного хозяина яйца с испражнениями выделяются во внешнюю среду. Заражение людей эхинококкозом происходит алиментарным (при употреблении загрязненных фекалиями овощей и фруктов, воды) или контактным путем (при разделке туш или контакте с животными, инвазированными эхинококком). Высокий риск заболеваемости эхинококкозом имеют лица, занятые животноводством и уходом за животными (животноводы, охотники, работники скотобоен и др.).
Патогенез
В ЖКТ человека под действием пищеварительных ферментов оболочка яйца и онкосферы растворяется, и наружу выходит личинка. С помощью крючьев она внедряется в слизистую кишки, откуда попадает в венозный кровоток и в портальную систему. Большая часть онкосфер оседает в печени; иногда через нижнюю полую вену онкосферы попадают в правые отделы сердца, а оттуда – в малый круг кровообращения и легкие. Реже через легочные вены и левые отделы сердца зародыши оказываются в большом круге кровообращения и могут быть занесены в любой орган: головной мозг, селезенку, почки, мышцы и др. В результате инвазии примерно в 70-80% случаев развивается эхинококкоз печени, в 15% - эхинококкоз легких, в остальных случаях происходит поражение других органов.
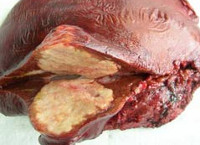
После оседания зародыша эхинококка в том или ином органе начинается пузырчатая или гидатидозная стадия развития паразита. Эхинококковый пузырь представляет собой кисту, покрытую двухслойно оболочкой, состоящей из внутреннего (зародышевого) и наружного (хитинового) слоев. Киста медленно увеличивается в размерах (примерно на 1 мм в месяц), однако спустя годы может достигать гигантских размеров. Внутри эхинококкового пузыря содержится прозрачная или беловатая опалесцирующая жидкость, в которой плавают дочерние пузыри и сколексы. Дочерние пузыри эхинококка могут образовываться и снаружи хитиновой оболочки; их общее количество может достигать 1000.
Проявления эхинококкоза связаны с сенсибилизирующим влиянием паразитарных антигенов и механическим давлением кисты на органы и ткани. Паразитирование эхинококка сопровождается выделением продуктов обмена, что приводит к развитию интоксикации и аллергической реакции замедленного типа. В случае полного разрыва кисты происходит истечение ее содержимого в плевральную или брюшную полость, что может вызвать анафилактический шок. Увеличивающаяся в размерах эхинококковая киста давит на окружающие структуры, нарушая функции пораженного органа. В некоторых случаях развивается нагноение кисты; реже возможно самопроизвольная гибель эхинококка и выздоровление.
Симптомы эхинококкоза
Эхинококкоз может бессимптомно протекать годами и десятилетиями; в случае возникновения клинической симптоматики патогномоничные признаки отсутствуют. Независимо от локализации паразита в организме, эхинококкоз проходит в своем развитии три стадии:
- I - бессимптомную. Течение латентного периода начинается от момента внедрения онкосферы в ткани и продолжается до тех пор, пока не появляются первые клинические признаки эхинококкоза.
- II - стадию клинических проявлений. Во время II стадии больных беспокоят боли в месте локализации кисты, слабость, крапивница, кожный зуд, а также специфические симптомы, обусловленные паразитированием кистозной формы эхинококка в том или ином органе.
- III - стадию осложнений. В стадии осложненного эхинококкоза может произойти разрыв кисты и истечение содержимого в брюшную или плевральную полость с развитием перитонита, плеврита. При нагноении эхинококковой кисты присоединяются высокая лихорадка, тяжелая интоксикация. Сдавление кистой органов и тканей может вызывать развитие механической желтухи, асцита, вывихов, патологических переломов.
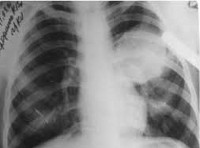
Эхинококкоз печени
Для эхинококкоза печени характерны жалобы на тошноту, снижение аппетита, периодически возникающую диарею, тяжесть и боли в правом подреберье. Объективно обнаруживается гепатоспленомегалия; иногда эхинококковая киста печени пальпируется в виде округлого плотного образования. В случае сдавления кистой желчных протоков развивается механическая желтуха; при компрессии воротной вены возникает асцит, портальная гипертензия. Присоединение вторичной бактериальной флоры может приводить к формированию абсцесса печени. Наиболее тяжелым осложнением эхинококкоза печени служит перфорация кисты с развитием клиники острого живота, перитонита и тяжелых аллергических реакций. При этом происходит диссеминация эхинококков, в результате чего развивается вторичный эхинококкоз с множественный локализацией.
Эхинококкоз легких
Эхинококкоз легких протекает с повышением температуры тела, интоксикационным синдромом, болью в груди, кашлем, кровохарканьем. Давление кисты на легочную ткань приводит к формированию ателектазов легких. При прорыве пузыря в бронхи развивается сильный кашель, цианоз, нередко - аспирационная пневмония. Крайне опасным осложнением легочного эхинококкоза является прорыв кисты в плевру и перикард, что может привести к анафилактическому шоку, резкому смещению средостения, тампонаде сердца и внезапной смерти. Инфицирование эхинококковой кисты сопровождается формированием абсцесса легкого.
Эхинококкоз сердца
При эхинококкозе сердца беспокоят загрудинные боли, напоминающие стенокардию. Компрессия кистами венечных артерий может вызвать развитие инфаркта миокарда. Часто возникают нарушения ритма и проводимости: желудочковая тахикардия, неполная и полная блокады ножек пучка Гиса, полная поперечная блокада сердца. Причинами гибели пациента с эхинококкозом сердца могут стать злокачественные аритмии, сердечная недостаточность, тампонада сердца, кардиогенный шок, ТЭЛА, постэмболическая легочная гипертензия и др.
Эхинококкоз головного мозга
Клинка эхинококкоза головного мозга характеризуется гипертензионным синдромом и очаговой неврологической симптоматикой (нарушением чувствительности, парезами конечностей, эпилептиформными приступами).
Диагностика
Правильной диагностике эхинококкоза способствует подробно собранный эпидемиологический анамнез, указывающий на тесный контакт человека с животными, эндемичность заражения. При подозрении на эхинококкоз любой локализации назначаются серологические исследования крови (ИФА, РНИФ, РНГА), позволяющие обнаружить специфические антитела к эхинококку. Специфичность и чувствительность тестов достигает 80-98%. Примерно в 2/3 случаев оказывается информативной кожно-аллергическая проба - реакция Казони.
Диапазон инструментальной диагностики эхинококкоза включает ультразвуковые, рентгеновские, томографические, радиоизотопные методы. Перечень исследований зависит от локализации поражения:
- При эхинококкозе печени информативны УЗИ гепатобилиарной системы, ангиография чревного ствола (целиакография), МРТ печени, сцинтиграфия, диагностическая лапароскопия и др.
- Распознать эхинококкоз легких позволяет проведение рентгенографии легких и КТ грудной клетки, бронхоскопии, диагностической торакоскопии.
- Ведущими методами диагностики эхинококкоза головного мозга служат КТ или МРТ.
- При подозрении на поражение сердца выполняется ЭхоКГ, коронарография, вентрикулография, МРТ сердца.
При прорыве эхинококковой кисты в просвет полых органов сколексы паразита могут быть обнаружены в исследуемом дуоденальном содержимом, мокроте. Также в этих случаях прибегают к выполнению бронхографии, холецистографии, пункционной холангиографии. Эхинококковую кисту необходимо дифференцировать от альвеококкоза, бактериальных абсцессов, кист непаразитарной этиологии, опухолей печени, легких, головного мозга и пр.
Лечение эхинококкоза
Радикальное излечение эхинококкоза возможно только хирургическим путем. Оптимальным способом является проведение эхинококкэктомии – вылущивания кисты без нарушения целостности хитиновой оболочки. При наличии крупного пузыря вначале производится его интраоперационная пункция с аспирацией содержимого. Остаточная полость тщательно обрабатывается антисептическими растворами, тампонируется, дренируется или ушивается наглухо. В процессе операции важно не допустить попадания содержимого пузыря на окружающие ткани во избежание диссеминации эхинококка.
В случае невозможности иссечения кисты при эхинококкозе легкого выполняется клиновидная резекция, лобэктомия, пневмонэктомия. Аналогичная тактика используется при эхинококкозе печени. Если иссечение эхинококковой кисты печени представляется технически невозможным, осуществляется краевая, сегментарная, долевая резекция, гемигепатэктомия. В до- и послеоперационном периоде назначается противопаразитарная терапия препаратами празиквантел, альбендазол, мебендазол.
Прогноз и профилактика
В случае радикального удаления эхинококковых кист и отсутствия повторного заражения прогноз благоприятный, рецидивов эхинококкоза не возникает. В случае интраоперационной диссеминации сколексов через 1-2 года может возникнуть рецидив заболевания с формированием множественных эхинококковых пузырей и неблагоприятным прогнозом.
Эхинококкоз - лечение в Москве
Комментарии к статье
Вы можете поделиться своей историей болезни, что Вам помогло при лечении эхинококкоза.
Читайте также:

