Изменение костей с возрастом реферат
Обновлено: 05.07.2024
Пассивную часть опорно-двигательного аппарата человека составляет комплекс костей и их соединений — скелет. Скелет состоит из костей черепа, позвоночника и грудной клетки (так называемый осевой скелет), а также костей верхних и нижних конечностей (добавочный скелет). Скелет характеризуется высокой прочностью и гибкостью, которая обеспечивается способом соединения костей друг с другом.
Подвижное соединение большинства костей придает скелету необходимую гибкость и обеспечивает свободу движений. Помимо фиброзных и хрящевых непрерывных соединений (ими в основном соединяются между собой кости черепа), в скелете существует несколько видов менее жестких соединений костей. Каждый из типов соединения зависит от требуемой степени подвижности и вида нагрузок на данный участок скелета.
Соединения с ограниченной подвижностью называются полусуставами или симфизами, а прерывные (синовиальные) соединения — суставами. Сложная геометрия суставных поверхностей в точности отвечает степени свободы данного соединения.
Скелет человека продолжает свое формирование в течение всей жизни: кости постоянно обновляются и растут, отвечая росту всего организма; отдельные кости (например, копчиковые или крестцовые), которые у детей существуют раздельно, по мере взросления срастаются в единую кость. К моменту рождения кости скелета окончательно еще не сформированы и многие из них состоят из хрящевой ткани.
Череп плода в возрасте 9 месяцев еще не представляет собой жесткую конструкцию; составляющие его отдельные кости не срослись, что должно обеспечить относительно легкое прохождение по родовым путям. Другие отличительные особенности: не полностью развитые кости пояса верхних конечностей (лопатки и ключицы); большинство костей запястья и предплюсны еще хрящевые; к моменту рождения не сформированы также и кости грудной клетки (у новорожденного мечевидный отросток хрящевой, а грудина представлена отдельными, не сросшимися между собой костными точками). Позвонки в этом возрасте разделены относительно толстыми межпозвоночными дисками, а сами позвонки еще только начинают формироваться: тела и дуги позвонков не срослись и представлены костными точками. Наконец, тазовая кость к этому моменту состоит лишь из костных зачатков седалищной, лобковой и подвздошной костей.
Скелет взрослого человека состоит более чем из 200 костей; его масса (в среднем) составляет у мужчин примерно 10 кг, у женщин около 7 кг. Внутреннее строение каждой из костей скелета оптимально приспособлено для того, чтобы кость могла успешно выполнять все те многочисленные функции, которые возложены на нее природой. Участие костей, составляющих скелет, в обмене веществ обеспечивается кровеносными сосудами, пронизывающими каждую кость. Нервные окончания, проникающие в кость, позволяют ей, а также всему скелету в целом расти и видоизменяться, адекватно реагируя на изменение жизненной среды и внешних условий существования организма.
Структурной единицей опорного аппарата, образующей кости скелета, а также хрящи, связки, фасции и сухожилия, является соединительная ткань. Общей характеристикой различных по строению соединительных тканей является то, что все они состоят из клеток и межклеточного вещества, в состав которого входят волокнистые структуры и аморфное вещество. Соединительная ткань выполняет различные функции: в составе органов трофическую — формирование стромы органов, питание клеток и тканей, транспорт кислорода, углекислого газа, а также механическую, защитную, то есть объединяет различные виды тканей и предохраняет органы от повреждений, вирусов и микроорганизмов.
Соединительная ткань подразделяется на собственно соединительную ткань и специально соединительную ткань с опорными (костная и хрящевая ткани) и гемопоэтическими (лимфатическая и миелоидная ткани) свойствами.
Собственно соединительная ткань подразделяется на волокнистую и соединительную ткань с особыми свойствами, к которой относятся ретикулярная, пигментная, жировая и слизистая ткани. Волокнистая ткань представлена рыхлой неоформленной соединительной тканью, сопровождающей кровеносные сосуды, протоки, нервы, отделяющей органы друг от друга и от полостей тела, образующей при этом строму органов, а также плотной оформленной и неоформленной соединительной тканью, образующей связки, сухожилия, апоневрозы, фасции, периневрии, фиброзные перепонки и эластическую ткань.
Костная ткань формирует костный скелет головы и конечностей, осевой скелет туловища, защищает органы, располагающиеся в черепе, грудной и тазовых полостях, участвует в минеральном обмене. Кроме того, костная ткань определяет форму тела.
Костная ткань подразделяется на грубоволокнистую, характерную для зародышей и молодых организмов, и пластинчатую ткань, составляющую кости скелета, которая, в свою очередь, делится на губчатую, содержащуюся в эпифизах костей, и компактную, находящуюся в диафизах трубчатых костей.
Хрящевая ткань образована клетками хондроцитами и межклеточным веществом повышенной плотности. Хрящи выполняют опорную функцию и входят в состав различных частей скелета.
2. Строение и форма костей скелета
Сочетание необходимых механических качеств кости — одновременно гибкости и механической прочности — обеспечивается ее составом. Кость на 2/3 состоит из неорганического вещества (солей кальция) и на 1/3 — из органического вещества (белка оссеина). Соли кальция придают кости высокую твердость, а оссеин обеспечивает значительную эластичность.
В строении кости выделяют надкостницу (периост), компактное вещество, губчатое вещество и костный мозг.
Надкостница покрывает всю наружную поверхность кости, кроме сустава. Ее пронизывает множество тонких кровеносных сосудов и нервных волокон, по костным канальцам проникающих в глубь кости, за счет чего обеспечивается ее кровоснабжение и иннервация. По своему строению надкостница представляет собой тонкую пластину из соединительной ткани, ее наружный слой состоит из плотных фиброзных волокон, а внутренний — из волокнистой и рыхлой соединительной ткани, в которой залегают остеобласты — костеобразующие клетки. Внутренний слой надкостницы называется камбиальным, он отвечает за рост кости в толщину; остеобласты камбиального слоя обеспечивают также восстановление кости после переломов.
Компактное вещество, состоящее из костных пластинок, плотным слоем покрывает периферию кости. Часть костных пластинок, составляющих компактное вещество, образует собственно структурную единицу кости — остеон.
Остеон — цилиндрическое образование, состоящее из нескольких слоев костных пластинок цилиндрической формы, как бы вставленных друг в друга и окружающих центральный канал, в котором проходят нервы и кровеносные сосуды. Промежутки между остеонами занимают вставочные пластинки; снаружи и изнутри остеоны и вставочные пластинки покрыты окружающими пластинками. Остеоны располагаются в соответствии с нагрузками, действующими на данную кость.
Губчатое вещество кости, расположенное под компактным, отличается пористой структурой. Оно образовано костными перекладинами (трабекулами), которые, в свою очередь, также состоят из костных пластинок, ориентированных в соответствии с направлением действующих на кость нагрузок.
Костный мозг обеспечивает функционирование кости как органа. Различают желтый и красный костный мозг.
Желтый костный мозг расположен в костномозговой полости и состоит в основном из жировых клеток (именно они определяют его цвет).
Красный костный мозг, расположенный в губчатом веществе кости, — орган костеобразования и кроветворения. Он состоит из ретикулярной ткани и густо пронизан кровеносными сосудами. По этим сосудам клетки крови, созревающие в кроветворных элементах (стволовых клетках) красного костного мозга, попадают в общий кровоток организма. В петлях ретикулярной ткани, помимо стволовых клеток, располагаются также клетки, образующие и разрушающие кость, — остеобласты и остеокласты.
По форме все многообразие костей скелета разделяется на четыре группы: выделяют трубчатые, губчатые, плоские и смешанные кости. Неодинаковая роль этих костей в скелете обуславливает и различия в их внутреннем строении.
Трубчатые кости отличаются наличием более или менее вытянутой цилиндрической средней части — диафиза, или тела кости. Диафиз состоит из компактного вещества, окружающего внутреннюю костномозговую полость, содержащую желтый костный мозг. Различают длинные и короткие трубчатые кости: к длинным костям относятся кости плеча, предплечья, бедра и голени, а к коротким — фаланги пальцев, а также кости пясти и плюсны. Диафиз длинных трубчатых костей с обеих сторон оканчивается эпифизом, который заполнен губчатым веществом, содержащим красный костный мозг. Между собой эпифиз и диафиз разделяются метафизом.
Губчатые кости, состоящие из губчатого вещества, также разделяют на длинные и короткие. К длинным губчатым костям относятся кости грудной клетки — ребра и грудина, а к коротким — позвонки, кости запястья, предплюсны, а также сесамовидные кости (расположенные в сухожилиях мышц рядом с суставами). От трубчатых костей губчатые отличаются отсутствием костномозговой полости; снаружи губчатые кости покрыты тонким слоем компактного вещества.
К плоским костям относятся кости лопатки, тазовая кость, кости крышки черепа. Плоские кости по строению сходны с губчатыми (также состоят из губчатого вещества, снаружи покрытого компактным веществом) и отличаются от последних формой.
Помимо перечисленных, в скелете выделяются также смешанные кости, которые состоят из частей, различных по своим функциям, форме и происхождению. Смешанные кости встречаются среди костей основания черепа.
3. Позвоночный столб
Позвоночный столб — настоящая основа скелета, опора всего организма. Конструкция позвоночного столба позволяет ему, сохраняя гибкость и подвижность, выдерживать ту же нагрузку, которую может выдержать в 18 раз более толстый бетонный столб.
Позвоночный столб отвечает за сохранение осанки, служит опорой для тканей и органов, а также принимает участие в формировании стенок грудной полости, таза и брюшной полости. Каждый из позвонков, составляющих позвоночный столб, имеет внутри сквозное позвоночное отверстие. В позвоночном столбе позвоночные отверстия составляют позвоночный канал, содержащий спинной мозг, который таким образом надежно защищен от внешних воздействий.
Всего в позвоночном столбе 32–34 позвонка, разделенных межпозвоночными дисками и несколько различающихся своим устройством.
В соответствии с расположением и особенностями строения в позвоночном столбе различают пять видов позвонков: 7 шейных, 12 грудных, 5 поясничных, 5 крестцовых и 3–5 копчиковых . У взрослого человека крестцовые позвонки срастаются в одну кость – крестец, а копчиковые - в копчик. Позвоночные отверстия всех позвонков образуют позвоночный канал, в котором помещается спинной мозг. К отросткам позвонков прикрепляются мышцы.
Между позвонками расположены межпозвоночные диски из волокнистого хряща; они способствуют подвижности позвоночного столба. С возрастом высота дисков меняется.
Рост позвоночного столба наиболее интенсивно происходит в первые 2 года. В течение первых полутора лет жизни рост различных отделов позвоночника относительно равномерен. Начиная с 1,5 до 3 лет замедляется рост шейных и верхнегрудных позвонков и быстрее начинает увеличиваться рост поясничного отдела, что характерно для всего периода роста позвоночника.
Усиление темпов роста позвоночника отмечается в 7-9 лет и в период полового созревания, после завершения которого прибавка в росте позвоночника очень невелика.
Структура тканей позвоночного столба существенно изменяется с возрастом. Окостенение, начинающееся еще во внутриутробном периоде, продолжается в течение всего детского возраста. До 14 лет окостеневают только средние части позвонков. В период полового созревания появляются новые точки окостенения в виде пластинок, которые сливаются с телом после 20 лет. Процесс окостенения отдельных позвонков завершается с окончанием ростовых процессов – к 21-23 годам. Позднее окостенение позвоночника обуславливает его подвижность и гибкость в детском возрасте. Кривизна позвоночника, являющаяся его характерной особенностью, формируется в процессе индивидуального развития ребенка. В самом раннем возрасте, когда ребенок начинает держать головку, появляется шейный изгиб, направленный выпуклостью вперед (лордоз). К 6 месяцам, когда ребенок начинает сидеть, образуется грудной изгиб с выпуклостью назад (кифоз). Когда ребенок начинает стоять и ходить, образуется поясничный лордоз.
К году имеется уже все изгибы позвоночника. К 7 годам уже имеются четко выраженные шейный и грудной изгибы, фиксация поясничного изгиба происходит позже – в 12-14 лет.
Изгибы позвоночного столба составляют специфическую особенность человека и возникли в связи с вертикальным положением тела. Благодаря изгибам позвоночный столб пружинит. Удары и толчки при ходьбе, беге, прыжках ослабляются и затухают, что предохраняет мозг от сотрясений.
4. Грудная клетка
Грудная клетка образует костную основу грудной полости. Она защищает сердце, легкие, печень и служит местом прикрепления дыхательных мышц и мышц верхних конечностей. Грудная клетка состоит из грудины, 12 пар ребер, соединенных сзади с позвоночным столбом.
Форма грудной клетки существенно изменяется с возрастом. В грудном возрасте она как бы сжата с боком, ее переднезадний размер больше поперечного. У взрослого же преобладает поперечный размер.
На протяжении первого года жизни постепенно меняется форма грудной клетки, что связано с изменением положения тела и центра тяжести. Соответственно изменению грудной клетки увеличивается объем легких. Изменение положения ребер способствует увеличению движений грудной клетки и позволяет осуществлять дыхательные движения.
Коническая форма грудной клетки сохраняется до 3-4 лет. К 6 годам устанавливаются свойственные взрослому относительные величины верхней и нижней части грудной клетки, резко увеличивается наклон ребер. К 12-13 годам грудная клетка приобретает ту же форму, что у взрослого.
На форму грудной клетки влияют физические упражнения и посадка. Под влиянием физических упражнений она может стать шире и объемистее. При длительной неправильной посадке, когда ребенок опирается на край стола или крышку парты, может произойти деформация грудной клетки, что нарушает развитие сердца, крупных сосудов и легких.
5. Грудина и ребра
Грудиной называется длинная губчатая кость плоской формы, замыкающая грудную клетку спереди. В строении грудины выделяют три части: тело грудины, рукоятку грудины и мечевидный отросток, которые с возрастом (обычно к 30–35 годам) срастаются в единую кость. В месте соединения тела грудины с рукояткой грудины находится направленный вперед угол грудины.
Рукоятка грудины имеет две парные вырезки на своих боковых поверхностях и одну парную вырезку на верхней части. Вырезки на боковых поверхностях служат для сочленения с двумя верхними парами ребер, а парные вырезки в верхней части рукоятки, называемые ключичными, для соединения с костями ключиц. Непарная вырезка, расположенная между ключичными, называется яремной.
Ребро представляет собой длинную губчатую кость плоской формы, изгибающуюся в двух плоскостях. Помимо собственно костной, каждое ребро имеет также хрящевую часть. Костная часть, в свою очередь, включает три явно различимых отдела: тело ребра, головку ребра с суставной поверхностью на ней и разделяющую их шейку ребра.
Наиболее явные возрастные изменения связаны со старением костно-мышечной системы. С 25 лет доля безжировой массы тела сокращается ~ на 4% в каждое десятилетие, а после 50-летнего возраста это сокращение доходит до 10% и сопровождается пропорциональным увеличением доли жировой ткани. Снижение мышечной массы происходит соразмерно возрастному убыванию силы.
Характерным признаком старения является остеопороз, в результате которого потеря трабекулярной костной массы достигает 60%, а кортикальной — 35%. Остеопороз увеличивает риск переломов. С ним чаще всего связаны переломы позвонков (компрессионные переломы), проксимального отдела бедренной кости и дистальных метаэпифизов костей предплечья.
На уровне суставных хрящей наблюдается повышенная плотность субхондральной кости и образование остеофитов с одновременной атрофией волокнисто-хрящевой и синовиальной ткани. В конечном итоге формируется остеоартроз и дегенеративные поражения тазобедренных и коленных суставов, суставов стоп и кистей рук. Пожилые люди ощущают неустойчивость и боль в суставах, со временем у них развивается нарушение равновесия и ограничение двигательной активности.

Дегенеративные костные изменения, связанные со старением, влияют на уровень повреждения шейного отдела позвоночника. У людей моложе по возрасту наиболее мобильными являются сегменты между С4 и С7 позвонками и, как следствие, большинство переломов происходят на этом уровне.
У пожилых индивидуумов дегенеративные изменения приводят к ограничению подвижности указанных сегментов, и наиболее мобильной частью шейного отдела становится С1-С2 сегмент. Исследования свидетельствуют о высокой частоте травм верхнешейного отдела позвоночника у лиц пожилого возраста, преимущественно переломов зубовидного отростка и повреждений, затрагивающих атланто-аксиальный комплекс.
В этой популяции риск переломов повышен даже при падении с высоты собственного роста, поэтому всегда следует помнить о возможном повреждении шейного отдела, в том числе при наличии относительно легкой травмы. В нижних отделах позвоночника потеря трабекулярной костной массы, как правило, влечет за собой переломы передней части тела позвонка, при этом задние элементы остаются интактными. Такой тип повреждений редко сопровождается неврологическим дефицитом.
Кожа с возрастом атрофируется, теряет влагу и тургор, кровоток в ее сосудах замедляется, уменьшается количество подкожного жира. Вследствие этого кожные покровы становятся более хрупкими и у лежачих больных с травмой — склонными к трофическим изменениям. В частности, спинальные щиты, используемые для транспортировки, за два часа могут вызвать образование пролежней, поэтому должны быть удалены при первой возможности.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021

Механическая прочность кости на 80–90 % зависит от минеральной плотности (11, 15, 22). На 10–20 % она связана с другими факторами: строением кости, восстановлением после микропереломов, состоянием коллагенового матрикса и костного мозга. Для возникновения переломов имеет значение и то, что в трабекулярной кости в возрасте 35 лет содержится на 40 % меньше минеральных веществ, чем в компактной.
Основное число переломов происходит в местах расположения трабекулярной кости, хотя ее всего 20 % (остальные 80 % – компактная кость). Она имеет большую поверхность, лучше васкуляризирована, близко к ней расположены клетки костного мозга. По мере старения происходит истончение кортикального слоя, резорбция трабекулярной кости, в некоторых местах она исчезает полностью, пустоты замещаются жиром, происходит уменьшение гемопоэтической ткани в костном мозге. Однако соотношение минералов и органического матрикса изменяется незначительно, равно как и химическое строение минеральных веществ.
Анализ показывает, что, например, при уменьшении у мужчин суммарной количества минералов во всем скелете на 7 % отмечаются переломы лучевой кости в типичном месте, на 10 % – в позвоночнике,
на 16 % – в проксимальном конце бедренной кости. У женщин они появляются при значительно меньшем значении и на 10 лет раньше (табл. 5.1).
Мы измеряли МПК и в отдельных его крупных частях. Оказалось, при старческом остеопорозе количество минералов в костях черепа снижено на 25 %, в верхних конечностях – на 15 %, нижних –
16 %, туловище – 34 % (если количество минералов в туловище принять за 100 %, то в ребрах оно уменьшалось на 20 %, костях таза – 37 %, позвоночнике – 43 %).
Возрастные изменения суммарной величины минеральных веществ (г) в скелете и пороговая их величина (г), при которой впервые возникают переломы
Всего
минералов, г
Пороговая
величина МПК
Переломы на 1000
17 (верхняя треть бедра)
30 (верхняя треть бедренной кости)
Актуальной проблемой травматологии является изучение изменений МПК в поясничном отделе позвоночника, так как переломы чаще всего возникают в верхних поясничных и нижних грудных позвонках. Для диагностики и прогноза переломов мы определяли суммарную величину минералов в позвонке потому, что прочность его снижается пропорционально изменению их массы и в меньшей мере зависит от плотности только трабекулярной кости, которая определяется лишь для того, чтобы свести до минимума ошибку. Как следует из табл. 5.2, суммарная величина минералов в позвонке, при которой впервые (пороговое значение) происходят переломы у мужчин, составляет 20,939 г, ей соответствует МПК 0,970 г/см2. У женщин эти величины равны соответственно 17,610 г и 0,936 г/см2. У мужчин суммарная величина минералов убывает за каждое десятилетие после 50 лет на 1,1–1,4 г. У женщин этот процесс начинается на 10 лет раньше и потеря равна 1,5–2,4 г.
Возрастные изменения МПК третьего поясничного позвонка и ее пороговое значение, при котором происходят переломы
от незначительных механических воздействий
Всего
минералов, г, в позвонке
Пороговая величина МПК, г/см2
Переломы на 1000
Число клиновидных и поперечных переломов позвоночника существенно возрастало при уменьшении плотности: при снижении ее на 20 % они встречались в 11 % случаев, на 36 % возникали в 48 % случаев.
На содержание минералов в позвонках и, следовательно, на их прочность влияет гормональный статус. Так, например, в течение 2–3 лет после менопаузы потеря минералов в поясничных позвонках составляет 6 % за год. Поэтому у женщин 50–79 лет 95 % переломов происходит при содержании минералов 16,8–10,9 г (МПК – 0,925–0,595 г/см2).
Уменьшение плотности минералов в позвонках ведет к тому, что у женщин 51–65 лет в 6 раз больше переломов, чем у мужчин, а после
70 лет – в два раза больше. Подобное соотношение не случайно, так как у женщин на 30 % меньше исходная масса минералов.
К 80-ти годам содержание минералов у женщин уменьшается на 42 %, у мужчин – на 20 %. Это приводит у женщин к тому, что механическая прочность позвонка в 80 лет уменьшается в 2,6 раза, а его трабекулярной кости – в 4 раза. Исходя из изложенного, становится понятным, что МПК может быть использована как непрямой показатель компрессионной прочности (зависимость между МПК и прочностью прямолинейная до величины 9,8 г).
В шейке бедренной кости статистически достоверная убыль МПК отмечена в возрасте 51–60 лет как у мужчин, так и у женщин (табл. 5.3). Данные показывают, что пороговой величиной МПК у мужчин является 1,26 г/см2, у женщин – 0,94 г/см2. Число переломов проксимального отдела после 60 лет удваивается каждые 10 лет, а в межвертельной области утраивается. К 80–ти годам МПК у женщин в проксимальном отделе уменьшается на 47 %, а в межвертельной области – на 53 %. У мужчин потеря минералов составляет 2/3 от данных у женщин. Наибольшее их число (95 %) происходит при МПК 0,8 г/см2.
Возрастные изменения минеральной плотности (МПК) шейки бедренной кости и ее пороговое значение, при которой происходят переломы от незначительных механических воздействий
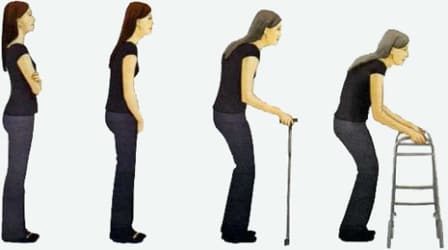
Многие люди считают, что те изменения, которые происходят в организме с возрастом – это болезнь, которую нужно лечить. На самом деле определенные изменения происходят во всех органах и тканях, и далеко не всегда они являются следствием именно болезни, а являются скорее проявлением старения – естественного, физиологического процесса.
Все мы знаем, что в определенном возрасте волосы начинают седеть, а кожа становится менее упругой, на лице появляются морщины. Эти изменения могут быть более или менее выраженными, но они все равно имеют место у каждого человека.
Точно так же с возрастом возникают изменения в костях и суставах, их принято называть дегенеративно-дистрофическими, поскольку происходит дегенерация костной и хрящевой ткани, а одной из главных причин этого процесса является нарушение питания из-за ухудшения работы сердца, поражения сосудов атеросклеротическим процессом, склеротическими изменениями в микроциркуляторном русле.
Когда появляются первые изменения
Начало изменений в позвоночнике и суставах приходится на возраст 40-50 лет в зависимости от индивидуальных особенностей организма. В первую очередь страдает хрящевая ткань, затем начинают появляться изменения в костях. Особенно быстро возрастные изменения начинают прогрессировать у женщин после пятидесяти лет, что связано с гормональными изменениями в постменопаузе.
Как проявляются возрастные изменения
Боль, припухлость, отечность суставов и другие симптомы – это всегда признаки заболевания опорно-двигательного аппарата, тогда как возрастные изменения проявляются скорее незначительным ограничением подвижности в спине и суставах, возрастными искривлениями позвоночника и даже некоторым уменьшением роста из-за уменьшения толщины межпозвоночных дисков и снижения плотности костной ткани.
Разрастание костной ткани — появление остеофитов, ощущение хруста в суставах, иногда появление неприятных симптомов после значительных физических нагрузок или снижение устойчивости к этим самым нагрузкам – вот как чаще всего проявляются возрастные изменения.
Можно ли избежать изменений в опорно-двигательном аппарате
Никто из нас не хочет стареть, а потому вопрос о том, как предупредить развитие возрастных изменений остается одним из самых распространенных.
Стоит понимать, что полностью победить старость современная медицина не в силах, но соблюдение ряда рекомендаций позволит максимально отложить наступление возрастных изменений и уменьшить степень их выраженности.
Предупредить развитие осложнений помогут:
- здоровый образ жизни;
- борьба с лишним весом;
- достаточная физическая активность;
- сбалансированное и полноценное питание;
- правильный режим труда и отдыха.
Безусловно, большое значение имеет своевременное лечение и профилактика заболеваний суставов и позвоночника. Клиника Позвоночника доктора Разумовского использует индивидуальные комплексные программы профилактики и лечения с использованием физиотерапевтических методов, массажа, лечебной физкультуры, мануальной терапии и рефлексотерапии.
Высококвалифицированные врачи, которые работают в нашей Клинике, подберут индивидуальную программу лечения, реабилитации или профилактики заболеваний опорно-двигательного аппарата, дадут рекомендации по образу жизни, безболевому поведению, двигательной активности и спорту, что поможет вам сохранить молодость и чувствовать себя прекрасно, вне зависимости от возраста.
Читайте также:

