Истмико цервикальная недостаточность реферат
Обновлено: 30.06.2024
Сегодня проблема невынашивания беременности занимает ведущее место в оценке репродуктивного здоровья населения всего мира. Частота возникновения этой патологии находится в интервале от 10 до 20–25% к числу беременных, а это значит, что одна из десяти беременностей заканчивается преждевременно. Чаще всего невынашивание беременности возникает в результате истмико-цервикальной недостаточности (ИЦН), обусловленной органическими либо врожденными изменениями, на долю которых приходится всего 1% случаев. Органические изменения возникают как следствие травматических изменений шейки матки в ходе медицинских манипуляций. При данной патологии изменяется отношение между мышечной и соединительной тканью, уменьшается количество коллагена под воздействием протеогликанов, в результате чего матка приобретает мягкую консистенцию, укорачивается, а также открывается внутренний зев. Эти изменения приводят к самопроизвольному прерыванию беременности, так как плодное яйцо не имеет собственного сфинктера в нижнем сегменте матки. Еще до наступления беременности возможно спрогнозировать возникновение несостоятельности шейки матки, для этого проводят гистеросальпингографию, с помощью которой выявляют функциональную ИЦН. Во время беременности для диагностики ИЦН проводят влагалищное исследование и трансвагинальное УЗИ.

1. Алехина А.Г., Блессманович А.Е., Петров Ю.А., Невынашивание беременности вследствие истмико-цервикальной недостаточности // Синергия наук. 2018. № 19. С.990-998.
2. Ross M.G., Beall M.H.Prediction of Preterm Birth: Nonsonographic Cervical Methods. Semin. Perinatol. 2009. Vol. 33. P. 312–316.
3. Васеленко В.В. Состояние шейки матки у беременных женщин с риском формирования истмико-цервикальной недостаточности и невынашивания беременности: автореф. дис. … канд. мед. наук. Киев, 2008. 18 с.
4. Белоцерковцева Л.Д., Коваленко Л.В., Мирзоева Г.Т. Факторы риска формирования истмико- цервикальной недостаточности, приводящие к преждевременным родам // Вестник СурГУ. Медицина. 2014. № 2 (20). С. 26-30.
5. Аракелян А.Г., Пак С.А., Тетера С.А. Современные шовные материалы, или как врачу оперирующей специальности сделать оптимальный выбор шовного материала. Харьков, 2004. 23 с.
6. Romero R., Ncolaides K., Vaginal progesterone in women with an asymptomatic sonografphic short cervix in the midtrimester decreases preterm delivery and neonatal morbidity: Asystematic rewiew and meta-analisys of individual patient data. AJOG. 2011. P.6-8.
7. Romero R. A blueprint for the prevention of preterm birth: vaginal progesterone in women with a short cervix. J. Perinat. Med. 2013. Vol. 41. P. 27–44.
10. Дуда И.В., Силява В.Л. Анализ демографической ситуации и роль в ней родовспомогательной службы в Республике Беларусь. Пути улучшения репродуктивного здоровья женщины // Актуальные вопросы репродуктивного здоровья женщин: материалы республиканской научно–практической конференции акушеров–гинекологов и неонатологов, Минск, 2001. С. 5-12.
13. Стрижаков А.Н., Бунин А.Т., Медведев М.В. Ультразвуковая диагностика в акушерской клинике. М.: Медицина, 1990. 242 с.
14. Davey M., Watson L., Risk scoring systems for predicting preterm birth with the aim of reducing associated outcomes (rewiew). Cocrane rewiew. 2011. 5 p.
17. Кравченко Е.Н., Воронцова М.С., Кривчик Г.В., Цыганкова О.Ю., Куклина Л.В., Тышкевич О.С., Набока О.В., Гончарова А.А. Причины короткой шейки матки и ее роль в инициации преждевременных родов // Таврический медико-биологический вестник. 2016. Т. 19. № 2. С. 85-88.
20. Лукьянова Е.А. Истмико-цервикальная недостаточность: взгляд на проблему // Охрана материнства и детства: Рецензируемый науч.-практич. мед. журнал. 2010. № 1 (15). C.73-77.
21. Журавлев А.Ю. Течение и исходы беременности при консервативной и хирургической коррекции истмико-цервикальной недостаточности // Охрана материнства и детства. 2010. № 2 (16). 57 с.
22. Brown R., Gagnon R., Delisle M.F., Cervical insufficiency and cervical cerclage. J. Obstet Gynaecol Can. 2013. P.3-7.
23. Ткаченко Л.В., Углова Н.Д., Линченко Н.А. Значение элективного церкляжа при высоком риске преждевременных родов у пациенток с истмико-цервикальной недостаточностью // Вестник ВолгГМУ. 2013. № 3.С.135-137.
24. Lotgering F.K. Clinical aspects of cervical insufficiency. BMC Pregnancy Childbirth. 2007. Vol. 7. P.4-5.
25. Стрижаков А.Н., Белоусова В.С., Тимохина Е.В., Богомазова И.М., Пицхелаури Е.Г., Подтетенев А.Д., Кузнецова Е.В., Толкач Ю.И. Перинатальные исходы при преждевременных родах // Вопросы гинекологии, акушерства и перинатологии. 2016. Т. 15. № 4. С. 7-12.
Актуальность. Для каждой женщины беременность является одним из самых главных периодов жизни, наполненным трепетом от ожидания рождения малыша. Но существует ряд факторов, способных вызвать прерывание беременности либо рождение ребенка раньше срока. Ключевую роль в предупреждении невынашивания беременности играет способность шейки матки удерживать плод до полного созревания в полости матки. Если происходит нарушение функции матки, возможно возникновение невынашивания беременности.
Цель исследования: проанализировать литературу по различным аспектам невынашивания беременности при истмико-цервикальной недостаточности.
Причины возникновения невынашивания беременности сложны и разнообразны. К ним относят гормональные нарушения в организме женщины (недостаточность функции яичников и плаценты, нарушение работы надпочечников); хромосомные и генные аномалии плода; острые и хронические заболевания у женщины, в том числе и половые инфекции; анатомические факторы (врожденные аномалии развития матки, приобретенные (миомы, синехии)), истмико-цервикальная недостаточность (ИЦН). Зачастую отмечается развитие ИЦН на фоне повышения в крови женщины мужских половых гормонов – гиперандрогения – с одновременным уменьшением прогестерона.
Сегодня невынашивание беременности главным образом является результатом развития ИЦН, из-за которой 30–40% родов заканчиваются преждевременно [3, 4].
В норме к завершению беременности происходит полное созревание шейки матки, характеризующееся ее размягчением, укорочением и расширением. Если такие изменения возникают до 37-й недели беременности, то следует говорить о патологическом состоянии – истмико-цервикальной недостаточности. Первое упоминание о существовании ИЦН отмечается еще в XI в., но лишь в 1948 г. было выдвинуто предположение о том, что в результате развития ИЦН происходит невынашивание беременности.
Возникновение истмико-цервикальной недостаточности объясняется как врожденными, так и приобретенными изменениями в шейке матки. Врожденная ИЦН может возникнуть из-за несостоятельности онтогенеза матки (двурогая матка, седловидная матка). Такая форма требует детальной диагностики и хирургического лечения еще до наступления беременности.
Приобретенная истмико-цервикальная недостаточность имеет как органическую (чаще всего посттравматическую), так и функциональную природу возникновения.
Органические изменения могут возникнуть при естественных родах, стремительных, родах при тазовом предлежании, при проведении акушерско-гинекологических мероприятий с использованием акушерских щипцов. Существует предположение, что каждая третья прервавшаяся беременность является исходом органической ИЦН [5].
Функциональные изменения обусловлены нарушением баланса гормонов, необходимого для нормального течения беременности, плацентарной недостаточностью. Однако развитие функциональной ИЦН возможно и при изменении соотношения между мышечной и соединительной тканями матки, с нарушением нейрогуморального восприятия. В норме в матке содержится 85% соединительной ткани, при ИЦН этот показатель снижается до 40%, начинает превалировать количество мышечной ткани – до 50%. Такие изменения приводят к раннему укорочению матки, размягчению и развитию несостоятельности.
Немаловажную роль в возникновении преждевременных родов играют инфекционные факторы. В случае внутриутробного инфицирования развивается комплекс патогенетических изменений, который возникает под влиянием как инфекционного агента, так и вызванных им гормональных, сосудистых, обменных нарушений, приводящих к возникновению истмико-цервикальной недостаточности [6, 7].
Клинически истмико-цервикальная недостаточность проявляется болями тянущего характера, распространяющимися на низ живота и поясницу, слизистыми выделениями из влагалища с прожилками крови. Иногда могут возникать чувство давления и колющие боли во влагалище, но отмечается и бессимптомное течение заболевания, которое может привести к затруднению своевременной диагностики.
Многими авторами были разработаны различные шкалы, позволяющие оценивать состояние шейки матки, однако не существует единой универсальной шкалы. Для выявления признаков ИЦН и степени их тяжести во время беременности можно использовать балльную шкалу Штембера.
В соответствии со степенью проявления клинических признаков начисляются баллы. Клинические признаки, представленные в шкале Штембера: длина влагалищной части шейки матки, состояние цервикального канала, расположение шейки матки, консистенция шейки матки, расположение прилежащей части плода.
Согласно данной шкале, если сумма баллов 5 и более, это указывает на структурные изменения в шейке матки, требующие коррекции [11, 12]. Другие авторы считают, что утверждать о наличии ИЦН следует при сумме баллов 7–8.
Информативность данного метода различна в зависимости от доступа, при котором проводится исследование. Результаты трансабдоминального, трансректального, трансперинеального доступа при УЗИ могут разниться с трансвагинальным в пределах 0,5–1 см [16]. Ограниченность трансабдоминального доступа связана с необходимостью наполнения мочевого пузыря перед исследованием. При пустом мочевом пузыре визуализация шейки возможна в 45% случаев, а при перерастянутом создается мнимое удлинение шейки матки. В норме ее ширина на уровне внутреннего зева в интервале между 10-й и 36-й неделями постепенно увеличивается от 2,57 до 4,02 см.
Сегодня большинство авторов предлагают проводить при УЗИ цервикальный стресс-тест, позволяющий выявить размягчение тканей шейки матки, которое является признаком ее преждевременного созревания [17]. Методика его проведения заключается в необходимости повышения внутриматочного давления, на фоне которого оценивают изменение длины цервикального канала и формы внутреннего зева. Давление можно повысить с помощью кашлевой пробы Вальсальсы или путем изменения положения тела пациентки (из положения лежа в положение стоя). Но было выявлено, что более чувствительным является метод, при котором давление на переднюю брюшную стенку оказывается рукой исследователя по направлению к длинной оси матки в течение 15 секунд. У здоровых беременных при проведении теста каких-либо изменений шейки матки не выявляется. Тест считают положительным, если длина уменьшается на 2 мм и более, а внутренний зев расширяется на 5 мм и больше [18, 19].
В настоящее время существуют разнообразные методы как оперативного, так и консервативного лечения ИЦН, направленные на устранение измененной шейки матки в ходе беременности. Применение оперативного лечения определяется крайне индивидуально и только при недостаточности консервативного способа.
Впервые операции по устранению истмико-цервикальной недостаточности вне беременности были предложены в 1950 г. Lasha, который предложил иссекать участок от наружного зева до истмуса включительно. На сегодня существует несколько модификаций метода Лаша [19].
Shirodkar в 1956 г. впервые предложил применять оперативное лечение ИЦН во время беременности. Суть его предложения состояла в наложении циркулярного шва из нейлона в области внутреннего зева после рассечения слизистой оболочки влагалища и смещения мочевого пузыря кверху [20].
McDonald в 1957 г. рекомендовал накладывать кисетный шов в области перехода слизистой оболочки влагалища на шейку матки с многократным прокалыванием стенки влагалища без ее предварительного рассечения. Эффективность этого метода составляет 50–80% [20].
В 1965 г. А.И. Любимова предложила накладывать двойной П-образный шов на область внутреннего зева. Этот шов малотравматичен, не приводит к повышению тонуса матки, его можно применять при опущении плодного пузыря [21]. В 94% случаев получен положительный результат.
Наиболее удачным промежутком беременности для проведения оперативного лечения считается 13–27-я неделя [21]. Однако для каждой женщины этот промежуток определяется индивидуально. Исходя из микробиологических исследований, проводить операцию между 13-й и 17-й неделями беременности будет гораздо благоприятнее, так как изменения в матке, ее раскрытие и укорочение еще не выражены, а значит, риск возникновения инфицирования ниже. По мере увеличения срока беременности снижается запирательная способность перешейка, что приводит к опущению плодного пузыря и созданию благоприятных условий для развития восходящей инфекции.
Зачастую хирургическое лечение может вызывать ряд осложнений, среди которых чаще всего отмечается прорезывание тканей матки нитью, возникающее при увеличении сократительной способности матки, когда нити еще не сняты. Также возможно развитие воспалительных процессов [22].
Если ИЦН выявлена, когда беременность отсутствует, то возможно в качестве консервативного лечения применить инъекции филлеры, основным компонентом которых является гиалуроновая кислота, в ткани. Данный метод называется биоревитализацией. Гиалуроновая кислота будет способствовать образованию гидратированных полимеров высокой плотности, заполняющих межклеточные пространства и образующих коллаген и эластин в мышечном слое для восстановления должного количества соединительной ткани. Оценку эффективности этого способа проводят путем определения в цервикальной слизи количества нейраминидаз, отвечающих за регуляцию формирования клеточных мембран в тканях [25]. Также в качестве консервативного лечения используют вагинальные препараты, содержащие прогестерон.
Заключение. Таким образом, истмико-цервикальная недостаточность является одним из наиболее значимых факторов риска невынашивания беременности. Она может приводить к преждевременным родам, привычному невынашиванию, что является фактором риска увеличения гибели в постнатальном периоде и инвалидизации детей. Несмотря на данные литературы и научных исследований в этой области, вопрос постановки диагноза ИЦН остается открытым. Диагноз определяется методом исключения и требует высокого контроля при последующих беременностях.
Благодаря разработке современных методов исследования, оптимизации реабилитационных мероприятий прослеживается направленность к уменьшению частоты самопроизвольных абортов. Проведенные на данный момент исследования позволяют вовремя диагностировать и разработать тактику лечения женщины с ИЦН.
Известно множество причин, которые приводят к самопроизвольным выкидышам. Одна из них - истмико-цервикальная недостаточность (ИЦН), то есть состояние, когда перешеек (по-латыни "истмус") и шейка ("цервекс") матки не справляется с возрастающей нагрузкой (растущий плод, околоплодные воды) и начинает преждевременно раскрываться.
Для того чтобы понять, как развивается это состояние, необходимо знать строение матки. Матка состоит из тела (где во время беременности развивается плод) и шейки, которая, вместе с перешейком, формирует в родах одну из составляющих родовых путей. Шейка матки имеет форму цилиндра или усеченного конуса длиной около 4 см. Со стороны тела матки она ограничена внутренним зевом, во влагалище открывается наружным зевом. Шейка матки состоит из соединительной и мышечной ткани, причем мышечной ткани в ней всего около 30%, и она в основном концентрируется в области внутреннего зева, формируя сфинктер, или жом, - мышечное кольцо, которое должно удерживать плодное яйцо в полости матки.
При каком-либо повреждении этого мышечного кольца шейка матки перестает выполнять свою функцию. Это состояние и называется истмико-цервикальной недостаточностью (ИЦН).
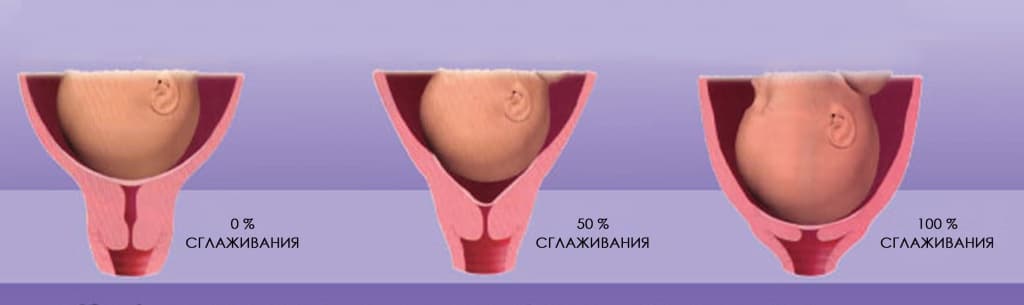
Виды истмико-цервикальной недостаточности:
Травматическая ИЦН
Считается, что во время различных внутриматочных вмешательств, связанных с предшествующим расширением шейки матки, может повреждаться целостность мышечного кольца шейки. Напомним, что на месте повреждения любого органа формируется рубец, состоящий из соединительной ткани и не способный к сокращению и растяжению. То же самое происходит и с шейкой матки.
Под вмешательствами мы понимаем такие манипуляции, как, например, диагностические выскабливания и др. Кроме того, формирование соединительной ткани на месте мышечной возможно после достаточно глубоких разрывов шейки матки во время предшествующих родов.
Функциональная ИЦН
ИЦН формируется на сроке 11-27 недель беременности, но чаще - в 16-27 недель. Именно в этот период внутриутробного развития у плода начинают функционировать надпочечники - эндокринный орган, выделяющий среди прочих гормонов и андрогены (мужские половые гормоны), которые играют не последнюю роль в развитии данной патологии. Если это дополнительное количество мужских половых гормонов "падает на почву" уже имеющегося у беременной женщины даже незначительно повышенного собственного уровня андрогенов (или у женщины имеется повышенная чувствительность к ним), то под их действием шейка матки размягчается, укорачивается и раскрывается. При этом тонус матки может быть нормальным, и женщина, если она не посещает регулярно врача, может не знать о формировании ИЦН.
Известно, что влагалище заселено множеством бактерий - их количество значительно увеличивается при кольпитах (воспалениях влагалища). Это обстоятельство имеет большое значение при уже сформировавшейся истмико-цервикальной недостаточности. Когда шейка матки укорачивается и приоткрывается, нижний полюс плодного яйца инфицируется, плодные оболочки теряют свою прочность - и происходит излитие околоплодных вод. Выкидыш при ИЦН, как правило, безболезнен и начинается с отхождения вод.
Диагностика ИЦН
Вовремя распознать ИЦН можно только в том случае, если при регулярных визитах в женскую консультацию врач осматривает женщину на кресле. К сожалению, в действительности в женских консультациях влагалищное исследование обычно производят только при постановке на учет, а затем ограничиваются измерением давления, окружности живота и высоты стояния дна матки, взвешиванием.
Конечно, если ранее у женщины уже наблюдалась ИЦН, скорее всего, ведущий беременность врач не станет пренебрегать регулярным влагалищным исследованием. А после родов этот диагноз можно подтвердить с помощью специального метода исследования - гистеросальпингографии, то есть снимка матки и маточных труб с использованием рентгеноконтрастного вещества.
Кроме того, если предыдущая беременность закончилась выкидышем, который произошел во II триместре и начинался с излития околоплодных вод - а тем более, если этот выкидыш был не первым, - следует непременно сразу сообщить об этом врачу: он может заподозрить наличие ИЦН и с самого начала беременности проводить соответствующие исследования. Но даже при отсутствии подобных обстоятельств можно посоветовать беременной женщине попросить своего врача произвести осмотр на кресле и таким образом проверить, все ли в порядке с шейкой матки.
Состояние шейки матки можно оценить также с помощью УЗИ - при исследовании влагалищным датчиком измеряют длину шейки матки и состояние внутреннего зева. Длина шейки матки менее 2 см и диаметр внутреннего зева более 1 см считаются ультразвуковыми признаками ИЦН.
Лечение истмико-цервикальной недостаточности
При эндокринных нарушениях, особенно при избытке андрогенов, врач может назначить специальные препараты для корректировки гормонального уровня. Через 1-2 недели врач оценивает состояние шейки матки - если оно стабилизировалось, нет тенденции к дальнейшему открытию, то далее необходимы просто регулярные осмотры шейки матки. Если нет эффекта от назначенных препаратов или же если истмико-цервикальная недостаточность имеет травматическую природу, то необходима хирургическая коррекция ИЦН.
После операции в течение 1-3 дней необходимо санировать влагалище, то есть обрабатывать его и область наложения швов растворами антисептиков (фурациллина, хлоргексидина). В дальнейшем пациенткам со швами на шейке матки необходимо регулярно - 1 раз в две недели - приходить на осмотр к гинекологу. Швы снимают в 37 недель беременности, причем эта манипуляция может быть произведена и амбулаторно, в женской консультации.
Как и после любой другой операции, после хирургической коррекции ИЦН возможны осложнения и побочные эффекты. В небольшом проценте случаев происходит "прорезывание" швов - особенно когда матка очень часто напрягается, поэтому большинству женщин со швами на шейке матки назначают токолитики - препараты, снижающие тонус матки. На нитках может скапливаться значительное количество микробов, что провоцирует развитие или обострение воспаления влагалища. Поэтому всем пациенткам со швами на шейке матки необходимо периодически сдавать мазки из влагалища на флору и санировать влагалище.
Оформите заявку на сайте, мы свяжемся с вами в ближайшее время и ответим на все интересующие вопросы.
Авторами проведен систематический анализ данных, имеющихся в современной литературе, о проблеме истмико-цервикальной недостаточности (ИЦН) и ее роли в невынашивании беременности и преждевременных родах (ПР), а также анализ новых патогенетически обоснованных алгоритмов ведения беременных с данным осложнением. В обзор включены данные зарубежных и отечественных статей, опубликованных за последние 20 лет. Описаны возможные факторы риска формирования ИЦН, ее роль в невынашивании беременности и ПР. Поскольку вопрос коррекции ИЦН всегда требует от акушера-гинеколога незамедлительного решения с целью предупреждения ПР и ставит вопрос выбора хирургического или консервативного ведения, то в статье приводится сравнительный анализ используемых в современном акушерстве методов ранней диагностики и коррекции в зависимости от патогенеза ИЦН и акушерской ситуации, на основе проведенных исследований. Каждое научное исследование в данной области акушерства следует рассматривать как шаг на пути преодоления указанного осложнения беременности, снижения частоты невынашивания беременности и ПР.
Ключевые слова: истмико-цервикальная недостаточность, серкляж, акушерский пессарий, микронизированный прогестерон, невынашивание беременности, преждевременные роды.
Для цитирования: Кузнецова О.В., Зарубеева Е.В. Современный взгляд на проблему истмико-цервикальной недостаточности. РМЖ. Мать и дитя. 2019;2(4):286-291.
Incompetent cervix: state-of-the-art
O.V. Kuznetsova 1 , E.V. Zarubeeva 2
1 Pirogov Russian National Research Medical University, Moscow, Russian Federation
2 N.V. Sklifosovsky Research Institute of First Aid, Moscow, Russian Federation
This article provides a systematic analysis of published data on incompetent cervix and its role in miscarriage and premature birth and addresses novel pathogenetically oriented management algorithms for this condition. The paper discusses foreign and domestic articles published over the previous two decades. Potential risk factors for incompetent cervix and its role in miscarriage and premature birth are described. Considering that incompetent cervix should be addressed immediately to prevent premature birth being required to select management strategy (surgery or conservative approach), current modalities for early diagnosis and treatment depending on incompetent cervix pathogenesis and obstetrical scenario are compared. Every study in this branch of obstetrics should be considered as a step to overcome this complication of pregnancy as well as to reduce the rate of miscarriage and premature birth.
Keywords: incompetent cervix, cervical cerclage, obstetrical pes sary, micronized progesterone, miscarriage, premature birth.
For citation: Kuznetsova O.V., Zarubeeva E.V. Incompetent cervix: state-of-the-art. Russian Journal of Woman and Child Health. 2019;2(4):286–291.
Введение
Истмико-цервикальная недостаточность (ИЦН) — это укорочение длины шейки матки до менее чем 25 мм и/или расширение цервикального канала до более чем 10 мм
на всем протяжении ранее 37 нед. беременности. Как правило, ИЦН сопровождается пролабированием плодного пузыря [1, 2]. Недостаточность шейки матки вызывают структур-ные и функциональные изменения истмического отдела матки, размеры которого зависят от циклических изменений в организме женщины. ИЦН является самостоятельным и значимым фактором риска невынашивания беременности, во II триместре встречается в 40% случаев, а в III триместре — в каждом 3-м случае [3]. В свою очередь каждый 3-й случай преждевременных родов (ПР) обусловлен ИЦН [4, 5].
Усилия научного и практического акушерства в последние годы не приводят к значительному снижению частоты ПР. Либо мы достигли того самого порога, когда развитие медицины уже не улучшает статистические показатели, либо до сих пор остаются малоизученными области, начиная с факторов риска и этиологии невынашивания и ПР и заканчивая организацией акушерской и перинатальной служб. Возможно, данный факт объясняется и ухудшением экологической ситуации, социально-экономическими проблемами, увеличением возраста первородящих с соматической патологией, отягощенным акушерско-гинекологическим анамнезом [6, 7]. Но, прежде всего, группу риска составляют пациентки с врожденными аномалиями и травмами шейки матки.
Этиология и патогенез
Патогенетическими факторами ИЦН могут быть функциональный или структурный дефекты шейки матки, соответственно ИЦН классифицируется на функциональную и анатомическую (органическую) формы. Функциональная ИЦН является результатом эндокринных нарушений и определяется раздражением α-рецепторов и торможением β-адренорецепторов. При гиперэстрогении увеличиваются чувствительность и активация α-рецепторов, что приводит к сокращению шейки матки и расширению цервикального канала. Соответственно при увеличении концентрации прогестерона увеличивается чувствительность β-рецепторов, и структурных изменений шейки матки в сторону формирования ИЦН не наблюдается. В 30% случаев функциональная ИЦН сопровождается гиперандрогенией. И наконец, функциональная ИЦН может сформироваться в результате нарушения соотношения мышечных и соединительнотканных волокон в шейке матки с преобладанием первых, что приводит к раннему размягчению шейки матки [3].
Анатомическая (органическая) ИЦН — это результат посттравматических изменений структуры шейки матки: механическое расширение цервикального канала перед выскабливанием матки, разрывы шейки матки в родах, особенно невосстановленные, формирующие рубцовую деформацию шейки матки.
Для пациенток с ИЦН также характерно наличие неоднократных внутриматочных вмешательств, ПР, прерывание беременности в поздние сроки в анамнезе, хирургическое лечение шейки матки, а течение наступившей беременности с ИЦН характеризуется значительно чаще клиникой угрозы прерывания беременности и/или ПР [8].
В современной литературе ключевым звеном в патогенезе ИЦН является дисплазия соединительной ткани в результате дефекта синтеза коллагена [9]. Шейка матки является фиброзным органом и на протяжении всей беременности переживает структурные изменения, которые влекут за собой ее созревание (преждевременное или своевременное), что и определяет начало родовой деятельности. При наличии дисплазии соединительной ткани (ДСТ), особенно ее недифференцированных форм (НДСТ), созревание шейки матки происходит преждевременно и формируется ИЦН. В патогенезе ДСТ ведущее место занимает недостаточность магния. При дефиците магния фибробласты теряют способность продуцировать коллаген. Ионы магния входят в состав соединительной ткани и участвуют в регуляции ее метаболизма, являясь кофактором в ремоделировании соединительной ткани. Этим обстоятельством, возможно, и обусловлено включение препаратов магния в схему профилактики и лечения угрозы прерывания беременности [10].
Диагностика
Своевременные диагностика и коррекция ИЦН во многих случаях решают проблему невынашиваниия беременности и ПР. Традиционно диагностика основана на появлении сократительной активности матки, приводящей к укорочению, размягчению и открытию шейки матки, а также на результатах объективного гинекологического осмотра и трансвагинальной ультразвуковой цервикометрии. О наличии цервикальной недостаточности и риске невынашивания беременности свидетельствует укорочение длины шейки матки в сроках до 24 нед. до менее чем 25 мм. Однако мультицентровые исследования показали, что около 40% беременных с указанной длиной шейки матки без коррекции ИЦН по разным причинам родозрешились в срок [11, 12].
В качестве критерия выделения группы риска по ПР принята длина шейки матки у первородящих 1 Кузнецова Ольга Викторовна — к.м.н., доцент кафедры акушерства и гинекологии лечебного факультета, ORCID iD 0000-0003-0842-859X;
1 ФГАОУ ВО РНИМУ им. Н.И. Пирогова Минздрава России. 117997, Россия, Москва, ул. Островитянова, д. 1.
About the author:
1 Olga V. Kuznetsova — MD, PhD, Associate Professor of the Department of Obstetrics and Gynecology, ORCID iD 0000-0003-0842-859X;
1 Pirogov Russian National Research Medical University. 1, Ostrovityanov str., Moscow, 117437, Russian Federation.
2 N.V. Sklifosovsky Research Institute of First Aid. 3/9, B. Sukharevskaya square, Moscow, 129090, Russian Federation.

ГЛАВНЫЙ ВРАЧ ЦЕНТРА МЕДИЦИНЫ ПЛОДА В МОСКВЕ, СПЕЦИАЛИСТ ПО ПРЕНАТАЛЬНОЙ ДИАГНОСТИКЕ (МЕДИЦИНЕ ПЛОДА), ВРАЧ УЛЬТРАЗВУКОВОЙ ДИАГНОСТИКИ, КАНДИДАТ МЕДИЦИНСКИХ НАУК.
Содержание
Невынашивание беременности является серьезной проблемой в современном акушерстве. Около 10-20 % беременностей заканчиваются самопроизвольными выкидышами или преждевременными родами. Возможных причин невынашивания беременности множество. Это и гормональные расстройства, и заболевания матери, и генетические нарушения, и воздействие факторов внешней среды. Одной из серьезных проблем, приводящих к невынашиванию беременности, является так называемая истмико-цервикальная недостаточность.
Матка по форме напоминает грушу. В ее строении выделяют тело и шейку. Во время беременности плод находится внутри тела матки, а благодаря наличию мышечных клеток, тело матки значительно увеличивается в течение беременности. Шейка матки имеет форму цилиндра. Со стороны тела матки она ограничена внутренним зевом, в области которого кроме мышечных клеток находится большое количество соединительной ткани, и формируется кольцо, способствующее удержанию плода в матке (сфинктер). Участок перехода тела матки в шейку называется перешейком (истмус). Во влагалище шейка матки открывается наружным зевом. Во время родов происходит сглаживание шейки матки, расслабление мышечных клеток и открытие шейки матки, которая формирует родовой канал.
При нарушении целостности или функции сфинктера и внутреннего зева шейки матки, недостаточной замыкательной функции истмуса, развивается так называемая истмико-цервикальная недостаточность.
При истмико-цервикальной недостаточности во время беременности происходит самопроизвольное сглаживание и раскрытие шейки матки, не связанное с сократительной активностью матки. Плодное яйцо при этом лишается необходимой опоры в нижнем маточном сегменте. При увеличении давления внутри матки плодные оболочки начинают выпячиваться в расширенный канал шейки матки, что приводит к преждевременным родам. Обычно роды начинаются с преждевременного излития околоплодных вод. Это происходит потому, что выбухающие в канал шейки матки плодные оболочки могут инфицироваться бактериями, находящимися в составе микрофлоры влагалища. Вследствие этого оболочки теряют эластичность, происходит их самопроизвольный разрыв, излитие околоплодных вод и инфицирование малыша внутриутробно бактериями, находящимися во влагалище беременной женщины.
Причины истмико-цервикальной недостаточности
Предшествующие травмы
Прежде всего, это предшествующие травмы. Они приводят к так называемой травматической или органической ИЦН. Чаще всего это травматичные роды, при которых происходит разрыв шейки матки, предшествующие аборты или диагностические выскабливания полости матки, во время которых производится инструментальное расширение шейки матки. При этом возможно нарушение целостности истмического кольца шейки и формирование в месте травмы грубой рубцовой ткани.
Гормональные нарушения
Функциональная истмико-цервикальная недостаточность формируется в результате гормональных нарушений в организме беременной женщины. Это могут быть выраженное недоразвитие внутренних половых органов, дефицит половых гормонов, снижение нормальной функции яичников, иногда ИЦН формируется при повышенном уровне мужских половых гормонов в крови. Все перечисленные причины приводят к нарушению соотношения мышечной и соединительной ткани в перешейке и шейке матки, изменяется реакция мышечных клеток шейки матки на нервные импульсы.
Врожденная истмико-цервикальная недостаточность
В редких случаях, при пороках развития матки может встречаться врожденная истмико-цервикальная недостаточность.

Симптомы и диагностика ИЦН
Специфических симптомов истмико-цервикальной недостаточности нет. Беременную женщину могут беспокоить тяжесть внизу живота или в поясничной области, могут участиться позывы к мочеиспусканию за счет давления плода на мочевой пузырь. Однако чаще всего будущую маму ничего не беспокоит.
Во время беременности в качестве мониторинга состояния шейки матки используется трансвагинальное ультразвуковое исследование. При этом измеряется длина шейки матки. Длина шейки матки менее 3 см при сроке беременности менее 20 недель требует отнесения женщины в группу высокого риска по ИЦН и тщательного наблюдения за такой пациенткой.
У женщин, вынашивающих двойню или тройню до 28 недель беременности нормальной считается длина шейки матки более 37 мм у первобеременных и более 45 мм у повторнобеременных пацеинток. У многорожавших женщин длина шейки матки в сроке 17-20 недель беременности должна быть более 29 мм.
Абсолютным признаком наличия истмико-цервикальной недостаточности является укорочение шейки матки до 2 см и менее. На измерение длины шейки матки влияют различные факторы – к примеру, тонус матки и высота расположения плаценты. Кроме того, важно каким способом врач ультразвуковой диагностики оценивает длину шейки матки. Наиболее правильные результаты получаются при трансвагинальном (то есть осмотре датчиком, введенным во влагалище пациентки) доступе. Этот способ осмотра шейки матки абсолютно безопасен для дальнейшего течения беременности и не может вызывать угрозу прерывания или другие осложнения.
При осмотре шейки матки через брюшную стенку, то есть трансабдоминально, измерения длины шейки примерно на полсантиметра превышают таковые при трансвагинальном осмотре, кроме того, на изменение ее длины влияет степень наполнения мочевого пузыря. Кроме длины шейки матки, при проведении ультразвукового исследования оценивается состояние внутреннего зева, имеется ли открытие зева и выбухание в канал шейки матки плодного пузыря.
Однако ставить диагноз истмико-цервикальной недостаточности только по результатам ультразвукового исследования не правильно. Более точную информацию дает осмотр шейки матки врачом-гинекологом. Осмотр производится в гинекологическом кресле. При этом врач оценивает длину влагалищной части шейки матки, ее плотность, степень открытия канала шейки матки.
Способы лечения ИЦН
С целью профилактики преждевременных родов при истмико-цервикальной недостаточности с 20 по 34 недели беременности назначаются препараты прогестерона (ДЮФАСТОН, УТРОЖЕСТАН) – гормона, вырабатывающегося в плаценте и поддерживающего беременность.
Существуют два способа лечения истмико-цервикальной недостаточности. Это нехирургические методы и хирургические.
Нехирургические методы
К нехирургическим методам относят введение во влагалище специальных акушерских пессариев – колец, которые надеваются на шейку матки и препятствуют ее дальнейшему раскрытию, поддерживая предлежащую часть плода. Нехирургические методы имеют ряд преимуществ – они не требую госпитализации в стационар, введения наркоза и просты в использовании. Применяют пессарии обычно после 28 недель беременности. Перед введением кольца обязательно берут мазок на флору для выявления и лечения возможного воспалительного процесса. После введения акушерского пессария необходимо каждые 2-3 недели проводить обработку влагалища и кольца антисептическими растворами для профилактики развития инфекции. Однако не всегда этот метод может быть применим.
Хирургические методы
При выраженной истмико-цервикальной недостаточности применение колец неэффективно. Не используют их также при выбухании плодного пузыря в канал шейки матки. В этих случаях лечение осуществляется путем зашивания шейки матки.
Показания к хирургической коррекции ИЦН:
- наличие ранее самопроизвольных выкидышей и преждевременных родов во 2-3 триместрах
- прогрессирующая по данным клинического обследования недостаточность шейки матки, длина шейки матки менее 25 мм по данным трансвагинального УЗИ.
Противопоказания к хирургическому лечению:
- повышенная возбудимость матки, тонус
- заболевания, являющиеся противопоказанием для сохранения беременности, например тяжелые заболевания печени, сердечно-сосудистой системы, инфекционные, генетические заболевания,
- кровотечение,
- пороки развития плода,
- наличие патогенной флоры во влагалище, воспаление влагалища.
Наложение швов на шейку матки обычно проводится с 13 до 27 недели беременности. Сроки проведения операции определяются индивидуально лечащим врачом. Наиболее благоприятны для оперативного лечения срок с 15 по 19 неделю беременности, когда открытие шейки матки не очень выражено и плодный пузырь не выбухает в канал.
Наложение швов на шейку матки производят под общим наркозом. В ряде случаев, например при выбухании нижнего полюса плодного яйца в канал шейки матки, после операции, в целях профилактики возможного инфицирования плодных оболочек, назначаются курс антибиотиков. При неосложненном течении послеоперационного периода беременная выписывается домой через 5-7 дней после операции. Однако каждые 2 недели врач женской консультации должен осматривать шейку матки и брать мазки на флору.
Самым частым осложнением после хирургической коррекции истмико-цервикальной недостаточности является прорезывание тканей шейки матки нитью. Это может наступить, если шейка поражена воспалительным процессом или если начинаются сокращения матки, то есть родовая деятельность. Чтобы избежать сокращений матки после наложения швов многим пациенткам назначаются токолитики – препараты снимающие тонус матки.
Швы с шейки матки снимают в 37 – 38 недель беременности. Это производят при осмотре шейки матки в гинекологическом кресле. Процедура снятия швов обычно совершенно безболезненна.
Прогноз лечения ИЦН
Своевременная диагностика истмико-цервикальной недостаточности и своевременная хирургическая или нехирургическая коррекция данного состояния способствуют пролонгированию беременности и прогноз для вынашивания плода благоприятный.
Профилактика истмико-цервикальной недостаточности
Профилактика ИЦН включает ведение здорового образа жизни, отказ от абортов, профилактику воспалительных заболеваний влагалища и шейки матки.
Читайте также:

