Hellp синдром в акушерстве реферат
Обновлено: 02.07.2024
А.П.Зильбер, Е.М.Шифман,
В.Я.Вартанов
HELLP-СИНДРОМ ПРИ ТЯЖЕЛОЙ ФОРМЕ ГЕСТОЗА
"Знать, чтобы предвидеть;
предвидеть,чтобы действовать;
действовать,-чтобы предупредить."
Огюст Конт.
- знание клиники и патогенеза HELLP-синдрома позволяет своевременно диагностировать его;
- ранняя диагностика - повод к своевременной и, следовательно, более эффективной интенсивной терапии.
В чем суть HELLP-синдрома?
Термин HELLP-синдром (гемолиз, увеличение активности печеночных ферментов и тромбоцитопения)* впервые предложил в 1985 г. Weinstein L.,связывая приведенные нарушения с тяжелой формой преэклампсии и эклампсии [41]. При этом под тяжелой преэклампсией подразумевали состояние, когда уровень артериальной гипертензии составляет 160/110 мм.рт.ст., в сочетании с протеинурией (5 г/сутки) и олигурией. Следует отметить, что протеинурия может быть обнаружена в третьем триместре у любой беременной, но альбуминурия лишь у больных гестозом [9]. Поскольку HELLP-синдром рассматривается как осложнение или вариант гестоза, то следует подчеркнуть, что по данным клинико-физиологических исследований, основу тяжелого гестоза составляет генерализованный артериолоспазм, сочетающийся с гемоконцентрацией и гиповолемией [5], развитием гипокинетического режима кровообращения [7], повреждением эндотелия и развитием дыхательной недостаточности вплоть до отека легких [6].
В литературе встречаются и более ранние описания триады симптомов, характерной для HELLP-синдрома, при тяжелом гестозе [27]. Так Goodlin R.C. et al.,описывая этот симптомокомплекс, выделили его как отдельную форму под названием " EPH гестоз тип В" [цит. по 29]. T.H.Kirschbaum вообще считает, что HELLP-синдром имеет чисто метаболическую природу и не связан с артериальной гипертензией [23]. Таким образом возникает вопрос, характерен ли HELLP-синдром только для тяжелых форм гестоза или он может быть печальным финалом и других критических состояний?
Недостаток знаний о клинических и лабораторных проявлениях этого симптомокомплекса привел в последние годы к явной гипердиагностике HELLP-синдрома. Течение тяжелого гестоза может быть многоликим, и не случайно R.S. Goodlin называет преэклампсию "great impostor " -- "великим обманщиком" [18]. Поэтому диагностика тяжелого гестоза с HELLP-синдромом нередко является ошибочной, в действительности за описанной патологией могут скрываться гепатиты, жировой гепатоз беременных, наследственная тромбоцитопеническая пурпура и даже острый гангренозный холецистит. Довольно часто под маской HELLP-синдрома лежит неразпознанный акушерский сепсис. В связи с этим надо отметить, что около 70% всех синдромов рассеянного внутрисосудистого свертывания, возникающих в родах, в действительности оказываются не чисто акушерскими , как считали до недавнего времени, а связаны с септическими состояниями [1]. Сочетание гемолиза, повышения активности печеночных ферментов и тромбоцитопении может наблюдаться и при кокаиновой наркомании, и при спонтанных разрывах печени у беременных, системной красной волчанке и других заболеваниях [35]. Следовательно, обнаружение триады - гемолиз, рост печеночных ферментов и тромбоцитопения у беременных не должны вести к немедленному установлению диагноза HELLP-синдром. Лишь клинико-физиологическая интерпретация этих симптомов в каждом конкретном случае, позволяющая исключить их другие причины, позволяет диагностировать HELLP-синдром, как форму гестоза, который, в свою очередь в далеко зашедших случаях является по сути вариантом полиорганной недостаточности.
Ранними клиническими симптомами HELLP-синдрома могут быть тошнота и рвота (86%), боли в эпигастральной области (86%) и правом подреберье, выраженные отеки (67%). Часто лабораторные изменения, при HELLP-синдроме появляются задолго до описанных жалоб и клинических проявлений [27]. Нередко лабораторные показатели оценивают лишь в плане потенциального риска возникновения ДВС-синдрома. На этом же принципе основаны некоторые классификации HELLP-синдрома. Например, P.A.Van Dam et al. разделяют больных по этим показателям на три категории: с явными, подозреваемыми и скрытыми признаками внутрисосудистой коагуляции [38]. По этому же принципу построена и классификация J.N.Martin, разделяющая пациенток с HELLP-синдромом при гестозе на два класса: 1-й класс - число тромбоцитов 50 000, но
Больная Л., 26 лет ( история родов N 92) поступила в роддом Рыбницкой ЦРБ 13.03.91 г. с диагнозом: Беременность 38 недель. Роды первые. Сочетанный гестоз второй половины беременности на фоне хронического пиелонефрита, тяжелая форма. Преэклампсия. При поступлении состояние расценено как тяжелое. В связи с выраженной артериальной гипертензией проводилась магнезиальная терапия. Спустя 30 мин после поступления возник приступ судорог, и больная была переведена на ИВЛ. На фоне управляемой гипотензии проведена предоперационная подготовка инфузией свежезамороженной плазмы и криопреципитата. Кесарево сечение выполнено в условиях общей анестезии, миоплегии миорелаксантами, ИВЛ. Спустя 2 часа 25 мин после экстубации развился повторный приступ судорог на фоне артериальной гипертензии (220/130 мм.рт.ст.). Из лабораторных показателей обращали на себя внимание гипопротеинемия (общий белок 38 г/л), гипербилирубинемия (общий билирубин 136 ммоль/л, непрямой 88 ммоль/л), тромбоцитопения(96 000), увеличение активности сывороточных трансаминаз (АлАТ 3,4; АсАТ 2,1). Отмечена тенденция к олигурии (10 мл/час). Больная была реинтубирована, переведена на ИВЛ. В условиях управляемой гипотензии ( в течении 6 часов 30 мин) проведена инфузия раствора альбумина и свежезамороженной плазмы в объеме двух литров, тромбоцитарной массы, стимуляция диуреза. Спустя двое суток при стабилизации гемодинамики, восстановлении сознания и регрессе неврологической симптоматики больная была экстубирована. В течение последующих пяти суток уменьшился уровень билирубина, проявления гемолиза, степень протеинурии и гипертензии. Через две недели после поступления больная в удовлетворительном состоянии выписана домой. Следует таким образом еще раз подчеркнуть важность своевременного выявления и коррекции нарушений системы свертывания при HELLP-синдроме.
Кесарево сечение при HELLP-синдроме производится довольно часто ( от 58 до 76%). Естественно, что это требует наиболее щадящих методов защиты матери и плода от акушерской агрессии. Останавливая свой выбор на перидуральной или спинномозговой анестезии, не следует забывать о высоком риске экстра- и субдуральных кровотечений при тромбоцитопении. Тромбоцитопению 100 000 следует считать критическим пределом для проведения регионарной анестезии при тяжелом гестозе с HELLP-синдромом [19]. Субдуральные гематомы могут возникать при регионарной анестезии и у беременных с тяжелым гестозом, длительно получавших аспирин [14].
Интенсивная терапия новорожденных должна с первых же часов включать в себя профилактику и борьбу с коагулопатией. Тромбоцитопения новорожденных при HELLP-синдроме встречается в 36% случаев, что приводит к развитию у них кровоизлияний и поражений нервной системы [12,28].
На аутопсии характерными являются полисерозит и асцит [24], двухсторонний эксудативный плеврит, множественные петехиальные кровоизлияния в брюшину и в ткани поджелудочной железы [26], субкапсулярные гематомы и даже разрывы печени [41]. Вот один пример.
Больная Ю., 24 лет ( история родов N 1955) поступила в родильный дом N 2 г.Петрозаводска 28.05.89 г. с диагнозом: Беременность 37 недель. Гестоз, тяжелая форма. Миопия высокой степени. В анамнезе родоразрешение операцией кесарева сечения в 1985 г. при развившейся эклампсии в сроке 35 недель. В связи со стойкой артериальной гипертензией, постоянной судорожной готовностью и выраженными болями в эпигастральной области 3.06. 89 г. в срочном порядке произведена операция кесарева сечения. В раннем послеоперационном периоде сохранялась стойкая артериальная гипертензия (200/130 мм.рт.ст.), выявлена тромбоцитопения, увеличение активности сывороточных трансаминаз, гемолиз. 6.06.89 г. при нарастающих явлениях печеночно-почечной недостаточности больная скончалась. Паталогоанатомическое исследование выявило разрыв печеночной капсулы, массивные кровоизлияния в тканях поджелудочной железы, печени, почек, головного мозга и брюшины, интерстициальный отек легких и головного мозга.
В заключение надо еще раз подчеркнуть, что успех интенсивной терапии HELLP-синдрома при тяжелом гестозе во многом предопределен своевременной диагностикой, как до родов, так и в послеродовом периоде. Таким образом, несмотря на крайнюю тяжесть течения HELLP-синдрома, его присоединение не должно служить оправданием смертельного исхода тяжелого гестоза, а скорее свидетельствует о несвоевременной диагностике и поздней или неадекватной интенсивной терапии.
- Оригинальный текст этой работы Вы можете найти на страницах журнала "Вестник интенсивной терапии" 1993 год N 2
Тем специалистам, кто хочет более глубоко изучить проблемы, затронутые в этой статье, мы рекомендуем обратиться к книге
А.П.Зильбер, Е.М.Шифман. "Этюды критической медицины, том 3.
Акушерство глазами анестезиолога."
Л И Т Е Р А Т У Р А:
1. Баркаган З.С. Узловые вопросы комплексной терапии острого и подострого ДВС-синдрома. // Вестник интенсивной терапии, 1992, N1, с.11-16.
3. Ецко Л.А., Вартанов В.Я., Шифман Е.М. Нарушения волемии и гемодинамики при артериальной гипертензии, обусловленной беременностью. // Здравоохранение, 1991, N.2, с.55-58.
4. Зильбер А.П. Клиническая физиология для анестезиолога.-М.-1977.- 431 с.
5. Зильбер А.П. Интенсивная терапия в акушерстве и неонатологии.- Петрозаводск.-1982.-с.70-84.
6. Зильбер А.П. Дыхательная недостаточность.-М.-1989.-с.420-422.
8. Серов В.Н., Стрижаков А.Н., Маркин С.А. Практическое акушерство.- М.- 1989.-с.145-152.
9. Шифман Е.М., Флока Е.И., Вартанов В.Я. Клиническая оценка лабораторных тестов у больных гестозом. // Медицинский курьер.- 1991, N.3, с.56-60.
10. Arias F., Mancilia-Jimener R. Hepatic fibrinogen depozits in preeclampsia. Immunofluorescent evidence . // N. Engl. J. Med., 1976, v.295, p. 578.
11. Barton J.R., Hiett A.K., O Connor W.N. et al. Endomyocardial ultrastructural finding in preeclampsia. // Amer. J. Obstet. Gynecol., 1991, v.165, p.389-391.
12. Brazy J.E., Grimm J.K., Little V.A. Neonatal manifestations of severe maternal hypertension ocurring before the thirty sixth week of pregnancy. // J. Pediatr., 1985, v.100, p. 265.
13. Cunningham F.G., Gant N.F. Prevention of preeclampsia - a reality ? // N. Engl. J. Med., 1989, v.321, N.9, p.606-607.
14. Edelson R.N., Chernik N.L., Posner A.B. Spinal subdural hematomas complicating lumbar puncture. Occurence in trombocytopenic patients. // Arch. Neurol., 1974, v.31, p.134-137.
15. El-Roeiy A., Myers S.A., Gleicher N. The relationship between autoantibodies and intrauterine growth retardion in hypertnesive disorders of pregnancy. // Amer. J. Obstet. Gynecol., 1991, v.164, p.1253-1261.
16. Fitzgerald D.J, Eutman S.S., Mulloy K. et al. Decreased prostacyclin biosynthesis preceeding the clinical manifestation of pregnancy induced hypertension. // Circulation, 1987, v.75, p. 956-963.
17. Gleicher N., El-Roeiy A., Confino E. et al. Reproductive failure because of autoantibodies: unexplained infertility and pregnancy wastage. // Amer. J. Obstet. Gynecol., 1989, v.160, p.1376-1385.
18. Goodlin R.S. Preeclampsia as the great impostor. // Amer. J. Obstet. Gynecol., 1991, v.164, p. 1577-1581.
19. Hew-Wing P., Rolbin S.H., Hew E. et al. Epidural anaesthesia and trombocytopenia. // Anaesthesia, 1989, v.44, p.775-777.
20. Hernandez C., Cunningham F.G. Eclampsia. // Clin. Obstet. Gynecol., 1990, v.33, p. 460-466.
21. Thiagarajah S., Borgeosis A., Harbert G.M. Trombocytopenia in pre-eclampsia: Associated abnormalities and management principies. // Amer. J. Obstet. Gynecol., 1984, v.150, p.1-7.
22. Kirk E.P. Organ transplantation and pregnancy. // Amer. J. Obstet. Gynecol. 1991, v.164, p.1629-1634.
23. Kirschbaum T.H. Year Book of Obstetrics and Gynecology. Chicago, 1987, p.59.
24. Mabie W.C., Dacus J.V., Sibai B.M. et al. Computed tomography in acute fatty liver of pregnancy. // Amer. J. Obstet. Gynecol., 1988, v.158, p.142-145.
25. Martin J.N., Files J.C., Blake P.G. ft al. Plasma exchange for preeclampsia I. Postpartum use persistently, severe preeclampsia- eclampsia with HELLP syndrome. // Amer. J. Obstet. Gynecol., 1990, v.162, p.126-137.
26. McKee C.M., Weier P.E., Foster J.M. et al. Acute fatty liver of pregnancy and diagnosis by computed tomography. // Br. Med. J. 1986, v. 292, p. 291.
27. Pritchard J.A., Weisman R., Ratnoff O.D. et al. Intravascular hemolysis, trombocytopenia and other hematologic abnormalites associated with severе toxemia of pregnancy. // N. Engl. J. Med., 1954, v.250, p.89.
28. Pritchard J.A., Cunningham F.G., Pritchard S.A. et al. How often maternal preeclampsia-eclampsia incite trombocytopenia in the fetus? // Obstet. Gynecol. 1987, v.69, part I, p.292-295.
29. Ramanthan I., Khalil M., Sibai B.M. et al. Anesthetic management of the syndrome of hemolysis, elevated liver enzymes and low platelet count ( HELLP) in severe preeclampsia. A retrospective study. // Region. Anesth., 1988, v.13, p.20-24.
33. Romero R., Vizoro J., Emamian M. et al. Clinical significance of liver dysfunction in pregnancy induced hypertension. // Amer. J. Perinatol.,1988, v.5 p.146-151.
34. Sagawa N., Kariya M., Kanzaki H. et al. A case of postpartum hemolytic uremic syndrome with severe elevations of liver enzimes. // Obstet. Gynecol., 1985, V.65, P.761-764.
35. Schwartz M.L., Brenner W. Toxemia in a patient with none of the standard signs and preeclampsia. // Obstet. Gynecol., 1985, v.66, p.19-21.
36. Schwartz M.L. Possible role for exchange plasmapheresis with fresh frosen plasma for maternal indications in selected cases of preeclampsia and eclampsia. // Obstet. Gynecol., 1986, v.67, p.136- 137.
38. Van Dam P.A., Renier M., Baekelandt M. et al. Disseminated intravascular coagulation and the syndrome of hemolysis, elevated liver enzymes and low platelets in severe preeclampsia. // Obstet. Gynecol.,1989, V.73, p.97-102.
39. Walsh S.W. Preeclampsia. An imbalance in placental prostacyclin and tromboxane production. // Amer. J. Obstet. Gynecol., 1985, v.152, p.335-340.
40. Watson W.J., Katz V.L., Bowes W.A. Plasmapheresis during pregnancy. // Obstet. Gynecol., 1990, p.451-457.
41. Weinstein L. Preeclampsia / eclampsia with hemolysis, elevated liver enzymes and trombocytopenia. // Obstet. Gynecol., 1985, v.66, p.657-660.
42. Yanagisava M., Kuvishara H., Kimura S. et al. A more potent vasoconstrictor peptide produced by vascular endothelial cells. // Nature, 1988, v.332, p.411-415.
HELLP-синдром как редкое осложнение в акушерстве, возникающее, в III триместре беременности, на сроке 35 или более недель. Содержание тромбоцитов в крови. Генетические дефекты ферментов печени. Основные этапы развития синдрома при тяжёлой форме гестоза.
| Рубрика | Медицина |
| Вид | реферат |
| Язык | русский |
| Дата добавления | 03.04.2016 |
| Размер файла | 141,8 K |
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
HELLP-синдром -- редкая и опасная патология в акушерстве. Первые буквы сокращённого названия синдрома обозначают следующее: Н -- hemolysis (гемолиз); ЕL -- еlеvated liver enzymes (повышение активности ферментов печени); LP -- 1оw рlаtelet соunt (тромбоцитопения). Впервые этот синдром был описан в 1954 году Дж.А. Притчардом, а Р.С. Гудлин и соавт. (1978) связали проявление этого синдрома с преэклампсией. В 1982 году Л. Вейнштейн впервые объединил триаду симптомов c особой патологией -- HELLP-синдромом.
При тяжёлом течении гестоза HELLP-синдром, при котором отмечают высокую материнскую (до 75%) и перинатальную (79 случаев на 1000 детей) смертность, диагностируют в 4-12% случаев.
На основании лабораторных признаков некоторые авторы создали классификацию HELLP-синдрома.
* П.А Ван Дам и соавт. разделяют больных по лабораторным показателям на 3 группы: с явными, подозреваемыми и скрытыми признаками внутрисосудистой коагуляции.
* По сходному принципу построена классификация Дж.Н. Мартина, в которой пациенток с HELLP-синдромом подразделяют на два класса.
- Первый класс -- содержание тромбоцитов в крови составляет менее 50Ч109/л.
- Второй класс -- концентрация тромбоцитов в крови равна 50-100Ч109/л.
До настоящего времени истинную причину развития HELLP-синдрома выявить не удалось, однако были уточнены некоторые аспекты развития данной патологии.
Отмечают возможные причины развития HELLP-синдрома.
* Иммуносупрессия (депрессия T-лимфоцитов и B-лимфоцитов).
* Аутоиммунная агрессия (антитромбоцитарные, антиэндотелиальные АТ).
* Уменьшение отношения простациклин/тромбоксан (снижение продукции простациклинстимулирующего фактора).
* Изменения в системе гемостаза (тромбоз сосудов печени).
* Генетические дефекты ферментов печени.
* Применение лекарственных препаратов (тетрациклин, хлорамфеникол).
Выделяют следующие факторы риска развития HELLP-синдрома.
* Возраст беременной старше 25 лет.
* Наличие выраженной соматической патологии.
Патогенез HELLP-синдрома в настоящее время изучен не полностью (рис. 34-1).
Рис. 34-1. Патогенез HELLP-синдрома.
Основными этапами развития HELLP-синдрома при тяжёлой форме гестоза считают аутоиммунное повреждение эндотелия, гиповолемию со сгущением крови и образование микротромбов с последующим фибринолизом. При повреждении эндотелия увеличивается агрегация тромбоцитов, что, в свою очередь, способствует вовлечению в патологический процесс фибрина, коллагеновых волокон, системы комплемента, I- - и I- M. Аутоиммунные комплексы обнаруживают в синусоидах печени и в эндокарде. В связи с этим целесообразно использовать при HELLP-синдроме глюкокортикоиды и иммунодепрессанты. Разрушение тромбоцитов приводит к высвобождению тромбоксанов и нарушению равновесия в тромбоксан-простациклиновой системе, генерализованному артериолоспазму с усугублением АГ, отёку мозга и судорогам. Развивается порочный круг, разорвать который в настоящее время возможно только путём экстренного родоразрешения.
Гестоз считают синдромом ПОН, а HELLP-синдром -- её крайней степенью, бывающей следствием дезадаптации материнского организма при попытке обеспечения нормальной жизнедеятельности плода. Макроскопически при HELLP-синдроме отмечают увеличение размеров печени, уплотнение её консистенции, субкапсулярные кровоизлияния. Окраска печени становится светло-коричневой. При микроскопическом исследовании обнаруживают перипортальные геморрагии, отложения фибрина, I- M, I- - в синусоидах печени, мультилобулярный некроз гепатоцитов.
Клиническая картина (симптомы) HELLP-синдрома
HELLP-синдром обычно возникает в III триместре беременности, чаще на сроке 35 нед и более. Для заболевания характерно быстрое нарастание симптомов. Первоначальные проявления неспецифичны: тошнота и рвота (в 86% случаев), боли в эпигастральной области и, особенно, в области правого подреберья (в 86% случаев), выраженные отёки (в 67% случаев), головная боль, утомляемость, недомогание, моторное беспокойство, гиперрефлексия.
Характерными признаками заболевания являются желтуха, рвота с кровью, кровоизлияния в местах инъекций, нарастающая печёночная недостаточность, судороги и выраженная кома. Наиболее распространённые клинические признаки HELLP-синдрома представлены в табл. 34-1.
Довольно часто лабораторные изменения возникают гораздо раньше клинических проявлений.
* Одним из основных лабораторных симптомов HELLP-синдрома служит гемолиз, который проявляется наличием в мазке крови сморщенных и деформированных эритроцитов, полихромазией. Разрушение эритроцитов ведёт к освобождению фосфолипидов и к внутрисосудистому свёртыванию, т.е. хроническому ДВС-синдрому, который бывает причиной смертельных акушерских кровотечений.
* При подозрении на HELLP-синдром необходимо немедленно провести лабораторные исследования, включающие определение активности АЛТ, АСТ, лактатдегидрогензы, концентрации билирубина, гаптоглобина, мочевой кислоты, количества тромбоцитов в крови и оценку состояния свёртывающей системы крови. Основополагающими критериями диагностики HELLP-синдрома служат лабораторные показатели (табл. 34-2).
HELLP-синдром — редкая и опасная патология в акушерстве. Первые буквы сокращённого названия синдрома обозначают следующее: Н — hemolysis (гемолиз); ЕL — еlеvated liver enzymes (повышение активности ферментов печени); LP — 1оw рlаtelet соunt (тромбоцитопения). Впервые этот синдром был описан в 1954 году Дж.А. Притчардом, а Р.С. Гудлин и соавт. (1978) связали проявление этого синдрома с преэклампсией. В 1982 году Л. Вейнштейн впервые объединил триаду симптомов c особой патологией — HELLP-синдромом.
Содержание
•ВВЕДЕНИЕ
•ЭТИОЛОГИЯ
•КЛАССИФИКАЦИЯ
•ЭПИДЕМИОЛОГИЯ
•КЛИНИЧЕСКАЯ КАРТИНА
•ДИАГНОСТИКА
•ПРОФИЛАКТИКА
•ПРОГНОЗ
•СПИСОК РЕКОМЕНДУЕМОЙ ЛИТЕРАТУРЫ
Работа содержит 1 файл
HELP - синдром.docx
- ВВЕДЕНИЕ
- ЭТИОЛОГИЯ
- КЛАССИФИКАЦИЯ
- ЭПИДЕМИОЛОГИЯ
- КЛИНИЧЕСКАЯ КАРТИНА
- ДИАГНОСТИКА
- ПРОФИЛАКТИКА
- ПРОГНОЗ
- СПИСОК РЕКОМЕНДУЕМОЙ ЛИТЕРАТУРЫ
HELLP-синдром — редкая и опасная патология в акушерстве. Первые буквы сокращённого названия синдрома обозначают следующее: Н — hemolysis (гемолиз); ЕL — еlеvated liver enzymes (повышение активности ферментов печени); LP — 1оw рlаtelet соunt (тромбоцитопения). Впервые этот синдром был описан в 1954 году Дж.А. Притчардом, а Р.С. Гудлин и соавт. (1978) связали проявление этого синдрома с преэклампсией. В 1982 году Л. Вейнштейн впервые объединил триаду симптомов c особой патологией — HELLP-синдромом.
ЭТИОЛОГИЯ
До настоящего времени истинную причину развития HELLP-синдрома выявить не удалось, однако были уточнены некоторые аспекты развития данной патологии. Отмечают возможные причины развития HELLP-синдрома.
• Иммуносупрессия (депрессия T-лимфоцитов и B-лимфоцитов).
• Аутоиммунная агрессия (антитромбоцитарные, антиэндотелиальные АТ).
• Уменьшение отношения простациклин/тромбоксан (снижение продукции простациклинстимулирующего фактора).
• Изменения в системе гемостаза (тромбоз сосудов печени).
• АФС.
• Генетические дефекты ферментов печени.
• Применение лекарственных препаратов (тетрациклин, хлорамфеникол).
Выделяют следующие факторы риска развития HELLP-синдрома.
• Светлая кожа.
• Возраст беременной старше 25 лет.
• Многорожавшие женщины.
• Многоплодная беременность.
• Наличие выраженной соматической патологии.
ПАТОГЕНЕЗ
Патогенез HELLP-синдрома в настоящее время изучен не полностью (рис. 34-1) Рис. 34-1. Патогенез HELLP-синдрома.
Основными этапами развития HELLP-синдрома при тяжёлой форме гестоза считают аутоиммунное повреждение эндотелия, гиповолемию со сгущением крови и образование микротромбов с последующим фибринолизом. При повреждении эндотелия увеличивается агрегация тромбоцитов, что, в свою очередь, способствует вовлечению в патологический процесс фибрина, коллагеновых волокон, системы комплемента, IgG и IgM. Аутоиммунные комплексы обнаруживают в синусоидах печени и в эндокарде. В связи с этим целесообразно использовать при HELLP-синдроме глюкокортикоиды и иммунодепрессанты. Разрушение тромбоцитов приводит к высвобождению тромбоксанов и нарушению равновесия в тромбоксан-простациклиновой системе, генерализованному артериолоспазму с усугублением АГ, отёку мозга и судорогам. Развивается порочный круг, разорвать который в настоящее время возможно только путём экстренного родоразрешения. Гестоз считают синдромом ПОН, а HELLP-синдром — её крайней степенью, бывающей следствием дезадаптации материнского организма при попытке обеспечения нормальной жизнедеятельности плода. Макроскопически при HELLP-синдроме отмечают увеличение размеров печени, уплотнение её консистенции, субкапсулярные кровоизлияния. Окраска печени становится светло-коричневой. При микроскопическом исследовании обнаруживают перипортальные геморрагии, отложения фибрина, IgM, IgG в синусоидах печени, мультилобулярный некроз гепатоцитов.
КЛАССИФИКАЦИЯ
На основании лабораторных признаков некоторые авторы создали классификацию HELLP-синдрома.
• П.А Ван Дам и соавт. разделяют больных по лабораторным показателям на 3 группы: с явными, подозреваемыми и скрытыми признаками внутрисосудистой коагуляции.
• По сходному принципу построена классификация Дж.Н. Мартина, в которой пациенток с HELLP-синдромом подразделяют на два класса.
G Первый класс — содержание тромбоцитов в крови составляет менее 50×109/л.
G Второй класс — концентрация тромбоцитов в крови равна 50–100×109/л.
ЭПИДЕМИОЛОГИЯ
При тяжёлом течении гестоза HELLP-синдром, при котором отмечают высокую материнскую (до 75%) и перинатальную (79 случаев на 1000 детей) смертность, диагностируют в 4–12% случаев.
КЛИНИЧЕСКАЯ КАРТИНА
HELLP-синдром обычно возникает в III триместре беременности, чаще на сроке 35 нед и более. Для заболевания характерно быстрое нарастание симптомов. Первоначальные проявления неспецифичны: тошнота и рвота (в 86% случаев), боли в эпигастральной области и, особенно, в области правого подреберья (в 86% случаев), выраженные отёки (в 67% случаев), головная боль, утомляемость, недомогание, моторное беспокойство, гиперрефлексия. Характерными признаками заболевания являются желтуха, рвота с кровью, кровоизлияния в местах инъекций, нарастающая печёночная недостаточность, судороги и выраженная кома. Наиболее распространённые клинические признаки HELLP-синдрома представлены в табл. 34-1.
ДИАГНОСТИКА
ЛАБОРАТОРНЫЕ ИССЛЕДОВАНИЯ
Довольно часто лабораторные изменения возникают гораздо раньше клинических проявлений.
• Одним из основных лабораторных симптомов HELLP-синдрома служит гемолиз, который проявляется наличием в мазке крови сморщенных и деформированных эритроцитов, полихромазией. Разрушение эритроцитов ведёт к освобождению фосфолипидов и к внутрисосудистому свёртыванию, т.е. хроническому ДВС-синдрому, который бывает причиной смертельных акушерских кровотечений.
• При подозрении на HELLP-синдром необходимо немедленно провести лабораторные исследования, включающие
определение активности АЛТ, АСТ, лактатдегидрогензы, концентрации билирубина, гаптоглобина, мочевой кислоты, количества тромбоцитов в крови и оценку состояния свёртывающей системы крови.
Основополагающими критериями диагностики HELLP-синдрома служат лабораторные показа тели (табл. 34-2).
ИНСТРУМЕНТАЛЬНЫЕ ИССЛЕДОВАНИЯ
• Для раннего обнаружения субкапсульной гематомы печени показано УЗИ верхней части живота. При УЗИ печени у беременных с тяжёлым гестозом, осложнённым HELLP-синдромом, также обнаруживают множественные гипоэхогенные участки, которые расценивают как признаки перипортальных некрозов и кровоизлияний (геморрагического инфаркта печени).
• Для дифференциальной диагностики HELLP-синдрома используют КТ и МРТ.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
Несмотря на трудности диагностики HELLP-синдрома, выделяют ряд характерных для данной нозологии признаков: тромбоцитопения и нарушение функций печени. Выраженность этих нарушений достигает максимума спустя 24–48 ч после родов, в то время как при тяжёлом гестозе, наоборот, наблюдают регресс этих показателей в течение первых суток послеродового периода.
Признаки HELLP-синдрома могут быть и при других патологических состояниях помимо гестоза. Необходима дифференциальная диагностика данного состояния с гемолизом эритроцитов, повышением активности печёночных ферментов в крови и тромбоцитопенией, развившихся при следующих заболеваниях.
• Кокаиновая наркомания.
• Системная красная волчанка.
• Тромбоцитопеническая пурпура.
• Гемолитический уремический синдром.
• Острый жировой гепатоз беременных.
• Вирусные гепатиты A, B, C, E.
• ЦМВИ и инфекционный мононуклеоз.
Клиническая картина поражения печени при беременности часто бывает стёртой и вышеописанные симптомы врачи иногда рассматривают в качестве проявления иной патологии.
ПОКАЗАНИЯ К КОНСУЛЬТАЦИИ ДРУГИХ СПЕЦИАЛИСТОВ
Показаны консультации реаниматолога, гепатолога, гематолога.
ПРИМЕР ФОРМУЛИРОВКИ ДИАГНОЗА
Беременность 36 недель, головное предлежание. Гестоз в тяжёлой форме. HELLP-синдром.
ЛЕЧЕНИЕ
ЦЕЛИ ЛЕЧЕНИЯ
Восстановление нарушенного гомеостаза.
ПОКАЗАНИЯ К ГОСПИТАЛИЗАЦИИ
HELLP-синдром как проявление тяжёлого гестоза во всех случаях служит показанием для госпитализации.
НЕМЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ
Экстренное родоразрешение проводят на фоне инфузионно-трансфузионной терапии под наркозом.
МЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ
Наряду с инфузионно-трансфузионной терапией назначают ингибиторы протеаз (апротинин), гепатопротекторы (витамин C, фолиевая кислота), липоевую кислоту по 0,025 г 3–4 раза в сутки, свежезамороженную плазму в дозе не менее 20 мл/кг массы тела в сутки, переливание тромбоконцентрата (не менее 2 доз при содержании тромбоцитов менее 50×109/л), глюкокортикоиды (преднизолон в дозе не менее 500 мг/сут внутривенно). В послеоперационном периоде под контролем клинико-лабораторных показателей продолжают введение свежезамороженной плазмы в дозе 12–15 мл/кг массы тела с целью восполнения содержания плазменных факторов свертывания крови, а также рекомендуют проводить плазмаферез в сочетании с заместительным переливанием свежезамороженной плазмы, ликвидацию гиповолемии, антигипертензивную и иммунодепрессивную терапию. Майенн и соавт. (1994) считают, что введение глюкокортикоидов способствует улучшению исхода для матери у женщин с преэклампсией и HELLP-
синдромом.
СРОКИ И МЕТОДЫ РОДОРАЗРЕШЕНИЯ
При HELLP-синдроме показано экстренное родоразрешение путём КС на фоне коррекции метаболических нарушений, заместительной и гепатопротекторной терапии и проведения профилактики осложнений (табл. 34-3).
Таблица 34-3. Возможные осложнения у беременных с тяжёлым гестозом, осложнившимся HELLP-синдромом
При КС следует применять наиболее щадящие методы защиты матери и плода от акушерской агрессии. Останавливая свой выбор на перидуральной или спинномозговой анестезии, нельзя забывать о высоком риске экстрадуральных и субдуральных кровотечений при тромбоцитопении. Содержание тромбоцитов менее 100×109/л считают критической величиной для проведения регионарной анестезии при тяжёлом гестозе с HELLP-синдромом. Субдуральные гематомы могут возникать при регионарной анестезии также у беременных с тяжёлым гестозом, длительно принимавших ацетилсалициловую кислоту. При родоразрешении особое внимание обращают на состояние детей. Установлено, что у новорождённых в 36% случаев возникает тромбоцитопения, что приводит к развитию у них кровоизлияний и поражений нервной системы. В состоянии асфиксии рождаются 5,6% детей, а у большинства новорождённых диагностируют РДС. В 39% случаев отмечают ЗРП, в 21% случаев — лейкопению, в 33% случаев — нейтропению, в 12,5% случаев — внутричерепные кровоизлияния, в 6,2% случаев — некроз кишечника.
ОЦЕНКА ЭФФЕКТИВНОСТИ ЛЕЧЕНИЯ
Успех интенсивной терапии HELLP-синдрома во многом зависит от своевременной диагностики, как до родов, так и в послеродовом периоде. Несмотря на крайнюю тяжесть течения HELLP-синдрома, его присоединение не должно служить оправданием летального исхода тяжёлого гестоза, а скорее свидетельствует о несвоевременной диагностике и поздней или неадекватной интенсивной терапии.
ПРОФИЛАКТИКА
Своевременная диагностика и адекватное лечение гестоза.
ИНФОРМАЦИЯ ДЛЯ ПАЦИЕНТКИ
HELLP-синдром — тяжёлое осложнение гестоза, требующее профессионального лечения в стационаре. В большинстве случаев через неделю после родоразрешения проявления заболевания проходят.
ПРОГНОЗ
При благоприятном течении в послеродовом периоде наблюдают быструю регрессию всех симптомов. По окончании беременности спустя 3–7 сут нормализуются лабораторные показатели крови, за исключением случаев выраженной тромбоцитопении (ниже 50×109/л), когда при использовании соответствующей корригирующей терапии, содержание тромбоцитов возвращается к норме на 11-е сутки, а активность ЛДГ — через 8–10 сут. Риск развития рецидивов при последующей беременности невелик и составляет 4%, но женщин следует отнести в группу повышенного риска по развитию данной патологии.
СПИСОК РЕКОМЕНДУЕМОЙ ЛИТЕРАТУРЫ
Акушерство: Справочник Калифорнийского университета / Под ред. К. Нисвандера, А. Эванса. — М.: Практика,
1999. — С. 132–134.
Валленберг Х.С.С. Новые достижения в тактике ведения ранней преэклампсии и HELLP-синдрома / Х.С.С. Валленберг
// Акушерство и гинекология. — 1998. — № 5. — С. 29–32.
Интенсивная терапия в акушерстве и гинекологии / В.И. Кулаков и др. — М.: Медицинское информационное агентство,
1998. — С. 44–61.
Достижение с помощью терапии дексаметазоном лучших результатов лечения матерей с послеродовым HELLP-
синдромом / Мартин Дж. и др. // АГ-инфо. — 2000. — № 1. — С. 20–21.
Макацария А.Д., Бицадзе В.О. Тромбофилии и противотромботическая терапия в акушерской практике / А.Д.
Макацария, В.О. Бицадзе. – М.: Триада-Х, 2003. – 904 с.
Николаева Е.И., Бобкова М.В. HELLP-синдром или острый жировой гепатоз беременных / Е.И. Николаева, М.В.
Бобкова // Медицинская помощь. — Медицина, 1994. —№ 2. — С. 23–25.
Сидорова И.С. Гестоз / И.С. Сидорова. — М., 1997. — С. 130–136.
Суров А.В. Hellp-синдром в акушерстве / А.В. Суров // Акушерство и гинекология. — 1997. — № 6. — С. 7–9.
Савельева Г.М., Шалина Р.И., Белякова Г.И. HELLP-синдром: этиология, патогенез, диагностика, лечение / Г.М.
Савельева, Р.И. Шалина, Г.И. Белякова // Вестник российской ассоциации акушеров-гинекологов. — 1997. — № 2. —
С. 33–37.
Хадасевич Л.С., Харева О.В., Абрамов А.А. Преэклампсия беременных, осложнённая HELLP-синдромом / Л.С.
Хадасевич, О.В. Харева, А.А. Абрамов // Архив патологии. — 1999. — Т. 61, № 6. — С. 41–43.
HELLP-синдром — тяжелое осложнение беременности, для которого характерна триада признаков: гемолиз, повреждение печеночной паренхимы и тромбоцитопения. Клинически проявляется быстро нарастающей симптоматикой — болями в области печени и в животе, тошнотой, рвотой, отеками, желтушностью кожи, повышенной кровоточивостью, нарушением сознания вплоть до комы. Диагностируется на основании общего анализа крови, исследования ферментной активности и состояния гемостаза. Лечение предполагает экстренное родоразрешение, назначение активной плазмозамещающей, гепатостабилизирующей и гепатопротекторной терапии, препаратов, нормализующих гемостаз.
МКБ-10
Общие сведения
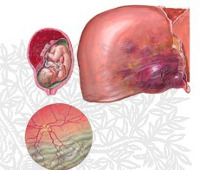
Хотя в последние годы HELLP-синдром наблюдается нечасто, он в 4-12% случаев осложняет течение тяжелых гестозов и при отсутствии адекватного лечения отличается высокими показателями материнской и детской смертности. Синдром как отдельная патологическая форма впервые был описан в 1954 году. Название расстройства образовано первыми буквами терминов, определяющих ключевые проявления заболевания: H – hemolysis (гемолиз), EL – elevated liver enzymes (повышение активности печеночных ферментов), LP – low level platelet (тромбоцитопения).
Синдром HELLP обычно возникает в 3-м триместре беременности на 33-35 неделе. В 30% случаев он развивается на 1-3 сутки после родов. По результатам наблюдений, группу риска составляют светлокожие беременные старше 25 лет с выраженными соматическими расстройствами. С каждой последующей беременностью вероятность развития заболевания возрастает, особенно если речь о вынашивании двух и более плодов.

Причины
На сегодняшний день этиология расстройства окончательно не определена. Специалистами в сфере акушерства и гинекологии предложено более 30 теорий возникновения этой острой акушерской патологии. Вероятнее всего, она развивается при сочетании ряда факторов, усугубляемых течением гестоза. Некоторые авторы рассматривают беременность как один из вариантов аллотрансплантации, а синдром HELLP как аутоиммунный процесс. В числе наиболее частых причин заболевания называют:
- Иммунные и аутоиммунные нарушения. В крови пациенток отмечается депрессия B- и T-лимфоцитов, определяются антитела к тромбоцитам и эндотелию сосудов. Уменьшено соотношение в паре простациклин/тромбоксан. Иногда заболевание осложняет течение другой аутоиммунной патологии — антифосфолипидного синдрома.
- Генетические аномалии. Основой для развития синдрома может стать врожденная несостоятельность ферментных систем печени, что повышает чувствительность гепатоцитов к действию повреждающих факторов, возникающих при аутоиммунном ответе. У ряда беременных также отмечаются врожденные нарушения свертывающей системы.
- Неконтролируемый прием некоторых медикаментов. Вероятность развития патологии увеличивается при употреблении фармакологических препаратов, оказывающих гепатотоксическое действие. В первую очередь речь идет о тетрациклине и хлорамфениколе, повреждающий эффект которых возрастает при незрелости ферментных систем.
Патогенез
Пусковым моментом в развитии HELLP-синдрома становится уменьшение выработки простациклина на фоне аутоиммунной реакции, возникшей вследствие воздействия антител на клеточные элементы крови и эндотелий. Это приводит к микроангиопатическим изменениям внутренней оболочки сосудов и высвобождению плацентарного тромбопластина, который поступает в кровоток матери. Параллельно с повреждением эндотелия возникает спазм сосудов, провоцирующий ишемию плаценты. Следующим этапом патогенеза синдрома HELLP становится механическое и гипоксическое разрушение эритроцитов, которые проходят через спазмированное сосудистое русло и подвергаются активной атаке антител.
На фоне гемолиза усиливается адгезия и агрегация тромбоцитов, снижается их общий уровень, кровь сгущается, возникает множественный микротромбоз с последующим фибринолизом, развивается ДВС-синдром. Нарушение перфузии в печени приводит к формированию гепатоза с некрозом паренхимы, образованием субкапсулярных гематом и повышением уровня ферментов в крови. Из-за спазма сосудов повышается артериальное давление. По мере вовлечения в патологический процесс других систем нарастают признаки полиорганной недостаточности.
Классификация
Единая систематизация форм HELLP-синдрома пока отсутствует. Некоторые зарубежные авторы предлагают при определении варианта патологического состояния учитывать данные лабораторных исследований. В одной из существующих классификаций выделяют три категории лабораторных показателей, которые соответствуют скрытым, подозреваемым и явным признакам внутрисосудистой коагуляции. Более точным является вариант, основанный на определении концентрации тромбоцитов. По этому критерию различают три класса синдрома:
- 1-й класс. Уровень тромбоцитопении составляет меньше 50×10 9 /л. Клиника характеризуется тяжелым течением и серьезным прогнозом.
- 2-й класс. Содержание тромбоцитов крови составляет от 50 до 100×10 9 /л. Течение синдрома и прогноз более благоприятны.
- 3-й класс. Отмечаются умеренные проявления тромбоцитопении (от 100 до 150×10 9 /л). Наблюдаются первые клинические признаки.
Симптомы
Начальные проявления заболевания неспецифичны. Беременная или роженица жалуется на болезненность в эпигастрии, области правого подреберья и брюшной полости, головную боль, головокружение, чувство тяжести в голове, болезненные ощущения в области мышц шеи и плечевого пояса. Нарастает слабость и быстрая утомляемость, ухудшается зрение, возникает тошнота и рвота, отечность.
Клиническая симптоматика очень быстро прогрессирует. По мере усугубления состояния в местах инъекций и на слизистых формируются участки геморрагий, кожа становится желтушной. Наблюдается заторможенность, спутанность сознания. При тяжелом течении заболевания возможны судорожные припадки, появление крови в рвотных массах. В терминальных стадиях развивается коматозное состояние.
Осложнения
Для синдрома HELLP характерны полиорганные нарушения с декомпенсаций основных жизненных функций организма. Почти в половине случаев заболевание осложняется ДВС-синдромом, у каждой третьей пациентки возникают признаки ОПН, у каждой десятой — отек мозга или легких. У некоторых больных развивается экссудативный плеврит и легочный дистресс-синдром.
В послеродовом периоде возможно профузное маточное кровотечение с геморрагическим шоком. В редких случаях у женщин с HELLP-синдромом отслаивается клетчатка, возникает геморрагический инсульт. У 1,8% пациенток выявляются субкапсулярные гематомы печени, разрыв которых обычно приводит к массивному внутрибрюшному кровотечению и гибели беременной или роженицы.
Синдром HELLP представляет опасность не только для матери, но и для ребенка. Если патология развивается у беременной, возрастает вероятность преждевременных родов или отслойки плаценты с коагулопатическим кровотечением. В 7,4-34,0% случаев плод погибает внутриутробно. Практически у трети новорожденных отмечается тромбоцитопения, приводящая к кровоизлияниям в мозговую ткань и последующим неврологическим расстройствам.
Часть детей рождается в состоянии асфиксии или с респираторным дистресс-синдромом. Серьезным, хотя и нечастым осложнением заболевания становится некроз кишечника, выявляемый у 6,2% младенцев.
Диагностика
Подозрение на развитие у пациентки синдрома HELLP является основанием для экстренного выполнения лабораторных анализов, верифицирующих поражение системы гемостаза и печеночной паренхимы. Дополнительно обеспечивается контроль основных жизненных параметров (частоты дыхания, температуры пульса, артериального давления, которое повышено у 85% больных). Наиболее ценными в диагностическом плане являются следующие виды обследований:
- Общий анализ крови. Определяется снижение количества эритроцитов и их полихромазия, деформированные или разрушенные красные кровяные тельца. Одним из диагностически достоверных критериев считается тромбоцитопения меньше 100×10 9 /л. Количество лейкоцитов и лимфоцитов обычно не изменено, отмечается некоторое снижение СОЭ. Падает уровень гемоглобина.
- Печеночные пробы. Выявляются нарушения ферментных систем, типичные для поражения печени: аминотрансферазная активность (АсТ, АлТ) повышена в 12-15 раз (до 500 Ед/л). В 3 раза и больше возрастает активность щелочной фосфатазы. Уровень билирубина в крови превышает 20 мкмоль/л. Концентрации протеинов и гаптоглобина снижены.
- Оценка системы гемостаза. Характерны лабораторные признаки коагулопатии потребления – уменьшается содержание свертывающих факторов, синтезируемых в печени с участием витамина К. Снижен уровень антитромбина III. О нарушении свертывания крови также свидетельствует удлинение тромбинового времени, снижение АЧТВ и концентрации фибриногена.
Следует отметить, что типичные лабораторные признаки синдрома HELLP могут отклоняться от нормативных показателей неравномерно, в таких случаях говорят о вариантах заболевания — ELLP-синдроме (отсутствует гемолиз эритроцитов) и HEL-синдроме (содержание тромбоцитов не нарушено). Для экспресс-оценки состояния печени проводят ее ультразвуковое исследование.
Поскольку при тяжелых формах заболевания нарушается функция почек, уменьшение суточного количества мочи, появление протеинурии и повышение содержания в крови азотистых веществ (мочевины, креатинина) считается прогностически неблагоприятным фактором. С учетом патогенеза заболевания рекомендованы ЭКГ, УЗИ почек, исследование глазного дна. В дородовом периоде для мониторинга состояния плода, гемодинамики плода и матери выполняют КТГ, УЗИ матки, допплерометрию.
Дифференциальная диагностика
HELLP-синдром необходимо дифференцировать от тяжелого течения гестозов, жирового гепатоза беременных, вирусных и лекарственных гепатитов, наследственной тромбоцитопенической пурпуры и гемолитического уремического синдрома. Дифференциальную диагностику также проводят с внутрипеченочным холестазом, синдромами Дабина-Джонсона и синдрома Бадда-Киари, системной красной волчанкой, цитомегаловирусной инфекцией, инфекционным мононуклеозом и другими патологическими состояниями.
С учетом серьезности прогноза заболевания в последнее время отмечается его гипердиагностика. В сложных клинических случаях к диагностическому поиску привлекают гепатолога, невропатолога, окулиста, инфекциониста и других специалистов.
Лечение HELLP-синдрома
Врачебная тактика при выявлении заболевания у беременной направлена на прерывание беременности в течение 24 ч от момента постановки диагноза. Пациенткам со зрелой шейкой матки рекомендовано родоразрешение через естественные родовые пути, однако чаще в экстренном порядке выполняется кесарево сечение под эндотрахиальным наркозом с применением негепатотоксичных анестетиков и продленной ИВЛ. На этапе интенсивной предоперационной подготовки за счет введения свежезамороженной плазмы, кристаллоидных растворов, глюкокортикоидов, ингибиторов фибринолиза максимально стабилизируется состояние женщины, по возможности компенсируются нарушенные полиорганные нарушения.
Комплексная медикаментозная терапия, направленная на ликвидацию ангиопатий, микротромбозов, гемолиза, воздействие на различные звенья патогенеза, восстановление функции печени, других органов и систем, активно продолжается в послеоперационном периоде. Для лечения синдрома, профилактики или устранения его возможных последствий рекомендованы:
- Инфузионная и кровозамещающая терапия. Введение плазмы крови и ее заменителей, тромбоконцентратов, комплексных солевых растворов позволяет восполнить разрушенные форменные элементы и дефицит жидкости во внутрисосудистом русле. Дополнительным эффектом такой терапии ставится улучшение реологических показателей и стабилизация гемодинамики.
- Гепатостабилизирующие и гепатопротекорные препараты. Чтобы стабилизировать печеночный цитолиз, назначают парентеральное введение глюкокортикоидов. Использование гепатопротекторов направлено на улучшение работы гепатоцитов, защиту их от токсических метаболитов, стимуляцию восстановления разрушенных клеточных структур.
- Средства для нормализации гемостаза. Для улучшения показателей свертывающей системы крови, уменьшения проявлений гемолиза и предотвращения микротромбоза применяют низкомолекулярные гепарины, другие дезагреганты и антикоагулянты, лекарственные препараты с вазоактивным действием. Эффективно назначение ингибиторов протеаз.
С учетом показателей гемодинамики пациенткам с синдромом HELLP проводят индивидуализированную гипотензивную терапию, дополненную спазмолитиками. Для предотвращения возможных инфекционных осложнений используют антибиотики за исключением аминогликозидов, которые обладают гепато- и нефротоксичным действием. По показаниям назначают ноотропные и церебропротекторные лекарственные средства, витаминно-минеральные комплексы. При возникновении проявлений острой почечной недостаточности в зависимости от выраженности расстройств выполняют плазмаферез и гемодиализ.
Прогноз и профилактика
Прогноз HELLP-синдрома всегда серьезный. В прошлом летальность при заболевании достигала 75%. В настоящее время благодаря своевременной диагностике и патогенетическим методам терапии материнскую смертность удалось снизить до 25%. В профилактических целях повторнородящим женщинам с хроническими соматическими заболеваниями рекомендуется ранняя постановка на учет в женскую консультацию и постоянное наблюдение акушера-гинеколога.
При обнаружении признаков гестоза важно тщательное выполнение назначений лечащего врача, нормализация диеты, соблюдение режима сна и отдыха. Быстрое ухудшение состояния беременной с возникновением симптоматики тяжёлой эклампсии и преэклампсии является показанием к экстренной госпитализации в акушерский стационар.
HELLP - синдром. Причины, клиника, диагностика HELLP - синдрома. Диагноз гестоза.
HELLP-синдром обычно возникает в III триместре беременности чаще при сроке 35 нед. Клиническая картина заболевания характеризуется быстрым нарастанием симптомов. Первоначальные проявления неспецифичны и включают головную боль, утомление, недомогание, тошноту, рвоту, боли в животе и особенно в области правого подреберья.
Наиболее характерные проявления заболевания — желтуха, рвота с кровью, кровоизлияние в местах инъекций, нарастающая печеночная недостаточность, судороги и выраженная кома.

Одним из основных симптомов НЕLLP-синдрома является гемолиз, который проявляется наличием в мазке крови сморщенных и деформированных эритроцитов, полихромазией. Разрушение эритроцитов ведет к освобождению фосфолипидов и внутрисосудистому свертыванию — хроническому ДВС-синдрому
Нарушение кровотока во внутрипеченочных сосудах из-за отложения в них фибрина приводит к дегенерации печеночных клеток и повышению уровня печеночных энзимов. Нарушение кровотока и дистрофические изменения в гепатоцитах вызывают перерастяжение глиссоновой капсулы, что сопровождается жалобами на боли в эпигастральной области и правом подреберье и может привести к развитию субкапсу-лярной гематомы печени и ее разрыву при незначительном механическом воздействии (потуги, пособие по Кристеллеру и т.п.).
Тромбоцитопения вызывается истощением тромбоцитов вследствие образования микротромбов при нарушении эндотелия сосудов. Полагают, что в развитии HELLP-спндрома важную роль играют аутоиммунные реакции.
Диагноз гестоза ставится на основании данных клинической картины и лабораторных исследований. Для своевременной диагностики заболевания изучают анамнез, измеряют АД в динамике на обеих руках (целесообразно проводить суточный мониторинг АД), осуществляют контроль за массой тела, осмотр глазного дна, ультразвуковое исследование, включая доиплерометрию, измеряют диурез, производят биохимический и общий анализы крови, гемостазиограмму, определяют гематокрит, аутоиммунные антитела, производят анализ мочи.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Читайте также:

