Гипертрофия небных миндалин реферат
Обновлено: 30.06.2024
Тонзиллэктомия — это операция по удалению небных миндалин, являющаяся одной из наиболее распространенных и рутинных операций в оториноларингологии. Частота радикальных вмешательств при хроническом тонзиллите остается высокой – ежегодно в мире проводится около 600 тысяч тонзиллэктомий.
Для чего нужна тонзиллэктомия
Чаще всего потребность в удалении небных миндалин обусловлена необходимостью устранения очага хронической инфекции, которым они и являются.
На начальных этапах хронический тонзиллит рекомендовано лечить консервативно, и если лечение проводится комплексное и правильное, то зачастую оно может дать положительный результат.
Почему все-таки нужно удалять миндалины
Согласно результатам многих различных исследований, выявлено большое количество разнообразных возбудителей, среди которых стрептококки, стафилококки, гемофильная палочка, лимфотропные вирусы и др., которые способствуют развитию хронического тонзиллита.
Но ведущую роль в развитии хронических изменений в небных миндалинах, а также местных и общих осложнений хронического тонзиллита играет бетта-гемолитический стрептококк с группы А (S. pyogenes) — микроорганизм, который также использует для своей жизнедеятельности анаэробное дыхание. Эта бактерия чаще обнаруживается в глубоких отделах углублений (крипт) небных миндалин, так как в них содержится наименьшее количество кислорода, что является самой благоприятной средой для размножения анаэробных микроорганизмов.
Хронический тонзиллит становится очагом инфекции, хроническим инфекционно-аллергическим заболеванием с местной воспалительной реакцией в небных миндалинах – все это является следствием активности не только бетта-гемолитического стрептококка, но и его антигенов и различных факторов патогенности, а именно стрептолизинов. 3
Как очаг инфекции, хронический тонзиллит вызывает интоксикацию организма. Отдельную проблему составляют различные осложнения хронического тонзиллита, например паратонзиллит и паратонзиллярный абсцесс встречаются достаточно часто.
В лечении таких осложнений может потребоваться не только амбулаторная помощь, но и стационарное лечение хирургическим вмешательством.
Общими осложнениями хронического тонзиллита являются: тонзиллогенный сепсис (жизнеугрожающее состояние), ревматоидный артрит, эндокардид, гломерулонефрит. Эти состояния значительно снижают качество жизни больных и могут приводить к инвалидизации. 4
В связи с вышеперечисленным, основной тактикой лечения является санация очага инфекции, другими словами - устранение возбудителя. Существует два метода лечения - консервативное или хирургическое.
Выбор метода на данный момент четко регламентирован и основан на классификации Б.С. Преображенского и В.Т. Пальчуна. 5
Данная классификация основана на симптомах хронического тонзиллита, а также наличии и степени выраженности токсико-аллергических реакций и наличия осложнений. В классификации выделено 2 формы хронического тонзиллита:
- простая (характерно наличие только местных признаков хронического тонзиллита и ангин не чаще 1–2 раз в год)
- токсико-аллергическая: токсико-аллергическая форма I и токсико-аллергическая форма II 6
Показания к тонзиллэктомии
Основными показаниями к удалению миндалин являются:
- Частые обострения хронического тонзиллита (более двух раз в год)
- Гнойные осложнения (паратонзиллярный абсцесс, флегмона шеи)
- Развитие осложнений - ревматизм, заболевания сердца, почек, заболевания нервной системы, кожи
- Вырaженная гипертрофия небных миндaлин, которые могут препятствовать нормальному акту глотания, а также приводят к появлению сильного храпа и периодических эпизодов остановки дыхания во сне (синдром обструктивного апноэ)
- Неэффективность консервативного лечения хронического тонзиллита, проведенного комплексно 2-3 курсами
- Новообразования небной миндалины
Тонзиллэктомия проводится в период ремиссии воспалительного процесса, то есть вне обострения хронического тонзиллита.
При развитии такого осложнения, как паратонзиллярный абсцесс, удаление небных миндалин проводится одномоментно со вскрытием и дренированием гнойного очага. Эта операция называется абсцесстонзиоллэктомия.
Гипертрофия миндалин
Гипертрофия небных миндалин - это стойкое увеличение миндалин, которое мешает дыханию через рот. При гипертрофии дыхание во время сна производится с эпизодами остановки, усиливается храп. Возможны трудности при проглатывании пищи, затрудняется речь.
Для определения степени увеличения миндалин проводится осмотр глотки. Врач ориентируется на край передней дужки и среднюю линию глотки (увула-язычок). Расстояние делится на три условные части.
Существует классификация, в которой выделяют несколько стерней гипертрофии миндалин:
- I степень гипертрофии - увеличение миндалины на 1/3 расстояния от дужки до язычка (миндалины взглядывают за дужки в просите гортани)
- II степень гипертрофии - миндалины увеличены на 2/3 промежутка от дужки до язычка
- III степень гипертрофии - миндалины сильно увеличены, доходят до язычка и даже могут касаться его
Гипертрофию небных миндалин следует отличать от:
-
, который характеризуется частыми обострениями хронического тонзиллита и признаками хронического воспаления при осмотре
- опухолевых процессов, для которых характерна ассимтерия в глотке и неравномерное увеличение миндалин
- наличия гнойно-воспалительного осложнения, то есть абсцесса внутри миндалины или паратонзиллярной области, которые в очень редких случаях могут протекать без каких-либо общих проявлений. 7
Противопоказания к проведению тонзиллэктомии
Противопоказания могут быть абсолютными, когда операция полностью исключена для пациента и относительными, когдасуществуют причины, которые отодвигают оперативное вмешательство до полного устранения этих причин.
а) Анатомия и физиология миндалин у детей. Небные миндалины, аденоиды (глоточная миндалина) и язычная миндалина составляют лимфоаденоидное глоточное кольцо. Лимфоидная ткань преимущественно представлена В- и Т-лимфоцитами, а также небольшим количеством плазмоцитов. Миндалины участвуют в секреторном иммунитете (продуцируют иммуноглобулины), они расположены на перекресте дыхательного и пищеварительного тракта, участвуют в распознавании вдыхаемых и проглатываемых аллергенов.
Их размер и функциональная активность увеличиваются в детском возрасте. С достижением полового созревания они постепенно инволюционируют.
Небные миндалины расположены в миндаликовых нишах на боковой стенке глотки, между передней и задней небными дужками. Небно-язычная мышца формирует переднюю дужку, небно-глоточная — заднюю. Лимфоидная ткань миндалин тесно связана с подлежащей фиброзной капсулой, расположенной вдоль небных дужек и констриктора глотки.
На поверхности миндалин расположены множественные инвагинации, или лакуны, выстланные многослойным плоским эпителием. Основные кровеносные сосуды входят в миндалину у ее нижнего полюса, кровоснабжение осуществляется за счет ветвей лицевой и язычной артерий (миндаликовая ветвь восходящей небной артерии и миндаликовая ветвь дорсальной язычной артерии). Восходящая глоточная и малая небные артерии входят в верхний полюс миндалины.
Венозный отток осуществляется в систему внутренней яремной вены по язычной и глоточной венам. Лимфоотток происходит в двубрюшно-яремные и глубокие шейные лимфоузлы.
Глоточная миндалина располагается на верхней и задней стенках носоглотки. Лимфоидная ткань выстлана псевдомногослойным мерцательным цилиндрическим эпителием. Кровоснабжается глоточная миндалина восходящими глоточными ветвями внутренней верхнечелюстной и лицевой артерий. Венозный отток также осуществляется в систему внутренней яремной вены.
Анатомия полости рта и глотки:
1 - крыша носоглотки; 2 - устье слуховой трубы; 3 - мягкое нёбо;
4 - нёбная миндалина; 5 - ямка надгортанника; 6 - надгортанник;
7 - подъязычная кость; 8 - гортаноглотка; 9 - дно полости рта.
Видео анатомия глотки и состав глоточного лимфатического кольца - теоретический разбор
б) Инфекционные заболевания как причина увеличения миндалин у детей:
Всегда необходимо оценивать возможность перорального приема. При выраженной дегидратации необходимо внутривенное введение жидкостей. Для решения вопроса о последующем оперативном лечении нужно выяснить частоту возникновения эпизодов острого тонзиллита. Наконец, всегда необходимо оценивать иммунный статус пациента, т.к. у больных с иммунодефицитом возбудителями заболевания часто становятся микроорганизмы, не встречающиеся у лиц с нормальным иммунным статусом.
2. Осмотр. Оценивается общий вид пациента, наличие признаков дегидратации, сепсиса, стеноза дыхательных путей. При осмотре ротоглотки определяются увеличенные, гиперемированные миндалины, часто покрытые гнойным налетом. Степень гипертрофии миндалин оценивается по шкале от 0 до +4. О соответствует состоянию после тонзиллэктомии. Миндалины 1+ степени находятся за небными дужками, занимают менее 25% расстояния до средней линии. Миндалины 2+ степени занимают 25-50% расстояния от боковой стенки глотки до средней линии, 3+ миндалины — вплоть до 75%.
Миндалины степени 4+ занимают более 75% расстояния от боковой стенки глотки до средней линии, часто они соприкасаются друг с другом, полностью закрывая просвет ротоглотки. В норме миндалины симметричны, асимметрия должна насторожить врача в отношении злокачественного процесса. Обычно присутствует шейный лимфаденит. При паратонзиллярном абсцессе наблюдается одностороннее выбухание мягкого неба и смещение одной из миндалин к средней линии. Выраженная боль при глотании, которая часто сопровождается отказом от питья и повышенным слюноотделением, высокая перемежающая лихорадка, ригидность мышц шеи свидетельствуют о развитии заглоточного абсцесса.
У пациентов с острым аденоидитом наблюдаются гнойные выделения из носа и стекание слизи по задней стенке глотки. При фиброскопии визуализируются увеличенные в размерах, гиперемированные аденоиды, покрытые гнойными налетами. Аналогично небным миндалинам, степень увеличения глоточной миндалины оценивается в зависимости от степени обструкции хоан. Степень +1 соответствует закрытию хоан на 25%, +2 на 50%, +3 на 75% и +4 полному закрытию хоан.
3. Диагностика. Обычно диагноз выставляется клинически. Также выполняются антигеновый тест на стрептококк и мазок из ротоглотки, на основании которых решается вопрос о выборе антибиотика. Исследование на гетерофильные антитела к вирусу Эпштейна-Барр позволяют дифференцировать бактериальный фарингит от инфекционного мононуклеоза. КТ выполняется при подозрении на паратонзиллярный или заглоточный абсцесс.
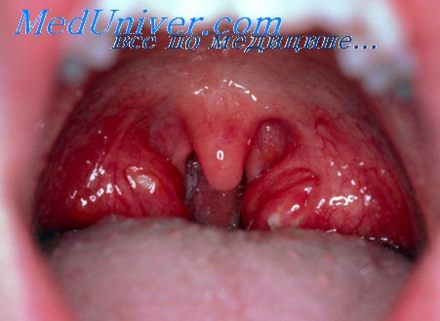
Небные миндалины при ангине у ребенка
4. Вирусные инфекции. Вирусный тонзиллит обычно сосуществует с другими симптомами вирусной инфекции верхних дыхательных путей (кашель, ринорея, чихание). Чаще всего возбудителями являются риновирус, аденовирус (часто также поражает конъюнктиву глаз), респираторно-синцитиальный вирус, вирусы гриппа и парагриппа. Везикулярные высыпания на слизистой полости рта и ротоглотки характерны для поражения вирусом простого герпеса или вирусом Коксаки (герпангина).
Фарингит, вызванный вирусом Эштейна-Барр, является частью симптомокомплекса инфекционного мононуклеоза. Миндалины резко увеличены в размерах, покрыты серым фибринозным налетом. Возможны петехиальные высыпания на небе. Также встречаются задняя шейная лимфоаденопатия, гепатоспленомега-лия, лихорадка, недомогание, сыпь. Диагноз ставится на основании наличия гетерофильных антител, титров вируса Эпштейна-Барр, лейкоцитоза с более чем 10% содержанием атипичных мононуклеаров.
Вирусный фарингит в большинстве случаев проходит самостоятельно, требуется лишь симптоматическое лечение. Отсутствие положительной динамики или ухудшение состояния свидетельствуют о присоединении бактериальной инфекции. Значительное увеличение миндалин при инфекционном мононуклеозе может потребовать внутривенного введения стероидов, установки воздуховода или, в экстренных случаях, эндо-трахеальной интубации.
5. Бактериальные инфекции. Наиболее часто бактериальный фарингит вызывает β-гемолитический стрептококк группы А. В отличие от вирусного фарингита, для бактериального фарингита характерно внезапное начало симптомов и высокая лихорадка. При мезофарингоскопии определяются красные, увеличенные в размерах миндалины, покрытые гнойными налетами, гиперемия слизистой ротоглотки, петехии на небе. Шейные лимфоузлы увеличенные, болезненные. β-гемолитический стрептококк группы А продуцирует эндотоксин, под действием которого может развиваться симптомокомплекс пурпурной лихорадки (скарлатины).
Лечение направлено на снижение риска возможных осложнений. Острый постстрептококковый гломерулонефрит развивается через 1-3 недели после появления фарингита, проявляется массивной гематурией, лихорадкой, генерализованными отеками и артериальной гипертензией. Предположительно, гломерулонефрит вызван отложением комплексов антиген-антитело, в большинстве случаев разрешается он самостоятельно. Более тяжелым осложнением, которое может иметь отдаленные последствия, является ревматическая лихорадка. Ревматическая лихорадка развивается вследствие перекрестной чувствительности антител к бактериальным М-белкам с соединительной тканью сердца, суставов и центральной нервной системы.
Диагноз ставится при наличии двух больших или одного большого и двух малых критериев Jones.

Вызывать воспаление миндалин и глотки может целый ряд других микроорганизмов, в том числе Моraxella, Haemophilus influenzae, S. aureus, Escherichia coli. Дифтерия, вызываемая Corynebacterium diphtheriae, встречается все реже. Она характеризуется появлением на слизистой глотки серых налетов, плотно спаянных с подлежащими тканями. Поражение гортани может привести к стенозу дыхательных путей и экзотоксиновому шоку. Для лечения используются противодифтерийная сыворотка и пенициллины. Также фарингит может являться симптомом сифилиса и гонореи.
При первичном сифилисе на слизистой полости рта образуется твердый шанкр, вторичный сифилис характеризуется наличием налетов на миндалинах и слизистой оболочке глотки.
Как и при сифилисе генитальной локализации, для лечения используются пенициллины, тетрациклин, эритромицин. Инфекция, вызванная Neisseria gonorrhoeae, сопровождается образованием налетов на миндалинах. Проводится лечение доксициклином или цефтриаксоном, у пожилых пациентов используются хинолоны.
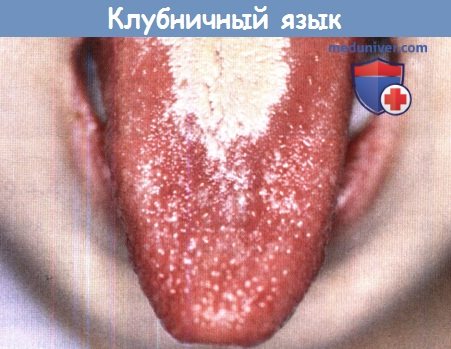
Клубничный язык при скарлатине
6. Грибковые инфекции. Чаше всего грибковый фарингит вызывает Candida albicans. Кандидоз ротоглотки часто развивается у лиц с иммунодефицитом или у пациентов, получающих антибиотики. При осмотре определяются белые творожистые налеты, спаянные с подлежащей слизистой, которые начинают кровоточить при попытке их удаления. В зависимости от тяжести состояния, лечение либо местное (таблетки для рассасывания с клотримазолом, растворы для полоскания с нистатином), либо системное (флуконазол).
7. Хроническая инфекция небных миндалин и аденоидов. В отличие от острого бактериального тонзиллита, хронический тонзиллит в большинстве случаев имеет полимикробную природу, включая как аэробную, так и анаэробную флору. При хроническом аденоидите и тонзиллите применяется пролонгированная терапия резистентными к беталактамазе пенициллинами, либо аденотонзиллэктомия. Хронический тонзиллит и аденоидит могут быть причиной неприятного запаха изо рта (галитоза), который при других заболеваниях у детей практически не встречается.
Иногда в лакунах обнаруживаются тонзиллолиты, гранулы бежевого цвета, которые представляют собой скопления актиномицетов. Тонзиллолиты крайне плохо поддаются консервативному лечению. Применяется либо пролонгированная антибактериальная терапия, либо тонзиллэктомия.
Наличие тризма затрудняет осмотр. Диагноз подтверждается при пункции абсцесса, за которой следует его вскрытие. Антибиотики назначаются на срок 10-14 дней. В некоторых случаях для предотвращения рецидива абсцесса применяется тонзиллэктомия. Также для предотвращения рецидива многие оториноларингологи рекомендуют отсроченную тонзиллэктомию.
В тяжелых случаях абсцесс может распространяться в окологлоточное пространство. При фиброскопии определяется выбухание боковой стенки глотки, распространяющееся вплоть до гортаноглотки. Возможно развитие стеноза дыхательных путей. Для определения размеров абсцесса выполняется КТ. Лечение начинается с обеспечения проходимости дыхательных путей. Абсцесс вскрывается, назначается внутривенная антибактериальная терапия. Возможно распространение инфекции в заглоточное пространство, лечение и диагностика аналогичны заглоточному абсцессу.
Выбор хирургического доступа зависит от размеров и локализации заглоточного и окологлоточного абсцессов, их взаимоотношения с внутренней сонной артерией и внутренней яремной веной, близости к глотке.
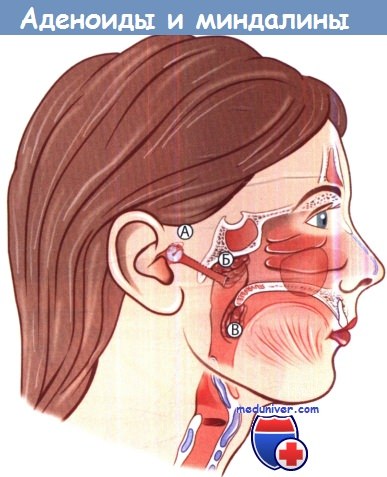
Клиническое значение аденоидов и миндалин у детей:
А Отоскопия. В зависимости от размеров и направления роста аденоиды (Б) могут блокировать носоглотку и глоточное отверстие слуховых труб.
Следует обратить внимание как на размеры миндалин (В), так и на их рост в направлении задней стенки глотки.
Лучше всего для этого использовать эндоскоп диаметром 4 мм с широким углом обзора.
к) Гипертрофия небных миндалин и аденоидов у детей. Небные миндалины и аденоиды представляют собой лимфоидную ткань, способную увеличиваться в ответ как на хроническое или рецидивирующее воспаление, так и в ответ на колонизацию нормальной флорой. При значительной гипертрофии может возникать обструкция дыхательных путей на уровне глотки, клинически проявляющаяся гнусавостью, затруднением носового дыхания, ринореей, храпом, хроническим ротовым дыханием, плохим аппетитом и даже синдромом обструктивного апноэ сна (СОАС).
В качестве консервативного лечения используются топические кортикостероиды. При наличии обструктивных симптомов, не поддающихся консервативному лечению, применяется аденоидэктомия.
л) Опухоли небных миндалин и аденоидов. Двумя наиболее распространенными злокачественными заболеваниями, поражающими небные миндалины, являются лимфома и плоскоклеточный рак. Одностороннее увеличение миндалины всегда должно настораживать врача в отношении возможного злокачественного заболевания, с целью биопсии выполняется тонзиллэктомия. Вероятность злокачественной опухоли увеличивается при наличии сопутствующих факторов (потери веса, ночных потов), шейной лимфоаденопатии, быстрого прогрессирования заболевания.
Достаточно редким злокачественным заболеванием у детей является носоглоточная карцинома. Она проявляется безболезненным образованием на шее, иногда в сочетании с задней шейной лимфоаденопатией (V уровень). Классификация такая же, как у взрослых. Лечение проводится у онколога.
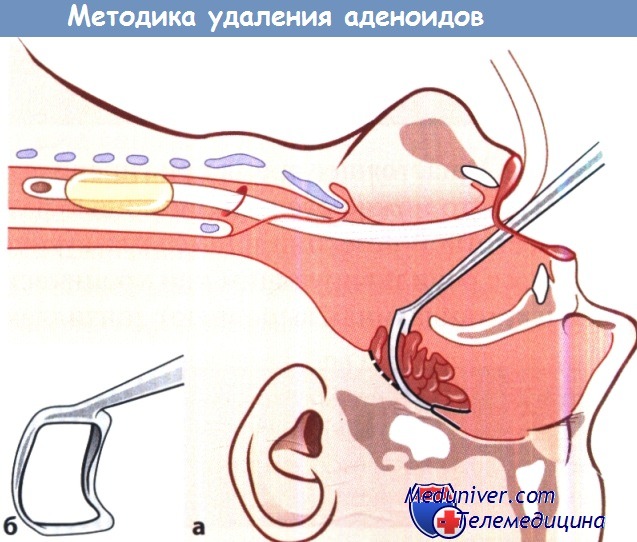
Аденоидэктомия со свешенной вниз головой больного (а);
окончатая кюретка (б).
м) Показания к тонзиллэктомии и аденоидэктомии. Тонзиллэктомия проводится по следующим показаниям: синдром обструктивного апноэ сна, подозрение на злокачественный рост, рецидивирующий тонзиллит (более пяти эпизодов в течение года, четыре эпизода за год на протяжении двух лет, три эпизода за год на протяжении трех лет), тонзиллит с фебрильными судорогами, хронический тонзиллит, не поддающийся консервативному лечению, паратонзиллярный абсцесс с частыми ангинами в анамнезе.
Также тонзиллэктомия может быть рассмотрена в качестве метода лечения при сочетании значительной гипертрофии миндалин с дисфагией, когда других причин для дисфагии не обнаружено, а также при изменениях голоса.
Показания для аденоидэктомии: синдром обструктивного апноэ сна, подозрение на злокачественный процесс (как часть биопсии), рецидивирующее воспаление, хронический или рецидивирующий синусит, рецидивирующий острый средний отит.
Пациент и его семья должны знать о наличии определенных рисков аденотонзиллэктомии. К возможным осложнениям относятся: послеоперационное кровотечение (1-2%, обычно на 5-7 день после операции), боль при глотании с нарушением приема твердой и жидкой пищи, развитие инфекции. Аденоидэктомия может стать причиной небно-глоточной недостаточности, которая проявляется гнусавостью и забросом в нос пищи и жидкостей, особенно при сочетании с подслизистым расщеплением неба.
Избежать небно-глоточной недостаточности можно внимательно осматривая каждого пациента на предмет удвоения язычка или диастаза небной мускулатуры. Особого внимания заслуживают пациенты с синдромом Дауна. У таких детей повышен риск подвывиха атланто-осевого сустава, поэтому перед операцией необходимо выполнять рентгенограммы шеи в положениях сгибания и разгибания. У пациентов с велокардиофациальным синдромом возможно аномальное медиальное расположение внутренних сонных артерий, что повышает риск их повреждения во время рутинной аденотонзиллэктомии. Предоперационная КТ-ангиография позволяет заранее подготовиться к таким ситуациям.

Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Оториноларингология - хирургия головы и шеи в Ильинской больнице
Программа COVID-19 Assistance
Гипертрофия аденоидов (аденоидные вегетации/разрастания, гипертрофия носоглоточной/глоточной миндалины) – это стойкое увеличение носоглоточной миндалины. Может встречаться как изолированно, так и в сочетании с гипертрофией небных миндалин.
Носоглоточная миндалина (аденоиды) – скопление лимфоэпителиальной ткани в верхней части носоглотки. Результат ее увеличения называется гипертрофией аденоидов, а при воспалении процесс называют аденоидитом. В сочетании с небными, трубными и язычной миндалинами составляют кольцо Пирогова-Вальдейера, расположенного на входе в верхние дыхательные пути и пищеварительный тракт и выполняющего роль местного иммунного барьера.
Гипертрофия аденоидов чаще всего наблюдается в возрасте от 2 до 6 лет, но может встречаться и в более позднем возрасте.
Существует несколько классификаций аденоидов по степени увеличения. Наиболее популярно разделение, основанное на субъективной оценке врачом размера миндалины при осмотре:
- I степень – просвет хоан перекрыт на 1/3
- II степень – просвет хоан перекрыт на 1/3–2/3
- III степень – хоаны закрыты аденоидами полностью.
Однако недостаточно только оценки размера миндалины, важным критерием является тщательный сбор анамнеза.
Гипертрофия аденоидов I-II степени в возрасте от 2 до 6 лет зачастую является физиологическим процессом, который связан с тем, что ребенок начинает активно контактировать с окружающим миром и миндалина подвергается постоянной антигенной стимуляции.
Выраженная (или патологическая) гипертрофия, которая приводит к описанным ниже симптомам, может возникнуть из-за инфекционной или неинфекционной причины. Среди инфекционных выделяют следующие:
- вирусные (аденовирус, вирус Коксаки, цитомегаловирус, вирус Эпштейна-Барр, вирус простого герпеса, вирус парагриппа, риновирус и др.)
- бактериальные (Streptococcus, Haemophilus influenzae, Moraxella catarrhalis, Staphylococcus aureus, Neisseria, Mycoplasma pneumoniae, Fusobacterium, Peptostreptococcus, Prevotella и др.)
Среди неинфекционных причин выделяют гастроэзофагеальный рефлюкс, аллергию, длительное воздействие сигаретного дыма.
Симптоматика при гипертрофии возникает из-за увеличения размеров миндалины и/или наличия в ней хронических воспалительных изменений (хронический аденоидит). Хотя эти процессы зачастую связаны (длительное воспаление приводит к гипертрофии), нужно учитывать, что так происходит не всегда. Например, при аденоидных вегетациях I степени могут присутствовать выраженные признаки хронического воспаления, а при вегетациях III степени может вообще не быть клинических проявлений. При физиологической гипертрофии процесс проходит без каких-либо симптомов либо с незначительными проявлениями.
Различают острое и хроническое воспаление слизистой оболочки носоглоточной миндалины:
- Острый аденоидит – острое воспаление, вызванное вирусной или бактериальной инфекцией. Проявляется как простуда: лихорадкой, затруднением носового дыхания, серозными или гнойными выделениями из носа. Длительность заболевания варьирует и не превышает одного месяца. При наличии гипертрофии аденоидов к перечисленным проявлениям добавляются явления, характерные для гипертрофии.
- Хронический аденоидит – хроническое полиэтиологическое заболевание, в основе которого лежит нарушение местных иммунных процессов, образование устойчивых микробных биопленок. Проявляется затруднением носового дыхания, серозными или гнойными выделениями из носа, стеканием слизи по глотке и кашлем. Причины у заболевания такие же, как и у гипертрофии. Нет единого мнения о длительности аденоидита, при котором его можно считать хроническими. По разным данным должно пройти не менее 12 недель от начала заболевания. Данное состояние может возникать самостоятельно и со временем приводить к гипертрофии аденоидов.
Диагностика
Золотым стандартом диагностики в общемировой практике и стандартом нашей больницы является проведение эндоскопического осмотра полости носа. Данное исследование мы проводим тонким гибким фиброскопом под местной анестезией.
Проведение рентгенографии в боковой проекции является распространенным способом оценки гипертрофии, однако может вводить в заблуждение. Например, на рентгенограмме может быть видна картина аденоидов III степени из-за увеличения трубных миндалин (они находятся по бокам от носоглоточной), из-за отека слизистой оболочки или скопления густой слизи. Данный метод применяется только в случае невозможности проведения эндоскопии носоглотки.
Важно проводить дифференциальную диагностику с заболеваниями, которые могут иметь похожие клинические проявления (юношеская ангиофиброма, атрезия хоан, полипоз, увеличение задних концов нижних носовых раковин, гипертрофия трубных миндалин).
Физиологическая гипертрофия без каких-либо проявлений или с минимальной симптоматикой лечения не требует, однако необходим эндоскопический осмотр для проведения дифференциальной диагностики.
Лечение может быть консервативным. Оно включает устранение факторов, которые могут вызывать гипертрофию: аллергия, гастроэзофагеальный рефлюкс, пассивное курение. Соответственно, в ряде случаев необходим мультидисциплинарный подход оториноларинголога, аллерголога, гастроэнтеролога и педиатра. Положительный эффект может оказать смена климата на более благоприятный, например, морской. Топические кортикостероиды у детей с трех лет используются в качестве дополнительного лечения, при этом в ряде исследований отмечался некоторый положительный эффект, но целом данные об эффективности этих препаратов неоднозначны. При остром и обострении хронического аденоидита в случае бактериальной инфекции проводится лечение антибиотиками. Также в лечении используют орошение носоглотки солевым раствором. Применение различных масел, муколитиков, местных антибактериальных препаратов, растворов серебра, фитопрепаратов, физиотерапия на сегодняшний день не имеют качественной доказательной базы.
- У детей до 4 лет при наличии симптомов затруднения носового дыхания, признаков хронического аденоидита, а также экссудативногосреднего отита
- У детей 4 лет и старше при наличии экссудативного среднего отита
- При наличии подтвержденного обструктивного апноэ сна (периодическое резкое уменьшение или остановка дыхания во время сна)
При наличии патологии небных миндалин зачастую операцию по их резекции/удалению проводят одновременно (аденотонзиллотомия/аденотонзиллэктомия), а при экссудативном среднем отите одновременно проводят шунтирование.
Аденотомия со временем претерпела значительные изменения. Ранее эту операцию проводили под местной анестезией с помощью специального ножа (аденотом) под контролем небольшого зеркала, а иногда и вслепую. Во время операции ребенок испытывал стресс, а хирург мог не в полном объеме выполнить операцию. В наше время подобный подход практически не используется, однако в некоторых клиниках сохранился.
Миндалины, которые еще называются гландами, представляют собой скопление лимфоидных тканей в области носоглотки и ротовой полости. Они ценны тем, что выполняют кроветворную и иммунологическую функцию. То есть, являются своеобразным защитным барьером организма, препятствующим попаданию в него различных патогенов или инфекций. В целом же, это самостоятельный орган, ответственный за часть иммунной системы человека. Среди наиболее распространенных патологий миндалин выделяют их гипертрофию.
Увеличенные гланды — повод для беспокойства?
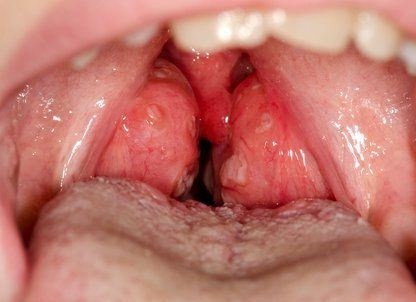
Гипертрофия небных миндалин представляет собой увеличение лимфоидных узлов на фоне разрастания лимфоденоидной ткани глотки с сопутствующим увеличением гланд. При этом кроме изменений в размере органа, каких-либо явных воспалительных процессов не наблюдается. Такая патология характерна больше для детского возраста, когда гипертрофия небных миндалин нередко соединяется с увеличением аденоидов. У взрослых же это заболевание преимущественно связано с хроническими процессами в области носоглотки — ринитами, синуситами, гайморитами, астмой и другими.
В зависимости от степени увеличения гланд и занимаемого ими пространства, различают три стадии гипертрофии:
- I — разрастание на треть (1/3) — небо, дужки и язычок еще хорошо видны;
- II — рост миндалин на 2/3 пространства от дужки до середины глотки;
- III — закрытие гландами всей площади зева — миндалины могут касаться друг друга, свободного края неба не видно.
Этиология развития болезни в каждом отдельном случае разная. Терапия назначается в зависимости от сложности ситуации. Однако, после 13 лет лимфоидная ткань подвержена обратному процессу (уменьшению), поэтому метод лечения гипертрофии гланд не всегда оказывается хирургическим. К полному удалению больных миндалин прибегают лишь в случае особых для этого клинических показаний.
Причины
Развитию гипертрофии гланд как у детей, так и у взрослых, может способствовать целый ряд негативных факторов:
- наследственность;
- иммунологическая предрасположенность;
- частые ОРЗ и респираторные заболевания верхних дыхательных путей;
- постоянное переохлаждение миндалин;
- воспаление аденоидов;
- гиповитаминоз;
- нарушения эндокринной системы и работы надпочечников;
- аллергические реакции;
- плохая санация ротовой полости, кариес зубов;
- неблагоприятные бытовые или экологические условия внешней среды;
- нерациональное питание;
- воздействие радиации в малых дозах;
- туберкулез;
- заболевания кроветворных органов (лейкемия и пр.);
- глоточная гранулема.
Симптоматика
Признаки разрастания небных миндалин могут быть самыми разнообразными. Чаще же всего пациенты обращаются с жалобами на:
- многократные головные боли;
- шумное и утрудненное дыхание из-за недостатка кислорода;
- ухудшение слуха;
- сложности в глотании пищи;
- гнусавость голоса (дисфония);
- храп и ночной кашель;
- приступы удушья во сне;
- неразборчивость речи (проблемы в произношении согласных);
- субфебрильную температуру;
- нарушение прикуса и выпирание верхних резцов;
- частые рецидивы гнойной ангины;
- отвисание нижней челюсти у ребенка;
- апатичность;
- общую бледность кожи;
- рассеянность и забывчивость;
- снижение умственной и физической работоспособности;
- психогенные нарушения по причине плохого снабжения мозга кислородом;
- проявление сердечно-сосудистых нарушений.
Лечение
В случае гипертрофии небных миндалин используются два метода терапии — консервативный и хирургический. К первому способу прибегают на ранних стадиях заболевания и лечат преимущественно медикаментами:
- растворами для полосканий с вяжущим и прижигающим эффектом;
- лимфотропными препаратами;
- антисептиками;
- смазывающими средствами.
- УВЧ и СВЧ;
- ингаляциями;
- электрофорезом;
- ультрафонофорезом;
- эндофарингиальным лазарем;
- ультразвуком;
- озонированием;
- климатотерапией (санаторным лечением);
- вакуумной гидротерапией.
В случае же неэффективности консервативного лечения или наличии II и III стадий гипертрофии, показано хирургическое удаление гланд. В современной отоларингии используется три метода ортопраксии:
Все хирургические манипуляции проводятся под общим (у детей) или местным (у взрослых) наркозом. Полное же удаление миндалин случается редко. В основном иссекается лишь часть больного органа. Делается это для сохранения его защитных свойств.
После проведения любого рода терапии обязательно следует реабилитационный период с восстановлением нормальной функциональности небных миндалин.
Профилактика
Чтобы избежать развития или рецидива гипертрофии гланд, необходимо соблюдение простых, но эффективных профилактических мер:
Читайте также:

