Атипичные формы инфаркта миокарда реферат
Обновлено: 03.07.2024
инфаркта во втором. Поэтому отдаленный прогноз примерно одинаковый.
Итак, об инфаркте. Чаще всего инфаркт поражает людей, страдающих от
недостатка двигательной активности на фоне психоэмоциональной
подготовкой, даже м олодых. Основными причинами, способствующими
возникновению инфаркта миокарда, являются: переедание, неправильное
питание, избыток в пище животных жиров, недостаточная двигательная
активность, гипертоническая болезнь, вредные привычки. Вероятность
развития инфаркта у людей, ведущих малоподвижный образ жизни, в
Сердце представляет собой мускулистый м ешок, который как насос
перегоняет через себя кровь. Но сама сердечная мышца снабжается
кислородом через кровеносные сосуды, подходящие к ней снаружи. И вот, в
результате различных причин, какая-то часть этих сосудов поражается
атеросклерозом и не может уже пропускать достаточно крови. Возникает
ишемическая болезнь сердца. При инфаркте миокарда кровоснабжение части
сердечной мышцы прекращается внезапно и полностью из-за полной
закупорки коронарной артерии. Обычно к этому приводит развитие тромба
на атеросклеротической бляшке, реже – спазм коронарной артерии. Участок
сердечной мышцы, лишенный питания, погибает. По латыни мертвая ткань –
Наиболее типичным проявлением инфаркта миокарда является боль за
ощущения покалывания в левой руке, запястье, пальцах. Другими
возможными областями иррадиации являются плевой пояс, шея, челюсть,
межлопаточное пространство, также преимущественно слева. Таким образом,
и локализация, и иррадиация боли не отличается от приступа стенокардии.
Боль при инфаркте миокарда очень сильная, воспринимается как
чувство настолько невыносимо, что заставляет закричать. Также как и при
стенокардии, может возникнуть не боль, а дискомфорт в грудной клетке:
чувство сильного сжатия, сдавления, ощущение тяжести «стя нуло обручем,
лишь тупая боль, онемение запястий в сочетании с тяжелой и длительной
загрудинной болью или дискомфортом в грудной клетке.
Начало ангинозной боли при инфаркте миокарда внезапное, часто в
ночные или предутренние часы. Болевые ощущения развиваются
волнообразно, периодически уменьшаются, но не прекращаются полностью.
С каждым новой волной болевые ощущения или дискомфорт в грудной
клетке усиливаются, быстро достигают максимума, а затем ослабевают.
Болевой приступ или дискомфорт в грудной клетке длится более 30
минут, иногда часами. Важно помнить, что для образования инф аркта
миокарда достаточно продолжительности ангинозной боли более 15 минут.
Еще одним важным отличительным признаком инфаркта миокарда является
отсутствие уменьшения или прекращения боли в состоянии покоя или при
Помимо типичной, характерной для инфаркта резкой раздирающей боли
за грудиной, выделяют еще несколько форм инфаркта, которая может
маскироваться под другие заболевания внутренних органов или никак себя
не проявлять. Такие формы называют атипичными. Давайте в них раберемся.
Гастритический вариант инфаркта миокарда. Проявляется как
выраженная боль в надчревной области и напоминает обострение гастрита.
Нередко при пальпации, т.е. ощупывании живота, отечается болезненность и
напряженность мышц передней брюшной стенки. Как правило, при таком
виде поражаются нижние отделы миокрада левого желудочка, прилежащие к
Астматический вариант инфаркта миокарда. Этот нетипичный вид
инфаркта и очень похож на приступ бронхиальной астмы. Он проявляется
надсадным сухим кашлем, чувством заложенности в груди.
Безболевой вариант инфаркта. Проявляется ухудшением сна или
настроения, ощущением неопределенного диском форта в грудной клетке
такой вариант характерен в пожило м и старческом возрасте, в особенности
при сахарном диабете. Т акой вариант начала инфаркта миокарда является
неблагоприятным, так как заболевание протекает более тяжело.
Факторами риска развития инфаркта миокарда являются:
1. возраст, чем старше становится человек, тем риск возникновения
2. ранее перенесенный инфаркт миокарда, особенно мелкоочаговый, т.е.
3. сахарный диабет является фактором риска развития инфаркта
миокарда, т.к. повышенный уровень оказывает дополнительное
пагубное действие на сосуды сердца и гемоглобин, ухудшая его
4. курение, риск инфаркта миокарда при курении, как активном, так и
пассивном, просто вдыхание табачного дыма от курящего человека,
увеличивается в 3 и 1,5 раза соответственно. Причем этот фактор
настолько "въедливый", что сохраняется в течение последующих 3 лет
5. артериальная гипертония, повышение артериального давления выше
6. высокий уровень холестерина, способствует развитию
атеросклеротических бляшек на стенках артерий, в том числе и
7. ожирение или избыточная масса тела способствует повышению
холестрина крови и как следствие ухудшается кровоснабжения сердца.

Вся профилактика стенокардии сводится к простому правилу ИБС.
Курение – один из наиболее важных факторов развития ИБС , особенно,
если оно комбинируется с повышением уровня общего холестерина. В
среднем курение укорачивает жизнь на 7 лет. Изменения заключаются в
уменьшении времени свертываемости крови и увеличении ее плотности,
увеличении способности тромбоцитов склеиваться и снижении их
жизнеспособности. У курильщиков повышается содерж ание окиси уг лерода

в крови, что приводит к снижению количества кислорода, который может
поступить в клетки организма. Кроме того, никотин, содержащийся в
табачном дыме, приводит к спазму артерий, тем самым, способств уя
повышению артериального давления. У курящих людей риск инфаркта
миокарда выше в 2 раза, а риск внезапной смерти в 4 раза, чем у некурящих.
При выкуривании пачки сигарет в день смертность увеличивается на 100%.
Связь курения с заболеваниями сердца дозозависима, то есть чем больше
сигарет вы выкуриваете, тем выше риск ИБС . Курение сигарет с низким
уровнем смолы и никотина или курение трубки не обеспечивает снижение
риска сердечно-сосудистых заболеваний. Пассивное курение (когда курят
рядом с Вами) также повышает риск смерти от ИБС . Было установлено, что
пассивное курение увеличивает частоту коронарной болезни на 25% среди
Гиподинамию или недостаточную ф изическую активность, по праву,
называют болезнью ХХI века. Она представляет собой еще один устраним ый
50 лет, которые занимались легким трудом (по сравнению с выполняющими
тяжелую физическую работу); у спортсменов низ кий риск ИБС сохраняется
лишь в том случае, если они остаются физически активными после ухода из
большого спорта. Полезно заниматься физическими упражнениями по 30- 45
минут не менее трех раз в неделю. Физическую нагрузку следует
Ожирение – это избыточное накопление жировой ткани в организме.
Более половины людей в мире в воз расте старше 45 лет им еют избыточ ный
вес. У человека с нормальным весом до 50% жировых запасов залегают
непосредственно под кожей. Важным критерием здоровья считается
соотношение жировых тканей и мышечной массы. В л ишенных жира
мышцах процесс обм ена веществ протекает в 17-25 раз активнее, чем в
жировых отложениях. Расположение жировых отложений во многом
определяется полом человека: у женщин жир откладывается
преимущественно на бедрах и ягодицах, а у мужчин – вокруг талии в области
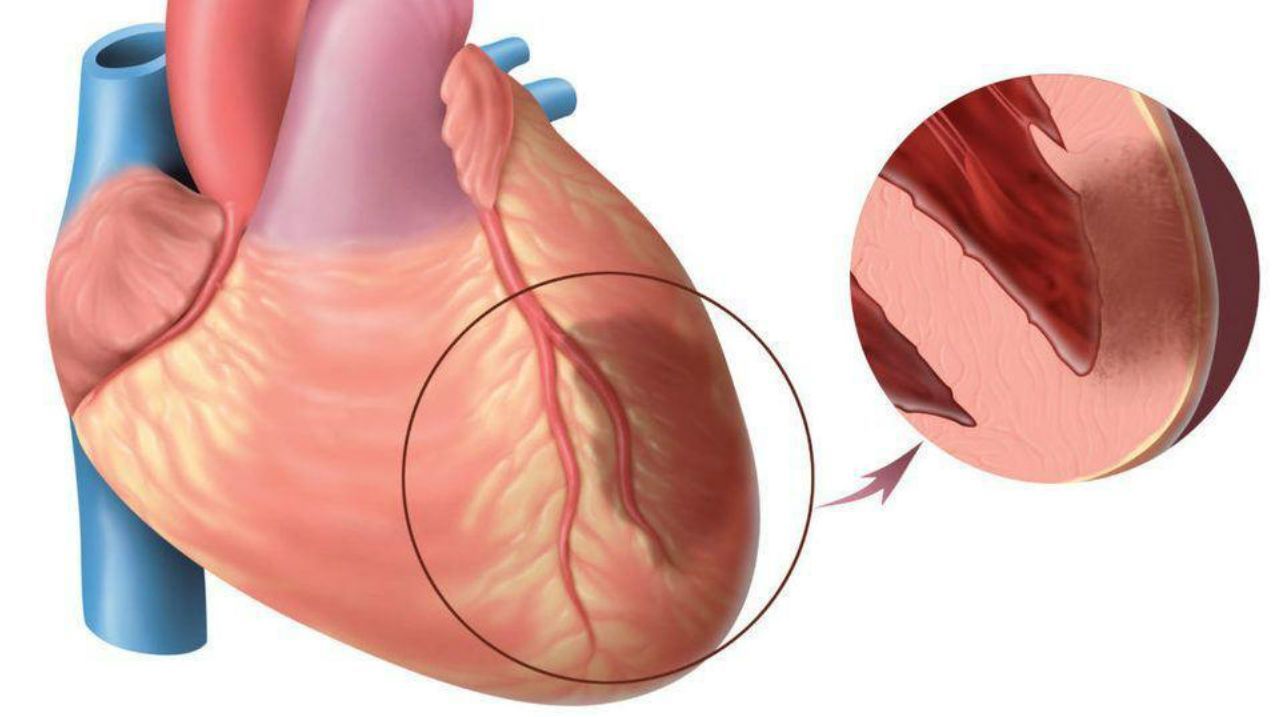
Инфаркт миокарда развивается в результате обтурации просвета сосуда кровоснабжающего миокард (коронарная артерия). Причинами могут стать (по частоте встречаемости):
- Атеросклероз коронарных артерий (тромбоз, обтурация бляшкой) 93-98 %
- Хирургическая обтурация (перевязка артерии или диссекция при ангиопластике)
- Эмболизация коронарной артерии (тромбоз при коагулопатии, жировая эмболия т. д.)
Отдельно выделяют инфаркт при пороках сердца (аномальное отхождение коронарных артерий от легочного ствола)
- Ишемии
- Повреждения (некробиоза)
- Некроза
- Рубцевания
Ишемия может являться предиктором инфаркта и длиться сколь угодно долго. При исчерпывании компенсаторных механизмов говорят о повреждении, когда страдает метаболизм и функция миокарда, однако изменения носят обратимый характер. Стадия повреждения длится от 4 до 7 часов. Некроз характеризуется необратимостью повреждения. Через 1-2 недели после инфаркта некротический участок начинает замещаться рубцовой тканью. Окончательное формирование рубца происходит через 1-2 месяца.
Клиническая картина
Основной клинический признак — интенсивная боль за грудиной (ангинозная боль). Однако болевые ощущения могут носить вариабельный характер. Пациент может жаловаться на чувство дискомфорта в груди, боли в животе, горле, руке, лопатке и т. п. Нередко заболевание имеет безболевой характер, что характерно для больных сахарным диабетом. Болевой синдром сохраняется более 15 минут и купируется через несколько часов, либо после применения наркотических анальгетиков, нитраты неэффективны. Бывает профузный пот. В 20-30 % случаев при крупноочаговых поражениях развиваются признаки сердечной недостаточности. Пациенты отмечают одышку, непродуктивный кашель. Нередко встречаются аритмии. Как правило это различные формы экстрасистолий или фибрилляция предсердий. Нередко единственным симптомом инфаркта миокарда является внезапная остановка сердца. Предрасполагающим фактором является физическая нагрузка, психоэмоциональное напряжение, состояние утомления, гипертонический криз.
Атипичные формы инфаркта миокарда
В некоторых случаях симптомы инфаркта миокарда могут носить атипичный характер. Такая клиническая картина затрудняет диагностику инфаркта миокарда. Различают следующие атипичные формы инфаркта миокарда:
- Абдоминальная форма — симптомы инфаркта представлены болями в верхней части живота, икотой, вздутием живота, тошнотой, рвотой. В данном случае симптомы инфаркта могут напоминать симптомы острого панкреатита.
- Астматическая форма — симптомы инфаркта представлены нарастающей одышкой. Симптомы инфаркта напоминают симптомы приступа бронхиальной астмы.
- Атипичный болевой синдром при инфаркте может быть представлен болями локализованными не в груди, а в руке, плече, нижней челюсти, подвздошной ямке.
- Безболезненная форма инфаркта наблюдается редко. Такое развитие инфаркта наиболее характерно для больных сахарным диабетом, у которых нарушение чувствительности является одним из проявлений болезни (диабета).
- Церебральная форма — симптомы инфаркта представлены головокружениями, нарушениями сознания, неврологическими симптомами.
Диагностика

Болевые зоны при инфаркте миокарда: темно-красный = типичная область, светло-красный = другие возможные области.

- Ранняя:
- Электрокардиография
- Эхокардиография
- Анализ крови на кардиотропные белки (MB-КФК, АсАТ, ЛДГ1 , тропонин)
- Коронарография
- Сцинтиграфия миокарда
- острая сердечная недостаточность
- кардиогенный шок
- нарушения ритма и проводимости
- тромбоэмболические осложнения
- разрыв миокарда с развитием тампонады сердца
- перикардит
- постинфарктный синдром (синдром Дресслера)
- тромбоэмболические осложнения
- хроническая сердечная недостаточность
- аневризма сердца
Лечение на ранних этапах при возможности сводится к устранению боли, восстановлению коронарного кровотока (тромболитическая терапия, ангиопластика коронарных артерий, АКШ). При выраженной сердечной недостаточности в условиях клиники возможна постановка внутриаортальной баллонной контрпульсации.
В случае остановки сердца (в результате фибрилляции желудочков) необходимо немедленно начать сердечно-лёгочную реанимацию. Доступность автоматических наружных дефибрилляторов увеличивает выживаемость в таких ситуациях.
Устранение боли, одышки и тревоги
Если приступ ангинозной боли не ослабевает через несколько минут после прекращения физической нагрузки или он возник в покое, больной должен принять нитроглицерин в виде таблетки под язык (0,5 мг) или в виде аэрозоля (0,4 мг в дозе). Если приступ не исчезает через 5 мин, то можно принять нитроглицерин повторно. Если симптомы сохраняются в течении следующих 5 минут после повторного приёма, следует вызвать бригаду скорой медицинской помощи и принять нитроглицерин ещё раз. Если боль сохраняется на момент приезда бригады скорой медицинской помощи, врач применяет морфин. Предварительно 10 мг морфина гидрохлорида разводят в 10 мл 0,9 % раствора хлорида натрия или дистиллированной воды. Первую дозу 2-5 мг (то есть 2-5 мл раствора) вводят внутривенно струйно. Затем дополнительно вводят 2-5 мг каждые 5-15 минут до устранения боли или возникновения побочных эффектов. Также с обезболивающей целью возможно применение нейролептанальгезии — сочетание наркотического анальгетика фентанила (0,05-0,1 мг) и нейролептикадроперидола (2,5-10 мг в зависимости от уровня артериального давления). При необходимости нейролептанальгезию повторяют в более низкой дозе.
![]()
Инфаркт миокарда (ИМ) - одна из клинических форм ишемической болезни сердца, протекающая с развитием ишемического некроза участка миокарда, обусловленного абсолютной или относительной недостаточностью его кровоснабжения.
Факторы риска развития ИМ:
- пожилой возраст;
- мужской пол;
- наследственные факторы;
- нерациональное питание;
- повышенный уровень холестерина;
- артериальная гипертензия;
- сахарный диабет;
- избыточная масса тела;
- гиподинамия;
- курение;
- употребление алкоголя;
- стрессовые ситуации.
![]()
Классификация инфаркта миокарда
- По анатомии поражения:
- трансмуральный;
- интрамуральный;
- субэндокардиальный;
- субэпикардиальный.
- По объему поражения:
- крупноочаговый (трансмуральный), Q-инфаркт;
- мелкоочаговый, не Q-инфаркт.
- По локализации:
- инфаркт миокарда левого желудочка (передний, боковой, нижний, задний);
- изолированный инфаркт миокарда верхушки сердца;
- инфаркт миокарда межжелудочковой перегородки (септальный);
- инфаркт миокарда правого желудочка;
- сочетанные локализации: задне-нижний, передне-боковой и др.
Клиническая классификация инфаркта миокарда
- спонтанный ИМ (тип 1), связанный с ишемией вследствие первичного коронарного события, такого как эрозия бляшки и/или разрушение, растрескивание или расслоение;
- вторичный ИМ (тип 2), связанный с ишемией, вызванной увеличением недостатка кислорода или его поступления, например, при коронарном спазме, коронарной эмболии, анемии, аритмии, гипер- или гипотензии;
- внезапная коронарная смерть (тип 3), включая остановку сердца, часто с симптомами предполагаемой ишемии миокарда с ожидаемой новой элевацией ST и новой блокадой левой ножки пучка Гиса, выявлением свежего тромба коронарной артерии при ангиографии и/или аутопсии, наступившей смертью до получения образцов крови или перед повышением концентрации маркеров.
- ЧКВ-ассоциированный ИМ (тип 4а);
- ИМ, связанный с тромбозом стента (тип 4б), который подтверждён ангиографией или аутопсией;
- АКШ-ассоциированный ИМ (тип 5).
Клиническая картина инфаркта миокарда
Самым частым и характерным симптомом инфаркта миокарда является боль. В типичных случаях боль имеет разлитой характер, локализуются в левой части грудной клетки, за грудиной. Иногда боль представлена ощущением тяжести, жжения, давления. Чаще всего боль продолжается более 30 минут, не купируется приемом нитроглицерина и обезболивающих препаратов, сопровождается холодным потом, страхом смерти. Часто боли протекают волнообразно, длительно, то ослабевая, то снова усиливаясь.
Атипичные формы инфаркта миокарда
В некоторых случаях симптомы инфаркта миокарда могут носить атипичный характер. Различают следующие формы ИМ:
- абдоминальная форма - боли локализуются в верхней части живота, сопровождаются вздутием живота, тошнотой, рвотой;
- астматическая форма - представлена нарастающей одышкой, напоминает приступ бронхиальной астмы;
- атипичный болевой синдром может локализоваться не в груди, а в правой руке, плече, подвздошной ямке;
- безболевая ишемия миокарда наблюдается редко, чаще у больных сахарным диабетом. В этом случае иногда у пациентов можно отметить гипотонию, слабость, цианоз губ;
- церебральная форма представлена головокружениями, нарушениями сознания, неврологическими симптомами;
- в ряде случаев у пациентов с остеохондрозом грудного отдела позвоночника, к основному болевому синдрому при ИМ присоединяется характерная для межрёберной невралгии опоясывающая боль в грудной клетке, усиливающаяся при изменении положения тела, пальпации.
Все осложнения инфаркта миокарда являются жизнеугрожающими:
- кардиогенный шок;
- разрыв сердца;
- нарушения ритма и проводимости (фибрилляция желудочков);
- острая сердечная недостаточность;
- развитие аневризмы левого желудочка;
- развитие синдрома Дресслера;
- развитие хронической сердечной недостаточности.
Лечение инфаркта миокарда
Единственным методом лечения инфаркта миокарда, который позволяет в значительной части случаев полностью предотвратить негативные последствия, сохранить жизнеспособность сердечной мышцы, является восстановление коронарного кровотока в первые часы после начала заболевания.
Пациенту необходима срочная госпитализация в стационар, способный к немедленному проведению коронароангиографии, балонной ангиопластики и стентированию коронарных артерий.
Восстановление кровотока по коронарным артериям возможно за счет проведения тромболитической терапии (первые 6-12 часов развития инфаркта миокарда), однако этот метод менее эффективен и имеет свои ограничения.Профилактика инфаркта миокарда
Под профилактикой инфаркта миокарда подразумевают систему мероприятий, основным направлением которых является предупреждение атеросклероза и исключение, по возможности, факторов риска инфаркта миокарда. Целью профилактики после перенесенного инфаркта миокарда является предотвращение летального исхода, развития повторного инфаркта миокарда и хронической сердечной недостаточности.
![]()
Вторичная профилактика после перенесенного ИМ необходима для предотвращения летального исхода, развития повторного инфаркта миокарда и хронической сердечной недостаточности. Отдаленный прогноз после ИМ определяется тяжестью и распространенностью стенозирующего атеросклероза коронарных артерий; степенью дисфункции левого желудочка, возрастом больного, наличием потенциально опасных аритмий.
После перенесенного ИМ необходим постоянный врачебный контроль для предотвращения развития отдаленных осложнений инфаркта миокарда (хронической сердечной недостаточности, аритмий). Эти осложнения в большинстве случаев успешно предотвращаются при соответствующем рекомендованном врачом режиме, питании и специальном лекарственном лечении. Рекомендуется регулярно посещать врача-кардиолога (по крайней мере 1 раз в 6 месяцев) для контроля общего состояния и оценки степени эффективности проводимой терапии.
Инфаркт миокарда – острое состояние, клиническая форма ишемической болезни сердца, при которой в результате полной или частичной недостаточности кровоснабжения участка сердечной мышцы развивается ее некроз (отмирание). Это приводит к нарушениям в работе всей сердечно-сосудистой системы и угрожает жизни больного.
Основная и самая распространенная причина возникновения инфаркта миокарда – это нарушение кровотока в коронарных артериях, которые снабжают сердечную мышцу кровью, а соответственно, кислородом. Чаще всего это нарушение возникает на фоне атеросклероза артерий, при котором происходит образование атеросклеротических бляшек на стенках сосудов. Эти бляшки сужают просвет коронарных артерий, а также могут способствовать разрушению стенок сосудов, что создает дополнительные условия для образования тромбов и стеноза артерий.
Факторы риска инфаркта миокарда
Выделяют ряд факторов, которые значительно повышают риск развития этого острого состояния:
- Атеросклероз. Нарушение липидного обмена, при котором происходит образование атеросклеротических бляшек на стенках сосудов – основной фактор риска в развитии инфаркта миокарда.
- Возраст. Риск развития заболевания повышается после 45–50 лет.
- Пол. По данным статистики, у женщин это острое состояние возникает в 1,5–2 раза чаще, чем у мужчин, особенно высок риск развития инфаркта миокарда у женщин в период менопаузы.
- Артериальная гипертония. Люди, страдающие гипертонической болезнью, имеют повышенный риск возникновения сердечно-сосудистых катастроф, поскольку при повышенном артериальном давлении повышается потребность миокарда в кислороде.
- Перенесенный ранее инфаркт миокарда, даже мелкоочаговый.
- Курение. Эта пагубная привычка приводит к нарушению в работе многих органов и систем нашего организма. При хронической никотиновой интоксикации происходит сужение коронарных артерий, что приводит к недостаточному снабжению миокарда кислородом. Причем речь идет не только об активном курении, но и пассивном.
- Ожирение и гиподинамия. При нарушении жирового обмена ускоряется развитие атеросклероза, артериальной гипертензии, повышается риск возникновения сахарного диабета. Недостаточная физическая активность также негативно сказывается на обмене веществ в организме, являясь одной из причин накопления избыточной массы тела.
- Сахарный диабет. Пациенты, страдающие сахарным диабетом, имеют высокий риск развития инфаркта миокарда, поскольку повышенный уровень глюкозы в крови оказывает пагубное действие на стенки сосудов и гемоглобин, ухудшая его транспортную функцию (перенос кислорода).
Это острое состояние имеет довольно специфичные симптомы, причем они обычно настолько выражены, что не могут остаться незамеченными. Тем не менее следует помнить, что встречаются и атипичные формы этого заболевания.
В подавляющем большинстве случаев у больных возникает типичная болевая форма инфаркта миокарда, благодаря чему у врача есть возможность правильно диагностировать заболевание и немедленно начать его лечение.
В отличие от приступа стенокардии, болевой синдром при инфаркте миокарда сохраняется более 30 минут и не купируется в покое или повторным приемом нитроглицерина. Следует отметить, что даже в тех случаях, когда болевой приступ длится более 15 минут, а принимаемые меры неэффективны, необходимо немедленно вызвать бригаду скорой медицинской помощи.
Атипичные формы инфаркта миокарда
Инфаркт миокарда, протекающий в атипичной форме, может вызвать затруднения у врача при постановке диагноза.
Гастритический вариант. Болевой синдром, возникающий при этой форме заболевания, напоминает боль при обострении гастрита и локализуется в надчревной области. При осмотре может наблюдаться напряжение мышц передней брюшной стенки. Обычно такая форма инфаркта миокарда возникает при поражении нижних отделов левого желудочка, которые прилегают к диафрагме.
Астматический вариант. Напоминает тяжелый приступ бронхиальной астмы. У больного возникает удушье, кашель с пенистой мокротой (но может быть и сухим), при этом типичный болевой синдром отсутствует или выражен слабо. В тяжелых случаях может развиться отек легких. При осмотре может выявляться нарушение сердечного ритма, снижение артериального давления, хрипы в легких. Чаще всего астматическая форма заболевания возникает при повторных инфарктах миокарда, а также на фоне тяжелого кардиосклероза.
Аритмический вариант. Эта форма инфаркта миокарда проявляется в виде различных аритмий (экстрасистолия, мерцательная аритмия или пароксизмальная тахикардия) или атриовентрикулярных блокад различной степени. Из-за нарушения сердечного ритма может маскироваться картина инфаркта миокарда на электрокардиограмме.
Церебральный вариант. Характеризуется нарушением кровообращения в сосудах головного мозга. Больные могут жаловаться на головокружение, головную боль, тошноту и рвоту, слабость в конечностях, сознание может быть спутанным.
Безболевой вариант (стертая форма). Эта форма инфаркта миокарда вызывает наибольшие трудности в диагностике. Болевой синдром может полностью отсутствовать, пациенты жалуются на неопределенный дискомфорт в грудной клетке, повышенное потоотделение. Чаще всего такая стертая форма заболевания развивается у больных сахарным диабетом и протекает очень тяжело.
Иногда в клинической картине инфаркта миокарда могут присутствовать симптомы разных вариантов заболевания, прогноз в таких случаях, к сожалению, неблагоприятный.
Лечение инфаркта миокарда При появлении сильной жгучей боли в сердце больному следует принять получидячее положение и рассосать под языком таблетку нитроглицерина.
У больного можно заподозрить инфаркт миокарда, если:
- жгучая сильная боль за грудиной продолжается более 5–10 минут;
- интенсивность болевого синдрома не уменьшается в покое, с течением времени и после приема нитроглицерина, даже повторного;
- болевой синдром сопровождается появлением резкой слабости, тошноты, рвоты, головной боли и головокружением.
При подозрении на инфаркт миокарда необходимо немедленно вызвать бригаду скорой помощи и начать оказывать помощь больному. Чем раньше больному будет оказана первая помощь, тем благоприятнее прогноз.
Необходимо снизить нагрузку на сердце, для этого больного нужно уложить с приподнятым изголовьем. Нужно обеспечить приток свежего воздуха и постараться успокоить пациента, можно дать успокоительные препараты,
Следует дать больному под язык (можно предварительно измельчить) таблетку нитроглицерина и разжевать одну таблетку аспирина.
Если под рукой есть препараты из группы бета-блокаторов (Атенолол, Метапролол), то необходимо дать больному разжевать 1 таблетку. Если больной постоянно принимает эти лекарственные средства, то нужно принять внеочередную дозу лекарства.
Для уменьшения интенсивности болевого синдрома необходимо дать больному обезболивающий препарат (анальгин, баралгин, пенталгин и др.).
Дополнительно пациент может принять таблетку панангина или 60 капель корвалола.
При подозрении на остановку сердца (потеря сознания, остановка дыхания, отсутствие пульса и реакции на внешние раздражители) необходимо немедленно начинать реанимационные мероприятия (непрямой массаж сердца и искусственное дыхание). Если больной не приходит в сознание, то продолжать их нужно до приезда врачей.
Квалифицированная помощь при инфаркте миокарда на догоспитальном этапе
Основная задача в лечении пациентов с инфарктом миокарда – это как можно более быстрое возобновление и поддержание кровообращения в пораженном участке миокарда. Здоровье и жизнь больных во многом зависит от оказания помощи на догоспитальном этапе.
Одна из важнейших задач, которая стоит перед врачами скорой медицинской помощи, – купирование болевого приступа, поскольку в результате активации симпатоадреналовой системы увеличивается нагрузка на сердце и потребность миокарда в кислороде, что еще больше усугубляет ишемию пораженного участка сердечной мышцы. Нередко врачам для купирования загрудинной боли приходится применять наркотические анальгетики, на догоспитальном этапе чаще всего используется морфин. Если обезболивающий эффект от применения наркотических анальгетиков недостаточен, возможно внутривенное введение нитропрепаратов или бета-адреноблокаторов.
Восстановление коронарного кровотока – не менее важная задача для врачей при лечении пациента с инфарктом миокарда. При отсутствии противопоказаний врач может начать проводить тромболизис в машине скорой помощи. Эта процедура показана не всем больным с инфарктом миокарда, показания к ней определяет врач, исходя из результатов электрокардиограммы. Эффективность тромболизиса напрямую зависит от сроков его начала, при введении тромболитических препаратов в первые часы после начала сердечно-сосудистой катастрофы вероятность восстановления кровотока в миокарде достаточно высока.
Решение о проведении тромболизиса на этапе транспортировки в стационар зависит от временного фактора. Введение препаратов начинает врач бригады скорой медицинской помощи, если время транспортировки больного в стационар превышает 30 минут.
Лечение инфаркта миокарда в стационаре
При появлении симптомов инфаркта миокарда больной в короткий срок должен быть госпитализирован в стационар.
Лучший метод восстановления кровотока и проходимости коронарных артерий – немедленная операция ангиопластики сосуда, в ходе которой в артерию устанавливается стент. Стентирование также необходимо провести в первые часы от начала инфаркта миокарда. В некоторых случаях единственным способом спасения сердечной мышцы является срочная операция аортокоронарного шунтирования.
Пациента с инфарктом миокарда госпитализируют в блок интенсивной терапии, а при необходимости – в реанимационное отделение, где при помощи специальных аппаратов врачи могут постоянно наблюдать за состоянием больного.
В терапии этого заболевания может применяться большое количество групп препаратов, ведь при лечении инфаркта миокарда необходимо выполнять сразу несколько задач:
- предупреждение тромбообразования и разжижение крови достигается при помощи препаратов из групп антикоагулянтов, антиагрегантов и дезагрегантов;
- ограничение области поражения миокарда достигается путем снижения потребности сердечной мышцы в кислороде, для чего применяются препараты из групп бета-блокаторов и ингибиторов АПФ (ангиотензин-превращающего фермента);
- уменьшение болевого синдрома достигается при использовании ненаркотических и наркотических анальгетиков, антиангинальным эффектом обладают и нитропрепараты, которые также уменьшают потребность миокарда в кислороде и снижают нагрузку на сердце;
- для нормализации уровня артериального давления больному назначаются гипотензивные препараты;
- при возникновении нарушений сердечного ритма больному назначаются антиаритмические препараты.
Перечислены далеко не все группы препаратов, которые могут применяться для лечения инфаркта миокарда. Лечебная тактика зависит от общего состояния пациента, наличия сопутствующих заболеваний почек, печени и других органов, а также от многих других факторов. Поэтому лечение этого тяжелого заболевания должен проводить только квалифицированный врач, самолечение недопустимо и может привести к гибели больного.
Последствия инфаркта миокарда всегда негативно отражаются на состоянии всего организма. Конечно, это зависит от того, насколько обширно поражение миокарда. У больных, перенесших инфаркт миокарда, нередко развиваются нарушения ритма сердца. Из-за омертвения участка миокарда и формирования рубца снижается сократительная функция сердца, в результате чего развивается сердечная недостаточность.
В результате обширного инфаркта и формирования большого рубца может возникнуть аневризма сердца – состояние, угрожающее жизни больного и требующее оперативного лечения. Аневризма не только ухудшает работу сердца, но и повышает вероятность образования тромбов в ней, также велик риск ее разрыва.
Профилактика инфаркта миокарда
Профилактика этого заболевания подразделяется на первичную и вторичную. Первичная направлена на то, чтобы не допустить возникновение инфаркта миокарда, а вторичная – на предупреждение повторения сердечно-сосудистой катастрофы у тех, кто ее уже перенес. Профилактика необходима не только пациентам, страдающим сердечно-сосудистыми заболеваниями, но и здоровым людям, и сводится к устранению факторов, повышающих риск возникновения сердечно-сосудистых катастроф.
- Контроль массы тела. У людей, имеющих избыточный вес, нагрузка на сердце увеличивается, возрастает риск развития артериальной гипертензии и сахарного диабета.
- Регулярные физические нагрузки. Физическая активность способствует улучшению обмена веществ, а следовательно, снижению массы тела. Доказано, что регулярные упражнения на 30 % снижают риск повторного инфаркта миокарда у тех, кто его уже перенес. Комплекс упражнений и уровень нагрузок подбирается врачом.
- Отказ от вредных привычек. Учеными давно доказано, что курение и злоупотребление алкоголем значительно повышает риск развития сердечно-сосудистых заболеваний. У людей, не желающих отказываться от пагубных привычек, риск возникновения повторного инфаркта миокарда возрастает в 2 раза.
- Контроль уровня холестерина в крови. Всем людям в возрасте старше 45 лет рекомендуется регулярно контролировать показатели липидного обмена, поскольку атеросклероз, развивающийся при его нарушении, является одной из основных причин возникновения сердечно-сосудистых катастроф.
- Контроль артериального давления. При стойком повышении артериального давления выше 140/90 мм рт. ст. необходима его медикаментозная коррекция, поскольку при артериальной гипертензии нагрузка на сердце значительно повышается.
- Контроль уровня глюкозы в крови. Это необходимо для выявления нарушений углеводного обмена и предупреждения сахарного диабета, при котором также возрастает риск возникновения инфаркта миокарда.
- Диета. Рекомендуется ограничение употребления поваренной соли, продуктов, содержащих большое количество холестерина и тугоплавких жиров. В рационе следует увеличить количество фруктов и овощей, содержащих клетчатку, витамины и минералы, и морепродуктов.
- Прием препаратов, содержащих ацетилсалициловую кислоту. Аспирин входит в стандарт не только лечения инфаркта миокарда, но и его профилактики. На сегодняшний день в кардиологии применяется большое количество препаратов, содержащих это вещество (Аспикор, Кардиомагнил, Аспирин Кардио и др.). Для подбора оптимальной дозировки и выбора конкретного препарата необходимо обратиться к врачу.
Читайте также: