Анаэробты тыныс алу реферат
Обновлено: 02.07.2024
• Ауалы- тамшылы(аэрозольды) жұғу
• Мұрынжұтқыншақ және жұтқыншақтағы
микроорганиздерді жұту (аспирация)
(құсу кезінде инфекцияланған асқазан
сөлін жұту)
• Құрал-жабдықтардан жұғу
(инкубациялық түтік, шырышты соратын
системалар және т.б.)
• Инфекцияның гематогенді тарау,
септикопиемияда
• Контакттілі жолмен
6. Принципы классификации пневмоний
По размеру воспалительного очага
• Лобарная (долевая)
• Лобулярная (полисегментарная)
• Сегментарная
• Мелкоочаговая
7. Пневмонияның жіктелу принципі
• Пневмококтар
• Гемофильды таяқша
• Микоплазмалар Mycoplasma
pneumoniae
• Legionella pneumophilae
• Chlamydophila pneumoniae
9. Госпитальды пневмонияның этиология
10. Пневмококкты пневмония
Бронхопневмония характеризуется
развитием в легочной паренхиме очагов
острого воспаления размерами от ацинуса до
сегмента, связанных с пораженной
бронхиолой. Развитию заболевания
предшествуют воспалительные процессы в
бронхах, которые можно обнаружить
одновременно с очагами бронхопневмонии.
Диагностируется у 2/3 больных,
госпитализированных по поводу острой
пневмонии. По патогенезу чаще бывают
вторичными, этиология разнообразна.
Патогенез бронхопневмоний связан
с воздушно-капельным
распространением возбудителя,
его аспирацией из верхних
дыхательных путей, а также
распространением гематогенным и
реже контактным путями.
Обязательным условием развития
бронхопневмонии является нарушение
дренажной функции бронхов, чему могут
способствовать переохлаждение, опьянение,
наркоз и др. Нарушение дренажной функции
бронхов способствует проникновению
микроорганизмов в респираторные отделы
легкого — альвеолярные ходы, альвеолы. При
этом первоначально происходит поражение
бронхов, а затем воспалительный процесс,
вызванный микроорганизмами, с мелких
бронхов и бронхиол распространяется на
прилежащие альвеолы.
• Крупозная пневмония не является
осложнением основного
заболевания, в качестве которого
обычно выступает
бронхопневмония, а развивается
как самостоятельное, т.е. основное,
заболевание;
• Воспалительный процесс
начинается не в бронхах, а
сразу в альвеолярной ткани.
Возникнув в задненижних
отделах, он прогрессирует в
передневерхнем направлении;
• Для лобарной пневмонии характерны
внезапное острое начало, яркая
симптоматика (высокая лихорадка, озноб,
боль в боку, кашель, плеврит, долевая
консолидация на рентгенограммах и др.)
и стадийность клинического течения
(применение современных
лекарственных средств нередко изменяет
клиническую картину);
В 90 — 95 % случаях лобарную пневмонию
вызывают пневмококки. Иногда лобарную
пневмонию вызывают Klebsiella pneumoniae
(палочка Фридлендера); стафилококки. В
результате лекарственной изменчивости
возбудителей наблюдаются отдельные случаи
долевой пневмонии, вызванной
стрептококками, палочкой инфлюэнцы и
некоторыми другими грамотрицательными
палочками.
Различают 4 стадии
развития долевой
пневмонии.
Суммарная
продолжительность первых
трех, являющихся наиболее
тяжелыми,
достигает 9 — 11 сут.
Стадия прилива, как правило, длится около 1
сут. Пораженная доля или легкое увеличены в
объеме, гиперемированы, заполнены отечной
жидкостью, стекающей в большом количестве
с поверхности разреза. Под микроскопом
видна картина так называемого микробного
отека: в жидкости, заполняющей альвеолы
почти всей пораженной доли определяются
многочисленные бактерии (обычно,
пневмококки) и малочисленные нейтрофилы.
Стадия красного опеченения развивается на 2-е
сутки болезни. На фоне предшествующих
изменений наблюдаются выраженный диапедез
эритроцитов, а также накопление фибрина и
нейтрофилов. Преобладание эритроцитов, часть
которых подвергается гемолизу, придает
пораженной ткани различные оттенки темнокрасного цвета, а наличие в альвеолах фибрина и
лейкоцитов — диффузную печеночную плотность
безвоздушной ткани. На этой стадии отмечается
фагоцитоз возбудителя нейтрофилами.
Региональные лимфатические узлы
гиперплазированы.
Стадия серого опеченения развивается на 4 — 6-е
сутки. Пораженная ткань легкого, сохраняя
плотность, становится серой или буровато-серой с
суховатой поверхностью разреза. На висцеральной и
в меньшей степени на париетальной плевре, как
правило, выражены явления фибринозного
плеврита. Под микроскопом видно, что гемолиз
эритроцитов в альвеолах выражен слабее и общее
количество эритроцитов невелико. Вместо них
обнаруживаются обильные массы фибрина и
многочисленные нейтрофилы. Местами нити
фибрина проникают через поры в альвеолярных
стенках из одной альвеолы в другую. В
региональных лимфатических узлах можно
наблюдать картину острого лимфаденита.
Крупозная (долевая) пневмония
Многочисленные нейтрофильные лейкоциты
в просвете альвеол – стадия серого опеченения
Стадия разрешения наступает на 9 — 11-е
сутки. Фибринозно-лейкоцитарный
экссудат подвергается ферментному
перевариванию. В альвеолах находятся
остатки экссудата, усиленно поглощаемые
макрофагами и удаляемые при кашлевых
толчках. Происходит очищение и от
возбудителя. Постепенно исчезают явления
фибринозного плеврита, но могут
оставаться фиброзные утолщения плевры
и спайки (шварты, синехии, комиссуры)
между листками плевры.
34. Осложнения крупозной пневмонии
• Легочные - карнификация,абсцесс
легкого, гангрена (влажная)
• Внелегочные – гнойный медиастенит,
перикардит, перитонит, гнойный артрит,
острый язвенный эндокардит, гнойный
менингит, абсцесс головного мозга
39. Обратная связь да-, нет
• Бронхопневмония – осложнение?
• Очаговая пневмония и бронхопневмония
являются синонимами?
• При очаговой пневмонии поражается вся
доля
• Крупозная пневмония – самостоятельное
заболевание
• При стадии красного опеченения характерно
большое количество лейкоцитов и нитей
фибрина
• Плеврит – внелегочное осложнение
В статье приводится краткое описание анаэробной инфекции, профилактика которой должна осуществляться на всех этапах оказания медицинской помощи, учитывая ее опасность и значимость в повседневной клинической практике.
Анаэробная инфекция – это крайне опасный для жизни и здоровья патологический процесс, причинами которого становятся развитие анаэробной микрофлоры в мягких тканях организма.
Особенностями данного вида инфекции является то, что активизация размножения микроорганизмов наступает лишь при попадании их в среду без доступа кислорода.
Такие условия могут формироваться при попадании микробов в ткани при любом виде ранения.
Потенциально любая рана, проникающая в подкожно-жировую клетчатку может привести к развитию этого вида инфекции. Однако наиболее часто причинами развития данного вида инфекции являются размозженные, огнестрельные, колотые ранения, ожоги и обморожения. При создании благоприятных условий скорость развития инфекции становится настолько быстрой, что без немедленной хирургической помощи состояние больного ухудшается в считанные часы и в большинстве случаев приводит к летальному исходу. Развивающаяся в тканях микрофлора оказывает агрессивное разрушительное воздействие на ткани вызывая их гибель (некробиоз), а также начинает вырабатывать токсины, быстро всасывающиеся в кровь и нарушающие обменные процессы во всех органах и тканях (сердце, легкие, печень, почки) и тем самым замыкая порочный круг развития патологического процесса. Даже при своевременно начатом лечении летальность колеблется в пределах 30-50%. Анаэробные микроорганизмы присутствуют в почве, а так же входят в состав нормальной микрофлоры толстой кишки и вызывают патологический процесс при попадании в рану извне, в момент ранения. Однако отсутствия загрязнения раны почвой, как содержащей большое количество данного вида микроорганизмов носит условный характер, так как спорообразующие микроорганизмы могут присутствовать на коже у здоровых людей не вызывая никаких патологических процессов. Попадание анаэробов в ткани может происходить при оперативных вмешательствах, инвазивных манипуляциях (пункциях, биопсии, экстракции зуба и др.) при нарушении асептики, перфорации внутренних органов, открытых травмах, ранениях, ожогах, укусах животных, синдроме длительного сдавления, криминальных абортах .
Анаэробная инфекция может возникнуть у пациентов любого возраста.
Анаэробные микроорганизмы делятся на облигатные и факультативные: развитие и размножение облигатных анаэробов осуществляется в бескислородной среде; факультативные анаэробы способны выживать как в отсутствии, так и в присутствии кислорода.
Облигатные возбудители анаэробной инфекции делятся на две группы: клостридии и неспорообразующие анаэробы (бактероиды, вейллонеллы, пропионибактерии, пептострептококки, фузобактерии и др.). К факультативным анаэробными бактериями принадлежат кишечная палочка, шигеллы, иерсинии, стрептококки, стафилококки и др.
Симптомы анаэробной инфекции. Независимо от вида возбудителя и локализации очага анаэробной инфекции, различным клиническим формам свойственны некоторые общие черты. В большинстве случаев анаэробная инфекция имеет острое начало и характеризуется сочетанием местных и общих симптомов. Инкубационный период может составлять от нескольких часов до нескольких суток (в среднем около 3-х дней).
Течение анаэробной инфекции может быть молниеносным (в течение 1 суток с момента операции или травмы), острым (в течение 3-4 суток), подострым (более 4 суток). Анаэробная инфекция часто сопровождается развитием полиорганной недостаточности (почечной, печеночной, сердечно-легочной), инфекционно-токсического шока, тяжелого сепсиса, являющихся причиной летального исхода.
Первичная диагностика основывается на клинических признаках. В верификации возбудителя ведущая роль принадлежит бактериологическому посеву отделяемого раны или содержимого абсцесса. Наряду с клиническими и лабораторными исследования, выполняется рентгенография, при которой обнаруживается скопление газа в пораженных тканях или полостях.
Особенности течения анаэробной инфекции нередко требуют проведения повторных операций, вскрытия формирующихся гнойных карманов, обработки ран ультразвуком и лазером, озонотерапии и т.д. При обширной деструкции тканей может быть показана ампутация конечности. Важнейшими составляющими лечения анаэробной инфекции являются интенсивная инфузионная терапия и антибиотикотерапия препаратами широкого спектра действия, зачастую назначается комплекс из трех антибактериальных препаратов. В рамках комплексного лечения анаэробной инфекции находят свое применение гипербарическая оксигенация, ультрафиолетовое облучение крови, методы экстракорпоральной детоксикации. При необходимости пациенту вводится антитоксическая противогангренозная сыворотка.
В случае выявления случая анаэробной инфекции в лечебном учреждении, последнее закрывается на карантин с обязательной генеральной дезинфекцией всех помещений с последующим контролем сотрудниками санитарно-эпидемиологической службы.
- Для учеников 1-11 классов и дошкольников
- Бесплатные сертификаты учителям и участникам
АНАЭРОБТЫ ЖӘНЕ АЭРОБТЫ ТЫНЫС АЛУ
Микроорганизмдердің тыныс алуы энергия бөлінетін органикалы қ қосылыстар
тотығуының биологиялық жолмен жүретін күрделі процесі болып есептеледі. Тыныс алу
түріне байланысты микроорганизмдерді үлкен екі топқа б өледі; аэробты ж әне анаэробты
микроорганизмдер. Аэробты микроорганизмдер ортада оттегі бол ғанда ғана тіршілік ете
алады. Ал анаэробты оттегіне мұқтаж емес. Анаэроб микробтар облигат ж әне
факультатив деп екіге бөлінеді. Облигат анаэробтар тек оттегі жо қ жерде ғана тіршілік
етеді. Молекула күйіндегі оттегі жоқ жерде ғана олар үшін-у. Ал факультативті
анаэробтар молекула күйіндегі оттегінің бар не жоғына қарамай тіршілік ете береді.
Анаэроб микроорганизмдер де табиғатта кең таралған. Олар ауа енуі қиын тер ң
қабаттарда тіршілік етуге бейімделген. Энергия алу үшін к өбнесе азотсыз заттар
жұмсалса, микробтар өз денесін құруға азотты заттарды пайдаланады.
Кейбір организмдердің тыныс алуы органикалы қ емес қосылыстарды тоты қтыру
процесінде болады. Мысалы, нитрификациялаушы бактериялар аммияк т ұзын алдымен
азотты, одан соң азот қышқылынды тотықтырады.
1861 жылы Л.Пастер өзіндік ерекшелігі бар анаэроб бактериялрды тап қан болатын.
Оған энергияны тотықтырудан емес, оттегі жоқ жерде органикалық қосылыстарды
ыдырату жолы мен қамтиды. Бұл ашу процесі деп аталады. Ол микроорганизмдер
үшін оттексіз тыныс алу әдеттегі оттегімен тыныс алатын аэроб микроорганизмдер
үшін оттегінсіз тыныс алу әдеттегі оттегімен тыныс алатын аэроб микроорганизмдер
сияқты, анаэробтарда органикалық қосылыстарды өзгеріске т үсіру кезінде оттегін
қамти алады. Органикалық заттар алғашқы ыдырағандаодан сутегі б өлінеді. Ол
бірнеше тізбектеле орналасқан ферменттерді ң көмегімен ауада ғы оттегіне жанасады.
Сонда су п.б. Су құрамындағы су тегімен оттегінің арқасында, көміртегі
атомдарының арасында көміртегі атомдарының арасында тоты ғу-тотықсыздану
реакциясы жүреді.Осы тотықсыздану процесс арасында орта ға энергия б өлінеді. Ол
микробтар клеткасының тіршілігіне қажет. Микробтарға арнал ған қоректік ортаны ң
тотықсыздану қасиеті бар. Мұнда оттегі көп роль атқарады, заттар толы қ тоты ққанда
ғана болады. Мәселен, глюкоза осылай тотыққанда ортада су мен к өмір қыш қыл
газы және 674 ккал жылу бөлінеді. Бұл энергия өсімдіктегі хлорофилл к өмегімен
фотосинтез процесі кезінде қайта жиналған энергия. Аэроб бактерияларды ң әсерінен
ол энергияға айналады.
Ағзалар тыныс алғанда қоректік заттар толық ыдырау үшін оттегі қажет
екендігі баршамызға белгілі. Тынысалудың ең соңғы өнімі – көміртегі оксиді су
жене бос энергия. Бұл соңғы өнімдер — фотосинтезге кажеттi негiзгi
косылыстар болып табылады. Сондьктан, тынысалу фотосинтез кезiндегi
энергияны жоққа шығарады. Алайда, тынысалу кезiнде жұмсалған пайдалы
энергия фотосинтез кезiндегi алынған күн энергиясынан аз болатындығын
төменгi тiзбектен көруге болады.
Энергияның ең көбi — күн сәулесiнiкi, коректiк заттар одан аз, ең азы кемiртегi
оксидi, су жене оттегi. Фотосинтез кепсатылы күрделi әрекет. Мұнда к үн сәулесi
энергиясын химиялык байланыс энергиясына айналдыруда басты р өлдi
хлоропластар атқарады. Пластиттердiң үш түрге бөлінетіндігi белгiлi, олар:
лейкопластар, хромопласт жене хлоропласт. Бул үшеуiнiң де негiэi — строма деп
аталатын ақуыз. Ал, фотосинтез әрекетi хлорофилл пигментi (жасыл т үс беретiн)
бар хлоропласт жасушасында жүредi.

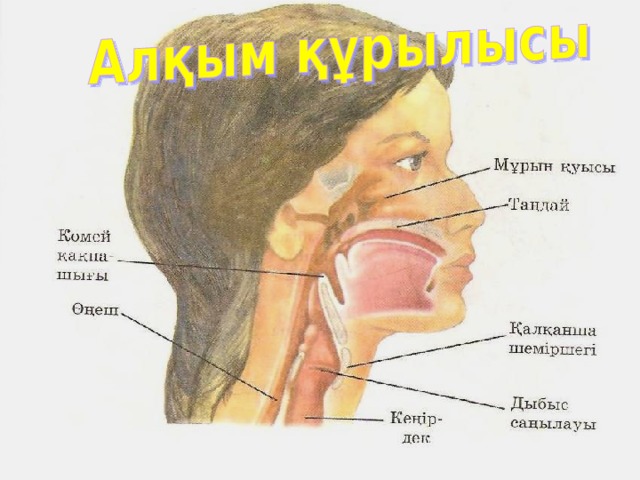
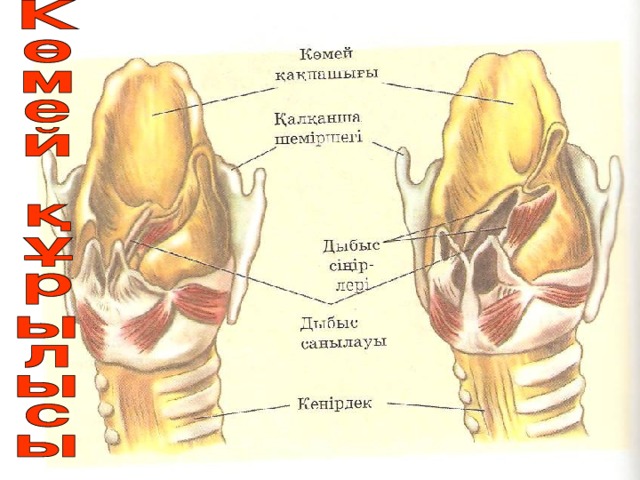
К?мей шеміршектері арасында екі дыбыс сі?ірлерін т?зетін сілемейлі ?абаттар болады. Оларды? арасында?ы ке?істік– дыбыс са?ылауы деп аталады.

Тыныс алу жүйесі
Тыныс алудың маңызы. Тыныс алу мүшелерінің құрылысы және қызметі
Өкпенің құрылысы мен қызметі
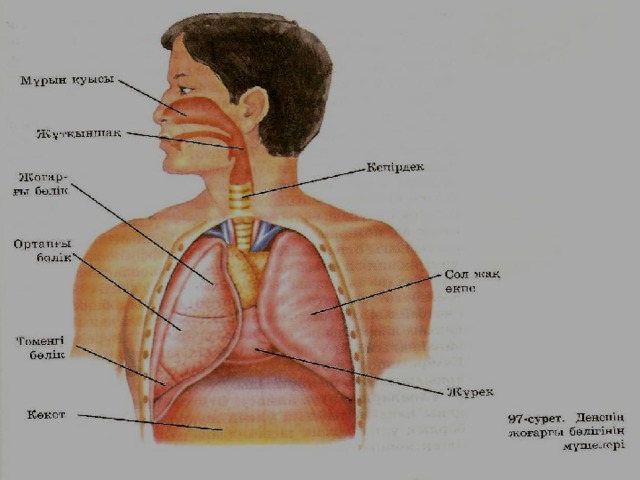
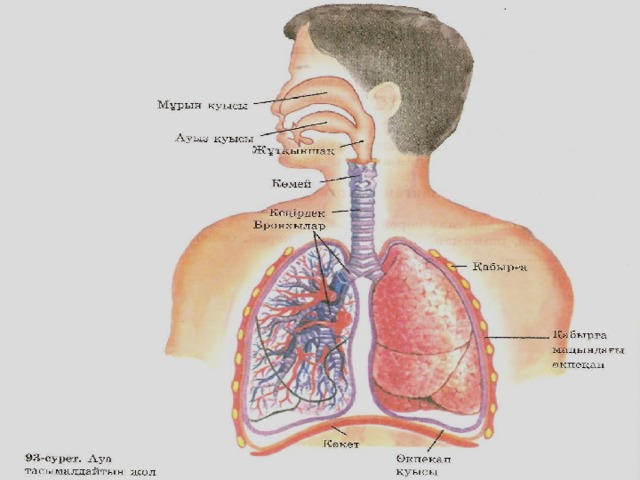

Тыныс алу мүшелері
мұрын қуысы аңқа көмей кеңірдек бронхылар

Мұрын қуысындағы жасушалар бетіндеі нәзі k өсінділер – кірпікшелер
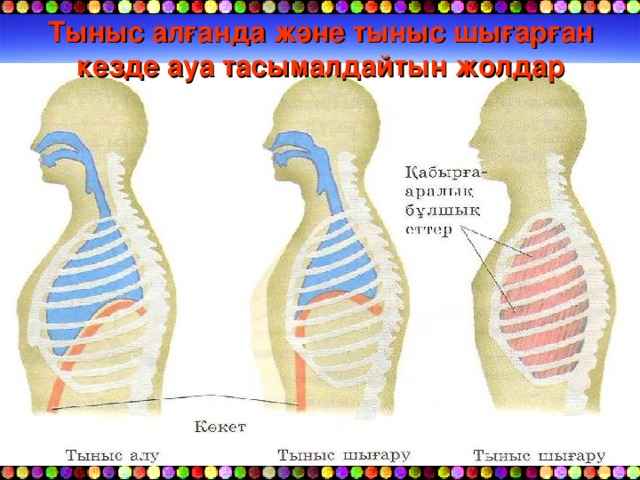
Тыныс алғанда және тыныс шығарған кезде ауа тасымалдайтын жолдар

Альвеолалар – өкпе көпіршіктері

Көкет дегеніміз –кеуде құрылысын құрсақ құрылысынан бөлетін күмбез тәрізді бұлшықет. Ұлпадағы газ алмасуды– ішкі тыныс алу дейді. Өкпедегі газ алмасуды– сыртқы тыныс алу дейді

Өкпе қақпасы арқылы негізгі бронхылар, өкпе артариялары жүйкелер кіріп, веналар мен лимфа тамырлары шығады.
Көмей шеміршектері арасында екі дыбыс сіңірлерін түзетін сілемейлі қабаттар болады. Олардың арасындағы кеңістік– дыбыс саңылауы деп аталады.

Сәйкестікті анықтаңдар:
Оң жақ өкпе
а) негізгі бронхылар мен өкпе артериясы кіреді, өкпе венасы шығады
ә) сыртқы өкпеқап жапырақшасымен жабылған
Сол жақ өкпе
б) екі бөлімнен тұрады
в) үш бөлімнен тұрады

1. Мұрын қуысы
2. Көмей
3. Ішкі тыныс алу
4. Кеңірдек
5. Сыртқы тыныс алу
6. Бронхылар
а) шеміршекті жартылай сақиналардан тұрады;
ә) ауа жылытылады, зарарсыздандырылады, ылғалданады және шаң-тозаңнан тазартылады;
б) өкпедегі газ алмасу;
в) сілемейлі қабықта иіс сезу жасушалары болады;
г) ұлпадағы газ алмасу;
ғ) сілемейлі қабықта сілемейлі бездері бар тербелмелі эпителий болады;
д) сілемейлі қабық қатпарындағы шеміршектер арасында дыбыс сіңірлері түзілген;
Слайды и текст этой презентации

Тыныс алу м8шелер3н34 аурулары

Қорғаныс механизмы (тазалау)
Мұрындық клиренса
(мұрынның және мұрынжұтқыншақ эпителиі
Трахеобронхиальды клиренс
(қозғалғыш эпителий)
Альвеолярлы клиренс
(альвеолярлы макрофагтар)

Пневмония дегеніміз не?
Өкпенің респираторлы бөліміндегі кез-келген қабыну өзгерістері.
Осындай өкпедегі қабыну өзгерістері, рентген зерттемелерінде анықталады

Әртүрлі бактериялар
Вирусты-бактериальды ассоциация және басқа күрделі ассоциациялар
Саңырауқұлақтар

Ауалы- тамшылы(аэрозольды) жұғу
Мұрынжұтқыншақ және жұтқыншақтағы микроорганиздерді жұту (аспирация) (құсу кезінде инфекцияланған асқазан сөлін жұту)
Құрал-жабдықтардан жұғу (инкубациялық түтік, шырышты соратын системалар және т.б.)
Инфекцияның гематогенді тарау, септикопиемияда
Контакттілі жолмен

Принципы классификации пневмоний
По размеру воспалительного очага
Лобарная (долевая)
Лобулярная (полисегментарная)
Сегментарная
Мелкоочаговая

Пневмонияның жіктелу принципі
Біріншілік
Госпитальды ( екіншілік )
Пневмококтар
Гемофильды таяқша
Микоплазмалар Mycoplasma pneumoniae
Legionella pneumophilae
Chlamydophila pneumoniae

Госпитальды пневмонияның этиология
Pseudomonas aeruginosa
Klebsiella pneumoniae
Proteus vulgaris
Staphylococcus aureus
……………………….

Бөлікті (крупозды)
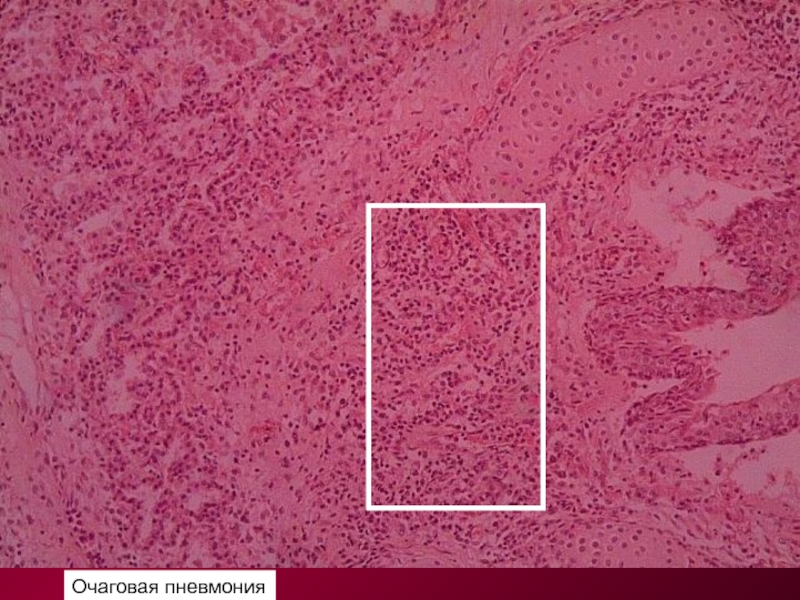
Ошақты (лобулярлы, бронхопневмония)
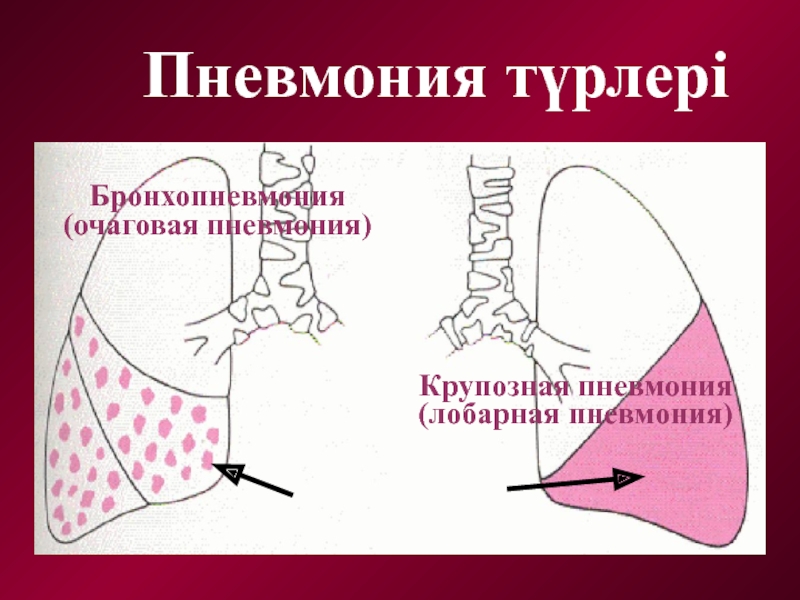
Бронхопневмония
(очаговая пневмония)
Крупозная пневмония
(лобарная пневмония)

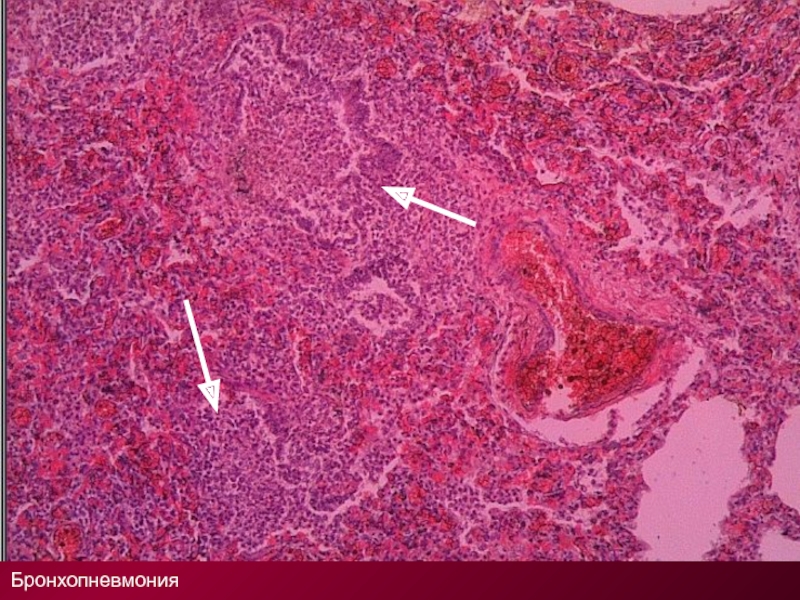
Бронхопневмония характеризуется развитием в легочной паренхиме очагов острого воспаления размерами от ацинуса до сегмента, связанных с пораженной бронхиолой. Развитию заболевания предшествуют воспалительные процессы в бронхах, которые можно обнаружить одновременно с очагами бронхопневмонии. Диагностируется у 2/3 больных, госпитализированных по поводу острой пневмонии. По патогенезу чаще бывают вторичными, этиология разнообразна.
Б Р О Н Х О П Н Е В М О Н И Я

Патогенез бронхопневмоний связан с воздушно-капельным распространением возбудителя,
его аспирацией из верхних дыхательных путей, а также распространением гематогенным и реже контактным путями.
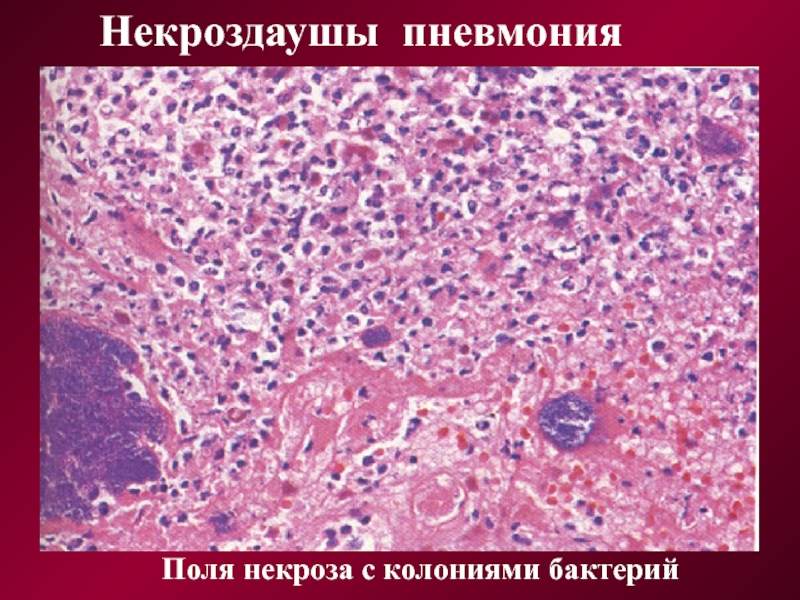
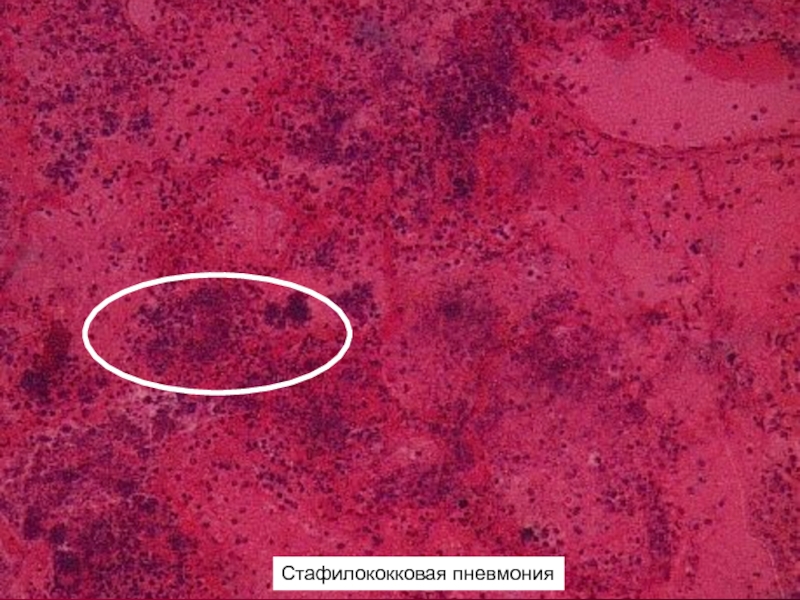
Поля некроза с колониями бактерий

Обязательным условием развития бронхопневмонии является нарушение дренажной функции бронхов, чему могут способствовать переохлаждение, опьянение, наркоз и др. Нарушение дренажной функции бронхов способствует проникновению микроорганизмов в респираторные отделы легкого — альвеолярные ходы, альвеолы. При этом первоначально происходит поражение бронхов, а затем воспалительный процесс, вызванный микроорганизмами, с мелких бронхов и бронхиол распространяется на
прилежащие альвеолы.
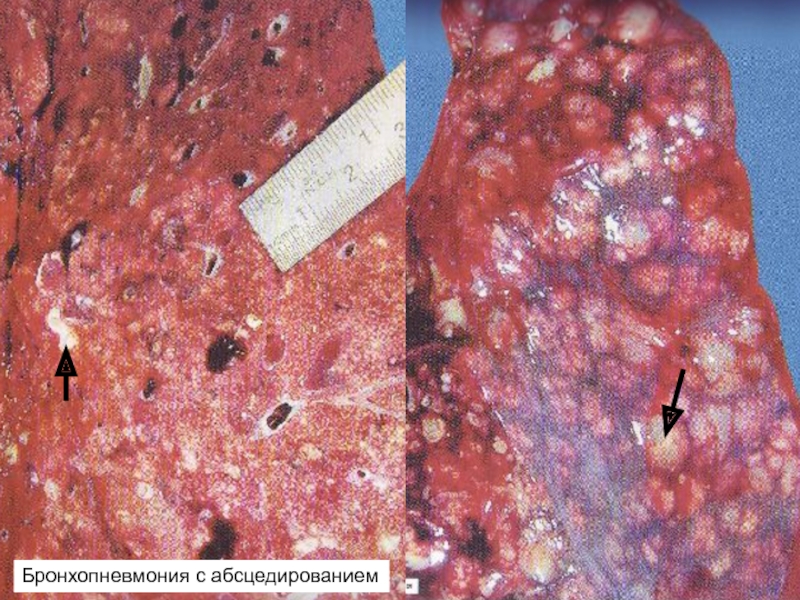
Бронхопневмония с абсцедированием

• Крупозная пневмония не является осложнением основного заболевания, в качестве которого обычно выступает бронхопневмония, а развивается как самостоятельное, т.е. основное, заболевание;

• Воспалительный процесс начинается не в бронхах, а сразу в альвеолярной ткани. Возникнув в задненижних отделах, он прогрессирует в передневерхнем направлении;

• Для лобарной пневмонии характерны внезапное острое начало, яркая симптоматика (высокая лихорадка, озноб, боль в боку, кашель, плеврит, долевая консолидация на рентгенограммах и др.) и стадийность клинического течения (применение современных лекарственных средств нередко изменяет клиническую картину);

В 90 — 95 % случаях лобарную пневмонию вызывают пневмококки. Иногда лобарную пневмонию вызывают Klebsiella pneumoniae (палочка Фридлендера); стафилококки. В результате лекарственной изменчивости возбудителей наблюдаются отдельные случаи долевой пневмонии, вызванной стрептококками, палочкой инфлюэнцы и некоторыми другими грамотрицательными
палочками.

Различают 4 стадии развития долевой пневмонии.
Суммарная продолжительность первых трех, являющихся наиболее тяжелыми,
достигает 9 — 11 сут.

Стадия прилива, как правило, длится около 1 сут. Пораженная доля или легкое увеличены в объеме, гиперемированы, заполнены отечной жидкостью, стекающей в большом количестве с поверхности разреза. Под микроскопом видна картина так называемого микробного отека: в жидкости, заполняющей альвеолы почти всей пораженной доли определяются многочисленные бактерии (обычно, пневмококки) и малочисленные нейтрофилы.

Стадия красного опеченения развивается на 2-е сутки болезни. На фоне предшествующих изменений наблюдаются выраженный диапедез эритроцитов, а также накопление фибрина и нейтрофилов. Преобладание эритроцитов, часть которых подвергается гемолизу, придает пораженной ткани различные оттенки темно-красного цвета, а наличие в альвеолах фибрина и лейкоцитов — диффузную печеночную плотность безвоздушной ткани. На этой стадии отмечается фагоцитоз возбудителя нейтрофилами. Региональные лимфатические узлы гиперплазированы.

Стадия серого опеченения развивается на 4 — 6-е сутки. Пораженная ткань легкого, сохраняя плотность, становится серой или буровато-серой с суховатой поверхностью разреза. На висцеральной и в меньшей степени на париетальной плевре, как правило, выражены явления фибринозного плеврита. Под микроскопом видно, что гемолиз эритроцитов в альвеолах выражен слабее и общее количество эритроцитов невелико. Вместо них обнаруживаются обильные массы фибрина и многочисленные нейтрофилы. Местами нити фибрина проникают через поры в альвеолярных стенках из одной альвеолы в другую. В региональных лимфатических узлах можно наблюдать картину острого лимфаденита.
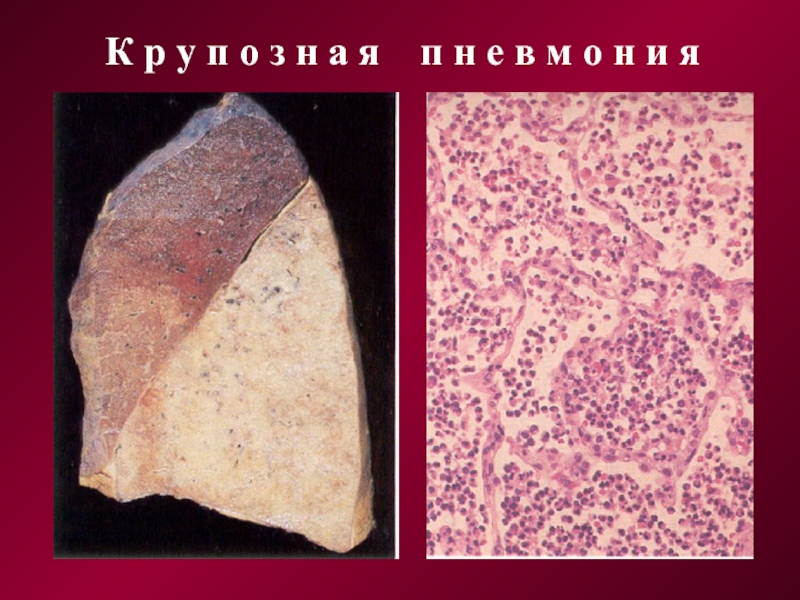
К р у п о з н а я п н е в м о н и я
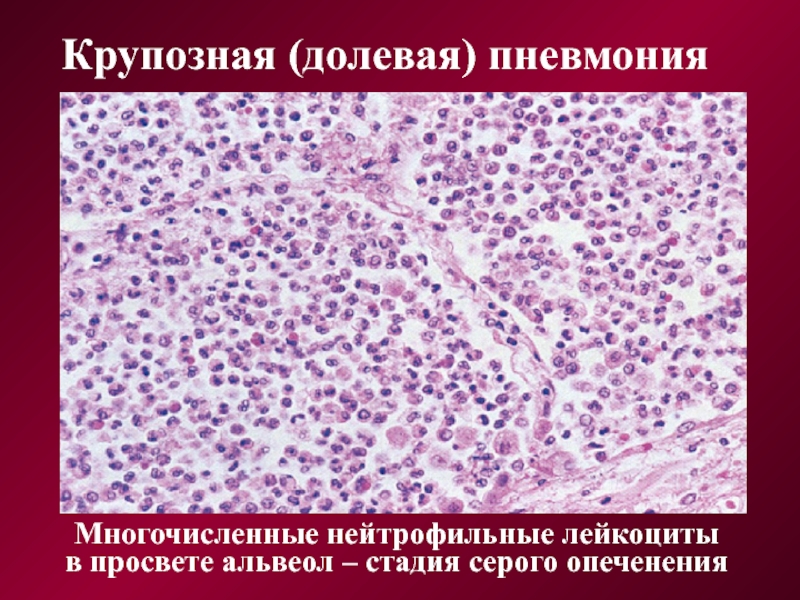
Крупозная (долевая) пневмония
Многочисленные нейтрофильные лейкоциты
в просвете альвеол – стадия серого опеченения

Стадия разрешения наступает на 9 — 11-е сутки. Фибринозно-лейкоцитарный экссудат подвергается ферментному перевариванию. В альвеолах находятся остатки экссудата, усиленно поглощаемые макрофагами и удаляемые при кашлевых толчках. Происходит очищение и от возбудителя. Постепенно исчезают явления фибринозного плеврита, но могут оставаться фиброзные утолщения плевры и спайки (шварты, синехии, комиссуры) между листками плевры.
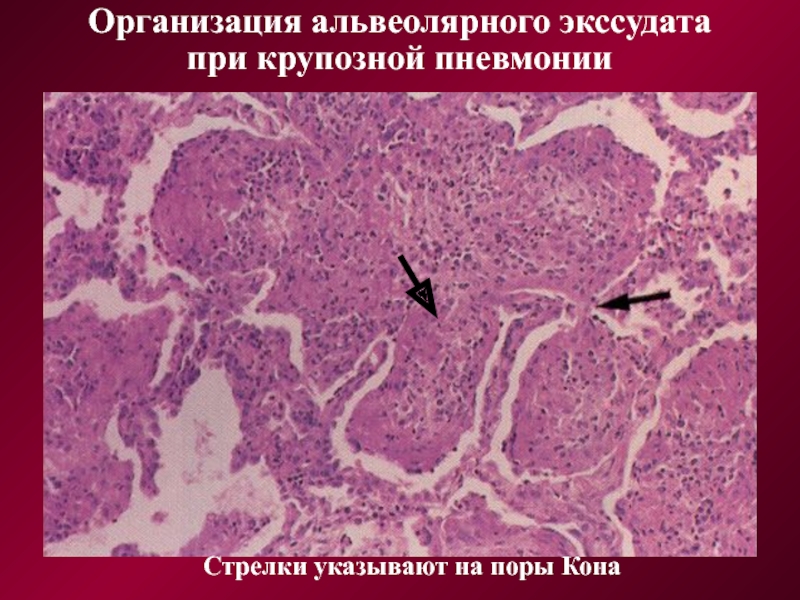
Стрелки указывают на поры Кона
Организация альвеолярного экссудата
при крупозной пневмонии
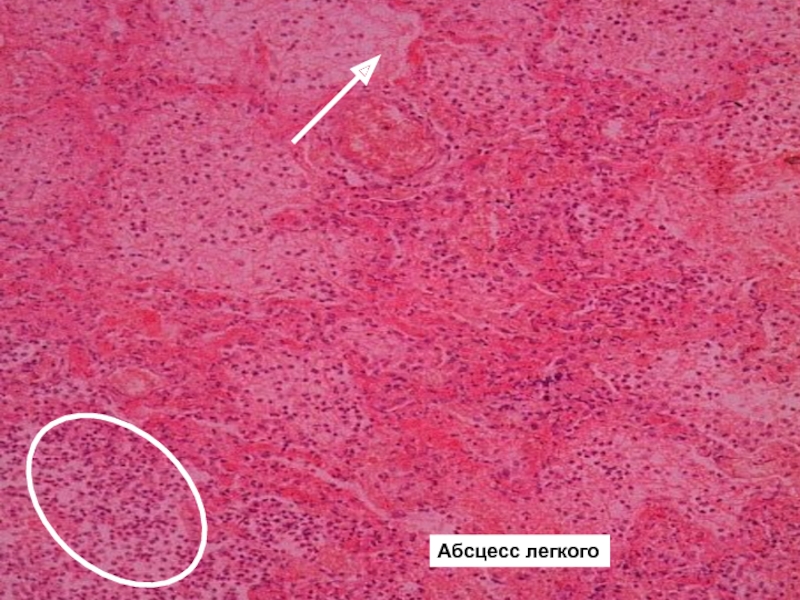
Осложнения крупозной пневмонии
Легочные - карнификация,абсцесс легкого, гангрена (влажная)
Внелегочные – гнойный медиастенит, перикардит, перитонит, гнойный артрит, острый язвенный эндокардит, гнойный менингит, абсцесс головного мозга
К а р н и ф и к а ц и я
Фибробласты среди нитей фибрина
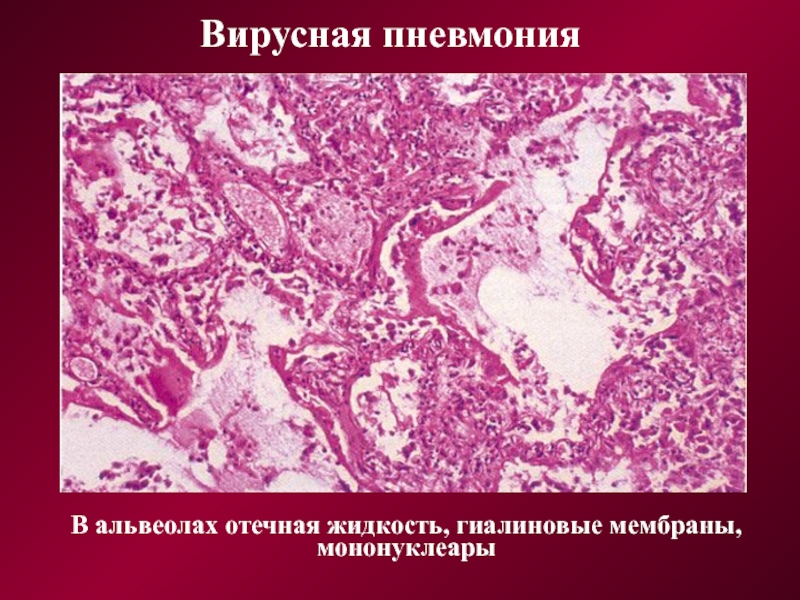
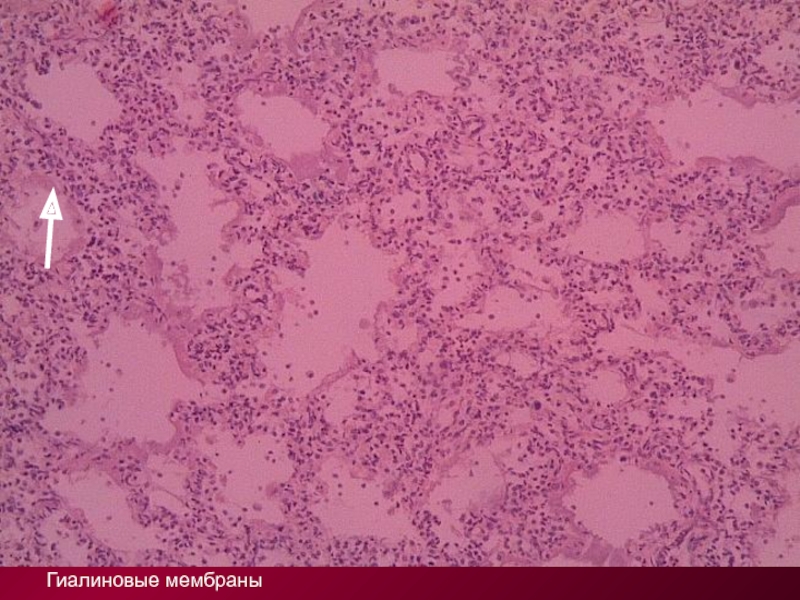
В альвеолах отечная жидкость, гиалиновые мембраны,
мононуклеары
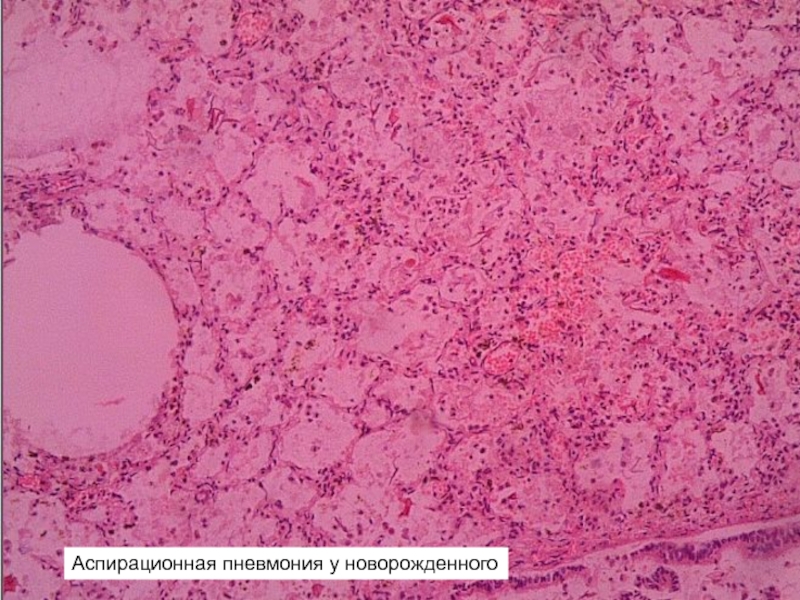
Аспирационная пневмония у новорожденного

Обратная связь да-, нет
Бронхопневмония – осложнение?
Очаговая пневмония и бронхопневмония являются синонимами?
При очаговой пневмонии поражается вся доля
Крупозная пневмония – самостоятельное заболевание
При стадии красного опеченения характерно большое количество лейкоцитов и нитей фибрина
Плеврит – внелегочное осложнение
Читайте также:

