Возрастные особенности электроэнцефалограммы кратко
Обновлено: 02.07.2024
Биофизическим проявлением функционирования нервной системы является спонтанная электрическая активность. Благодаря процессам генерации электрических импульсов, их подавления, передачи, нервные клетки объединяются в единую систему, управляющую организмом. Данную электрическую активность можно зарегистрировать в нервной системе на любом уровне.
Электроэнцефалография — раздел электрофизиологии центральной нервной системы (ЦНС), занимающийся изучением закономерностей распространения электрической активности в головном мозге для определения функционального состояния головного мозга. В настоящее время данная методика нашла очень широкое применение в неврологии, нейрохирургии, психиатрии, эндокринологии и является ведущей при изучении функции ЦНС. Методика основана на регистрации электрической активности, являющейся основой функционирования всякой возбудимой ткани организма.
Электрическая активность в коре головного мозга была обнаружена физиологами еще в середине прошлого столетия (1849 г.), когда была выявлена электронегативность в месте разреза головного мозга лягушки и черепахи. Затем дли¬тельное время электрическую активность мозга никто не изучал. Только в 1875 — 1876 г. возобновили изучение потенциалов головного мозга животных при различных раздражениях (Данилевский В. Я., Caton). В 1884 г. Введенский Н. Е. приме¬нил телефон для прослушивания электрических процессов в мышцах и нервах, а в дальнейшем и в нервных центрах. В дальнейшем изучение электрофизиологии головного мозга проводилось с помощью гальванометров, которые из-за своей инертности позволяли наблюдать изменение постоянного потенциала при различных раздражениях, т. е. фиксировались медленные колебания в коре. Быстрые ритмы определялись со значительными искажениями.
Началом клинической ЭЭГ считают 1924 г., когда Ганс Бергер впервые осуществил регистрацию ЭЭГ сигналов у человека. Тогда же в его работах было да¬но описание основных ритмов. В 1936 году G.Walter при исследовании больных с опухолью головного мозга обнаружил, что изменения ритмов могут иметь диагностическое значение. В ЭЭГ больных он нашел медленные волны, которые, назвал Дельта-волнами. В США в середине 30-х годов Devis, Jasper и Gibbs обнаружили специфические проявления на ЭЭГ у больных с малыми эпилептическими припадками.
В дальнейшем ЭЭГ развивалась двумя путями: совершенствование технической базы, с созданием новых, более чувствительных и точных приборов; исследование феноменологии ЭЭГ и совершенствование диагностики. Но постоянно перед энцефалографистами вставал вопрос о локализации и механизме гене¬рации импульсов. В этом направлении были достигнуты значительные успехи, особенно после начала изучения нейрофизиологии отдельных нейронов. Это имело важное значение для понимания природы ЭЭГ.
В настоящее время установлено, что центральная нервная система на всех своих уровнях генерирует спонтанную электрическую активность. Эта ритмика сложна, особенно в коре больших полушарий, она зависит от функциональной организации и изменяется под действием различных раздражителей.
Существует много теорий объяснения природы данных ритмических процессов, основанных на изучении электрической активности отдельных нейронов, синоптических потенциалов. Установлено, что нейроны, даже находящиеся близко друг от друга, обладают различной активностью. Но если считать, что нейроны все работают независимо друг от друга, тогда каким образом из этой шумовой кривой получается ритмическая активность, наблюдаемая на ЭЭГ. Наличие ритмов на ЭЭГ сейчас считают прямым показателем того, что нейроны мозга синхронизируют свою активность сложным образом, что позволяет системе функционировать как единому целому. Т.е. нейроны работают в едином динамическом соотношении, и изменение соотношений на разных уровнях организации, межуровневых соотношений приведет к изменению ритмической активности, что будет прямым отражением изменения функционального состояния.
Оборудование
Для регистрации ЭЭГ используют приборы, называемые Электроэнцефалографами. Они состоят из электродной части, системы усилителей, регистрирующего прибора. Электроды бывают разными: чашечковые и мостиковые. Изготавливают их из электропроводного угля или из металла с хлорсеребряным покрытием. Такое покрытие необходимо, что бы на электроде не накапливался постоянный потенциал, который вызывает поляризацию электрода. Это приводит к появлению помех. Менее всего поляризуются неметаллические электроды.
Для обеспечения точной регистрации используют параллельные синфазные усилители с режекционным фильтром. Это позволяет бороться с сетевыми помехами. По своему качеству усилители сейчас позволяют проводить запись без электроизолированной камеры и без заземления.
Регистрирующий прибор. Первоначально в качестве регистратора использовались пишущие приборы с подачей бумажной ленты. Они различались на чернильные приборы, приборы с термопером. Но расходные материалы были достаточно дороги. Сейчас в качестве регистрирующего прибора используют компьютерную технику. С приходом компьютерной техники появилась возможность не только записывать ЭЭГ на небумажный носитель, но так же проводить дополнительную математическую обработку ЭЭГ. Это повысило разрешающую способность метода.
Наложение электродов проводится так же различными способами. Международной системой, принятой за эталон, является система 10 — 20. Электроды накладывают следующим образом. Измеряют расстояние по сагиттальной линии от Inion до Nasion и принимают его за 100%. В 10% этого расстояния от Inion и Nasion соответственно устанавливают нижние лобные и затылочные электроды. Остальные расставляют на равном расстоянии составляющем 20% от расстояния inion — nasion. Вторая основная линия проходит между слуховыми проходами через макушку.
Нижние височные электроды располагают соответственно в 10% этого расстояния над слуховыми проходами, а остальные электроды этой линии на расстоянии 20% длины биаурикулярной линии. Буквенные символы обозначают соответственно области мозга и ориентиры на голове: О — occipitalis, F — frontalis, A — auricularis, P — parietalis, С — centralis, Т — temporalis. Нечетные номера соответствуют электродам левого полушария, четные — правому.
По системе Юнга лобные электроды (Fd, Fs) располагают в верхней части лба на расстоянии 3 — 4 см от средней линии, затылочные (Od, Os) — на 3 см выше от inion и на 3 — 4 см от средней линии. Отрезки линий Od — Fd и Os — Fs делят на три равные части и в точках деления устанавливают центральные (Cd, Cs) и теменные (Pd, Ps) электроды. На горизонтальном уровне верхнего края ушной раковины по фронтальной линии Cd — Cs устанавливают передние височные (Tad, Tas), а по фронтальной линии Ps — Pd — задние височные (Tpd, Tps).
Преимуществом системы 10 — 20 является большое количество электродов (от 16 до 19 — 24), но эта система требует более чувствительного оборудования, т.к. межэлектродное расстояние мало и потенциал слаб. Система Юнга дает достаточное расстояние и все электроды равномерно распределены по поверхности головы, но степень локализации при отведении недостаточна.
Способ отведения потенциала так же может быть различен. Общепринятой является система монополярной записи. При этом электроды на голове являются активными и регистрируют изменение потенциала относительно индифферентно¬го электрода (чаще всего располагают на мочках ушей). Биполярная запись определяет изменение потенциала между двумя электродами, расположенными в разных точках на поверхности скальпа.
Все обозначенные методы и приемы имеют свои достоинства и недостатки. Поэтому в международной практике установлена обязательная запись по системе 10 — 20 , как в монополярном, так и в биполярном режиме. При компьютерной записи допускается регистрация по системе 10 — 20 с дальнейшим цифровым преобразованием ЭЭГ по выбранной биполярной схеме.
Нормальный рисунок ЭЭГ
В норме ЭЭГ снимается в состоянии спокойного бодрствования, когда пациент сидит с закрытыми глазами, расслабившись. В своей основе нормальная ЭЭГ представляет достаточно организованную кривую, состоящую преимущественно из быстрых ритмов, которые имеют определенную пространственную и временную организацию.
Параметры нормального альфа-ритма
Амплитуда в норме составляет 20-80 мкВ. Некоторые авторы признают за норму 20 110 мкВ. Амплитуда в норме варьирует в зависимости от возраста.
Зональное распределение — в норме определяются затылочно-теменной зоной, где ритм наиболее выражен. Данное положение признается всеми одинаково.
Модулированность характеризуется волнообразным изменением амплитуды ритма.
Симметричность по амплитуде и частоте. Достоверность амплитудной сим¬метрии устанавливается путем хорошего наложения электродов с измерением импеданса. Частотная асимметрия так же должна быть объективизирована (критерии достоверности). При этом надо учитывать наличие физиологической асим¬метрии полушарий.
Реакция активации альфа-ритма, т. е. его угнетение при открывании глаз или вспышке света. Данный феномен является одним из основных в характери¬стике альфа-ритма. По нему можно точно отнести выявляемый ритм к альфа-ритму.
Индекс альфа-ритма, который в норме составляет 80 %. При математической обработке индекс можно вычислять, как процент мощности альфа-ритма относительно мощности остальных ритмов в затылочных и теменных отведениях.
Параметры нормального бета ритма
Частота 12—25 Гц (некоторые признают 13 — 25 Гц)
Бета1-ритм 25Гц
Бета2-ритм -40Гц
Амплитуда мала — 10—15 мкВ.
Зональность — в норме распределяется в передне-центральных и височных отделах. По мнению Жирмунской Е.А. Бета 1-ритм не является чисто физиологическим и для нормы не характерен. Височный бета ритм часто бывает результатом мышечного артефакта.
Ц-ритм — является вариантом нормального ритма частотой 8 — 13 Гц и выявляется в центральных отделах. Имеет следующие особенности: исчезает при контралатеральном активном сжимании кисти в кулак, узко локализован в цен¬тральных отделах.Медленные ритмы, встречающиеся в норме.
Тета-ритм — частота 4—8 Гц, амплитуда до 30—40 мкВ.
Дельта-ритм — частота 0,5—4 Гц, амплитуда до 30—40 мкВ.
Регионарные особенности ЭЭГ
Доминирующий ритм — это ритм потенциалов, преобладающий на данном участке кривой и при визуальном анализе отличается наибольшей периодичностью и регулярностью, а при частотном анализе — наибольшей амплитудой.Затылочная, теменно-затылочная и височно-затылочная область. Четко выражен доминирующий альфа-ритм, двухфазный, синусоидальный, подавляе¬мый на открывание глаз. Появление в задне-теменной и теменной области ритма частотой в 20—26 Гц, в состоянии покоя, может рассматриваться, как ирритация коры.
Теменно-центральные и передние 2/3 височной области. Преобладает альфа ритм, но без четкого доминирования. Кроме него регистрируются: 1) тета-ритм (4—7 Гц), амплитудой меньше, чем альфа-ритм. На открывании глаз меняется; 2) роландический (аркообразный) ритм (^ -ритм) частотой 8 — 12 Гц, арко-образный, на открывание глаз не меняется, а даже усиливается. Исчезает при контралатеральной физической нагрузке. 3) Частый экстрароландический часто¬той 16 — 30 Гц, с амплитудой 10 — 30 мкВ, не изменяется при афферентных воздействиях ((31-ритм).
Передние отделы полушарий — прецентральная и лобная области. Частые ритмы усилены, альфа почти не прослеживается. Тета-ритм снижен по сравнению с центральными отделами.
Т. о. фоновый рисунок ЭЭГ представляет собой сложный организованный волновой процесс, состоящий из веретен модулированного в разной степени альфа-ритма, на фоне низкоамплитудной высокочастотной активности типа бета-ритма. Данный паттерн проявляется в задних отделах. В более оральных отделах появляются элементы медленноволновой активности с фоновым бета-ритмом.
Теоретически происхождение основного рисунка ЭЭГ выводится из биофизической предпосылки, что каждая клетка представляет собой малый генератор импульсов. Но ЦНС нельзя воспринимать, как совокупность различных центров, которые в свою очередь состоят из отдельных, элементарных (пусть даже взаимосвязанных процессами возбуждения и торможения) генераторов импульсов. Нервная система является сложной, сбалансированной, гибкой системой, функция которой определяется, в первую очередь, морфологическими и динамически¬ми связями. Это подтверждается большими компенсаторными возможностями НС.
Филогенетически оральный ганглий червя развился в обонятельный мозг, который в дальнейшем развитии дополнился зрительным мозгом и лимбической корой для организации поведенческих реакций. С увеличением сложности афферентной импульсации организуется таламическая система. С усложнением движений образуется подкорковая экстрапирамидная система. Последней формируется кора. Параллельно с возникновением новых структур усложняется и организация системы. Чтобы обеспечить все многообразие связей, их гибкость и постоянство, система должна иметь энергетическую и информационную подпитку. Организуется дополнительная, недифференцированная система — ретикулярная формация. Следовательно, основными функциональными структурами, определяющими активность мозга, являются кора, подкорковые отделы и ретикулярная формация.
На первый план в формировании основного рисунка электрической активно¬сти выходит правильное фазовое взаимодействие систем в состоянии покоя и при физиологических изменениях. Разберем принцип связей коры, подкорки и ствола. Чтобы кора мозга могла что-то анализировать и принимать решения, она должна получить информацию. По Анохину П. К. сложная саморегулирующаяся система функционирует по кольцевым связям с активным обратным ответом: информация -> обработка -> действие -> информация; круг замыкается. Если брать нормальный организованный рисунок ЭЭГ, мы видим альфа-ритм в виде веретен в задних областях (и его двигательный аналог мю-ритм в центральных отделах) и преобладание более медленных ритмов в лобных отделах. Все это накладывается на быстрые ритмы коры.
Взаимосвязь ритмов, независимо от амплитудных значений, математически оценивается когерентностью, кроскорелляцией и фазностью. По волновой теории (Гриндель О. М. с соавт.), построенной на основании анализа большого количества данных, все ЭЭГ были разделены на два больших типа по характеру связей: волновой и импульсный (20%). Волновой тип, являясь более распространенным, определяет сбалансированность и постоянство циклических процессов, что согласуется с принципом активной обратной связи (по Анохину П. К.). Когерентность максимальна в лобных отделах по всем диапазонам волн и минимальна в затылочных. Учитывая, что когерентность определяет степень связи, можно считать, что в затылочных отделах происходит образование большого количества разобщенных источников, а в лобных отделах они объединяются единой организующей силой. Попробуем объяснить процессы следующим образом.
Картина ЭЭГ меняется при проведении функциональных проб. При функциональных пробах происходит повышение активности тех или иных структур. В качестве нагрузок используют следующие: открывание глаз, вспышка света, гипер-вентиляция, фотостимуляция, фоностимуляция.
Проба с гипервентиляцией. При проведении пробы больной усиленно дышит, акцентируя внимание больше на выдохе. Гипервентиляция проводится в течение 3 мин. При экспертизе, при специальных обследованиях, проводят 5 минутную гипервентиляцию. На ЭЭГ, при проведении пробы возникает усиление альфа-ритма с его незначительным замедлением и перераспределением на передние отделы. Степень модулированности уменьшается. Физиологически при гипервентиляции снижается парциальное давление С02 в крови. Это приводит к активации неспецифических подкорковых структур и усиливает поток неспецифических, синхронизирующих импульсов в кору. При перевозбуждении подкорковых отделов возникает островолновая активность на ЭЭГ (наступает в норме при гипервентиляции более пяти минут).
Фотостимуляция. Проводится в двух вариантах: ритмическая и триггерная. При ритмической фотостимуляции вспышки света подаются ритмично с определенной частотой. Используют различные частотные диапазоны. При ритмической стимуляции возникает реакция усвоения ритма. На ЭЭГ появляется ритм, соответствующий по частоте ритму стимуляции. При спектральном анализе можно выявить не только усвоение ритма по основной гармонике (частоте стимуляции), но и субгармоники, как правило, по частотам, четным основной частоте стимуляции. В норме перестройка ритма у людей выражена в разной степени. Но чаще усваиваются средние и быстрые ритмы, без выраженной асимметрии, преимущественно в задних или центральных отделах. По степени усвоения ритма, соблюдению частоты гармоник, симметричности можно оценить степень триггер-ной функции таламуса, подвижность процессов в коре. Триггерная стимуляция проводится путем подачи световых раздражении с частотой основного ритма ЭЭГ. Для этого используют специальные синхронизирующие устройства.
Дополнительные способы анализа ЭЭГ
В настоящее время основным способом анализа ЭЭГ остается визуальный анализ. Из дополнительных методов анализа используют расчет спектра мощности с применением быстрого преобразования Фурье. Спектр мощности показывает степень выраженности ритма данной частоты. Наглядно спектр мощности представляется в виде усредненных кривых, распределения спектров мощности по эпохам, спектральное картирование.
Другим дополнительным методом является расчет когерентности. Когерентность показывает степень схожести колебательных процессов в двух разных точках, независимо от их амплитудной представленности. Установлено, что среднее значение когерентности постоянно и отражает степень стабильности связей в системе.
Последнее время используется еще один способ обработки. Это локализация источников патологической активности методом Многошаговой дипольной локализации. Путем многочисленных расчетов создается математическая модель вероятного расположения источника данной волны. Данная модель сравнивается с амплитудным распределением тех же волн на скальпе. Для локализации ис¬пользуют только те срезы ЭЭГ, которые имеют заданную вероятность сходимости расчетной модели и скальповой записи. Достоверной считается вероятность 0,95 и более.
Общая динамика ЭЭГ в детском возрасте
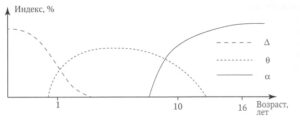
Рис. 1. Схема возрастных изменений основных ритмов на ЭЭГ детей
(по Garsche, 1954)
В детском возрасте могут быть условно выделены несколько периодов, различающихся по характеру амплитудно-частотных свойств ЭЭГ (рис. 1).
Первый период длится с момента рождения до 1 — 1,5 года. Мозг новорожденного имеет ряд особенностей, определяющих характер протекания биоэлектрогенеза. К таким особенностям относятся относительно низкая степень миелинизации аксонов, слабая разветвленность отростков нейронов, как следствие, низкое количество синаптических контактов. Результатом является низкая скорость проведения возбуждения и низкая степень интеграции в ЦНС новорожденного. Отражением незрелости ЦНС новорожденного является отсутствие организованной ритмической активности: ЭЭГ характеризуется диффузными нерегулярными медленными волнами, в основном в дельта-диапазоне без регионарных различий и четкой симметричности.
На протяжении первых 8—12 мес. происходит постепенное формирование ритмической активности на ЭЭГ. В этот период на ЭЭГ преобладают дельта-волны, частота которых постепенно увеличивается. Активность приобретает билатерально-синхронную организацию, что свидетельствует о созревании механизмов, обеспечивающих взаимодействие полушарий мозга через срединные структуры.
К концу первого года жизни на ЭЭГ доминирует тета-активность частотой 6—7 Гц, которая несет начальные признаки медленной альфа-активности: ритмизированность, амплитудный акцент в затылочных и париетальных отведениях, уплощение при стимуляции.
В период от одного года до 7—8 лет продолжается процесс постепенного вытеснения медленной активности более быстрыми колебаниями альфа-диапазона. После 8—10 лет доминирующей активностью становится ритмизированная альфа-активность низкой частоты и относительно высокой амплитуды. Тем не менее появление на ЭЭГ групп тета- и дельта-волн, не превышающих по амплитуде фоновой альфа-активности и не имеющих регулярного или локального характера, не рассматривается как патология.
Изложенные общие тенденции изменения ЭЭГ в детском возрасте требуют индивидуальной корректировки с учетом особенностей развития. В этой связи целесообразно ориентироваться на популяционные границы амплитудно-частотных параметров активности, например на нижнюю границу частоты доминирующей активности (Зенков М. А., Ронкин Л. Р., 2010).
ЭЭГ пожилых
Уже упомянутая относительная стабильность характеристик ЭЭГ взрослого человека сохраняется приблизительно до 50 лет. С этого периода наблюдается перестройка спектра ЭЭГ, выражающаяся в уменьшении амплитуды и относительного количества α-ритма и нарастании количества β-ритма и θ-волн. Доминирующая частота после 60-70 лет имеет тенденцию к снижению. Видимые при визуальном анализе θ- и δ-волны у практически здоровых лиц появляются также в этом возрасте. Анализ данных ЭЭГ и клинического обследования позволяет полагать, что замедление ЭЭГ связано с дисциркуляторными факторами. Описанные изменения ЭЭГ приводят к прогрессивному увеличению количества пограничных с нормой и патологически измененных ЭЭГ от IV к VII декаде жизни 1 . Есть также основания полагать, что существенные отклонения от ЭЭГ спокойного расслабленного бодрствования у лиц после 70 лет могут обусловливаться нарушениями функции нормальной регуляции сна и бодрствования, поскольку в этом возрасте в дневное время часто наблюдается переход на низкий уровень бодрствования, в дремоту и на разные уровни сна, чему особенно способствуют условия электроэнцефалографического исследования: расслабленное полулежачее положение, затемнение, закрытые глаза, звукоизоляция. К 90-100 годам продолжается снижение частоты доминантного ритма, нарастает количество медленной активности, появляются ее асимметрии в височных отведениях. Количественный анализ выявляет снижение мощности доминантного ритма и уменьшение его зональных различий по сравнению с 60-летними здоровыми 2 . Одновременно снижается реактивность α-ритма на активирующие нагрузки, а мощность β-активности при функциональных нагрузках возрастает 3 .
Изучение возрастных закономерностей электрической активности коры головного мозга является необходимым условием как для дальнейшего развития теоретического понимания формирования функций мозга и психических процессов, так и для практического обеспечения нормального физиологического и психического развития ребенка в различных социальных условиях. Рассмотрение процесса развития коры головного мозга с позиций системогенеза позволяет осуществить анализ, сравнение и сопоставление психических и физиологических особенностей ее созревания в непрерывности поведенческого континуума (Александров, Сергиенко, 2003, с. 98). Согласно закономерностям системогенеза, по мере гетерохронного созревания отдельных структур функциональной системы при взаимодействии со все более сложной окружающей средой наблюдается переход от менее дифференцированного к более высокодифференцированному поведению (Швырков, 1995; Александров, 1995, 2009; Чуприкова, 1990; Сергиенко, 2009 и др.).
Безусловно, окружающая среда влияет на формирование электрической активности мозга в процессе индивидуального развития. Так, дети, растущие в условиях повышенного риска заболеваний, обнаруживают более медленное снижение тета-ритма и выраженную вариабельность различных ЭЭГ-ритмов по сравнению с детьми, растущими в более благоприятных условиях (Harmony et al., 1988). Дети, находящиеся в условиях семейной депривации, характеризуются иной динамикой развития понимания эмоций, нежели дети, воспитывающиеся в семьях (Сергиенко, 2006). В некоторых исследованиях отмечена определенная специфика в развитии интеллектуальной и аффективно-потребностной сфер у детей, находящихся в условиях материнской депривации, которая проявляется в обедненности эмоционально-мотивационной сферы, ориентированности на внешний контроль, в неприятии себя, недоверии к людям, деструктивной агрессии (Прихожан, Толстых, 2005; Прихожан, 2000), что, с нашей точки зрения, и должно находить свое отражение как в показателях уровня функционального созревания активности головного мозга, так и в показателях уровня тревожности детей.
Существуют исследования, подтверждающие тот факт, что тревожность является предвестником многих психических и соматических заболеваний, девиантного и аддиктивного поведения, что определяет необходимость ее диагностики на ранних этапах до появления первых симптомов острого психосоматического расстройства или отклонений в поведении (Siciliani et al., 1975; Smit et al., 2007; Blackhart et al., 2006; Павленко и др., 2009 и др.). Авторы предлагают использование ЭЭГ-показателей как хороших индикаторов тревожности. В частности, ими высказывается мнение о том, что более высокая ЭЭГ-активность правой фронтальной зоны связана с симптомами депрессии, тревожности и повышенной эмоциональности (Blackhart et al., 2006). Тревожность ассоциируется также с эффектом связывания (coupling) между медленными и быстрыми волнами ЭЭГ (Knyazev et al., 2005 и др.). В некоторых исследованиях отмечают более высокий уровень дельта- и бета- активности и низкий уровень альфа-активности у высокотревожных лиц (Павленко и др., 2009; Черный, 2007 и др.).
Таким образом, целью данного исследования явилось выявление различий в показателях возрастной динамики активности коры головного мозга (показателях спектральной мощности основных ритмов ЭЭГ) и уровня тревожности между двумя выборками испытуемых – детьми, проживающими в детском доме, и детьми контрольной группы.
Гипотезы исследования:
1. Динамика развития ЭЭГ-ритмов у обследуемых детей соответствует общей закономерности уменьшения спектральной мощности низкочастотных ритмов и увеличения высокочастотных ритмов в онтогенезе.
2. Возрастная динамика изменений ЭЭГ-ритмов различается у испытуемых двух основных выборок: у детей, воспитывающихся в условиях семьи, и воспитанников детского дома.
3. Уровень тревожности в группе Д выше по сравнению с уровнем тревожности детей контрольной группы, что находит свое отражение в ЭЭГ-показателях.
Испытуемые. В исследовании приняли участие 115 детей, распределенных по следующим возрастным группам: I – от 6 до 7 лет (20 чел.), II – от 11 до 12 лет (40 чел.), III – от 14–15 лет (35 чел.), IV – от 17 до 18 лет (20 чел.). Из них 40 детей проживали в детском доме (группы Д: II – 20 чел. и III – 20 чел.), 55 человек обучались в средней школе-гимназии, проживали в семъях (группы К: I –20 чел., II – 20 чел., III –15 чел.). В IV возрастную группу (К: IV–20 чел.) вошли студенты 1-го курса Казахского национального университета имени аль Фараби (г. Алматы). Группы были уравновешены по гендерному критерию (50 % девочек и 50 % мальчиков, за исключением III контрольной группы, в которую вошли 7 мальчиков и 8 девочек).
Методика
Тревожность. Уровень тревожности определялся с помощью теста Ч. Д. Спилбергера, адаптированного Ю.Л. Ханиным (1976), до проведения ЭЭГ-исследования.
Процедура записи ЭЭГ включала ситуации: 1. Спокойное бодрствование с закрытыми глазами (2 мин); 2. Спокойное бодрствование с открытыми глазами (2 мин.); 3–7. Фотостимуляции 4, 6, 8, 10, 12 Гц (ФС, последовательно по 30 сек); 8. Гипервентиляция (ГВ, 2 мин); 9. Восстановление после ГВ (2 мин); 10. Задержка дыхания (ЗД, 30 сек);
11. Восстановление после ЗД (1 мин). В данной работе представлены только показатели спектральной мощности фоновых значений при закрытых и открытых глазах, гипервентиляции и восстановления после гипервентиляции.
Анализ ЭЭГ. Спектрально-когерентный анализ на основании быстрого преобразования Фурье данных производился с помощью программы В. Вильдавского после удаления отрезков ЭЭГ, содержащих артефакты, для следующих ритмов ЭЭГ: дельта – 0,2–3,8 Гц; тета – 4–7,8 Гц; альфа1 – 8–10,8 Гц; альфа2 – 11–13,8 Гц; бета1 – 14–19,8 Гц; бета2 – 20–29,8 Гц; гамма1 – 30–34,8 Гц; гамма2 – 35–45 Гц. Индивидуальные показатели спектральной плотности мощности (СПМ) и функции когерентности (КоГ) ритмов ЭЭГ по каждой изучаемой ситуации переносились в файл SPSS15, где производилась дальнейшая статистическая обработка. Все данные проходили процедуру нормализации Y=logХ. Альфа-мода в возрастных группах определялась с помощью графиков в программном обеспечении Вильдавского.
Статистические гипотезы:
Гипотеза 1. Однофакторный дисперсионный анализ (one way ANOVA) на основании post hoc tests с использованием критерия LSD и Bonferroni суммарных и локальных показателей спектральной мощности различных ритмов и ЭЭГ-индексов (Тета/Альфа2, Альфа/ Дельта, индексы ГВ и восстановления после ГВ, индекс подавления альфа-ритма при открывании глаз) предполагает получение статистически достоверных различий между возрастными группами.
Нуль-гипотеза: достоверные различия суммарной и локальной спектральной мощности ритмов и ЭЭГ-индексов между возрастными группами не наблюдаются.
Гипотеза 2. Суммарная и локальная спектральная мощность ЭЭГ-ритмов достоверно отличаются в группах Д и К в диапазоне медленных волн (многофакторный дисперсионный анализ, MANOVA). Альфа-мода в соответствующих возрастных группах у детей группы Д имеет более низкое значение, чем у детей группы К (программа Вильдавского).
Нуль-гипотеза: статистически достоверные различия УТ между группами детей Д и К не наблюдаются; уровень тревожности не коррелирует с ЭЭГ-показателями; ЭЭГ-индексы не отражают уровень тревожности.

Рис. 1. Динамика изменения ритмов ЭЭГ в четырех возрастных группах. А – дельта , тета , альфа 1 ; Б – альфа 2 , бета 1 и бета 2 . По оси абcцисс – 1–I, 2–II, 3–III, 4–IV – возрастные группы. По оси ординат – нормализованные данные суммарной спектральной мощности ритмов (усл.ед.)
Результаты исследования
1. Возрастная динамика спектральных характеристик ЭЭГ в контрольной группе.
1.1. Сравнительный анализ показателей суммарной спектральной мощности ритмов ЭЭГ в четырех возрастных группах позволил выявить достоверные различия между возрастными группами, которые выражаются в некотором повышении медленных волн у детей 10–11 лет, а затем их достоверным снижением у детей в возрасте 14–15 лет (р | Вакнин Е.Е., Султанова А.Н., Тагильцева Е.В.
ЭЭГ отражает процесс созревания мозга, который продолжается до пубертатного периода.
На ЭЭГ новорождённого регистрируются медленные дельта-волны ((=1-3 Гц) низкой амплитуды, в 2-месячном возрасте – дельта волны ((=2-4 Гц).
Существенным этапом является возраст 5 месяцев, когда отмечается прогрессивная кортикализация. На ЭЭГ фиксируют (преимущественно в затылочных областях) строго ритмическую продолжительную активность с (=5 Гц.
В затылочной области, обычно уже на 4 году жизни наблюдается ритм с частотой=6,5-8Гц, который можно рассматривать как предвестник будущих альфа-волн.
Индивидуальные различия в ЭЭГ значительно увеличиваются от 1 года до 5 лет, что можно объяснить быстрым формированием различных структур мозга и индивидуальными темпами их созревания.
В 7-11 лет тета-волны появляются всё реже, альфа-волны – чаще; в 11 лет тета-волны – лишь в височно-теменной области, а в лобной – бета-волны. В 12-14 лет (пубертатный период) у девочек несколько раньше – снова регистрируются тета-волны, которые позже исчезают и окончательно сменяются доминирующим альфа-ритмом. К окончанию пубертатного периода ЭЭГ полностью соответствует ЭЭГ взрослого человека, т.е. в затылочной области отмечается альфа-активность, в височной – альфа- и бета-волны, смешанные с эпизодически появляющимися субтета-волнами, в лобной преобладает бета-активность.
ЭЭГ у детей характеризуется многообразием типов волн, широким диапазоном частот и разнообразием физиологических вариантов.
5. Высшая нервная деятельность у детей грудного возраста
Наиболее ранней формой индивидуального приспособления новорождённых являются натуральные условные рефлексы.
Первые условные рефлексы возникают на второй неделе после рождения при соблюдении строгого режима кормления. За 30 минут до кормления увеличивается газообмен, после чего ребёнок просыпается. Это натуральный условный рефлекс на время. Почти одновременно с ним, в ответ на “положение для кормления”, появляется натуральный условный пищевой рефлекс в виде сосательных движений. Сигналом для этого рефлекса служит комплекс раздражений проприорецепторов, кожных и вестибулярных рецепторов. Подкреплением в этом случае является кормление.
Приспособление детей к режиму дня, бодрствования, кормления основано на образовании временных связей в ответ на последовательный комплекс раздражений (динамические стереотипы).
Для детей 1 полугодия после рождения внешние условные раздражения являются мало эффективными. У них возникают отрицательные реакции на нарушении режима сна и питания. В 9-10 месяцев увеличивается значение комплексов внешних раздражителей. Для детей становится важен не только режим, но и внешняя обстановка, в частности, лица, осуществляющие уход за ребенком. Это определяется большим числом условных рефлексов образовавшихся на различные внешние сигналы.
Искусственные условные рефлексы начинают вырабатываться позднее натуральных. Возможность выработки условных рефлексов на раздражения различных рецепторов определяется сроками созревания отдельных анализаторов. Так, уже к концу второй недели наблюдаются неустойчивые условные рефлексы с вестибулярного (условный раздражитель – покачивание) и слухового анализатора. Затем образуются условные рефлексы на обонятельные и вкусовые раздражители, позднее появляются условные рефлексы на кожно-тактильные и зрительные раздражения. Через 2 месяца после рождения вырабатываются условные рефлексы всех анализаторов на раздражение. Причём, в начале выработка условных рефлексов требует большого количества сочетаний условного и безусловного раздражений.
В возрасте от 3-6 месяцев устанавливается взаимодействие кожно-тактильного, двигательного и зрительного анализаторов, на основе которых формируются направленные движения рук и начальные представления о форме и свойствах предметов (игрушек, одежды).
Становление двигательных условных рефлексов у детей проходит три стадии.
1. Характеризуется слабыми и неустойчивыми ответами. Им обычно предшествует ориентировочная реакция с чёткими вегетативными компонентами (изменением дыхания и деятельности сердца).
2. Проявляется более устойчивыми специализированными реакциями с вегетативными компонентами.
3. Появляются четкие и постоянные условно-рефлекторные движения. Вегетативные компоненты ослаблены.
Чем младше ребёнок, тем длиннее стадии. У более старших детей две первые стадии редуцируются. При этом специализация условных рефлексов связана с развитием торможения. Безусловное внешнее торможение проявляется с самого начала условно-рефлекторной деятельности. Любые раздражения экстеро- и интерорецепторов тормозят условный рефлекс.
Лёгкость возникновения внешнего торможения является одной из причин непостоянства условных рефлексов у маленьких детей. Условное (внутреннее) торможение появляется позднее. Угасательное и дифференцировочное торможение условных рефлексов удается выработать у детей старше 2,5-3 месяцев. Причем, в начале дифференцируются лишь сильно различающиеся раздражители (гудок, звонок), к 6 месяцам дифференцировочное торможение становится более четким и точным.
Условный тормоз возникает позднее диффереренцировочного торможения. Признаки запаздывательного торможения появляются с 5 месяцев.
Индивидуальные типологические особенности ВНД появляются во втором полугодии жизни. У некоторых детей быстро образуются и становятся более прочными положительные и тормозные условные рефлексы, что говорит об уравновешенности возбуждения и торможения. У других детей хорошо образуются положительные условные рефлексы, но с трудом вырабатывается условное торможение (признак неуравновешенности процессов возбуждения и торможения). Встречаются дети, у которых с трудом образуется как положительные, так и отрицательные условные рефлексы.
Условные рефлексы на слова проявляются с 7 месяцев (первые проявления сенсорной речи). При этом слово не является самостоятельным сигналом. Оно действует как компонент комплексного раздражителя.
Вопрос "Где мама?" вызывает правильную реакцию ребёнка только в привычной ситуации. Стоит изменить хотя бы один из компонентов сложного раздражителя (голос или интонацию), как прежняя реакция исчезает.
Дети в этом возрасте произносят слова “ма” или “па”. При этом они вкладывают в эти понятия, и платье матери, и её кровать. Ту же маму в новой одежде или в необычном окружении ребёнок может не узнать (для детей пока окружающий мир представляется мало расчлененным в звуковом и зрительном отношениях).
Первые слова – просто звуковые обозначения определенных предметов и лиц. Сначала воспринимаются названия окружающих ребёнка вещёй (игрушек, имен), позднее – изображений предметов, затем названий частей тела и лица. Во втором полугодии жизни закладываются лишь элементарные основы второй сигнальной системы.
ЭЭГ (электроэнцефалография) головного мозга – высокоинформативный метод диагностики состояния центральной нервной системы, основанный на регистрации биоэлектрических потенциалов коры головного мозга в процессе его жизнедеятельности. Результаты исследования записываются на бумажную ленту или выводятся на монитор компьютера. Расшифровку результатов ЭЭГ головного мозга у взрослых нейрофизиологи Юсуповской больницы проводят с помощью компьютерной программы.

Заключение пациент получает на второй день. Если результаты расшифровки ЭЭГ трактуются неоднозначно, их обсуждают на заседании экспертного совета с участием профессоров и врачей высшей категории.
Показания к ЭЭГ исследованию
Если по результатам ЭЭГ исследования пациент не нуждается в медикаментозной коррекции, неврологи наблюдают его в динамике, выполняют повторные исследования, проводят ЭЭГ видео мониторинг дневного и ночного сна, применяют другие методы нейровизуализации.
Электроэнцефалограмма предоставляет возможность:
- оценить характер и степень нарушения работы мозга;
- установить сторону и расположение патологического очага;
- изучить смену сна и бодрствования;
- уточнить результаты других видов диагностики (компьютерной томографии), когда у пациента есть признаки поражения центральной нервной системы, а другие методы исследования не выявляют структурного дефекта;
- провести мониторинг эффективности действия лекарственных препаратов;
- определить, в каких участках головного мозга начинаются эпилептические приступы;
- оценить, как работает мозг между судорогами;
- установить причины обмороков, панических атак кризов.
ЭЭГ проводят при наличии следующих показаний:
- эпилепсия;
- бессонница, нарушение качества сна;
- расстройство сна (хождение, говорение во сне);
- ночное апноэ сна;
- судороги без установленной причины;
- эндокринные заболевания;
- сосудистая патология головного мозга;
- черепно-мозговые травмы;
- воспалительные заболевания центральной нервной системы.
При частых головных болях, вегетососудистой дистонии, головокружениях также проводится ЭЭГ. Исследование показано пациентам, которые постоянно ощущают усталость, перенесли инсульт или микроинсульт, нейрохирургическое оперативное вмешательство.
Противопоказания и подготовка к ЭЭГ
Абсолютных противопоказаний для выполнения электроэнцефалографии нет. Если у пациента имеются приступы судорог, он болен ишемической болезнью сердца, артериальной гипертензией, страдает психическими расстройствами, во время процедуры ЭЭГ в клинике неврологии Юсуповской больницы присутствует врач-анестезиолог. Он оказывает неотложную помощь в случае нестандартных ситуаций.
За 2 часа до процедуры нужно покушать. ЭЭГ проводится в спокойном состоянии, поэтому переживать и нервничать при проведении исследования нельзя. Если врачу нужно выявить судорожную активность мозга, он предложит пациенту немного поспать перед исследованием. До лечебного учреждения не рекомендуется добираться, будучи за рулём. ЭЭГ не проводится пациентам с признаками острой респираторно-вирусной инфекции. Исследование не противопоказано детям и беременным женщинам. В период беременности ЭЭГ выполняется без функциональных проб.
Норма ЭЭГ у взрослых
Расшифровка результатов ЭЭГ состоит из трёх разделов:
- описание ведущих видов активности и графических элементов;
- заключение после описания с интерпретированными патофизиологическими материалами;
- корреляция показателей двух первых частей с клинической картиной заболевания.
На ЭЭГ определяют основные ритмы мозга:
- дельта – от 0,3 до 4 Гц;
- тета – от 4 до 8 Гц;
- альфа – от 8 до 13 Гц;
- низкочастотный бета ритм – от 13 до 25 Гц;
- высокочастотный бета ритм – от 25 до 35Гц;
- бета – от 35 до 50Гц.
Ритмам соответствуют виды активности. На ЭЭГ можно увидеть особые виды биоэлектрической активности мозга:
К патологическим образам электроэнцефалограммы относятся:
- спайк;
- медленный спайк;
- пик;
- острая волна.
В норме альфа-ритм преобладает в затылочных отделах мозга. Он убывает по амплитуде от затылка ко лбу. В лобных отделах не регистрируется при биполярном отведении с электродов, которые наложены по сагиттальным линиям с малыми межэлектродными расстояниями. Симметричен по амплитуде и частоте в левом и правом полушариях. На нормальной ЭЭГ наблюдается функциональная асимметрия с преобладанием по заполнению поверхности, обращённой к костям черепа, и незначительным превышением амплитуды больше в правом полушарии головного мозга. Это следствие функциональной асимметрии мозга. Она связана с большей активностью левого полушария.

Патологически изменённая мозга
Патологическими проявлениями на ЭЭГ являются медленные ритмы – тета и дельта. Чем ниже их частота и выше амплитуда, тем более выражен патологический процесс. Медленноволновая активность появляется при следующих патологических процессах:
- дистрофических заболеваниях;
- демиелинизирующих и дегенеративных поражениях головного мозга;
- сдавлении мозговой ткани;
- ликворной гипертензии;
- наличии некоторой заторможенности, явлений деактивации, снижении активизирующих влияний ствола головного мозга.
Высокочастотные ритмы (бета-1, бета-2, гамма-ритм) также являются критерием патологии. Выраженность её тем больше, чем больше частота сдвинута в сторону высоких частот и чем больше увеличена амплитуда высокочастотного ритма. Высокочастотная компонента ЭЭГ возникает при ирритации структур головного мозга (раздражении мозговых центров).
Электрические ритмы головного мозга
Отдельная категория видов ритмов, проявляющихся в условиях сна или при патологических состояниях, включает в себя 3 разновидности данного показателя:
- дельта-ритм определяется у коматозных больных и в фазе глубокого сна, фиксируется при записи сигналов от областей коры мозга, расположенных на границе с поражёнными злокачественными новообразованиями участков;
- тета-ритм обладает интервалом частоты в пределах 4–8 Гц, проявляется при сне, отвечает за качественное усвоение информации, лежит в основе самообучения;
- сигма-ритм отличается частотой 10–16 Гц, считается одним из заметных и главных колебаний спонтанной электроэнцефалограммы, возникает при естественном сне на начальной его стадии.
По итогам, полученным при записи ЭЭГ, определяется показатель, который характеризует полную всеохватывающую оценку волн – биоэлектрическую активность мозга. Врач функциональной диагностики проверяет параметры ЭЭГ – частоту, ритмичность и присутствие резких вспышек, которые провоцируют характерные проявления. На этих основаниях нейрофизиолог делает окончательное заключение.
ЭЭГ мониторинг головного мозга у детей
Выделяют несколько методик записи ЭЭГ у детей:
- дневная ЭЭГ – первое исследование, которое заключается в кратковременной записи биопотенциалов головного мозга с выполнением функциональных проб (фотостимуляции и гипервентиляции для выявления скрытых изменений;
- ЭЭГ с депривацией (лишением сна) проводится при неинформативности рутинной ЭЭГ;
- длительная (продолженная) ЭЭГ с регистрацией дневного сна выполняется при подозрении на наличие пароксизмов или вероятности проявления изменений в ЭЭГ во время сна;
- ЭЭГ ночного сна позволяет фиксировать изменения на ЭЭГ во время бодрствования перед засыпанием, в состоянии дремоты, во время собственно ночного сна и пробуждения.
Для того чтобы подготовить ребёнка к ЭЭГ во время сна, врачи рекомендуют:
- в день исследования разбудить малыша на 1,5 - 2 часа раньше обычного времени пробуждения и в течение дня, не давая ему спать, играть с ним в активные игры;
- ограничить количество выпиваемой жидкости, употребление в пищу сладкого, солений и острых блюд;
- после 18.00 играть только в тихие спокойные игры;
- гулять на свежем воздухе в спокойном месте;
- исключить просмотр телевизора, компьютерные и видеоигры.
Исследование проводится в комнате, изолированной от световых и звуковых раздражителей. Запись производится на автономный блок, в котором находится карта памяти. Исследование синхронно записывается на жёсткий диск для проведения оценки, распечатки значимых фрагментов и записи отдельных фрагментов на мобильный носитель информации.
Расшифровка показателей ЭЭГ у взрослого
Для того чтобы расшифровать ЭЭГ и предоставить точные результаты, не упустить никаких мельчайших проявлений на записи, нейрофизиологи учитывают все важные моменты, которые могут отразиться на исследуемых показателях, таких как:
- возраст пациента;
- наличие определённых заболеваний;
- возможные противопоказания.
По окончании сбора всех данных ЭЭГ и их обработки врач функциональной диагностики проводит анализ и формирует итоговое заключение, которое предоставляет для принятия дальнейшего решения по выбору метода терапии. Любое нарушение активностей может быть признаком заболеваний, обусловленных определёнными факторами.
Нарушениями ЭЭГ считается:
- постоянная фиксация альфа-ритма в лобной доле;
- постоянное нарушение волновой синусоидальности;
- присутствие частотного разброса;
- превышение разницы между полушариями до 35%;
- амплитуда ниже 25 мкВ и свыше 95 мкВ.
При выявлении высокой амплитуды дельта-ритма нейрофизиолог может предположить наличие объёмного образования головного мозга. Завышенные значения тета и дельта-ритма, которые регистрируются в затылочной области, свидетельствуют о нарушении функции кровообращения, заторможенности задержку в развитии ребёнка.
Расшифровка ЭЭГ головного мозга у детей
ЭЭГ у детей имеет особенности. Запись ЭЭГ недоношенного ребёнка, родившегося на 25–28 неделе гестации, выглядит кривой в виде медленных вспышек дельта и тета-ритмов, которые периодически сочетаются с острыми волновыми пиками длиной 3–15 секунд при снижении амплитуды до 25 мкВ. У доношенных новорожденных детей эти значения разделяются на 3 вида показателей:
- при бодрствовании (с периодической частотой 5 Гц и амплитудой 55–60 Гц);
- в активной фазе сна (при стабильной частоте 5–7 Гц и быстрой заниженной амплитудой);
- во время спокойного сна со вспышками дельта колебаний при высокой амплитуде.
На протяжении 3-6 месяцев жизни малыша количество тета-колебаний постоянно растёт. Для дельта-ритма характерен спад. С 7 месяцев до одного года у ребёнка формируются альфа-волны, а дельта и тета постепенно угасают. На протяжении следующих 8 лет на ЭЭГ медленные волны постоянно заменяются быстрыми альфа и бета-колебаниями. До 15 лет в основном преобладают альфа-волны. К 18 годам формирование биологической активности мозга завершается.
Для того чтобы пройти обследование и расшифровку результатов ЭЭГ, звоните по телефону Юсуповской больницы. Контакт центр работает каждый день круглосуточно. Нейрофизиологи анализируют ЭЭГ в динамике, сравнивают результаты исследования с нормой ЭЭГ.
Ночной видеомониторинг ЭЭГ
Видео ЭЭГ мониторинг является единственным объективным методом диагностики многих заболеваний центральной нервной системы. С помощью исследования неврологи определяют специфических нарушений в инициальной фазе записи ЭЭГ во время приступа. Система позволяет провести длительное обследование. На жёсткий диск синхронно записывается следующая информация:
- запись ЭЭГ на цифровом электроэнцефалографе;
- физиологические сигналы организма по полиграфическим каналам;
- аудиоинформация с двух микрофонов;
- видеоинформация от двух видеокамер;
- маркеры, отражающие те или иные события, которые врач отмечает в ходе записи.
ЭЭГ ночной мониторинг, стоимость которого в Москве от 1200 рублей, осуществляется в следующих случаях:
- при необходимости подтверждения диагноза эпилепсии;
- для уточнения формы эпилепсии и локализации эпилептических очагов;
- С целью подтверждения медикаментозной ремиссии эпилептической болезни и сдекватности проводимого противоэпилептического лечения;
- для решения вопроса об отмене противоэпилептической терапии;
- при пароксизмальных расстройствах сознания и пароксизмальных двигательных расстройствах;
- для уточнения причины однократного эпилептического приступа;
- с целью уточнения причины редких приступов (неправильно установленный диагноз, неполная компенсация);
- при рецидиве приступов на фоне постоянного приёма лекарственных препаратов.

Ночной ЭЭГ видеомониторинг выполняют при задержке речи неясного генеза, прогрессирующем снижении когнитивных функций, минимальной мозговой дисфункции. Исследование необходимо делать пациентам, страдающим аффективно–респираторными пароксизмами, фебрильными судорогами, нарушениями дневного и ночного сна. Показаниями для ночного видео ЭЭГ мониторинга являются:
- энурез, энкопрез (ночное недержание мочи и кала);
- беттолепсия (преходящие нарушения сознания, наступающие на пике приступа кашля);
- неэпилептические пароксизмы (ночные страхи, нарколепсия, снохождения);
- пароксизмы головокружения неясной природы, которые возникают без объективной симптоматики.
Видео ЭЭГ мониторинг (цена зависит от длительности процедуры) нейрофизиологи выполняют при миоклонии и сходных с ними состояниях: миоклонусе во сне, – вегетативном миоклонусе, опсоклонусе (синдроме танцующих глаз), доброкачественном инфантильном миоклонусе.
ЭЭГ в Юсуповской больнице
ЭЭГ в Юсуповской больнице проводится с помощью современной диагностической аппаратуры в соответствии с международным протоколом. Это гарантирует соблюдение мировых стандартов качества. Анализ ЭЭГ и расшифровку результатов исследования с использованием компьютерной программы проводят кандидаты медицинских наук, неврологи-нейрофизиологи. Если результаты ЭЭГ трактуются неоднозначно, их обсуждают на заседании экспертного совета с участием профессоров и врачей высшей категории.
Для лечения пациентов в клинике неврологии созданы все условия:
- Палаты европейского уровня комфорта;
- Обеспечение индивидуальными средствами личной гигиены и диетическим питанием;
- Вежливое обслуживание персоналом, имеющим высокий уровень профессиональной подготовки.
Благодаря наличию современных электроэнцефалографов, специально оборудованной лаборатории, врачи функциональной диагностики выполняют все виды процедур:
Длительное ЭЭГ исследование проводится в течение 1-2 суток. Пациенты в это время находятся в палатах повышенной комфортности. Их обеспечивают индивидуальными средствами личной гигиены и питанием, качество которого не отличается от домашней кухни. Персонал внимательно относится к пожеланиям пациентов.
Читайте также:

