Остеогенез костной ткани кратко и понятно
Обновлено: 02.07.2024
Лекция "Возрастная анатомия опорно-двигательного аппарата"
Стадии развития скелета в филогенезе.
У животных выделяют наружный и внутренний скелет.
Наружный скелет у разных животных (рис. 1) имеет разное строение и происхождение. У многих беспозвоночных он является продуктом выделения кожного эпителия: кутикула дождевого червя, хитин членистоногих, известковые раковины молюсков.
Наружный скелет у позвоночных появляется в форме чешуи у рыб. Из чешуй у высших рыб развиваются покровные кости головы и плечевого пояса.
Чешуя рыб и кожные окостенения наземных позвоночных всегда дополняются внутренним скелетом.
Внутренний скелет у низших животных (рис. 1) развит слабо и представляет собой систему соединительнотканных образований, иногда включающих рогоподобные волокна, кремниевые или известковые иглы.
Внутренний скелет у головоногих молюсков представлен хрящом.
У позвоночных животных внутренний скелет всегда хорошо развит.
У бесчерепных он перепончатый, у низших рыб – хрящевой, у высших рыб и наземных позвоночных он построен преимущественно из костной ткани.
Развитие скелета в онтогенезе у человека.

Согласно основному биогенетическому закону Геккеля-Мюллера онтогенез есть краткое повторение филогенеза. Онтогенез твердого скелета у человека не является исключением: в развитии костей у человека выделяются три последовательных стадии (рис. 2):
1. Соединительнотканная.
2. Хрящевая.
3. Костная.
Большинство костей в своем развитии последовательно проходят все три стадии – это вторичные кости. Ряд костей при развитии пропускают хрящевую стадию – это первичные кости. К первичным по развитию костям относятся: кости свода черепа, кости лицевого черепа, часть ключицы (акромиальный конец).
Первичные и вторичные кости.

По развитию кости человека делятся на две группы (рис. 3):
- Первичные – проходят в своем развитии две стадии: соединительнотканная и костная.
- Вторичные кости – проходят в своем развитии три последовательных стадии: соединительнотканную, хрящевую и костную.
Характеристика остеобластов и остеокластов развиваюшейся кости.

Для развития костной ткани в костях необходимо наличие популяций двух видов клеток (рис. 4):
Остеобласты представляют собой кубовидной формы клетки (20-30 мкм в диаметре) с одним крупным ядром, располагающиеся близко друг к другу на костном матриксе (межклеточном веществе). Фибробласты продуцируют все компоненты костного матрикса. Они имеют два разных эмбриональных источника:
- нервные гребешковые клетки (выделяются из краев нервного желобка эмбриона при замыкании его в нервную трубку). Они дают начало волокнистой костной ткани костей черепа.
- мезенхимальные клетки закладки кости. Они дают начало пластинчатой костной ткани.
Остеокласты - многоядерные (от 2 до 100 ядер в клетке), большие (от 20 до 100 мкм) клетки гемопоэтической природы. Заносятся в соединительнотканные и хрящевые закладки костей по кровеносным сосудам. Функция остеокластов – резорбция кости.
Для формирования кости как органа необходимо совместная работа двух видов клеток: остеобластов и остеокластов.
Cпособы развития костей (окостенения).

В зависимости от того где начинается формирование костной ткани в костях (включая их закладки) выделяют четыре способа окостенения (рис. 5):
- Эндесмальное окостенение.
- Перихондральной окостенение.
- Энхондральное окостенение.
- Периостальной окостенение.
При эндесмальном окостенении (рис. 5) первичная точка окостенения появляется в центре соединительнотканной закладки кости. Затем новообразующаяся костная ткань распространяется от цента органа к периферии. Таким способом окостеневают первичные кости. На месте первичной точки окостенения обычно наблюдается утолщение (например, теменной бугор, наружный затылочный выступ и т.п.).
Периходральное окостенение характерно для вторичных костей. Остеобласты выстраиваются на поверхности хрящевой закладки кости и начинают синтезировать костный матрикс. Это приводит с сдавливанию и нарушению трофика подлежащей хрящевой ткани, изменения которой активирует остеокласты. В результате этого на поверхности хрящевой закладки кости появляется и постепенно нарастает костная ткань (рис. 5). За счет перихондрального окостенения формируется компактное костное вещество. У длинных трубчатых костей так во внутриутробном периоде образуется диафиз.
При энхондральном окостенении точка (первичный очаг) окостенения появляется в центре хрящевой закладки кости. Затем костная ткань разрастается из центра к периферии (рис. 6). В результате этого формируется губчатое костное вещество. Этим способом развиваются вторичные кости: эпифизы и апофизы трубчатых костей, губчатые, плоские (кроме свода черепа) кости.
Периостальное окостенение происходит за счет надкостницы (periosteum, лат – надкостница). У детей за счет надкостницы кости растут в толщину (напоминаем, что рост кости в длину идет за счет метафизарного хряща)(рис. 6). У взрослых периостальное окостенение обеспечивает физиологическую регенерацию кости.
Развитие костей туловища (общие свойства). Развитие и аномалии развития позвонков.

Рис. 8. Развитие и аномалии развития позвонков.

Рис. 9. Расщелина дуг позвонков на протяжении всех грудных позвонков.
Кости туловища по развитию относятся к вторичным костям. Они окостеневают энхондрально (рис. 7).
Развитие позвонков:
У зародыша закладывается 38 позвонков: 7 шейных, 13 грудных, 5 поясничных, 12-13 крестцовых и копчиковых (рис. 8).
13-й грудной превращается в 1-й поясничный, последний поясничный – в 1-й крестцовый, Идет редукция большинства копчиковых позвонков.
Каждый позвонок имеет первоначально три ядра окостенения: в теле и по одному в каждой половинке дуги. Они срастаются лишь к третьему году жизни.
Вторичные центры появляются по верхнему и нижнему краям тела позвонка у девочек в 6-8 лет, у мальчиков – в 7-9 лет. Они прирастают к телу позвонка в 20-25 лет.
Самостоятельные ядра окостенения образуются в отростках позвонков.
Аномалии развития позвонков (рис. 8, 9):
- Врожденные расщелины позвонков:
- Spina bifida - расщелина только дуг.
- Рахишизис – полная расщелина (тело и дуга).
- Клиновидные позвонки и полупозвонки.
- Платиспондилия – расширение тела позвонка в поперечнике.
- Брахиспондилия – уменьшение тела позвонка по высоте, уплощение и укорочение.
- Аномалии суставных отростков: аномалии положения, аномалии величины, аномалии сочленения, отсутствие суставных отростков.
- Спондилолиз – дефект в межсуставной части дуги позвонка.
- Врожденные синостозы: полный и частичный.
- Os odontoideum – неслияние зуба с телом осевого позвонка.
- Ассимиляция (окципитализация) атланта – слияние атланта с затылочной костью.
- Сакрализация – полное или частичное слияние последнего поясничного позвонка с крестцом.
- Люмбализация – наличие шестого поясничного позвонка (за счет мобилизации первого крестцового).
Развитие и аномалии развития ребер и грудины.
Рис. 10. Развитие и аномалии развития ребер.
Рис. 11. Развитие и аномалии развития грудины.
Развитие ребер (рис. 10):
Закладывается 13 пар ребер. Затем 13-е ребро редуцируется и срастается с поперечным отростком 1-го поясничного позвонка.
Основных точек окостенения в ребре две: точка окостенения на месте будущего угла ребра (окостеневает тело ребра) и в головке ребра (на 15-20 году жизни). У 10 верхних ребер появляется точка окостенения в бугорке ребра.
Передние концы 9 пар верхних ребер образуют грудные полоски – источник развития грудины.
Развитие грудины (рис. 11):
Источником развития грудины являются грудные полоски – расширенные концы хрящевых концов девяти пар верхних ребер. В грудине бывает до 13 точек окостенения.
Аномалии развития ребер (рис. 10):
- Отсутствие ребра
- Отсутствие части ребра
- Дефект ребра
- Раздвоение ребра (вилка Лушки)
- Шейное ребро
- XIII ребро
Аномалии развития грудины (рис. 11):
- Аплазия рукоятки грудины
- Отсутствие отдельных сегментов тела грудины - Расщепление грудину
- Отсутствие тела грудины
- Воронкообразная деформация
- Куриная грудь
У эмбриона костная ткань развивается из мезенхимы двумя способами.
1. Непосредственно из мезенхимы (прямой остеогенез).
2. На месте ранее заложенного хряща (непрямой остеогенез).
Прямой остеогенез – характерен для развития грубоволокнистой костной ткани. Наблюдается очень рано, уже в первый месяц эмбриогенеза. Включает следующие основные стадии:
Первая стадия – образование скелетогенного островка. Происходит путем скопления активно размножаю-щихся клеток мезенхимы в участке развития будущейкости.
Вторая стадия (остеоидная) – образование остеоида и оссеомукоида (органического компонента аморфного вещества костной ткани) характеризуется диффе-ренцировкой клеток островка. Они прекращают де-литься и дифференцируются в остеобласты, вырабаты-вающие органический матрикс (остеоид
Третья стадия – кальцификация (импрегнация солями) межклеточного вещества. Обызвествление остеоида обеспечивается остеобластами путем отложения кристаллов гидроксиапатита вдоль фибрилл коллагена. Замуровываясь в обызвествленном межклеточном веществе остеобласты превращаются в остеоциты. Об-разуется ретикулофиброзная костная ткань.
Четвертая стадия – развитие пластинчатой костной ткани. Ретикулофиброзная костная ткань заменяется вокруг врастающих в кость сосудов пластинчатой костной тканью.
Непрямой остеогенез – характерен для развития подавляющего большинства костей скелета человека (длинных и коротких трубчатых, костей таза, основания черепа, позвонков).
Начинается на 2 месяце эмбрионального развития и вклю-
чает следующие стадии:
1. Закладка гиалиновой хрящевой модели будущей кости из мезенхимы. Происходит из мезенхимы в соответствии с закономерностями гистогенеза хряща. Сформированная модель по форме сходна с будущей костью, но не имеет диафизарной полости.
2. Окостенения в области диафиза трубчатой кости.
Происходит несколькими путями:
Перихондральное окостенение (в надхрящнице идет образование костной манжетки). Оно начинается в середине диафиза хрящевой модели с дифференцировки в надхрящнице остеобластов. Клетки приступают к продукции костного межклеточного вещества. Образо-вавшаяся манжетка нарушает питание хряща.
Образуется первичный центр окостенения, представ- ленный вначале ретикуло–фиброзной костной тканью. В дальнейшем она подвергается перестройке: грубово- локнистая заменяется пластинчатой костной тканью.
Эндохондральное окостенения в диафизарной части хрящевого зачатка происходят дистрофические изме-нения клеток хряща. В результате проникновения внутрь хрящевой модели будущей кости остеогенных клеток происходит окостенение. Клетки дифференци- руются в остеобласты, которые образуют кость внутриразрушающегося хряща. Разрушение эндохондральнойкости в центральной части диафиза приводит к образо-ванию костномозговой полости.
3. Окостенение в области эпифизов трубчатой кости.
Образование эндохондральной кости в эпифизах отмечается вскоре после рождения, когда в верхних, а затем в нижних эпифизах возникают вторичные точки окостенения.
Вторичные центры окостенения (ретикуло-фиброзная костная ткань – пластинчатая костная ткань) образуются в результате процесса, сходного с ранее происходившем в диафизе.
В дегенеративно измененный и обызвествленный эпифизарный хрящ врастают кровеносные сосуды, в окружении которых на-ходятся остеогенные клетки. В итоге в эпифизах формируется ретикулофиброзная ткань, в дальнейшем замещаемая пластинками губчатой кости.
4. Метафизарная (эпифизарная) хрящевая пластинка – сохранившийся хрящ в промежуточной области между диафизом и эпифизом растущей трубчатой кости. Она формируется в результате разрастания навстречу друг
другу эндохондральной кости из эпифиза и диафиза.
Это пластинка роста, образованная гиалиновой хрящевой тканью, обеспечивающая рост кости в длину.
Ее строение характеризуется зональностью. Клетки располагаются в виде четырех зон.
Статья приурочена к 5-летию Центра врожденной патологии GMS Clinic
Автор статьи — Федор Катасонов, педиатр и куратор направления несовершенного остеогенеза в Центре врожденной патологии GMS Clinic.

О чем речь? Кратко о болезни
Несовершенный остеогенез (НО) — это группа генетически обусловленных заболеваний, характеризующаяся повышенной ломкостью костей вследствие нарушения выработки коллагена.
- Группа — значит, что это не одно заболевание, а несколько, объединенных общими чертами, но имеющих и различия. В настоящий момент известно не меньше 15 генов, поломки в которых приводят к разным типам болезни.
- Генетически обусловленных — значит, что в основе болезни лежит поломка в генах, которая происходит спонтанно или передаётся от одного или обоих родителей. Это означает, что никакие другие факторы — например, вредные привычки и болезни во время беременности — на развитие НО не влияют, и никакой вины родителей за это заболевание нет. Мутация происходит сама собой, это лотерея. Кроме того, это означает, что человек рождается с НО и исцелиться от него не может — пока наука не придумает способ безопасного редактирования генома живого человека. Однако это не значит, что лечения нет и больные НО не могут вести нормальный образ жизни.
- Повышенная ломкость костей — значит, что, в зависимости от типа болезни, у людей с НО происходит в среднем от 10 до 100 переломов за всю жизнь.
- Нарушение выработки коллагена — значит, что болезнь развивается из-за недостаточности и нарушения структуры белка, из которого строятся кости. Никакого отношения к обмену кальция в организме НО не имеет, и лечить его кальцием бессмысленно. Так же бессмысленно лечить его препаратами коллагена, потому что коллаген, как и любой другой белок, переваривается в желудке и до костей в неизменном виде не доходит.
Несовершенный остеогенез — одна из самых частых редких болезней. Встречается у одного из 12-15 тысяч новорожденных. Множество больных страдает легкой формой патологии, нередко они даже не знают о своем диагнозе. В зависимости от типа НО, правильности и своевременности лечения образ жизни может различаться от совершенно нормального до глубокой инвалидности.
Помимо ломкости костей при НО часто встречаются в разных сочетаниях и другие признаки: низкорослость, деформации костей, снижение слуха, поражения внутренних органов из-за деформаций скелета или особенностей соединительной ткани (могут страдать легкие, сердечно-сосудистая система, глаза, зубы и пр.). Продолжительность жизни и способность иметь детей болезнь не затрагивает.
Диагноз НО ставится клинически — на основании симптомов, определяемых при осмотре и расспросе. Подтвердить диагноз помогает генетическое исследование. Косвенно поставить диагноз помогают характерные признаки на рентгенограммах и отсутствие изменений в лабораторных анализах крови.
Люди с НО отличаются острым умом, талантами в разных видах искусства и сильным характером. Среди людей с тяжелой формой есть известные актеры, музыканты, писатели и философы, врачи и историки.
Почему мы рекомендуем лечить несовершенный остеогенез в Центре врожденной патологии GMS Clinic?
1. Уникальный опыт
Руководитель ЦВП генетик-эндокринолог Наталия Белова занимается лечением детей с НО больше 30 лет, ортопед-травматолог Владимир Котов — больше 25 лет, педиатр Федор Катасонов — больше 5 лет.
Наталия Белова была первым человеком, который начал заниматься этой патологией в СССР, она писала статьи о НО в энциклопедию, всесоюзные рекомендации по лечению НО, протокол лечения детей с НО для Минздрава, является главным внештатным сотрудником МЗ РФ по этому заболеванию. Наталия была инициатором создания пациентской организации больных НО. Через Наталию прошли тысячи детей с несовершенным остеогенезом. За пятилетнюю историю ЦВП у нас наблюдались больше 350 пациентов с НО, получали систематическое лечение около 200 детей из России, Казахстана, Украины, Беларуси, Молдовы, Киргизии и Таджикистана. Это делает ЦВП крупнейшим в Европе центром по лечению врожденной хрупкости костей.
2. Всеобъемлющее лечение
Несовершенный остеогенез — комплексная проблема, влияющая на многие стороны образа жизни.
Успех лечения возможен исключительно при мультидисциплинарном подходе, объединяющем усилия команды специалистов.
При выпадении хотя бы одного направления в лечении шансы на успех значительно снижаются.
- Педиатры Центра занимаются медикаментозным лечением — больные НО получают препараты из группы бисфосфонатов, которые укрепляют костную ткань. Кроме того, педиатры осуществляют координацию всех видов лечения и обеспечивают адекватное педиатрическое наблюдение, ведь от больных с НО очень часто открещиваются врачи поликлиник.
- Ортопеды-травматологи обеспечивают адекватное лечение переломов и своевременную хирургическую коррекцию. В Центре выполняются почти все виды операций, необходимые при НО, за исключением операций на позвоночнике.
- Реабилитологи занимаются важнейшим аспектом лечения — физической активизацией. Известно, что улучшение качества образа жизни и снижение количества переломов достигаются только при высоком уровне физической активности. Реабилитологи подбирают адекватные упражнения и обучают родителей занятиям на дому.
- Психолог занимается не менее важной работой: помогает с принятием диагноза, борьбой со страхами (страх переломов — иногда единственный фактор, препятствующий лечению), мотивацией на физическую активность и разрешением любых других психологических проблем: семейных, подростковых, кризисных периодов детства и пр.
- Специалисты по подбору технических средств помогают выбрать необходимую технику (костыли, ходунки, кресла), наиболее подходящую по уровню физической активности и размерам, а также получить максимальную компенсацию от государства для приобретения этих средств.
- Решать сопутствующие проблемы со здоровьем помогают высококлассные специалисты GMS Clinic (окулисты, ЛОРы, неврологи и пр.). Всевозможные исследования, даже не входящие в стандарт лечения НО, но необходимые пациентам, также проводятся в GMS Clinic или клиниках-партнерах.
Такой всеобъемлющий подход делает ЦВП уникальным.
Все врачи, работающие в рамках ЦВП, были в разное время отобраны Наталией Беловой исходя из профессионального уровня, заинтересованности, способности работать коллегиально, а также особой врачебной культуры, ставящей во главу угла помощь пациенту, а не формальное выполнение обязанностей. Такая содружественная работа врачей невозможна ни в государственных учреждениях ввиду ригидности системы и отсутствии общих интересов у разных участников процесса, ни в других частных клиниках ввиду узкой специфики заболевания и коммерческой невыгодности. Команде ЦВП, тогда еще маленькой, пять лет назад повезло найти частную клинику GMS, которая смогла найти ресурсы для развития коммерчески сомнительного, но социально важного направления. Руководство клиники создало все условия для развития, в результате чего команда ЦВП за пять лет выросла в три раза, а количество одномоментно проходящих лечение детей выросло минимум вдвое.
.jpg)
3. Правильное целеполагание
Целью нашего лечения является не снижение количества переломов или повышение показателей костной плотности (это происходит само собой в процессе), а общее улучшение качества жизни. Мы работаем для того, чтобы вырастить каждого хрупкого ребенка полноценным членом общества, минимально ограниченного своим заболеванием. Мы стремимся, чтобы наши пациенты получили хорошее образование, завели семью и в целом росли счастливыми людьми.
4. Современный подход
Центр врожденной патологии GMS Clinic является единственной организацией на территории бывшего СССР, где обеспечивается самый актуальный подход к лечению НО. Многие врачи и организации, пытающиеся лечить НО, до сих пор руководствуются рекомендациями Наталии Беловой, написанными больше 20 лет назад и безнадежно устаревшими.
5. Постоянное обучение
6. Небезразличие
Пациенты ЦВП остаются нашими пациентами всегда, даже когда уезжают к себе домой между госпитализациями или перерастают детский возраст. Мы знаем, как тяжело получить адекватную медпомощь по месту жительства, когда любую проблему списывают на редкий диагноз и не хотят ей заниматься, когда предлагают неадекватные методы лечения или охранительный образ жизни. Поэтому мы всегда на связи со своими пациентами. Мы также понимаем необходимость нормального обучения, способствуем поступлению наших пациентов в школы и детские сады и боремся с их дискриминацией, иногда даже с помощью журналистов и юристов. Мы не оставляем без внимания ни один аспект жизни, будь то сложные отношения в семье, трудности с получением образования или отсутствие доступной среды по месту жительства, и делаем все от нас зависящее, чтобы помочь.
.jpg)
7. Доступность
Лечение в Центре врожденной патологии для пациентов бесплатно .
Есть ли перспективы?
Мы, врачи Центра врожденной патологии GMS Clinic, очень хотели бы, чтобы несовершенный остеогенез лечили современно и эффективно по всей стране. При нынешней тенденции у нас скоро будет больше пациентов, чем мы можем качественно вести, и придется опять расширять штат. Мы бы хотели обучать специалистов из других городов и передавать им часть пациентов на лечение. Но, к сожалению, на сегодня наш Центр является в этом направлении безальтернативным. В нескольких других учреждениях, которые пытаются заниматься этим заболеванием, отмечается сильный дефицит то в одном, то в другом аспекте, и направлять туда пациентов пока что означает действовать им во вред. Мы постоянно принимаем пациентов, получавших помощь в госучреждениях, и приходится исправлять чужие ошибки и жалеть о потерянном времени и упущенных возможностях.
Если вам известны врачи, готовые перенимать наш опыт, учиться по зарубежной литературе, небезразличные к глобальному результату своего лечения, готовые внедрять новые методы терапии, хирургии, реабилитации, смело давайте им наши координаты. Мы хотим, чтобы таких центров, как наш, было больше. К нам летают пациенты с Дальнего Востока и Якутии. Было бы куда легче, если бы им не пришлось тратить деньги на перемещение через всю страну, а ездить, например, в Новосибирск или Екатеринбург. Но альтернатив нашему центру нет даже в Москве.
Если вам известны люди или организации, готовые оплачивать нашим пациентам дорогу, технические средства или проживание в Москве, пока они проходят курс реабилитации в нашем Центре (фонды оплачивают лечение, но не курсы реабилитации после переломов или операций), поделитесь с ними информацией о нас. Мы поможем им оказать помощь адресно, у нас есть списки детей, которым эта помощь нужна больше остальных.
Если вы знаете детей с хрупкими костями, чьи родители, возможно, даже не подозревают о том, что болезнь можно успешно лечить, расскажите им про нас. Мы с радостью позовем их на консилиум, и при необходимости возьмем в нашу программу лечения.
Несовершенный остеогенез – генетически обусловленная патология опорно-двигательного аппарата, характеризующаяся хрупкостью костной ткани и подверженностью ребенка частым переломам при минимальном воздействии или в отсутствие травмы. Кроме патологических переломов, при несовершенном остеогенезе у детей отмечаются деформации костей, аномалии зубов, атрофия мышц, гипермобильность суставов, прогрессирующая тугоухость. Диагноз несовершенного остеогенеза устанавливается с учетом анамнестических, клинических, рентгенологических данных, генетического тестирования. Лечение несовершенного остеогенеза включает профилактику переломов, бальнеотерапию, массаж, гимнастику, УФО, прием витамина D, препаратов кальция, фосфора, применение бисфосфонатов; при переломах – репозицию и гипсовую фиксацию отломков.
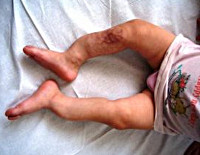
Общие сведения

Причины несовершенного остеогенеза
Развитие несовершенного остеогенеза связано с врожденным нарушением обмена белка соединительной ткани коллагена 1-го типа, обусловленным мутациями генов, кодирующих коллагеновые цепи. В зависимости от формы заболевание может наследоваться по аутосомно-доминантному или аутосомно-рецессивному типу (менее 5%). Примерно в половине случаев патология возникает вследствие спонтанных мутаций. При несовершенном остеогенезе нарушается структура коллагена, входящего в состав костей и других соединительных тканей, либо синтезируется его недостаточное количество.
Нарушение синтеза коллагена остеобластами приводит к тому, что, несмотря на нормальный эпифизарный рост кости, нарушается периостальное и эндостальное окостенение. Костная ткань имеет пористое строение, состоит из костных островков и многочисленных пазух, заполненных рыхлой соединительной тканью; кортикальный слой истончен. Это обусловливает снижение механических свойств и патологическую ломкость костей при несовершенном остеогенезе.
Классификация несовершенного остеогенеза
Согласно классификации Д.О. Сайлленса, 1979 г., выделяют 4 генетических типа несовершенного остеогенеза:
I тип – имеет аутосомно-доминантное наследование, легкое или среднетяжелое течение. Характерны переломы умеренной тяжести, остеопороз, голубые склеры, ранняя тугоухость; несовершенный дентиногенез (подтип IA), без него - подтип IB.
II тип - предполагает аутосомно-рецессивное наследование, тяжелую перинатально-летальную форму. Оссификация черепа отсутствует, ребра имеют четкообразную форму, длинные трубчатые кости деформированы, емкость грудной клетки уменьшена. Множественные переломы костей возникают внутриутробно.
III тип - имеет аутосомно-рецессивное наследование. Протекает с тяжелой прогрессирующей деформацией костей, несовершенным дентиногенезом, переломами, развивающимися в первый год жизни.
IV тип – наследуется аутосомно-доминантным путем. Характеризуется маленьким ростом, деформацией скелета, часто переломами костей, несовершенным дентиногенезом, нормальными склерами.
В течении несовершенного остеогенеза выделяют четыре стадии: латентную стадию, стадию патологических переломов, стадию глухоты и стадию остеопороза.
Как составная часть различных наследственных синдромов, несовершенный остеогенез может сочетаться с микроцефалией и катарактой; врожденными контрактурами суставов (синдром Брука) и др.
Симптомы несовершенного остеогенеза
Манифестация и тяжесть клинических проявлений несовершенного остеогенеза зависит от генетического типа заболевания.
При внутриутробной форме несовершенного остеогенеза в большинстве случаев дети появляются на свет мертворожденными. Более 80% живых новорожденных умирает на первом месяце жизни, из них более 60% - в первые дни. У детей с фетальной формой несовершенного остеогенеза отмечаются несовместимые с жизнью внутричерепные родовые травмы, синдром дыхательных расстройств, респираторные инфекции. Характерно наличие тонкой бледной кожи, истонченной подкожной клетчатки, общей гипотонии, переломов бедренной кости, костей голени, костей предплечья, плечевой кости, реже – переломов ключицы, грудины, тел позвонков, которые могут возникать внутриутробно или в процессе родовой деятельности. Все дети с внутриутробной формой несовершенного остеогенеза обычно умирают в течение первых 2-х лет жизни.
Поздняя форма несовершенного остеогенеза характеризуется типичной триадой симптомов: повышенной ломкостью костей, главным образом, нижних конечностей, синевой склер и прогрессирующей тугоухостью (глухотой). В раннем возрасте отмечается позднее закрытие родничков, отставание ребенка в физическом развитии, разболтанность суставов, атрофия мышц, подвывихи или вывихи. Переломы костей у ребенка с несовершенным остеогенезом могут возникать во время пеленания, купания, одевания ребенка, во время игр. Неправильное сращение патологических переломов часто приводит к деформации и укорочению костей конечностей. Переломы костей таза и позвоночника случаются реже. В старшем возрасте развиваются деформации грудной клетки и искривление позвоночника.
Сопутствующие проявления несовершенного остеогенеза могут включать пролапс митрального клапана, митральную недостаточность, чрезмерную потливость, камни в почках, пупочные и паховые грыжи, носовые кровотечения и др. Умственное и половое развитие детей при несовершенном остеогенезе не страдает.
Диагностика
Пренатальная диагностика позволяет выявить тяжелые формы несовершенного остеогенеза у плода с помощью акушерского УЗИ, начиная с 16 недели беременности. Иногда для подтверждения предположений проводится биопсия ворсин хориона и ДНК-диагностика.
В типичных случаях диагноз несовершенного остеогенеза ставится на основании клинико-анамнестических и рентгенологических данных. Обычно грубые морфологические и функциональные изменения выявляются на рентгенограммах трубчатых костей: выраженный остеопороз, истончение кортикального слоя, множественные патологические переломы с образованием костных мозолей и т. д.
Достоверность диагноза подтверждается гистоморфометрическим исследованием костной ткани, полученной во время пункции подвздошной кости, и структуры коллагена 1 типа в биоптате кожи. С целью выявления характерных для несовершенного остеогенеза мутаций выполняется молекулярно-генетический анализ.
В рамках дифференциальной диагностики несовершенного остеогенеза необходимо исключение рахита, хондродистрофии, синдрома Элерса-Данлоса.
Больные с несовершенным остеогенезом нуждаются в наблюдении детского травматолога-ортопеда, педиатра, стоматолога, детского отоларинголога, генетика.
Лечение несовершенного остеогенеза
Терапия несовершенного остеогенеза, главным образом, паллиативная, направленная на улучшение минерализации костной ткани; предотвращение переломов; физическую, психологическую и социальную реабилитацию.
Ребенку с несовершенным остеогенезом показан щадящий режим, курсы лечебной гимнастики, массажа, гидротерапии, физиотерапии (УФО, электрофорез солей кальция, индуктотермия, магнитотерапия). Из медикаментозных средств применяются поливитамины, витамин D, препараты кальция и фосфора. Для стимуляции синтеза коллагена назначается соматотропин, по завершении курса лечения которым показан прием стимуляторов минерализации костной ткани ( экстракта щитовидных желез скота, холекальциферола). Хорошие результаты при комплексной терапии несовершенного остеогенеза получены от применения бисфосфонатов, тормозящих разрушение костной ткани (памидроновой и золедроновой кислоты , ризедроната).
При переломах необходима тщательная репозиция костных отломков и гипсовая иммобилизация. При выраженных деформациях костей показано проведение хирургического лечения - корригирующей остеотомии с интрамедуллярным или накостным остеосинтезом.
Реабилитация детей, страдающих несовершенным остеогенезом, проводится группой специалистов: педиатром, детским ортопедом, физиотерапевтом, специалистом ЛФК, детским психологом и др. Детям может потребоваться ношение специальной ортопедической обуви, ортезов, стелек, корсетов.
Прогноз и профилактика
Дети с врожденной формой несовершенного остеогенеза погибают в первые месяцы и годы жизни от последствий множественных переломов и септических осложнений (пневмонии, отита, сепсиса). Поздняя форма несовершенного остеогенеза протекает более благоприятно, хотя и ограничивает качество жизни.
Профилактика сводится в основном к правильному уходу за ребенком, проведению лечебно-реабилитационных курсов, предупреждению бытовых травм. Наличие в семье больных с несовершенным остеогенезом служит прямым показанием к медико-генетическому консультированию.
Читайте также:

