Синдром кошачьего глаза у человека доклад
Обновлено: 02.07.2024

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.

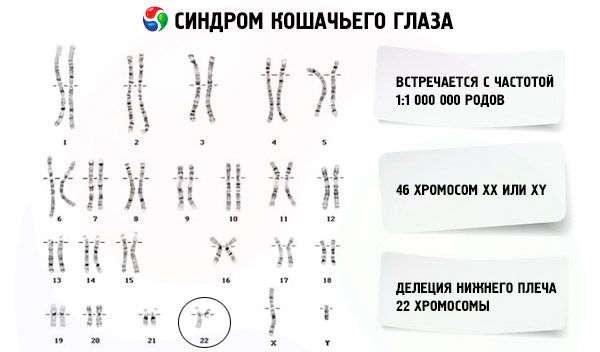
Хромосомные заболевания – это многочисленная группа генетических наследственных патологий, к которым относится и синдром кошачьего глаза (синонимы: CES, дублирование 22 хромосомы (22pt-22q11), частичная тетрасомия 22 хромосомы (22pter-22q11), частичная трисомия 22 хромосомы (22pter-22q11), синдром Шмида-Фраккаро). Данный синдром представляет собой относительно редкую хромосомную болезнь, для которой характерны два основных симптома: атрезия (отсутствие) ануса и аномалия развития радужной оболочки, внешне напоминающая кошачий глаз.

[1], [2], [3], [4], [5], [6], [7]
Код по МКБ-10
Эпидемиология
Распространенность данной патологии – 1 случай на 1 000 000 новорожденных детей.

[8], [9], [10], [11]
Причины синдрома кошачьего глаза
Основополагающая роль в развитии заболевания отводится наследственному фактору: при наличии в семье больного человека с синдромом кошачьего глаза велика вероятность рождения ребенка с подобной патологией.

[12], [13]
Патогенез
Патогенез и тип наследования заболевания до сих пор неизвестен, так как патология носит спорадический характер. В отдельных случаях специалисты выявили перераспределения микроструктуры 22 хромосомы (неполная трисомия, как следствие интерстициальной дупликации 22q11.2), а также небольшую дополнительную акроцентрическую хромосому, которая появляется внезапно вследствие сбоя на этапе деления клеток при гаметогенезе у матери или отца.
Теоретически предполагают, что патологию можно считать наследственной. Исходя из этой теории, у матери или отца имеются генетически различающиеся клетки, то есть не все клетки содержат одинаковые хромосомы. Так как акроцентрическая хромосома находится не во всех клетках, то синдром кошачьего глаза в данном поколении может не проявляться, либо обнаруживаться в легкой форме.

[14], [15], [16], [17], [18]
Симптомы синдрома кошачьего глаза
Синдром кошачьего глаза в медицинских кругах иногда называют частичной тетрасомией 22 хромосомы, или синдромом Шмида-Фраккаро. Первые признаки заметны уже при рождении ребенка и характеризуются следующими симптомами:
- отсутствие ануса, неопущение яичек (крипторхизм), недоразвитие или отсутствие матки, пупочная или паховые грыжи, болезнь Гиршпрунга, мегаколон;
- отсутствие участка радужки глаза с одной или с двух сторон;
- опущение наружных углов глазных щелей, раскосость глаз, эпикант, глазной гипертелоризм, косоглазие, односторонняя микрофтальмия, отсутствие радужной оболочки (аниридия), колобома, катаракта;
- выступы или впадины у передней поверхности ушных раковин, отсутствие (атрезия) наружного слухового канала, кондуктивная тугоухость;
- пороки клапанного аппарата сердца (тетрада Фалло, дефект межжелудочковой перегородки, стеноз легочной артерии, гипертрофия правого желудочка);
- дефекты развития мочевыводящей системы, почечная недостаточность, односторонняя или двусторонняя почечная гипоплазия и / или агенезия, гидронефроз, кистозная дисплазия;
- небольшой рост;
- искривления позвоночника, недоразвитие костной системы, сколиоз, аномальное слияние некоторых костей в позвоночнике (позвоночные слияния), радиальная аплазия, синостоз определенных ребер, вывих бедра, отсутствие некоторых пальцев;
- умственная недоразвитость (не всегда, но в подавляющем большинстве случаев);
- недоразвитие нижней челюсти, заячья губа;
- склонность к грыжеобразованию;
- расхождение нёба;
- другие недостатки развития, такие как сосудистые аномалии, полупозвонки и пр.
Синдром кошачьего глаза при смерти
После того, как человек умирает, работа центральной нервной системы останавливается, мышцы расслабляются, а вследствие прекращения кровотока понижается кровяное давление. Как результат – внутриглазное давление резко падает.
Симптом кошачьего зрачка можно проследить уже спустя 10 минут после момента биологической смерти организма.

[19], [20], [21]
Ретинобластома – эмбриональная детская опухоль сетчатки глаза. Среди всех детских злокачественных новообразований, поражающих глазное яблоко, ретинобластома имеет наибольшее распространение.
На протяжении последнего десятилетия частота выявления данной патологии увеличивается. В настоящее время встречаемость ретинобластомы составляет 1 случай на 10-20 тысяч живых новорожденных.
Шестьдесят процентов выявленных опухолей являются ненаследственными (спорадическими); остальные 40% составляют наследственно-обусловленные формы.
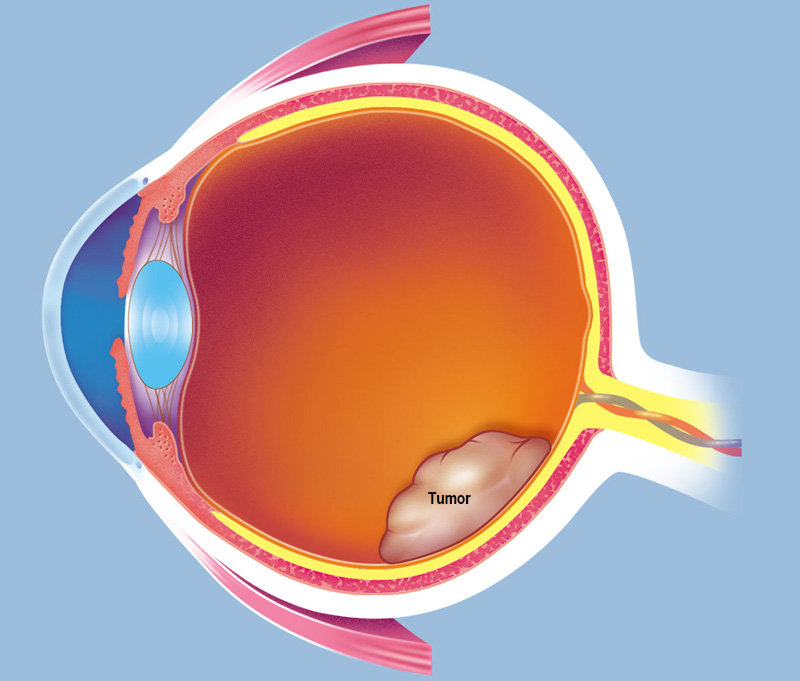
Около 90% случаев ретинобластомы диагностируются до 3 лет. Пик заболевания – 2 года. Заболевание одинаково часто выявляется среди мальчиков и девочек.
Причины. Роль наследственности в заболеваемости ретинобластомой.
- располагается в срединном отделе длинного плеча хромосомы 13q14.1;
- состоит из 27 экзонов;
- занимает 180000 пар нуклеотидов геномной ДНК;
- в норме экспрессируется в клетках всего организма.
Большая часть наследственных и спорадических фактов заболевания обуславливаются делецией в срединном участке длинного плеча хромосомы 13.
В 1971 году Knudson выдвинул гипотезу, согласно которой есть единый механизм формирования ретинобластомы – как наследственной, так и нет, – связанный с инактивацией или утратой двух аллелей гена Rb.
Когда происходит герминальная мутация, все ретинобласты гетерозиготного носителя уже обладают инактивированным аллелем Rb. Чтобы сформировалась ретинобластома, будет достаточно лишь одной телесной мутации, которая затронет оставшуюся копию гена. Переход Rb из гетерозиготного состояния в гомозиготное и является причиной инактивации двух аллелей Rb. Этим и инициируется злокачественное перерождение клетки.
Ненаследственная форма чаще всего проявляется односторонним новообразованием. Ее обнаруживают в 60% случаев. Возникает такая патология в первые 3 года жизни. Данная форма объясняется мутацией в двух аллелях RB1 гена, однако лишь в клетках сетчатки.
Двустороннее поражение может объясняться тем, что в половых клетках родителей присутствует непроявившаяся мутация. Ее они передали ребенку, и возникла болезнь. Также объяснить возникновение такой ретинобластомы можно мутацией de novo, происходящей на ранних стадиях развития эмбриона.
То есть, билатеральные формы патологии при спорадическом типе следует относить к врожденным формам.
Особенности клиники наследственных форм – это:
- ранний возраст заболевающих;
- многофокусность;
- двухстороннее расположение;
- мультицентрический рост новообразования с преобладанием смешанных и экзофитных форм;
- наличие у кого-то в семье такой же опухоли;
- молекулярные и хромосомные аномалии Rb гена.
Если в поколениях не было такого заболевания, характер опухоли односторонний и однофокусный, то можно предполагать, что мутация возникла в родословной впервые.
Симптомы ретинобластомы
По мере того, как новообразование растет и распространяется, формируются: вторичная (на фоне основного заболевания) глаукома, буфтальм (у маленьких детей – увеличение глазного яблока), воспалительные изменения (иридоциклит, увеит). Когда возникает отек орбитальной клетчатки, есть вероятность выпячивания глаза (экзофтальма).
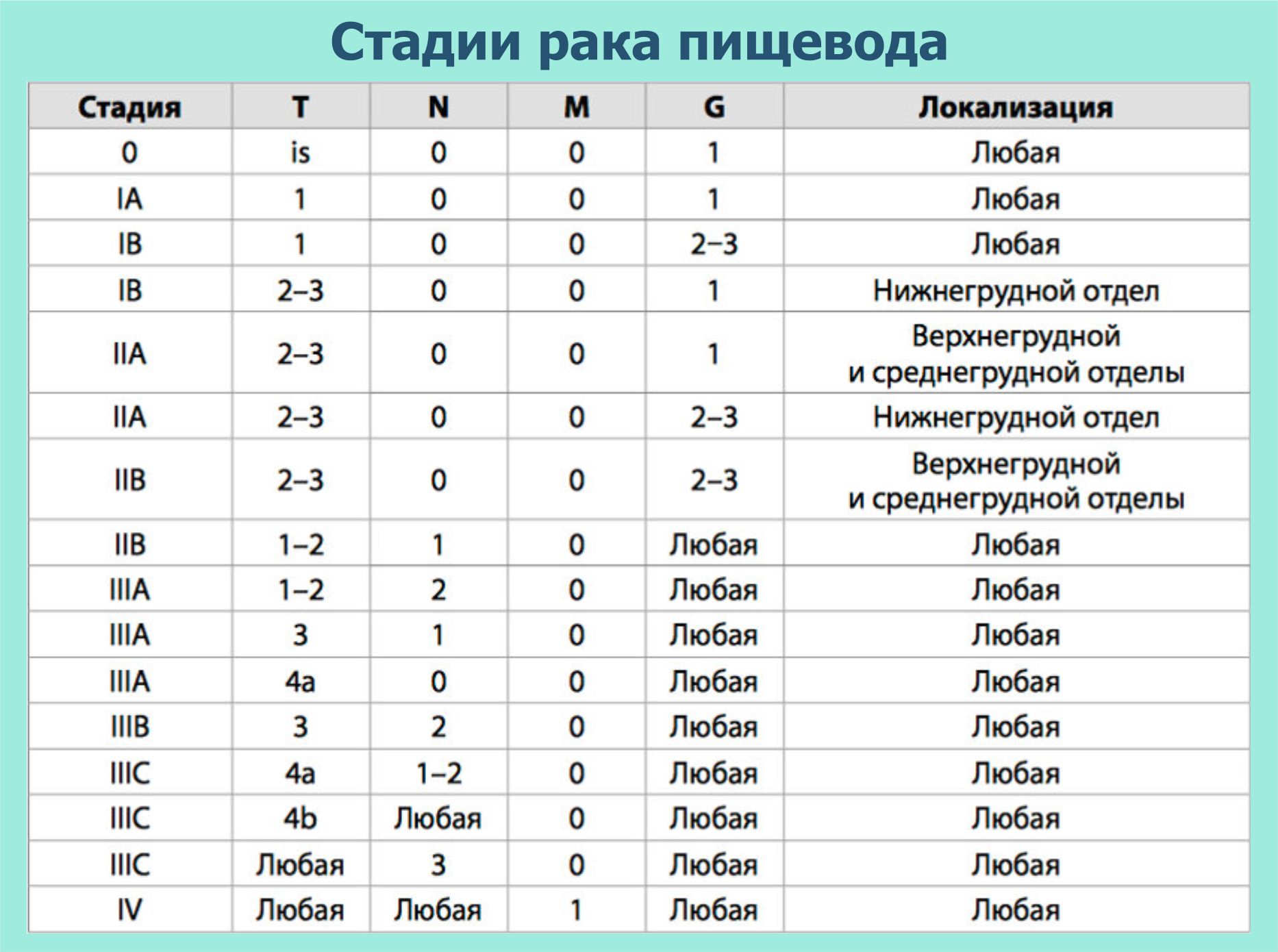
Классификация ретинобластомы
АВС (Амстердам)
В Амстердаме в 2001-м году предложили международную классификацию интраокулярной (внутриглазной) ретинобластомы. Главная цель этой классификации – определить четкие показания к тому, чтобы проводить органосохраняющую терапию. Если поражение двухстороннее, то классификация применяется отдельно к каждому глазу.
Клинические группы, в соответствии с классификацией:
- А – интраретинальные новообразования до 3 мм в размере, располагающиеся в 1,5 мм от диска зрительного нерва и более 3 мм от центральной ямки.
- В – остальные опухоли, располагающиеся отдельно, ограниченные сетчаткой с вероятным наличие субретинальной жидкости в не более чем 3 мм от основы опухоли, не сопровождающееся субретинальным обсеменением (рис. 2).
- С – раздельные опухоли с местным обсеменением стекловидного тела над новообразованием и субретинальным обсеменением в не более чем 3 мм от образования с вероятностью наличия жидкости в субретинальном пространстве в 3-6 мм от основания опухоли.
- D – рассеянные опухоли с крупными опухолевыми массами, разнокалиберными отсевами в стекловидном теле и/или субретинальном пространстве в более чем 3 мм от новообразования с субретинальной жидкостью более 6 мм от образования, включая полную отслойку сетчатки (рис. 3 и 4).
- Е – определяется одним из перечисленных ниже факторов неблагоприятного прогноза:
- новообразование прилегает к хрусталику;
- неоваскулярная глаукома;
- высыхание, утрата функции глаза (фтизис);
- кровоизлияние, ввиду которого утрачена прозрачность стекловидного тела;
- опухоль, располагающаяся кпереди от передней поверхности стекловидного тела и также захватывающая цилиарное тело и переднюю часть глаза;
- некротизированная опухоль с асептическим целлюлитом орбиты;
- ретинобластома в диффузной инфильтративной форме.
![]()
Диагностика ретинобластомы
Применяются следующие клинические методы:
- сбор анамнеза;
- оценка жалоб ребенка;
- физикальный осмотр;
- инструментальные обследования.
Особое внимание врач обращает на наличие наследственного фактора.
Проводится окулистом с медикаментозным расширением зрачка. Врач осматривает глаз с боковым освещением, делает биомикроскопию, офтальмоскопию, тонометрию. Если обследуется совсем маленький ребенок, то применяется наркотический сон.
Является обязательным исследованием, в соответствии со стандартом обследования при таком заболевании. Одной из самых информативных методик признана УЗ-биолокация. Благодаря ей, выявляются плюс-ткани, и это позволяет отличить ретинобластому от отслойки сетчатки, эндофтальмита, фиброза стекловидного тела, ретролентальной фиброплазии.
Чтобы определить величину затухания УЗ в опухоли используют квантитативную эхографию. Для получения информации о динамике злокачественного процесса важное значение имеет УЗ-эхобиометрия. С ее помощью определяют степень проминенции (т. е. то, насколько оно выступающее) новообразования.
МРТ головного мозга и орбит
Магнитно-резонансная томография дает возможность в деталях увидеть распространение процесса за пределы глазного яблока и точно определить стадию болезни. Такое исследование нужно проводить всем пациентам, у которых ретинобластома диагностирована впервые. Контраст при МРТ повышает информативность.
![Визуализация ретинобластомы с помощью МРТ. Клиническая группа В]()
Рис. 2. Визуализация ретинобластомы с помощью МРТ. Клиническая группа В
![Визуализация ретинобластомы с помощью МРТ. Размеры образования соответствуют клинической группе D]()
Рис. 3. Визуализация ретинобластомы с помощью МРТ. Размеры образования соответствуют клинической группе D
![Визуализация ретинобластомы с помощью МРТ. Фронтальное изображение орбит. Клиническая группа D]()
Рис. 4. Визуализация ретинобластомы с помощью МРТ. Фронтальное изображение орбит. Клиническая группа D
Исследование спинномозговой жидкости, костного мозга
Проводится больным, у которых процесс достаточно сильно распространен, чтобы уточнить, есть ли дистантные (удаленные от очага) метастазы.
Цитология цереброспинальной жидкости при прорастании новообразований в субарахноидальное пространство позволяет обнаружить клетки опухоли.
Методы лечения
Сегодня самое пристальное внимание уделяется органосохраняющим методикам. Кроме местной и системной химиотерапии, лучевой терапии, если есть показания, применяются:- фотокоагуляция (удаление новообразования путем воздействия на него мощным световым потоком);
- криодеструкция (разрушение опухоли холодом);
- лазерная деструкция (удаление опухоли лазером).
Принципы органосохраняющей терапии при лечении ретинобластомы
- Больным из группы А проводят только местное лечение (лазерную коагуляцию, криодеструкцию, диатермокоагуляцию).
- Больным из группы В показано 6 курсов двухкомпонентной ПХТ (полихимиотерапии), а также дополнительно – одна из методик местного лечения (лазерная деструкция, криодеструкция, брахитерапия).
- Тем, кто относится к группам С и D, назначаются 6 курсов ПХТ, состоящей из трех компонентов. Лечение дополняют местной химиотерапией и, если существует необходимость, физическими способами деструкции опухоли.
Пациентам из группы Е показана энуклеация (то есть удаление глазного яблока, предполагающее также пересечение наружных глазных мышц и зрительного нерва). В течение 5-7 дней после хирургического вмешательства выполняют глазное протезирование. Подбор постоянного протеза осуществляется в течение 1,5 месяцев после операции.
Энуклеация глаза имеет четкие показания:
- пациент должен относиться к группе Е по амстердамской классификации АВС;
- двусторонняя форма заболевания, необратимая утрата функции одного глаза;
- отсутствие возможности после консервативного лечения оценить степень поражения глаза ввиду катаракты или кровоизлияния в стекловидное тело;
- если поражение обоих глаз зашло слишком далеко и нет шанса восстановить зрение, проводится двусторонняя энуклеация (удаляются оба глаза).
Хирургическое лечение сочетается с ПХТ, облучением, лазерной деструкцией и др.
ПХТ (консервативная терапия) после энуклеации
Показана в следующих случаях:
- прорастание опухоли в зрительный нерв и экстрабульбарное распространение;
- большие или множественные узлы новообразования, локализация опухоли в перипапиллярной зоне, интраокулярная диссеминация (распространение) процесса в радужку, стекловидное тело и др., вовлечение в злокачественный процесс хориоидеи и зрительного нерва.
Если имеет место ретроламинарное распространение образования, то ПХТ дополняется лучевым лечением.
Если опухоль прорастает до линии резекции зрительного нерва и/или имеет место экстрасклеральное распространение, то таких пациентов относят к группе высокого риска. Им показана дистанционная лучевая терапия в сочетании с ПХТ, а затем – высокодозная ПХТ с последующей аутотрансплантацией (пересадкой собственных) периферических стволовых клеток крови.Предлагаем ознакомиться с несколькими наиболее часто применяемыми схемами ПХТ, которые показаны при данном заболевании:
Локальная (местная) химиотерапия
- дозировка 5 мг/м2 показана, когда одновременно лечатся оба глаза;
- если поражен только один, то нужно вводить 7,5 мг/м2.
Физические методы лечения
К ним относятся:
- лазерная деструкция;
- фотокоагуляция;
- криодеструкция;
- транссклеральная диатермокоагуляция.
Рассмотрим данные методики подробно.
Выполняется на аргоне, может применяться для терапии заболевания в 1-й стадии и при небольших опухолевых узлах. При двусторонних ретинобластомах для терапии оставшегося глаза данную методику применяют в комплексе с другими. Наиболее часто ее сочетают с облучением, химиотерапией. Обычно – на последних этапах лечения.
Преимущество такой технологии – выраженная реакция тканей, находящихся вблизи очага поражения. Это позволяет проводить лазерную деструкцию, когда опухоли располагаются рядом со зрительным нервом.
Сочетается с другими методиками (ПХТ, лучевым лечением и др.) на последних этапах терапии. Рекомендуется применять данный метод при 1-й стадии болезни и небольших опухолях: выстояние узла – до 8 мм, поражение глазного дна – до 25% площади.
Методика противопоказана, когда:
- новообразование расположено близко к диску зрительного нерва и макулярной зоне;
- опухоль большая.
Показано применение этой методики в сочетании с фотокоагуляцией. Охлаждающими веществами выступают углекислый газ и жидкий азот.
Преимущество перед диатермокоагуляцией – меньшее повреждение склеры.
Может проводиться в качестве профилактического воздействия после операции. Делается каждый день со 2-3-го послеоперационных дней. Разовая экспозиционная доза – 1,8 Гр, суммарная очаговая – 35-50 Гр. Курс терапии составляет 1-2 серии облучения с интервалом 1,5-2 месяца.
![]()
Наблюдение, объем и сроки обследования
При обнаружении болезни на ранних стадиях выживаемость достигает 100%.
После окончания лечения за детьми с этим заболеванием обеспечивается диспансерное наблюдение у окулиста в поликлинике и в онкодиспансере по месту жительства. Специалист (врач-окулист) должен осматривать ребенка 1 раз в 2 месяца в 1-й год после окончания терапии, а затем:
- во 2-й год – 1 раз в 3 месяца;
- в следующие 2 года – 1 раз в 6 месяцев;
- далее – 1 раз в год.
С такой же периодичностью должны проводиться и осмотры онкологом.
Офтальмологическое исследование проводится с медикаментозным расширением зрачка. Детей младшего возраста обследуют в состоянии наркотического сна.
Если в семье были случаи ретинобластомы, то впервые офтальмолог должен осмотреть ребенка еще в роддоме.
Больные постоянно состоят на учете.
Также под диспансерным наблюдением должны находиться маленькие дети, появившиеся на свет в семьях, в которых есть больные ретинобластомой.
![Ретинобластома: клиника, диагностика и лечение]()
![]()
Авторская публикация:
Иванова Светлана Вячеславовна
Врач-детский онколог, научный сотрудник, кандидат наук
НМИЦ онкологии им Н.Н. Петрова![]()
Под научной редакцией:
Кулева Светлана Александровна
Заведующий отделением, врач- детский онколог, ведущий научный сотрудник, профессор
НМИЦ онкологии им. Н.Н. Петрова![]()
Причиной этому служит множество факторов. Например, стремительное развитие компьютерных технологий и ухудшение экологической обстановки с каждым годом. Далее рассмотрим наиболее часто встречающиеся заболевания, а также выделим характерные для них симптомы.
Патология зрительного нерва
![Глазные заболевания - ишемическая нейропатия]()
Ишемическая нейропатияНеврит – инфекционное заболевание. Характерен воспалительный процесс в зрительном нерве. Признаки: потеря чувствительности в области вокруг глаза, боль, ослабление работы мышц, связанных со зрительным нервом.
Атрофия нерва – болезнь, для которой характерна дисфункция проведения возбуждения. Нарушается цветовосприятие, угол обзора. Зрение падает, и человек может полностью ослепнуть.
![Глазные заболевания - атрофия нерва]()
Атрофия нерваПатология глазной орбиты, век, слезных каналов
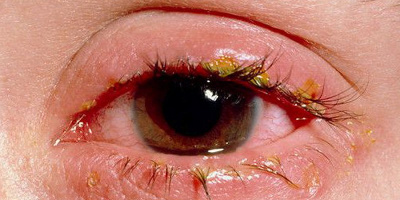
Блефарит – воспаление, возникающее по краям век. Симптомы: отек ткани, сопровождающийся жжением и покраснением. Больному кажется, что в глаз попала соринка. Присутствует зуд, характерные выделения. Яркий свет тяжёл для восприятия, слезоточивость, боль. Может появиться сухость глаз и шелушение краёв век. После сна на ресницах образуются гнойные струпья.
![Глазные заболевания - блефарит]()
БлефаритКриптофтальм – нераспространенная болезнь, при которой происходит сращивание краешков век. Это становится причиной сужения глазной щели или даже её исчезновения.
Лагофтальм – патология, характеризующаяся нарушением смыкания верхнего и нижнего века. В результате некоторые участки остаются открытыми постоянно, включая время сна.
Заворот века – место роста ресниц повернуто в сторону глазницы. Это создает сильный дискомфорт за счёт натирания и раздражения глазного яблока. На роговице могут образоваться небольшие язвы.
![Глазное заболевание - заворот века]()
Заворот векаКолобома века – нарушение в строении век. Обычно протекает наряду с другими морфологическими дефектами. Например, волчья пасть или заячья губа.
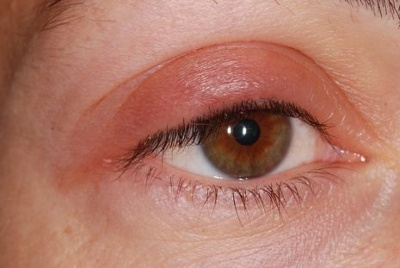
Отёк века – локализованное накопление избытка жидкости в тканях вокруг века. Симптомы: местное покраснение кожного покрова, дискомфорт. Болезненность глаз усиливается в момент прикосновения.
![Отек века]()
Отёк векаБлефароспазм – выглядит как судорожное сокращение лицевых мышц, как будто человек быстро жмурится. Не контролируется волей больного.
Птоз – опущение верхнего века вниз. Патология классифицируется на несколько подвидов. В отдельных случаях, веко опускается настолько, что целиком перекрывает глазное яблоко.
![Глазное заболевание - птоз]()
ПтозЯчмень – инфекционное заболевание воспалительного характера, которое протекает с выделениями гноя. Признаки: отёчность краёв век, краснота и шелушение. Нажатие сопровождается сильной болью. Частым является дискомфорт (ощущение инородного объекта в глазу), слезотечение. Острая форма характеризуется признаками интоксикации – упадок сил, повышенная температура, головная боль.
![Заболевание глаз - ячмень]()
ЯчменьТрихиаз – неправильный рост ресниц. Опасность состоит в том, что болезнетворные микроорганизмы могут легко попасть в глаза. Это провоцирует воспаление, конъюнктивит и другие проблемы.
Дакриоцистит – инфекция слезного канала, вызывает его воспаление. Есть несколько разновидностей патологии: острый, хронический, приобретенный, врождённый. Симптоматика: болезненные ощущения, слёзный мешок красный и отекший, нагноение каналов и постоянное слезоточивость.
![Заболевание глаз - дакриоцистит]()
ДакриоциститПатология слезопродуцирующей системы
Дакриоденит – поражение слёзных желез. Возникает из-за хронических патологий, либо в связи с попаданием в организм инфекции. Если произошло нарушение в работе кровеносной системы, то заболевание может принять хроническую форму. Симптомы: верхнее веко становится красным, отёчным. Яблоко глаза в некоторых случаях выпячивается. Если не лечить дакриоденит, воспаление распространяется, образуются гнойники, поднимается высокая температура, появляется общее недомогание.
![Заболевание глаз - дакриоаденит]()
ДакриоаденитРак слезной железы – развивается в результате аномальной жизнедеятельности клеток железы. Опухоли могут быть как доброкачественными, так и злокачественными. Ко второй группе можно отнести, например, саркому. Признаки: боль в глазах и голове. Связана с увеличением образования, которое давит на нервную ткань. В некоторых случаях давление настолько сильное, что вызывает делокализацию глазного яблока, затрудняет их движение. К дополнительным симптомам относят отёки, упадок зрения.
Патология соединительной оболочки глаза
Ксерофтальмия – глазная болезнь, в процессе которой слёзы вырабатываются меньше нормы. На это есть несколько причин: хронические воспалительные процессы, различные травмы, опухоль, длительный приём курса препаратов. В группу риска попадают люди пожилого возраста.
Конъюнктивит – воспаление, возникающее в слизистой конъюнктивы. Он бывает аллергическим, инфекционным и грибковым. Все эти разновидности являются заразными. Заражение происходит как через физический контакт, так и с помощью обиходных предметов.
Опухоли конъюнктивы – появляющиеся в угле на внутренней стороне слизистой (птеригиум) и образующиеся в области соединения с роговицей (пингвекул).
Патология хрусталика
![Катаракта]()
КатарактаАномалии хрусталика – развивающаяся с рождения катаракта, бифаф, сферофакия, вывих хрусталика, колобома.
Патология сетчатки
Ретинит (пигментная дистрофия сетчатки) – заболевание, проявляющееся возникновением воспаления на различных участках сетчатки глаза. В качестве причин выступают травмирование органов зрения, длительное воздействие солнечного света. Симптомы: сужается нормальное поле зрение, уменьшается обзор, изображение двоится, недостаточная видимость в сумерках, пред глазами появляются характерные цветные пятна.
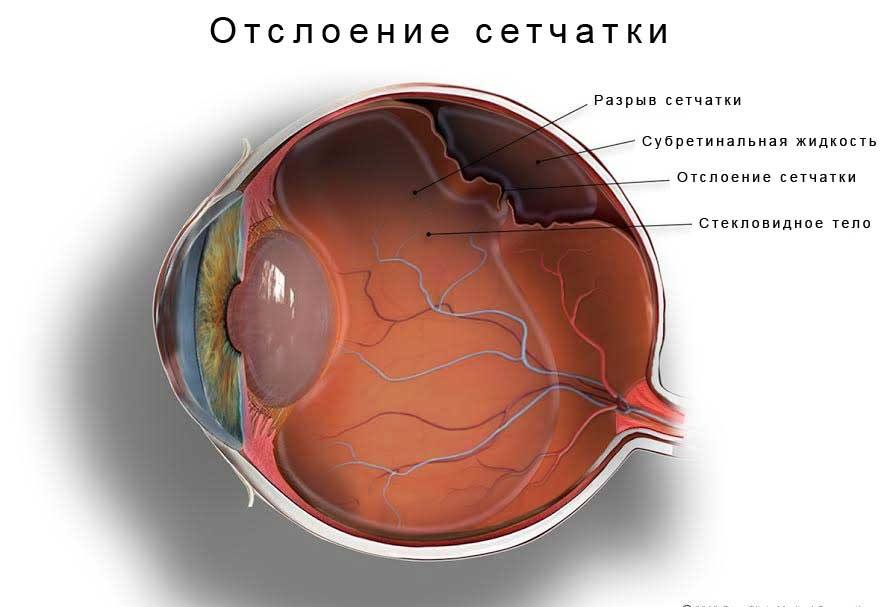
![Отслаивание сетчатки]()
Отслаивание сетчаткиАнгиопатия сетчатки – разрушение структуры сосудистой оболочки в глазах. К такому заболеванию приводит физическое травмирование, высокий показатель внутриглазного давления, нарушение в функционировании центральной нервной системы, болезни кровеносной системы (артериальная гипертония), отравление, патологические дефекты в морфологии кровеносных сосудов. Симптомы: заметный спад зрения, помутнение в глазах, инородные мелькания, искажение изображения. В самых тяжёлых случаях – потеря зрения.
Дистрофия сетчатки – крайне опасное заболевание, может иметь самые разнообразные причины возникновения. Происходит отмирание тканей сетчатой оболочки глаза или же её уменьшение. Это может произойти, если не будет вовремя оказана квалифицированная помощь специалистов.
Патология роговицы
Кератит – воспалительный процесс, поражающий роговицу глаза. Как результат, замутнение роговицы и возникновение инфильтратов. Причиной может быть инфекция: вирусная, бактериальная. Травмы тоже могут спровоцировать развитие заболевания. Симптомы: слезотечение, покраснение слизистой оболочки глаза, нетипичная чувствительность к яркому свету, роговица теряет свои нормальный свойства – блеск, гладкость. Если пренебрегать лечением, то инфекция распространяется на другие участки зрительной системы.
![Заболевание глаз - кератит]()
![воспаление глаза - кератит]()
Бельмо – образование на роговой оболочки глаза рубцовой ткани, её стойкое помутнение. Причиной выступают продолжительные воспалительные процессы в организме или травмы.
![Заболевание глаз - бельмо]()
БельмоРоговичный астигматизм (кератоконус) – дегенерация роговицы, возникающая вследствие повышения давления внутри глаза. Это ведёт к изменению формы роговой оболочки глаза. Симптоматика: световая кайма вокруг лампочек, моментальное снижения зрения в одном из глаз, миопия.
![Кератоконус - заболевание роговицы глаза]()
КератоконусИзменение рефракции глаза
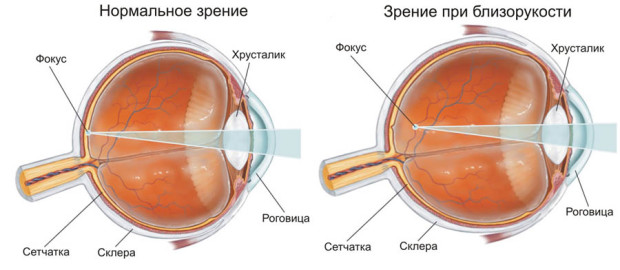
Близорукость (миопия) – нарушение рефракции глаза, при котором человек плохо видит дальние предметы. При близорукости изображение фиксируется перед сетчатой оболочкой. Признаки: собственно плохое различие отдаленных предметов, дискомфорт быстрая утомляемость глаз, давящие боль в области висков или лба.
![Близорукость]()
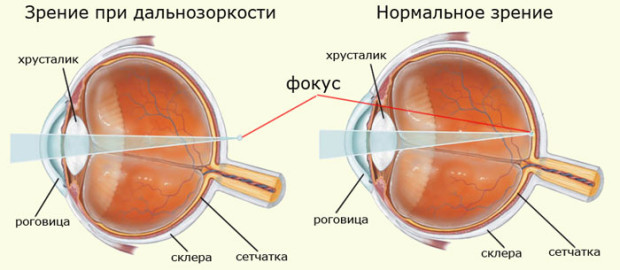
БлизорукостьДальнозоркость (гиперметропия) – рефракционное нарушение при котором изображение считывается позади сетчатки, является противоположностью миопии. При этом больной плохо видит как ближние, так и дальние предметы. Симптомы: очень часто определяется туманность перед глазами, иногда у больного проявляется косоглазие.
![Дальнозоркость]()
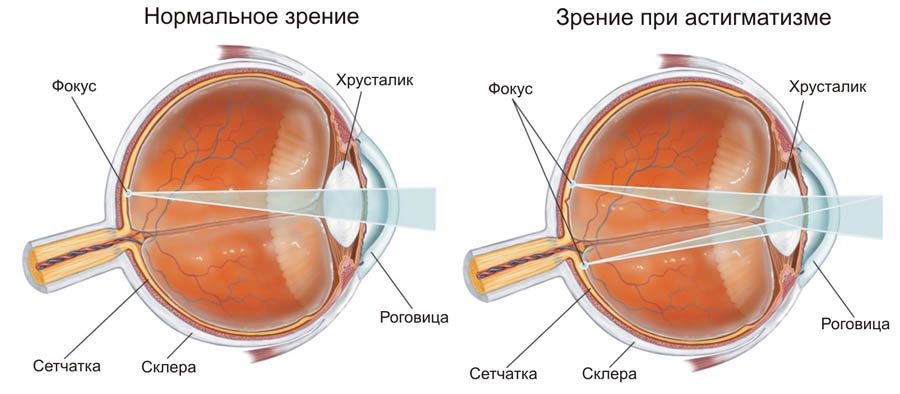
ДальнозоркостьАстигматизм – болезнь характеризуется невозможностью фокусировки световых лучей на сетчатке. Обычно появляется у людей с физиологическими нарушениями органов зрения: роговая оболочка, хрусталик. Симптомы: размытое и нечёткое изображение, человек быстро утомляется, часто жалуется на головную боль, чтобы что-то разглядеть приходится напрягать глазные мышцы.
![Астигматизм]()
АстигматизмДругие глазные болезни
Нистагм – не поддающиеся контролю колебательные движения глазных яблок.
Анизокория – разность размера зрачков. В основном, появляется при всевозможных травмах глаза. Влечёт за собой острую чувствительность к свету, снижение зрения. Иногда эта патология указывает на нарушение в функционировании одного из отделов мозга – мозжечка.
![Заболевание глаз - анизокория]()
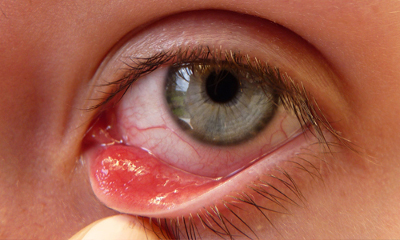
АнизокорияЭписклерит – воспаление, формирующееся в эписклеральной ткани. Сначала появляется покраснение около роговицы, затем этот участок опухает. Признаки: ощущение дискомфорта, глаза режет от яркого света. Бывают выделения из соединительной оболочки. В большинстве случаев эписклерит проходит сам по себе.
![Заболевание глаз - эписклерит]()
ЭписклеритАниридия – полное отсутствие радужки глаза.
![Заболевание глаз - аниридия]()
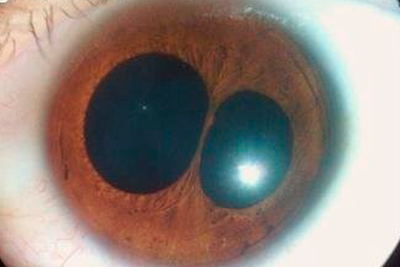
АниридияПоликория – дефект глаза, когда у человека есть несколько зрачков.
![Заболевание глаз - поликория]()
ПоликорияОфтальмоплегия – болезнь, когда нервы глаза, отвечающие за его движение, перестают правильно функционировать. Это становится причиной параличей и неспособностью вращения глазными яблоками. Симптомы: глаза обращены к носу, не изменяют это положение.
Экзофтальм – патологический выход глазного яблока за пределы глазной орбиты, возникает из-за отёка её ткани. Помимо основного симптомы выделяют покраснение век и боль во время прикосновения к воспаленному участку.
Диплопия – расстройство зрительной системы, состоящее в постоянном двоении видимых предметов.
Синдром кошачьего глаза — это хромосомное заболевание. Оно обусловлено генетически. Есть множество клинических проявлений этой патологии. Одна из них — возникновение вертикальной коломбы возле зрачка, которая придает ему вытянутую форму. Он становится похожим на кошачий. Узнаем, нужно ли лечить эту болезнь.
![синдром кошачьего глаза]()
Синдром кошачьих зрачков, который также называется синдромом Шмида-Фраккаро, представляет собой генетически детерминированную патологию, возникающую вследствие наличия в кариотипе человека дополнительной хромосомы. Заболевание очень редкое, поэтому изучено оно слабо, особенно его этиологические факторы и патогенез. Существует несколько форм его проявления. Оно названо синдромом кошачьего глаза из-за схожести одного из клинических проявлений болезни со зрачком животных семейства кошачьих. У пациента возле зрачковой зоны наблюдается коломба вертикального типа. Она визуально удлиняет зрачок, что немного напоминает глаз кошки. Есть у этого недуга и другие признаки.
Симптомы синдрома Шмида-Фраккаро
Некоторые из них заметны сразу после рождения ребенка. К ним следует отнести:
- отсутствие участка радужной оболочки;
- опущение внешнего уголка глаза;
- низкое расположение ушных раковин;
- большое расстояние между глазницами;
- недоразвитость нижней челюсти;
- заячья губа;
- помутнение хрусталика;
- косоглазие;
- атрезия ануса.
![врач-генетик]()
Также у ребенка выявляются патологии сердечно-сосудистой и мочевыделительной систем, искривление позвоночника, отставание в психическом развитии. Клинических проявлений очень много. При этом пренатальная диагностика дает возможность выявить патологию внутриутробно. Женщина принимает решение о рождении малыша с болезнью или о прерывании беременности.
Причины
Болезнь генетически обусловлена. Но есть ряд факторов — экзогенных и эндогенных, которые повышают риск ее возникновения. К внешним причинам следует отнести:
- облучение;
- плохую экологию;
- вредные привычки;
- прием сильных лекарственных препаратов.
В числе внутренних факторов: острые инфекции, хронические соматические патологии, отравление, постоянное переутомление, слабость иммунитета и пр.
Можно ли вылечить синдром Шмида-Фраккаро
Читайте также: