Почему в задней стенке трахеи отсутствуют хрящи кратко
Обновлено: 05.07.2024
Из злокачественных опухолей трахеи встречаются рак и саркома трахеи. В литературе опубликовано небольшое число наблюдений раковых опухолей трахеи (В К Трутнев).
Патогенез (что происходит?) во время Рака трахеи:
Злокачественные опухоли трахеи подразделяются на первичные и вторичные.
Первичные развиваются из стенки трахеи, вторичные представляют собой врастание в трахею злокачественных опухолей соседних органов: гортани, щитовидной железы, легкого и бронхов, пищевода, лимфатических узлов, средостения.
Первичные злокачественные опухоли трахеи составляют 0,1-0,2% всех злокачественных новообразований. Наиболее распространенными гистологическими формами являются аденокистозный рак (цилиндрома) и плоскоклеточный рак, составляющие 75-90% от всех злокачественных опухолей трахеи. При этом частота аденокистозного рака несколько выше, чем плоскоклеточного.
Первичные опухоли трахеи встречаются чаще у мужчин, чем у женщин, преимущественно в возрасте от 20 до 60 лет.
У детей свыше 90% опухолей трахеи являются доброкачественными, а у взрослых доброкачественные и злокачественные опухоли встречаются примерно с одинаковой частотой.
Цилиндромы развиваются из эпителия слизистых желез трахеи, характеризуются инфильтрирующим ростом, рецидивируют после удаления и метастазируют.
Однако эти опухоли развиваются медленно, и больные иногда живут с опухолью в течение 3-5 и более лет.
Плоскоклеточный рак исходит чаще из боковой и задней стенок трахеи и составляет половину всех опухолей данной локализации. У мужчин наблюдается почти вдвое чаще. Преобладают больные старше 40 лет. Темп роста опухоли, как правило, небольшой и заболевание может ничем не проявляться в течение 1-2 лет.
Саркома трахеи обычно локализуется в области бифуркации (раздвоения трахеи) и бывает веретеноклеточной и круглоклеточной. Изъязвление, распад и метастазирование наблюдаются только в поздних стадиях. В трахее саркоматозному превращению нередко подвергаются и доброкачественные опухоли.
Из эпителия слизистой оболочки и слизистых желез в стенке трахеи могут развиваться карциноиды и мукоэпидермоидные аденомы, которые встречаются чаще у молодых женщин.
К редким злокачественным опухолям трахеи относятся: ретикулосаркома, ретикулоэндотелиома, гемангиоперицитома, гемангиоэндотелиома, злокачественная нейрофиброма, изолированный лимфогранулематоз (болезнь Ходжкина), опухолевидная форма хронического лимфолейкоза или лейкемического ретикулеза.
Метастазирование злокачественных опухолей трахеи наблюдается нечасто, т.к. больные умирают от асфиксии (удушья) и других осложнений.
Типичным является поражение регионарных (близлежащих) лимфатических узлов.
Отдаленные метастазы могут быть выявлены в щитовидной железе, плевре, легких, печени, почках, надпочечниках, брюшине, поджелудочной железе, позвоночнике, ребрах, коже и даже в сердце.
Еще большей редкостью является метастазирование в трахею злокачественных опухолей других органов. Такие случаи описаны при раке почки, матки, яичников и толстой кишки.
Локализуется рак в верхнем или нижнем и, значительно реже, в среднем отделе трахеи. Располагаясь над бифуркацией, опухоль закрывает просвет обоих бронхов.
Раковая опухоль может исходить из любой стенки трахеи. Опухоль может быть плоской, с широким основанием, или значительно выступать в просвет трахеи и суживать его. Инфильтрат бывает бугристым, напоминающим кровоточащие грануляции. Наконец, новообразование в некоторых случаях носит характер кольцевидного инфильтрата. По гистологическому строению в большинстве случаев рак трахеи относится к плоскоклеточным ракам с ороговением или без него. Более редко встречаются аденокарциномы, развивающиеся из поверхностного цилиндрического эпителия или из слизистых желез.
Стенки трахеи при злокачественной опухоли становятся ригидными. Предоставленная самой себе опухоль прорастает в пищевод, щитовидную железу, дает метастазы в паратрахеальные и шейные лимфатические узлы, распространяется на мягкие ткани шеи.
Симптомы Рака трахеи:
Как и доброкачественные опухоли, рак трахеи до известных пор протекает бессимптомно. Обычно больного заставляет обратиться к ларингологу затруднение дыхания. С этого времени он и исчисляет продолжительность своего заболевания, приходя к врачу примерно через 5-6 месяцев после начала его.
Вначале одышка бывает заметна только при физических напряжениях, затем становится более выраженной; наконец, больной может находиться лишь в определенном вынужденном положении (сидячем). Дыхание делается шумным, причем стридором сопровождается вдох или выдох. До тех пор, пока стенка трахеи способна расширяться при вдохе, стридор носит экспираторный характер. Когда же она делается ригидной, затрудняется и вдох. Характер стридора зависит от локализации опухоли. Новообразования верхних отделов трахеи, как и опухоли гортани, иногда сопровождаются инспираторной одышкой; сужение же трахеи в пределах грудной клетки обусловливает преимущественно экспираторную одышку.
Раньше, чем затруднение дыхания, при раке трахеи появляется кашель. Он часто носит приступообразный, мучительный характер. В первое время кашель сухой, в дальнейшем он сопровождается отхаркиванием мокроты. Мокрота принимает гнойный характер, выделяется с трудом, иногда отделяется сразу в большом количестве. Временами кашель уменьшается или даже исчезает вовсе. Такой характер кашля дает повод для ошибочной диагностики бронхиальной астмы.
К важным признакам рака трахеи следует отнести наличие крови в мокроте. Кровохарканье появляется периодически и может быть кратковременным.
Расстройство голосообразования (осиплость, охриплость, афония) при раке трахеи - обычный симптом. Это объясняется вовлечением в процесс возвратных нервов. При ларингоскопии в этом случае отмечается трупное положение одной или обеих голосовых связок. Нарушение голоса может быть отнесено и за счет уменьшения воздушной струи (при сужении трахеи).
Прорастание стенки пищевода сопровождается болями и задержкой в нем пищи. Когда опухоль начинает распадаться, мокрота приобретает неприятный запах, появляется кровотечение. В мокроте в этот период обнаруживаются раковые клетки.
Из общих явлений в запущенных случаях отмечаются повышенная температура, ускоренная СОЭ, уменьшение числа эритроцитов, сдвиг лейкоцитарной формулы влево.
Диагностика Рака трахеи:
Перечисленные симптомы, сохраняющиеся длительное время, особенно у пожилого человека, дают основания заподозрить рак трахеи. Установить наличие опухоли можно лишь путем осмотра. При локализации опухоли в верхних отделах трахеи она может быть видна при зеркальной ларингоскопии, чаще же для диагностики приходится прибегать к прямой ларингоскопии и верхней трахеоскопии. Последнюю нужно производить с большой осторожностью, чтобы не вызвать сильного кровотечения. Такую же осторожность следует соблюдать и при трахеотомии. Трахеотомия делается обычно ниже места расположения опухоли. Для осмотра трахеи после разреза ее хорошо воспользоваться носовым зеркалом с длинными браншами.
В. К. Трутнев считает ценным диагностическим методом исследование рентгеновыми лучами, а применение контрастных веществ, по его мнению, позволяет почти безошибочно определить размеры и локализацию опухоли.
С целью подтверждения диагноза и установления характера опухоли берут пробный кусочек опухоли для микроскопического анализа (не забывая при этом об опасности аспирации крови и частиц инфильтрата). Опыт, однако, показывает, что гистологическое исследование не всегда дает возможность с достоверностью установить характер инфильтрата. Это может зависеть от того, что кусочек взят из поверхностных частей инфильтрата, а иногда и от различной трактовки одного и того же препарата разными гистологами. Поэтому решающее значение при диагностике рака трахеи следует придавать клинической картине. В некоторых случаях необходимо провести дифференциальную диагностику со специфическими гранулемами (сифилис, туберкулез, склерома). Нужно иметь в виду возможность наличия одновременно двух болезненных процессов (например, рака и сифилиса трахеи).
Лечение Рака трахеи:
Лечение рака трахеи комбинированное: оперативное удаление с последующей радий- и рентгенотерапией. Оперативное лечение сводится к иссечению опухоли в пределах здоровой ткани. При циркулярном поражении делается поперечная резекция части органа. Доступность для радикального оперативного вмешательства определяется уровнем локализации опухоли; оно тем труднее, чем ниже расположена опухоль. Самые нижние отделы недоступны для оперативного вмешательства. После частичного удаления стенки трахеи дефекты замещаются с помощью пластических операций. При циркулярных резекциях концы трахеи сближаются и сшиваются. При этом имеется всегда опасность расхождения швов, для предупреждения чего голова больного в первое время после операции фиксируется в наклонном положении.
В тех случаях, когда полностью удалить опухоль не удается, применяются паллиативные операции. К ним относится прежде всего трахеофиссура, при которой рассекаются несколько колец трахеи над опухолью и последняя удаляется щипцами, острой ложкой или электроножом.
Нередко при запущенном раке трахеи приходится ограничиваться трахеотомией. Т. И. Гордышевский замечает, что и эта операция при опухолях трахеи бывает связана с опасностями. Когда опухоль занимает большую часть просвета трахеи, больной дышит через узкую щель при определенном положении головы; изменение этого положения при трахеотомии, а также введение расширителя или трахеотомической трубки через опухолевые массы могут вызвать моментальную смерть. Поэтому трахеотомию рекомендуется производить в полусидячем положении и при высокой локализации опухоли вскрывать трахею ниже места сужения. Во всех остальных случаях операции (по Гордышевскому) начинают с крикотомии. Тогда становятся видными контуры опухоли у верхнего ее полюса и вход в свободную щель, через которую больной дышит. В эту щель вводится длинная, до бронха, металлическая трубка, и после этого в спокойной обстановке производятся последующие манипуляции на трахее.
После радикального иссечения опухоли применяете лучевая терапия. Ею приходится ограничиться у тех больных, где срок для оперативного удаления упущен. Одного лучевого лечения оказывается недостаточно, и, несмотря на кажущееся улучшение после курса лечения, вскоре наступает рецидив.
Саркома встречается в трахее исключительно редко. Как первичная она появляется в результате перерождения доброкачественных соединительнотканных опухолей. Вторичные опухоли бывают в трахее в результате прорастания саркомы щитовидной железы или лимфатических узлов. По клиническому течению саркома трахеи мало отличается от рака.
Прогноз при раке трахеи весьма серьезен. При позднем обращении больных за врачебной помощью предсказание ухудшается. Т. И. Гордышевский связывает прогноз с характером опухоли; при цилиндроме, по его мнению, прогноз более благоприятный.
К каким докторам следует обращаться если у Вас Рак трахеи:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Рака трахеи, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Трахея. Топография трахеи. Строение трахеи. Хрящи трахеи
Трахея, trachea (от греч. trachus — шероховатый), являясь продолжением гортани, начинается на уровне нижнего края VI шейного позвонка и оканчивается на уровне верхнего края V грудного позвонка, где она делится на два бронха — правый и левый. Место деления трахеи носит название bifurcatio tracheae. Длина трахеи колеблется от 9 до 11 см, поперечный диаметр в среднем 15 — 18 мм.
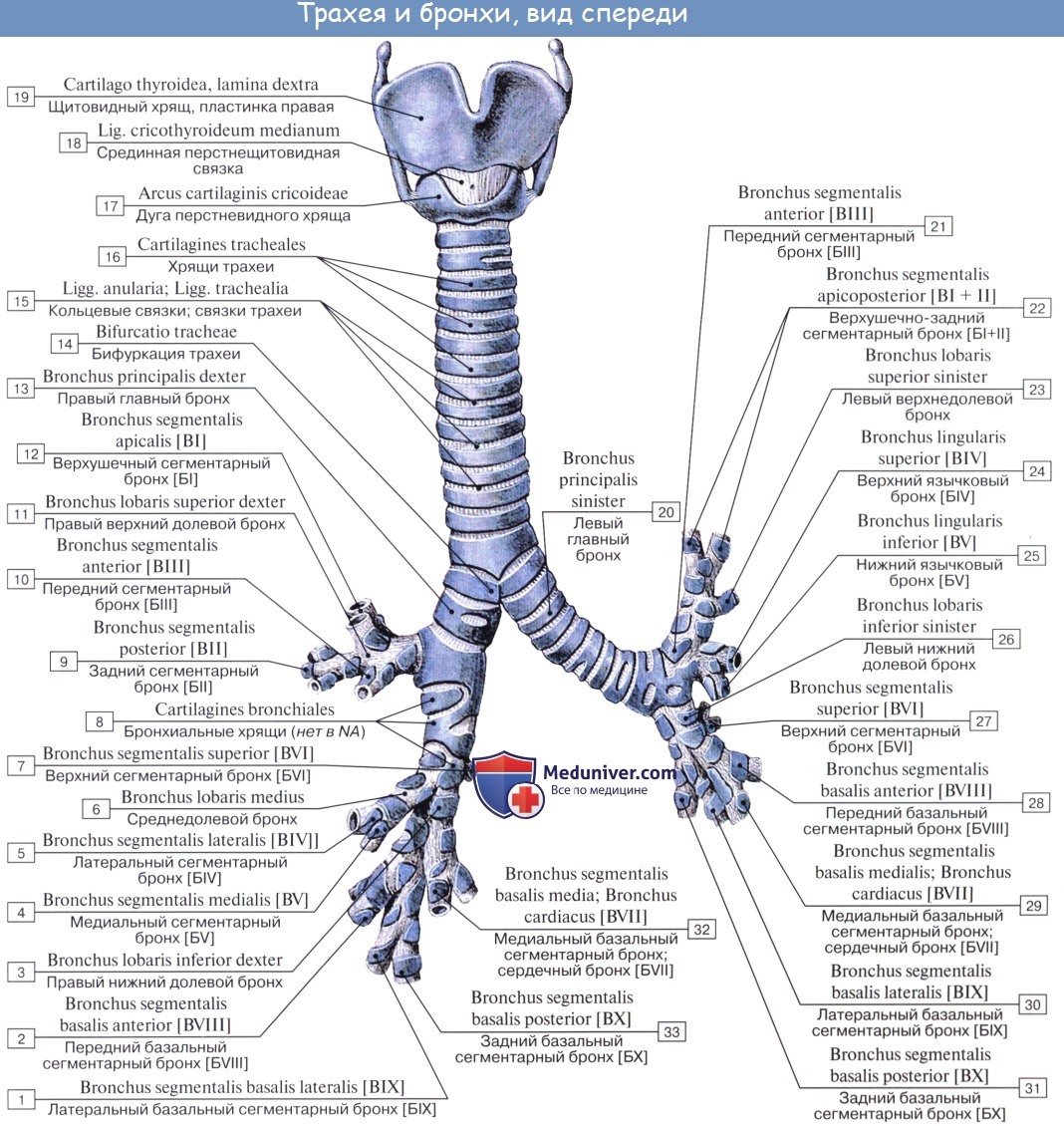
Топография трахеи
Шейный отдел охватывается вверху щитовидной железой, сзади trachea прилежит к пищеводу, а по бокам от нее располагаются общие сонные артерии. Кроме перешейка щитовидной железы, спереди трахею прикрывают также mm. sternohyoideus и sternothyroideus, за исключением срединной линии, где внутренние края этих мышц расходятся.
Пространство между задней поверхностью названных мышц с прикрывающей их фасцией и передней поверхностью трахеи, spatium pretracheale, заполнено рыхлой клетчаткой и кровеносными сосудами щитовидной железы (a. thyroidea ima и венозное сплетение). Грудной отдел трахеи прикрыт спереди рукояткой грудины, вилочковой железой, сосудами. Положение трахеи впереди пищевода связано с развитием ее из вентральной стенки передней кишки.
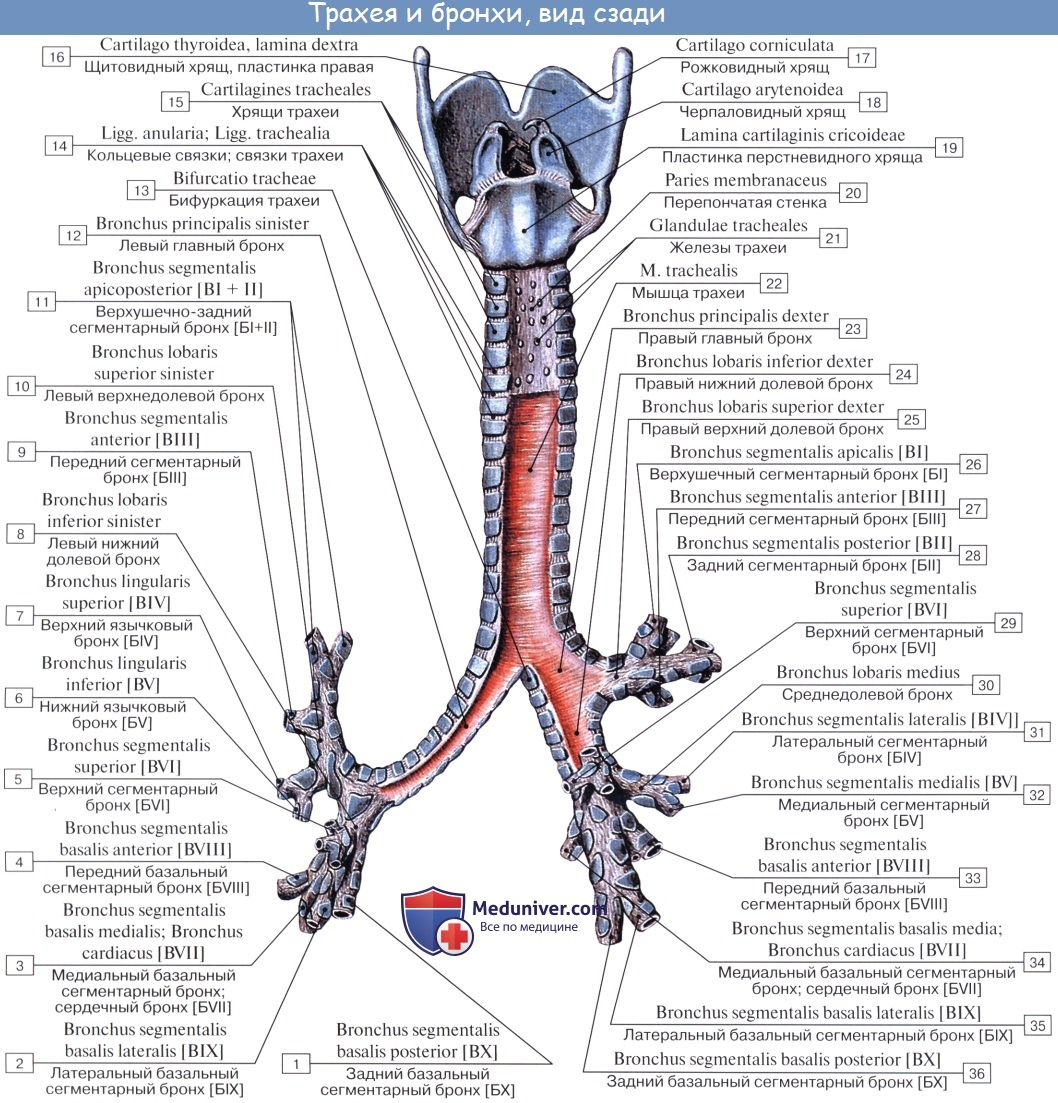
Строение трахеи
Стенка трахеи состоит из 16 — 20 неполных хрящевых колец, cartilagines tracheales, соединенных фиброзными связками — ligg. аnnularia; каждое кольцо простирается лишь на две трети окружности. Задняя перепончатая стенка трахеи, paries membranaceus, уплощена и содержит пучки неисчерченной мышечной ткани, идущие поперечно и продольно и обеспечивающие активные движения трахеи при дыхании, кашле и т. п.
Слизистая оболочка гортани и трахеи покрыта мерцательным эпителием (за исключением голосовых связок и части надгортанника) и богата лимфоидной тканью и слизистыми железами.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Стенозы трахеи и бронхов: причины появления, симптомы, диагностика и способы лечения.
Определение
Стенозы трахеи и бронхов – это сужения просвета трахеи и/или бронхов в результате замещения нормальных структур стенки грубой рубцовой тканью, приводящие к разрушению хрящевых колец и нарушению их каркасной функции.
Число больных со стенозами трахеи и бронхов в мире постоянно увеличивается. Это связано с возрастающим количеством интубаций трахеи для проведения искусственной вентиляции легких при выполнении сложных оперативных вмешательств или для лечения тяжелых расстройств дыхания в отделениях интенсивной терапии.
Механическое повреждение слизистой оболочки трахеи интубационной трубкой, продолжительное сдавливание кровоснабжающих ее сосудов приводят к воспалительным процессам в стенке с последующим формированием соединительной ткани.
Хрящевая основа каркаса стенок трахеи утрачивает свою функцию, развивается сужение просвета дыхательного пути. Меняется топографо-анатомические взаимоотношение рядом расположенных органов и тканей, что негативно сказывается на процессах кровообращения и дыхания.
К сужению трахеи и бронхов могут приводить некоторые заболевания. Одним из них является амилоидоз – редкое системное заболевание, при котором происходит межклеточное отложение гомогенных белковых масс во всех без исключения органах и тканях организма. Накопление амилоида в проксимальном (внегрудном) отделе трахеи вызывает клинику стеноза верхних дыхательных путей различной степени выраженности, что часто требует оперативного расширения просвета или наложения трахеостомы.
Гранулематоз Вегенера – еще одно редкое системное заболевание неизвестной этиологии, которое характеризуется гранулематозно-некротическим системным васкулитом, вовлечением верхних и нижних дыхательных путей, легких, почек. Развиваются язвенно-некротические изменения слизистой глотки, гортани, трахеи. Оперативное лечение при гранулематозе Вегенера проводят по жизненным показаниям, так как послеоперационные раны при открытых хирургических вмешательствах могут заживать очень долго.
Остеохондропластическая трахеобронхопатия чаще поражает среднюю и нижнюю трети трахеи и бронхов. Причина возникновения остеохондропластической трахеобронхопатии остается неясной (врожденное происхождение, хронический бронхит, специфический воспалительный процесс (туберкулез, сифилис) и др.). В подслизистом слое трахеи и бронхов между кольцами трахеи появляются разрастания губчатой кости и/или хряща. Трахея и крупные бронхи превращаются в жесткие ригидные трубки, приближаясь по плотности к костной ткани. Плотные белесоватые бугорки по ходу хрящевых колец могут свисать в просвет трахеи и бронхов по типу сталактитов. Просвет трахеи сужается и деформируется.
Туберкулез трахеи и бронхов чаще всего является осложнением туберкулеза легких и лишь в очень редких случаях - самостоятельным заболеванием. Процесс начинается с образования инфильтрата в слизистой оболочке. Рубцевание в крупных бронхах приводит к их сужению и может стать причиной возникновения ателектаза (спадения ткани легкого).
Врожденными причинами стеноза трахеи и/или бронхов могут быть аномалия развития стенки трахеи и/или бронхов; двойная дуга аорты, сдавливающая просвет трахеи.
К редким причинам относят болезнь Крона, рецидивирующий полихондрит, саркоидоз, фиброзирующий медиастенит, гастроэзофагеальный рефлюкс.
Классификация заболевания
По причине возникновения:
- врожденные стенозы;
- приобретенные стенозы:
- посттрахеостомический,
- постинтубационный,
- посттравматический,
- идиопатический.
По протяженности поражения:
1-я степень - ограниченный стеноз (менее 15% всей длины трахеи);
2-я степень - стеноз средней протяженности (от 15% до 30%);
3-я степень - протяженный стеноз (от 30% до 60%);
4-я степень – распространенный стеноз (более 60%).Симптомы стеноза трахеи и бронхов
Основным клиническим проявлением трахеобронхиальных стенозов является затруднение дыхания - от одышки при физической нагрузке до стридора (свистящего шумного дыхания, обусловленного турбулентным воздушным потоком в дыхательных путях) в покое.У пациентов могут наблюдаться кашель, кровохарканье, нарушение глотания. Дисфония проявляется гнусавостью, осиплостью, охриплостью голоса. Больные указывают на перенесенную ранее травму, оперативное вмешательство на органах шеи, длительное нахождение на ИВЛ.
Диагностика стеноза трахеи и бронхов
Для оценки выраженности нарушений проходимости дыхательных путей и динамики развития процесса применяют различные методы исследования:- спирография - метод исследования функции внешнего дыхания, включающий измерение объемных и скоростных показателей дыхания;
- спирография с фармацевтическими пробами - измерение легочного объема на фоне воздействия специальных фармакологических препаратов для диагностики патологии органов дыхания;
- пневмотахометрия - метод исследования скорости воздушного потока через бронхи и трахею при форсированном выдохе и вдохе с изображением их в графическом виде;
- общая плетизмография - метод прямого измерения величины бронхиального сопротивления при спокойном дыхании. Метод основан на синхронном измерении скорости воздушного потока (пневмотахограммы) и колебаний давления в герметичной кабине, куда помещается пациент;
- обзорный рентген органов грудной клетки в прямой и боковой проекциях с целью оценки состояния легких и средостения, локализации и степени сужения трахеи, наличия трахеомаляции (размягчения опорных хрящей трахеи);
Рентгенологическое исследование структуры легких с целью диагностики различных патологий.
Что такое трахеит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Климчук Алены Анатольевны, педиатра со стажем в 4 года.
Над статьей доктора Климчук Алены Анатольевны работали литературный редактор Елизавета Цыганок , научный редактор Елена Лобова и шеф-редактор Маргарита Тихонова
![Климчук Алена Анатольевна, педиатр - Екатеринбург]()
Определение болезни. Причины заболевания
Трахеит (Tracheitis) — это острая инфекция дыхательных путей, которая вызывает воспаление слизистой оболочки трахеи. Сопровождается мучительными приступами кашля, после которого остаётся саднящая боль. Как правило, это самый яркий симптом, отличающий трахеит от любой другой болезни.
![Трахеит]()
Трахеит редко протекает изолированно. Чаще всего присутствуют и другие симптомы ОРВИ, например насморк, заложенность носа, першение и боль в горле [2] . Правильно установленный диагноз и вовремя начатое лечение способствуют гладкому течению болезни и снижают риск осложнений.
Распространённость трахеита
Чаще всего трахеитом заболевают осенью и весной. Наибольший процент заболевших отмечается среди детей в возрасте до 3–5 лет, потому что трахея у них ещё узкая, с большим количеством кровеносных сосудов [8] . У взрослых трахеит появляется из-за вирусной инфекции, аллергии и воздействия внешних факторов, в том числе табачного дыма или химических частиц.
Причины трахеита
Причиной трахеита могут стать вирусы, бактерии и грибки.
Трахеит вирусной природы встречается чаще всего. Среди основных возбудителей выделяют:
- вирус гриппа;
- парагрипп (50–70 % из возбудителей ОРВИ);
- аденовирусы;
- RS-инфекцию; .
Инфекция передаётся от больного человека воздушно-капельным путём: при чихании и кашле вирус с частицами слюны попадает на слизистую. После перенесённой вирусной инфекции стойкий иммунитет не формируется [10] .
Бактериальные возбудители:
- стрептококк;
- стафилококк (самый частый — золотистый стафилококк [13] );
- гемофильная палочка.
Бактериальный трахеит передаётся так же, как и вирусная инфекция. Источником является только больной человек.
Грибковую инфекцию вызывают:
- грибки рода Candida;
- аспергиллы;
- криптококки;
- ризопус;
- мукоровые грибы [14] .
Факторы риска
У взрослых провоцирующими факторами развития первичного трахеита является курение (в том числе и пассивное, при котором человек вдыхает табачный дым), злоупотребление алкоголем и работа, при которой в лёгкие попадает пыль, дым или химически агрессивные частицы.
Развитию вторичного трахеита способствует снижение иммунитета на фоне других заболеваний, например СПИДа, лучевой и химиотерапии. Хронические заболевания, например отит, гайморит, тонзиллит, ревматизм, сахарный диабет, цирроз печени, ангина или туберкулёз, не только ослабляют иммунитет, но и снижают защитную реакцию при вирусной или бактериальной нагрузке.
Аллергический трахеит развивается из-за воздействия аллергенов, например химических веществ, аэрозолей, пыли, пыльцы растений, шерсти животных и т. д.
Также выделяют другие причины трахеита, такие как травмирование трахеи (например, после вентиляции лёгких), сильный постоянный кашель, не связанный с трахеитом, и вдыхание слишком горячего или холодного воздуха.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы трахеита
Трахеит начинается с приступов мучительного сухого кашля, после которого либо отделяется мало мокроты, либо она совсем не отходит. Кашель появляется при смене положения тела, смехе или плаче, вдыхании холодного воздуха, резком вдохе и во время приёма пищи [10] . Через пару дней от начала болезни мокрота становится более обильной и легче отходит. Кашель длится от нескольких секунд до нескольких минут, после него может остаться жжение и боль за грудиной и/или в горле.
В первые дни трахеита температура тела повышается до 37–38 °C. Если её показатели выше, это говорит о развитии осложнений или присоединении вторичной инфекции (например, при течении вирусной инфекции может присоединиться бактериальная).
Также могут появиться симптомы интоксикации, такие как снижение аппетита, общая слабость и недомогание. Чаще всего они встречаются у пожилых людей.
Трахеит может сопровождаться и другими проявлениями ОРВИ, например першением или болью в горле, насморком, симптомами трахеобронхита или ларинготрахеита ( резким кашлем, втяжением надгрудинной ямки при вдохе и посинением носогубного треугольника ).
В некоторых случаях появляется осиплость голоса, которая сохраняется в течение пары дней или дольше.
Также при трахеите могут увеличиться лимфоузлы, но это не характерный признак болезни: они увеличиваются и при других заболеваниях.
Патогенез трахеита
Трахея — это продолжение гортани, которое начинается на уровне шестого шейного позвонка. Она разделяется на два главных бронха на уровне пятого грудного позвонка.
У новорождённых трахея воронкообразной формы с узким просветом и мягкими хрящами, которые легко сдавливаются. Она короче и шире, чем у взрослых, с богатой клеточными элементами слизистой. Всё это способствует более быстрому проникновению инфекции [6] . Таким образом, дети чаще болеют ОРВИ, иногда с развитием ларинготрахеита или трахеобронхита, которые могут быть осложнены сдавливанием гортани [5] [6] [7] .
![Отличия дыхательных путей у взрослых и детей]()
Слизистая оболочка трахеи состоит из реснитчатых и бокаловидных клеток. Они вместе с железами подслизистой оболочки формируют мукоцилиарный аппарат, который очищает и защищает дыхательные пути. Помогают им в этом базальные клетки, которые могут дифференцироваться в реснитчатые или бокаловидные клетки, тем самым участвуя в регенерации слизистой и выполняя роль местной иммунной защиты.
Вирус, повреждая реснички, снижает барьерную функцию слизистой оболочки, способствуя развитию воспалительной реакции [6] [7] . Ввиду разрушения слизистой обнажаются подлежащие слои. На этом этапе в них легко проникают бактерии и начинают там размножаться. Поэтому трахеит, как правило, приобретает смешанный, бактериально-вирусный характер.
![Причины развития трахеита]()
Травмы шеи и другие механические повреждения трахеи (например, введение трубки) также повреждают слизистую, облегчая задачу болезнетворным бактериям.
В первую очередь воспалительным изменениям подвергается слизистая оболочка носоглотки и гортани. Воспаление проявляется в виде отёка и переполнения кровеносных сосудов, из-за чего на слизистой появляются точечные красные пятна (петехии). Далее воспаление вызывает спазм и скопление слизи.
![Петехии на трахее]()
Однако мукоцилиарный аппарат повреждается не только в результате инфекции: его поражение также бывает врождённым. Это связано с дефектом строения ресничек.
У пациентов с трахеостомой на фоне травмирования трахеи может развиться эрозивный трахеит с острым воспалением слизистой.
![Трахеостома [19]]()
Трахеостома нарушает выведение ринобронхиального секрета, выполняющего роль фильтра. Это приводит к застою слизи, которая является благоприятной средой для присоединения вторичной бактериальной инфекции. Среди наиболее часто встречающихся возбудителей можно отметить синегойную палочку ( P.aeruginosa), золотистый стафилококк (S.aureus), акинетобактерия Баумана ( A.baumanii) и клебсиелла пневмонии (K.pneumoniae) [11] .
Классификация и стадии развития трахеита
По этиологии выделяют:
- вирусный трахеит;
- бактериальный трахеит;
- аллергический трахеит [3] .
Клинические проявления у них очень похожи, но при аллергическом трахеите температура тела обычно не повышается.
По течению трахеит бывает:
- Острым — чаще развивается на фоне вирусной инфекции, но бактерии и аллергены тоже могут вызвать острый трахеит.
- Хроническим — у детей обычно не возникает. Хроническим может быть аллергический трахеит, который развивается у взрослых из-за курения или работы на вредном производстве. Е сли причиной хронического трахеита стал туберкулёз или саркоидоз , то его течение, помимо кашля, сопровождается болью в груди, кровохарканьем, вялостью и лихорадкой.
- Эрозивным — развивается у пациентов с трахеостомой.
Хронический трахеит бывает двух типов:
- гипертрофическим — с посинением и утолщением слизистой оболочки, обильной мокротой и повышенным образованием слизи;
- атрофическим — со скудной мокротой, истончением и кровоточивостью слизистой (она становится сухой, а её цвет меняется на бледно-розовый с серым оттенком).
Для хронического трахеита характерно длительное течение с периодами обострения (несколько эпизодов в год) и ремиссии. Он может рецидивировать годы и даже десятилетия, особенно если пациент не лечится. Симптомы хронического трахеита совпадают с течением острого, но они более сглаженные.
Осложнения трахеита
Среди основных осложнений трахеита выделяют:
Ложный круп
![Ложный круп]()
В отличие от истинного захватывает не только область голосовых связок, но и слизистую гортани, располагающуюся ниже, вплоть до трахеи и бронхов.
При выявлении ложного крупа проводится ингаляция глюкокортикостероидом (Будесонидом) через небулайзер. Госпитализация показана при неэффективности амбулаторного лечения или для проведения системной терапии, например с внутривенным введением препаратов [3] [4] .
Бронхит
При разветвлении трахеи на правый и левый бронхи слизистая оболочка остаётся такой же, поэтому воспалительный процесс может распространиться на бронхи с развитием бронхита. От трахеита он отличается сухим свистящим хрипом в бронхах и более продуктивным кашлем. Возможно развитие спазма бронхов (бронхообструкции), для которого характерно снижение уровня кислорода в крови, увеличение частоты дыхания, посинение кожи лица и вспомогательное подключение мышц к дыханию, например надключичных ямок и мягких ямок шеи при вдохе или раздувание крыльев носа.
При присоединении бронхита к трахеиту может возникнуть новая волна лихорадки или ухудшение общего состояния.
Госпитализация требуется при тяжёлом течении заболевания и неэффективности амбулаторного лечения.
Чтобы исключить пневмонию, нужно сделать рентгенографию лёгких и по необходимости проконсультироваться с пульмонологом.
Пневмония
При развитии пневмонии в альвеолах появляется жидкость. Пневмония как осложнение трахеита также чаще встречается у детей. В этом случае поражение лёгких может быть небольшим (2–4 мм) и, как правило, оно одностороннее.
![Пневмония]()
При пневмонии температура обычно повышается до 38–39 °С, начавшийся сухой кашель становится влажным с отхождением мокроты, но иногда может полностью отсутствовать. При тяжёлой степени болезни могут появиться признаки дыхательной недостаточности, которые повторяют симптомы бронхообструкции.
Больные пневмонией также чувствуют вялость, утомляемость, мышечную слабость, сонливость и головную боль.
Диагностика трахеита
Для исключения сопутствующих патологий иногда проводят консультацию с узкими специалистами, например отоларингологом или пульмонологом [10] . При развитии аллергического трахеита необходима консультация аллерголога и аллергические пробы.
Лабораторная диагностика
Общий анализ крови проводится, чтобы исключить бактериальную инфекцию. На неё могут указывать повышенный уровень лейкоцитов, нейтрофилов, С-реактивного белка и увеличенная скорость оседания эритроцитов. При аллергическом трахеите могут быть повышены эозинофилы.
Бактериологическое исследование мазка из зева и носа выявляет природу возбудителя трахеита. Это помогает подобрать нужный препарат для лечения.
При наличии гнойной мокроты проводится бактериологическое исследование для определения микрофлоры и чувствительности к антибактериальным препаратам.
Инструментальная диагностика
Для исключения пневмонии проводится рентгенологическое обследование — обзорный снимок органов грудной полости в двух проекциях.
Иногда проводится ларинготрахеоскопия — это эндоскопическое исследование гортани и трахеи, оценивающее воспалительный процесс слизистой оболочки. При затруднении постановки диагноза метод позволяет провести биопсию. Если трахеит протекает тяжело и сочетается с ларингитом, то прямая ларингоскопия противопоказана, поскольку она может привести к спазму гортани и потребовать экстренной интубации [17] .
Детям диагноз обычно ставят по клиническим признакам без применения инструментальной диагностики.
Дифференциальная диагностика
Проводится при появлении кашля, чтобы отличить трахеит от бронхита и пневмонии. Врач подтверждает диагноз после прослушивания лёгких.
Дифференциальная диагностика также выполняется при злокачественных новообразованиях в лёгких, туберкулёзе, коклюше, дифтерии, стенозе гортани и инородных предметах в дыхательных путях.
Также необходимо провести исследования (например, анализ крови на гормоны), чтобы исключить поражение щитовидной железы, которое так же, как и хронический трахеит, сопровождается осиплостью голоса.
Лечение трахеита
Противовирусных препаратов с доказанной эффективностью нет. Иногда врачи назначают Умифеновир, Интерферон или их аналоги, но у них пока нет достаточной доказательной базы. Поэтому лечение вирусного трахеита направлено не на борьбу с вирусом, а на устранение симптомов.
При бактериальном трахеите на фоне чувствительности к антибиотикам врач назначает антибактериальные препараты. Курс их достаточно короткий и не нарушает микрофлору кишечника, поэтому восстанавливать её с помощью пробиотиков не нужно.
В основе лечения лежит правильный уход за больным трахеитом:
- поддержание в помещении оптимальной температура воздуха ( желательно 20–22 °C, но можно и 18–24 °C) и уровня влажности (40–60 %) [1] ;
- соблюдение питьевого режима — в среднем каждый день мужчинам рекомендуется выпивать 3,7 л воды, женщинам — 2,7 л, детям 2–3 лет — 1,3 л, 4–8 лет — 1,7 л, 9–13 лет — 2,1–2,4 л, 14–18 лет — 2,7–3,3 л [12] .
Симптоматическое лечение:
- Жаропонижающие препараты (Ибупрофен, Парацетамол) применяются только при повышении температуры выше 39 °C. Согласно клиническим рекомендациям лечения ОРВИ, сбивать температуру рекомендуется только пациентам с судорогами из-за скачков температуры или эпилепсией в анамнезе.
- При сухом навязчивом кашле допускается использование противокашлевого препарата Бутамират, который снижает возбудимость кашлевого центра в головном мозге. Обладает противовоспалительным и отхаркивающим действием. Также могут назначить Ренгалин[16] .
- Муколитические и отхаркивающие препараты назначают при сухом кашле или трудно отделяемой мокроте. К муколитикам с доказанной эффективностью относят Амброксол и Бромгексин, но их не рекомендуется назначать детям младше двух лет: вместо них доктор может рекомендовать Ацетилцистеин или АЦЦ[9][18] .
- При насморке показано промывание физиологическим раствором с последующим высмаркиванием. Для снятия отёка и облегчения носового дыхания используют сосудосуживающие препараты. Их можно принимать не более семи дней.
Физиопроцедуры проводятся по показаниям:
- УВЧ терапия на проекцию трахеи;
- ЭВТ-терапия (детям до пяти ле);
- ИКВ-терапия, например индуктотермия (детям с пяти лет), и т. д.
Физиопроцедуры не имеют доказательной базы, но на практике показывают хорошую эффективность. Как правило, назначаются детям на период восстановления, когда болезнь уже в неактивной стадии. Также их используют для профилактики рецидива других вирусных инфекций, особенно у часто болеющих детей с ослабленным иммунитетом.
В случае присоединения бактерий при эрозивном трахеите необходима антибактериальная терапия. Препаратами выбора для взрослых и детей от 6 месяцев являются цефалоспорины 3-го поколения (инъекции Цефотаксима, Цефтриаксона, Цефоперазона и таблетки Цефдиторена, Цефиксима, Цефтибутена) либо фторхинолоны (не противопоказаны детям) [11] . Для более подробной консультации следует обратиться к хирургу.
В случае жизнеугрожающего отёка слизистой трахеи (ложного крупа), когда пациент не может самостоятельно дышать, в рамках экстренной помощи в трахею вводят эндотрахеальную трубку.
Основа лечения аллергического трахеита — ограничение контакта с провоцирующим аллергеном и приём антигистаминных препаратов, преимущественно 2-го поколения. При затруднённом отхождении мокроты применяются те же муколитические или отхаркивающие препараты, что и при вирусном/бактериальном трахеите.
В некоторых случаях врач-аллерголог назначает АСИТ — аллерген-специфическую иммунотерапию. Она постепенно снижает чувствительность организма к аллергенам и позволяет заметно уменьшить проявления аллергического трахеита или избавляет от симптомов полностью. Однако она противопоказана пациентам с тяжёлой и плохо контролируемой астмой и серьёзными сердечно-сосудистыми заболеваниями, а также тем, кто принимает бета-адреноблокаторы. С особой осторожностью её следует назначать пожилым людям с сопутствующими заболеваниями. При беременности её проводить также не рекомендуется [15] .
Прогноз. Профилактика
Исход заболевания благоприятный, средняя продолжительность течения — 10–14 дней, как и у ОРВИ. Чаще всего организм сам справляется с вирусной инфекцией, поэтому вероятность возникновения осложнений минимальна.
Что такое трахеит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Климчук Алены Анатольевны, педиатра со стажем в 4 года.
Над статьей доктора Климчук Алены Анатольевны работали литературный редактор Елизавета Цыганок , научный редактор Елена Лобова и шеф-редактор Маргарита Тихонова
![Климчук Алена Анатольевна, педиатр - Екатеринбург]()
Определение болезни. Причины заболевания
Трахеит (Tracheitis) — это острая инфекция дыхательных путей, которая вызывает воспаление слизистой оболочки трахеи. Сопровождается мучительными приступами кашля, после которого остаётся саднящая боль. Как правило, это самый яркий симптом, отличающий трахеит от любой другой болезни.
![Трахеит]()
Трахеит редко протекает изолированно. Чаще всего присутствуют и другие симптомы ОРВИ, например насморк, заложенность носа, першение и боль в горле [2] . Правильно установленный диагноз и вовремя начатое лечение способствуют гладкому течению болезни и снижают риск осложнений.
Распространённость трахеита
Чаще всего трахеитом заболевают осенью и весной. Наибольший процент заболевших отмечается среди детей в возрасте до 3–5 лет, потому что трахея у них ещё узкая, с большим количеством кровеносных сосудов [8] . У взрослых трахеит появляется из-за вирусной инфекции, аллергии и воздействия внешних факторов, в том числе табачного дыма или химических частиц.
Причины трахеита
Причиной трахеита могут стать вирусы, бактерии и грибки.
Трахеит вирусной природы встречается чаще всего. Среди основных возбудителей выделяют:
- вирус гриппа;
- парагрипп (50–70 % из возбудителей ОРВИ);
- аденовирусы;
- RS-инфекцию; .
Инфекция передаётся от больного человека воздушно-капельным путём: при чихании и кашле вирус с частицами слюны попадает на слизистую. После перенесённой вирусной инфекции стойкий иммунитет не формируется [10] .
Бактериальные возбудители:
- стрептококк;
- стафилококк (самый частый — золотистый стафилококк [13] );
- гемофильная палочка.
Бактериальный трахеит передаётся так же, как и вирусная инфекция. Источником является только больной человек.
Грибковую инфекцию вызывают:
- грибки рода Candida;
- аспергиллы;
- криптококки;
- ризопус;
- мукоровые грибы [14] .
Факторы риска
У взрослых провоцирующими факторами развития первичного трахеита является курение (в том числе и пассивное, при котором человек вдыхает табачный дым), злоупотребление алкоголем и работа, при которой в лёгкие попадает пыль, дым или химически агрессивные частицы.
Развитию вторичного трахеита способствует снижение иммунитета на фоне других заболеваний, например СПИДа, лучевой и химиотерапии. Хронические заболевания, например отит, гайморит, тонзиллит, ревматизм, сахарный диабет, цирроз печени, ангина или туберкулёз, не только ослабляют иммунитет, но и снижают защитную реакцию при вирусной или бактериальной нагрузке.
Аллергический трахеит развивается из-за воздействия аллергенов, например химических веществ, аэрозолей, пыли, пыльцы растений, шерсти животных и т. д.
Также выделяют другие причины трахеита, такие как травмирование трахеи (например, после вентиляции лёгких), сильный постоянный кашель, не связанный с трахеитом, и вдыхание слишком горячего или холодного воздуха.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы трахеита
Трахеит начинается с приступов мучительного сухого кашля, после которого либо отделяется мало мокроты, либо она совсем не отходит. Кашель появляется при смене положения тела, смехе или плаче, вдыхании холодного воздуха, резком вдохе и во время приёма пищи [10] . Через пару дней от начала болезни мокрота становится более обильной и легче отходит. Кашель длится от нескольких секунд до нескольких минут, после него может остаться жжение и боль за грудиной и/или в горле.
В первые дни трахеита температура тела повышается до 37–38 °C. Если её показатели выше, это говорит о развитии осложнений или присоединении вторичной инфекции (например, при течении вирусной инфекции может присоединиться бактериальная).
Также могут появиться симптомы интоксикации, такие как снижение аппетита, общая слабость и недомогание. Чаще всего они встречаются у пожилых людей.
Трахеит может сопровождаться и другими проявлениями ОРВИ, например першением или болью в горле, насморком, симптомами трахеобронхита или ларинготрахеита ( резким кашлем, втяжением надгрудинной ямки при вдохе и посинением носогубного треугольника ).
В некоторых случаях появляется осиплость голоса, которая сохраняется в течение пары дней или дольше.
Также при трахеите могут увеличиться лимфоузлы, но это не характерный признак болезни: они увеличиваются и при других заболеваниях.
Патогенез трахеита
Трахея — это продолжение гортани, которое начинается на уровне шестого шейного позвонка. Она разделяется на два главных бронха на уровне пятого грудного позвонка.
У новорождённых трахея воронкообразной формы с узким просветом и мягкими хрящами, которые легко сдавливаются. Она короче и шире, чем у взрослых, с богатой клеточными элементами слизистой. Всё это способствует более быстрому проникновению инфекции [6] . Таким образом, дети чаще болеют ОРВИ, иногда с развитием ларинготрахеита или трахеобронхита, которые могут быть осложнены сдавливанием гортани [5] [6] [7] .
![Отличия дыхательных путей у взрослых и детей]()
Слизистая оболочка трахеи состоит из реснитчатых и бокаловидных клеток. Они вместе с железами подслизистой оболочки формируют мукоцилиарный аппарат, который очищает и защищает дыхательные пути. Помогают им в этом базальные клетки, которые могут дифференцироваться в реснитчатые или бокаловидные клетки, тем самым участвуя в регенерации слизистой и выполняя роль местной иммунной защиты.
Вирус, повреждая реснички, снижает барьерную функцию слизистой оболочки, способствуя развитию воспалительной реакции [6] [7] . Ввиду разрушения слизистой обнажаются подлежащие слои. На этом этапе в них легко проникают бактерии и начинают там размножаться. Поэтому трахеит, как правило, приобретает смешанный, бактериально-вирусный характер.
![Причины развития трахеита]()
Травмы шеи и другие механические повреждения трахеи (например, введение трубки) также повреждают слизистую, облегчая задачу болезнетворным бактериям.
В первую очередь воспалительным изменениям подвергается слизистая оболочка носоглотки и гортани. Воспаление проявляется в виде отёка и переполнения кровеносных сосудов, из-за чего на слизистой появляются точечные красные пятна (петехии). Далее воспаление вызывает спазм и скопление слизи.
![Петехии на трахее]()
Однако мукоцилиарный аппарат повреждается не только в результате инфекции: его поражение также бывает врождённым. Это связано с дефектом строения ресничек.
У пациентов с трахеостомой на фоне травмирования трахеи может развиться эрозивный трахеит с острым воспалением слизистой.
![Трахеостома [19]]()
Трахеостома нарушает выведение ринобронхиального секрета, выполняющего роль фильтра. Это приводит к застою слизи, которая является благоприятной средой для присоединения вторичной бактериальной инфекции. Среди наиболее часто встречающихся возбудителей можно отметить синегойную палочку ( P.aeruginosa), золотистый стафилококк (S.aureus), акинетобактерия Баумана ( A.baumanii) и клебсиелла пневмонии (K.pneumoniae) [11] .
Классификация и стадии развития трахеита
По этиологии выделяют:
- вирусный трахеит;
- бактериальный трахеит;
- аллергический трахеит [3] .
Клинические проявления у них очень похожи, но при аллергическом трахеите температура тела обычно не повышается.
По течению трахеит бывает:
- Острым — чаще развивается на фоне вирусной инфекции, но бактерии и аллергены тоже могут вызвать острый трахеит.
- Хроническим — у детей обычно не возникает. Хроническим может быть аллергический трахеит, который развивается у взрослых из-за курения или работы на вредном производстве. Е сли причиной хронического трахеита стал туберкулёз или саркоидоз , то его течение, помимо кашля, сопровождается болью в груди, кровохарканьем, вялостью и лихорадкой.
- Эрозивным — развивается у пациентов с трахеостомой.
Хронический трахеит бывает двух типов:
- гипертрофическим — с посинением и утолщением слизистой оболочки, обильной мокротой и повышенным образованием слизи;
- атрофическим — со скудной мокротой, истончением и кровоточивостью слизистой (она становится сухой, а её цвет меняется на бледно-розовый с серым оттенком).
Для хронического трахеита характерно длительное течение с периодами обострения (несколько эпизодов в год) и ремиссии. Он может рецидивировать годы и даже десятилетия, особенно если пациент не лечится. Симптомы хронического трахеита совпадают с течением острого, но они более сглаженные.
Осложнения трахеита
Среди основных осложнений трахеита выделяют:
Ложный круп
![Ложный круп]()
В отличие от истинного захватывает не только область голосовых связок, но и слизистую гортани, располагающуюся ниже, вплоть до трахеи и бронхов.
При выявлении ложного крупа проводится ингаляция глюкокортикостероидом (Будесонидом) через небулайзер. Госпитализация показана при неэффективности амбулаторного лечения или для проведения системной терапии, например с внутривенным введением препаратов [3] [4] .
Бронхит
При разветвлении трахеи на правый и левый бронхи слизистая оболочка остаётся такой же, поэтому воспалительный процесс может распространиться на бронхи с развитием бронхита. От трахеита он отличается сухим свистящим хрипом в бронхах и более продуктивным кашлем. Возможно развитие спазма бронхов (бронхообструкции), для которого характерно снижение уровня кислорода в крови, увеличение частоты дыхания, посинение кожи лица и вспомогательное подключение мышц к дыханию, например надключичных ямок и мягких ямок шеи при вдохе или раздувание крыльев носа.
При присоединении бронхита к трахеиту может возникнуть новая волна лихорадки или ухудшение общего состояния.
Госпитализация требуется при тяжёлом течении заболевания и неэффективности амбулаторного лечения.
Чтобы исключить пневмонию, нужно сделать рентгенографию лёгких и по необходимости проконсультироваться с пульмонологом.
Пневмония
При развитии пневмонии в альвеолах появляется жидкость. Пневмония как осложнение трахеита также чаще встречается у детей. В этом случае поражение лёгких может быть небольшим (2–4 мм) и, как правило, оно одностороннее.
![Пневмония]()
При пневмонии температура обычно повышается до 38–39 °С, начавшийся сухой кашель становится влажным с отхождением мокроты, но иногда может полностью отсутствовать. При тяжёлой степени болезни могут появиться признаки дыхательной недостаточности, которые повторяют симптомы бронхообструкции.
Больные пневмонией также чувствуют вялость, утомляемость, мышечную слабость, сонливость и головную боль.
Диагностика трахеита
Для исключения сопутствующих патологий иногда проводят консультацию с узкими специалистами, например отоларингологом или пульмонологом [10] . При развитии аллергического трахеита необходима консультация аллерголога и аллергические пробы.
Лабораторная диагностика
Общий анализ крови проводится, чтобы исключить бактериальную инфекцию. На неё могут указывать повышенный уровень лейкоцитов, нейтрофилов, С-реактивного белка и увеличенная скорость оседания эритроцитов. При аллергическом трахеите могут быть повышены эозинофилы.
Бактериологическое исследование мазка из зева и носа выявляет природу возбудителя трахеита. Это помогает подобрать нужный препарат для лечения.
При наличии гнойной мокроты проводится бактериологическое исследование для определения микрофлоры и чувствительности к антибактериальным препаратам.
Инструментальная диагностика
Для исключения пневмонии проводится рентгенологическое обследование — обзорный снимок органов грудной полости в двух проекциях.
Иногда проводится ларинготрахеоскопия — это эндоскопическое исследование гортани и трахеи, оценивающее воспалительный процесс слизистой оболочки. При затруднении постановки диагноза метод позволяет провести биопсию. Если трахеит протекает тяжело и сочетается с ларингитом, то прямая ларингоскопия противопоказана, поскольку она может привести к спазму гортани и потребовать экстренной интубации [17] .
Детям диагноз обычно ставят по клиническим признакам без применения инструментальной диагностики.
Дифференциальная диагностика
Проводится при появлении кашля, чтобы отличить трахеит от бронхита и пневмонии. Врач подтверждает диагноз после прослушивания лёгких.
Дифференциальная диагностика также выполняется при злокачественных новообразованиях в лёгких, туберкулёзе, коклюше, дифтерии, стенозе гортани и инородных предметах в дыхательных путях.
Также необходимо провести исследования (например, анализ крови на гормоны), чтобы исключить поражение щитовидной железы, которое так же, как и хронический трахеит, сопровождается осиплостью голоса.
Лечение трахеита
Противовирусных препаратов с доказанной эффективностью нет. Иногда врачи назначают Умифеновир, Интерферон или их аналоги, но у них пока нет достаточной доказательной базы. Поэтому лечение вирусного трахеита направлено не на борьбу с вирусом, а на устранение симптомов.
При бактериальном трахеите на фоне чувствительности к антибиотикам врач назначает антибактериальные препараты. Курс их достаточно короткий и не нарушает микрофлору кишечника, поэтому восстанавливать её с помощью пробиотиков не нужно.
В основе лечения лежит правильный уход за больным трахеитом:
- поддержание в помещении оптимальной температура воздуха ( желательно 20–22 °C, но можно и 18–24 °C) и уровня влажности (40–60 %) [1] ;
- соблюдение питьевого режима — в среднем каждый день мужчинам рекомендуется выпивать 3,7 л воды, женщинам — 2,7 л, детям 2–3 лет — 1,3 л, 4–8 лет — 1,7 л, 9–13 лет — 2,1–2,4 л, 14–18 лет — 2,7–3,3 л [12] .
Симптоматическое лечение:
- Жаропонижающие препараты (Ибупрофен, Парацетамол) применяются только при повышении температуры выше 39 °C. Согласно клиническим рекомендациям лечения ОРВИ, сбивать температуру рекомендуется только пациентам с судорогами из-за скачков температуры или эпилепсией в анамнезе.
- При сухом навязчивом кашле допускается использование противокашлевого препарата Бутамират, который снижает возбудимость кашлевого центра в головном мозге. Обладает противовоспалительным и отхаркивающим действием. Также могут назначить Ренгалин[16] .
- Муколитические и отхаркивающие препараты назначают при сухом кашле или трудно отделяемой мокроте. К муколитикам с доказанной эффективностью относят Амброксол и Бромгексин, но их не рекомендуется назначать детям младше двух лет: вместо них доктор может рекомендовать Ацетилцистеин или АЦЦ[9][18] .
- При насморке показано промывание физиологическим раствором с последующим высмаркиванием. Для снятия отёка и облегчения носового дыхания используют сосудосуживающие препараты. Их можно принимать не более семи дней.
Физиопроцедуры проводятся по показаниям:
- УВЧ терапия на проекцию трахеи;
- ЭВТ-терапия (детям до пяти ле);
- ИКВ-терапия, например индуктотермия (детям с пяти лет), и т. д.
Физиопроцедуры не имеют доказательной базы, но на практике показывают хорошую эффективность. Как правило, назначаются детям на период восстановления, когда болезнь уже в неактивной стадии. Также их используют для профилактики рецидива других вирусных инфекций, особенно у часто болеющих детей с ослабленным иммунитетом.
В случае присоединения бактерий при эрозивном трахеите необходима антибактериальная терапия. Препаратами выбора для взрослых и детей от 6 месяцев являются цефалоспорины 3-го поколения (инъекции Цефотаксима, Цефтриаксона, Цефоперазона и таблетки Цефдиторена, Цефиксима, Цефтибутена) либо фторхинолоны (не противопоказаны детям) [11] . Для более подробной консультации следует обратиться к хирургу.
В случае жизнеугрожающего отёка слизистой трахеи (ложного крупа), когда пациент не может самостоятельно дышать, в рамках экстренной помощи в трахею вводят эндотрахеальную трубку.
Основа лечения аллергического трахеита — ограничение контакта с провоцирующим аллергеном и приём антигистаминных препаратов, преимущественно 2-го поколения. При затруднённом отхождении мокроты применяются те же муколитические или отхаркивающие препараты, что и при вирусном/бактериальном трахеите.
В некоторых случаях врач-аллерголог назначает АСИТ — аллерген-специфическую иммунотерапию. Она постепенно снижает чувствительность организма к аллергенам и позволяет заметно уменьшить проявления аллергического трахеита или избавляет от симптомов полностью. Однако она противопоказана пациентам с тяжёлой и плохо контролируемой астмой и серьёзными сердечно-сосудистыми заболеваниями, а также тем, кто принимает бета-адреноблокаторы. С особой осторожностью её следует назначать пожилым людям с сопутствующими заболеваниями. При беременности её проводить также не рекомендуется [15] .
Прогноз. Профилактика
Исход заболевания благоприятный, средняя продолжительность течения — 10–14 дней, как и у ОРВИ. Чаще всего организм сам справляется с вирусной инфекцией, поэтому вероятность возникновения осложнений минимальна.
Читайте также:







![Трахеостома [19]](https://probolezny.ru/media/bolezny/traheit/traheostoma-19_s.jpg)

