Объясните почему искривления костей чаще бывают у детей а переломы у пожилых людей кратко
Обновлено: 05.07.2024
В зависимости от интенсивности силы, действующей на кость, возникают полные и неполные переломы. При неполных переломах образуются преимущественно продольные трещины кости, реже - поперечные, поднадкостничные у детей.
При прямой травме непосредственно на участке приложения силы возникают тяжелые повреждения, чем при косвенной. Травмируются мягкие ткани, сосуды, а кость ломается поперек, иногда с образованием нескольких отломков. При непрямой травме характерны меньшее повреждение мягких тканей и коса или спиральная линия перелома кости (от скручивания), а иногда - с возникновением небольшого среднего костного фрагмента треугольной формы.
Чаще механогенез перелома длинной трубчатой кости состоит в ее изгибе, когда сила механического фактора действует по принципу рычага. При несчастном случае сила может действовать в одном направлении, на фиксированную в определенной степени конечность или в двух противоположных направлениях на различные точки приложения.
Переломы от скручивания возникают тогда, когда один конец костного сегмента фиксированный, а во втором происходит скручуванння, которое выходит за пределы функциональных возможностей и прочности кости.
Отрывные переломы случаются в результате сильного неожиданного сокращения мышцы. При сокращении мышцы в месте прикрепления его сухожилия отрывается кусочек кости (тыльной края дистальной фаланги пальца кисти, локтевого отростка, основы V кости плюсны и др.). В подростковом возрасте встречается отрывной эпифизеолиз - перелом в зоне росткового хряща.
Механические повреждения аппарата опоры и движения и органов могут быть изолированными (монотравма), то есть повреждения в пределах одного анатомического сегмента кости, сустава или внутреннего органа. К тому же эта травма является моно-или полифокальною. При полифокальний травме возникают многочисленные повреждения сегмента (двойной или осколочный перелом кости).
Различают такие понятия, как множественные повреждения (раны, переломы костей), то есть однотипные травмы различной локализации одной системы; сочетанная травма - повреждение различных систем организма, то есть скелета и органов черепной полости, грудной клетки или головного мозга (например, перелом бедра и разрыв печени, перелом голени и сотрясение мозга); комбинированная травма - повреждение тела, вызванные одновременно разными этиологическими факторами - механическим, термическим или ионизирующим (перелом кости и ожог, перелом кости и лучевая болезнь).
При этих травмах, которые взаимно себя утруждают, возникают системные нарушения в организме - травматическая болезнь (истощение), которая в зависимости от возраста и защитных сил больного может иметь различный клиника, а при повреждении жизненно важных органов даже может закончиться смертью.
Причины и виды смещения костных отломков
При переломе костей смещение отломков обусловлено:
1) первичным действием силы механического фактора - чем больше сила, тем больше смещение отломков;
2) анталгической контракцией мышц - защитной реакцией организма на боль, вызывает их сокращение;
3) массой периферического сегмента (земным тяготением). Смещение зависит от места прикрепления отдельных мышц или их групп в центральный и периферического отломков, их функционального назначения.
Итак, различают следующие виды смещения отломков:
4) ротацию периферического сегмента.
Особенности переломов костей у детей
Чтобы избежать осложнений (ишемической контрактуры) при свежих переломах, особенно в области локтя, детей следует на несколько дней госпитализировать для наблюдения или предупредить родителей о первых признаках осложнения и оказать неотложную помощь.

Особенности переломов костей у пожилых людей
У пожилых людей значительно легче возникают переломы костей, иногда - без труда за анамнезом. Это потому, что возникает старческая атрофия не только мышц, но и костей - костные балки истончаются, становятся хрупкими, надкостницы - тонким. Снижаются тонус мышц и нервно-мышечная защитная реакция на ситуации в момент несчастного случая, особенно при падении. У пожилых людей наиболее распространенными являются переломы шейки и вертлужной участка бедренной кости, лучевой кости в типичном месте, компрессионные переломы тел позвонков и т.д.
Процессы остеорепарации снижены, и поэтому переломы костей срастаются медленно. Сосудистые расстройства и возрастные изменения во внутренних органах несколько изменяют лечебную тактику. Длительное пребывание больного извлечении грозит осложнениями - гипостатическая пневмонией, пролежнями. Поэтому в таких случаях расширяют показания к оперативному лечению.
Травматическая болезнь как реакция организма на травму
Вследствие травмы в организме человека возникают как местные, так и общие патологические изменения. Степень этих изменений зависит от тяжести травматических повреждений и общего состояния организма - его реактивности и резистентности. Совокупность вызванных тяжелой травмой патологических и адаптивных процессов в организме прояв-ляется сложным симптомокомплексом, который называется травматической болезнью. Указанные процессы сопровождают любую травму, но при легких травматических повреждениях патологические изменения незначительны, и поэтому травматическая болезнь клинически проявляется в легкой форме или вообще не проявляется.
Есть разные классификации травматической болезни - по тяжести, характеру, клиническими формами и последствиями. С клинической точки зрения целесообразно различать четыре периода травматической болезни: острый, ранних проявлений последствий травмы, поздних проявлений и реабилитации.
Острый период. Продолжительность его зависит от локализации и тяжести травматических повреждений, возраста, общего состояния человека, степени нарушения гомеостаза. При легких травмах этот период может быть кратковременным или продолжаться в течение нескольких часов, при тяжелых - может длиться даже несколько дней.
В зависимости от уровня артериального давления, степени достоверности кровопотери, частоты пульса и тяжести общего состояния больного различают три степени травматического шока.
Первая ступень - артериальное давление снижается до 13,3 / 12 кПа (100/90 мм рт. Ст.), Пульс - до 120 в 1 мин, кровопотеря - до 1 л, общее состояние больного относительно удовлетворительное или средней тяжести при полностью сохраненном сознании .
Вторая ступень - общее состояние больного тяжелое, уровень артериального давления составляет около 12 / 9,3 кПа (90/70 мм рт. Ст.), Пульс - 120-140 в 1 мин, дыхание несколько учащенное, сознание сохранено. Кровопотеря может достигать 1,5 л.
Третья ступень (тяжелая) - артериальное давление еще больше снижается - 9,3 / 6,7 кПа (70/50 мм рт. Ст.), Пульс очень частый и его трудно подсчитать, потому что он слабого наполнения, дыхание поверхностное и учащенное, общее состояние больного очень тяжелое, сознание может еще сохраняться, но в большинстве случаев омрачена.
При тяжелом травматическом повреждении и несвоевременной полноценной терапии шок третьей степени переходит в терминальное состояние, который некоторые считают четвертым степенью шока. Артериальное давление тогда не определяется, пульс нитевидный, не подсчитывается или отсутствует, дыхание поверхностное и очень частое, иногда типа Чейна - Стокса или Биота, сознание отсутствует.
По мере угасания жизненно важных функций организма терминальное состояние делят на преагонию и агонию, после чего наступает клиническая смерть. Этиопатогенетические факторы шока: болевой синдром, значительная кровопотеря, острая дыхательная недостаточность, отравление организма продуктами распада поврежденных тканей и нарушенного метаболизма, нарушение функций жизненно важных органов и т.д..
В зависимости от локализации и тяжести повреждения патогенез и клиническая симптоматика шока могут формироваться по-разному, однако кардинальными его признаками следует считать гиповолемию, гипотензию, расстройства микроциркуляции и гипоксическая нарушения клеточного метаболизма.
Гипоксия может быть вызвана расстройствами внешнего дыхания после травмы (травма грудной клетки), нарушением кровообращения и микроциркуляции. Артериальная гипоксия обусловлена кровопотерей, уменьшением объема циркулирующей крови, внутрилегочного шунтированием венозной крови, гиповентиляцией и нарушением утилизации кислорода тканями.
Артериальная гипотензия во время травмы может быть первичной результате острой массивной кровопотери. Давление падает преимущественно при потере 20-30% объема циркулирующей крови. Уменьшение объема и гиповолемия приводят к снижению венозного давления, уменьшает приток крови к сердцу, а это, в свою очередь, уменьшает его разовый и минутный выброс крови.
Резкое повышение функций лимбико-ретикулярного комплекса, симпатико-адреналовой и гипоталамо-гипофизарно-надпочечниковой систем приводит к соответствующим эффектам на периферии. Возникают централизация кровообращения и перераспределение крови в пользу жизненно важных органов, экономия натрия хлорида и воды, увеличиваются частота и минутный объем дыхания, повышается активyисть системы свертывания крови.
Спазм сосудов кожи, замедление кровотока в мышцах и органах брюшной полости почти на одну треть уменьшают использование организмом кислорода. Один из способов естественной защиты организма по поддержанию достаточного кровоснабжения сердца и головного мозга клинически проявляется сохранением при шока в течение длительного времени сознания. Кислородное голодание мозга и сердца возникает при падении систолического артериального давления ниже 7,9 кПа (60 мм рт. ст.). Тогда же прекращается и фильтрационная функция почек.
Длительная гипоксия органов и тканей приводит к нарушению обмена веществ и ацидоза вследствие накоплен ния в них недоокисленных продуктов. В свою очередь, это вызывает парез капилляров, что еще больше нарушает микроциркуляцию и их проницаемость.
В остром периоде нарушается белковый обмен. Характерны гипопротеинемия и гипоальбуминемия. Причиной гипопротеинемии может быть кровопотеря, выход в ткани низкодисперсного фракций протеина при парезе капилляров через раневую поверхность, а также вследствие гемодилюции инфузионными растворами, резкой активности протеолиза. Вследствие преобладания в белковом обмене катаболических процессов над анаболическими развивается посттравматическая метаболическая азотемия, которая наиболее выражена на третий день после травмы. Азотурия характерна для тяжелых травм, особенно при переломах костей. К-бовать потеря азота может достигать 25-30 г.
Во время травмы нарушается функция эндокринной системы. Уже в первые часы снижается функция щитовидной железы под влиянием уменьшения секреции тиротропина в гипофизе и резкого выброса в кровь кортизона и кортикотропина. Подавляется также секреция гонадотропных гормонов и инсулина; появляется резистентная гипергликемия, которая не поддается инсулинотерапии.
После травмы изменяется обмен липидов, количество их увеличивается, ускоряется липолиз в жировой ткани и крови. Свободные жирные кислоты создают комплексы с альбуминами плазмы, поступающими в кровоток как источник энергии. Содержание холестерина в крови, из которого синтезируются гликокортикоиды, уменьшается.
Если уровень холестерина, несмотря на интенсивную терапию, продолжает снижаться, то это плохой прогностический признак.
В шоковом периоде нарушается водно-осмотический гомеостаз вследствие неравномерного распределения жидкости и осмотически активных веществ (калия, натрия, глюкозы, мочевины). Показатель осмолярности плазмы крови является интегральным показателем активности катаболических процессов в организме.
Если в шоковом периоде травмы резко возрастает гиперкалиемия, то это также плохой прогностический признак.
После массивной кровопотери появляются гипохромная анемия, низкое содержание железа, уменьшается количество других микроэлементов (цинка, меди и т.д.). Изменяется также клеточный состав крови, обусловленный как кровопотерей, так и метаболическими нарушениями, выбросом неполноценных молодых клеток, никак эффективностью гемопоэза т.д. Возникает переключение клеточного звена иммунитета с лимфоцитного на моноцитний, изменяющий иммунологическую реактивность – резко уменьшается количество Т-лимфоцитов.
В остром периоде резко нарушается кислотно-основное равновесие организма в сторону ацидоза. Определение рН крови, который является интегральным показателем кислотно-основного равновесия, отражает не только патологические нарушения обмена веществ, но и неспособность компенсаторных механизмов их предупредить.
Таким образом, острый период травматической болезни характеризуется развитием адаптивных реакций и усилением катаболических процессов, интенсивность и продолжительность которых зависят от тяжести повреждения, реактивности организма, возраста больного, а также от качества корректирующей терапии.
С развитием реаниматологии значительно улучшилась интенсивная терапия больных в остром периоде травматической болезни, соответственно повлияло на снижение летальности.
Период ранних проявлений последствий травмы - второй период травматической болезни.
В раннем послешоковом периоде при благоприятном течении травматической болезни степень гипоксии и интенсивность катаболизма уменьшаются. Начинают преобладать анаболические процессы.
При тяжелых травмах еще остается слабая работа сердца, гемодинамика еще несколько дней лабильная, возможны повторная гипотензия, увеличение токсемии т.д. Транспорт кислорода и насыщение им крови и тканей остаются заниженными в течение 5-10 дней, особенно на 3-4-й день травматической болезни. Все это требует патогенетической терапии, а иногда - плановых хирургических вмешательств.
Если течение травматической болезни неосложненное и быстро наступает выздоровление, общее количество протеина и его фракций в крови приближается к норме после 7-10 дней, а вполне нормализуется – через 2-3 недели. Количественная и качественная нормализация содержимого протеинов может задерживаться в случаях осложнений, особенно некротическо-гнойных, сниженного синтеза протеина, плохого питания и т.д. Если продолжаются катаболические процессы, то посттравматическая азотемия хотя и снижается, но не исчезает.
Содержание липидов в крови, как правило, до 7-го дня нормализуется, а при гнойно-воспалительных процессах уровень свободных жирных кислот остается высоким как защитная реакция организма (пополнение энергии). Нормализуются углеводный и водно-электролитный обмены, ферментативная активность, кислотно-основное равновесие и т.д. Подавляющее большинство биохимических показателей нормализуется в течение 2-3 недель. Если возникают осложнения, процессы нормализации и выздоровления затягиваются.
Период поздних проявлений последствий травмы называют еще периодом клинического выздоровления. Этот период также зависит от тяжести повреждения и может продолжаться долго (несколько недель и месяцев). Начинается он после стабилизации гомеостаза, а также времени, когда функция поврежденных участков начинает восстанавливаться.
Комплексное лечение в этом периоде направляют на устранение патологических последствий травмы. Заканчивается третий период, когда больному уже не нужно специальное лечение. Период реабилитации – четвертый период. Вследствие перенесенной травмы и страданий больные часто бывают физически ослабленные, в состоянии депрессии и еще не адаптированы к физической и умственной работе. В этом периоде они еще нуждаются в медицинской и особенно социальной реабилитации.
В первые месяцы жизни у детей очень много не окостеневших костей: незакрыт родничок, окостенение не завершилось или вообще еще не началось.. . Одна из последних окостеневающих костей ключица может закончить свое формирование аж после 2 лет.. . А в старости кости теряют кальций и другие минералы, кость становится хрупкой, посему и переломы частое явление
У детишек маловато минеральных веществ, у стариков - избыток.
Дети сидят сутулясь и при ношение сумки на одном плече нагрузка распределяеться не равномерно, а может наследственность, а у стариков просто хрупкие кости, кальция становиться меньше вот и результат. Это я так думаю.
Кости пожилых людей - ломкие. В них мало кальция, поэтому при любой малозначительной травме они ломаются. Существует такое понятие, как патологический перелом - когда силы воздействия недостаточно для перелома здоровой кости. Именно у пожилых людей встречаются такие переломы.Кости детей - тонкие. У них толстая и крепкая надкостница, которая не дает им сломаться. Но из-за активного роста кости детей могут искривляться, если им не хватает каких-то элементов, например, при рахите - дефиците витамина Д.
С возрастом здоровье ухудшается. Это неизбежный процесс, связанный с износом внутренних органов и тканей. Пожилые люди часто обращаются за неотложной помощью. Поводом становятся травмы опорно-двигательного аппарата, такие как растяжения связок, ушибы, вывихи и самые опасные нарушения – переломы. Эта патология особенно опасна в пожилом возрасте, так как чем старше человек, тем выше риск неблагоприятных последствий. Избежать осложнений поможет лишь своевременная врачебная помощь и грамотный уход в реабилитационном периоде.

Причины частых переломов у пожилых людей
Кости – это органы со сложным строением. В их глубине залегают нервные волокна и кровеносные сосуды, питающие клетки. Во внутренней полости расположен костный мозг, ответственный за синтез новых клеток крови. Снаружи он окружен костной тканью, образованной структурными элементами – остеобластами, остеоцитами и остеокластами. Основная функция скелета – опорно-механическая. Он обеспечивает подвижность и поддерживает положение тела в пространстве.
Костная ткань уникальна. Она легкая, прочная и в меру эластичная одновременно. Такие свойства обуславливаются химическим составом. Минеральные вещества придают твердость, а органические соединения – гибкость. Они защищают клетки от преждевременного разрушения.
С возрастом структура костей меняется. Плотность, присущая молодому организму, утрачивается. Минеральные вещества вымываются, поэтому кости становятся рыхлыми, пористыми. Внутри них образуются полости, которые увеличиваются с каждым годом. Развивается сенильный остеопороз – хроническое заболевание, беспокоящее людей пожилого возраста. При этой патологии кости теряют прочность и становятся хрупкими. Долгие годы она может протекать бессимптомно. Ее диагностируют при первом переломе, причиной которого становится легкий ушиб или падение.
Факторы, провоцирующие развитие остеопороза:
- генетическая предрасположенность;
- эндокринные нарушения – гипертиреоз, сахарный диабет;
- нарушения пищеварения – мальабсорбция, восстановление после резекции желудка;
- патологии печени или почек;
- ревматоидный артрит;
- болезни крови – лимфома, лейкоз;
- обструктивная болезнь легких;
- нервное истощение;
- голодание, дефицит питательных веществ;
- длительный прием глюкокортикостероидов, иммунодепрессантов, тиреоидных гормонов.
Какие кости и суставы чаще всего подвержены переломам у пожилых людей
Переломы пожилых отличаются от повреждений костей у молодых людей. Сильный организм быстрее восстанавливается, тогда как после 55-60 лет без хирургического вмешательства часто не обойтись. У пациентов старшей возрастной группы свои уязвимые места, которые подвергаются максимальной нагрузке. По статистике, чаще остальных диагностируются следующие повреждения.
- Перелом лучевой кости. Травма возникает при падении. Человек, чтобы защитить туловище и голову, рефлекторно выставляет руку вперед, поэтому основной удар приходится на кисть. На реабилитацию затрачивается 4-5 недель.
- Перелом шейки плеча. Обычно диагностируется после падения на бок при отведенной к лопаткам или прижатой к туловищу руке. Этот перелом в пожилом возрасте возможен даже при резком рывке плечом. Длительность восстановительного периода – от 6 недель.
- Перелом плечевой кости. Случается при падении на локоть. На восстановление подвижности уходит до 6 недель.
- Перелом шейки бедра. Одна из самых опасных травм для людей пожилого возраста. Особенно ей подвержены женщины старше 60 лет. Возникает из-за удара. От механического воздействия хрупкая соединительная ткань разрушается, кость смещается. На восстановление уходит несколько лет.
- Перелом бедра. Возникает у старых людей даже без удара или падения. Костная ткань разрушается из-за давления собственного веса. На реабилитацию уходит минимум полгода.
- Перелом большеберцовой кости. Может происходить при падении на твердую поверхность и приземлении на прямые ноги. Часто осложняется кровоизлиянием в сустав. Вернуться к прежней жизни после травмы человек сможет не ранее, чем через 6 месяцев.
- Перелом голеностопа. Частая травма при подворачивании ноги при ходьбе. Восстановление занимает 2-3 месяца.
- Компрессионный перелом позвоночника. Костная ткань разрушается из-за повышенного давления на ее отдельный фрагмент. Травма провоцируется падением с высоты или ушибом спины. Восстановление неосложненных случаев занимает 3-4 месяца.
Особенности лечения и реабилитации при переломах
Лечение переломов у пожилых людей может быть консервативным или хирургическим. Решение принимает лечащий врач с учетом места локализации травмы.
- Лучевая кость. При переломе без смещения накладывают гипсовый лонгет. При смещении костей для обеспечения ровного срастания их соединяют спицами. В реабилитационном периоде назначают комплекс упражнений, нацеленный на восстановление подвижности пальцев и запястья.
- Шейка плеча. Если смещения нет, для срастания достаточно фиксирующей повязки. При осложненном переломе накладывают пластину. Кости возвращают в анатомически правильное положение с помощью метода скелетного вытяжения – фиксации поврежденных конечностей с помощью грузов.
- Плечевая кость. На руку накладывают гипс и фиксируют ее повязкой в согнутом в локте положении. Скелетное вытяжение и хирургическое вмешательство может потребоваться при смещении.
- Шейка бедра. Консервативного метода лечения перелома шейки бедра недостаточно. Отказ от операции чреват летальным исходом (вероятность смерти пациента в течение первого года после травмы доходит до 60 %). Поврежденный сустав восстанавливают с помощью металлических спиц, штифтов, пластин. При тотальном разрушении из-за прогрессирующего остеопороза выполняют эндопротезирование – заменяют пострадавший сустав искусственным костным сочленением.
- Бедренная кость. Эта зона требует особого подхода. Ткань у пожилых людей не может правильно срастись без дополнительного вмешательства. Потребуется установка имплантата или деталей, фиксирующих костную ткань.
- Большеберцовая кость. Смещение исправляют в ходе хирургической операции – на кость устанавливают спицы и шурупы. Сверху накладывают гипс.
- Голеностоп. На лодыжку накладывают гипсовый лонгет с металлической вставкой на пятке, которая позволит передвигаться без опоры на костыли.
- Позвоночник. Консервативное лечение в стационаре предполагает полный покой на 1-3 месяца. Пациенту понадобится специальная кровать с возможностью регулировки высоты спинки и фиксирующие ленты для закрепления пострадавших позвонков.
Важно понимать не только, как лечить перелом у пожилых людей, но и как ускорить реабилитацию после травмы. Ключевая роль в восстановительном периоде отводится ЛФК. Врач подбирает комплекс упражнений, безопасных для пациента. Он учитывает его возраст, наличие сопутствующих заболеваний, характер и место перелома.
Чтобы восстановление при переломах у пожилых людей шло быстрее, подключают физиопроцедуры. Полезна магнитотерапия – влияние на пораженные области тела магнитными полями. Такое воздействие улучшает кровообращение, обеспечивает приток кислорода и питательных веществ к костной ткани.
Какие последствия могут развиться при переломах костей
Тяжелые переломы со смещением костей, затрагивающие бедренные или тазовые кости, могут быть опасны для жизни. Реабилитационный период предполагает покой. Пациенту нельзя активно двигаться, иначе хрупкие кости вновь сместятся. Отсюда следуют негативные последствия переломов у пожилых. Кровообращение замедляется. На фоне повышенной свертываемости, свойственной людям преклонного возраста, увеличивается риск образования тромбов и закупорки артерий.
Тромбоэмболия – не единственный риск. Из-за застойных процессов развивается пневмония. Замедленный ток крови может спровоцировать инфаркт. На коже появляются пролежни – некротизированные участки, сформировавшиеся из-за постоянного давления.
Остеопороз - причина частых переломов. Профилактика остеопороза
Остеопороз - заболевание скелета, вызванное ухудшением плотности костной ткани и нарушением ее строения. Кости при остеопорозе становятся очень хрупкими и ломаются так же легко, как сухие прутья. Вследствие этого переломы у людей подверженных этому недугу случаются даже при незначительных нагрузках и одном неловком движении. При этом после первого перелома риск повторных переломов возрастает примерно в 5 раз.
Очень часто человек узнает о том, что у него остеопороз, только когда он ломает руку или ногу. Обычно это происходит в зимний гололед или при ношении обуви на неудобных каблуках. Упав с высоты своего роста, человек чувствует сильную боль в конечности, а в травмпункте ему диагностируют перелом. Переломы при остеохондрозе случаются даже во время поездки в переполненном автобусе, поднятии тяжестей, неудачном повороте и неловком движении.
Частые переломы всегда сигнализируют о том, что организму не хватает кальция. Дефицит кальция является одной из главных причин способствующей потери минеральной плотности костной ткани, а значит и развития остеопороза. Суточная потребность организма в кальции составляет 1,0 грамм. Получить такое количество этого микроэлемента только через продукты питания проблематично. Для этого надо ежедневно есть 1 кг творога, 400 грамм миндаля и 300 грамм консервированных сардин с костями.
Большинство людей получает с пищей меньше половины необходимой нормы кальция. Поэтому после первого перелома больным остеопорозом врачи рекомендуют принимать препараты кальция, среди которых лучше всего усваиваются карбонат и цитрат кальция. Суточная норма приема этих препаратов - 1 грамм, что примерно равно употреблению 250 грамм творога или литра молока.
Особенно сильно от остеопороза страдают женщины старше 45 лет. Причина этого в том, что после этого возраста минеральная плотность костей начинает уменьшаться на 1% год, а у женщин после менопаузы этот процесс ускоряется до 3-5% в год. Ученые из Института ревматологии на основании проведенных исследований при участии 2400 женщин, назвали список лиц, которые чаще и раньше других болеют остеопорозом.

На первом месте - худенькие женщины. Не стоит любой ценой стремиться обрести фигуру, которую нам демонстрируют модели с подиумов. Подавляющее большинство сегодняшних сумасшедших диет не щадят не только живота нашего, но и вызывают нарушения костной ткани. Постоянные самоистязания голодом непременно приводят к гормональным сбоям и ускорению вымывания кальция из костей.
На втором месте - женщины, у которых менопауза наступила раньше 45 лет. Чем меньше в течение жизни у женщины вырабатывалось эстрогенов, тем выше риск остеопороза. Поэтому все виды бесплодия, позднее начало менструации, ранняя менопауза, перенесенные гинекологические операции, затронувшие яичники, во много раз увеличивают риск остеопороза у женщин.
На третьем месте - женщины, имеющие наследственную предрасположенность к остеопорозу. Как бы это дико не звучало, переломы передаются по наследству. Если у мамы был перелом шейки бедра, то вероятность того, что он может случиться у ее дочери в пожилом возрасте, повышается в 3-4 раза.
Кроме того, снижают содержание кальция в крови и соответственно прочность костей прием противозачаточных таблеток, употребление газировки, алкоголя, кофе, курение и малоподвижный образ жизни. Причиной остеопороза могут быть также заболевания щитовидной железы, сахарный диабет, нарушения работы пищеварительного тракта, почек, легких и операция по удалению яичников.
Диагноз остеопороз ставит ортопед после проведения денситометрии - обследования УЗИ-лучами или рентгеном. Рентгеновская денситометрия на сегодняшний день считается более точным для определения уровня потери костной массы. При проведении этой процедуры просвечивается нижняя часть позвоночника и шейка бедра. Именно эти части тела являются наиболее уязвимыми - здесь плотность костной ткани страдает в первую очередь.
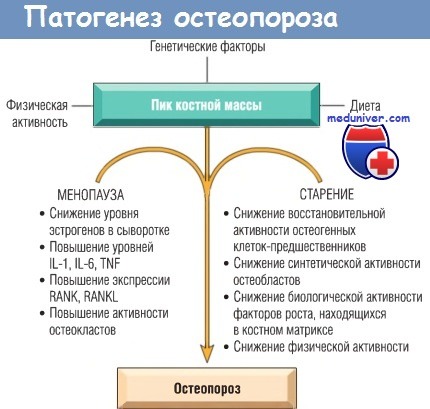
Патофизиология постменопаузального и сенильного остеопороза.
IL — интерлейкин; RANK — рецептор-активатор ядерного фактора каппа В;
RANKL — лиганд рецептора-активатора ядерного фактора каппа В; TNF — фактор некроза опухолей.
Сегодня в России остеопороз имеет каждая третья женщина старше 50 лет, но считать его болезнью многомиллионных бабушек не совсем правильно. В группе риска остеопороза - изящные голубоглазые блондинки, предмет вожделения мужчин и зависти женщин. Если у нее поздно начались месячные, менструальный цикл 31 день, детей нет или только один ребенок, то она может заболеть остеопорозом несмотря на молодой возраст.
Также сегодня все чаще диагностируют остеопороз у молодых женщин, которые следуя советам некоторых "врачей из Интернета", отказались от употребления молока и молочных продуктов. Услышав от таких женщин: "Я не пью молоко, не ем творог и сыр", ревматологи шутят: "Значит, вы выбираете остеопороз".
Костям крайне нужны молочные продукты и зелень. Главным источником кальция для человека было и остается обыкновенное молоко. Употребляя ежедневно кружку молока можно снабдить организм на 25% дневной нормы "строителя костей". Если молоко не по вкусу, пейте вместо него кефир, или ешьте сыр или творог.
Из "немолочных" источников кальция наиболее важный - бобовые. Это горох, фасоль и чечевица. Также богаты кальцием орехи, семечки, минеральная вода, а также жирная рыба. Чтобы кальций усвоился и пошел на пользу, необходим витамин Д и магний. Непереработанное свежее молоко и бобовые содержат все эти вещества в правильной пропорции. Магния много в ананасах, которые сегодня продают в магазинах круглый год. Можно делать из него сок или есть в свежем виде. Зеленый лук, укроп и петрушка тоже помогут восполнить дефицит магния в организме.
Самый эффективный способ профилактики остеопороза - регулярно выполнять упражнения с отягощениями и на выносливость. У активных и подтянутых людей наибольшая костная масса, но в пожилом возрасте, к сожалению, люди меньше двигаются, поэтому снижение плотности костей с возрастом для них неизбежный процесс.
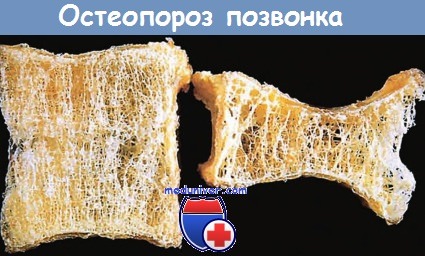
Остеопороз тела позвонка (справа) с выраженным укорочением и компрессионным переломом в сравнении с нормальным позвонком.
При остеопорозе наблюдаются утрата горизонтальных трабекул и утолщение вертикальных трабекул.
- Вернуться в оглавление раздела "Профилактика заболеваний"
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Читайте также:

