Какое значение имеет переливание крови биология 8 класс кратко
Обновлено: 08.07.2024
Свидетельство и скидка на обучение каждому участнику
Зарегистрироваться 15–17 марта 2022 г.
Урок биологии в 8 классе
Тема: Группы крови. Переливание крови.
Цели урока :
- формирование понятий о группах крови человека и причинах групповых различий; резус-факторе; выявить значение переливания крови как важного достижения современной медицины;
- развитие умения делать выводы и обобщения;
- продолжить формирование навыков воспитания о заботе по сохранению своего здоровья; воспитывать гуманное отношения к людям.
1. Актуализация знаний
- Какова общая характеристика крови ?
Кровь — вид соединительной ткани, или, образно говоря, „жидкая ткань“. Она составляет около 7 процентов от массы тела. У взрослого мужчины объём крови равен приблизительно 5,9 литра, у женщины — 3,9 литра.
- Из каких компонентов состоит кровь? Определите, какие клетки крови изображены на фотографиях, дайте им характеристику?
- Откуда известно, что кровь имеет именно такой состав?
Анализ крови — один из наиболее распространённых методов медицинской диагностики. Всего лишь несколько капель крови позволяют получить важную информацию о состоянии организма.
2. Мотивационный этап
- Сколько крови в организме человека?
- Является ли это количество строго постоянным?
- При каких условиях объем крови в организме может измениться?
Одно из самых распространенных заболеваний крови – малокровие.
(с/р с.141 1 абзац) найти ответы на вопросы:
Медицинское название малокровия
(Заполнение таблицы в результате эвристической беседы)
Причина малокровия
Меры борьбы
Недостаток эритроцитов, снижение количества гемоглобина
F е – морепродукты, мясо, гречка, фасоль, яблоки, капуста и …
Нарушение функций красного костного мозга
Потеря крови (травмы с разрывом сосудов)
- О чем мы сегодня поговорим? Какова тема урока?
- Что мы должны изучить?
Из истории переливания крови:
Лечить малокровие пытались с древних времен:
- Еще др. греки (Пифагор, Гомер, Овидий) описывали попытки использовать кровь человека для лечения – больным давали пить кровь человека или животных. Естественно, это не приносило успеха.
- 1492 г. – Римский папа Иннокентий VIII пытался вернуть себе молодость с помощью вливания крови, взятой от десятилетних мальчиков. Мальчики погибли от кровопотери, а вслед за ними скончался и сам папа.
- в 1667 г. во Франции Ж. Дени произвел внутривенное переливание крови, обескровленному от кровопускания умирающему душевнобольному юноше перелили кровь ягненка. Чужеродная кровь вызвала тяжелую реакцию, больной перенес ее и выздоровел.
Успех окрылил врачей. Однако последующие попытки переливания крови оказались неудачными. Родственники погибших возбудили против врачей судебный процесс, и переливание было запрещено законом на 150 лет.
- в 1819 г в Англии переливание крови от человека человеку. Бландем Остались воспоминания одной из первых пациенток, потерявшей много крови при родах и получившей затем четверть литра донорской крови. По её словам, она ощутила, „будто сама жизнь проникает в её организм“.
- в России в 1832 г его произвел петербургский врач Вольф. Спас женщину, находившуюся при смерти из-за большой кровопотери после маточного кровотечения.
А дальше все пошло по-старому: то блестящий успех, то тяжелые осложнения вплоть до смерти. Осложнения были такими же, как после переливания крови животных. Значит, в некоторых случаях кровь одного человека может оказаться чужеродной для другого.
(Постановка вопросов к кейсу)
- Что не было учтено при первых попытках переливания крови?
- Какие знания о собственной крови необходимо иметь?
- Как можно помочь человеку потерявшему кровь, не будучи врачом?
3. Формирование новых знаний
(вопрос кейса №1,2)
1901г – На этот вопрос в начале XX в. дали ответ немецкий ученый П.Эрлих и его ученик- австриец К. Ландштейнер, открывщий три группы крови, а затем чешский ученый Я. Янский открыл еще и IV группу крови.
Ландштейнер обратил внимание на то, что иногда сыворотка крови одного человека склеивает эритроциты крови другого. Это явление получило название агглютинации.
Агглютинация – свойство эритроцитов склеиваться при действии на них белков плазмы другого человека.
Таким образом, все население земного шара имеет 4 разные группы крови: (учебник с.139, рисунок – анализ)
Давайте разберемся, а когда же возникло это понятие и кто впервые внедрил его в медицину.
История переливания крови своими корнями уходит в древность - именно тогда люди стали обращать внимание, что при сильном кровотечении наступает смерть человека. Кровь стали считать носителем жизни, а на практике стали давать больному человеку пить кровь животного или человека уже в эпоху Гиппократа. Что, однако, не давало особых результатов.
Первые попытки трансплантации крови от животного к человеку были зафиксированы в 17 веке, но тогда эти эксперименты всегда заканчивались летальным исходом. В те времена технология переливания кардинально отличалась от современной, для этого применяли очень старые инструменты без соблюдения принципов асептики, да и делали это только в крайнем случае, когда у больного было обильное кровотечение. Несмотря на прогресс науки и медицины, опасения сохранялись - люди боялись появления нового биологического вида. Но некоторые исследователи продолжали проводить опыты над животными. Первой удачной попыткой переливания крови стало показательное прямое переливание от животного к человеку в 1667 году, провел его Жан-Батист Дени. Данная процедура прошла вполне успешно, не пострадал ни реципиент, ни животное.
Среди людей бытовало мнение, что у человека, которому переливают кровь, могут появиться черты характера, присущие донору, поэтому попытки запрета гемотрансфузий увенчались успехом уже в 1674 году. Но прогресс было не остановить. В Англии Джеймс Бланделл стал первым врачом, кто совершил трансплантацию крови от человека к человеку, а также дал рекомендации по наблюдению за состоянием пациента в этот момент, чтобы исключить возможные осложнения.
Гемотрансфузия в России стала распространятся только в 19 веке, когда совершили порядка 60 процедур, но на тот момент врачи еще не знали таких понятий, как совместимость групп крови. Позже, в 1901 году, были открыты 3 группы крови, а затем учеными было доказано существование и четвертой. В институте Богданова открыли способ сохранения крови, здесь же ученые доказали, что есть возможность использовать при заболеваниях отдельные компоненты крови.
Совершенствованию этой науки не было предела - в дальнейшем нашли способ длительного хранения плазмы, а также создали специальные заменители крови.
В современном мире встречаются случаи отказа от гемотрансфузии, как в Средневековье. Яркий этому пример – Свидетели Иеговы, их последователям категорически запрещено переливание крови. Они считают, что вместе с кровью реципиенту от донора передадутся не только положительные эмоции, но и негативные, а значит и его грехи. Ведь кровь – этот сосуд души людей.
![О переливании крови: зачем оно нужно и чем опасно?]()
Техника гемотрансфузии
Переливание крови принято считать операцией, хоть она и не требует ни анестезии, ни надрезов скальпелем. Это достаточно сложный процесс, который не терпит ошибок и погрешностей со стороны медицинских работников. Операция по переливанию крови проводится только в стационаре, где в случае осложнения могут оказать необходимую неотложную помощь. Используются при гемотрансфузии только одноразовые медицинские инструменты. Предварительно (в плановых случаях) больной проходит обследования на заболевания сердечно-сосудистой системы, печени, почек и органов дыхания, чтобы уменьшить вероятность осложнений. Обязательное условие перед гемотрансфузией – забор крови для определения её группы и резус-фактора и на совместимость с донором; у донора проверяются также анализы на ВИЧ, сифилис и гепатиты.
Также врач обязательно должен выяснить, есть ли у больного какие-либо аллергические реакции или непереносимость лекарственных средств.
Виды гемотрансфузии
Обычно переливание назначается пациентам в случаях обильной кровопотери, геморрагического шока, сложных операций, которые сопровождаются кровотечением и значительным повреждением тканей. Но также врач может рекомендовать гемотрансфузию как вспомогательный (симптоматический) метод лечения анемии, интоксикации и отравления некоторыми ядами, повышения иммунитета человека. Существуют и противопоказания, к которым относится острая сердечно-сосудистая недостаточность, инфаркт миокарда, тромбоэмболия легочной артерии, агональное состояние. В каждом конкретном случае показания и противопоказания взвешиваются индивидуально.
После гемотрансфузии пациенту требуется постельный режим и наблюдение врача, в течение четырех часов после операции измеряются давление, температура и пульс. На следующий день выполняется общий анализ крови, а мочи – даже дважды – сразу после переливания и на следующий день. Не исключены и негативные последствия после переливания, к примеру, может произойти посттрансфузионные реакции организма на попадание в кровь чужеродного белка.
В целом можно сказать, что переливание крови – это очень распространенная процедура, потому что у каждого человека может случиться в жизни критическая ситуация, когда ему потребуется донорская кровь. Но, к сожалению, в 21 веке количество доноров неумолимо сокращается и появляется дефицит крови, в которой нуждаются люди со злокачественными опухолями, получившие тяжелые травмы или перенесшие сложные операции.
Некоторые кожные заболевания – угревая сыпь, акне, фурункулы - также поддаются лечению при помощи введения внутримышечно собственной венозной крови. Считается, что такой способ повышает иммунитет (это также вариант аутогемотрансфузии).
На данный момент любой гражданин нашей страны может добровольно войти в ряды доноров, главные условия – это дееспособность, совершеннолетие, отсутствие инфекционных и некоторых других заболеваний. Перед сдачей крови обязательно нужно пройти ряд исследований, все эти процедуры можно сделать совершенно бесплатно. Если человек периодически сдает кровь в нужном объеме, то он может получить льготы от государства и денежное пособие.
15 июня 1667 года французский врач Жан-Батист Дени впервые совершил переливание крови человеку. Сегодня эта лечебная технология показана при многих заболеваниях, оставаясь при этом опасной процедурой.
Французский врач Жан-Батист Дени известен тем, что был личным врачом короля Людовика XIV, и своим открытием — именно он 15 июня 1667 года впервые совершил задокументированное переливание крови человеку. Дени перелил чуть более 300 мл овечьей крови 15-летнему мальчику, который впоследствии выжил. Позже учёный совершил ещё одно переливание, и пациент также выжил. Позже Дени перелил кровь шведскому барону Густаву Бонде, но он скончался. По одной из версий, первые пациенты выжили благодаря небольшому количеству переливаемой крови. После ещё одного погибшего пациента Дени обвинили в убийстве, но, даже получив оправдательный приговор, врач оставил медицинскую практику.
Однако, хотя опыты по переливанию крови продолжались, проводить процедуру без смертельных осложнений стало возможным только после открытия групп крови в 1901 году и резус-фактора в 1940 году.
Процедура называется гемотрансфузия.
Показания
Самое распространённое показание к переливанию — это потеря крови. Острой потерей считается потеря пациентом в течение пары часов более 30 % объёма крови. Кроме этого, среди абсолютных показаний к гемотрансфузии — шоковое состояние, непрекращающиеся кровотечения, тяжёлое малокровие, хирургические вмешательства.
Частыми показаниями к переливанию компонентов крови являются анемия, гематологические заболевания, гнойно-септические болезни, тяжёлые токсикозы, острые интоксикации.
Среди противопоказаний— сердечная недостаточность при пороках, миокардите, кардиосклерозе, гнойное воспаление внутренней оболочки сердца, гипертония третьей стадии, нарушение кровотока головного мозга, общее нарушение белкового обмена, аллергическое состояние.
Часто при абсолютных показаниях к переливанию крови процедуру производят несмотря на противопоказания, но при этом организуют профилактические мероприятия, например, для предупреждения аллергической реакции. Иногда при хирургических операциях применяется предварительно заготовленная собственная кровь пациента.
Технология
Перед переливанием крови пациента обязательно проверяют на противопоказания, ещё раз проверяют группу крови и резус-фактор и тестируют кровь донора на индивидуальную совместимость. После этого проводится биологическая проба — пациенту вводят 25–30 мл крови донора и наблюдают за состоянием больного. Если пациент чувствует себя хорошо, то кровь считается совместимой и проводится гемотрансфузия со скоростью 40–60 капель в минуту.
После переливания несовместимой крови могут возникнуть осложнения, сбой дают почти все системы организма. Например, возможно нарушение функций почек и печени, обменных процессов, деятельности желудочно-кишечного тракта, сердечно-сосудистой и центральной нервной систем, дыхания, кроветворения.
Интересные факты
В 1926 году в Москве был организован первый в мире институт переливания крови (сегодня это Гематологический научный центр РАМН), была создана специальная служба крови.
Прямое переливание крови, непосредственно от донора больному, в настоящее время практически запрещено из-за опасности заражения СПИДом и гепатитом и проводится лишь в особо экстремальных ситуациях.
Кроме этого, полностью запрещено переливание донорской крови и её компонентов, не исследованных на СПИД, поверхностный антиген гепатита В и сифилис.
Основные факты
Ежегодно в мире собирается около 112,5 миллиона донаций крови. Примерно половина из них приходится на страны с высоким уровнем дохода, где проживает 19% населения мира.
В странах с низким уровнем дохода до 65% случаев переливания крови проводится детям в возрасте до 5 лет, в то время как в странах с высоким уровнем дохода переливание крови чаще всего проводится пациентам старше 65 лет — на них приходится до 76% всех случаев переливания крови.
Число донаций на 1000 человек составляет 32,1 в странах с высоким уровнем дохода, 14,9 в странах со средне-высоким уровнем дохода, 7,8 в странах со средне-низким уровнем дохода и 4,6 в странах с низким уровнем дохода.
Показатели безвозмездной сдачи крови добровольными донорами возросли в 2013 году на 10,7 миллиона донаций крови по сравнению с показателями 2008 года. В 74 странах национальные запасы крови более чем на 90% обеспечиваются добровольными безвозмездными донорами.
Сегодня основным документом, регулирующим вопросы качества безопасности донорской крови в ЕС, является Директива 2002/98/ЕС , которая принята Советом ЕС и Парламентом на основании ст. 152 Договора, учреждающего европейское сообщество, в редакции амстердамского договора, впервые закрепившего такие полномочия за ЕС. в соответствии с данной статьей Парламент и Совет ЕС принимают в соответствии с обычной законодательной процедурой меры, устанавливающие высокие стандарты качества и безопасности для органов и субстанций человеческого происхождения, крови и ее дериватов.
Основным законом, регулирующим вопросы донорства крови в РБ является Закон Республики Беларусь от 30.11.2010 №197-З "О донорстве крови и ее компонентов".
На нанимателя возлагается обязанность беспрепятственно отпускать работника в день выполнения донорской функции, а в случае невозможности по производственным причинам отпустить работника в указанный им день предложить другой день, выбранный по согласованию с работником (за исключением случаев выполнения донорской функции в экстренном порядке в целях сохранения жизни и здоровья реципиента). В то же время на донора будет возложена обязанность не позднее чем за 2 рабочих дня предупредить нанимателя о датах выполнения донорской функции и использования дней отдыха, а также обязанность своевременно представить нанимателю документы, подтверждающие выполнение донорской функции.
В день сдачи крови, ее компонентов донор освобождается от работы независимо от того, в какой смене он работает, а также от того, в какое время (рабочее или нерабочее) он сдаст кровь.
Ведущий лаборант кафедры функциональной
диагностики Малаховская С.Н.

В данный момент вы не можете посмотреть или раздать видеоурок ученикам
Чтобы получить доступ к этому и другим видеоурокам комплекта, вам нужно добавить его в личный кабинет, приобретя в каталоге.
Получите невероятные возможности



Конспект урока "Тканевая совместимость и переливание крови"
У каждого человека ткани имеют свои особенности, поэтому пересадка кожи и внутренних органов, например печени или сердца, возможна только тогда, когда ткани людей совместимы. При несовместимости произойдет отторжение пересаженной ткани, так как содержащиеся в ней чужеродные вещества вызовут иммунную реакцию и антитела больного начнут уничтожать эту ткань.
Кровь каждого человека имеет индивидуальные признаки. Они связаны с наличием в ней особых веществ. Основную часть форменных элементов крови составляют красные безъядерные клетки двояковогнутой формы – эритроциты. На мембране эритроцитов располагаются особые вещества – антигены, или агглютиногены, А и Б. В плазме крови растворены антитела, или агглютинины, альфа (α) и бэта (β). Когда происходит взаимодействие антигена А и антитела альфа, несколько эритроцитов сближается и склеивается между собой. Происходит их агглютинация. Аналогичное явление наблюдается и при взаимодействии антигена Б и антитела бэта.

В крови новорождённых детей, как правило, антител нет или они присутствуют в очень малых количествах, если поступили с молоком матери. Антитела образуются в течение первого года жизни к тем антигенам, которых нет в его собственных эритроцитах. Например, если эритроциты имеют антиген А, то будут образовываться антитела бэта.
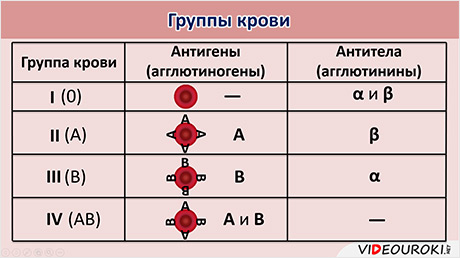
В зависимости от того, какие антигены и антитела присутствуют в крови человека, выделяют четыре группы крови: первую, вторую, третью и четвёртую. В течение всей жизни человека его группа крови не меняется.
На мембране эритроцитов людей, имеющих 1-ю группу крови, антигенов нет, значит, в плазме крови присутствуют антитела альфа и бэта.
На мембране эритроцитов людей со 2-й группой крови находятся антигены А, значит, в плазме растворены антитела бэта. У людей с 3-й группой крови, соответственно, антигены Б и антитела альфа. У людей с 4-й группой крови на мембране эритроцитов располагаются антигены А и Б, а антитела отсутствуют.
Наличие антигенов или их отсутствие в эритроцитах дало основание называть эту систему групп крови А-Б-ноль. Первая группа крови – нулевая, вторая – А, третья группа – Б и четвёртая – А-Б.

Около 40 % россиян имеют первую группу крови, 39 процентов – вторую, 15 процентов – третью и только 6 процентов людей – четвёртую группу крови.
К индивидуальным признакам крови относится также присутствие в эритроцитах особого белка – резус-фактора.
Кровь, в которой имеется этот антиген, называется резус-положительной, в которой его нет – резус-отрицательной. Большая часть людей на нашей планете (85 %) имеет резус-положительную кровь.

При различных травмах, ранениях, операциях люди могут терять много крови. Потеря большого количества крови опасна для жизни, и единственным способом помочь пострадавшему является переливание крови. Людей, которые дают кровь, называют донорами. А человека, которому вливают кровь, – реципиентом.
Проблема переливания крови возникла очень давно. Еще древние греки пытались спасти истекающих кровью раненых воинов, давая им пить тёплую кровь животных. Но большой пользы это принести не могло.
В 1638 году начали проводиться опыты по переливанию крови животным, а в 1667 году было проведено первое успешное переливание крови животного – ягнёнка – молодому человеку, однако после совершения нескольких переливаний он умер. В связи с этим опыты по переливанию крови прекратились почти на целое столетие. Постепенно учёные пришли к выводу, что человеку можно переливать кровь только человека.
Впервые переливание крови от человека к человеку совершил в 1819 году английский акушер Джеймс Бланделл. В России первое успешное переливание крови произвёл акушер Вольф в 1832 году. Он спас женщину, которая умирала после родов от открывшегося кровотечения. Позднее австрийский учёный Карл Ландштейнер открыл группы крови, за что был удостоен Нобелевской премии.
Кровь донора должна быть совместима с кровью больного. Поэтому каждый человек должен знать свою группу крови и резус-фактор. Если группы крови и резус-фактор подобраны неправильно, то наступает несовместимость – эритроциты склеиваются, закупоривая мелкие сосуды и нарушая кровообращение.
Если эритроциты донора содержат, например, антигены А, а плазма крови реципиента (получающего кровь) – антитела бэта, то переливание пройдёт успешно. Если же эритроциты донора содержат антиген А, а плазма крови реципиента – антитела альфа, то произойдёт агглютинация эритроцитов.

Людям с 1-й группой крови можно переливать кровь только этой же группы. Кровь 1-й группы можно переливать людям всех групп, так как в их эритроцитах нет антигенов и донорские эритроциты в крови реципиента не склеиваются. Поэтому людей с 1-й группой крови называют универсальными донорами.
Люди с 4-й группой крови принимают кровь всех групп, поэтому их называют универсальными реципиентами.
Тем, у кого кровь относится ко 2-й или 3-й группе, можно переливать кровь своей или 1-й группы.

Но в настоящее время в современной медицине реципиентам переливают кровь только их же группы в целях исключения различных осложнений.
Напомним, что осложнения возникают также, если повторно переливать людям с резус-отрицательной кровью резус-положительную кровь. А также в том случае, если женщина с резус-отрицательной кровью вынашивает плод, который унаследовал от отца резус-положительную кровь.
В этом случае фрагменты эритроцитов плода попадают в кровь матери, и в ней начинают вырабатываться антитела. Эти антитела проникают в организм плода и разрушают его эритроциты. Если первая беременность обычно протекает без осложнений, то итогом второй может быть гибель плода.

Иногда осложнения возникают в случае переливания одногруппной крови. Причиной могут быть функционально неполноценные тромбоциты или лейкоциты, антитела и антигены, которые получены реципиентом при переливании.
Итог урока. При пересадке органов необходимо учитывать совместимость тканей. При переливании крови также необходимо учитывать групповую совместимость. По наличию или отсутствию в крови человека определённых антигенов и антител выделяют четыре группы крови.
Читайте также: