Что такое парапроктит кратко
Обновлено: 04.07.2024
Парапроктитом называют заболевание, при котором формируется воспаление с формированием гнойных мешков (абсцессов) в области тканей, окружающих прямую кишку.
Парапроктит возникает в результате проникновения микробной инфекции из области прямой кишки в глубжележащие ткани околоректальной клетчатки.
Основными возбудителями парапроктитов и формирования абсцессов служат:
-
,
- стрептококковая инфекция,
- инфекция, вызванная присутствием кишечной палочки,
- смешанна флора.
Иногда могут быть выявлены парапроктиты специфической этиологии – туберкулезные, сифилитические, клостридиальные, гонококковые или актиномикозные.
Для развития парапроктита необходимо наличие особых факторов риска, резко повышающих вероятность развития абсцессов:
- понижение иммунитета,
- истощение организма, дефицит витаминов,
- хронические патологии пищеварения,
- острые инфекции пищеварительной трубки, ,
- проблемы с прямой кишкой в виде анальных трещин, геморроя, папиллитов.
Парапроктиты бывают двух видов – острые и хронические.
Острый парапроктит выявляется первично, характеризуется бурными проявлениями, и, исходя из локализации, может быть:
- подкожным, или его еще называют параректальным абсцессом. Это гнойное расплавление зоны подкожной клетчатки в области ануса. Это самый простой и легко поддающийся терапии вид парапроктита.
- интрасфинктерным (внутри сфинктера), воспаление переходит на ткани и мышцы анального сфинктера
- пельвиоректальным, внутри полости малого таза.
- ишиоректальным, когда воспаление распространяется на подвздошно-прямокишечную ямку.
При хроническом парапроктите воспаление длительное, как результат недолеченного острого процесса, он может распространяться на морганиеву крипту, переходя на околокишечную клетчатку.
Как результат хронического процесса, возникают свищи прямой кишки, длительно незаживающие каналы, которые могут соединять кишку с кожей или другими органами.
Проявления парапроктита сильно зависят от локализации гнойника и его размеров. Первоначально проявляются недомогания, головные боли и слабость, ознобы с невысокой температурой. В дальнейшем клиника зависит от вида парапроктита.
Подкожная форма дает наиболее яркие симптомы:
- возникновение болезненной припухлости в зоне ануса,
- покраснения кожи над поверхностью выпячивания,
- резкие боли нарастающего характера, пульсирующие или жгучие, нарушающие сон и нормальную жизнь,
- болезненные дефекации и сдерживание позывов к стулу,
- размягчение и ощущение жидкости над припухлостью.
При всех остальных формах симптомы похожи, но при этом ощущения не столь ярко выражены и четко определены по локализации.
- Подслизистый парапроктит дает сходную клинику, с менее резким болевым синдромом и небольшими изменениями на коже.
- Ишиоректальные и пельвиоректальные парапроктиты дают боли внутри малого таза с их усилением при дефекации, лихорадку и симптомы токсикоза, изменения крови гнойного характера.
- Изменения на коже могут быть только в поздний период при формировании прорыва гноя и свища.
Хроническая форма парапроктита проявляется формированием свищей и истечением гноя. Отверстия свищей могут открываться около ануса или ближе к ягодицам, боли при этом нет, выделяется гной с примесями кала и резким запахом. Свищи могут зарастать и снова прорываться наружу, истощая пациента и резко нарушая качество жизни.
Основа диагностики – это типичные жалобы и боли в области прямой кишки и ануса. При постановке диагноза необходим осмотр проктолога и хирурга, пальцевое ректальное исследование, иногда проводимое под наркозом в операционной из-за болей.
Из лабораторных методов необходимо исследование крови и мочи, крови на глюкозу, а в случае сомнений – ультразвуковое обследование перианальной области, в том числе и с использованием ректального датчика. При наличии свищевых ходов показана фистулография, введение контрастного вещества в свищ с выполнением серии рентгеновских снимков.
Одни и те же симптомы могут быть признаками разных заболеваний, а болезнь может протекать не по учебнику. Не пытайтесь лечиться сами — посоветуйтесь с врачом.
Способ лечения парапроктита только хирургический – поводится вскрытие гнойника с удалением гноя и промыванием полости растворами антибиотиков и антисептиков, дренирование абсцесса.
Операцию проводят под внутривенным наркозом или эпидуральной анестезией. В дальнейшем рана ведется открытым методом или с наложением вторичных швов.
После стихания воспаления проводят консультации проктолога для подготовки к радикальной операции по устранению причины парапроктита. При хроническом парапроктите проводят сложные операции по иссечению свищей и восстановлению анатомической целостности органов малого таза.
- После операции проводят лечение антибиотиками, а также наружную терапию – перевязки с мазями (гентамицин, левомеколь).
- Используют сорбенты (аппликационная сорбция), мази на гидрофильной основе (например, левосин), при появлении заживления – жировые или желеобразные мази.
- Эффективно местное озонирование, лазерное и ультрафиолетовое облучение поверхности ран, ультразвуковая кавитация.
- На 3-й день после операции днем и на ночь больному назначают по 20–30 г касторового масла.
- После операции назначают диету, богатую растительной клетчаткой, с большим количеством жидкости.
Режим больных после операции в целом активный, но зависит от метода произведенной операции.
При затягивании с лечением парапроктита можно получить серьезные осложнения – гнойное расплавление клетчатки с формированием общего воспаления органов малого таза. Могут формироваться свищи между кишкой и влагалищем у женщин и простатой, мошонкой у мужчин. Также могут быть сепсис и летальный исход из-за прорыва гноя в брюшную полость.
Парапроктит имеет прогноз в зависимости от степени тяжести и осложнений. Лечение его длительное, трудное, могут быть рецидивы. На полное излечение может уйти не один месяц.
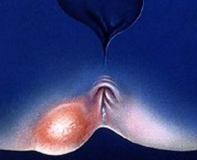
Подкожный парапроктит – это острое или хроническое воспаление околопрямокишечной клетчатки, локализованное под кожей перианальной области. Его причиной является инфицирование грамположительными или грамотрицательными микроорганизмами, которые проникают контактным, лимфогенным, гематогенным путем. Патология проявляется пульсирующими болями в перианальной зоне, нарушениями дефекации, общеинфекционным синдромом. Диагностика подкожного парапроктита включает внешний осмотр, УЗИ, общеклинические и бактериологические анализы. Лечение проводится исключительно хирургическим способом, в послеоперационном периоде дополняется фармакотерапией и физиотерапией.
МКБ-10


Общие сведения
Острый парапроктит – одно из самых распространенных хирургических заболеваний, которое определяется у 24-48% пациентов, обращающихся в отделение проктологии. У мужчин патология встречается в 2-3 раза чаще, чем у женщин. Подкожный парапроктит имеет большую актуальность для врачей-проктологов, поскольку он составляет до 50% всех вариантов заболевания. При неправильном или несвоевременном лечении болезнь переходит в хроническую свищевую форму, поэтому рациональный подбор терапии является основополагающей задачей специалистов.

Причины
Заболевание возникает при попадании в подкожную клетчатку патогенной микрофлоры, вызывающей гнойное воспаление. В этиологической структуре парапроктита ведущую роль играют полимикробные ассоциации, которые включают стафилококки, грамотрицательные и грамположительные палочки. Изредка ткани инфицируются анаэробными бактериями, которые вызывают тяжелое течение болезни и формирование флегмоны.
Развитию подкожного парапроктита способствуют травмы слизистой прямой кишки инородными телами, плотными каловыми массами, медицинскими инструментами при инвазивных манипуляциях. К факторам риска относят геморрой, анальные трещины, ВЗК (неспецифический язвенный колит, болезнь Крона). Среди пациентов с туберкулезом и сифилисом возможны специфические вторичные формы парапроктита. Независимым фактором риска являются иммунодефицитные состояния.
Патогенез
Большинство случаев болезни связано с проникновением патогенных микроорганизмов через анальные железы. Сначала воспалительный процесс развивается в одной или нескольких криптах, вследствие чего ее проток перекрывается, в межсфинктерном пространстве накапливается гной и формируется абсцесс. Гнойник прорывается в подкожные мягкие ткани перианальной области, образуя типичный очаг парапроктита.
Распространение бактериальной флоры происходит лимфогенным и гематогенным путем при наличии в организме очагов хронической инфекции. Вторичные подкожные парапроктиты нередко встречаются среди урологических пациентов. Они связаны с осложнениями воспалительных процессов уретры и простаты у мужчин, женских мочеполовых органов. Изредка механизм развития болезни обусловлен прямым проникновением бактерий вследствие травм прямой кишки или перианальной области.

Симптомы подкожного парапроктита
При острой форме патологии проявления возникают на фоне полного здоровья и быстро прогрессируют. Пациент ощущает интенсивные боли в области прямой кишки и вокруг анального отверстия, которые усиливаются во время дефекации. Из-за страха болевых ощущений больной человек сознательно сдерживает позывы, что способствует длительным запорам и усугублению общего состояния. По мере скопление гноя боли усиливаются, становится пульсирующими или дергающими.
Подкожный парапроктит сопровождается ухудшением самочувствия: головными полями, исчезновением аппетита, нарушениями сна. Для гнойников больших размеров характерно повышение температуры тела, озноб, сильная слабость. Более тяжело протекают анаэробные инфекции параректальной клетчатки, для которых характерен выраженный синдром интоксикации и стремительное распространение гнойного очага в мягких тканях.
Осложнения
При нелеченом остром процессе формируется свищ прямой кишки, который в медицинской терминологии называется хроническим парапроктитом. Наружное отверстие свищевого хода при подкожной форме заболевания открывается в области промежности. При большом диаметре свища через него выходит кал и газы, через узкие ходы вытекает скудное гнойное отделяемое. При самопроизвольном закрытии свища экссудат скапливается в полости, подкожный парапроктит обостряется.
Опасным последствием заболевания считается формирование флегмоны параректальной зоны, которая сопровождается выраженной интоксикацией, может переходить в полиорганную недостаточность и сепсис. Осложнение чаще встречается при анаэробном инфицировании, которое отличается трудностями в лечении и быстрым прогрессированием. Анатомическая близость брюшины обуславливает риск тазового перитонита и абсцессов забрюшинного пространства.
Диагностика
Обследование и лечение пациентов с подкожными парапроктитами находится в компетенции врача-проктолога. При внешнем осмотре обнаруживается гиперемия, отечность и выбухание кожи на ограниченном участке вблизи ануса. При крупных размерах гнойника удается определить симптом флюктуации. Пальцевое исследование прямой кишки без анестезии не проводится ввиду сильного дискомфорта для пациента. Расширенная программа диагностики включает следующие методы:
- УЗИ прямой кишки. Чрескожный метод сонографии используется для определения размеров и локализации гнойника, выявления сопутствующих процессов, которые могли стать причиной подкожного парапроктита. Исследование неинвазивное и практически не доставляет пациенту неприятных ощущений, поэтому признано хорошей заменой аноскопии и другим болезненным методам.
- Фистулография. При хроническом варианте заболевания показана рентгенографическая визуализация свищевого хода, которая основана на введении внутрь контрастного вещества. По рентгенограммам определяет точное расположение, размеры и протяженность свища, наличие его связи с абсцессом или очагами деструкции.
- Микробиологическая диагностика. Бактериологический посев отделяемого свищевого хода или содержимого абсцесса необходим для определения вида возбудителя, подбора наиболее эффективных противомикробных препаратов. Для быстрой диагностики этиологического фактора может применяться бактериоскопия.
- Анализы крови. В результатах гемограммы наблюдается абсолютный лейкоцитоз, нейтрофилез, повышение СОЭ — типичные признаки бактериального воспаления Характерно возрастание острофазовых белков, другие параметры биохимического анализа при неосложненном подкожном парапроктите остаются в пределах нормы.
Острый парапроктит необходимо отличать от нагноившейся тератомы параректальной клетчатки, абсцесса дугласова пространства, осложнений распадающихся опухолей прямой кишки. Прямокишечные свищи дифференцируют с эпителиальным копчиковым ходом, фистулами при болезни Крона, остеомиелитом крестцово-копчикового отдела позвоночника. В такой ситуации уточнить диагноз помогает рентгенография или КТ органов малого таза.

Лечение подкожного парапроктита
Хирургическое лечение
Всем пациентам с острой формой заболевания требуется помощь хирурга. Операция при подкожном парапроктите проводится под общей анестезией, включает вскрытие и дренирование гнойника, ликвидацию входных ворот инфекции. В рутинной практике выполняется операция Габриэля или другие варианты хирургического вмешательства, которые подбираются индивидуально с учетом локализации и размеров гнойника.
В современной проктологии наиболее целесообразным и оправданным методом лечения считается многоэтапный подход. От слаженности и профессионализма медицинской помощи на первом этапе зависит дальнейшее течение воспаление и вероятность осложнений. Основные хирургические принципы: максимально ранее проведение оперативного лечения, адекватное дренирование гнойника, исключение травматизации волокон анального сфинктера.
Лечение хронического парапроктита заключается в хирургическом иссечении свищевого хода, которое проводится после подготовительного консервативного этапа терапии. Поскольку свищ не представляет опасности для жизни и здоровья пациента, дата вмешательства назначается в плановом порядке. В случае подострого течения патологии и наличия инфильтрата операция должна быть проведена в сроки 1-3 недели после постановки диагноза.
Консервативная терапия
В послеоперационном периоде при подкожном парапроктите назначается комплексная схема лечения. Выполняются ежедневные перевязки раны с использованием растворов антисептиков на йодной или спиртовой основе. Наружно используются мази с регенераторным, противомикробным и противовоспалительным эффектами, которые ускоряют заживление. По показаниям применяются методы физиотерапии: сеансы УФО-облучения, УВЧ и микроволновой терапии.
Прогноз и профилактика
Подкожный парапроктит – наиболее благоприятная форма заболевания, поскольку он расположен поверхностно и в большинстве случаев диагностируется вовремя. Правильно проведенное оперативное вмешательство обеспечивает ликвидацию гнойника и дренирование абсцесса, что способствует его быстрому заживлению. Хронические формы также подлежат успешному лечению, однако, с учетом травматичности вмешательства и деформаций перианальной области прогноз менее благоприятный.
Специфические превентивные меры при парапроктите не разработаны. Профилактика заключается в общеукрепляющих мероприятиях и устранении факторов риска. Рекомендовано повышение местного и общего иммунитета своевременная диагностика и санация хронических инфекционных очагов, рациональная терапия заболеваний толстого кишечника. Для предупреждения образование свищей необходимо вовремя проводить оперативную коррекцию острого парапроктита.
2. Клинические рекомендации по диагностике и лечению взрослых пациентов c острым парапроктитом. – 2013.
Парапроктит – это воспаление ткани (жировой клетчатки), окружающей прямую кишку.
Парапроктит – одно из тех заболеваний, которые не поддаются лечению в домашних условиях. Можно снять остроту симптомов парапроктита, но проблемы останутся (в виде хронического парапроктита или его осложнений). Лечение парапроктита, как и других проктологических заболеваний, порою откладывают, стесняясь обращаться к врачу. Этого делать не следует. Своевременная врачебная помощь позволит Вам вернуть утраченное качество жизни.
Причины парапроктита
В большинстве случаев воспаление вызывают условно-патогенные бактерии и грибы, которые в норме присутствуют в кишечнике человека; однако, если им удаётся преодолеть слизистую оболочку и попасть в ткань, окружающую прямую кишку, в условиях отсутствия кислорода они начинают стремительно размножаться и вызывают острый воспалительный процесс. Как правило, парапроктит вызывается сразу комплексом возбудителей, в число которых может входить стрептококки, стафилококки, кишечная палочка.
Спусковым механизмом развития парапроктита может быть любое повреждение слизистой прямой кишки. Поэтому в число факторов риска парапроктита входят:
-
;
- проктит (воспаление слизистой оболочки прямой кишки);
- запоры (плотные каловые массы могут травмировать слизистую);
- диарея (длительное расстройство стула приводит к повреждению слизистой оболочки); (лопнувшие геморроидальные узлы образуют открытые ранки).
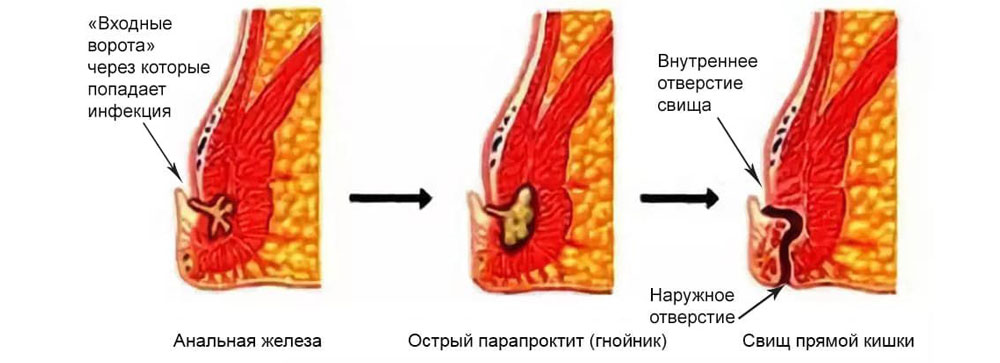
Часто инфекция проникает через анальные железы. Данные железы предназначены для выделения ферментов, способствующих перевариванию пищи, и слизи, облегчающей прохождение каловых масс. Анальные железы выходят в прямую кишку в криптах – тканевых карманах, открытых навстречу движения каловых масс. В случае нарушения процесса опорожнения прямой кишки или при травме крипты (даже незначительной), крипта может закупориться. В результате в железе развивается воспалительный процесс, и инфекция по её протоку попадает в клетчаточные пространства.
Иногда инфекция может попасть в околопрямокишечные ткани с током крови. В этом случае источником инфекции могут быть воспалительные процессы в других органах.
Виды парапроктита
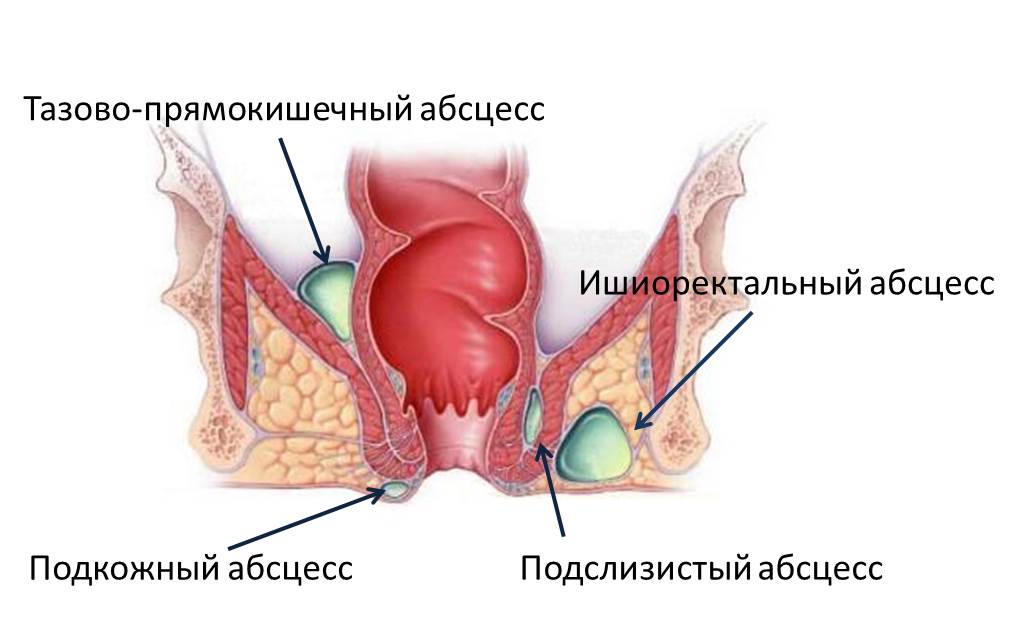
В области прямой кишки выделяют несколько клетчаточных пространств. Воспаление клетчатки, как правило, развивается изолированно в каком-либо одном пространстве, в зависимости от этого различают следующие виды парапроктита:
- подкожный (параректальный абсцесс);
- седалищно-прямокишечный (ишиоректальный абсцесс);
- тазово-прямокишечный (пельвиоректальный);
- подслизистый.
Подкожный парапроктит наиболее просто диагностируется и сравнительно легко лечится. Самой опасной формой является пельвиоректальный парапроктит (заболевание встречается редко) – его симптомы неспецифичны, а очаг воспаления располагается глубоко в области малого таза.
В зависимости от характера течения заболевания парапроктит может быть острым и хроническим.
Симптомы парапроктита
Начало воспалительного процесса может отмечаться незначительным повышением температуры (до 37°C). При переходе воспаления в клетчаточное пространство, т.е. развитии собственно острого парапроктита, одномоментно проявляется комплекс симптомов. В первую очередь, это:
-
до 38°C (и выше);
- озноб;
- боль в области прямой кишки, не связанная с дефекацией.
Подкожный парапроктит свои ярко выраженные симптомы: область воспаления, находящаяся рядом с анальным отверстием выделяется покраснением, отеком и уплотнением тканей. При ощупывании испытывается резкая боль.
При других видах парапроктита могут наблюдаться расстройство мочеиспускания, задержка стула, ложные позывы к дефекации.
Воспаление приводит к расплавлению клетчаточной ткани и накоплению гноя. При отсутствии своевременного лечения возникший гнойник прорывается и образуется свищевое отверстие – или наружу (в области промежности, на передней брюшной стенке или бедре), или в просвет кишки. У женщин гнойник может вскрываться, образовав свищевое отверстие во влагалище. Самый опасный вариант – открытие свищевого отверстия в брюшную полость.
После образования свища основная масса гноя выходит, и острота симптомов снижается. Однако гнойные процессы продолжаются, болезнь переходит в хроническую форму.
При хроническом парапроктите боль и дискомфорт ощущаются лишь в том случае, если выход гноя через свищ по какой-либо из причин затруднён. Обычно боли наблюдаются только при внутреннем свище. Боль усиливается во время дефекации, а потом затихает, поскольку растяжение кишечника во время прохождения каловых масс способствует выходу гноя. Гной или сукровица выделяются постоянно. При прямокишечном свище, имеющем наружное отверстие в области промежности, выделения раздражают кожу, вызывая зуд.
Для хронического парапроктита характерно волнообразное течение болезни. Свищевой канал время от времени перекрывается грануляциями, забивается отмершими тканями, в результате в очаге воспаления опять начинает накапливаться гной и возвращаются симптомы острого парапроктита. Потом гнойник снова прорывается и острота симптомов исчезает.
Методы лечения парапроктита
Единственный метод лечения парапроктита – операция.
При остром парапроктите обнаруживается и вскрывается скопление гноя.
При хроническом парапроктите также вскрываются зона образования гноя, обеспечивается тщательный его отток и очищение раны. После чего осуществляется иссечение свища.
Очень важно, чтобы операцию проводил опытный и квалифицированный хирург, поскольку анальные свищи при хроническом парапроктите могут давать рецидивы, то есть возникать повторно. Это бывает, если воспалительный процесс полностью прекратить не удалось, например, по причине некачественного дренажа области воспаления.
При обнаружении свища не следует откладывать визит к врачу, поскольку в любой момент может случиться рецидив воспаления и нагноения с возвращением остроты симптомов. Самостоятельно свищ зажить не может.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.

Парапроктит — воспаление тканей около прямой кишки (параректальной клетчатки) из-за проникновения в них инфекции. Часто формируется абсцесс (ограниченное пространство с гнойным содержимым), это называется острый парапроктит. Абсцесс параректальной клетчатки может самостоятельно прорваться, но при этом процесс часто переходит в хроническую форму, формируя свищи прямой кишки (хронический парапроктит).
Парапроктит – одно из самых распространенных проктологических заболеваний, чаще него встречаются только геморрой, анальная трещина и колит.Наиболее частые причины возникновения парапроктита – инфицирование параректальной клетчатки, чаще всего - через слизистую оболочку прямой кишки (микротравмы и трещины слизистой вследствие запоров, геморроя и т.д.).
Причины развития
Факторов, которые могут способствовать развитию патологии, множество. Среди них:
- Частые расстройства кишечника или запоры
- Инфекционные заболевания кишечника, кишечная палочка
- ЗППП
- Травматизация прямой кишки
- Не вылеченные анальные трещины
- Колиты
- Болезнь Крона
- Снижение иммунитета
- Неправильное питание – превалирование в меню жирной и острой пищи
- Злоупотребление алкоголем
- Специфические физические нагрузки, поднятие тяжелых предметов
- Несоблюдение норм гигиены
Совокупность причин определяет основную категорию пациентов врача-проктолога – чаще всего с парапроктитом обращаются к врачу мужчины в возрасте 25-50 лет.
Диагностика парапроктита:
Врач-колопроктолог проводит ректальное исследование для обнаружения внутреннего отверстия абсцесса.
Симптомы острого парапроктита:
Симптомы острого парапроктита зависят от расположения очага воспаления и других факторов. Наиболее характерные симптомы:
- Боли в анальной области; боль может усиливаться во время дефекации, при физической нагрузке, долгом сидении и т.д.; болевые ощущения могут локализоваться не только в области прямой кишки, но и внизу живота
- Ухудшение общего состояния - субфебрильная температура (37-38), слабость, снижение аппетита
- Покраснение кожи, отек и уплотнение тканей в области ануса, резкая боль при надавливании (при расположении в подкожном клетчаточном пространстве)
При остром парапроктите симптомы могут нарастать (усиливается боль, продолжает ухудшаться общее самочувствие). В некоторых случаях состояние резко улучшается, при этом в кале появляются гной и кровь. Это значит, что гнойник прорвался в прямую кишку. При прорыве или неправильном лечении острого парапроктита высок риск перехода заболевания в хроническую форму. Кроме того, парапроктит опасен распространением гнойного воспаления на органы малого таза, брюшной полости, и другими серьезными осложнениями.
Хронический парапроктит (свищи прямой кишки)
При неправильном лечении острого парапроктита, самостоятельном прорыве гнойника или под воздействием других факторов внутреннее отверстие абсцесса образует свищ. Свищ перианальной области – это тонкий канал, соединяющий задний проход с отверстием на коже около заднепроходного отверстия. Для хронического парапроктита характерны стадии ремиссии и обострения.
В просвете свища может скапливаться гной, вызывающий опухание и болевые ощущения. Свищ может самостоятельно дренироваться (прорваться), в таком случае симптомы на время исчезают, и возвращаются, когда просвет свища снова забивается. Периодические обострения происходят из-за постоянного инфицирования свища патогенной флорой прямой кишки.
Симптомы свищей прямой кишки (проявляются преимущественно в фазу обострения)
- периодический зуд в анальной области
- боль при дефекации
- кровь и гной в кале, выделение крови и гноя
- увлажнение кожи в области промежностиВо время ремиссии человека чаще всего беспокоит выделение гноя из наружного отверстия свища.
Лечение парапроктита
Самый эффективный метод лечения и острого парапроктита, и свища прямой кишки – хирургический.
Операция проводится под наркозом. Местная анестезия в этом случае не применяется, так как крайне важным является полное обезболивание операционного поля и расслабление мышц. В ходе операции гнойник вскрывается, пациенту выполняется дренирование гноя. Однако на этом хирургическое лечение не заканчивается, если речь идет о хронической форме заболевания – важно устранить не только гнойник, но и сам свищ. Не всегда это можно сделать в момент активного воспаления. Поэтому в некоторых случаях проводят две операции – одну по вскрытию абсцесса, вторую – по иссечению свища. Иногда в рамках предоперационной подготовки пациенту назначают курс противовоспалительной и антибактериальной терапии, также хорошо себя зарекомендовали физиотерапевтические методы.
В Лечебно-диагностическом центре ЦКБ РАН операции по поводу острого парапроктита и иссечение свища проводятся в условиях операционного блока дневного стационара. Использование современных анестетиков сводит на нет неприятные ощущения во время операции. После вмешательства человек несколько часов находится под наблюдением врача, после чего может самостоятельно идти домой, получив необходимые рекомендации по послеоперационному лечению.
Консультация проктолога
Любые подозрения на парапроктит являются поводом для незамедлительного обращения к проктологу и безотлагательного проведения операции в случае подтверждения диагноза. Если же лечение не провести или не избавиться от источника инфекции, парапроктит переходит в хроническую форму, с течением времени формируется свищевой ход. На консультации проктолог проведет диагностику посредством пальпации и визуального осмотра. Определит тяжесть состояния и порекомендует наиболее эффективный способ борьбы с заболеванием.
Читайте также:

