Современные методы лечения лейкозов сообщение
Обновлено: 05.07.2024
Лейкоз — группа злокачественных онкологических заболеваний крови, при которых нарушается кроветворение, незрелые формы лейкоцитов бесконтрольно хаотично растут и заполняют собой сосуды, костный мозг, разносятся с кровью по другим органам и тканям. Достоверные причины лейкоза не установлены, сегодня врачи выявили лишь некоторые факторы риска, которые повышают вероятность развития болезни. К ним относятся врождённая предрасположенность, проживание в загрязнённом регионе, воздействие радиации и некоторых вирусов.
Заболевание может протекать в двух формах:
- Острой. Для этого типа лейкоза характерно злокачественное деление незрелых форм клеток. Пациента беспокоит общая слабость, ночные лихорадки и беспричинные кровотечения.
- Хронической. Эта форма лейкоза не развивается из острой, а связана с хаотичным делением лейкоцитов всех степеней зрелости. Симптоматика болезни менее выражена, пациент испытывает только общую слабость, недомогание, быстро теряет вес и часто болеет простудами.
Методы лечения
Лечение острого лейкоза
Терапию начинают незамедлительно после подтверждения диагноза и проводят, чтобы устранить признаки рака крови, вызвать ремиссию. Лечение острых лейкозов включает следующие методы:
- химиотерапию;
- противоопухолевые препараты в такой дозе, при которой опухолевые клетки уничтожаются, а здоровые не страдают;
- трансплантация костного мозга, в ходе которой продуцируемые клетки крови сначала полностью разрушаются облучением, а вместо них в костный мозг вводятся новые здоровые клетки от донора.
Курс лечения острого лейкоза разделяют на две фазы. На первой, индукционной, пациент в течение 4-6 недель получает интенсивное лечение. В это время удаётся добиться ремиссии. После этого проводят закрепляющую терапию, в ходе которой уничтожают последующие патологические клетки. Поддерживающую химиотерапию проводят, как правило, в течение 2-3 лет.
Лечение хронического лейкоза
При хронической форме рака крови врач может применить метод бдительного наблюдения, то есть отложить лечение до появления первых симптомов. При этом пациенту нужно регулярно проходить обследования и внимательно следить за своим самочувствием.
Статью проверил
Дата публикации: 16 Марта 2021 года
Дата проверки: 16 Марта 2021 года
Дата обновления: 28 Февраля 2022 года
Содержание статьи
Лечение лейкоза в клиниках ЦМРТ
Если вас беспокоит недомогание, потеря веса и беспричинные кровотечения, не медлите с визитом к врачу. Возможно, так о себе даёт знать лейкоз. В клинике ЦМРТ проведут анализы крови и при подтверждении диагноза индивидуально подберут курс терапии. Чтобы попасть на консультацию к нашему онкологу, запишитесь предварительно по телефону или онлайн.
Мануальная терапия
Кинезиотейпирование
Физиотерапия
Лечебный массаж
Изготовление индивидуальных ортопедических стелек Формтотикс
Рефлексотерапия
Озонотерапия
Плазмотерапия
SVF-терапия суставов

Комплексная реабилитация на многофункциональном тренажере Aidflex MFTR

Лечебная физкультура (ЛФК)

Внутривенное лазерное облучение крови
Внутритканевая электростимуляция

Ударно-волновая терапия (УВТ)
Методы диагностики
Точная диагностика позволяет верно определить заболевание на ранних стадиях и назначить подходящее лечение. Мы описываем современные высокоточные способы, безопасные для организма.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Лейкоз: причины появления, симптомы, диагностика и способы лечения.
Определение
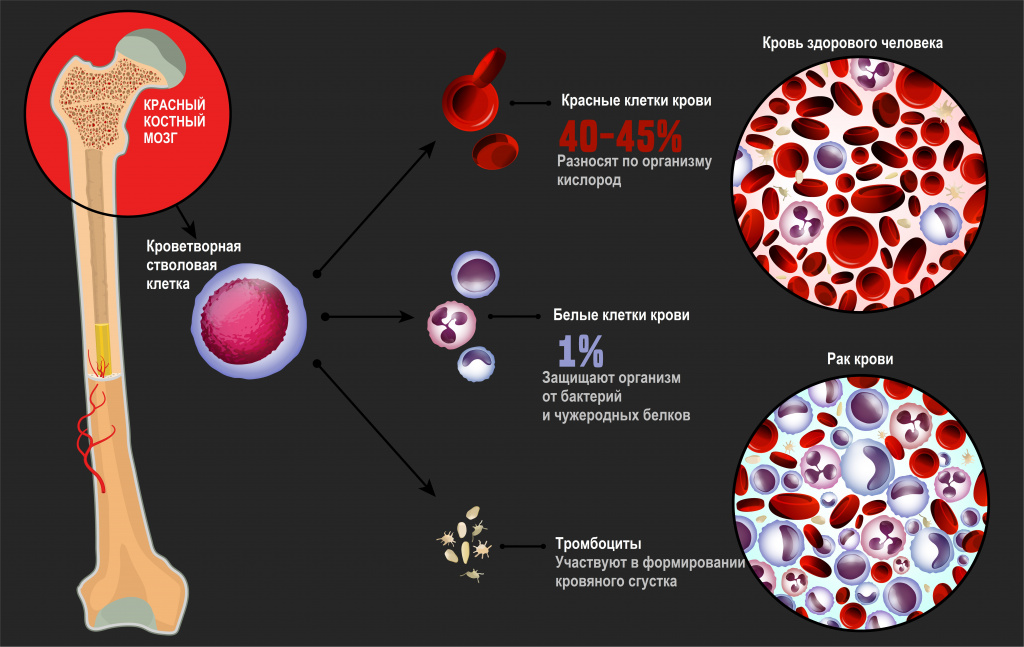
Лейкозы – большая группа заболеваний кроветворной системы. Кроветворение (гемопоэз) – это многоэтапный процесс образования форменных элементов крови в специализированных органах кроветворения. К форменным элементам крови относятся лейкоциты (белые кровяные тельца), которые участвуют во врожденном и приобретенном иммунитете, эритроциты (красные кровяные тельца), которые осуществляют транспорт кислорода и углекислого газа, и тромбоциты, обеспечивающие свертываемость крови.
Главный орган, где располагаются полипотентные стволовые клетки, - костный мозг, который как раз и поражается при лейкозах.
В результате повреждения (мутации) в генетическом материале полипотентной стволовой клетки-предшественницы нарушается процесс созревания клеток. При остром лейкозе возникает большое количество незрелых (бластных) клеток, из которых образуется опухоль, разрастается в костном мозге, замещает нормальные ростки кроветворения и имеет тенденцию к метастазированию – распространению с током крови или лимфы в здоровые органы. При хронических лейкозах заболевание течет годами, происходит частичная задержка созревания клеток и опухоль образуется из созревающих и зрелых клеток.
Причины возникновения лейкозов
К факторам риска развития лейкоза относятся:
- ионизирующая радиация: лучевая терапия по поводу других опухолей, облучение на рабочем месте, ультрафиолетовое излучение;
- воздействие на организм химических канцерогенных веществ;
- некоторые вирусы: HTLV (Т-лимфотропный вирус человека);
- бытовые факторы: добавки в пищевые продукты, курение, плохая экологическая обстановка;
- наследственная предрасположенность к раковым заболеваниям.
Лейкозы подразделяют на острые и хронические, а по типу поражения ростка кроветворения - на лимфоидные и миелоидные. Острый лейкоз никогда не переходит в хронический, а хронический не может стать острым (но его развитие может перейти в стадию бластного криза).
В зависимости от преобладания тех или иных опухолевых клеток выделяют бластные, цитарные и недифференцированные лейкозы.
Острый лимфобластный лейкоз (ОЛЛ) диагностируется у лиц любого возраста, начиная с младенческого и заканчивая пожилым, однако пик заболеваемости приходятся на детский возраст (60% пациентов с ОЛЛ моложе 20 лет). Острый лимфобластный лейкоз – самая распространенная опухоль кроветворной ткани у детей, которая составляет 30% всех злокачественных опухолей детского возраста. Заболеваемость ОЛЛ у пациентов пожилого возраста неуклонно возрастает: так, ежегодная частота ОЛЛ увеличивается с 0,39 случая на 100 тыс. населения в возрасте 35–39 лет, до 2,1 случая на 100 тыс. населения в возрасте ≥85 лет. Кроме того, приблизительно 30% ОЛЛ диагностируются в возрасте ≥60 лет.
Острым миелоидным лейкозом (ОМЛ) страдает в среднем 3-5 человек на 100 тыс. населения в год. Заболеваемость резко возрастает в возрасте старше 60 лет и составляет 12–13 случаев на 100 тыс. населения у лиц в возрасте старше 80 лет.
Хронический лимфобластный лейкоз (ХЛЛ) – самый частый вид лейкозов у взрослых, в то время как у детей этот вид опухоли не регистрируется. В европейских странах его частота составляет 4 случая на 100 тыс. населения в год и непосредственно связана с возрастом. У лиц старше 80 лет она составляет более 30 случаев на 100 тыс. в год.
Хронический миелолейкоз (ХМЛ) – редкое заболевание: 0,7 на 100 тыс. взрослого населения, пик заболеваемости приходится на 50-59 лет, однако до 33% больных ОМЛ - люди моложе 40 лет.
Симптомы лейкозов
Острый лейкоз в большинстве случаев дебютирует резко - внезапно повышается температура, появляются озноб, боль в горле, в суставах, отмечается резко выраженная слабость. Реже острый лейкоз может проявиться кровотечением. Иногда острый лейкоз начинается с постепенного ухудшения состояния больного, появления невыраженной боли в суставах и костях, кровоточивости. В единичных случаях возможно бессимптомное начало заболевания. У многих больных увеличиваются лимфоузлы и селезенка.
При хроническом лейкозе на начальной стадии, которая длится от года до трех лет, пациенты могут ни на что не жаловаться. Иногда беспокоят слабость, потливость, частые простудные заболевания, могут отмечаться тупые, ноющие боли в костях.
При подавлении эритроидного ростка, дающего красные кровяные тельца, возникает анемия и гемическая гипоксия (снижение количества кислорода в крови). При этом пациенты отмечают слабость, утомляемость, бледность кожных покровов.
При поражении мегакариоцитарного ростка падает количество тромбоцитов, поэтому возникает кровоточивость десен, слизистой оболочки носа, пищеварительного тракта, образуются синяки, кровоизлияния в различные органы. При прогрессировании лейкоза могут развиваться массивные кровотечения в результате ДВС синдрома (синдрома диссеминированного внутрисосудистого свертывания).
В результате недостатка лейкоцитов и снижения иммунитета развиваются инфекционные осложнения различной степени тяжести, что чаще всего проявляется лихорадкой.
Могут возникать язвенно-некротическая ангина, перитонзиллярные абсцессы, некротический гингивит, стоматит, пиодермия, параректальные абсцессы, пневмония, пиелонефрит. Существует значимый риск тяжелого течения инфекционных осложнений вплоть до развития сепсиса.
С током крови и лимфы опухолевые клетки попадают в здоровые органы, нарушают их структуру и функцию - наиболее подвержены метастатическим процессам печень, селезенка, лимфатические узлы, но метастазы могут поражать и кожу, и мозговые оболочки, и почки, и легкие.
Основные причины летальности у пациентов с лейкозом связаны с тем, что осложнения могут спровоцировать развитие сепсиса, полиорганную недостаточность, кровоизлияния в различные органы. Острый лейкоз без лечения приводит к смертельному исходу в течение нескольких недель или месяцев.
Диагностика лейкозов
Диагностика лейкозов основывается на оценке морфологических особенностей клеток костного мозга и периферической крови. Поэтому всем пациентам с подозрением на лейкоз назначают общий анализ крови с подсчетом лейкоцитарной формулы и определением числа тромбоцитов.
Клинический анализ крови – одно из основных лабораторных исследований для количественной и качественной оценки всех классов форменных элементов крови. Включает цитологическое исследование мазка крови с подсчетом процентного содержания разновидностей лейкоцитов (определение общего количества лейкоцитов и процентного соотношения основных субпопуляций лейкоцитов: нейтрофилов, лимфоцитов, моноцитов, эозинофилов и базофилов) и определение скорости оседания эритроцитов.
Для определения объема опухолевого поражения, вероятности развития синдрома лизиса опухоли рекомендовано выполнение общетерапевтического биохимического анализа крови: АСТ, АЛТ, общий билирубин, глюкоза, мочевина, креатинин, общий белок, ЛДГ, магний, натрий, калий, кальций.
Определение уровня АЛТ в сыворотке крови применяют преимущественно в диагностике и контроле течения болезней печени, а также в комплексных биохимических исследованиях.
Определение уровня АСТ в сыворотке крови используют преимущественно в диагностике и контроле течения болезней печени, а также в комплексных биохимических исследованиях.
Определение уровня билирубина в сыворотке крови используют для выявления поражений печени различного происхождения, закупорки желчных путей, гемолитической анемии, желтухи новорожденных.
Глюкоза – основной источник энергии для метаболических процессов в организме человека, является обязательным компонентом большинства внутриклеточных структур, участвует в синтезе нуклеиновых кислот (рибоза, дезоксирибоза), образует соединения с белками (гликопротеиды, протеогликаны) и липидами (гликолипиды).
Мочевина – конечный продукт расщепления белковых молекул, выводимый из организма почками. Определение уровня мочевины в сыворотке крови используют для оценки выделительной функции почек и контроля эффективности лечения пациентов с почечными заболеваниями.
Креатинин – продукт метаболизма мышечных клеток, удаляется из крови почками. Тест используют в качестве маркера функции почек для диагностики и мониторинга острых и хронических болезней почек, а также в скрининговых обследованиях.
Общий белок выступает показателем белкового обмена, отражающим содержание всех фракций белков в сыворотке крови. Тест используется в комплексных биохимических обследованиях пациентов при различных заболеваниях.
Лактатдегидрогеназа – гликолитический фермент, участвующий в конечных этапах превращений глюкозы. Тест используют в диагностике различных заболеваний (сердца, печени, мышц, почек, легких, системы крови).
Магний – один из основных катионов организма. Исследование магния в сыворотке крови в комплексе с другими электролитами используют для выявления нарушений электролитного баланса.
Определение уровня калия, натрия и хлора в сыворотке крови используется для скрининга электролитов и исследования кислотно-щелочного дисбаланса.
Общий кальций – основной компонент костной ткани и важнейший биогенный элемент, обладающий важными структурными, метаболическими и регуляторными функциями в организме.
Для определения вероятности развития тяжелых коагуляционных нарушений (как геморрагических, так и тромботических) рекомендовано исследование свертывающей системы крови.
Базовый набор тестов, применяемый для скрининговой оценки состояния свертывающей системы крови.
С целью исключения поражения почек выполняют общий анализ мочи.
Общий анализ мочи – комплексная оценка ряда физических и химических параметров мочи, а также элементов мочевого осадка, нацеленное на выявление патологии почек и мочевыводящих путей.
Диагностику хронического лейкоза проводят с помощью иммунофенотипического исследования лимфоцитов крови (ИФТ) методом проточной цитометрии.
Рекомендовано проведение стернальной пункции (пункции грудины) для получения цитологического препарата костного мозга и цитологическое и цитохимическое исследование мазка с целью уточнения диагноза и определения прогноза.
В ряде случаев показана биопсия опухолевого образования или лимфатического узла (или другого метастатического очага) и патологоанатомическое исследование полученного биопсийного материала.
Кроме того, врач может рекомендовать проведение иммунофенотипирования гемопоэтических клеток-предшественниц в костном мозге, цитогенетическое исследование аспирата костного мозга, молекулярно-генетические исследования мутаций в генах и др.
Из инструментальных методов диагностики проводятся:
-
эхокардиография для оценки функционального состояния сердечной мышцы;
Исследование, позволяющее оценить функциональные и органические изменения сердца, его сократимость, а также состояние клапанного аппарата.
Сканирование головного мозга, черепа и окружающих их тканей, позволяющее диагностировать различные патологии.
Исследование, позволяющее получить данные о состоянии органов грудной клетки и средостения.
Сканирование внутренних органов брюшной полости для оценки его функционального состояния и наличия патологии.
Лечение лейкозов
Лечение лейкозов проводится в стационаре. Медикаментозное воздействие на опухоль специальными препаратами, губительно действующими на быстро делящиеся клетки, называется химиотерапией. При лечении острых лейкозов химиотерапию проводят в несколько этапов: индукция ремиссии, консолидация (закрепление) ремиссии, поддерживающая терапия и профилактика нейролейкемии (метастазирования опухолевых лейкозных клеток в головной и спинной мозг).
Период индукции ремиссии - это начальный этап, цель которого максимально уменьшить опухолевую массу и достичь ремиссии. Обычно для этого требуется 1-2 курса химиотерапии. Далее идет консолидация достигнутого эффекта - наиболее агрессивный и высокодозный этап лечения, задачей которого является по возможности еще большее уменьшение числа остающихся после индукции лейкемических клеток. Этот этап также занимает 1-2 курса. За ним следует противорецидивное или поддерживающее лечение. При некоторых вариантах острых лейкозов требуется профилактика или, при необходимости, лечение нейролейкемии.
Для разных видов лейкозов у разных возрастных групп профессиональными сообществами разработаны схемы химиотерапии.
При лечении ХМЛ основными препаратами выбора являются ингибиторы тирозинкиназы, применяемые в непрерывном режиме – ежедневно, длительно, постоянно. Перерывы в приеме могут способствовать снижению эффективности терапии и прогрессированию заболевания. В случае неэффективности терапии может быть проведена трансплантацию гемопоэтических стволовых клеток или костного мозга.
В терапии ХЛЛ цели и схемы терапии химиотерапии определены возрастом пациента, числом и тяжестью сопутствующих заболеваний. Разработаны протоколы лечения для разных пациентов, в том числе схемы моно- и полихимиотерапии. Для профилактики инфекционных осложнений применяют внутривенное введение иммуноглобулина, рекомендована вакцинация от гриппа и пневмококковой инфекции.
Помимо химиотерапии пациенту может потребоваться трансфузионная терапия: переливание эритроцитарной массы, тромбоцитарной массы, изотонических растворов.
При присоединении инфекций показана антибиотикотерапия. На фоне лечения могут возникать тромботические осложнения, что требует антикоагулянтной терапии. Пациентам высокого риска в связи с вероятностью рецидива лейкоза применяют трансплантацию гемопоэтических стволовых клеток.
Профилактика лейкозов
Так как причины возникновения лейкозов не установлены, методов специфической профилактики до сих пор не существует.
Однако доказано, что между курением и риском развития острого лейкоза существует дозовая зависимость, которая особенно очевидна для лиц старше 60 лет.
Ряд исследователей предполагают, что около 20% случаев ОМЛ являются следствием курения.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.


В Международной клинике Медика24 применяются наиболее современные методы диагностики и лечения лейкозов крови. У нас работают , которые имеют большой опыт в борьбе с данной группой заболеваний.
Классификация лейкозов
Выделяют две формы заболевания — острую и хроническую. Но это не то же самое, что, например, острая и хроническая инфекция. В случае с лейкозом это совершенно разные заболевания. Острая форма развивается, когда мутации происходят в незрелых бластных клетках крови. Хроническая — результат генетических дефектов в более зрелых клетках.
- Разновидности острых лейкозов: лимфобластные, миелогенные, миелопоэтические дисплазии.
- Разновидности хронических лейкозов: нейтрофильные, миелоцитарные, базофильные, моноцитарные, волосатоклеточные, эритромиелозы, лимфолейкозы, лимфоматозы, гистиоцитозы, тромбоцитемии.
Это деление основано на типе клеток, в которых происходят патологические изменения при заболевании.

При остром миелогенном (миелоидном) лейкозе мутации происходят в миелоидных клетках, которые в норме в процессе кроветворения дают начало всем клеткам крови: эритроцитам, лейкоцитам и тромбоцитам. В итоге, функции всех этих кровяных телец нарушаются. Заболевание наиболее распространено у людей старше 65 лет, у мужчин встречается чаще, чем у женщин. Оно быстро прогрессирует.
При остром лимфобластном лейкозе (лимфолейкозе) нарушение развивается в незрелых лимфоидных клетках — предшественниках лимфоцитов. Без лечения болезнь быстро прогрессирует. Чаще всего лимфолейкозы встречаются у детей 3–5 лет, но могут развиваться у людей старше 75 лет.
Наиболее распространенной формой лейкоза у взрослых людей является хронический лимфолейкоз. Он также поражает лимфоциты, но развивается медленно, может не вызывать никаких симптомов в течение многих лет. Чаще всего болеют люди старше 70 лет.
Хронический миелоидный лейкоз, как и острый, поражает миелоидные клетки, но прогрессирует намного медленнее. Он чаще встречается у взрослых, чем у детей, причем, более распространен среди мужчин.
Позаботьтесь о себе, запишитесь на консультацию сейчас
Причины, факторы риска
Невозможно точно сказать, почему в каждом конкретном случае в клетках кроветворных органов возникают мутации и развивается лейкоз. Известны лишь некоторые факторы, повышающие риски:
- Возраст: дети 3–5 лет и люди старше 75 лет.
- Лейкоз, диагностированный у родного брата или родной сестры.
- Ранее перенесенная химиотерапия или лучевая терапия по поводу другой злокачественной опухоли.
- Воздействие ионизирующих излучений (радиация, рентгеновские лучи).
- Синдром Дауна и другие генетические заболевания.
- Возраст старше 65 лет.
- Мужской пол.
- Ранее перенесенная химиотерапия или лучевая терапия по поводу других злокачественных опухолей.
- Контакт с бензолом и некоторыми другими токсичными веществами.
- Курение.
- Миелодисплазия, полицитемия и некоторые другие заболевания крови.
- Синдром Дауна и другие генетические заболевания.
- Возраст старше 70 лет.
- Случаи лейкозов в семье.
- Воздействие на организм инсектицидов и других токсичных химических веществ.
- Мужской пол.
- Возраст: у взрослых встречается чаще, чем у детей.
- Воздействие радиации или рентгеновского излучения.
Важно понимать: факторы риска в определенной степени повышают вероятность развития лейкемии, но не вызовут её со стопроцентной вероятностью. Зачастую болезнь развивается у людей, у которых нет ни одного фактора из этого списка. В то же время, многие люди, которые курят, подвергались воздействию токсичных веществ, ионизирующих излучений, имеют отягощенный семейный анамнез и генетические расстройства, никогда не заболеют лейкозом.
Какими симптомами проявляются лейкозы?
Клиническая картина при разных формах лейкозов будет несколько различаться. При острых формах симптомы возникают быстро, напоминают проявления гриппа. Хронические лейкемии могут годами не вызывать никаких жалоб, зачастую их диагностируют случайно, когда обнаруживают характерные изменения в общем анализе крови.
Большинство симптомов лейкозов связано с тем, что опухолевые клетки подавляют рост нормальных, в итоге последние перестают справляться со своими функциями:
- Анемия возникает при снижении в крови уровня эритроцитов и гемоглобина. Проявляется в виде постоянного чувства усталости, одышки, бледности, головокружений, болей в грудной клетке.
- Тромбоцитопения — снижение уровня тромбоцитов, которые отвечают за остановку кровотечений. При этом развивается повышенная кровоточивость. Она проявляется в виде длительных кровотечений после порезов, синяков на коже, носовых кровотечений, кровоточивости десен, длительных и обильных месячных у женщин, прожилок крови в кале. В тяжелых случаях развивается легочное кровотечение.
- Лейкопения — снижение уровня лейкоцитов, которые в норме должны защищать организм от инфекций. Больные чаще страдают инфекционными заболеваниями, они протекают более длительно, тяжело. Могут беспокоить эпизоды лихорадки (повышение температуры тела до 38 градусов и более), сильная потливость по ночам.
Опухолевые клетки могут накапливаться в лимфатических узлах, печени, селезенке, миндалинах. В итоге в этих органах возникает отек, они увеличиваются. Уплотненные увеличенные лимфатические узлы под кожей можно прощупать, при больших размерах они заметны визуально. Если увеличены печень и селезенка, у больного быстро возникает сытость, когда он принял небольшое количество пищи.
Некоторые пациенты быстро теряют вес, хотя питаются как обычно и не сидят ни на каких диетах. поражения красного костного мозга могут беспокоить боли в костях.
Методы диагностики
Лечением лейкозов занимаются . К ним больных обычно направляют терапевты после того, как обнаружены соответствующие симптомы или изменения в общем анализе крови.
Во время первичного приема расспрашивает больного о его симптомах, проводит осмотр, ощупывает живот и подкожные лимфатические узлы. Чтобы определить количество разных типов кровяных телец и типов лейкоцитов, проводят общеклинический анализ крови с лейкоцитарной формулой.
Окончательно диагноз подтверждают по результатам биопсии красного костного мозга. Образец ткани получают с помощью специальной иглы обычно из грудины или гребня подвздошной кости. В материале ищут опухолевые клетки, определяют их характеристики, проверяют на наличие мутаций. Проводят гистологическое, морфологическое, цитохимическое, цитогенетическое, иммунофенотипическое, иммуногистохимическое и исследования. Это помогает установить точный диагноз и определить оптимальную тактику лечения.

Современные принципы лечения
Тактика лечения лейкозов бывает разной. В первую очередь она зависит от таких факторов, как тип лейкемии, поражение опухолевыми клетками различных органов, включая центральную нервную систему, возраст, общее состояние здоровья пациента, наличие у него сопутствующих заболеваний.
Врач может назначить в различных сочетаниях следующие методики:
- Классическая химиотерапия применяется у большинства пациентов. Используют химиопрепараты из разных групп, в форме растворов для внутривенного введения и таблеток для перорального приема. Пациенту может быть показан только один препарат или комбинация из двух и более.
- Таргетные препараты, в отличие от обычных химиопрепаратов, действуют более прицельно. Они блокируют определенные молекулы, которые активируют размножение опухолевых клеток, необходимы для их выживания.
- Лучевая терапия может применяться местно, в областях, где имеются скопления опухолевых клеток, или для облучения всего тела. Ее также применяют для подготовки к трансплантации красного костного мозга.
- Трансплантация стволовых клеток красного костного мозга. Сначала с помощью высоких доз химиопрепаратов и облучения у пациента уничтожают пораженную ткань красного костного мозга. Затем в кровоток вводят стволовые клетки, полученные предварительно от самого больного или от донора. Они оседают в красном костном мозге и дают начало новым нормальным лейкоцитам.
Типичная схема лечения острого лимфобластного лейкоза
Лечение острого лимфобластного лейкоза состоит из трех фаз: индукции, консолидации и поддерживающей терапии.
Цель индукции — достичь ремиссии, то есть состояния, при котором во время исследования красного костного мозга в нем не обнаруживаются опухолевые клетки. Для этого применяют химиопрепараты: винкристин, дексаметазон или преднизон, доксорубицин или даунорубицин. Некоторым пациентам показаны: циклофосфамид, , высокие дозы метотрексата или цитарабина.

Если в опухолевых клетках обнаружена филадельфийская хромосома, применяют таргетный препарат иматиниб (Гливек). При поражении центральной нервной системы проводят системную химиотерапию высокими дозами, интратекальное введение химиопрепаратов, лучевую терапию.
В фазу консолидации продолжают интенсивное лечение химиопрепаратами, так как, несмотря на ремиссию, есть риск рецидива. Курс продолжается, как правило, несколько месяцев. Некоторым пациентам врачи предлагают трансплантацию клеток красного костного мозга.
Поддерживающую терапию в среднем продолжают 2 года. Пациенту вводят метотрексат и . В некоторых случаях их комбинируют с винкристином, преднизоном и другими лекарственными препаратами.
Если пациент не реагирует на лечение, или лейкоз рецидивирует, назначают снова химиопрепараты, или встает вопрос о трансплантации стволовых клеток. Если болезнь раз за разом возвращается, и становится понятно, что бороться с ней бесполезно, начинают паллиативную терапию, которая помогает продлить жизнь пациента и избавить его от мучительных симптомов.
В Международной клинике Медика24 применяются все доступные на данный момент возможности для борьбы с острыми лейкозами. У нас для пациентов доступны все препараты последних поколений. Наши врачи проводят терапию в соответствии с современными международными рекомендациями.
Мы вам перезвоним
Типичная схема лечения острого миелоидного лейкоза
Лечение острого миелоидного лейкоза состоит из двух основных этапов: индукции и консолидации.
Иногда перед индукцией проводят лечение лейкостаза — состояния, при котором в крови очень много лейкозных клеток, чего затруднен кровоток. Для этого применяют химиотерапию в течение нескольких дней, иногда перед ней проводят лейкоферез — очищение крови от клеток с помощью специального аппарата.
Индукцию проводят цитарабином в сочетании с даунорубицином или идарубицином. В некоторых случаях, при наличии определенных характеристик опухолевых клеток, применяют таргетные препараты. При поражении центральной нервной системы химиопрепараты вводят в спинномозговую жидкость, проводят лучевую терапию.
Через неделю проводят биопсию красного костного мозга. Ремиссией считается состояние, при котором количество бластных клеток лейкоза составляет не более 5% от общего количества. Если ремиссия не наступила, показан еще один курс химиотерапии по той же или другой схеме. Некоторым пациентам уже на этом этапе рекомендуется трансплантация стволовых клеток.
Через несколько недель снова проводят биопсию, чтобы проверить, как восстанавливаются нормальные клетки красного костного мозга, и не произошло ли рецидива.
В фазу консолидации молодым пациентам с хорошим состоянием здоровья проводят несколько циклов химиотерапии высокими дозами цитарабина. Некоторым рекомендована трансплантация стволовых клеток костного мозга. При необходимости химиопрепарат сочетают с таргетными препаратами.
У пожилых ослабленных пациентов применяют цитарабин в более низких дозах или в стандартных дозировках в сочетании с идарубицином, даунорубицином или митоксантроном. Иногда проводят трансплантацию стволовых клеток по щадящей методике.
Обратитесь за помощью к профессионалам в Международной клинике Медика24. Наши врачи имеют большой опыт лечения различных форм острого лейкоза. Они назначат необходимые исследования, компетентно оценят вашу ситуацию и порекомендуют оптимальные виды лечения.
Острый лейкоз - это быстро развивающееся заболевание костного мозга, при котором происходит бесконтрольное накопление незрелых белых клеток крови в костном мозге, периферической крови и различных внутренних органах.
Замещение костного мозга опухолевыми клетками нарушает его способность производить необходимое число здоровых клеток крови. В результате развивается нехватка красных клеток крови - эритроцитов, белых клеток крови - лейкоцитов и клеток крови, ответственных за свертывание крови - тромбоцитов.
- Кровоточивость
- Слабость, утомляемость
- Бледность
- Склонность к инфекциям
Перечисленные симптомы не являются характерными только для острого лейкоза и могут быть обнаружены при других заболеваниях.
ДИАГНОСТИКА ОСТРОГО ЛЕЙКОЗА
- Врачебный осмотр
- Общий и биохимический анализы крови
- Исследование костного мозга - в образце костного мозга, получаемом из грудины или подвздошной кости, при остром лейкозе выявляют замещение нормальных клеток незрелыми опухолевыми клетками (бластами).
- Специальное иммунологическое исследование - иммунофенотипирование
Иммунофенотипирование проводится методом проточной цитометрии и позволяет определить, к какому подвиду лейкоза принадлежит данное заболевание, что имеет большое значение для выбора оптимальной программы лечения. - Цитогенетическое и молекулярно-генетическое исследование - при цитогенетическом исследовании выявляют специфические хромосомные повреждения, наличие которых помогает определить подвид лейкоза и оценить агрессивность заболевания. В ряде случаев назначается молекулярно-генетическая диагностика, способная выявить генетические нарушения на молекулярном уровне.
- Дополнительные исследования - при некоторых формах лейкоза проводят исследование спинномозговой жидкости, чтобы определить есть ли в ней опухолевых клеток. Это важная информация используется при разработке программы лечения заболевания.
ФОРМЫ ОСТРЫХ ЛЕЙКОЗОВ
Выделяют две основные формы острого лейкоза - острый лимфобластный и острый миелобластный. Каждое из этих заболеваний подразделяется на множество подвидов, отличающихся по своими морфологическими, иммунологическими и генетическими свойствами, а также по подходам к их лечению. Подбор оптимальной программы лечения возможен только на основании точного диагноза заболевания.
Лечение больных острым лейкозом необходимо начинать сразу же после подтверждения диагноза, поскольку при отсутствии терапии заболевание развивается очень быстро. Терапия должна проводиться в специализированном гематологическом стационаре, имеющем необходимый опыт работы и соответствующее оснащение. Размещение должно проводиться в палатах не более чем на 2-х человек, с туалетом и душем. Важную роль играет вентиляция, обеспечивающая быстрое удаление из воздуха микробных тел, представляющих опасность для больных лейкозами, получающих химиотерапию.
Основное содержание лечения острого лейкоза - это химиотерапия, направленная на уничтожение лейкозных (бластных) клеток в организме больного. Кроме химиотерапии используют ряд вспомогательных методов в зависимости от состояния больного: переливание компонентов крови (эритроцитов, тромбоцитов), профилактику инфекционных осложнений, уменьшение проявлений интоксикации и др.
- Индукция ремиссии. Индукционная терапия - химиотерапия, направленная на максимальное уничтожение лейкозных клеток, с целью достижения полной ремиссии.
- Химиотерапия после достижения ремиссии. Химиотерапия поле достижения ремиссии обеспечивает предупреждение рецидива острого лейкоза.
- Консолидация используется после достижения полной ремиссии и проводится по тем же программам, которые применялись при индукции ремиссии.
- Интенсификация предполагает применение более активной химиотерапии, чем при индукции ремиссии.
- Поддерживающая терапия предполагает использование химиотерапевтических препаратов в дозах меньших по сравнению с этапом индукции, но в течение более длительного периода времени.
- Высокодозная химиотерапия с последующей трансплантацией стволовых кроветворных клеток (аутологичных или аллогенных).
- Трансфузии лимфоцитов донора
- Немиелоаблативная трансплантация стволовых кроветворных клеток
- Новые лекарственные препараты (нуклеозидные аналоги, дифференцирующие средства, моноклональные антитела).
-
— круглосуточно. — понедельник-пятница, с 08:00 до 21:00; суббота, с 09:00 до 18:00; воскресенье, с 09:00 до 18:00.
В летний период: понедельник-пятница, с 08:00 до 21:00; суббота, с 09:00 до 18:00; воскресенье, с 09:00 до 15:00.
В летний период: понедельник-пятница, с 08:00 до 21:00; суббота, с 09:00 до 18:00; воскресенье, с 09:00 до 15:00.
Читайте также:

