Сообщение коммуникативные стандарты ведения беседы с пациентом
Обновлено: 02.07.2024
Существуют правила эффективного общения, применение которых помогает установить взаимоотношения между медицинским работником и пациентом. Поддержать атмосферу доверия и сотрудничества, создать и сохранить спокойную, уважительную и доброжелательную атмосферу можно с помощью нескольких приемов.
т.д. Необходимо помнить о межличностной дистанции, расположиться так, чтобы лицо находилось на одном уровне с лицом пациента. Обязательно напоминают пациенту о конфиденциальности беседы.
Что является содержанием общения в сестринском деле?
Назовите основные цели, виды и функции общения.
Каковы структура и уровни общения?
Назовите основные факторы, способствующие и препятствующие общению.
Охарактеризуйте типы общения.
Какие существую! способы поддержания связи с пациентом, не способным к вербальному общению?

Коммуникативные стандарты ведения беседы с пациентом – тема, которой в медицинских вузах на постсоветском пространстве уделяется недостаточно внимания.
Цикл медицинской этики и деонтологии в программе не может охватить сложные темы разговора с больным человеком, у которого диагностировали или подозревают рак или тяжелое хроническое заболевание, с родителями неизлечимо больного ребенка.
Неудивительно, что то и дело вспыхивают конфликты между врачами и пациентами.
Правительство Москвы решило уменьшить количество конфликтных ситуаций с помощью обучения врачей. Правила ведения беседы с пациентом предстоит изучить 50000 столичных медиков.
Врачи остаются один на один со сложными больными и общаются так, как считают нужным, со своим пониманием того, что правильно, а что неправильно, хотя правила ведения беседы с пациентом и коллегами прописаны Министерством здравоохранения в виде специальных стандартов.
Задачи врача при ведении беседы с пациентом
Перед врачом стоит задача донести до человека информацию о его заболевании, необходимости приема определенных лекарств и проведения диагностических процедур. Особенно остро вопрос доверия к врачу и отсутствия сомнений в его компетентности стоит в сложных клинических случаях, когда диагноз неясен в первые дни, а иногда и недели, а также в случаях неизлечимых заболеваний, которые могут кардинально изменить будущее человека.
Причины неудачной коммуникации чаще всего следующие:
- ощущение тревоги и бессилия;
- недостаточная осведомленность о заболевании или современных способах его лечения;
- сложности в доведении научных сведений до человека без медицинского образования доступным языком;
- боязнь негативных переживаний больного и возможной агрессии с его стороны;
- ограниченное время на беседу либо отсутствие места, где можно в спокойной обстановке поговорить с больным и его близкими.
Протокол – это линейный алгоритм. Следуя ему пункт за пунктом, врач выполняет четыре важные задачи:
- перед тем, как сообщить пациенту сведения о критической или терминальной стадии его заболевания, необходимо оценить степень его осведомленности о состоянии здоровья, оценить его эмоциональное состояние и готовность принять негативную информацию;
- сообщить больному точный диагноз и вероятный прогноз с учетом его переживаний;
- оказать поддержку с использованием известных психологических инструментов;
- разработать план дальнейших действий.

Коммуникативный стандарт SPIKES
Протокол SPIKES состоит из 6 последовательных шагов. Не всегда требуются все 6, но их последовательность должна соблюдаться в любой беседе.
SPIKES – это аббревиатура от английских названий шагов:
Установление контакта
При подготовке к беседе с пациентом врачу необходимо:
- организовать спокойное место, где можно присесть. Не стоит говорить о негативе на бегу;
- запастись бумажными салфетками;
- иметь достаточный запас времени.
Оценка восприятия пациента
В начале беседы уточните, знает ли больной, для чего проводилась компьютерная томография, МРТ или операция. Это поможет выяснить, что человек знает о своей болезни. Возможно, присутствует момент отрицания заболевания, что может негативным образом сказаться на дальнейшем лечении. Если больной считает свое заболевание несущественным либо не верит в современные методы лечения, он может отказаться от лечения, и драгоценное время будет упущено.

Готовность пациента к коммуникации
Некоторые больные хотят знать полную картину заболевания, способы лечения и т.д. Однако есть и те, кто выстраивает психическую защиту и отказывается принимать информацию.
Перед тем, как начать рассказ, уточните у человека, хочет ли он получить полную информацию о результатах исследования. Возможно, он откажется. Тогда можно предложить кратко обозначить результаты и подробно обсудить план лечения.
Отнеситесь к эмоциям пациента с эмпатией
Эмоциональные реакции больного и его семьи могут быть различны: молчание, истерика, неверие врачу, гнев, слезы. Врачу в этой ситуации необходимо поддержать больного и дать ему время пережить эмоции. Пока страсти бушуют, нет возможности перейти к следующему этапу – обсуждению стратегии.
Разработка стратегии на ближайшее будущее
Перед тем, как перейти к обсуждению дальнейших планов, уточните у больного, справился ли он с эмоциями. Не стоит спешить. Необходимо рассказать человеку о доступных вариантах лечения, наблюдения, обезболивания. Реальная оценка пациентом своего состояния помогает лучше настроиться на лечение и четко понимать цель проводимых диагностических и лечебных процедур.
Для установления доверительных отношений с пациентом вначале беседы необходимо представиться, назвав имя, отчество, должность, сообщить цель беседы и получить согласие пациента на беседу.
Не начинайте беседу с личных, деликатных вопросов. Не рекомендуется во время беседы садиться на постель пациента, а следует воспользоваться стулом, визуальный контакт с пациентом должен быть на одном уровне.
Кроме того, человек может и сознательно себя подавать (выстраивать свой имидж), вместо того, чтобы просто быть самим собой. Впрочем, в ситуации, угрожающей здоровью и благополучию, это делается не так часто, как в обычной жизни. Профессиональная наблюдательность медсестры состоит в искусстве замечать в процессе беседы с пациентом то, чего не видят другие. Важно уметь интерпретировать поведение или информацию, полученную от пациента, в терминах психологических проблем, которые тот имеет, уметь видеть психологическую подоплеку ситуаций и оценивать их с точки зрения потребности пациента в психологической помощи. При проведении беседы следует придерживаться принципа уважения к личности пациента, избегать каких-либо оценочных суждений, принимать пациента и его проблему такими, какие они есть, гарантировать конфиденциальность получаемой информации. Пациент, решившись говорить о сокровенном, эмоционально значимом, хочет, чтобы его выслушали. Следовательно, первоначально нужно проявить интерес к психологической реальности пациента и внимательно, терпеливо его выслушать. И только после этого начинать задавать вопросы.
Беседа с пациентом дает определенное представление о его культурном, интеллектуальном уровне, о степени образованности, индивидуально-личностных особенностях, доминирующих переживаниях. Эти знания помогают установить правильный психологический контакт и найти индивидуальный подход к пациенту.
Основными условиями эффективности профессионального общения являются: демонстрация доброжелательности, такта, внимания, интереса, профессиональной компетентности.
Медработнику необходимо знать особенности психологического отражения своего состояния пациентами разного возраста осуществлять соответственно деонтологическую тактику общения.
Дети дошкольного возраста.Для них характерно:
- отсутствие осознания болезни в целом;
- неумение формулировать жалобы;
- сильные эмоциональные реакции на отдельные симптомы болезни;
- восприятие лечебных и диагностических процедур как устрашающих мероприятий;
- усиление дефектов характера, воспитания ребенка в период болезни;
- чувство страха, тоски, одиночества в стенах лечебного учреждения, вдали от родителей.
Деонтологическая тактика. Эмоциональное теплое отношение (быть и медицинской сестрой, и воспитателем, и матерью), отвлечение от болезни, организация нешумных игр, чтение, проведение процедур, с уговорами. Профессиональное обращение с родственниками больного ребенка.
Подростки.
Деонтологическая тактика медработника. Общение с учетом возрастных психологических особенностей, опоры на самостоятельность, взрослость подростка.
Основные трудности взаимодействия врача и пациента; барьеры общения. Коммуникативная компетентность, модели лечебного процесса.
Эта статья в формате видеолекции здесь.
Основные задачи, которые ставит перед собой врач, общаясь с пациентом:
- Установление контакта с больным;
- Диагностика болезни;
- План лечения;
- Оценка эффективности лечения.
Основные трудности, возникающие при общении с пациентом, представляют собой:
- Осознание пациентом угрозы здоровью (оптимистический настрой в отношении прогноза заболевания, когда пациент не осознает угрозу своему здоровью либо обратная ситуация, когда у пациента присутствует ипохондрическое состояние, которое усугубляет течение заболевания);
- Трудности, связанные с ограничением привычного нормального режима жизни;
- Заболевание как препятствие к реализации личных целей (вызывает негативные эмоции, которые сказываются на процессе общения с врачом);
- Возникновение у больного состояния психической напряженности как реакции на трудность (или опасность);
- Существенные изменением у пациента привычных параметров деятельности и общения.
Предпосылок для усугубления таких трудных ситуаций в медицине достаточно, и, если их не предупреждать, они реализуются в конфликты. В случаях неудовлетворенности медицинской помощью имеют место трудности взаимодействия между врачом и больным (по статистическим данным, у пациентов наибольшую неудовлетворенность вызывает работа регистратуры, отсутствие возможности записаться на прием к врачу через интернет, ожидание в очереди при записи на прием на определенное время, когда у врача нет возможности принять пациента именно в это время (не всегда удается уложиться в строго выделенные 15 минут на каждого пациента).
Это необходимо учитывать на всех этапах оценки качества медицинской помощи.
В целом качество медицинской помощи можно разделить на два основных направления:
- качество работы врача, а именно его коммуникативные навыки (профилактика и предупреждение конфликтных ситуаций);
- организация медицинской помощи в поликлинике (работа главного врача и его компетенции как управленца).
Трудности взаимодействия врача и пациента находят свое выражение:
- в искажении восприятия (для каждого человека характерна избирательность внимания, что означает подсознательный выбор именно той информации, которая ему интересна, восприятие информации через собственные оценочные критерии; информация, которая не вызывает ни интеллектуального ни эмоционального отклика, человеком не воспринимается; в то же время вся воспринятая информация искажается человеком с учетом его психологических установок, эмоциональной оценки и личного опыта; таким образом, пациент непроизвольно искажает информацию, полученную от врача, с учетом доверия/недоверия врачу, понимания/непонимания того, о чем говорит доктор) ;
- в отсутствии понимания и оценки информации (в этой ситуации врач должен уметь говорить с пациентом на его языке и обладать навыком получения обратной связи от больного);
- в конкурирующем взаимодействии врача и больного вплоть до конфронтации (для предотвращения подобной ситуации всегда необходимо дать пациенту высказаться, выразить свою точку зрения, согласиться с его утверждением, но в дальнейшем инициативу по принятию решения брать в свои руки).
Профессионализм врача состоит из трех основных компонентов:
- Знание – это теоретическая парадигма, определяющая, что делать и зачем.
- Умение – дает представление о том, как делать.
- Желание – это мотивация: хочу делать.
Чтобы развить профессиональные навыки, необходимо сочетание Знания, Умения и Желания.
Для врача как профессионала важны такие ключевые моменты, как правильная диагностика, назначение адекватного лечения и получение определенного результата, а также наличие клинического мышления (позволяет врачу выстроить сотруднические отношения с пациентом).
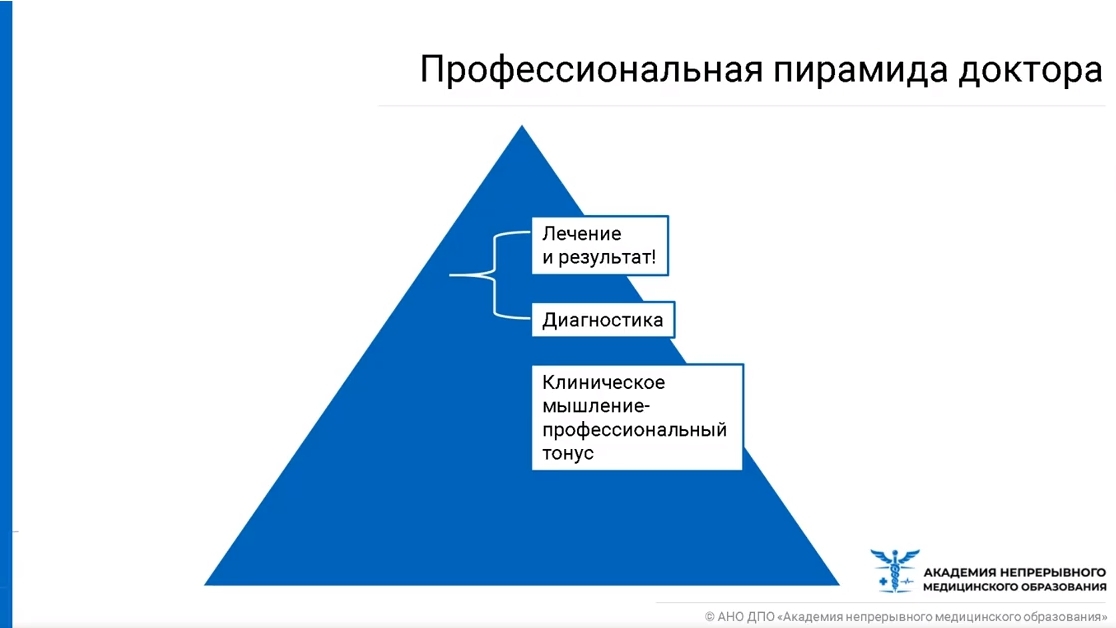
Врачи, владеющие коммуникативными навыками:
- могут поставить точный диагноз, особенно, если это касается психологических проблем пациента;
- могут научить пациента контролировать свое состояние и лечение;
- имеют более хорошие результаты лечения;
- обеспечивают большую безопасность для пациента;
- сталкиваются с меньшим количеством жалоб по поводу использования служебного положения.
Во врачебной практике также присутствуют различные виды общения. Рассмотрим их подробнее:
- Формальное общение - контакт масок (отсутствует стремление понять и учитывать особенности личности собеседника, используются привычные маски – вежливости, учтивости, скромности, участливости);
- Малая заинтересованность мед.работника или пациента в результатах взаимодействия;
- Примитивное общение (когда оценивают человека как нужный или мешающий объект; цель обращения к врачу – получение дивидендов; от пациента зависит авторитет врача);
- Формально-ролевое общение (вместо знания личности собеседника ограничиваются знанием его социальной роли);
- Манипулятивное общение (извлечение выгоды путем специальных приемов; способ ипохондризации пациента; пациенты-манипуляторы);
- Деловое общение (учитывающее особенности личности, характера, возраста, настроения собеседника при нацеленности на интересы дела, а не на возможные личностные расхождения);
- Духовное общение (диагностическое и лечебное взаимодействие не подразумевает столь интимного контакта).
Модель лечебного процесса с точки зрения всего вышесказанного (о том, что база компетенций врача – коммуникативные навыки, так как именно с них начинается общение врача и пациента), выглядит следующим образом: на входе пациент, его личностные качества и характеристики его заболевания; на выходе – лечение и результат; в процессе взаимодействия врача и пациента очень важным моментом является квалификация врача, лечебные и диагностические мероприятия, ресурсы (материальные возможности пациента и ресурсы лечебного учреждения).
Реальная модель лечебного процесса выглядит следующим образом - структура общения представляет собой 3 составляющие:
- коммуникативная (общение как обмен информацией);
- интерактивная (общение как взаимодействие);
- перцептивная (общение как восприятие, исключительно эмоциональная составляющая).
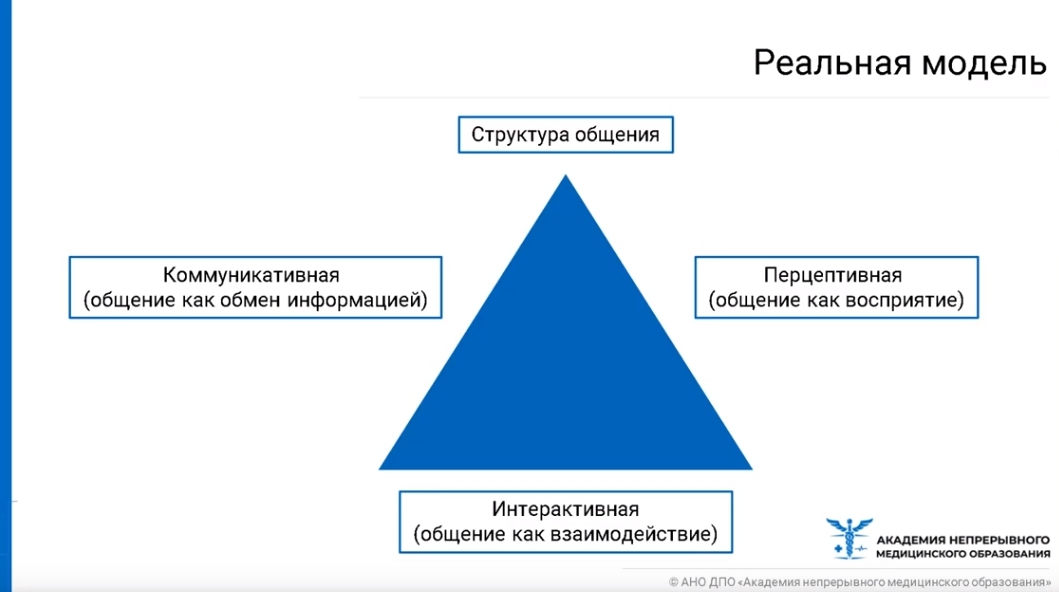
В процессе коммуникации при передаче информации могут возникать различные помехи (например, плохое знание русского языка, запах пациента и т.д.), что может повлиять на восприятие информации врачом или пациентом.
Большую часть в общении людей занимает язык тела (55%), голос и используемые интонации (38%), в то время как сами слова - только 7%; таким образом, 93% в общении представлено именно невербальной коммуникацией.

Правила общения медицинского работника в лечебном учреждении
Текст работы размещён без изображений и формул.
Полная версия работы доступна во вкладке "Файлы работы" в формате PDF
Спецификой общения медицинского работника с пациентом и его родственниками является, то, что человек имеющий проблемы со здоровьем, бывает эмоционально неустойчив, не корректен, не терпелив и не критичен. При этом, доверяя свое здоровье и тайны, пациент рассчитывает на сочувствие, высокий профессионализм, порядочность и участие. Соблюдение правил этики и деонтологии прописано в статье 6 Федерального закона № 323-ФЗ. При эффективном общении и полном доверии облегчается сбор анамнеза, увеличивается приверженность к лечению, что позволяет улучшить диагностику и лечение пациента.
Поэтому этикет, регламентирующий взаимоотношения врача и пациента, врача и родственников, врача и его коллег, включает этику врачебного долга и ответственности, врачебной тайны и коллегиальности. Врачебный этикет предписывает манеру держаться, одеваться, говорить, шутить - с больным или в его присутствии. А, кроме того, отдавать предпочтение особому образу жизни (здоровому, говорим мы сейчас), привычкам, воззрениям на жизнь, что и формирует призвание врача в истинном смысле слова.
Медицинская деонтология охватывает самые различные аспекты деятельности врача - отношения с больным и его родственниками, с коллегами, средним и младшим медицинским персоналом; это вопросы научной организации труда, рациональных методов исследования и лечения. Перечисленные вопросы являются общими для всех клинических дисциплин, однако каждая из них имеет специфические, только ей присущие деонтологические особенности. Акад. Б. С. Преображенский отмечал:
"Когда говоришь с больным о его болезни, думай: что говоришь? кому говоришь? зачем говоришь? как поймут тебя: сам больной, его родственники, случайно присутствующие при разговоре люди (например, больные в палате").
В любом случае, состояние душевного комфорта больного - вот главный критерий деонтологии, тест на ее эффективность.
Для эффективного общения с пациентом совместно разработали свод правил для сотрудников медицинского учреждения.
Общие требования
Внешний вид медицинского сотрудника быть аккуратным и опрятным, парфюм деликатным. Длина и фасон одежды должен быть разумным и не стесняющим как работу, так и чувства окружающих.
Смотрите на говорящего. Дайте человеку понять, что вас интересует то, что он говорит. Будьте максимально внимательны и проявляйте участие.
Не обсуждайте при пациенте свои личные проблемы, личности других сотрудников и больных, в том числе по телефону. За пределами больницы не обсуждайте никакие данные о пациентах.
Не позволяйте себе игнорировать присутствие пациента или его представителя. На рабочем месте в отделении при появлении посторонних людей необходимо вежливо их приветствовать, выяснить цель визита и дать необходимые справки.
В ситуации обращения к Вам во время важного разговора с коллегой спросите имя – отчество, извинитесь и, в зависимости от сути обращения, помогите сразу или вежливо попросите подождать завершения беседы, чтобы затем максимально сосредоточиться на проблеме обратившегося к Вам человека.
Недопустимо:
1. Игнорирование вопросов пациента.
2. Игнорирование присутствия пациента.
3. Комментирование своей загруженности или временных ограничений приема.
4. Выказывание эмоций по поводу своего собственного самочувствия и влияния на него присутствия пациента.
5. Комментировать действия других специалистов и медицинских работников, даже если очевиден какой-либо недочет.
6. Повышать голос.
7. Комментировать внешний вид пациента, его характерологические особенности.
8. Оставление пациента в кабинете приема одного, без достаточных на то оснований.
9. Прерывание приема по личным причинам медицинского работника, в случае крайней необходимости - принести извинения.
10. Использование пациента в качестве помощника в процессе оказания медицинской помощи недопустимо в любом случае (например, вызов пациента из очереди другим пациентом, поиск информации в папках результатов анализов и др.)
Рекомендуемые речевые модули:
Комментируйте свои действия следующими фразами:
Можно уточнить суть обращения: «Я правильно вас понял(а), вы
Мы с Вами вместе заинтересованы в том, чтобы найти правильное решение.
У нас с Вами общая цель – определить верное решение в данной ситуации.
Я Вас правильно понял, что Вы (Ваш ребенок) болеет с…
Попробуем вместе разобраться, почему мои аргументы кажутся Вам неподходящими.
Я рад, что вы мне об этом сказали.
Я могу вам в этом помочь.
Не упустил ли я чего-то важного для вас?
Я прошу извинить меня за то, что заставил вас ждать.
Мы ценим ваше время.
Благодарю вас за то, что вы обратились в …..
Остались ли у вас еще какие-нибудь вопросы, есть ли что-то непонятное?
Мы с Вами по многим вопросам нашли общий язык, потому что у нас общая цель – Ваше здоровье.
Недопустимые фразы:
В общении с пациентами не стоит злоупотреблять медицинской терминологией. часто не понятной для пациента и пугающей его.
Я думаю, что Вы не правы…
У меня нет времени, чтобы Вам объяснять…
Скорее говорите, а то у меня еще много других обязательств…
Я специалист. Я лучше знаю, как Вас лечить…
Я здесь не для того, чтобы Вам что-то доказывать…
≪Вы должны…≫. Пациент Вам ничего не должен! Напоминаем, что Вы находитесь на рабочем месте, и Ваши формулировки должны быть корректными.
10 принципов общения с конфликтным пациентом
1. Слушайте внимательно и Вы поймёте, что стоит за агрессией.
За ней вполне может оказаться реальная проблема. Необходимо понять чувства пациента-в этом помогут не столько его слова, сколько тон голоса, интонации и жесты. Затем услышьте главную мысль в потоке, отделяя агрессивную форму от содержания, иначе собственные эмоции помешают адекватно воспринять ситуацию. Слушайте ЧТО говорит, а не КАК говорит.
2. Не поддавайтесь на провокации. Агрессивный пациент ждёт, что Вы ответите на его провокацию, вступив в словесную перепалку. Помните, что Вы сильнее в медицинских вопросах, а вступив в обмен словесными выстрелами, станете равным с пациентом. В словесной дуэли нет победителей, ибо проблема так и не решится.
3. Не повторяйте за пациентом грубых слов. Перефразируйте сказанное, не изменяя сути, и ответьте по существу проблемы. Чем эмоциональнее пациент, тем более спокойнее реагируйте. Оставайтесь вежливы и корректны, но обязательно продолжайте проявлять интерес к медицинской проблеме пациента. Холодная корректность бесит агрессора так же, как и ответное хамство.
4. Не принимайте на свой счёт. Агрессия пациентов в большинстве случаев направлена не на Вас, а на ситуацию. "Вы всё перепутали!" означает, что "Мои анализы не пришли вовремя и и кто в этом виноват, меня не интересует, но поскольку я говорю с Вами, то Вам меня слушать и исправлять ситуацию" Врач выступает в роли громоотвода, а не цели агрессии.
5. Обращайтесь к пациенту по имени. Если пациент и слова не даёт вставить-назовите его по имени+/-отчеству. Большинство прислушивается и Вы сможете озвучить свой ответ. "Помните, что для человека звук его имени - самый сладкий и самый важный звук в человеческой речи"
6. Выразите сочувствие и понимание. Необходимо выразить сожаление по поводу сложившейся ситуации, но без частностей. Не отделяйте себя от учреждения, в котором работаете, либо от коллег, даже если есть их вина.
"Я понимаю Ваши чувства, и это действительно неприятно. Сожалею, что произошло это недоразумение"
7. Согласитесь и принесите извинения. Если недовольство пациента обоснованно, то лучше сразу с этим согласиться. Если необоснованно, то согласиться с оговоркой сути ситуации без перехода на личности. Мнимое согласие и мнимое признание вины сразу гасит конфликт и позволяет перейти решению вопроса.
Будьте выше и лучше агрессора.
8. Возьмите перерыв при необходимости и по возможности.
Если чувствуете, что эмоции переполняют, то покиньте поле боя, чтобы прийти в себя. Это надо сделать под благовидным предлогом и ненадолго.
"Извините, мне надо проверить информацию по этому вопросу. Я вернусь к Вам, через минуту."
9. Предложите план действий. После того, как Вы выслушали пациента и поняли, в чём заключается его проблема, изложите свои предложения чётко и недвусмысленно. Будьте абсолютно уверены, что Ваш план осуществим.
10. Заканчивайте своё предложение решения закрытым вопросом.
"Вас устраивает такой вариант?" Это создаёт иллюзию выбора, при котором пациенту ничего не остаётся, как подтвердить Ваш.
Стандарт отказа в просьбе пациенту
Таким образом, использование правил и фраз помогут наладить конструктивный диалог, получить максимум информации, уладить конфликт и выстроить доверительные отношения, которые помогут в эффективном лечении пациента.
Список используемой литературы:
Шкуренко Д.А. Общая и медицинская психология. - Р-н-Д, 2002, стр. 279-286, 289-293;
Полянцева О.И. Психология для средних медицинских учреждений. - Р-н-Д, 2004, стр. 179-209, 219-233,
Косенко В.Г., Смоленко Л.Ф., Чебуракова Т.А. Медицинская психология для медсестер и фельдшеров. - Р-н-Д, 2002, стр. 43-49, 79-82.
Коммуникативно-речевая культура врача Жура В.В.. Рудкоа ЮВ. Вестник Южно-Уральского государственного университета
Читайте также:

