Захворювання що передаються статевим шляхом реферат
Обновлено: 05.07.2024
переводы захворювання, що передаються статевим шляхом
заболевание, передающиеся половым путём
ru инфекционные заболевания, наиболее частым путём заражения которыми является половой контакт
Примеры
До того ж, останнім часом серед молоді 15—24 років подвоїлась кількість захворювань, що передаються статевим шляхом.
Кроме того, за последние несколько лет среди молодежи в возрасте 15—24 лет вдвое участились случаи заражения передающимися половым путем заболеваниями.
Не є рідкістю поширення захворювань, що передаються статевим шляхом, всередині постійних пар й внаслідок невірності одного з партнерів.
Не является редкостью распространение заболеваний, передающихся половым путём, внутри постоянных пар и вследствие неверности одного из партнёров.
Зокрема, традиційно виділяються, наприклад, групи ризику зараження захворюваннями, що передаються статевим шляхом, розвитку наркоманії, розвитку психозів, вірогідність викидня при вагітності, розвитку захворювань серцево-судинної системи і так далі.
В частности, традиционно выделяются, например, группы риска заражения заболеваниями, передающимися половым путём, развития наркомании, развития психозов, вероятности выкидыша при беременности, развития заболеваний сердечно-сосудистой системы и так далее.
У 1842 році, з огляду на зростаючі потреби установи, було побудовано ще один будинок, що пропонує місце для спеціалізованих підрозділів терапії, хірургії, офтальмології та захворювань, що передаються статевим шляхом.
В 1842 году, учитывая растущие потребности учреждения, было построено еще одно здание, предлагающее место для специализированных подразделений терапии, хирургии, офтальмологии и заболеваний, передающихся половым путем.
Згідно з проведеним в 2004 році в Білорусі дослідженню, найбільш поширеним захворюванням, що передається статевим шляхом серед чоловіків, що практикують одностатевий секс, є хламідіоз (20,0%), найменші показники інфікованості займає сифіліс (1,2%).
Согласно проведённому в 2004 году в Беларуси исследованию, наиболее распространённым заболеванием, передающимся половым путём среди мужчин, практикующих однополый секс, является хламидиоз (20,0 %), наименьшие показатели инфицированности занимает сифилис (1,2 %).
Люди, які практикують груповий секс, можуть мати більше сексуальних партнерів, і з цієї причини можуть бути більш схильні до ризику захворювань, що передаються статевим шляхом, ніж люди, що мають меншу кількість сексуальних партнерів.
Люди, которые практикуют групповой секс, могут иметь больше сексуальных партнёров, и по этой причине могут быть более подвержены риску заболеваний, передаваемых половым путём, чем люди, имеющие меньшее количество сексуальных партнёров.
Існує доказ того, що швидкість передачі ВІЛ під час вагінального статевого акту, в той час як досить низька при звичайних умовах, може бути збільшена в десятки, якщо не в сотні разів, у тому випадку якщо один з партнерів страждає від захворювання, що передається статевим шляхом (ЗПСШ) з статевими виразками.
Исследования показывают, что вероятность передачи ВИЧ во время вагинального полового акта, достаточно низкая при обычных условиях, может быть увеличена в десятки, если не в сотни раз, если один из партнёров страдает от генитальных язв.
Незважаючи на успіхи в медицині, кожного року великих втрат завдають ракові та серцеві захворювання, численні хвороби, що передаються статевим шляхом, СНІД, розсіяний склероз, малярія, онхоцеркоз і хвороба Шагаса.
Несмотря на достижения в области медицины, каждый год свою страшную дань собирают рак, сердечные заболевания, различные болезни, передающиеся половым путем, СПИД, рассеянный склероз, малярия, онхоцеркоз и болезнь Шагаса.
Наукові напрямки — хвороби, що передаються статевим шляхом; вивчення морфологічних, генетичних особливостей збудників венеричних інфекцій; вивчення пошкоджень мембран клітин при шкірних і венеричних захворюваннях; розробка діагностичних тест-систем й автоматизованих лабораторних комплексів; медико-екологічні, медико-математичні й медико-соціальні дослідження.
И. И. Мавров посвятил себя изучения болезней, приобретенных при половых контактах; выяснение морфологических, генетических особенностей возбудителей венерических инфекций; изучение функций и изменений мембран клеток при кожных и венерических заболеваниях; разработка диагностических тест-систем и автоматизированных лабораторных комплексов; медико-экологические, медико-математические и медико-социальные исследования.
*Женщина 35 лет, не замужем, обратилась к гинекологу с жалобами на появление выделений гноевидного характера, частые позывы к мочеиспусканию, боль во время мочеиспускания и зуд в области мочеиспускательного канала, которые появились на 5 день после случайного полового контакта. Объективно: губки уретры гиперемированы, отечные, выделения из уретры гноевидного характера. Какой предварительный диагноз?
B. Хронический гонорейный уретрит
+ D. Острый гонорейный уретрит
*Женщина 18 лет обратилась к гинекологу с желанием обследования на хламидиоз.
Какой метод является “золотым стандартом” в диагностике мочеполового хламидиоза?
A. Иммуноферментного анализа.
B. Полимеразной цепной реакции.
*Женщина 28 лет предъявляет жалобы на водянистые выделения из влагалища со зловонным рыбным запахом. Микроскопия выделений из половых путей обнаружила ключевые клетки. Аминовий тест положительный. Ваш диагноз?
+ A. Бактериальный вагиноз.
A. Генитальный кондиломатоз.
C. Первичный сифилис.
D. Цитомегаловирусная инфекция.
+ E. Вирус простого герпеса.
*В каком из указанных женских половых органов не развивается воспалительный процесс гонорейной этиологии?
B. Бартолиновая железа
C. Цервикальний канал
E. Маточные трубы
*Женщина 25 лет обратилась к гинекологу с жалобами на наличие высыпаний в области наружных гениталий. При осмотре на левой большой половой губе выявлена язва 0,5 см в диаметре, округлой формы с четкими границами, ровными краями и гладким дном, которое имеет вид свежего мяса. Отек и гиперемия отсутствуют. Какой предварительный диагноз?
+ B. Твердый шанкр
E. Плоскоклеточная гиперплазия
*Больная 20 лет обратилась к гинекологу с жалобами на зуд, жжение, водянистые выделения из влагалища с неприятным запахом (рыбным). При осмотре в зеркалах слизистая оболочка шейки матки и стенок влагалища обычного розового цвета. При бимануальном исследовании тело матки и придатки не изменены. В мазках, окрашенных по Грамму, обнаружены ключевые клетки.
Практически каждую женщину в течение жизни беспокоят вагинальные выделения и ощущение дискомфорта в области гениталий. Иногда к этим жалобам присоединяются зуд (26% случаев), жжение (28%), боль в области промежности (21%), дизурические расстройства, или признаки цистита (23%). В 87% случаев повышенное выделение белей сопровождается неприятным запахом. Даже если эти явления возникают периодически, они не дают о себе забыть полностью, усиливаясь после интимной близости, переохлаждения или перенесенных инфекционных заболеваний.
Собственный щит
У здоровой женщины репродуктивного возраста ведущее место в формировании вагинальной микрофлоры занимают лактобактерии (95–98% всей микрофлоры влагалища). Они способны продуцировать перекись водорода, создавать во влагалище кислую среду благодаря высокой концентрации молочной кислоты. Они не только образуют на поверхности слизистой оболочки защитную пленку, но и обладают способностью стимулировать иммунную систему организма в целом.
Естественный баланс обитающих во влагалище микроорганизмов создает барьер на пути инфекции, защищая внутренние половые органы. Если этот баланс нарушается, может возникнуть воспаление слизистой оболочки влагалища — вагинит. Активный рост и размножение болезнетворной бактериальной флоры приводит к развитию бактериального вагиноза
Микрофлора влагалища очень тесно связана с микрофолорой кишечника. Это подтверждено многочисленными исследованиями. По их результатам можно сделать предположение о едином дисбиотическом процессе — у каждой второй пациентки с бактериальным вагинозом неизменно выявляют нарушение микроэколгии (дисбактериоз) кишечника. В развитии дисбиоза существенную роль играют и лекарственные препараты, особенно длительный или частый прием антибиотиков, губительных по отношению к полезной микрофлоре.
Кроме того, недостаток в организме эстрогена создает неблагоприятные условия для роста лактофлоры. Поэтому еще одна предпосылка для развития дисбактериоза влагалища — изменение гормонального фона (беременность, роды, нарушения менструального цикла, период полового созревания). Спровоцировать появление белей могут также переохлаждение, стресс, перемена климата — факторы, приводящие к снижению общего и местного иммунитета.
Не прятать голову в песок
Выздоровление: шаг за шагом
Лечение вульвовагинальных инфекций направлено, прежде всего, на удаление имеющейся болезнетворной флоры с последующей коррекцией нарушенной экосистемы влагалища. В комплексе лечебных мероприятий используются антибактериальные, противовоспалительные, обезболивающие препараты, которые назначает врач. Подбирают их индивидуально. При необходимости проводят коррекцию менструального цикла с помощью гормональных препаратов. Для устранения субъективных признаков воспаления (боль, зуд, покраснение) назначают эстрогены, антигистаминные препараты, глюкортикоиды в низких дозах. Лечение проводят последовательно в два этапа.
- Подавление жизнедеятельности болезнетворных микроорганизмов
Если дисбиоз влагалища обусловлен заболеваниями, передающимися половым путем, то задача лечения заключается в устранении возбудителя заболевания. Если речь о половых инфекциях не идет, то эффективными могут быть местные процедуры с применением антибактериальных препаратов широкого спектра действия. Они активны в отношении грамположительных (стафилококки, стрептококки, пневмококки и др.) и грамотрицательных (кишечная палочка, протей, синегнойная палочка, клебсиелла) микроорганизмов.
При лечении бактериального вагиноза не обойтись без производных нитроимидазолов, угнетающих рост простейших (Trihomonas vaginalis, Entomoeba histolytica, Giardia lamblia) и анаэробных бактерий. Однако из-за распространенной в последнее время лекарственной устойчивости к метронидазолу (до 40% в случае первичного приема) препаратом выбора в этом случае может считаться представитель нового поколения — орнидазол. Микроорганизмы, устойчивые к метронидазолу, не имеют перекрестной резистентности к орнидазолу. Среди лекарственных средств для местного применения (суппозитории, гели, вагинальные таблетки) предпочтение отдают препаратам, содержащим несколько компонентов, каждый из которых оказывает определенное терапевтическое воздействие.
- Восстановление нормальной микрофлоры влагалища
После подавления возбудителя проводят курс восстанавливающей терапии. В этом случае незаменимыми будут пробиотики — препараты, содержащие лакто- и бифидобактерии. Причем, как общего, так и местного действия. Они восстанавливают кислотность влагалищной среды, стимулируют рост собственной полезной микрофлоры, повышают местный иммунитет слизистой оболочки влагалища. Чем больше лактофлоры, тем меньше шансов активизироваться другим микроорганизмам.
После завершения основного лечения необходимо повторить анализы и пройти контрольный осмотр. Если никаких симптомов болезни не выявлено, то лечение можно считать оконченным, однако в дальнейшем необходимо проводить профилактику дисбиоза влагалища.

Врач гинеколог-онколог. Руководитель сети Университетских клиник. Эксперт по патологиям вульвы и шейки матки, ведущий консультирующий врач в Центре патологии шейки матки в Санкт-Петербурге. Стаж 20+ лет. Принимает в Университетской клинике. Стоимость приема 2500 руб.
- Запись опубликована: 12.08.2020
- Время чтения: 1 mins read
При язвенном колите и болезни Крона поражается не только желудочно-кишечный тракт. То же воспаление, которое вызывает заболевание в кишечнике, проявляется по всему телу, включая кожу.
Согласно исследованиям, до 15 % людей с воспалительными заболеваниями кишечника также имеют кожные заболевания. Основной метод защиты от этих проблем с кожей – контролировать язвенный колит с помощью диеты и применения лекарств по назначению проктолога.
Рассмотрим кожные заболевания, которые наиболее часто развиваются при ВЗК.
Узловатая эритема
Узловатая эритема – это сыпь, состоящая из болезненных выпуклостей – узлов, бугров или шишек. Образуется вследствие воспалительного поражения сосудов. Это наиболее распространенная проблема кожи, связанная с воспалительным заболеванием кишечника (ВЗК) вызванная реакцией иммунной системы на кишечные бактерии.

Узловатая эритема
В период обострения язвенного колита на нижних конечностях (чаще голенях) появляются красноватые комочки, которые иногда выглядят как синяки.
Варианты лечения включают:
- обезболивающие НПВП (Ибупрофен, Напроксен внутрь);
- стероиды (например, Метипред внутрь или преднизолон в виде инъекций);
- противоаллергические средства;
- местные аппликации (например, с димексидом, ихтиолом или с димексидом и гепарином);
- местное применение мазей с ГКС (Белогент, Белодерм, Акридерм);
- холодные компрессы и поднятие ног для уменьшения отека и облегчения боли.
Симптомы обычно проходят в течение шести недель, но могут вернуться при обострении основного заболевания.
Гангренозная пиодермия
Это следующая по распространенности проблема кожи у людей с ВЗК и самая серьезная. Относится к нейтрофильным дерматозам, развивается по невыясненной причине, но ассоциируется в первую очередь с язвенным колитом и болезнью Крона. Развитие гангренозной пиодермии не связано с периодом обострения ВЗК.

Гангренозная пиодермия
Начинается с небольшой красной шишки (пустула или пузырек), обычно на ногах (локализация 70%) и животе, которая течение нескольких часов или дней перерастает в большую открытую болезненную язву с синей или фиолетовой каймой. Бугорков или волдырей и соответственно язв может быть несколько. Содержимое язвы сукровичное, при присоединении вторичной бактериальной инфекции – гнойное. Это классическая форма гангренозной пиодермии.
Редкая перистомальная форма ГП развивается у больных с ЯК или БК после илеостомии или колостомии вследствие раздражения кожи каловыми массами при несоблюдении правил гигиены за стомой или аллергической реакции на материалы повязок.
Общее самочувствие человека практически не страдает, язвы могут не изменяться в течение нескольких недель, но могут и объединяться, расширяться. При этом на периферических участках развивается частичная эпителизация с образованием атрофических рубцов, часто пигментированных.
Лечение гангренозной пиодермии обязательно сочетается с терапией основного заболевания и включает:
- применение ГКС (например, преднизолон 2 мг на кг массы тела в сутки);
- применение моноклональных ингибиторов фактора некроза опухоли (например, Инфликсимаб);
- прием иммунодепрессантов (циклоспорин, метотрексат, азатиоприн);
- местную терапию (особенно положительна при моноочаговой ГП), выбор средств различен, могут быть аппликации на язвы или внутриочаговое введение ГКС, циклоспорина, препаратов такролимуса.
Афтозный стоматит
При афтозном стоматите образуются язвы, на слизистой оболочке рта или на языке. Чаще всего развиваются непосредственно перед обострением и в период обострения ВЗК, но могут быть и следствием побочного эффекта лекарств от ЯК или болезни Крона. Беспокоят жжение, парестезия, болезненость во рту, которые усиливаются во время еды, особенно кислой, горячей и острой.

Афтозный стоматит
У людей с язвенным колитом язвы часто бывают больше сантиметра в диаметре и держатся более 2 недель.
Лечение афтозного стоматита местное и включает:
- обезболивание с помощью спрея Лидокаин 10%;
- полоскание полости рта (Хлоргексидин, Мирамистин, Фурацилин);
- аппликации, Метрогил дента, Холисал, токоферола ацетат 30% масляный раствор после снятия воспаления для эпителизации ран.
Псориаз
Псориаз – неинфекционное кожное заболевание, вызванное проблемами с иммунной системой, характеризующееся появлением красных пятен или бляшек, покрытых скоплением омертвевших клеток .
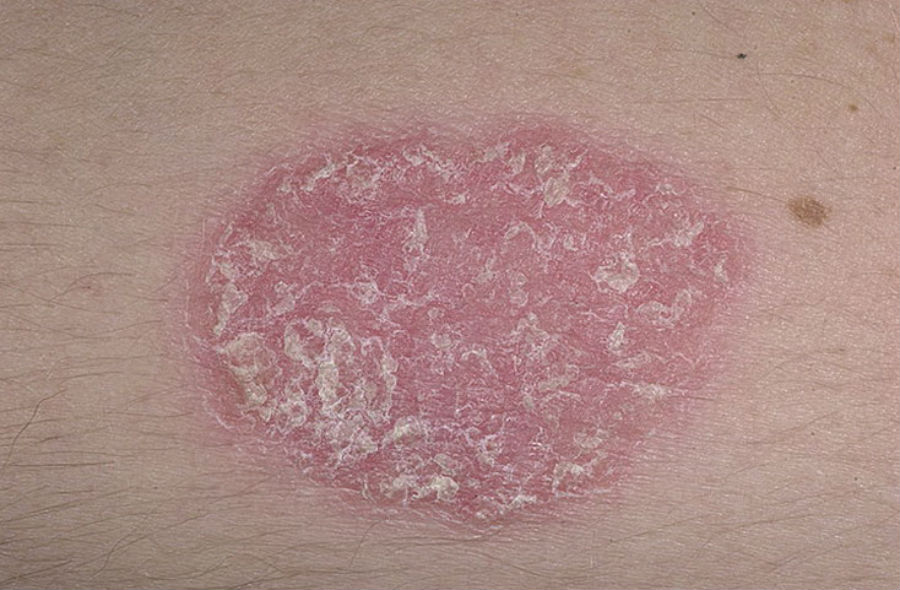
Псориаз
Результаты проведенных исследований показали, что существуют некоторые генетические связи между генами, вызывающими ВЗК, и теми, которые вызывают псориаз. Например, у 10% людей с язвенным колитом обнаружены родственники первой линии с псориазом, что более чем в три раза больше по-сравнению с обычными (3%). Для полного понимания этих связей необходимы дополнительные эксперименты.
Псориазом страдают многие с язвенным колитом или другими ВЗК, то есть он может быть не только самостоятельным иммуноопосредованным заболеванием, но и проявлением воспаления кишечника.
Для лечения псориаза вначале назначают местное применение мазей, растворов (гормональных – Дайвобет, дипросалик, гомеопатических – Псориатен, метаболитов витамина D3 – Дайвонекс). Затем простое ультрафиолетовое облучение кожи (фототерапия или УФ-Б) или с применением фотосенсибилизаторов (фотохимиотерапия или УФ-А) и только после этого системные препараты.
В качестве новых препаратов используют моноклональные антитела, например – адалимумаб, который назначается как при псориазе, так и при ВЗК.
Синдром Свита
Это еще одно редкое кожное осложнение, связанное с язвенным колитом. Относится к нейтрофильным дерматозам, развивается остро, сопровождается лихорадкой и сыпью, состоящей из множества нежных красных или голубовато-красных папул, пятен. Обычно они развиваются на руках, ногах, лице или шее. Форма бляшек неправильная, но контуры четкие, на ощупь они плотные, болезненные при надавливании. Иногда кожные симптомы также сопровождаются артритом и воспалением глаз.

Синдром Свита
Синдром Свита обычно лечится кортикостероидами, поскольку отмечается быстрое улучшение состояния с началом их приема. Чаще всего назначают преднизолон 40-60 мг в день с постепенным уменьшением дозы в течение 2-3 недель.
Вегетирующая пиодермия
Это редкое заболевание, которым страдают люди с язвенным колитом. Исследователи считают, что, как и многие проблемы с кожей, связанные с ВЗК, она вызвана проблемами с иммунной системой (снижение имунитета и фагоцитоза).
Вегетирующая пиодермия приводит к появлению волдырей или пятен в паху или под мышками, которые темнеют по мере заживления.
Стандартного лечения не существует, но ключевым моментом является лечение самого ВЗК.
Витилиго
Витилиго – это заболевание кожи, при котором в отдельных участках разрушается пигмент меланин. Витилиго приводит к образованию белых пятен в любом месте тела.

Витилиго
Ученые считают, что витилиго вызвано иммунным расстройством. Примерно 20% людей с этой патологией также имеют другое иммунное расстройство, такое как язвенный колит.
Эффективных методов лечения витилиго не разработано. Применяют антиоксиданты, иммуномодуляторы, дозированное облучение ультрафиолетом (лазер, узкополосный УФ, ПУВА). Они позволяют только незначительно уменьшить косметический дефект и предположительно предупредить появление новых очагов, белые пятна (депигментация) сохраняется в течение жизни.
Лейкоцитокластический васкулит
Лейкоцитокластический васкулит (гиперчувствительный васкулит) возникает, когда мелкие кровеносные сосуды под кожей воспаляются и отмирают. Воспалительная реакция приводит к развитию пурпурных пятен на коже ног или лодыжек, называемых пурпурой. Очаги, как правило, небольшие с умеренной болезненностью и зудом, но если развиваются пузыри – боль усиливается.

Васкулит
Это состояние развивается при обострении язвенного колита, в стадии ремиссии ВЗК – проходит. В дополнение к препаратам для лечения воспаления кишечника, назначают антигистаминные средства для уменьшения зуда и обезболивающие препараты.
Крапивница
Крапивница – кожный дерматит – характеризуется появлением сильно зудящих волдырей красного цвета в любой части тела. Хроническая крапивница у страдающих ВЗК развивается в результате аллергической реакции на лекарственные препараты.

Крапивница
Смена препаратов и антигистаминные средства приносят хорошие результаты. В тяжелых не реагирующих на противоаллергические средства случаях применяют иммунодепрессанты, ГКС, моноклональные антитела против иммуноглобулина Е (Омализумаб).
Профилактика заболеваний кожи при ВЗК
Чаще всего проблемы с кожей развиваются в период обострения язвенного колита или болезни Крона. Чтобы предупредить их развитие, рекомендуется:
- Обращение к проктологу в период обострения ВЗК. Это необходимо, чтобы назначить препараты для купирования и предупреждения осложнений, в том числе с кожей;
- Прием кортикостероидов для уменьшения воспаления (только по назначению);
- Сбалансированная диета с достаточным содержанием БЖУ, витаминов и микроэлементов;
- Поддержание пораженной кожи в чистоте для снижения риска вторичного бактериального заражения;
- Покрытие пораженного участка стерильными бинтами или дышащими стерильными повязками;
- Прием безрецептурных обезболивающих средств.
В целом, при соблюдении рекомендаций проктолога по поводу основного заболевания (диета+медикаменты+здоровый образ жизни) поражения кожи можно предупредить и быстро вылечить.
При развитии поражений кожи, схожих с описанными выше заболеваниями (но список не полный, это наиболее распространенные) у человека без диагностированного ВЗК, рекомендуется консультация проктолога и обследование, поскольку они могут быть признаками и проявлениями воспалительного аутоиммунного процесса в кишечнике.
Эти инфекции передаются от человека к человеку при половом контакте. К наиболее распространенным ЗППП можно отнести генитальный герпес, хламидиоз, вирус папилломы человека (ВПЧ), остроконечные кондиломы (генитальные бородавки), мягкий шанкр и сифилис (твердый шанкр), уретриты и вагиниты гонококковой (гонорея) и негонококковой (неспецифические) природы. Здесь мы рассмотрим только некоторые из них.
Хламидиоз – бактериальная инфекция, распространяемая при вагинальном, оральном и анальном половом акте. У женщин хламидии может вызывать воспаление шейки матки и других органов малого таза, которые находятся на первом месте среди причин внематочных беременностей и женского бесплодия. У мужчин хламидийная инфекция проявляется воспалением мочеиспускательного канала и придатков яичек (орган, в котором накапливается сперма).
Гонорея (триппер) –бактериальное заболевание, возбудителем которого является Neisseria gonorrhoeae, передается при вагинальном, оральном и анальном половом акте. Появляется она обычно у людей, имеющих нескольких половых партнеров, особенно у тех, кто предпочитает незащищенный половой акт. Гонорея лечится относительно легко, однако при отсутствии адекватного и своевременного лечения может вызывать опасные осложнения. Иммунитета к гонококку не вырабатывается, и человек вновь может заболеть. Это заболевание у мужчин проявляется гнойные выделениями из пениса, болями и жжением при мочеиспускании, зудом в районе анального отверстия и (редко) сильными болями в кишечнике с прожилками крови в кале. У женщин обнаруживаются болезненность и кровотечения при вагинальном половом контакте, боль и жжение при мочеиспускании, выделения из влагалища желтого и красного цвета, острая боль, лихорадка и влагалищные кровотечения. Гонореей могут заражаться новорождённые дети при прохождении по родовым путям, при этом через несколько дней после рождения появляются жёлтые гнойные выделения из глаз.
Генитальный герпес – высоко контагиозное вирусное заболевание, передаётся при половом контакте и проникает в организм через микротрещины в коже. Возбудителем заболевания является вирус герпеса второго типа. Основные проявления длятся три-четыре недели, включают пощипывание или легкую болезненность в области половых органов, зуд, мелкие болезненные пузырьки и язвочки в области анального отверстия, ягодиц или бедер, сильное жжение, особенно при контакте с мочой, увеличение паховых лимфатических узлов. Даже после исчезновения симптоматики, вирус остается в организме на всю жизнь, периодически вызывая обострения. Для беременных женщин очень важно вылечить герпес до родов, поскольку вирус может передаться ребенку при прохождении по родовым путям. Это может привести к слепоте, поражениям мозга, а иногда и смерти ребёнка.
Сифилис – очень заразная инфекция, вызываемая спирохетами и передающаяся при любых видах полового акта. Наиболее распространено заболевание среди людей, имеющих нескольких половых партнеров, особенно для тех, кто не использует барьерные методы контрацепции. Первая стадия заболевания начинается приблизительно через 10 дней после заражения и проявляется в виде безболезненного твердого шанкра (язвы) на наружных половых органах, анальном отверстии, и реже пальцах, руками инфекция может быть занесена в ротовую полость. В результате такие же язвы появляются в ротовой полости и глотке. Ещё один характерный симптом – увеличенные лимфатические узлы. При отсутствии лечения, инфекция, прогрессирует, может перейти в две следующих стадии. Наиболее тяжелой является третья. Она характеризуется появлением кожной сыпи по всему телу (включая ладони и подошвы), которая может быть постоянной или периодически исчезать, язв в ротовой полости и глотке, увеличением лимфатических узлов по всему телу, головными болями, болями в костной ткани, лихорадкой, потерей аппетита, и выпадением волос, менингитом (воспаление оболочек головного мозга). На этой стадии возникают серьёзные осложнения, такие как паралич, сердечные отклонения, психические заболевания. Вред, наносимый организму, может быть настолько серьёзным, чтобы вызвать смерть.
Трихомониаз – бактериальная инфекция, передающаяся половым путём. Вызывается она одноклеточным паразитом Trichomonas vaginalis. Этот паразит предаётся при половом акте, у женщин наиболее часто поражается влагалище, а у мужчин – мочеиспускательный канал. Трихомониаз часто протекает без клинических проявлений (особенно у мужчин). Обычно симптомы появляются по прошествии 20 дней с момента заражения. У женщин это могут быть густые жёлто-зелёные вагинальные выделения, боль при половом акте, неприятный запах из влагалища, покраснение наружных половых органов, зуд, боль в нижней части живота. У мужчин - выделения из пениса, болезненное и затрудненное мочеиспускание.
Cимптомы ЗППП - необычные выделения из половых органов, - различные выросты слизистой оболочки наружных половых органов, - зуд, - ранки и язвочки, - кожная сыпь, - боль и жжение при мочеиспускании.
Существует множество способов предохранения: - барьерные методы – колпачки, губки, мужские и женские презервативы; - метод прерванного полового акта (ППА), но тут примите мой совет – не вздумайте так предохраняться постоянно, иначе в один прекрасный день обнаружите, что скоро станете мамой; - календарный метод и метод измерения базальной температуры. Если вы педантичны и выполняете все четко, можете совместить эти два метода с методом ППА. Тогда все будет нормально. Но не забывайте использовать спермицидную смазку; - спирали (внутриматочные контрацептивы). Они рекомендованы только рожавшим женщинам либо женщинам, перенесшим аборт; - свечи, крема, аэрозоли – не слишком эффективный и не очень удобный метод, так как их надо вводить буквально за 5 10 минут до полового акта. Спонтанным сексом вы уже не займетесь; - гормональные методы – оральные контрацептивы, кольца, пластыри и гормональные внутриматочные спирали.
Читайте также:

