Язвенная болезнь у пожилых людей реферат
Обновлено: 02.07.2024
Лечение осложненных форм язвенной болезни у лиц пожилого и старческого возраста остается весьма актуальной проблемой и сложной задачей, о чем свидетельствует множество публикаций по этому вопросу.
Язвенное поражение желудка и ДПК в возрастной группе старше 60 лет по данным различных авторов колеблется от 3,5% до 31,2% от общего числа гастродуоденальных язв. С увеличением возраста увеличивается заболеваемость, изменяется соотношение полов, возрастает частота желудочной локализации, чаще сочетаются язвы желудка и язвы ДПК; увеличивается количество осложнений, следовательно, растет процент летальных исходов.
Мужчин было 173, женщин 138; соответственно язв желудка и ДПК 108 (35%) и 203 (65%).
Обособленно стоит вопрос о лечении, он требует особого подхода и выдержки. Наиболее рациональной операцией в плановой хирургии считается, к сожалению, резекция желудка. В последние десятилетия расширились показания к органосохраняющим операциям, экономным резекциям, иссечением язв.
Мы согласны с мнением большинства хирургов, что в условиях экстренной хирургии язвенной болезни у больных пожилого и старческого возраста с осложненными формами следует прибегать к малотравматическим и легко выполнимым, операциям таким, как - ушивания, иссечения с ушиваем язвы, ваготомиям, хотя это не всегда возможно.
Наши больные опериованы по экстренным и срочным показаниям. Большинству произведена резекция желудка, ушивание язвы, иссечение с ушиванием. Ваготомия произведена у 9 больных с двумя летальными исходами. Полагаем, что показанием к ваготомии у лиц этой категории должны быть ограничены лишь при высокой желудочной секреции, которую в силу специфики не всегда можно определить. Как альтернатива ваготомии мы выполняем операцию Таулера, которая предотвращает ишемический некроз малой кривизны желудка, повреждения нерва Латарже, сохраняется кровообращение малой кривизны. В группе больных пожилого возраста количество осложнений отмечено у 26, летальность составила 18 больных.
Для цитирования: Ивашкин В.Т., Шептулин А.А. Язвенная болезнь желудка и двенадцатиперстной кишки у лиц пожилого и старческого возраста. РМЖ. 1999;16:769.
Кафедра пропедевтики внутренних болезней ММА им.И.М.Сеченова
Язвенная болезнь желудка и двенадцатиперстной кишки не является редким заболеванием у лиц пожилого и старческого возраста. По нашим многолетним наблюдениям, пациенты старше 60 лет составляют около 10% среди всех больных язвенной болезнью. Предельного возраста, в котором может возникать это заболевание, по-видимому, не существует (в литературе, например, имеется описание 103-летнего больного с перфоративной пептической язвой).
Говоря о язвенной болезни у лиц пожилого и старческого возраста, необходимо разграничивать 2 варианта развития заболевания.
Клиническая картина
Поздние гастродуоденальные язвы (чаще локализуются в субкардиальном отделе и теле желудка) нередко протекают со стертой и атипичной клинической картиной [1]. Болевой синдром и диспепсические расстройства часто очень слабо выражены. Могут отсутствовать периодичность болей и их связь с приемом пищи, а также сезонность обострений. Уровень секреции соляной кислоты у больных язвенной болезнью пожилого возраста (особенно при локализации язвы в желудке) оказывается обычно существенно ниже, чем у пациентов молодого и среднего возраста.
У пожилых больных язвенной болезнью частота желудочно-кишечных кровотечений (мелена) почти вдвое выше, чем у пациентов молодого и среднего возраста (наблюдается более чем у 1/4 больных язвенной болезнью пожилого возраста). Железодефицитная анемия (часто как результат скрытых кровопотерь) выявляется у пожилых больных еще более часто (по нашим данным, в 1/3 случаев).
Дифференциальная диагностика
При обнаружении у лиц пожилого и старческого возраста язвенного дефекта в желудке важное значение имеет подтверждение доброкачественного характера язвы. Следует иметь в виду, что малигнизация (озлокачествление) длительно существующей язвы желудка встречается значительно реже, чем это принято предполагать (риск малигнизации язвы желудка в целом не выше, чем риск возникновения рака желудка у больного, не имеющего язвы). Как показывают наш собственный опыт и данные литературы, подавляющее большинство злокачественных язв желудка представлено не малигнизированными доброкачественными язвами, а первично-язвенной формой рака желудка.
В пользу первично-язвенной формы рака желудка свидетельствуют такие признаки, как короткий (как правило, менее 1 года):
1) анамнез заболевания,
2) локализация язвенного дефекта на большой кривизне желудка,
3) очень значительные размеры язвы,
4) выраженное похудание и отсутствие аппетита,
5) анемия и ускорение СОЭ,
6) гистаминустойчивая ахлоргидрия,
8) эндоскопические признаки (неправильная форма язвы, неровные края, бугристое дно, ступенчатый обрыв стенок язвенного кратера, инфильтрированность слизистой оболочки, примыкающей к язве, ригидность и кровоточивость краев язвы и др.).
В то же время инфильтративно-язвенная форма рака желудка может давать рентгенологическую и эндоскопическую картину доброкачественной язвы, поэтому окончательное заключение о характере изъязвления может быть сделано только после повторного гистологического исследования биоптатов, взятых из краев и дна язвы.
Лечение больных язвенной болезнью пожилого и старческого возраста строится по общепринятой схеме. При обнаружении пилорического геликобактера (морфологическим или уреазным методом) проводится антигеликобактерная терапия по одной из схем в течение 7 дней: блокаторы протонного насоса
• омепразол по 20 мг 2 раза в день, лансопразол по 30 мг 2 раза в сутки, пантопразол по 40 мг 2 раза в день)
• кларитромицин (по 250 мг 2 раза в день)
• метронидазол (по 0, 5 г 2 раза в день), блокаторы протонного насоса + амоксициллин (1 г 2 раза в день)
• метронидазол (0, 5 г 2 раза в день), блокаторы протонного насоса + амоксициллин (по 0, 5 г 2 раза в день)
• кларитромицин (по 500 мг 2 раза в день).
Хорошо зарекомендовала себя также комбинация ранитидин–висмут–цитрата ( по 400 мг 2 раза в день) с кларитромицином (по 250 мг 2 раза в день) и метронидазолом (по 0, 5 г 2 раза в день). Параллельно с эрадикационной терапией проводят базисный курс антисекреторных препаратов (ранитидин по 150 мг 2 раза в день, фамотидин по 20 мг 2 раза в сутки или омепразол по 20 мг 1 раз в день), продолжающийся в обычных случаях 4–6 нед (при дуоденальной язве) и 6–8 нед (при язве желудка). Из-за часто медленного рубцевания гастродуоденальных язв у лиц пожилого и старческого возраста курс базисной антисекреторной терапии, необходимый для полного заживления язвы, может продолжаться у таких пациентов до 10–12 нед. Дополнительно для купирования болевых ощущений и диспепсических расстройств с симптоматической целью можно назначать антацидные препараты. При подтверждении успешной эрадикации пилорического геликобактера, которое проводится не ранее чем через 4 нед после окончания антисекреторной терапии, последующего поддерживающего приема противоязвенных препаратов обычно не требуется.
При наличии у больного пожилого возраста язвенной болезни, не ассоциированной с пилорическим геликобактером, с целью заживления язвы проводится только антисекреторная терапия. После достижения рубцевания язв таким пациентам во избежание рецидивов показан ежедневный поддерживающий прием антисекреторных препаратов (Н2-блокаторов или блокаторов протонного насоса), чаще всего в половинных дозах.
Поражение желудка и двенадцатиперстной кишки при приеме нестероидных противовоспалительных препаратов
Отдельную группу составляют язвенные поражения желудка и двенадцатиперстной кишки, возникшие в результате приема нестероидных противовоспалительных лекарственных средств (НПВС). Указанные поражения (НПВС-гастропатия) представляют собой очень важную проблему в современной гастроэнтерологии и геронтологии. Исследования, проведенные в США, Канаде, Австралии и других странах, показали, что 10–20% лиц пожилого и старческого возраста регулярно принимают НПВС (ацетилсалициловая кислота, кетопрофен, индометацин и др.) по поводу деформирующего остеоартроза, невралгий и миалгий, остеохондроза позвоночника. При этом риск возникновения язвенных поражений желудка и двенадцатиперстной кишки, обусловленных прежде всего угнетением синтеза простагландинов в слизистой оболочке, составляет 20–25%. Частота госпитализаций лиц пожилого возраста по поводу желудочно-кишечных осложнений, связанных с приемом НПВС, по сравнению с больными молодого и среднего возраста выше в 4 раза. Если же у пожилого больного имеются анамнестические указания на наличие у него ранее язвенной болезни, то риск развития эрозивно-язвенных поражений при приеме НПВС возрастает в 14–17 раз (!) [2, 3].
Гастродуоденальные язвы, обусловленные приемом НПВС, часто бывают острыми, множественными и манифестируются клинически внезапными желудочно-кишечными кровотечениями (меленой или рвотой содержимым, имеющим вид кофейной гущи). Наиболее высокая вероятность возникновения ульцерогенных побочных явлений отмечается при приеме таких НПВС, как пироксикам, кетопрофен, индометацин, наименьшая – при приеме ибупрофена. Необходимо помнить, что язвенные поражения желудка и двенадцатиперстной кишки могут возникнуть даже при приеме набольших доз ацетилсалициловой кислоты (менее 300 мг в сутки), часто назначаемой пожилым людям, например, с целью профилактики осложнений при ишемической болезни сердца. Кроме того, изменение лекарственных форм препарата также полностью не исключает вероятности возникновения НПВС-гастропатии.
Лечение гастродуоденальных язв, обусловленных приемом НПВС, у лиц пожилого возраста включает, в первую очередь, уменьшение дозы или полную отмену приема нестероидного противовоспалительного препарата. Если его отмена по каким-то причинам оказывается невозможной, противоязвенная терапия проводится на фоне продолжающегося приема НПВС. При этом сроки заживления язвенных поражений естественно увеличиваются.
Препаратами выбора для лечения гастродуоденальных язв, обусловленных приемом НПВС, являются блокаторы протонного насоса, которые назначают в стандартных дозах (омепразол 20 мг в сутки, лансопразол 30 мг в день, пентопразол 40 мг в день). При осложненном течении, множественном характере язв и их больших размерах, медленной динамике заживления, а также при необходимости продолжения приема НПВС дозы блокаторов протонного насоса могут быть удвоены.
Вместо блокаторов протонного насоса для лечения гастродуоденальных язв, связанных с приемом НПВС, могут быть назначены синтетические аналоги простагландинов (мезопростол по 200 мг 4 раза в сутки) или блокаторы Н2-рецепторов гистамина (ранитидин по 150 или 300 мг 2 раза в сутки, фамотидин по 20 или 40 мг 2 раза в день), хотя эффективность данных препаратов, как свидетельствуют последние исследования, ниже, чем у блокаторов протонного насоса.
Целесообразность проведения у больных с НПВС-гастропатией эрадикационной антигеликобактерной терапии в настоящее время окончательно не определена. Все же большинство гастроэнтерологов полагают, что проведение такого лечения (по одной из приведенных схем) существенно снижает вероятность возникновения рецидивов гастродуоденальных язв и повышает устойчивость слизистой оболочки желудка и двенадцатиперстной кишки к повторному действию НПВС.
Для предупреждения развития гастродуоденальных язвенных поражений при применении НПВС больным пожилого возраста (особенно имеющим сопутствующие заболевания сердечно-сосудистой системы и печени, а также язвенную болезнь в анамнезе или получающим антикоагулянты) показан прием блокаторов протонного насоса в стандартных дозах (например, омепразол 20 мг в сутки), мезопростола (по 100–200 мг 4 раза в день) или блокаторов Н2-рецепторов гистамина (лучше в удвоенных дозах), а также проведение – в случаях обнаружения пилорического геликобактера – эрадикационной терапии, снижающей риск возникновения эрозивно-язвенных поражений слизистой оболочки желудка и двенадцатиперстной кишки на фоне приема НПВС.
Важной составной частью профилактики гастродуоденальных язв, связанных с приемом НПВС у пожилых людей, является тщательный учет показаний и противопоказаний к назначению данных лекарственных препаратов. Во многих случаях (особенно при необходимости кратковременного применения анальгетиков и антипиретиков) целесообразна замена НПВС препаратами, не оказывающими неблагоприятное влияние на слизистую оболочку желудка и двенадцатиперстой кишки (парацетамол). Комбинация парацетамола и НПВС позволяет снизить дозу последних и тем самым уменьшить риск ульцерогенного действия.
1. Brooks P. Use and benefits of nonsteroidal anti-infalammatory drugs. Am J Med. 1998; 104 (3A): 9S–13S.
2. Griffin M.R. Epidemiologi of nonsteroidal anti-inflammatory drug-associated gastrointestinal injuri.Ibid: 23S–9s.
3. Soll H. Petic ulcer and its complications.Sleisenger & Fordtran’s Gastrointestinal and liver disease (Ed.Feldman et al.) 1998; 6th Editon, 1: 620–78
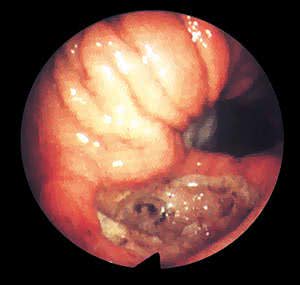
| Рис.1. Язва желудка |
Язвенная болезнь в России, по статистическим сводкам, остается основной гастроэнтерологической нозологией, поэтому и вопросы этиопатогенеза, и вопросы лечения будут оставаться приоритетными в ближайшие годы. Язва у лиц пожилого и старческого возраста им
Язвенная болезнь в России, по статистическим сводкам, остается основной гастроэнтерологической нозологией, поэтому и вопросы этиопатогенеза, и вопросы лечения будут оставаться приоритетными в ближайшие годы.
Язва у лиц пожилого и старческого возраста имеет свои особенности. Так, изменяется трофика слизистой (С. А. Чорбинская, 1996), в результате чего язвы у пожилых и старых больше по размерам, медленнее заживают, более склонны к осложнениям и малигнизации. Если говорить о лечении, то у пожилых и старых метаболизм лекарственных препаратов становится более медленным и обычно принятые дозы препаратов создают большую терапевтическую концентрацию и медленнее элиминируют, что требует для этих больных подбора специальных схем лечения и корректировки доз фармпрепаратов.
В последние 20 с лишним лет особенно активно изучается роль бактерий Helicobacter (Н.) pylori в патогенезе язвенной болезни, которые относятся к факторам агрессии, стимулируя синтез соляной кислоты. Получены также весьма веские данные, позволяющие думать об участии Н. pylori в хронизации язвы. Эпидемиологические данные последнего времени свидетельствуют, что 70–80% язв двенадцатиперстной кишки и около 60% язв желудка связаны с персистенцией Н. pylori. С 1994 г. в лечении язвенной болезни, ассоциированной с персистенцией Н. pylori, используется эрадикация Н. pylori, и положительные результаты эрадикации свидетельствуют о том, что язвенная болезнь изменяет характер своего течения (удлиняется ремиссия, болезнь изменяет тип своего течения, предупреждаются осложнения), так что эффективность эрадикации перестала вызывать сомнения.
Европейская ассоциация гастроэнтерологов (Маастрихт I, II, III — 1996, 2000, 2005 гг.) приняла и дала рекомендации о проведении эрадикационного лечения, внося в каждые рекомендации коррективы. Так, Маастрихт II внес особые положения, которые заключались в следующем:
- терапия неосложненной язвенной болезни может ограничиться только эрадикационным лечением;
- у больных пожилого и старческого возраста можно использовать меньшие дозы антибактериальных препаратов.
Маастрихт III подтвердил целесообразность этих положений.
В последующие годы в России были проведены многоцентровые исследования (Москва, Ставрополь, Хабаровск), которые подтвердили первый пункт этих рекомендаций, свидетельствующий о достаточности только эрадикационного лечения для рубцевания язвы (О. Н. Минушкин, 2004; В. Д. Пасечников, С. А. Алексеенко и др.). Второе положение этих рекомендаций в отечественной литературе (за редким исключением) оценено не было.
Учитывая вышеизложенное, мы решили оценить эффективность различных схем эрадикации в зависимости от возраста больных, а также эффективность эрадикационного лечения пожилых и старых, используя меньшие, чем рекомендуется, дозы антибактериальных препаратов.
Работа состояла из двух частей. В первой части мы проанализировали результаты эрадикационного лечения 182 больных, страдавших Н. pylori-ассоциированной язвенной болезнью двенадцатиперстной кишки, разбив всех больных на три группы: 1-я группа — больные от 18 до 39 лет (71 человек); 2-я группа — больные от 40 до 60 лет (71 человек); 3-я группа — больные от 61 до 74 лет (40 человек).
Вторая часть работы заключалась в оценке эффективности эрадикационного лечения у больных пожилого и старческого возраста меньшими, чем рекомендуется, дозами антибактериальных препаратов.
С этой целью провели лечение 50 больных (20 мужчин и 30 женщин) язвенной болезнью двенадцатиперстной кишки в возрасте от 60 до 89 лет. Согласно Международной классификации населения по возрастным группам больные были разделены на две возрастные группы: 1-я группа (пожилые — от 60 до 74 лет) — 35 больных, средний возраст в этой группе составил 64,2 года; 2-я группа (старые — от 75 до 89 лет) — 15 человек, средний возраст — 76,6 года.
У всех больных оценивались жалобы, данные анамнеза, проводились лабораторные исследования (общий анализ крови и мочи, биохимическое исследование крови: уровень глюкозы , билирубина, трансаминаз, мочевины, креатинина, белка и белковых фракций); исходно и спустя 4–6 нед после окончания эрадикационного лечения проводилась эзофагогастродуоденоскопия со взятием одного биоптата из тела желудка и двух биоптатов из пилорического отдела желудка (ПОЖ). Из двух биоптатов (тела желудка и ПОЖ) готовили препарат для морфологического исследования с окраской по Романовскому–Гимзе без дифференцировки. В препарате оценивали интенсивность обсеменения слизистой Н. pylori и по одному биоптату (из ПОЖ) оценивали быстрый уреазный тест. Степень обсемененности слизистой Н. pylori оценивали по критериям, предложенным Л. И. Аруином и соавторами (1995), при этом выделяли слабую степень обсемененности — до 20 микробов в поле зрения, умеренную — от 20 до 50 микробов в поле зрения и выраженную > 50 микробов в поле зрения. При гастроскопии определяли кислотность с помощью эндоскопической рН-метрии. После подтверждения наличия Н. pylori больным назначалась эрадикационная терапия, состоящая из следующих комбинаций:
- 75 пациентов получали ингибиторы протоновой помпы (ИПП) (омез, париет, нексиум, ромесек) 40 мг/сут; кларитромицин 1,0 г/сут; амоксициллин 2,0 г/сут. Общая продолжительность лечения — 7 дней;
- 37 пациентов получали ИПП (омез, нексиум, ромесек) 40 мг/сут + кларитромицин 1,0 г/сут + тинидазол 1,0 г/сут;
- 40 пациентов получали ИПП (омез) 40 мг/сут + кларитромицин 1,0 г/сут/ фуразолидон 400 мг/сут;
- 30 пациентов получали ИПП (омез, нексиум) 40 мг/сут + кларитромицин 1,0 г/сут + викрам 700 мг/сут.
Критерием эффективности лечения служило достижение эрадикации Н. pylori.
Во втором разделе работы (исследование среди пожилых и старых) эрадикационное лечение включало из ИПП (омез 20 мг 2 раза), амоксициллин (хиконцил) 500 мг 2 раза, кларитромицин (фромилид, клацид) 250 мг 2 раза в течение 12 дней, т. е. больные получали половину рекомендованной дозы препаратов; продолжительность лечения составила 12 дней (рекомендации Маастрихта III).
Результаты исследования степени обсемененности Н. pylori в слизистой оболочке желудка у больных представлены на рисунках 1, 2.
Как следует из рисунка 1, исходно в ПОЖ у больных в 1 группе преобладала слабая и умеренная степени обсемененности Н. pylori; во 2-й и 3-й группах — умеренная степень, а слабая и выраженная степени обсемененности Н. pylori встречались с одинаковой частотой. Таким образом, степень обсемененности Н. pylori в ПОЖ не зависела от возраста.
Как видно из рисунка 2, исходно в теле желудка у больных в 1, 2 и 3-й группах преобладала слабая степень обсемененности Н. pylori, а умеренная и выраженная степени обсемененности Н. pylori встречались с одинаковой частотой в 1-й и 2-й группах, а в 3-й группе отсутствовала выраженная степень обсемененности. Таким образом, интенсивность обсемененности слизистой Н. pylori в теле желудка у пожилых была умеренной и слабой.
У больных изучали также морфологические формы хронического гастрита в каждой группе. Полученные результаты представлены на рисунках 3, 4.
Как видно из рисунка 3, в ПОЖ у больных всех возрастных групп соотношение частоты неатрофического и атрофического гастритов было одинаково.
Из рисунка 4 видно, что в теле желудка с возрастом увеличивалась частота атрофического гастрита.
В зависимости от возраста у больных изучались показатели кислотной продукции, уровни гастрина и соматостатина в крови, результаты которых представлены в таблице.
Как следует из таблицы, в 1-й группе преобладала гиперацидность и реже встречалась нормацидность, во 2-й группе нормацидность встречалась в 2 раза чаще, чем гиперацидность, а в 3-й группе преобладала нормацидность. Во всех трех группах отмечена гипергастринемия, которая с возрастом не изменялась, а уровень соматостатина в крови с возрастом уменьшался.
Таким образом, в формально морфологическом и функциональном отношении все три группы мало отличались. Исключение составила 3-я группа, в которой преобладала нормацидность.
Критерием эффективности лечения было достижение эрадикации Н. pylori в слизистой оболочке. Так как разделение по возрастным группам было осуществлено в процессе анализа влияния возраста на результаты эрадикации, то общая эффективность эрадикации по смешанным группам составила от 82 до 90%. Характеризуя больший или меньший процент эрадикации, мы анализировали результаты успеха по входящим в эрадикационную схему компонентам. Больший процент эрадикации показали больные, в схему лечения которых входил нексиум (90–94%). Мы думаем, что это связано с быстрым началом блокирующего секрецию эффекта и равномерным распределением концентрации препарата в течение суток.
Дальнейший анализ осуществлялся в зависимости от возраста больных. Результаты эрадикации по возрастным группам представлены на рисунках 5–8.
Как следует из рисунка 5, после курса эрадикационной терапии данной схемы эрадикация Н. pylori была достигнута в 100% случаев у больных 3-й группы, в 90% случаев — у пациентов 1-й группы и в 87% случаев — у пациентов 2-й группы. Побочные реакции, проявлявшиеся в виде послабления стула, тошноты, ощущения горечи во рту, метеоризма, отмечались у 20% больных; симптомы были слабые и не требовали отмены препарата.
Согласно представленным данным (рис. 6), эрадикация Н. pylori была достигнута в 100% случаев у больных 3-й группы, в 90% случаев — у больных 2-й группы, и в 87% случаев — у больных 1-й группы. Переносимость препаратов была хорошая. Побочные реакции, зафиксированные у 28% больных (чувство горечи во рту, обложенность языка, тошнота), легко переносились и не требовали отмены препарата.
Как видно из рисунка 7, после курса терапии данной схемы эрадикация Н. pylori была достигнута в 100% случаев у больных 2-й и 3-й групп и в 90% случаев — у больных 1-й группы. Побочные реакции, отмеченные в 15% случаев, были невыраженные и не требовали отмены препарата.
Как следует из рисунка 8, после курса терапии данной схемой эрадикация Н. pylori была достигнута в 100% случаев у пациентов 1-й и 3-й групп и в 87% случаев — у пациентов 2-й группы. Переносимость препаратов хорошая, побочные эффекты, отмеченные у пациентов во 2-й группе, не потребовали отмены препаратов.
Когда проводится лечение вообще и эрадикационное лечение в частности, мы получаем усредненные показатели результатов по группе в целом. Общий процент успеха может быть связан с разными обстоятельствами: активность и распространенность процесса, чувствительность возбудителя к избранному антибиотику, состояние иммунной системы, возраст и многие другие факторы. В данной ситуации мы получили средние показатели, которые характеризовали успех лечения в группе в целом. Затем мы разделили больных по возрастным группам, причем выделили группу пожилых и старых, которые в формально морфологическом и функциональном отношении не отличались от других возрастных групп и получали такую же терапию, но результат эрадикации у них составил 100% — это в данной ситуации говорит о том, что основной успех был обусловлен возрастом больных, в котором метаболизм антибактериальных препаратов оказался таковым, что концентрация антибиотиков стала выше и общий эффект лечения выше.
Таким образом, данные позволяют говорить о том, что у пожилых и старых пациентов могут быть использованы меньшие дозы антибактериальных препаратов в схемах эрадикационного лечения.
Что касается результатов исследования эрадикационного лечения больных пожилого и старческого возраста, обследование перед лечением установило, что обсемененность слизистой антрально-пилорического отдела желудка преимущественно была умеренной и выраженной степени — в группе пожилых, а в группе старых — преимущественно умеренной — у 50% (слабой — у 20%, выраженной — у 30%). Эндоскопическая рН-метрия установила преимущественно нормацидность. Эффективность эрадикации составила 86%. Осложнений терапии, которые бы потребовали отмены лечения, не было. У 12% больных фиксировалось послабление стула и у 6% — тошнота, которые не потребовали изменения характера лечения.
Оценивая результаты лечения следует признать, что получен хороший результат эрадикационного лечения. Наши данные подтверждают особое положение, которое было выдвинуто рекомендациями Маастрихта II и подтверждено Маастрихтом III.
Общие выводы
- эрадикационных схемах лечения можно использовать меньшие дозы антибактериальных препаратов.
- При использовании половинных доз амоксициллина и кларитромицина эффективность эрадикации составила 86%.
- Необходимо продолжить исследования с целью оптимизации доз антибактериальных препаратов.
Литература
О. Н. Минушкин, доктор медицинских наук, профессор
УНМЦ УД Президента РФ, Москва
Горшенин Т.Л. 1 Оболенская Т.И. 1 Сидоренко В.А. 1 Смирнов А.А. 1, 1 Русакевич К.И. 1 Колосков В.В. 1
Проанализированы данные многих авторов о частоте встречаемости, особенностях патогенеза, клинического течения язвенной болезни (ЯБ) двенадцатиперстной кишки (ДПК) у больных пожилого и старческого возраста. Клиническая картина ЯБ ДПК у пациентов старших возрастных групп отличается от проявлений этого заболевания, характерных для больных молодого контингента. В патогенезе ЯБ у пациентов пожилого возраста, наряду с инфекционным фактором, особую роль играют инволютивные изменения в организме, влияющие на защитные механизмы слизистой оболочки желудка и двенадцатиперстной кишки.

1. Аруин Л.И. Морфологическая диагностика болезней желудка и кишечника / Л.И. Аруин, Л.Л. Капуллер, B.A. Исаков. - М.: Триада X, 1998. - 483 с.
2. Аскаров М.Б. Мультипотентые мезенхимальные стромальные клетки аутологичного костного мозга ускоряют заживление длительно незаживающих язв желудка / М.Б. Аскаров, В.И. Шумаков, Н.А. Онищенко // Вестник хирургии. - 2009. - Т. 168, №2. - С. 22-26.
5. Васильев Ю.В. Язвенная болезнь: патологические аспекты и медикаментозное лечение больных. // Consilium medicum. - 2002. - № 2. - С. 4-10.
6. Вербицкий В.Г. Желудочно-кишечные кровотечения язвенной этиологии (патогенез, диагностика, лечение) / В.Г. Вербицкий, С.Ф. Багненко, А.А. Курыгин. - СПб.: Политехника, 2004. - 242 с.
7. Востриков Г.П. Распространенность гастрита, дуоденита, язвенной болезни желудка и двенадцатиперстной кишки в г. Москве за последние пять лет (1996-2000 гг.) / Г.П. Востриков, М.Д. Сперанский // Экспериментальная и клиническая гастроэнтерология. - 2002. - № 2. - С. 96-97.
8. Григорьев П.Я., Яковенко А.В. Клиническая гастроэнтерология. - М.: Медицинское информационное агентство, 1998 - 647 с.
9. Денисов Н.Л. Местная иммунная система и язвенная болезнь желудка // Клинические перспективы гастроэнтерологии, гепатологии. - 2009. - № 1. - С. 29-32.
10. Затевахин И.И. Особенности лечения язвенных гастродуоденальных кровотечений у больных пожилого и старческого возраста / И.И. Затевахин, А.А. Щеголев, Б.Е. Титков. - М., 2003. - 166 с.
11. Звенигородская Л.А. Язвенная болезнь у пожилых лиц, клинико-морфологические особенности. Проблемы лекарственной терапии / Л.А. Звенигородская, Л.А. Горуновская // Губернские медицинские вести. - 2002. - № 2. - С. 26-27.
12. Зезюлин П.Н. Фактор некроза опухолей-альфа как критерий эффективности лечения язвенной болезни желудка и двенадцатиперстной кишки в пожилом возрасте // Вестник Российской военно-медицинской академии. - 2009. - Т.3 - С. 34-37.
13. Ивашкин В.Т. Краткое руководство по гастроэнтерологии / В.Т. Ивашкин, Ф.И. Комаров, С.И. Раппопорт. - М., 2001. - 457 с.
14. Ивашкин В.Т. Язвенная болезнь желудка и двенадцатиперстной кишки у лиц пожилого и старческого возраста / В.Т. Ивашкин, А.А. Шептулин // Рус. мед. журнал. - 1999. - Т. 7, № 16. - С. 769-772.
16. Коваленко Т.В. Частота встречаемости Helicobacter pylori в разных отделах желудочно-кишечного тракта // Иммунопатология, аллергология, инфектология. - 2006. - №2. - С. 85-91.
17. Корниенко Е.А. Клиника, диагностика и лечение гастродуоденальной патологии, ассоциированной с инфекцией Helicobacter pylori у детей: автореф. дис. . д-ра мед. наук. - СПб., 1999. - 33 c.
18. Лазебник Л.Б. Хронические язвы у лиц пожилого возраста / Л.Б. Лазебник, Г.Н. Соколова, А.Я. Черняев // Гастроэнтерология. - 2002. - № 1. - С. 84-86.
19. Лазебник Л.Б. Клинические проявления болезни и пожилой возраст / Л.Б. Лазебник, В.Н. Дроздов // Заболевания органов пищеварения у пожилых. - М.: Анахарсис, 2003. - С. 25-34.
20. Лазебник Л.Б. Фармакоэкономические аспекты Нelicobacter pylori-ассоциированной язвенной болезни двенадцатиперстной кишки / Л.Б. Лазебник, В.И. Касьяненко // Экспериментальная клиническая гастроэнтерология. - 2004.- № 2. - С. 25-29.
21. Особенности психологического статуса у больных язвенной болезнью / В.А. Леонтьева, Г.С. Беляева, И.Ю. Ко- лесникова, А.А. Смирнова // Клиническая медицина. - 2007. - Т. 85, №3. - С. 51-53.
22. Логинов А.С. Особенности язвенной болезни у лиц с сопутствующей ишемической болезнью сердца / А.С. Логинов, Л.А. Звенигородская // Тер. архив. - 1998. - № 2. - С. 9-13.
23. Маев И.В. Современные представления о заболеваниях желудочно-кишечного тракта, ассоциированных с Helicobacter pylori // Терапевтический архив. - 2006. - № 2.- С. 10-15.
25. Возраст и эрадикационная терапия язвенной болезни двенадцатиперстной кишки / О.Н. Минушкин, Д.В. Во- лодин, И.В. Зверков и др. // Терапевтический архив. - 2007. - № 2. - С. 22-26.
26. Михеева О.М. Язвенная болезнь у пожилых пациентов с артериальной гипертонией // Клиническая геронтология. - 2008. - Т. 14, - № 1. - С. 17-25.
27. Мовчан К.Н. Хроническая неосложненная язва двенадцатиперстной кишки как проблема хирургии.- СПб.: Гиппократ, 1997. - 448 с.
28. Нутфуллина Г.М. Паренхиматозно-стромальные взаимодействия в слизистой оболочке желудка у больных с длительно незаживающими язвами / Г.М. Нутфуллина //Архив патол. - 1999. - № 6. - С. 7-10.
29. Иммунный механизм в пато- и саногенезе при язвенной болезни желудка у лиц среднего и пожилого возраста / Г.Н. Соколова, Т.М. Царегородцева, Е.В. Ткаченко, Т.И. Серова // Клиническая геронтология. - 2006. - Т. 12, №1. - С. 34. -40.
30. Хомерики С.Г. Helicobacter pylori - индуктор и эффектор окислительного стресса в слизистой оболочке желудка: традиционные представления и новые данные // Эксп. и клин. гастроэнтерология. - 2006. - №1. - С. 37-46.
31. Иммунодефицит в хирургической гастроэнтерологии / Т.В. Хоробрых, В.П. Ветшев, Ф.Г. Джамалов, А.Ф. Черноусов // Вестник хирургической гастроэнтерологии. - 2008. - № 2. - С. 40-46.
32. Тактика хирургического лечения больных пожилого и старческого возраста с язвенной болезнью желудка и двенадцатиперстной кишки, осложненной кровотечением // А.И. Чернооков, Б.А. Наумов, А.Ю. Котаев и др. // Анн. хирургии. - 2010. - №1. - С. 12-16.
33. Шевченко Ю.Л. О совершенствовании медицинской помощи больным с заболеваниями органов пищеварения / Ю.Л. Шевченко, И.Ю. Селезнев // Решение коллегии минздрава РФ (протокол n 4 от 10.02.2004). - М., 2004. - 6 с.
34. Ющук Н.Д. Иммунитет при хеликобактерной инфекции / Н.Д. Ющук, И.В. Маев, К.Г. Гуревич // Российский журнал гастроэнтерол., гепатол., колопроктол. - 2002. - № 3. - С. 37-45.
35. Deltenre M.A.L. Economics of Helicobacter pylori eradication therapy // Eur. J. Gastroenterol., Hepatol. - 1997. - № 9, Suppl. 1. - Р. 23-26.
37. Кonturek S.J. Нelicobacter pylori and its involvement in gastritis and peptic ulcer formation / S.J. Кonturek, Р.С. Кonturek // J. Рhysiol Рharmacol. - 2006. - Vol. 57,
38. Gastric mucosal defense and cytoprotection: bench to bedside / l. Laine, K. Takeuchi, A. Tarnawski et al. // Gastroenterology. - 2008. - Vol. 3, № 1. - Р. 41-60.
39. Current concepts in the management of Helicobacter pylori infection - the Maastricht 2-2000 Consensus Report / P. Malfertheiner, F. Megraud, С. O´Morain et al. // Ibid. - 2002. Vol. 16, № 2. - P. 167-180.
40. Pilotto A. Review article: an approach to Helicobacter pylori infection in the elderly / A. Pilotto, P. Malfertheiner // Aliment Pharmacol Ther. - 2002. - № 4. - P. 683-691.
41. Рilotto А. Аging and upper gastrointestinal disorders / А. Рilotto // Вest. Рract. Res. Сlin. Gastroenterol. - 2004. - Vol. 18, - Р. 73-81.
42. Seinela l. Рeptic ulcer in the very old patients / l. Seinela, J. Аhvenainen // Gerontology. - 2000. - Vol. 46, № 5. - Р. 271-275.
43. Sonnenberg A. Cost of medical and surgical treatment of duodenal ulcer // Gastroenterology. - 1989. - Vol. 96, - Р. 1445-1452.
Несмотря на совершенствование методик обследования и лечения пациентов, ЯБ ДПК среди заболеваний органов пищеварения продолжает оставаться одной из наиболее частых причин обращаемости людей за медицинской помощью. Подобная ситуация констатируется как во всех странах мира, так и в России. В частности, ЯБ ДПК выявляется у 6-10 % населения мира [35, 37]. В странах Западной Европы случаи заболевания дуоденальной язвой ежегодно регистрируется у 0,1-0,3 % населения, возраст которых превышает 15 лет [37]. В США, среди 10 % взрослых людей констатируются случаи язвенной болезнью желудка или двенадцатиперстной кишки [43]. В 2003 году распространенность и заболеваемость ЯБ в РФ составили 1807935 и 164798 соответственно [7].
У пациентов пожилого и старческого возрастов различают два варианта развития ЯБ ДПК.
В первом варианте выделяют длительно протекающую язвенную болезнь, клинические проявления которой возникли в юном и зрелом возрасте. При этой форме ЯБ периодичность чередования обострений и ремиссий заболевания сохраняется у пациентов и в возрасте старше 60 лет. Частота данного варианта заболевания составляет от 30 до 50 % всех случаев язвенной болезни среди людей старших возрастных групп (60 лет и старше).
У городского населения, независимо от возраста больных, ЯБ ДПК встречается, как правило, чаще, чем у жителей сельских поселений [27].
Особенности клинической картины язвы ДПК у людей пожилого и старческого возраста заключаются в том, что часто это заболевание диагностируется на фоне других длительно протекающих болезней [22, 26]. Нередко заболевания, сопутствующие ЯБ, сопровождаются гипоксией, в том числе гастродуоденальной слизистой оболочки [11]. В целом для больных пожилого и старческого возраста характерна полиморбидность. В среднем на одного пациента, возраст которого составляет 60 лет и старше, приходится до 6 одновременно протекающих нозологических форм.
Объективно оценить влияние сопутствующей патологии на течение ЯБ затруднительно, так как до настоящего времени не существует адекватных систем оценки степени тяжести течения сопутствующих заболеваний, как это принято в случаях критических состояний [10]. Данное обстоятельство нередко приводит к запоздалой диагностике ЯБ ДПК в связи с ее атипичным течением, что способствует увеличению числа осложнений заболевания. В структуре сочетанных заболеваний внутренних органов у людей пожилого возраста, по данным отечественных авторов, почти в 52 % случаев констатируется сочетание язвенной и ишемической болезней сердца [22, 10]. Язвенная болезнь у людей старших возрастных групп при сопутствующей ишемической болезни сердца нередко впервые проявляется картиной желудочно-кишечного кровотечения, которое, как правило, распознается в поздние сроки от его начала [22, 10].
Патологические изменения в сосудах желудка и двенадцатиперстной кишки также играют существенную роль в плане развития дистрофии и атрофии слизистой оболочки этих органов, способствуя формированию в них язвенно-эрозивных дефектов. У людей пожилого возраста язвенная болезнь часто развивается на фоне атеросклероза сосудов пищеварительного тракта. Особую роль при этом играет злоупотребление пациентами нестероидных противовоспалительных препаратов. Частота случаев смерти от кровотечений язвенной этиологии у пациентов старших возрастных групп в этих случаях может достигать 20-40 % [1].
В 30 % случаев у пациентов, возраст которых превышает 60 лет, дуоденальная язва протекает с отчетливым болевым синдромом и высокими показателями кислотности желудочного содержимого [32]. Клиническая картина ЯБ ДПК у большинства больных пожилого возраста оказывается стертой и нередко заболевание манифестируется осложнениями, частота которых увеличивается от 31 % (в возрасте 60-65 лет) до 76 % (в возрасте 75-80 лет) [13, 6].
Язвы ДПК, впервые проявившиеся в пожилом возрасте, характеризуются своеобразными клиническими проявлениями [11, 14, 26]. Прежде всего, отмечается невыраженность болевого синдрома и диспептических проявлений [14]. У пациентов старших возрастных групп при ЯБ ДПК может отсутствовать периодичность болей и их связь с приемом пищи, а также не отмечается сезонность обострений. У пациентов пожилого возраста констатируются более значительные размеры язвенных дефектов по сравнению с таковыми у людей молодого и зрелого возраста. Более чем в 30 % случаях размеры язвы могут быть отнесены к большим или гигантским.
У больных старших возрастных групп, страдающих язвенной болезнью ДПК, частота развития желудочно-кишечных кровотечений из язв почти вдвое выше, чем у людей, у которых заболевание развилось в молодом возрасте. В отличие от пациентов молодого возраста у больных старших возрастных групп при ЯБ нередко отмечаются особенности в нервно-психическом статусе. В большинстве случаев это проявляется понижением возбудимости вегетативной нервной системы. Отмечается также снижение реактивности нервной сис- темы [24, 21].
Ряд авторов отмечает, что у больных пожилого возраста ЯБ отличается не только клиническими особенностями, но и спецификой патогенетических механизмов язвообразования [34, 30]. В частности в источниках научной литературы представлены сведения о существенной роли Н.pylori в формировании патологии гастродуоденальной зоны у людей старших возрастных групп [34, 30, 41]. Несмотря на то, что эти данные немногочисленны, ряд исследователей полагает, что Н.pylori, как этиологический фактор, у больных пожилого возраста играет особую роль, так как обнаруживается в 90-95 % случаев язвенной болезни двенадцатиперстной кишки [20, 23, 37]. Средний уровень инфицированности взрослых жителей России Н.pylori составляет более 80 %, и частота верификации данного микроорганизма при исследовании верхних отделов желудочно-кишечного тракта увеличивается с возрастом [15]. По сведениям О.Н. Минушкина и соавт., (2007) [25], А. Рilotto, P. Malfertheiner, (2002) [40], частота инфицированности пожилых людей Н. рylori составляет примерно 40-60 % у людей, не отмечающих симптомов заболеваний верхних отделов пищеварительного тракта, и достигает свыше 70 % при гастродуоденальной патологии. В развитых странах мира показатель инфицированности населения Н. pylori составляет 16,5 % у детей и 20 % у подростков, увеличиваясь с возрастом в среднем на 1 % в год и достигая уровня 50-60 % у людей пожилого возраста [17]. В целом, НP-инфицирование констатируется у 85-95 % больных язвенной болезнью двенадцатиперстной кишки [16, 3].
Важным звеном в развитии язвенной болезни и ее осложнений по мере старения организма человека некоторые исследователи считают снижение общего и местного иммунитета [28, 34]. Слизистая оболочка желудочно-кишечного тракта является одним из важнейших барьеров организма, препятствующих поступлению антигенов из внешней среды. У больных ЯБ ДПК нередко отмечается нарушение этого барьера, что ведет к поступлению в кровеносное русло нерасщепленных или частично расщепленных пищевых белков и продуктов жизнедеятельности микроорганизмов. Проникновение антигенов в слизистую оболочку duodenum ведет к развитию иммунокомплексного воспаления. Циркулирующие в крови антигены сенсибилизируют не только слизистую оболочку гастродуоденальной зоны, но и весь организм, вызывая изменения как клеточного, так и гуморального иммунитета [34]. При ЯБ ряд авторов отмечает снижение функции Т-клеток, снижение содержания CD4+ лимфоцитов, снижение реактивности Т-лимфоцитов к стимулирующему воздействию интерлейкина-2 и снижению памяти лимфоцитов [34, 29, 31 9]. Некоторые исследователи считают, что уровень иммуноглобулинов в крови зависит от возраста больных ЯБ ДПК, фазы патологического процесса, длительности и тяжести болезни и даже от времени года [8, 5, 36]. Выявляемая при ЯБ дисрегуляция в иммунной системе поддерживает деструктивно-воспалительные изменения в зоне язвенного дефекта и ингибирует пролиферативную фазу регенерационного процесса, что связано с нарушением не только синтеза структурных белков, но и изменениями в биопродукции молекул межклеточного взаимодействия [2]. Установлено, что в период обострения ЯБ в сыворотке крови больных пожилого возраста отмечается повышение концентрации фактора некроза опухоли-альфа, превышающее норму в три раза. Характерно, что после стандартного курса лечения его уровень возвращается к нормальным величинам [12]. Подобная трансформация может быть использована в качестве информативного критерия эффективности лечения больных ЯБ ДПК, в частности для дифференциальной диагностики между стадиями клинико-эндоскопической и истинной ремиссии заболевания.
Учитывая важность иммунного компонента в патогенезе язвенной болезни у людей пожилого и старческого возраста, ряд авторов обращает внимание на целесообразность включения иммуномодуляторов в базисную противоязвенную терапию при лечении больных старших возрастных групп [4].
Доказано, что с возрастом у людей несколько изменяется интенсивность процессов нейрогуморальной регуляции, соотношение активности прооксидантной и антиоксидантной систем, показатели поверхностной гидрофобности слизистой оболочки желудочно-кишечного тракта, интенсивность биосинтеза простагландинов, составляющих существенный компонент защитной системы слизистой оболочки гастродуоденальной зоны [18, 20]. В процессе старения организма человека изменяются соотношения в доминировании отделов вегетативной нервной системы, в частности, у людей старшей возрастной группы симпатическая система превалирует над парасимпатической. На фоне повышенной общей активности адренергической системы у людей пожилого и старческого возраста наблюдается превалирование ингибирующих α-адренорецепторных эффектов, что сопровождается снижением трофики слизистой оболочки желудка и двенадцатиперстной кишки [19].
Ряд исследователей считает, что образование язв и эрозий в желудке и ДПК у пациентов пожилого возраста обусловлено нарушением микроциркуляции в ее слизистой оболочке, а основными факторами агрессии являются гипоксия и связанные с ней атрофические и метаболические нарушения в стенке органа [11, 8]. Значение этих факторов (в первую очередь- атеросклеротических изменений в сосудах желудка, снижающих трофику его слизистой оболочки) становится особенно заметным в тех случаях, когда заболевание развивается вне связи с инфицированностью организма Н. pylori [26, 39, 42]. Язвенная болезнь у больных старших возрастных групп нередко развивается на фоне заболеваний, способствующих нарушению микроциркуляции в слизистой оболочке желудка - гипертонической болезни, ишемической болезни сердца, хронических неспецифических заболеваний легких, сахарного диабета, и др. [19, 14].
В целом, анализ данных многих исследователей позволяет констатировать, что у людей пожилого и старческого возраста отмечаются особенности патогенеза и клинической картины язвенной болезни двенадцатиперстной кишки. Эти сведения являются предметом особого обсуждения и дискуссий на научных форумах. Единой точки зрения исследователей на ход процессов язвообразования и особенности клинических проявлений ЯБ ДПК у больных пожилого и старческого возраста нет. Увеличение численности контингента больных язвенной болезнью, отмечаемое за последние годы в России (в частности в группе больных пожилого возраста), позволяет прогнозировать высокий риск развития осложнений язвенной болезни двенадцатиперстной кишки у данной категории пациентов. Это, в свою очередь, позволяет предполагать и увеличение частоты случаев летальных исходов по причине осложнений ЯБ. Поэтому изучение вопросов обследования и лечения людей старших возрастных групп при их заболевании хронической язвой двенадцатиперстной кишки является важной задачей современной медицинской науки и практики.
Ткаченко А.Н., д.м.н., профессор кафедры травматологии, ортопедии и военно-полевой хирургии с курсом стоматологии ГОУ ВПО СПбГМА им. И.И. Маечникова, г. Санкт-Петербург.
Читайте также:

