Травматология челюстно лицевой области реферат
Обновлено: 08.07.2024
1 ФГБОУ ВО Пермский государственный медицинский университет им. Акад. Е.А.Вагнера Минздрава России, Пермь, Россия
Через 2—3 нед. после травмы наряду с воспалительным процессом, в ране возникают репаративные процессы. Между костными отломками и в мягких тканях образуются фиброзные спайки и рубцы. При несвоевременном оказании лечебной помощи костные отломки срастаются в неправильном положении, при заживлении в мягких тканях образуются грубые, массивные рубцы, которые могут ограничивать движения нижней челюсти, губ, щек, языка. Это приводит к деформации челюстных костей, окклюзии, вследствие чего возникают стойкие нарушения функций жевательного аппарата. Лечение должно быть направлено на устранение деформаций челюсти, деформаций окклюзии, снятие ограничений движений нижней челюсти и восстановление функциональной подвижности мягких тканей челюстно-лицевой области. Методы лечения могут быть хирургическими, ортопедическими и комбинированными. Стараются проводить бескровную репозицию, но это зависит от сроков после травмы, степени подвижности отломков, наличия на фрагментах челюсти зубов с непораженным пародонтом. Методы кровавой и бескровной репозиции не исключают друг друга и должны применяться в строгом соответствии с показаниями. В случае отсутствия результатов при применении бескровной репозиции в течение 3—4 дней следует перейти на хирургический метод репозиции.

1. Гаврилов Е.И., Щербаков А.С. Ортопедическая стоматология. - Изд. 3-е., доп. и пере-раб. - М.: Медицина, 1984.
4. Трезубов В.Н., Мишнев Л.М., Незнанова Н.Ю. [и др.]. Ортопедическая стоматология. Технология лечебных и профилактических аппаратов. - СПб: СпецЛит, 2002.
5. Walmsley A. Damien, TrevorF. Walsh, Adrian C. Shortall, PhilipJ. Lumley [et al.]. Restorative Dentistry. - Edinburgh, London, New York: Churchill Livingstone, 2002.
Челюстно-лицевая ортопедия является одним из разделов ортопедической стоматологии, изучающий клинику, диагностику и лечение повреждений челюстно-лицевой области, возникших в результате травм, ранений, оперативных вмешательств по поводу воспалительных процессов, новообразований. В челюстно-лицевой ортопедии, в свою очередь, выделяют два раздела: челюстно-лицевая травматология – ортопедические методы лечения травм челюстно-лицевой области и их последствий и челюстно-лицевое протезирование – замещение зубочелюстных дефектов и устранение деформаций челюстно-лицевой области с максимальным эстетическим и функциональным эффектом.
Предметом ортопедического лечения служат: переломы челюстей, костей лица, дефекты челюстей и лица, деформации челюстей, поражения височно-нижнечелюстного сустава, а также врожденные и приобретенные дефекты твердого и мягкого неба, альвеолярного отростка и губы.
Цель челюстно-лицевой ортопедии — реабилитация больных с дефектами зубочелюстной системы. Для достижения этой цели проводятся изучение частоты, этиологии и патогенеза, клиники и диагностики дефектов и деформаций зубочелюстной системы; разрабатываются методы протезирования дефектов лица и челюстей, осуществляется профилактика посттравматических и послеоперационных деформаций лица и челюстей [1,2].
Задачи челюстно-лицевой ортопедии:
1) ортопедическое лечение переломов челюстей и их последствий;
2) устранение деформаций зубочелюстной системы ортопедическими методами;
3) протезирование врожденных и приобретенных дефектов лица и челюстей;
4) ортопедические мероприятия при восстановительной хирургии лица и челюстей;
5) ортопедическое лечение заболеваний жевательных мышц и височно-нижнечелюстных суставов.
Обследование пациентов с повреждениями челюстно-лицевой области включает в себя клинические (общие) методы исследования, а также инструментальные (дополнительные) методы, применяемые для подтверждения или уточнения диагноза, установленного врачом при первичном осмотре больного.
Лечение челюстно-лицевой травмы носит комплексный характер с применением хирургических, ортопедических и физиотерапевтических методов, включающих обработку раны, остановку кровотечения, репозицию и закрепление отломков челюстей, борьбу с инфекцией, уход за больными, лечебную гимнастику и др. Все эти мероприятия направлены на сохранение жизни пострадавшего, восстановление анатомической целостности и функций жевательного аппарата.
Основной задачей при лечении больных с переломами челюстей является оказание скорой и неотложной помощи. Ее решение включает одномоментное проведение следующих основных мероприятий.
· Репозиция — сопоставление или перемещение отломков в правильное положение, если имеется их смещение. Репозицию необходимо проводить под обезболиванием (местным — проводниковым или общим). Ее осуществляют перед проведением иммобилизации. Для этого сместившиеся отломки сопоставляют и сразу же закрепляют. Если сопоставить сместившиеся отломки одномоментно не удается, их репонируют постепенно, в течение какого-то времени с помощью вытяжения.
· Иммобилизация — закрепление отломков в правильном положении на срок, необходимый для их сращения (консолидации), т.е. до образования прочной костной мозоли. В среднем этот срок составляет 4—5 недель для неосложненного течения заживления перелома верхней челюсти и одностороннего перелома нижней челюсти. При двустороннем переломе нижней челюсти консолидация отломков наступает несколько позже, в связи с чем сроки иммобилизации составляют 5—6 недель.
· Медикаментозное лечение направлено на предотвращение осложнений в период лечения. Назначают антибактериальные препараты при открытых переломах, медикаменты, улучшающие реологические свойства крови и тканевую микроциркуляцию, антигистаминные препараты, иммунностимуляторы, препараты, оптимизирующие остеогенез.
· Физические методы лечения применяют с целью улучшения трофики тканей и предотвращения осложнений [3].
Классификация репонирующих аппаратов.
Репонирующие аппараты, способствующие репозиции костных отломков, применяются при застарелых переломах с тугоподвижными отломками челюстей. К ним относятся:
а) репонирующие аппараты из проволоки с эластическими межчелюстными тягами, а также шины по Урбанской;
б) аппараты с внутри- и внеротовыми рычагами (Бруна, Понроя и Псома, Курляндского, Катца, Шура, Оксмана);
в) репонирующие аппараты с винтом и отталкивающей площадкой (Курляндского, Грозовского);
г) репонирующие аппараты с пелотом на беззубый отломок (Курляндского и др.);
д) репонирующие аппараты для беззубых челюстей (шины Гунинга-Порта, Ванкевича и др.).
Ортопедическое лечение переломов челюстей с тугоподвижными смещенными отломками требует большего времени, чем при лечении свежих переломов.При тугоподвижных смещенных отломках нижней челюсти для сокращения периода лечения широко применяется кровавая репозиция. Отломки челюсти при этом вновь становятся подвижными, как при свежих повреждениях челюсти. Закрепление их осуществляется наложением проволочных алюминиевых шин: одночелюстных или двучелюстных (Тигирштедта, Баронова, Айви, Вильга, Гейкина, Васильева, Степанова, Попудренко, Урбанской, Понроя и Псома и др.) [4].
Для репозиции тугоподвижных отломков применяют аппараты, укрепленные на зубах посредством коронок или капп с внеротовыми и внутриротовыми рычагами. К таким аппаратам относятся репонирующие аппараты Бруна, Катца, Понроя и Псома, Курляндского и др.
Первый состоит из наложенных на моляры бандажных колец и привязанных к ним с вестибулярной стороны репонирующих рычагов, выходящих из полости рта; рычаги могут быть припаяны к коронкам или каппа. Концы рычагов перекрещиваются. На крючки надевают резиновое кольцо. Сокращение резинового кольца является действующей силой аппарата.
Аппарат Катца состоит из колец, укрепленных цементом на зубах отломка челюсти, гильз овальной формы, припаянных к щечной поверхности колец и рычагов, берущих начало в гильзах и выступающих из полости рта. Посредством выступающих частей рычага можно вполне успешно регулировать отломки челюсти в любой плоскости и устанавливать их в правильное положение. Принцип действия этого аппарата может быть использован для вправления отломков верхней и нижней челюстей.
При застарелых отломках и тугоподвижных отломках З.Я. Шур предложил пользоваться аппаратом последовательного действия. При этом методе производится постепенное вытяжение отломка. Показаниями к применению этого аппарата являются преимущественно переломы со стойким смещением отломка при наличии дефекта кости в области угла и ветви нижней челюсти, а также переломы при полных односторонних дефектах ее и тугоподвижности отломков.
При одинарных переломах с горизонтальным смещением отломков к средней линии наибольшее распространение, также, как и для лечения переломов со свободноподвижными отломками, имеют шины С.С. Тигерштедта с зацепными петлями. Возможно использованиерепонирующего аппарата Шельгорна, репонирующего аппарата Бруна, одночелюстного аппарата Катца в модификации Оксмана, пружинящей наклонной плоскости в сочетании с аппаратом Катца, пружинящей наклонной плоскости с аппаратом Катца в модификации Оксмана [5].
Аппарат Бруна может быть использован для вытяжения смещенного отломка нижней челюсти только в одном направлении, поэтому при сложных смещениях отломков нижней челюсти и ограниченной их подвижности следует рекомендовать одночелюстной аппарат с пружинящими рычагами, предложенный А.Я. Катцем. Этот аппарат состоит из: а) опорной части в виде двух назубных кольцевых (или коронковых) паяных шин, к щечной поверхности которых припаяна трубка квадратной или овальной формы длиной 20-30 мм; б) двух стержней из нержавеющей проволоки толщиной 2-2,5 мм.
Техника изготовления аппарата Катца с пружинящими рычагами. Снимают оттиск для изготовления колец или коронок, которые припасовывают к соответствующим опорным зубам. Затем снимают оттиски с каждого отломка челюсти. В лаборатории отливают модели и припаивают к щечной поверхности опорных колец овальные или квадратные трубки, из нержавеющей провоки толщиной 2-2,5 мм готовят два стержня длиной 150 мм. Концы стержней расплющивают соответственно форме и размеру трубок, припаянных к кольцам. Опорные части аппарата укрепляют на зубах фосфатцементом. После затвердения цемента стержни изгибают следующим образом. Плоский конец каждого стержня вставляют в соответствующую трубку, свободный конец стержня выводят из полости рта, образуя первую, огибающую угол рта (горизонтальную) петлю и вторую (вертикальную) петлю с направлением свободного конца стержня в противоположную сторону.
Аппарат Катца с пружинящими рычагами показан для лечения как одинарных переломов нижней челюсти при ограниченной подвижности отломков, так и переломов, осложненных дефектом кости в подбородочной области. Преимущество этого аппарата заключается в том, что с его помощью возможно перемещение отломков нижней челюсти в любом направлении, в частности: а) параллельное раздвигание или сближение отломков; б) перемещение отломков в сагиттальном и вертикальном направлении; в) раздвигание только передних концов отломков; г) раздвигание или сдвигание только в области восходящих ветвей и углов нижней челюсти; д) повороты отломков вокруг продольных (сагиттальных) осей. После полной репозиции отломков при помощи этого же аппарата достигается надежная фиксация отломков, требующаяся для дальнейшего ортопедического лечения [2].
При переломах в пределах зубного ряда с тугоподвижными отломками изготавливают шины с зацепными петлями на верхнюю челюсть и большой отломок нижней челюсти, устанавливают резиновую тягу, а на малый отломок между зубами-антагонистами помещают прокладку для его отдавливания. После стойкого сопоставления отломков снимают шину и заканчивают лечение единой гладкой шиной. В некоторых случаях целесообразно оставлять свободный конец проволоки в области малого отломка, а после исправления положения отломков подгибают его к зубам малого отломка и фиксируют лигатурой.Можно применить шину с внутриротовыми рычагами по Понрою и Псому или пружинящую дугу по Курляндскому. Пружинящую дугу устанавливают в круглые трубки, которые припаивают к коронкам или каппам. Дуга обладает постоянной действующей силой. При удалении дуги отломки удерживают в правильном положении штифтами, вводимыми в трубки.
При наличии одного беззубого отломка на нижней челюсти можно применять съемные винтовые приспособления: с одной стороны на шине- каппе, с другой - на пелоте для беззубого отломка. После достаточного разведения отломков съемное винтовое приспособление удаляют, а отломки фиксируют заранее подготовленной дугой.
При двусторонних и множественных переломах наряду с шинами Тигерштедта показаны шины с вертикальными П- и Г-образными изгибами, к которым лигатурами подтягивают отломки, сочетание пружинящих рычагов Катца и межчелюстного вытяжения, скелетный аппарат Збаржа.
При переломах нижней челюсти с укороченным зубным рядом или при наличии беззубого отломка на большой отломок и верхнюю челюсть накладывают шины Тигерштедта с зацепными петлями, а на беззубый отломок делают пелот [3].
При переломах за зубным рядом накладывают шины Тигерштедта с межчелюстными тягами, которые сохраняют и после исправления положения отломков. Обязательно в этом случае назначение миогимнастики. Лечение застарелых переломов нижней челюсти, сочетающихся с большими дефектами в области угла или восходящих ветвей - аппарат Шура последовательного действия.
Для лечения одинарных переломов и переломов с дефектом кости в переднем отделе применяют аппарат А.Я. Катца с внутриротовыми пружинящими рычагами. Он состоит из опорных элементов - капп или коронок, к которым припаяна с вестибулярной стороны плоская или четырехугольная трубка, и двух стержней. Преимущество аппарата Катца состоит в том, что можно перемещать отломки в любом направлении: параллельное раздвигание или сближение отломков, перемещение отломков в сагиттальном и вертикальном направлениях, раздвигание или сдвигание только в области восходящих ветвей и углов челюсти, повороты отломков вокруг сагиттальных (продольных) осей.
В некоторых случаях при переломах нижней челюсти с дефектом кости при наличии зубов на обоих отломках для репозиции их показано применение каппового аппарата с плечевыми отростками (площадками) и отталкивающим винтом. Такими аппаратами в достаточно короткий срок (4-5 дней) удается провести полную некровавую репозицию тугоподвижных отломков. К ним относятся репонирующие аппараты по Грозовскому, Курляндскому. Также возможно использование аппарата Сюрсена, аппарата Гуткина, репонирующего аппарата Брука в модификации Шура, аппарата Энтина [1].
При полном отрыве верхней челюсти с тугоподвижными отломками (суббазальный перелом) со смещением кзади и повороте вокруг поперечной оси для простого специализированного лечения применяют вытяжение к стержню, укрепленному к гипсовой повязке. Стержень делают из стальной проволоки, свободный конец его заканчивается петлей. На зубы верхней челюсти накладывают проволочную шину с зацепными петлями. Посредством резиновой тяги подтягивают смещенную челюсть к рычагу, укрепленному на головной повязке.
При одностороннем полном отрыве верхней челюсти, когда сохранилось достаточное количество зубов на обеих челюстях, репозиции тугоподвижного обломка достигают межчелюстным вытяжением. На нижнюю челюсть накладывают шину с зацепными петлями, а верхнюю шину крепят только на здоровой стороне, где и делают зацепные петли. С больной стороны конец шины гладкий и остается свободным. Между зацепными петлями накладывают резиновую тягу, а между зубами на стороне перелома - эластическую прокладку. После репозиции обломка фиксируют шину к зубам больной стороны.
При наличии тугоподвижного смещенного отломка верхней челюсти целесообразно применять репонирующий аппарат со встречными внеротовыми рычагами и внутриротовым креплением по Шуру. Внутриротовая часть его состоит из паяной шины в виде коронок или колец с плоскими втулками, припаянными к их щечной поверхности. Во втулки вводят металлические стержни, которые выходят у углов рта по наружной поверхности щеки и далее направляются вверх к височной области навстречу другим стержням, идущим сверху вниз от головной гипсовой повязки. Перемещением встречных рычагов регулируют положение отломка верхней челюсти.
Следует помнить, что при тугоподвижных отломках верхней и нижней челюстей с резким наклоном отломков орально и к средней линии слепок для изготовления аппаратов нужно снимать частями, с каждого отломка отдельно. Модели отломков челюстей устанавливаются в положение центральной окклюзии с моделью антагонирующей челюсти, затем их скрепляют и загипсовывают в артикулятор в правильном положении отломков, поскольку такое же положение отломков должен создать аппарат после его изготовления и наложения на челюсть [4].
При тугоподвижных смещенных отломках нижней челюсти для сокращения длительности лечения широко применяется кровавая репозиция. Отломки челюсти при этом вновь становятся подвижными, как при свежих повреждениях челюсти. Закрепление их осуществляется наложением проволочных алюминиевых шин, желательно одночелюстных. Однако необходимо отметить, что эту операцию не всегда удается осуществить при внутриротовом разрезе слизистой оболочки полости рта, например, при переломах в области угла или ветви челюсти. В таких случаях операцию начинают наружным кожным разрезом, отступя на 1 —1,5 см от края нижней челюсти. Нередко при этом производят миотомию или отслойку поврежденных мышц. Костные отломки после их вправления закрепляют внутрикостно при помощи штифта. При дефектах кости кровавую репозицию отломков челюсти можно сочетать с костной пластикой и последующим закреплением костных фрагментов внеротовыми аппаратами.
При неправильно сросшихся переломах верхней или нижней челюсти, деформации зубных дуг и отсутствии окклюзионных контактов между ними нарушается функция жевания. Восстановить нормальную артикуляцию зубных рядов можно ортодонтическими или протетическими приемами. В первом случае изготавливают регулирующие аппараты в целях перемещения зубов до желаемого положения, во втором — протезы для выравнивания зубной окклюзии. Протезы могут быть несъемными в виде коронок или капп или съемными с дублированным рядом зубов со стороны преддверия полости рта [2].
Травмы челюстно-лицевой области и по сей день представляют собой сложную медицинскую проблему, поскольку в этом анатомическом регионе расположены жизненно важные сосуды и нервы, верхние отделы пищеварительного и дыхательного трактов. Но помимо непосредственной угрозы жизни у пациента может развиться целый ряд психологических проблем, связанных с приобретенными косметическими дефектами.
а) Эпидемиология травм челюстно-лицевой области. В США третьей по распространенности причиной смерти среди всех возрастных групп является травма, а у лиц моложе 44 лет она является наиболее частой причиной смерти. В подавляющем большинстве случаев смерть при травмах наступает либо от кровопотери, либо в результате повреждения центральной нервной системы.
Не считая смертельных случаев, в приемных отделениях США около 40 миллионов человек получают лечение по поводу травм ежегодно; стоимость лечения всех этих случаев составляет более 250 миллиардов долларов в год. На текущий момент ежедневно в США умирает около 400 человек, 50% до поступления в медицинское учреждение. Тем не менее, стоит отметить, что обязательное использование ремней безопасности и изобретение подушек безопасности привело к снижению числа травм, полученных в результате ДТП, примерно на 25%.
Чаще всего травмы лица встречаются в возрасте до 10 лет с постепенным снижением на протяжении всей жизни. Встречаемость переломов костей лицевого скелета, в тоже время, максимальна в возрасте 20-30 лет. Несмотря на высокую частоту переломов костей лица в возрасте до 30 лет, действительный относительный риск перелома при травме усиливается с возрастом (4,4% в год) из-за постепенного снижения плотности костной ткани.
Большая часть травм на первом десятке жизни представлена либо повреждениями мягких тканей, либо повреждением зубов (вколачивание зуба, переломы альвеолярного отростка, перелом коронки и другие). У взрослых, напротив, чаще встречаются переломы костей лица.
б) Классификация травм челюстно-лицевой области. Обычно классификация травм челюстно-лицевой области основана на степени повреждения тканей. Ушиб представляет собой последствие тупой травмы мягких тканей, за которой последовало кровоизлияние в подкожные ткани. Выраженность кровоподтеков при этом зависит от силы травмирующего агента, плотности тканей, возраста и индивидуальной предрасположенности.
Ссадины представляют собой поверхностные травмы, не проникающие через всю дерму. Глубокие ссадины, затрагивающие сосочковый и сетчатый слои дермы, часто обильно кровоточат. При ссадинах рана часто оказывается загрязнена инородными объектами, например, щепками или дорожной пылью. Раны представляют собой повреждения, проникающие через дерму, нередко они распространяются до уровня мягких тканей и мышц; чаще всего они возникают вследствие воздействия острых объектов.
Раны, длина которых превышает глубину, называются резаными, в противном случае рана считается колотой. Перелом представляет собой нарушение структурной целостности кости из-за механической перегрузки и невозможности противостоять деформации. Далее переломы подразделяются на закрытые, при которых костные отломки не сообщаются с внешней средой, и открытые, при которых костные отломки контактируют с внешним пространством либо через раневую поверхность, либо вследствие проникновения костных фрагментов через кожу и мягкие ткани. Также переломы классифицируют в зависимости от поврежденных костей и вовлеченных анатомических структур.
Все травмы челюстно-лицевой области можно грубо разделить на тупые и проникающие. Тупые травмы чаще всего получают при дорожно-транспортных происшествиях, на производстве, во время занятий спортом, при падениях. К проникающим травмам относятся огнестрельные ранения, колотые и колото-рваные ранения.
Тип и тяжесть травмы, а также последующее лечение зависят от пораженной анатомической области и от того, какие жизненно важные образования располагаются вблизи раневого канала. При огнестрельных ранениях предположить о том, какие структуры оказались повреждены, можно опираясь на данные о калибре, скорости полета пули, предполагаемой траектории выстрела.
Переломы челюстно-лицевой области можно классифицировать в зависимости от их тяжести (со смещением или без смещения) и по пораженным анатомическим структурам. При переломах без смещения отломков анатомическая форма кости сохранена. Если костные отломки оказались смещены, естественная форма кости оказывается нарушенной; при обследовании пациента кость оказывается подвижной, симметрия нарушена, пальпируются отдельные костные отломки, которые иногда могут повреждать жизненно важные структуры.
При закрытых переломах кость не контактирует с окружающей средой. Открытые переломы имеют больший риск инфицирования и часто сопровождаются обильным кровотечением.
В зависимости от пораженной анатомической области, переломы средней зоны лица подразделяют на следующие группы:
• Переломы лобной пазухи
• Переломы носо-глазнично-решетчатого комплекса
• Переломы скулоорбитального комплекса
• Переломы верхней челюсти
• Переломы нижней челюсти
Переломы лобной пазухи также подразделяются на несколько категорий:
1. Перелом передней стенки
2. Перелом задней стенки
3. Перелом передней и задней стенок
Переломы носо-глазнично-решетчатого комплекса подразделяют на I, II и III типы в зависимости от степени смещения в области медиальной связки век.
Переломы верхней челюсти, за исключением переломов альвеолярных и небных отростков, обычно классифицируются согласно Rene Le Fort, который представил свою классификацию в 1901 году.
Все три типа переломов по Le Fort подразумевают перелом крыловидных отростков клиновидной кости. Переломы верхней челюсти редко соответствуют классической классификации Le Fort, которая подразумевает симметричность поражения. Чаще, они представляют собой сочетание переломов двух типов, например, Le Fort I справа и Le Fort II слева.

Типы перелома по Le Fort.
Отличительными характеристиками каждого типа являются перелом грушевидной апертуры (LeFort I),
нижней глазничной дуги (LeFort II) и скуловой дуги (LeFor III).
Переломы нижней челюсти классифицируются согласно месту перелома: переломы симфиза, тела, ветви, угла, подмыщелковый перелом. Прогностически более благоприятными считаются переломы нижней челюсти, при которых отломки сопоставляются друг с другом при сокращении жевательных мышц.
а) Переломы носо-глазнично-решетчатого комплекса:
• Тип I: минимальное смещение всего костного комплекса.
• Тип II: более выраженное раздробление носо-глазнично-решетчатого комплекса; при этом медиальное сухожилие крепится к костному отломку, который возможно фиксировать.
• Тип III: перелом со значительным смещением костных фрагментов и разрывом медиального сухожилия.
б) Переломы верхней челюсти:
• Le Fort I: перелом вдоль нижнего края медиальной и латеральной опор верхней челюсти, перелом перегородки носа; ключевой перелом (отличающей этот тип от других) — линия перелома проходит через грушевидную апертуру.
• Le Fort II: линия перелома проходит вдоль скуловерхнечелюстного и лобно-верхнечелюстного швов, ключевой перелом — перелом нижней скуловой дуги.
• Le Fort III: также известен под названием челюстно-лицевого расхождения. Перелом проходит через носолобный и лобно-скуловой швы и скуловую дугу. Ключевой перелом — перелом скуловой дуги.
Ортопантомограмма нижней челюсти, определяется двусторонний перелом: тела кости справа и ее ветви слева (стрелки). (а, б) При благоприятном переломе нижней челюсти медиальная крыловидная и жевательная мышцы при сокращении приводят костные отломки друг к другу.
(в, г) При неблагоприятном переломе во время сокращения мышц костные отломки расходятся.
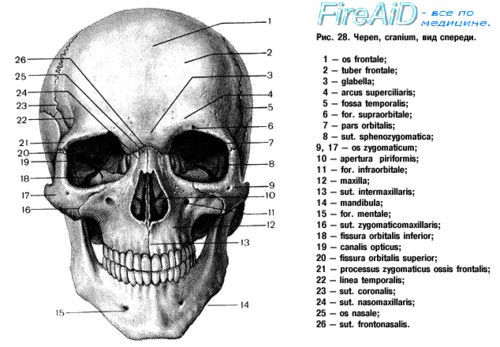
в) Анатомия челюстно-лицевой области. Для успешного лечения травм челюстно-лицевой области необходимо детальное знание нормальной анатомии лица. Более подробно анатомия лица описана в специализированных руководствах, в данном разделе разобраны лишь наиболее важные хирургические и анатомические моменты.
Передняя часть мозгового отдела черепа и верхние отделы лицевого скелета образованы лобной костью. С латеральной стороны она соединяется со скуловой костью посредством скулового отростка, с медиальной посредством лобно-носового шва она сочленяется с носовыми костями. Эти сочленения образуют три так называемых вертикальных опоры лица, к которым относят две лобно-скуловых и одну лобно-носовую. Они обеспечивают сохранение целостности лицевого скелета. В нижних отделах лобная кость соединяется с решетчатой, клиновидной и слезной костями.
При пневматизации лобной кости формируется лобная пазуха, имеющая переднюю и заднюю стенки. Отток из лобной пазухи происходит посредством лобно-носового протока, который открывается в средний носовой ход. Лобная кость является одной из самых прочных костей человеческого скелета, для ее перелома требуется очень сильное воздействие, поэтому переломы лобной кости часто сочетаются с другими серьезными травмами, например, шейного отдела позвоночника или головного мозга.
Парные носовые кости имеют прямоугольную форму. Соединяясь между собой вдоль средней линии, они образуют спинку носа. Они соединяются с лобной костью сверху, лобными отростками верхней челюсти с латеральной стороны, с верхними латеральными хрящами снизу. С внутренней поверхности они соединены с костной и хрящевой частями перегородки носа. Из-за своей относительной хрупкости и уязвимого месторасположения они достаточно часто травмируются.
В кости верхней челюсти выделяют альвеолярный, скуловой, небный и носовой отростки. В центре верхнечелюстной кости расположена пирамидальной формы верхнечелюстная пазуха, из которой слизь выходит в средний носовой ход. Передняя стенка пазухи очень тонкая, ее переломы встречаются достаточно часто. Небные отростки двух сторон соединяются друг с другом по средней линии, образуя большую часть твердого неба. На альвеолярных отростках, которые формируют нижнюю часть кости, расположены зубы.
Сзади верхняя челюсть соединяется с крыловидным отростком клиновидной кости; перелом крыловидного отростка является одной из составляющих всех переломов верхней челюсти по типу перелома Лефора. Скуловой и носовой отростки участвуют в обеспечении опорной функции лицевого скелета и придают лицу характерный вид.
Скуловая кость образует щечное возвышение. Она состоит из тела и трех отростков, височного, лобного и верхнечелюстного, которые соединяют ее с соответствующими костями. Также скуловая кость участвует в образовании латерального отдела дна глазницы.
Нижняя челюсть состоит из центрального симфиза, парных тел, ветвей, углов, венечного и мыщелкового отростков. Верхняя часть нижней челюсти образована альвеолярным отростком, на котором располагаются нижние зубы, иннервация альвеолярного отростка обеспечивается нижним альвеолярным нервом. Мыщелковый отросток сочленяется с суставной ямкой височной кости, образуя височно-нижнечелюстной сустав.
Глазница обеспечивает защиту, опору и оптимальные условия глазного яблока. Она имеет форму четырехгранной пирамиды, основание которой лежит в плоскости глазничной дуги. В формировании глазницы участвуют семь костей. Ее крыша образована глазничным отростком лобной кости и малым крылом клиновидной кости. Дно глазницы сформировано соединением глазничных отростков верхней челюсти, скуловой кости и небной кости. Медиальная стенка глазницы образована лобным отростком верхней челюсти, слезной костью, клиновидной костью и тонкой глазничной пластинкой решетчатой кости.
Латеральная стенка сформирована большим и малым крыльями клиновидной кости и скуловой костью.
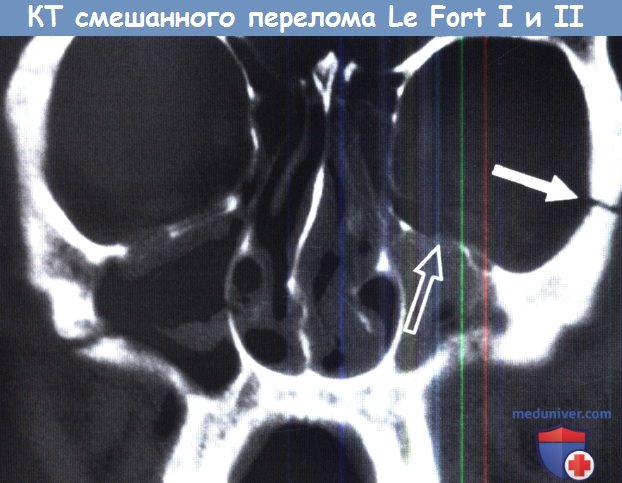
КТ лицевого скелета во фронтальной проекции.
Перелом смешанного типа, LeFort I справа и LeFort II слева.
Линия перелома справа проходит через грушевидную апертуру и передне-боковую стенку верхнечелюстной пазухи.
Линия перелома слева идет через лобно-скуловой отросток (белая стрелка) и нижнюю стенку/дно глазницы (черная стрелка).
г) Причины и механизмы травм челюстно-лицевой области. Травмы челюстно-лицевой области можно классифицировать в зависимости от их этиологии. Они могут возникать в результате криминальных происшествий, падений с высоты, занятий спортом, укусов человека или животных, дорожно-транспортных происшествий, поражения из огнестрельного оружия, ожогов. В городских и сельских условиях частота встречаемости тех или иных причин разнится. Проникающие ранения и травмы, связанные с действиями криминального характера, чаще встречаются в городах.
В сельские больницы чаще попадают жертвы дорожно-транспортных происшествий, лица, получившие травмы во время занятий спортом или во время других развлекательных мероприятий. В больницах общего профиля чаще всего встречаются переломы костей носа и нижней челюсти, в травматологических центрах, напротив, регулярно встречаются травмы скуловой кости и средней зоны лица. Важно помнить, что травмы лица часто встречаются у жертв домашнего насилия, детей и стариков.
Именно с травмами лица связано наибольшее число обращений по поводу домашнего насилия. Около четверти всех женщин с травмами лица являются жертвами насилия в семье.
Патогенез. Кинетическая энергия движущегося объекта равна произведению его массы на квадрат скорости. В результате высвобождения этой энергии во время удара и образуется сила, травмирующая ткани. Ударная нагрузка определяется как высокая при превышении силы тяжести в 50 раз и как низкая в обратном случае. Эти параметры определяют степень конечных повреждений, потому что для нанесения существенных повреждений разным костям лицевого скелета требуется воздействие разной силы.
Значительная сила требуется для повреждения надглазничных дуг, лобной кости, нижней челюсти (симфиза и угла), а для повреждения скуловой и носовой костей достаточно удара с меньшей силой. Считается, что взрывные переломы глазницы возникают вследствие резкого повышения давления внутри глазницы, приводящие к отрыву тонкой медиальной стенки глазницы и/или ее дна.
Естественное течение травмы. Сразу после травмы распознать истинную степень повреждения бывает не так просто. Но по мере уменьшения отека мягких тканей асимметрия лица становится более выраженной. Если пациенту с переломами лицевого скелета не была оказана медицинская помощь, либо если она была оказана несвоевременно, возникают функциональные нарушения.
Например, при переломах носо-глазнично-решетчатой области вследствие повреждения медиальной связки века, костные отломки смещаются в латеральную сторону, в результате чего развивается телекантус. Одним из поздних признаков взрывных переломов глазницы является энофтальм, который развивается по мере постепенного смещения глаза в верхнечелюстную пазуху. При прободении содержимого глазницы и его фиксации костными отломками развивается диплопия.
Возможные осложнения. Тяжесть осложнений может быть самой различной, от небольшого косметического дефекта без каких-либо функциональных нарушений, до тяжелых функциональных нарушений, возникших вследствие травмы или ущемления глазницы, крупных сосудов и нервов. Смерть может наступить от обструкции дыхательных путей, кровотечения, сопутствующих повреждений головного и спинного мозга.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Категории МКБ: Множественные переломы черепа и лицевых костей (S02.7), Перелом неуточненной части костей черепа и лицевых костей (S02.9), Перелом нижней челюсти (S02.6), Перелом скуловой кости и верхней челюсти (S02.4), Переломы других лицевых костей и костей черепа (S02.8)
Общая информация
Краткое описание
Сочетанная черепно - лицевая травма (СЧЛТ). Сотрясение (СГМ), Ушиб (УГМ) головного мозга.
Сочетанные повреждения – это одновременные повреждения тканей или органов нескольких анатомических областей тела одним поражающим фактором. К сочетанным повреждениям челюстно-лицевой области относится травма мягких тканей или костей лица, сочетающаяся с черепно-мозговой травмой.
Сочетанное повреждения может быть одиночным, если оно нанесено одним ранящим агентом, или множественным, если ранящих агентов было два или больше. В свою очередь множественные повреждения могут быть изолированными, когда в одной анатомической области наблюдаются повреждения, нанесенные несколькими ранящими агентами, и сочетанными, когда две анатомические области или более поражены одновременно несколькими ранящими агентами.
Наблюдается зависимость между характером переломов костей лица и тяжестью повреждений других областей тела, в первую очередь тяжестью черепно-мозговой травмой.
Особенностью переломов костей лицевого скелета является возможность одновременной травмы головного мозга, периферических ветвей нервной системы, кровеносных сосудов, нижнечелюстного сустава, зуба, мягких тканей лица и полости рта. Установлено, что повреждения челюстно-лицевой области сопровождаются изменениями интракраниальной гемодинамики и функциональными сдвигами в центральной нервной системе, поэтому этот вид травмы следует считать сочетанным [1] (УД – С).
Название протокола: Множественные (сочетанные) переломы лицевых костей и костей черепа. Сочетанная черепно-лицевая травма.
Код протокола:
Код(ы) МКБ-10:
S02.40 Перелом скуловой кости и верхней челюсти-закрытый
S02.41 Перелом скуловой кости и верхней челюсти-открытый
S02.60 Перелом нижней челюсти-закрытый
S02.61 Перелом нижней челюсти-открытый
S02.70 Множественные переломы костей черепа и лицевых костей-закрытый
S02.71 Множественные переломы костей черепа и лицевых костей-открытый
S02.80 Переломы других лицевых костей и костей черепа-закрытый
S02.81 Переломы других лицевых костей и костей черепа-открытый
S02.90 Перелом неуточненной части костей черепа и лицевых костей-закрытый
S02.91 Перелом неуточненной части костей черепа и лицевых костей-открытый
Сокращения используемые в протоколе:
ACT – аспартатаминотрансфераза;
AЛT – аланинаминотрансфераза;
ВИЧ – вирус иммунодефицита человека.
ВНЧС – височно-нижнечелюстной сустав;
МРТ – магнитоно-резонансная томография;
КТ – компьютерная томография;
ЛФК – лечебная физкультура;
ОАК – общий анализ крови;
ОАМ – общий анализ мочи
СОЭ – скорость оседания эритроцитов;
УВЧ – ультравысокие частоты;
УЗИ – ультразвуковое исследование;
УФО – ультрафиолетовое облучение;
ЭКГ – электрокардиограмма;
ЭХОКГ – эхокардиограмма.
Дата разработки протокола: 2015 год.
Категория пациентов: дети и взрослые.
Пользователи протокола: врачи челюстно-лицевые хирурги, врачи скорой неотложной помощи, травматологи, нейрохирурги.
Оценка на степень доказательности приводимых рекомендаций.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с не высоким (+) риском систематической ошибки. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). |
| D | Описание серии случаев или неконтролируемое исследование, или мнение экспертов. |
| GPP | Наилучшая фармацевтическая практика |

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
Клиническая классификация.
Множественные (сочетанные) переломы лицевых костей и костей черепа. Сочетанная черепно - лицевая травма (СЧЛТ).
А. Перелом скуловой кости и верхней челюсти:
- Перелом скуловой кости и дуги.
- Перелом альвеолярного отростка верхней челюсти.
- Перелом верхней челюсти по Ле-Фор – ІІІ.
- Перелом верхней челюсти по Ле-Фор – ІІ.
Б. Переломы нижней челюсти:
- Переломы тела нижней челюсти.
- Переломы ветви нижней челюсти.
- Множественные переломы (тела и ветви) нижней челюсти.
В. Множественные переломы костей черепа и лицевых костей:
- Перелом верхней челюсти по Ле-Фор - І.
- Множественные переломы черепа и лицевых костей с упоминанием
внутричерепной травмы [5].
Г. Переломы других лицевых костей и костей черепа:
- Перелом альвеолярного отростка нижней и верхней челюстей.
- Перелом небной кости.
- Перелом передней стенки верхнечелюстного синуса.
Диагностика
Перечень основных и дополнительных диагностических мероприятий
Основные (обязательные) диагностические обследования на амбулаторном уровне при обращении в травматологический пункт [9,11]:
· рентгенография костей лицевого скелета.
· ОАК;
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию: нет.
Основные (обязательные) диагностические обследования, проводимые на стационарном уровне (при экстренной госпитализации проводятся диагностические обследования не проведенные на амбулаторном уровне:
· ОАК;
· ОАМ;
· Определение группы крови по системе ABO;
· Определение резус-фактора крови;
· биохимический анализ крови (белок, билирубин, АЛТ, АСТ, глюкоза, тимоловая проба, мочевина, креатинин, остаточный азот)
· коагулограмма (ПТИ, протромбиновое время, МНО, фибриноген, АЧТВ, тромбиновое время, этаноловый тест, тромботест);
· КТ костей лицевого скелета;
· ЭКГ.
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи:
· ЭКГ.
Диагностические критерии постановки диагноза [2,3,11,12,23]:
Жалобы и анамнез:
Жалобы:
· боль и припухлость в области мягких тканей;
· кровотечение из полости рта и/или носа;
· головокружение, тошнота, рвота;
· нарушение функции жевания, глотания, дыхания, речи, зрения.
Анамнез:
· время получения и обстоятельства травмы;
· механизм получения травмы:
· вид повреждающего агента;
Лабораторные исследования:
· ОАК: низкий гематокрит в следствии кровопотери, повышение количества лейкоцитов крови - указывает на воспалительный процесс.
С учетом коагулограммы
Инструментальные исследования:
· Рентгенография костей лицевого скелета: нарушение целостности костей лицевого скелета, изменение пропорций глазниц, верхнечелюстных синусов. Снижение пневматизации верхнечелюстных, лобных синусов.
· КТ костей лицевого скелета: повреждение костной ткани лица.
Показания для консультации специалистов:
· врача-нейрохирурга – при наличии симптомов повреждения головного мозга
· врача-оториноларинголога – при сочетанном повреждении ЛОР-органов;
· врача-офтальмолога – при повреждении стенок глазницы;
· врача травматолога – при сочетанном повреждении костей скелета;
· врача анестезиолога – реаниматолога – с целью определения тактики анестезиологического пособия.
· консультации других специалистов при наличии сопутствующей
патологии.
Дифференциальный диагноз
Дифференциальная диагностика [4,8].
Лечение
Цели лечения:
· окончательная стабилизация состояния пострадавшего (ликвидация болевого синдрома, кровотечения, отсутствие и предупреждение асфиксии, шока).
· устранение нарушении функции (репозиция, иммобилизация, фиксация костных отломков).
· нормализация функции (профилактика воспалительных осложнений).
Тактика лечения [4,19,20,21,22] (УД-В).
ПРИНЦИПЫ ЛЕЧЕНИЕ ПЕРЕЛОМА КОСТЕЙ ЛИЦА С ЗСЧМТ
- Оперативные методы отсрочены до восстановления нормального общего состояния 10-12 дней.
- При отсутствии прогрессирования внутричерепной клиники повреждения на 5-7 день можно использовать малоинвазивные методы фиксации отломков костей лицевого скелета.
- Первые три суток используют временные виды иммобилизации отломков костей лица.
- Раннее одномоментное устранения переломов (остеосинтез) у пациентов со сложными краниофасциальными повреждениями острого периода течения.
- Открытая репозиция и внутренняя фиксация фрагментов переломов лицевого скелета являются важными противошоковыми мероприятиями.
- Создание алгоритма лечения больных с сочетанными повреждениями ввиду разнообразия клинической картины, общего состояния пациентов и местных проявлений травм средней зоны лица, к сожалению практически невозможно [1,2,3,4,5,6,7,8,9,10,11].
В отношении адекватной организации неотложной помощи и участия различных специалистов врачей в процессе диагностики и лечения сочетанной травмы челюстно-лицевой области нами разработана адекватная рабочая классификация. Учитывая сложность организации медицинской помощи при сочетанной челюстно-лицевой и черепно-мозговой травмах и, дополняя сокращенными абривиатурами (ОРОТ- орофациальная травма, ОТОТ-оториноларингологическая травма, ОФТАТ-офтальмологическая травма), мы предлагаем алгоритм, однотипную систему классификации с сокращенной формой заполнения телемедицинской документации: Легкую степень травмы, мы предлагаем отметить в документации буквой "Л "и знаком "+" (" Л +"). Среднюю степень - ("С++"). Тяжелую степень - (" Т+++").
И тогда, при сочетанной челюстно-лицевой травме различной степени тяжести и черепно-мозговой травме легкой степени тяжести (ЧМТ-1), предложенная рабочая модификация классификации СЧЛТ поможет определить "адреса" телемедицинской диагностики и помощи (см приложение 04).
Немедикаментозное лечение:
· Режим при консервативном лечении – общий, в ранний послеоперационный период – полупостельный, с последующим переходом на общий;
Диета с учетом особенностей детского возраста:
· для детей до 3х летнего возраста диета молочная.
· для детей с 3х летнего возраста и подростков челюстная диета.
· взрослым стол №1, с последующим переходом на стол №15.
· больных с челюстно-лицевой травмой кормят 5 раз в сутки.
Специальный уход за полостью рта.
· необходимо не реже 3 раз в сутки протирать зубы и слизистую оболочку полости pтa раствором фурацилина, калия перманганата.
· для очистки рта должны применять зубные щетки, у которых пучки срезаны через ряд.
· после шинирования следует тщательно не реже 6 раз в сутки проводить ирригацию полости рта.
· рациональная психотерапия с момента обращения больного до полной реабилитации.
Медикаментозное лечение:
Медикаментозное лечение, оказываемое на амбулаторном уровне: нет;
Медикаментозное лечение, оказываемое на стационарном уровне:
| № | Препарат, формы выпуска | Дозирование | Длительность и цель применения |
| Антибиотикопрофилактика | |||
| 1 | Цефазолин порошок для приготовления раствора для инъекций 500 мг и 1000 мг | 1 г в/в (детям из расчета 50 мг/кг однократно) | 1 раз за 30-60 минут до разреза кожных покровов; при хирургических операциях продолжительностью 2 часа и более – дополнительно 0,5-1 г во время операции и по 0,5-1 г каждые 6-8 часов в течение суток после операции с целью профилактики воспалительных реакций |
| 2 | Цефуроксим + Метронидазол | ||
Другие виды лечения:
Другие виды лечения, оказываемые на амбулаторном уровне: нет.
Другие виды лечения, оказываемые на стационарном уровне:
По показаниям:
· противошоковая терапия по схеме, интубация трахеи с проведением ИВА.
· операция ручная репозиция и иммобилизация отломков челюсти с помощью назубных щин;
· Физиолечение;
· Магнитотерапия;
· Механотерапия;
· ЛФК.
Другие виды лечения оказываемые на этапе скорой медицинской помощи:
По показаниям: - интубация трахеи с проведением ИВА, катетеризация центральных вен с проведением инфузионной терапии, совершенствование средств транспортной иммобилизации (см. приложение 01-03).
Хирургическое вмешательство:
Хирургическое вмешательство, оказываемое в амбулаторных условиях: не проводится.
Хирургическое вмешательство, оказываемое в стационарных условиях:
· Открытая костная пластика [остеотомия] ветвей нижней челюсти – при открытом переломе ветви нижней челюсти.
· Закрытая костная пластика [остеотомия] ветвей нижней челюсти при –закрытом переломе ветви нижней челюсти.
· Локальное иссечение или деструкция пораженного участка кости лицевого черепа – при мелькооскольчатых переломах, при удалении зуба из линии перелома, иссечение деструктивных участков кости.
· Иссечение и реконструкция костей лицевого черепа – при смещениях отломков сломанной кости, при образовании дефекта и деформации.
· Другие виды рассечения кости лицевого черепа – при вколоченных переломах костей лицевого скелета.
· Открытая репозиция височно-нижнечелюстного вывиха – при внутрисуставных вывихопереломах со смещением отломков.
· Внедрение синтетического имплантата в кость лицевого черепа –при смещениях отломков и при образовании дефекта костной непрерывности.
· Костный трансплантат в кость лицевого черепа – при образовании большого дефекта неустранимой обычным остеосинтезом.
Профилактика осложнений:
1. Необходима скоординированная работа команды специалистов:
челюстно-лицевого хирурга, невролога, нейрохирурга,
офтальмолога, оториноларинголога, стоматолога.
2. Оперативное лечение должно производиться в максимально ранние сроки с учетом состояния пациента. Своевременность лечения.
3. Профилактика функциональной перегрузки пародонта, жевательного аппарата.
4. ЛФК, физиолечение, соблюдение специальной гигиены, санации и протезирования полости рта.
Дальнейшее ведение (см. Приложение 05):
· диспансерное наблюдение у врача челюстно-лицевого хирурга – 2 раза в год;
· контрольный осмотр через 1-3,6,12 месяцев;
· рациональное протезирование через 6-8 месяцев;
Индикаторы эффективности лечения:
· восстановление целостности костной ткани костей лицевого скелета;
· восстановление физиологического прикуса пациента;
· восстановление функции челюстей;
Препараты (действующие вещества), применяющиеся при лечении
| Амоксициллин (Amoxicillin) |
| Ванкомицин (Vancomycin) |
| Ибупрофен (Ibuprofen) |
| Кетопрофен (Ketoprofen) |
| Клавулановая кислота (Clavulanic acid) |
| Линкомицин (Lincomycin) |
| Метронидазол (Metronidazole) |
| Парацетамол (Paracetamol) |
| Трамадол (Tramadol) |
| Тримеперидин (Trimeperidine) |
| Цефазолин (Cefazolin) |
| Цефтазидим (Ceftazidime) |
| Цефуроксим (Cefuroxime) |
| Ципрофлоксацин (Ciprofloxacin) |
| Этамзилат (Etamsylate) |
Госпитализация
Показания для госпитализации.
Показания для экстренной госпитализации:
· Нарушение общего состояния пациента (шок, кома, асфиксия, кровотечение).
· Нарушение целостности челюстных и лицевых костей в результате травмы;
Показания для плановой госпитализации: нет.
Информация
Источники и литература
Информация
Список разработчиков протокола с указание квалификационных данных:
Указание на отсутствие конфликта интересов: нет.
Рецензент: Уразалин Жаксылык Бекбатырович – врач челюстно-лицевой хирург высшей категории, д.м.н. профессор кафедры хирургической стоматологии КазНМУ им. С.Д. Асфендиярова.
Условия пересмотра протокола: Пересмотр протокола через 3 года и/или при появлении новых методов диагностики/ лечения с более высоким уровнем доказательности.
Известно, что проблема травматизма вообще и челюстно-лицевого в частности имеет большое медико-социальное и социально-экономическое значение в связи с тем, что удельный вес пациентов активного трудоспособного возраста среди пострадавших составляет большинство. При этом имеют значение связанная с травмой смертность, инвалидность, временная нетрудоспособность и длительность лечения [1—3]. Травматология челюстно-лицевой области является одной из основных проблем современного здравоохранения, а вопросы изучения особенностей клинического течения, диагностики, лечения и реабилитации больных с механическими повреждениями челюстно-лицевых костей остаются актуальными на протяжении многих лет [4—8]. Это обусловлено тем, что больные с травмами челюстно-лицевой области среди всех пациентов стоматологических стационаров составляют от 25 до 38% без тенденции к снижению.
В современных условиях число случаев травм лицевого скелета увеличивается за счет нарастающей частоты как бытового, так и транспортного травматизма. Особая актуальность проблемы травматологии челюстно-лицевой области обусловлена трудностью восстановления утраченной функции поврежденной челюсти и ее анатомической формы [4, 6, 9, 10].
Цель исследования — выявление современных особенностей медико-социальных характеристик травматизма челюстно-лицевой области.
Материал и методы
Результаты и обсуждение

Результаты нашего исследования показали, что более ½ (56,3%) госпитализированных пострадавших являлись жителями сельской местности Кыргызстана. Остальные были жителями столицы и малых городов республики (35 и 8,7% соответственно). Средний возраст госпитализированных пострадавших составил 30,7±10,4 года, при этом максимальный возраст пациентов был 74 года, минимальный — 15 лет. Проведенный анализ возрастной структуры пациентов с травмой челюстно-лицевой области подтверждает социально-экономическую значимость данной проблемы в связи с тем, что наибольший удельный вес среди пострадавших приходится на лиц наиболее трудоспособного возраста — от 20 до 49 лет, который составил 79,9% от общего числа госпитализированных больных (рис. 1). Рис. 1. Возрастная структура пострадавших с травмами лицевого скелета. При этом в структуре пострадавших по мере убывания преобладали возрастные группы от 20 до 24 лет, от 25 до 29 лет и от 30 до 34 лет (25,5, 22,4 и 12% соответственно).
Исследование показало, что среди пациентов с травмами лицевого скелета доля лиц мужского пола значительно больше, чем женского, и составляет 91%.
Почти каждый 3-й (36%) пострадавший имел высшее образование, а 16,6% на момент получения травмы являлись студентами. Среднее образование имели 35,8% пациентов и среднеспециальное — 11,4%. Подавляющее большинство (75,5%) госпитализированных пациентов на момент поступления нигде не работали. При этом доля работающих составила 24,5%.

Известно, что злоупотребление алкоголем является одной из ведущих причин возникновения травм лицевого скелета. По данным литературы, сочетание алкогольного опьянения с травмой челюстно-лицевой области наблюдается в 12,8 — 70% случаев. В нашем исследовании выявлено, что на момент поступления в состоянии алкогольного опьянения находились 2,8% госпитализированных пациентов. Такой низкий уровень сочетания алкогольного опьянения с травмой лицевого скелета, возможно, обус-ловлен запоздалым поступлением пострадавших в стационар (рис. 2). Рис. 2. Распределение больных в зависимости от времени с момента получения травмы лицевого скелета до момента госпитализации в стационар. Так, лишь 25% пациентов были гос-питализированы в первые 12 ч с момента получения травмы, остальные поступили через 1, 2, 3, 4, 5 сут и более (23, 16, 10, 7 и 19% соотвественно). Кроме того, имеет значение и то, что в условиях нашей респуб-лики при госпитализации в стационар не используются ни скрининговые тесты, ни лабораторные показатели для установления факта злоупотребления алкоголем, в том числе для экспресс-оценки содержания этанола в слюне.

При анализе системы оказания специализированной медицинской помощи пациентам с травмами лицевого скелета вызывает тревогу тот факт, что подав-ляющее большинство (76%) пострадавших обратились по поводу госпитализации в стационар третичного уровня, минуя этап поликлинической диагностики и лечения, самостоятельно в виде самообращения. Выявлено, что лишь 22% из них были направлены после первичного осмотра в лечебно-профилактических учреждениях, центрах семейной медицины или группой семейных врачей (ЛПУ ЦСМ или ГСВ) (рис. 3). Рис. 3. Вид обращения для госпитализации пострадавших с травмами лицевого скелета в стационар. Анализ данных показал, что машиной скорой помощи были доставлены только 2% больных.
Нами выявлено, что 99,8% травм челюстно-лицевой области были непроизводственными, это может быть обусловлено и тем, что доля работающих среди пострадавших составляла лишь 24,5%. При этом более половины (62%) травм были бытовыми (избиение, удар тупым предметом), у 27,8% пациентов травма получена в результате падения с высоты. В результате дорожно-транспортного происшествия травма костей лицевого скелета возникла у 8% госпитализированных в отделение челюстно-лицевой хирургии Национального госпиталя Минздрава (ЧЛХ НГ МЗ). Доля спортивных травм составила 2%.
В нашем исследовании выявлена относительно высокая частота несвоевременного обращения и госпитализации пострадавших с травмой челюстно-лицевой области в лечебно-профилактическое учреждение (см. рис. 2). Так, в первые 12 ч с момента получения травмы лицевого скелета были госпитализи-рованы лишь 25% пострадавших, через 1 сут после повреждения — 23% больных, через 2 сут — 16%, через 3 сут — 10%, через 4 сут — 7%. Вызывает тревогу тот факт, что через 5 сут и более с момента получения травмы был госпитализирован почти каждый 5-й пациент — 19%, причем 8% от общего числа госпитализированных обратились через 10 дней и более. При выяснении причин позднего или несвоевременного обращения пострадавших оказалось, что они имели как объективный, так и субъективный характер. Исследование показало, что 31,3% из поздно обратившихся (через 5 сут и более) больных поступили в отделение ЧЛХ НГ МЗ после безуспешного амбулаторного лечения травмы лицевого скелета по месту жительства в условиях стоматологических поликлиник или районных больниц. Причем среди них был высок процент гнойно-воспалительных осложнений, что и послужило поводом для направления пострадавших на третичный уровень оказания специализированной медицинской помощи. При этом у 21% больных несвоевременная госпитализация обусловлена диагностическими ошибками на догоспитальном этапе, допущенными врачами, слабо владеющими методами диагностики повреждений челюстно-лицевой области.
Наряду с этим имели значение недооценка своего состояния и низкая осведомленность пострадавших о челюстно-лицевых травмах и их осложнениях или нежелание госпитализироваться — 1,5%. Из числа несвоевременно госпитализированных 53% указали на материальные проблемы, а 49% — на отдаленность места постоянного проживания.
При этом 18,1% пострадавших не смогли назвать причину несвоевременного обращения за медицинской помощью.

Среднее число койко-дней составило 11,52±3,8 и колебалось от 1 сут до 27 дней (рис. 4). Рис. 4. Койко-дни, проведенные пострадавшими с травмами лицевого скелета в стационаре. Подавляющее большинство пациентов (84,4%) получали специализированную помощь в стационаре от 8 до 7 дней. Доля больных, находившихся на стационарном лечении от 15 дней до 21 дня, составила 11,3%.
Вывод
Таким образом, на основании изучения медико-социальных характеристик пострадавших с травмами челюстно-лицевой области выявлено, что большинство из них являлись социально активными неработающими мужчинами молодого трудоспособ-ного возраста со средним, высшим или незаконченным высшим образованием. Большинство из них были постоянными жителями сельской местности. Выявлено, что большинство травм челюстно-лицевой области являлось бытовыми.
Анализ системы оказания специализированной медицинской помощи пациентам с травмами лицевого скелета показал, что подавляющее большинство пострадавших обратились по поводу госпитализации в стационар третичного уровня, минуя этап поликлинической диагностики и лечения, самостоятельно. Выявлена относительно высокая частота несвоевременного обращения и госпитализации пострадавших в лечебно-профилактические учреждения, причины которого имели как объективный, так и субъективный характер. Это и отдаленность места постоянного проживания, и материальные проблемы, и безуспешность амбулаторного лечения по месту жительства в условиях стоматологических поликлиник или районных больниц, и диагностические ошибки на догоспитальном этапе, а также недооценка своего состояния и низкая осведомленность пострадавших о челюстно-лицевых травмах или нежелание госпитализироваться. Подавляющее большинство пациентов получали специализированную помощь в стационаре от 7 до 8 дней.
Читайте также:

