Шов сосудов в микрохирургии техника реферат
Обновлено: 02.07.2024
1) подготовка реципиентного ложа,
2) формирование лоскута и перенос его на область дефекта,
3) наложение сосудистых анастомозов, если необходимо, то и шов нервов.
4) ушивание донорской раны и краев лоскута.
Свободная пересадка тканей требует филигранной хирургической техники. Необходим тщательный гемостаз, нежное обращение с сосудами.
В идеальном варианте желательно оперировать двумя бригадами хирургов: одна группа хирургов подготавливает дефект и выделяет реципиентные сосуды, другая формирует лоскут. В некоторых конкретных случаях приходится выполнять этапы операции последовательно.
1.3.1. Предоперационное обследование
Полное физикальное обследование является необходимой частью предоперационного обследования каждого хирургического больного. Это особенно важно, если предполагается свободная трансплантация ткани, поскольку результаты внимательного осмотра и обследования могут вынудить хирурга изменить донорскую зону или способ реконструкции. Возраст пациента сам по себе не является противопоказанием к пересадке лоскута. Сейчас опытные хирурги могут произвести свободную пересадку тканей достаточно быстро, так что продолжительность анестезии не превысит четырех часов. Тем не менее, следует помнить, что по ходу операции могут возникнуть проблемы, требующие значительного увеличения времени операции, поэтому больные должны быть подготовлены к возможной длительной анестезии. Состояние сосудов больного также должно быть оценено перед операцией. Очень важно знать состояние местного кровотока в зоне дефекта, подлежащего реконструкции. Отсутствие подходящих реципиент-ных сосудов является абсолютным противопоказанием к свободной пересадке тканей. Поэтому особенно тщательно нужно обследовать больных с заболеваниями периферических сосудов. В таких случаях может быть показана ангиография, допплерография. Основным принципом всей хирургии является "пришивание здоровой ткани к здоровой ткани", это также верно и для микрососудистого анастомоза. Следовательно, в случае травмы или инфекции необходимо, чтобы анастомозы были наложены вдали от поврежденной или инфицированной зоны и хорошо от неe отграничены. Такие ситуации часто определяют выбор донорского участка, поскольку в этих случаях желательна длинная сосудистая ножка. При отсутствии у лоскута сосудистой ножки подходящей длины можно использовать аутовенозные вставки.
В случаях явно выраженного атеросклеротического изменения сосудов следует избегать наложения анастомозов в зоне атеросклеротической бляшки, а возможно, и вообще отказаться от операции.
1.3.2. Обстановка в операционной
Хирургия свободных пересадок требует огромного терпения и времени. Оптическое увеличение повышает остроту зрения хирурга и вместе с тем требует более четкой координации движений.
Каждому человеку свойственны нормальные физиологические движения рук, которые проявляются в виде тремора. Полностью устранить тремор невозможно, но его можно уменьшить. Это очень важно для микрохирурга, поскольку тремор затрудняет точные движения, требующиеся, например, при рассечении или сшивании тканей. Для уменьшения тремора за 24 часа до операции следует избегать употребления алкоголя, кофеина, никотина, желательно не подвергаться мышечному напряжению, нервному возбуждению и стрессовым состояниям (Дж.В. Рейньяк, Н.Х. Лоресен, 1986). Готовясь к микрохирургической операции, хирург должен хорошо отдохнуть. Он не должен сам двигать или укладывать больного на операционном столе, избегая сильного напряжения мышц рук.
Важно, чтобы операция проходила в дружеской и свободной атмосфере. В операционной должна быть спокойная управляемая обстановка, без резких или громких звуков. В то же время не возбраняется звучание легкой музыки. Рекомендуется периодически устраивать перерывы.
Во время работы с сосудами и нервами хирурги должны сидеть в удобных позах с хорошим упором для предплечий и кисти. (Р.С. Акчурин, 1978: В. O'Brien, 1977: А.Е. Белоусов 1988).
1.3.3. Анестезия
В настоящее время существует большое количество медикаментов для анестезии, многие из которых влияют на периферическую циркуляцию.
Существует много видов анестезии: общая, регионарная и местная. Регионарная анестезия удобна при операциях на конечностях. (Ю.А. Петренко, 1981) Так, например, эпидуральная анестезия дает эффект симпатической вазодилятации, что снижает до минимума спазм (А.Е. Дубицкий и др., 1981). В нашей практике мы часто используем комбинированное обезболивание. Так, например, при пересадке лоскута широчайшей мышцы спины на нижнюю конечность общий наркоз проводится только для взятия лоскута, а этап операции на ноге выполняется под эпидуральной анестезией. Управляемая гипотония может быть полезна на отдельных этапах операции, но, как только анастомоз наложен, давление должно быть нормализовано для обеспечения максимального пульсового кровотока через него.
Необходим мониторинг жизненно важных функций организма. Очень важным моментом анестезиологического пособия является борьба с болью, поскольку боль может стать причиной рефлекторного спазма мелких сосудов из-за выброса адреналина. Особенно необходимо бороться с болью в послеоперационном периоде. Адекватное использование лекарств, применение регионарной и местной анестезии приносят в этом периоде большую пользу.
1.3.4. Температура тела пациента
Во время операции желателен мониторный контроль температуры больного. В операционной должно быть, насколько возможно, тепло. Необходимо активно согревать больного. Некоторые хирурги используют операционный стол. оснащенный матрацем с водяным подогревом. Больного можно укрыть одеялом: жидкости, вводимые внутривенно, необходимо предварительно подогревать: все жидкости для промывания и орошения также должны быть подогреты.
Поддержание температуры тела жизненно необходимо для сохранения кровотока в лоскуте. Простое поднятие кожного лоскута может вызвать снижение его температуры на 10°С. Даже очень небольшое снижение температуры способно вызвать значительное снижение кровотока, при большем же снижении температуры кроваток может почти прекратиться.
1.3.5. Возмещение жидкости
Снижение объема циркулирующей жидкости приводит к рефлекторному сужению сосудов за счет раздражения вазорецепторов крупных вен. Поэтому необходимо предупреждать и восполнять любую потерю жидкости до наступления рефлекторной вазоконстрикции. Для поддержания водного баланса необходимо постоянно контролировать центральное венозное давление и диурез. Предпочтительна гемодилюция для поддержания высокообъемного пульсирующего кровотока (Гнездилов и др., 1989).
1.3.6. Подготовка сосудов к наложению анастомозов
Как только донорский и реципиентный сосуды готовы, их можно сблизить с помощью регулируемого двойного микрососудистого зажима. Проведение иглы через все слои стенки сосудп должно совпадать с ее кривизной для избежания прорезывания стенки. Гемодинамически более выгодным является анастомоз "конец в конец". Он пригоден только для сосудов одинакового диаметра. Если сосуды имеют неодинаковый диаметр, но с разницей не более чем в 1,5-2 раза, то меньший сосуд необходимо срезать косо под углом. В остальных случаях используют аутовенозную вставку, уменьшающую различия в диаметре, или накладывают анастомоз "конец в бок".
1.3.7. Техника микрососудистого шва
Чтобы сшить сосуды, хирург должен их хорошо видеть (O'Брайен, 1981). Если хирург испытывает сложности при наложении микрососудистого анастомоза, то это обычно связано с плохим доступом. В отличие от обычной хирургии, микрохирургической техникой нельзя овладеть путем ассисгирования в операционной. Основные навыки должны приобретаться в лаборатории. Будущий микрохирург должен научиться координировать свои движения, наблюдая за инструментом через операционный микроскоп при различном увеличении, и накладывать швы, минимально травмируя ткани.
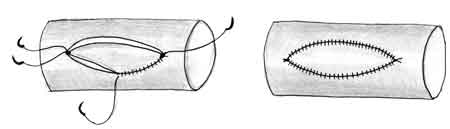
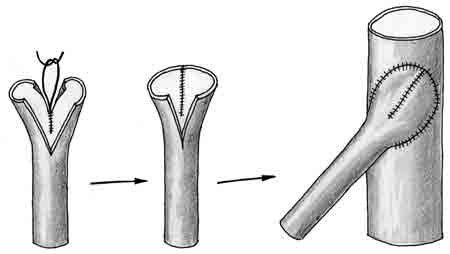
Анастомоз "конец в конец". Первые два шва накладывают под углом 120 градусов друг к другу, что позволяет "свисать" задней стенке и снижает возможность захватить ее в шов (Cobbett, 1967). Ушивают сначала переднюю стенку, затем переворачивают микрососудистый зажим на 180 градусов и ушивают заднюю стенку. На сосуд с наружным диаметром 1 мм обычно накладывается 7-9 швов (нить 1О/О) (рис. 1-4.). Чем больше диаметр сосуда, тем реже нужно накладывать швы.
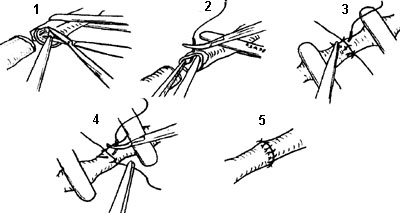
Рис. 1-4. Этапы наложения анастомоза "конец в конец" 1 - удаление периaадвентициальной ткани с зоны наложения анастомоза, 2 - наложение первого шва, 3 - ушивание передней стенки анастомоза, 4 - ушивание задней стенки, 5 - окончательный вид анастомоза.
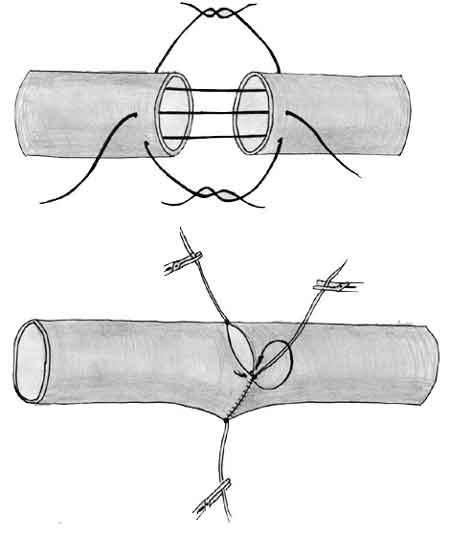
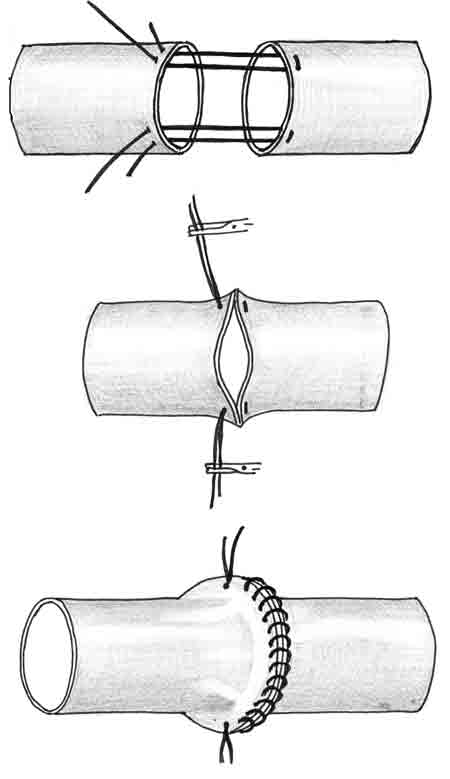
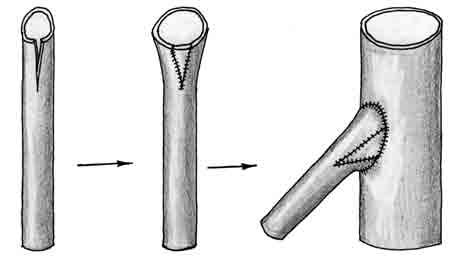
Анастомоз "конец в бок". Показания к этому виду анастомоза ставятся в основном тогда, когда "выключение" реципиентного сосуда может привести к значительной ишемии кровоснабжаемых им тканей. Реципиентный сосуд пережимают двумя сосудистыми зажимами на достаточном для вшивания донорского сосуда расстоянии и выкраивают в нем соответствующих размеров боковой дефект. А.Е. Белоусов (1988) рекомендует для формирования бокового дефекта предварительно прошивать стенку сосуда нитью в центре этого участка. В отличие от анастомоза "конец в конец", вначале сшивают заднюю стенку, а затем переднюю, начиная с ее середины (рис. 1-5). При восстановлении кровотока прежде снимают дистальные, а затем проксимальные сосудистые зажимы.
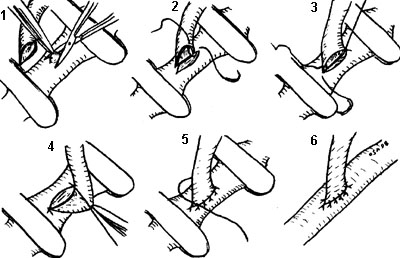
Рис. 1-5. Техника наложения анастомоза "конец в бок". 1 - формирование бокового дефекта, 2, 3 - наложение фиксирующих швов, 4, 5 - ушивание задней стенки, 6 - окончательный вид анастомоза.
После восстановления кровотока герметичность анастомозов оценивают через 3-5 минут. На это время анастомоз можно либо обернуть полоской перчаточной резины (О'Брайен, 1981, А.Е. Белоусов, 1988), либо мягко прижать эту область марлевым тампоном, смоченным физиологическим раствором. Обычно за это время кровотечение из межшовных промежутков прекращается. Продолжение кровотечения говорит о недостаточном количестве швов в зоне анастомоза. Если сосудистые анастомозы выполнены качественно, после пуска кровотока сразу же наблюдается кровоточивость краев лоскута. Тромбоз любого анастомоза до окончания операции всегда связан с технической погрешностью при его выполнении. Единственным способом устранения ошибки является иссечение линии шва и переложение анастомоза.
Начинать наложение анастомозов можно как с артерий, так и с вен. Мы в нашей клинике практически всегда начинаем с анастомоза вен. Тем самым сокращается время пережатия вен клипсами, снижается опасность повреждения интимы и уменьшается вероятность тромбоза венозного анастомоза. Мы описали методику наложения узлового сосудистого шва, который рекомендуется начинающим микрохирургам. Считается, что непрерывный шов приводит к сужению просвета зоны анастомоза. С приобретением опыта статистически достоверных осложнений, связанных с применением непрерывного шва, мы не наблюдали. Зато время наложения анастомозов значительно сокращается.
1. Опасность тробоза наиболее велика в течение 20 минут после восстановления кровотока по анастомозируемым сосудам.
Это время следует переждать, наблюдая за пульсацией сшитых артерий и кровенаполнением донорской вены. Для проверки проходимости анастомоза можно приводящий конец сосуда пережать пинцетом, вторым пинцетом осторожно "выдоить" кровь из сосуда и пережать его ниже анастомоза. Если теперь снять пинцет с приводящего сосуда, то при проходимом анастомозе можно наблюдать быстрое заполнение сосуда кровью.
2. Замедленная капиллярная реакция тканей пересаживаемого лоскута свидетельствует о неадекватности притока крови, синюшность его свидетельствует о затруднении венозного оттока. Если указанные признаки в течение короткого времени не исчезают, необходимо резецировать тромбировонный анастомоз и переложить его заново.
3. При неправильном наложении анастомоза предупредить тромбоз микрососудов нельзя никаким способом, включая применение антикоагулянтов. Если наступил тромбоз анастомоза, то это свидетельствует либо о грубой технической ошибке при наложении микрососудистых швов, либо о препятствии притока или оттока крови из-за перегиба или перекрута сосудов, сдавления их тканями лоскута.
4. Не следует пытаться накладывать сосудистые швы, особенно на сосуды диаметром менее 5 мм, хирургу, не прошедшему подготовку по микрохирургии.
- Неправильный выбор шовного материала
- Недостаточный доступ и неадекватная мобилизация сосудов
- Чрезмерный захват краев сосуда при наложении шва, что приводит к сужению зоны анастомоза
- Редкие швы, следствием которых является негерметичность анастомоза
- Сильное затягивание узлов, что приводит к прорезыванию стенок сосудов
- Натяжение сшиваемых сосудов также приводит к прорезыванию шва и сужению линии анастомоза.
В реконструктивной пластической микрохирургии необходимость в реиннервации пересаживаемых тканей возникает в 2-х случаях:
- Для восстановления чувствительности аутотрансплантата
- Для восстановления двигательной функции пересаживаемой мышцы.
Для успешной реиннервации пересаживаемых тканей лучше всего использовать интраневральный или периневральный швы.
Шов пучков нерва должен быть узловым, так как он не вызывает сдавления. На каждый сшиваемый пучок нерва достаточно наложить 1-2 шва.
Эпиневральные швы могут использоваться дополнительно для повышения прочности линии шва или как основные, при шве нерва малого диаметра.
Если возникает необходимость в аутонервной вставке при реиннервации пересаживаемой ткани (что нежелательно), то чаще всего используется икроножный нерв.
1.3.9. Спазм сосудов
Одной из наиболее трудных проблем во время микрохирургической пересадки тканей является спазм мелких периферических сосудов. Сильный спазм приводит к остановке кровотока - "no-flow" - и может привести к гибели лоскута. Мы уже упоминали о важности поддержания стабильного водного баланса, температуры и жизненных функций пациента. Применение местной или регионарной анестезии также помогает предупредить спазм. Упоминали также о важности бережного обращения с сосудами и тканями аутотрансплантата. Если спазм наступил в месте предполагаемого анастомоза, некоторые авторы считают, что его можно преодолеть путем осторожной дилятации концов сосудов. При этом происходит временный паралич гладкой мускулатуры сосудов, что предупреждает спазм. Этот прием является спорным, поскольку опровергает положение, гласящее, что интима должна оставаться "интактной". Однако, если произвести дилятацию кончиками гладкого пинцета, и сделать это достаточно осторожно, опасность повреждения интимы будет невелика.
Другим спорным приемом является гидравлическая дилятация - введение гепаринизированной крови под давлением в артерию, питающую лоскут. При этом происходит дилятация сосудистой сети в пределах трансплантата. Конечно, эта процедура не обязательна, однако лоскуты подготовленные этим способом, после наложения анастомозов и снятия зажимов заполняются кровью значительно быстрее обычного.
Очень важен контроль температуры лоскута для предотвращения спазма. Для промывания и орошения во время операции следует использовать только подогретые растворы. Даже простое согревание лоскута может уменьшить сосудистый спазм. При упорном спазме помогает применение некоторых местных анестетиков и спазмолитиков, таких как растворы папаверина, но-шпы, праксилена. Зарубежные хирурги чаще применяют верапамил-гидрохлорид, прикладывая его непосредственно к сосудам.
Несмотря на наличие эффективных лекарственных препаратов, спазм лучше предупредить заранее.
1.3.10. Послеоперационное наблюдение за больным
Послеоперационное наблюдение должно быть таким же пристальным, как операционный мониторинг. Необходимо поддерживать температуру тела и баланс жидкостей. Исключительно важно обезболивание. Больной не должен испытывать чувство тревоги, недомогание. Необходим высокий уровень наблюдения и ухода за больным, что лучше всего достигается в палате интенсивной терапии, где больной должен находиться первые 24-48 часов. Помимо наблюдения за больным, необходимо тщательно контролировать состояние аутотрансплантата. Дежурный хирург или сестра должны постоянно контролировать наличие капиллярной реакции. В специализированных отделениях микрохирургии наблюдение за пациентом и состоянием аутотрансплантата проводится дежурной бригадой. При подозрении на тромбоз артериального или венозного анастомозов необходима срочная операция - тромбэктомия. Возникающие осложнения необходимо корректировать в кратчайшие сроки, пока жизнеспособность лоскута еще сохранена. Если во время операции при пересадке лоскута после снятия сосудистых зажимов все идет гладко, вероятность осложнений невелика. Она увеличивается в тех случаях, когда наблюдались трудности при наложении сосудистых анастомозов во время операции.
Для постоянного мониторинга предложено несколько доступных устройств. Одни работают по принципу фотоплетизмографии, другие основаны на эффекте Допплера. Эти приборы, несомненно, очень удобны, но не могут заменить клинических наблюдений.
Очень важно обучить сестринский персонал оценивать кровообращение в лоскуте по его температуре, реакции капилляров, цвету и тургору.
Нормальные реакция капилляров, цвет, тургор определяют путем исследования идентичной ткани на противоположной стороне.
Снижение температуры лоскута, по сравнению с температурой тела пациента, указывает на артериальную или венозную недостаточность, либо на оба осложнения вместе. Синюшность кожи лоскута, ускоренная капиллярная реакция указывают на неадекватность венозного оттока, и наоборот: побледнение, замедление капиллярной реакции - на артериальную недостаточность.
Сократительную способность мышечных лоскутов можно проверить следующим образом:
Различают следующие этапы наложения сосудистого шва: I - мобилизация сосуда; II — подготовка концов сосуда к наложению шва; III —непосредственное наложение шва; IV — пуск кровотока по сосуду, проверка герметичности шва и проходимости сосуда.
II этап — сближение концов сосуда. Сосуд захватывают сосудистым зажимом на расстоянии 1,5—2 см от края. Зажимы следует накладывать не во фронтальной, а в сагиттальной плоскости, так как это облегчает ротацию сосудов.
Необходимо правильно выбрать степень сжатия сосудов браншами зажимов. Учитывая чрезвычайную ранимость сосудистой стенки, фиксация должна быть такой, чтобы концы сосуда при сближении не выскальзывали, а их внутренняя оболочка не раздавливалась.
III этап — подготовка концов сосуда к наложению шва. Просвет концов сосуда промывают раствором антикоагулянта. Адвентициальную оболочку осторожно натягивают и ее избыток срезают по краю сосуда. Иссечение избытка адвентициальной оболочки производят в целях предупреждения ее попадания в просвет сосуда. Концы сосудов изолируют от операционной раны с помощью салфеток.
IV этап — непосредственное наложение шва. Накладывают шов по одной из принятых методик. В течение всей операции концы сосуда периодически смачивают изотоническим раствором натрия хлорида или раствором антикоагулянта. Перед затягиванием последнего шва, герметизирующего сосуд, из его просвета необходимо удалить воздух. Для этого зажим снимают с периферического отрезка и после того как поступившая кровь вытеснит воздух, затягивают последний шов. Воздух можно вытеснить и с помощью шприца путем введения в щель незатянутого последнего стежка изотонического раствора натрия хлорида.
V этап — пуск кровотока по сосуду, проверка герметичности шва и проходимости сосуда. Большое значение имеет очередность и быстрота снятия зажимов. Сначала снимают дистальный, а затем проксимальный зажимы. Со всех сосудов, кроме грудной аорты, зажимы снимают быстро. Если кровь бьет сильной струей, то к линии шва необходимо прижать салфетку, смоченную горячим изотоническим раствором натрия хлорида. Салфетку удерживают в течение 5 мин. Если и после этого кровотечение продолжается, сосуд следует вновь пережать зажимами и наложить дополнительные швы.
Краевые сосудистые швы.
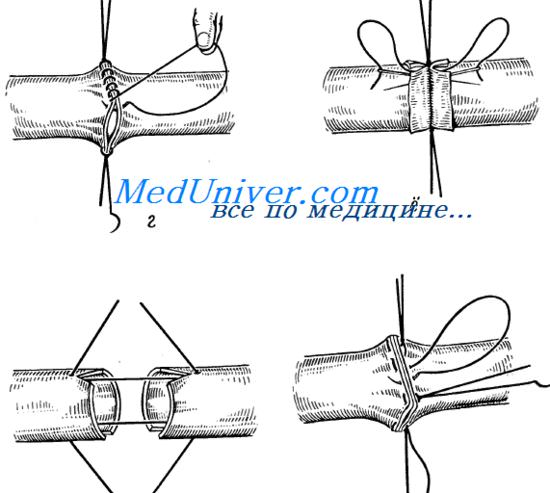
Шов Карреля — непрерывный обвивной шов, накладываемый между тремя узловыми швами-держалками.
I этап — наложение швов-держалок. Сосуд прокалывают со стороны адвентициальной оболочки, отступив на 1 —1.5 мм от края. В другой конец сосуда лигатуру вводят со стороны его просвета. Лигатуру завязывают. Таким же образом на равном расстоянии друг от друга накладывают еще 2 шва-держалки. При растягивании швов-держалок стенка сосуда приобретает форму равнобедренного треугольника. При треугольной форме сшиваемых стенок сосуда исключается возможность прошивания противоположной стенки.
II этап — наложение непрерывного обвивного ш в а. Отступив 1 —2 мм от края сосуда, возле одного из швов-держалок накладывают краевой непрерывный обвивной шов. Частота стежков варьирует от 0,5 до 1 мм (в зависимости от толщины сосудистой стенки). Сделав первые 2—3 стежка, начальную нить связывают с одной из нитей шва-держалки. После окончания шва конечную нить также связывают с одной из нитей шва-держалки. Обвивной шов можно наложить одной из нитей шва-держалки, сделав ее более длинной. По окончании сшивания одной грани таким же образом сшивают и остальные, ротируя сосуд зажимами и держалками.
Анатомия сосудов. Инструменты, применяемые в сосудистой хирургии. Требования к шовному материалу. Виды сосудистых швов и техника их наложения: боковой, циркулярный. Способ Зайденберга - Хурвита - Картона. Техника формирования анастомоза "конец в бок".
| Рубрика | Медицина |
| Вид | презентация |
| Язык | русский |
| Дата добавления | 25.01.2016 |
| Размер файла | 4,3 M |
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
HTML-версии работы пока нет.
Cкачать архив работы можно перейдя по ссылке, которая находятся ниже.
Подобные документы
Требования к шовному материалу. Классификация шовного материала. Типы хирургических игл. Узлы в хирургии. Внутрикожные швы Холстеда и Холстеда-Золтона. Шов Апоневроза. Однорядные, двухрядные и трехрядные швы. Основные разновидности сосудистых швов.
презентация [5,6 M], добавлен 20.12.2014
История сосудистой хирургии. Общие принципы обнажения и перевязки венозных и крупных артериальных сосудов. Группы болезней артерий, подлежащие хирургическому лечению. Способы остановки кровотечения. Классификация сосудистых швов. Этапы их наложения.
презентация [488,5 K], добавлен 12.03.2015
Строение кровеносных сосудов. Сосудистый шов как один из этапов восстановительной операции. Показания и противопоказания к применению. Этапы наложения сосудистого шва, его основные виды. Требования, к наложению сосудистых швов. Трансплантация сосудов.
презентация [1,1 M], добавлен 27.11.2016
Основные современные перевязочные материалы. Классификация повязок по назначению и способу закрепления. Циркулярная и круговая повязки, техника их наложения. Наложения повязки с помощью сетчато-трубчатого бинта. Техника наложения клеоловой повязки.
презентация [2,8 M], добавлен 13.12.2015
Бурное развитие химии полимеров в середине XX века. Требования к современному хирургическому шовному материалу. Синтетические полимерные бинты. Протезирование клапанов сердца. Синтетические суставы, кости и кожа. Синтетические сосудистые протезы.
презентация [2,0 M], добавлен 09.04.2014
Характеристика различных видов сухожильных швов. Особенности фиксации сухожилия к кости и сухожилию. Методика наложения сосудистого и кишечного швов, предъявляемые к ним требования и показания к применению. Описание используемых шовных материалов.
реферат [919,9 K], добавлен 10.05.2014
Свойства шовных стоматологических материалов и их классификация. Виды и техника завязывания узлов, основные требования при завязывании узлов. Виды хирургических швов, характеристика узловых швов и непрерывных швов. Материалы, используемые в стоматологии.
Государственная медицинская академия, Нижний Новгород
Способы соединения сосудов
Успех восстановления поврежденных и пораженных патологическим процессом сосудов, а также сосудов, вовлеченных в опухолевый процесс, с использованием сосудистого шва или методов ауто– и аллопластики определяется высокой техникой оперирования, применением специальных инструментов и специального шовного материала.
Разработка швов сосудов — одна из самых драматичных страниц в истории хирургии. Успешное наложение сосудистого шва имело место лишь при своевременно распознанных небольших ранах сосудов, в основном ятрогенного происхождения (Хелоуэл, 1759; Шеде, 1882; М.В. Юрлов, 1886; Г.Ф. Цейдлер, 1894), когда для восстановления целостности сосудов и нормальной циркуляции крови в них требовалось только наложение бокового шва.
Требования к сосудистому шву за последние 50 лет изменились. Одним из требований к нему, по данным П.И. Андросова (1960), было не допускать проникновения шовного материала в просвет сосуда с тем, чтобы последний не соприкасался с протекающей кровью, не адсорбировал на себе ее форменные элементы и не вызывал тромбообразования. Очевидно, что при наложении обычного непрерывного шва (наиболее простого) не допустить проникновения ниточного материала в просвет cocyда практически невозможно. Кроме того, обычный шовный материал (шелк, капрон) и был причиной тромбообразования. В настоящее время в качестве сосудистого шовного материала используют монофиламентные синтетические нити на атравматичной игле, в которой конец нити запрессован в ее хвостовую часть. Диаметры нити и иглы одинаковы, это обеспечивает минимальную травму стенки сосуда при ее прошивании. Синтетические нити обладают биологической инертностью и к тканям, и к крови и не являются тромбогенными.
Другим требованием к сосудистому шву было добиться прекращения просачивания крови в местах прохождения шовного материала. В настоящее время это требование утрачивает свою значимость, поскольку современный атравматичный шовный материал обусловливает минимальный раневой канал, из которого, как правило, не наблюдается просачивания крови.
Еще одно требование к шву сосудов — получить возможность сшивать сосуды любого диаметра — от самых крупных до сосудов с диаметром 1 мм. 40 лет назад требование успешно сшивать вручную сосуды диаметром 1 мм явно было несостоятельным, без специального шовного материала, без лупы или операционного микроскопа это требование выполнить было невозможно.
1. Сближение сшиваемых сосудов должно происходить только за счет естественной эластичности и растяжения их стенок. Перерастяжение приводит к разрыву интимы или всей толщи сосудистой стенки уже во время операции и заканчивается неостанавливаемым кровотечением или тромбозом. Перерастяжение в последующем может также привести к некрозу стенок сосудов.
2. По линии швов сшиваемые сосуды должны соприкасаться однородными слоями — интима с интимой, мышечный слой с мышечным слоем, адвентициальный покров одного сосуда с аналогичным покровом другого сосуда. Недопустимо, чтобы в просвет сшиваемых сосудов попадали мышечная оболочка или адвентициальный покров. Они, как и отслоенная и нефиксированная интима, могут быть причиной образования тромба.
3. Сосудистый шов не должен приводить к изменению просвета сосуда и его деформации. Это условие необходимо для нормального кровотока в месте соединения сосудов.
4. При наложении сосудистого шва не должно быть подтекания крови между его стежками.
5. При наложении швов следует добиваться равномерных стежков, как по их ширине (1—2 мм один от другого), так и по расстоянию от края сосудов (1 мм). При патологически измененных стенках и сшивании сосудов большого диаметра необходимо в шов захватывать больше ткани и допустимо увеличивать расстояние между отдельными стежками.
6. Калибр сосуда и свойства его стенки определяют выбор диаметра нити и иглы. Для сшивания аорты применяются нити 3/0, для ее крупных ветвей — 4/0, для бедренной, подколенной, плечевой и сонных артерий — 5/0, для артерий голени и предплечья — 6/0, для крупных вен — 5/0, для коронарных артерий — 7/0 и 8/0, при реплантации пальцев — 10/0.
7. Для наложения надежного сосудистого шва используются специальные инструменты — сосудистые зажимы, сосудистые пинцеты, сосудистые иглодержатели и сосудистые ножницы.
8. У детей и подростков циркулярный сосудистый шов должен быть узловым, поскольку непрерывный шов, особенно матрацный, препятствует росту сосуда и в последующем может привести к сужению его просвета.
Степень сложности сосудистых швов различна и желание сделать их во всех случаях технически простыми и доступными каждому практическому хирургу до сих пор не выполнимо. Боковой шов проще кругового, обвивной непрерывный круговой проще выворачивающего непрерывного кругового. Сложнее наложение кругового шва при сшивании сосудов разного диаметра. Тот или иной вид сосудистого шва применяется в зависимости от сложившейся ситуации.
Показания и техника наложения бокового сосудистого шва
Так называемый боковой сосудистый шов применяется для ушивания боковых дефектов сосудов. При ушивании поперечных и продольных дефектов техника различна.
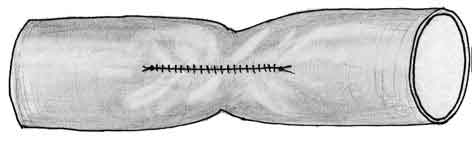
При ушивании поперечного дефекта используется обычный непрерывный обвивной шов через все слои сосудистой стенки (рис. 1).
| Рис. 1. Схема бокового сосудистого шва |
Швы накладываются в поперечном направлении, что не приводит к сужению просвета сосуда, от дальнего угла раны к близлежащему к хирургу углу. При ранах малого размера и колотых ранах используют одиночные узловые и П-образные швы. Однако при ранах сосудов малого диаметра П-образные швы выворачивают их стенку и приводят к деформации просвета. Боковой шов применяется также для ушивания сосудов после поперечной артериотомии или венотомии с целью извлечения эмболов и тромбов.
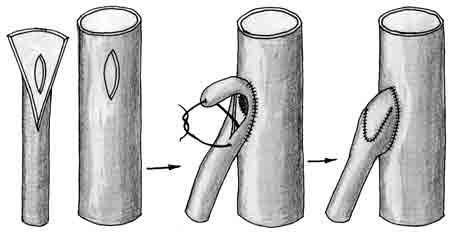
Техника ушивания продольных боковых дефектов сосуда более трудоемкая и зависит от их калибра. На сосуды больше 8 мм в диаметре накладывается непрерывный обвивной шов. Продольные дефекты сосудов среднего и малого калибра закрывают путем вшивания заплаты из аутовены. Для этой цели используют ветви большой или малой подкожных вен, или подкожные вены на предплечье. Заплата вшивается обычно двумя нитями, одна из которых используется как держалка и позволяет растянуть венозную заплату по длине дефекта в сосуде. Швы накладывают в направлении артерия—вена, это предотвращает втягивание адвентиции заплаты под край ушиваемого сосуда. Ушивание продольных ран сосудов среднего и, особенно, малого калибра без применения заплаты приводит к заметному сужению их (рис. 2).
| Рис. 2. Обычный шов без заплаты приводит к сужению сосуда |
 |
При вшивании заплаты ее сужения не происходит (рис. 3).
| Рис. 3. Вшивание заплаты в продольный дефект сосуда |
 |
Однако поперечный размер заплаты должен быть таким, чтобы не было аневризматического расширения в зоне ее вшивания, которое за счет возникновения турбулентности кровотока создает условия для образования тромба.
При высокой оперативной технике возможно наложение продольного бокового шва на сосуды среднего и даже малого калибра (Cannon, 1963; А.А. Шалимов и Н.Ф. Дрюк, 1976). Это допускается у ослабленных больных для сокращения продолжительности операции. В таких случаях предлагается накладывать обвивной шов на пластмассовом катетере, что позволяет уменьшить риск сужения ушиваемого сосуда.
Показания и техника наложения циркулярного (кругового) сосудистого шва
Циркулярный шов применяется для сшивания сосудов, полностью пересеченных или разорванных в результате травмы, операционных повреждений, а также после удаления аневризм и реконструктивных вмешательств по поводу облитерирующих процессов.
Наиболее часто применяются различные модификации циркулярного сосудистого шва Карреля (1903). Техника шва по Каррелю заключается в следующем (рис. 4).
| Рис. 4. Отдельные моменты наложения сосудистого шва по Каррелю |
 |
После сближения концов сшиваемых сосудов до соприкосновения (но без натяжения) они прошиваются через все слои на равном расстоянии друг от друга тремя нитями, используемыми в качестве держалок. Нити завязываются и растягиваются, при этом зона сшивания приобретает треугольную форму. Необходимо стремиться к тому, чтобы треугольник стал равносторонним. После этого между держалками на каждую сторону треугольника накладывается обвивной непрерывный шов. Держалки, превращая круговое сечение сосуда в треугольное, гарантируют от захватывания иглой в шов противоположной стенки сшиваемых сосудов.
А.И. Морозова (1909) упростила шов Карреля и предложила вместо трех держалок применять две. В настоящее время держалки накладываются нитями с двумя атравматичными иглами, нити завязываются посередине. После чего одну из этих игл с нитью используют для наложения простого обвивного шва на переднюю стенку сшиваемых сосудов, а вторую — после поворачивания сосудов на 180° для обвивного шва задней стенки (рис. 5).
| Pис. 5. Циркулярный сосудистый шов с двумя держалками |
При сшивании аорты с протезом, при сшивании аорты после ее резекции (при коарктации) и при сшивании крупных вен накладывается непрерывный обвивной шов на заднюю полуокружность сосудов со стороны просвета (вкол и выкол со стороны интимы), а передняя полуокружность ушивается со стороны адвентициального покрова (рис. 6).
| Рис. 6. Наложение циркулярного шва на сосуды крупного калибра |
А.А. Полянцев (1945) для сближения концов сосудов использовал два П-образных шва, которые позволяют вывернуть края сшиваемых сосудов. Эти швы без угрозы их прорезания можно применять при некотором избытке сосудистой стенки в зоне сшивания. Между двух П-образных швов он накладывал обычный непрерывный обвивной шов (рис. 7).
| Рис. 7. Отдельные моменты циркулярного шва сосудов по А.А. Полянцеву |
 |
Выворачивающий шов не потерял своего практического значения до сих пор и применяется в виде узлового (рис. 8)
| Рис. 8. Выворачивающий узловой циркулярный сосудистый шов |
и матрацного непрерывного (рис. 9).
| Рис. 9. Выворачивающий матрацный непрерывный циркулярный сосудистый шов |
Достоинством выворачивающих швов является высокая герметичность сосудов по линии их наложения и, кроме того, шовный материал при выворачивании не попадает в просвет сосудов.
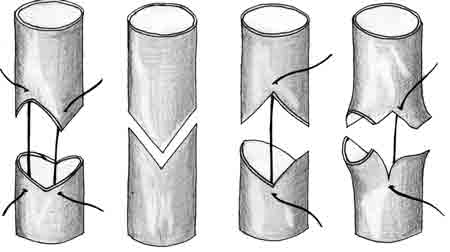
Большие трудности возникают при сшивании сосудов разного калибра. С этой целью используется тот же круговой шов по Каррелю или Морозовой, а для предупреждения сужения зоны анастомоза применяют различные приемы. Н.А. Добровольская (1913) разработала методы расширения сосудистого периметра путем выкраивания на концах сосудов 2—3 лоскутов, сшивание которых между собой позволяет избежать сужения анастомоза. Форма выкраиваемых лоскутов варьирует в зависимости от технических условий оперативного вмешательства (рис. 10).
| Рис. 10. Формы лоскутов на концах сшиваемых сосудов |
 |
Широко в практике сосудистой хирургии применяется скошенный анастомоз, при наложении которого косо срезаются концы сшиваемых сосудов, что предупреждает сужение просвета анастомоза (рис. 11).
| Рис. 11. Циркулярный скошенный сосудистый анастомоз |
Для адаптации краев сшиваемых разных по диаметру сосудов предлагается рассечение вдоль стенки сосуда меньшего диаметра (рис. 12).
| Рис. 12. Продольное рассечение стенки сосуда меньшего диаметра для адаптации зоны анастомоза |
При сшивании сосудов малого диаметра предлагается продольное, напротив друг друга, рассечение их стенок с тем, чтобы после наложения циркулярного сосудистого шва в зону рассечения вшить аутовенозную заплату, которая предупреждает сужение просвета сосуда (рис. 13).
| Рис. 13. Вшивание заплаты из аутовены для расширения просвета сосудов |
При наложении циркулярного шва непреложным условием является отсутствие натяжения сосудов. С этой целью предлагается осуществлять мобилизацию концов сосуда, при этом иногда вынужденно приходится пересекать и перевязывать боковые ветви. При повреждении сосуда на протяжении более 2 см соединить концы сосуда циркулярным швом невозможно. В такой ситуации дефект замещается аутопластическим материалом или сосудистым протезом (рис. 14).
| Рис. 14. Замена дефекта артерии сосудистым протезом |
При вшивании конца сосуда малого калибра в бок более крупного для увеличения площадей сшиваемых образований используют метод выкраивания большего лоскута по Н.А. Добровольской (рис. 17).
Для увеличения диаметра проксимального конца аутовенозного трансплантата осуществляется сшивание его двух концевых вен (Mercier и соавт., 1972) или основного ствола и его боковой ветви после их продольного рассечения (рис. 18);
| Рис. 18. Формирование анастомоза артерии и аутовенозного трансплантата с расширением последнего путем сшивания его двух концевых вен |
 |
вшивание в конец трансплантата после его рассечения свободного треугольного лоскута, выкроенного из вены или артерии (рис. 19);
| Рис. 19. Формирование анастомоза артерии и аутовенозного трансплантата с расширением последнего путем вшивания в него свободного треугольного лоскута из аутовены |
 |
боковое анастомозирование с последующим подворачиванием краев трансплантата и расширением его начального отдела (рис. 20).
| Рис. 20. Формирование бокового анастомоза артерии и аутовенозного трансплантата с подворачиванием краев последнего и расширением его |
 |
Для удлинения трансплантата анастомозируются две вены, основная вена и дезоблитерированный сегмент артерии, основная вена и ее крупная ветвь и основная вена и сосудистый протез.
А.А. Шалимов и соавт. (1979) для расширения проксимального анастомоза артерии и аутовенозного шунта при малом его диаметре используют треугольный лоскут, выкроенный из стенки артерии (рис. 21).
| Рис. 21. Метод расширения анастомоза по А.А. Шалимову |
Кроме высокой оперативной техники, специального шовного материала и инструментария для успешного наложения сосудистого шва с надежным восстановлением кровотока необходимы коррекция гемореологии и контролируемая антикоагулянтная терапия до, во время и после оперативного вмешательства.
"Медикум"
новый научно-практический медицинский журнал, который будет издаваться на 2-х языках: русском и английском, в трех формах выпуска: печатная, интернет-версия, CD-версия.
Сосудистый шов является наиболее ответственной частью вмешательств на сосудах. Если этот шов выполнен на недостаточно высоком техническом уровне, то исход операции становится сомнительным, недостаточно полноценный шов может быть источником большого числа последующих осложнений (послеоперационное кровотечение, образование аневризмы, закупорка сосуда и его сужение). Хороший сосудистый шов должен удовлетворять следующим требованиям: он должен быть достаточно герметичным (не следует слишком доверять свертывающей способности крови), не должен нарушать ток крови (никакого сужения и завихрения). Для этой цели стенка сосуда должна прокалываться иглой наиболее щадящим образом. Игла должна не проталкиваться, а весьма деликатно проводиться. Интима должна прилегать к интиме, и в просвете сосуда должно находиться как можно меньше шовного материала. Расстояние отдельных швов от края стенки сосуда должно быть не меньше толщины сосуда. Отдельные швы должны находиться один от другого на расстоянии примерно 1 мм.
Наложение шва производят на обескровленном, пережатом участке сосуда. Перед пережа-тием сосуда для предупреждения свертывания крови следует вводить гепарин. Гепаринизация крови может быть применена и местно. При этом солевой раствор гепарина (1 мл гепарина на 100 мл физиологического раствора) вводится в участки сосуда выше и ниже пережатия. Гепарин можно вводить также однократно через общий кровоток; обычно вводят 1 мг[кг веса тела больного, и таким образом взрослый человек нормального веса может получить 2 мл, что соответствует 100 мг (10 000 ЕД) гепарина. Такое интенсивное введение гепарина дает, в противоположность локальному его применению, надежность и эффективность в отношении препятствия интра-оперативному свертыванию крови, в особенности при длительных оперативных вмешательствах. Местно введенный гепарин довольно быстро вымывается через коллатерали, так что через некоторое время остающееся небольшое его количество теряет свое действие. Для промывания сосудов достаточной является доза в 2 мл гепарина, растворенного в 1000 мл физиологического раствора.
Одиночные узловые и одиночные матрацные швы
По сравнению с другими швами узловой шов менее герметичен, может легко прорезаться, так как площадь его наложения и распределяемое на нее натяжение невелики.
Преимуществом одиночных матрацных швов по сравнению с только что описанными является то, что при этих швах края сосуда лучше прилежат друг к другу и хорошо выворачиваются наружу. При таком шве интима прилежит к ин-тиме, создается неплохой герметизм, и в просвет сосуда при хорошей технике наложения швов почти не попадают участки прошивной нитки. Недостатком этого шва является то обстоятельство, что П-образный шов значительно суживает просвет сосуда, и наложение этого шва требует больше времени.
Непрерывный шов
Простой (линейный) обвивной непрерывный шов и его варианты: а — простой обвивной шов; б — обвивной шов по Мультановскому; в — матрацный шов.
Простой непрерывный шов является наиболее часто применяемым видом шва. Он может быть быстро наложен и обеспечивает хороший герметизм. Этот шов применяется для наложения анастомозов, ушивания аорто- и артериотомических разрезов, вшивания заплат.
Примененным впервые Blalock непрерывным матрацным швом достигается наилучшая герметизация. Непрерывный шов хорош и для наложения анастомозов на сосудах небольшого калибра, однако при завязывании последнего стежка может натянуться и гофрироваться гармошкой вся линия швов и сузиться просвет сосуда. Поэтому применение этого шва требует большой практики, большого внимания и тщательности. Стежки этого шва должны располагаться не вертикально, а только в косом направлении.
Механический шов
Неоспоримо, однако, и то, что анастомоз, наложенный механическим швом, имеет изящный вид и достаточно совершенен, чего невозможно достичь при наложении шва вручную.
Механический шов показан при следующих вмешательствах: повреждения сосудов травматического характера и повреждения, при которых необходимо закрытие сосуда: резекция аневризм и пластическое соединение в реконструктивной хирургии; соединение с сосудистыми вставками и синтетическими протезами.
Противопоказаниями к применению сшивающих аппаратов являются: тяжелые атеросклеротические изменения сосудов, при коротких концах сосуда (анастомоз может находиться под большим натяжением), когда наложение сшивающего аппарата технически невозможно. Кроме того, наложение сшивающего аппарата противопоказано, когда между сшивающими сосудами существует большая разница в калибре. Анастомоз, наложенный механическим швом, всегда круглой формы. Наложение удлиненных или овальных анастомозов сшивающим аппаратом невозможно.
Склеивание сосудов
Читайте также:

