Реферат ультразвуковая диагностика острого аппендицита
Обновлено: 05.07.2024
а) Определение:
• Острое воспаление червеобразного отростка, которое может провоцироваться обструкцией его просвета
б) Визуализация:
1. Общая характеристика:
• Основные диагностические признаки:
о УЗИ:
- Толстостенный несжимаемый червеобразный отросток (наружный диаметр >7 мм):
Просвет может быть расширен (а может и не расширяться)
- Наблюдается эхогенная жировая клетчатка - проявление периаппендикулярного отека
- При энергетической допплерографии отмечается усиленная васкуляризация
о КТ:
- Растяжение и/или утолщение стенки; толщина одной стенки >3 мм:
Утолщение стенки-более достоверный признак, нежели максимальный наружный диаметр
- Высокая контрастность стенки
- Периаппендикулярное воспаление проявляется в виде исчерченности жировой клетчатки
о Другие изменения включают в себя аппендиколит, периаппендикулярное скопление жидкости
о Только лишь увеличение диаметра отростка не является надежным диагностическим признаком: его следует трактовать только с учетом анамнеза заболевания и других выявленных изменений
• Локализация:
о Основание лежит между илеоцекальным клапаном и верхушкой слепой кишки:
- Положение вершины отростка вариабельно и зависит от хода и длины отростка
• Размеры:
о Длина варьирует от 2 до 20 см
о При воспалении-утолщение стенки
• Морфология:
о Слепой червеобразный отросток слепой кишки
(Левый) На аксиальном УЗ срезе воспаленного червеобразного отростка определяются сохранные слои его стенки, формирующие мишеневидную фигуру. Обратите внимание на окружающую отросток воспаленную эхогенную жировую клетчатку и утолщенный воспаленный слой париетальной брюшины, прилегающий к воспаленному червеобразный отростоку.
(Правый) При энергетической допплерографии на аксиальном УЗ срезе воспаленного червеобразного отростка определяется усиление кровотока в его стенки. Обратите внимание на окружающую отросток воспаленную эхогенную жировую клетчатку и утолщенную париетальную брюшину. (Левый) УЗ срез, сделанный при исследовании пациента с обструктивным аппендицитом. Обратите внимание на расширение червеобразного отростка и аппендиколит вблизи его основания, отображаемый как изогнутая эхогенная структура и отбрасывающий акустическую тень просвет червеобразного отростка расширен за счет гнойного экссудата и детрита.
(Правый) При трансвагинальном УЗИ в тазу определяется расширенный воспаленный червеобразный отросток, содержащий в просвете аппендиколит, что является проявлением острого тазового аппендицита. Обратите внимание на слоистую структуру стенки отростка. (Левый) При КТ с контрастным усилением на реконструкции сагиттальной плоскости определяются утолщенный червеобразный отросток и исчерченность периаппендикулярной жировой клетчатки, являющиеся проявлениями острого ретроцекального аппендицита; значение ультразвукового исследования при диагностике этой патологии ограничено.
(Правый) У другого пациента при КТ без контрастного усиления на реконструкции сагиттальной плоскости определяются растянутый червеобразный отросток, содержащий аппендиколит вблизи своего основания, и исчерченность окружающей жировой клетчатки, что указывает на острый аппендицит. Обратите внимание на скопление газа в просвете отростка.
3. Рентгенологические данные:
• Рентгенография:
о Редко имеет значение для диагностики
о Аппендиколит выявляется у 5-10% пациентов
5. МРТ при аппендиците:
• Совпадает с изменениями, выявляемыми при КТ
6. Рекомендации по визуализации:
• Оптимальный метод визуализации:
о УЗИ является методом диагностики первой линии при обследовании детей, худощавых молодых людей и беременных
о КТ выполняется при сомнительных результатах УЗИ, при подозрении осложнений и у пациентов с ожирением о МРТ информативно у беременных; является альтернативой КТ у детей/молодых людей
• Рекомендации по методике проведения исследования:
о УЗИ: сканирование брюшной полости с надавливанием на переднюю брюшную стенку
о КТ: оптимальная методика КТ не определена
о МРТ: диффузно-взвешенная магнитная резонансная томография характеризуется более высокой чувствительностью
(Левый) У этого же пациента при КТ без контрастного усиления на аксиальной томограмме правой подвздошной ямки определяется воспаленный растянутый червеобразный отросток. Обратите внимание на плохо различимую стенку отростка и газ в его просвете.
(Правый) У этого же пациента при КТ без контрастного усиления в режиме мультиплоскостной реконструкции на корональной томограмме отмечается повышенная плотность и полосчатая исчерченность окружающей жировой клетчатки, а также мелкое скопление газа вне просвета кишки, что соответствует картине гангренозного аппендицита на КТ. (Левый) У пациента, ранее перенесшего аппендэктомию, при ультразвуковом исследовании подвздошной ямки определяется воспаленная растянутая культя червеобразного отростка, содержащая в просвете гнойный экссудат. Обратите внимание на реактивное утолщение верхушки купола слепой кишки и окружающую его эхогенную жировую клетчатку.
(Правый) При КТ с контрастным усилением на корональной томограмме определяется воспаленная культя червеобразного отростка содержащая у своего основания аппен-диколит. Обратите внимание на исчерченность окружающей воспаленной жировой клетчатки и реактивное утолщение слепой кишки. Виден илеоцекальный клапан. (Левый) На аксиальном УЗ срезе правой подвздошной ямки определяется флегмонозный аппендицит; определяется центральное скопление жидкости, содержащее свободный аппендиколит, что свидетельствует о перфорации червеобразного отростка.
(Правый) У этого же пациента при КТ с контрастным усилением на аксиальной томограмме определяется флегмона со свободным аппендиколитом в центре.
в) Дифференциальная диагностика аппендицита:
1. Брыжеечный лимфаденит:
• Группы увеличенных лимфоузлов брыжейки и в правом нижнем квадранте
• Отсутствие изменений червеобразного отростка
• Может наблюдаться утолщение стенки подвздошной/слепой кишки вследствие вовлечения в процесс желудочно-кишечного тракта
• Диагноз исключения, так как и другие воспалительные заболевания могут сопровождаться реактивным увеличением лимфоузлов брыжейки
2. Дивертикулит слепой кишки:
• Фокальные перицекальные воспалительные изменения
• Небольшое утолщение стенки слепой кишки
• Визуализируется утолщенный дивертикул слепой кишки
3. Илеоколит:
• Утолщение стенки слепой кишки и терминального отдела подвздошной кишки; при цветовой допплерографии отмечается усиление кровотока в стенке кишки
о Болезнь Крона
о Инфекционный (например, Campylobacter, Yersinia, туберкулез)
4. Мукоцеле червеобразного отростка:
• Кистозное образование с выраженной капсулой, ± кальциноз стенки
• Периаппендикулярное воспаление отсутствует
• Слизь в просвете формирует картину, напоминающую луковицу
5. Нормальный червеобразный отросток при гиперплазии лимфоидной ткани слизистой оболочки:
• Сопутствует инфекционным/воспалительным заболеваниям желудочно-кишечного тракта
• Возможно утолщение стенки червеобразного отростка; широкая ровная гипоэхогенная внутренняя полоса; расширение просвета отсутствует
• Отсутствие периаппендикулярных воспалительных изменений/ в стенке не отмечается усиления контрастности
6. Карцинома червеобразного отростка/слепой кишки:
• Новообразование мягкотканной плотности, инфильтрирующее и/или вызывающее окклюзию просвета червеобразного отростка
• Обычно отмечается небольшая воспалительная инфильтрация окружающих тканей
• Увеличение местных и регионарных лимфоузлов
7. Воспалительные заболевания таза:
• Объемное образование сложной формы придатков/яичника и маточной трубы
• Расширение фаллопиевой трубы, уровень жидкость-жидкость (пиосальпинкс)
8. Эктопическая беременность — разрыв правой маточной трубы:
• Эхогенное кольцо маточной трубы, усиленная васкуляризация стенки трубы, + зародышевый бугорок (± сердечная деятельность)
9. Сегментарный инфаркт сальника/воспаление сальникового отростка ободочной кишки (аппендажит):
• Опухолевидный эхогенный сальник при сегментарном инфаркте сальника, меньших размеров эхогенное образование при воспалении сальникового отростка, локальная болезненность
• Изменения стенки прилегающей кишки отсутствуют или минимальны
10. Воспаление дивертикула Меккеля:
• Выявленные при лучевых исследованиях изменения могут совпадать с изменениями при остром аппендиците
• Патологические изменения не затрагивают слепую кишку
г) Патология:
1. Общая характеристика:
• Этиология:
о Мультифакторная:
- Ишемическое поражение слизистой, избыточный рост бактериальной флоры, обструкция просвета (аппендиколитом или бляшкой Пейера)
о Вторичный/реактивный аппендицит:
- Болезнь Крона, реактивный вследствие воспаления соседних структур
2. Стадирование, степени и классификация аппендицита:
• Обструктивный и необструктивный
• При наличии некроза - гангренозный
3. Макроскопические и хирургические особенности:
• Утолщение червеобразного отростка; просвет может быть расширен:
о Может выявляться аппендиколит
4. Микроскопия:
• Инфильтрация стенки червеобразного отростка лейкоцитами
• Изъязвление слизистой оболочки; при гангренозном аппендиците - некроз
д) Клинические особенности:
1. Проявления:
• Наиболее частые симлтомы/жалобы:
о Боль в околопупочной области смещается в правый нижний квадрант; раздражение брюшины в точке Мак-Бурнея; атипичная клиническая картина у 1/3 пациентов
о Анорексия, тошнота, рвота, диарея, лихорадка
• Анализ крови:
о Может наблюдаться лейкоцитоз
2. Демография:
• Возраст:
о Любые возрастные группы
• Пол:
о М=Ж
3. Эпидемиология:
о В странах Запада у 7% людей в общей популяции в течение жизни развивается аппендицит
4. Течение и прогноз:
• Лечение:
о При отсутствии перфорации или минимальной перфорации -хирургическое вмешательство
о В некоторых лечебных учреждениях при необструктивном аппендиците в качестве альтернативы хирургическому вмешательству проводится антибиотикотерапия
о При хорошо отграниченном абсцессе >3 см - чрескожное дренирование
о При воспалении периаппендикулярных тканей и отсутствии абсцесса также назначаются антибиотики
• Осложнения:
о Гангрена и перфорация; формирование абсцесса
о Перитонит; септицемия; абсцесс печени, пиелофлебит
о Кишечная непроходимость; гидронефроз
• Прогноз:
о Благоприятный при раннем хирургическом вмешательстве
е) Диагностическая памятка:
1. Следует учесть:
• Аппендицит-соответствующая клиническая картина и воспаление жировой клетчатки в правом нижнем квадранте живота:
о Давление на переднюю брюшную стенку помогает обнаружить воспаленный червеобразный отросток
о Не визуализируемый воспаленный червеобразный отросток не исключает диагноза аппендицит
• При отсутствии признаков аппендицита - другие причины
• Воспаленная эхогенная жировая клетчатка и скопление жидкости в правой подвздошной ямке являются признаками перфоративного аппендицита
2. Советы по интерпретации изображений:
• Слепое толстостенное трубчатое образование, слои стенки аналогичны слоям стенки кишки, перистальтика отсутствует:
о Может быть расширено
• УЗ симптом Мак-Бурнея: локальная болезненность в проекции червеобразного отростка
• Наличие аппендиколита в сочетании с периаппендикулярным воспалением указывает на аппендицит
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Острый аппендицит: причины появления, симптомы, диагностика и способы лечения.
Определение
Острый аппендицит – острое воспаление червеобразного отростка слепой кишки.
Червеобразный отросток (аппендикс) – это придаток слепой кишки, являющийся важным органом иммунной системы и тесно взаимодействующий с микрофлорой кишечника.
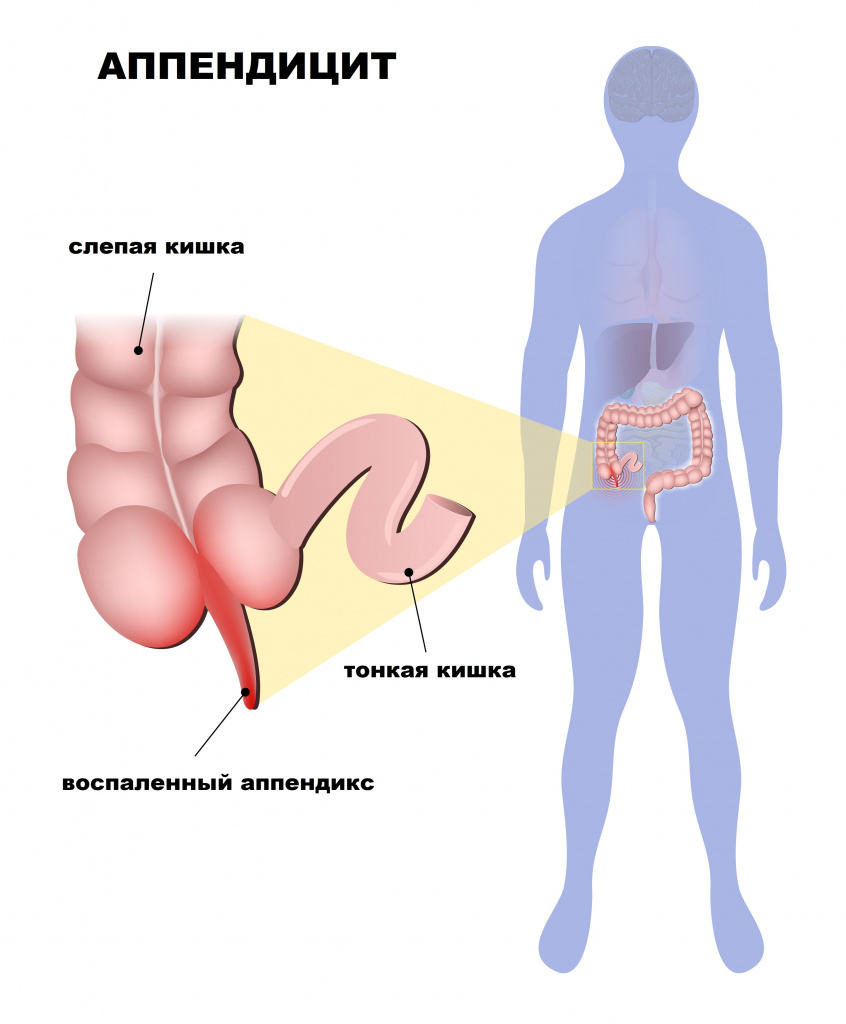
Причины появления острого аппендицита
Основной причиной развития острого аппендицита является нарушение пассажа (продвижения) содержимого из просвета аппендикса. Это может быть обусловлено пищевыми массами, каловыми камнями, глистной инвазией, гипертрофией (разрастанием) лимфоидной ткани, новообразованиями. Секреция слизи в условиях закупорки приводит к повышению давления внутри просвета аппендикса.
Содержимое червеобразного отростка, обсемененное патогенной флорой, служит благоприятной средой для развития острого воспалительного процесса.
Классификация заболевания
Клинико-морфологические формы острого аппендицита:
- катаральный (поверхностный, простой),
- флегмонозный,
- гангренозный,
- эмпиема червеобразного отростка.
Обычно пациенты жалуются на боль в животе без четкой локализации (так называемую блуждающую боль), отсутствие аппетита, тошноту, рвоту, редко диарею, повышение температуры тела.
Локализация боли зависит от расположения аппендикса. Например, при восходящем расположении боль ощущается в правом подреберье. При медиальном расположении аппендикса боль локализуется ближе к пупку. При тазовом положении воспаленный отросток может контактировать со стенкой мочевого пузыря, что проявляется дизурией и более низкой локализацией боли. При ретроцекальном расположении боль отдает в правое бедро и даже в правый тазобедренный сустав. Заметим, что червеобразный отросток вблизи внепеченочных желчных ходов может спровоцировать транзиторную желтуху.

Катаральный аппендицит. Симптомом начальной стадии заболевания является постоянная, неинтенсивная, тупая (лишь изредка схваткообразная) боль, заставляющая пациента обратиться за медицинской помощью. В течение нескольких часов боль, постепенно усиливаясь, смещается из эпигастральной области в правую подвздошную – зону локализации аппендикса. Такое смещение называется симптомом Кохера-Волковича и характерно для острого начала аппендицита. На этой стадии температура обычно повышается до 37-37,5°С.
Гангренозный аппендицит – та стадия заболевания, которая характеризуется уменьшением или даже полным исчезновением боли из-за отмирания нервных окончаний в аппендиксе. Температура тела нередко бывает нормальной (ниже 37°С) или даже пониженной (до 36°С). Характерно выраженное учащение пульса – 100-120 ударов в минуту.
Диагностика острого аппендицита
Дифференциальная диагностика
Острый аппендицит необходимо дифференцировать почти от всех заболеваний брюшной полости и забрюшинного пространства (прободной язвы желудка или двенадцатиперстной кишки, острого панкреатита, дивертикулита, кишечных инфекций, почечной колики), а также от заболеваний органов малого таза (инфекций, апоплексии яичника, перекрута кисты яичника, внематочной беременности).
Лабораторная диагностика
Клинический анализ крови – одно из основных лабораторных исследований для количественной и качественной оценки всех классов форменных элементов крови. Включает цитологическое исследование мазка крови с подсчетом процентного содержания разновидностей лейкоцитов (определение общего количества лейкоцитов и процентного соотношения основных субпопуляций лейкоцитов: нейтрофилов, лимфоцитов, моноцитов, эозинофилов и базофилов) и определение скорости оседания эритроцитов.
Читайте также:

