Реферат по острому перитониту
Обновлено: 05.07.2024
Актуальность темы. Воспаление - одна из древнейших и универсальных форм ответной реакции макроорганизма, на действие повреждающего фактора (механического, химического, термического, ишемического и др.). Участие микроорганизмов придает воспалению характер инфекционного процесса, в котором воплощается диалектическая сложность взаимодействия факторов жизнеобеспечения макроорганизма с различными экологическими факторами. С древних времен и по настоящее время перитонит является наиболее актуальной проблемой в медицине. Достижения в хирургии и научно-технический прогресс не могут решить проблему этого тяжёлого и частого заболевания в абдоминальной хирургии. Разлитой перитонит - одно из наиболее грозных осложнений острых воспалительных заболеваний и травматических повреждений органов брюшной полости. Летальность при перитоните является высокой. По данным различных авторов, летальность составляет от 18,3 до 62,8%. Самая высокая летальность наблюдается при послеоперационном перитоните - от 45 до 92,3%.
Актуальность проблемы определяется несколькими факторами, такими как:
- Широкая распространённость данного заболевания.
- Высокая летальность при перитоните. Несмотря на то, что при лечении перитонита применяются антибиотики широко спектра действия, иммуномодуляторы нового поколения, гипербарическая оксигенация, экстракорпоральные методы детоксикации организма, лапаростомии и т.д., значительного снижения летальности не наблюдается.
- Сложность и многочисленность нарушений гомеостаза при перитоните, недостаточно изученным патогенезом этого заболевания.
Цель работы - изучение особенностей сестринского процесса при перитоните.
Задачи работы – оценка сестринского процесса при перитоните у 30 пациентов, находившихся на лечении в хирургических отделениях больницы скорой помощи на период прохождения производственной практики, анализ историй болезни пациентов, находившихся на лечении в разные периоды, оценка результатов лечения путём анкетирования части выздоравливающих пациентов.
Материалы и методы. Возраст пациентов составлял от 10 до 73 лет. Результаты лечения оценивались по объективным критериям состояния пациентов и по результатам анкетирования выздоравливающих пациентов. Анкета составлена для изучения больных, находящихся на лечении. Для проведения исследования была разработана анкета, состоящая из 26 вопросов. В исследовании принимали участие 30 респондентов.
Выводы: Изучив необходимую литературу и проведя исследования, можно сделать выводы, что знание этиологии и сопутствующих факторов возникновения острого перитонита, клинической картины и особенности профилактики, поможет осуществлять этапы лечения и ухода больных острым перитонитом. Медицинская сестра должна знать, не только все правила ухода, но и умело выполнять все учебные процедуры, ясно представлять какое действие лекарства или процедуры оказывает на организм больного. Профилактика острого перитонита главным образом зависит от тщательного правильного подбора методов, соблюдение режима и диеты, в связи с этим возраст роль медицинской сестры в эффективности проводимых мероприятий.
Перитонит – локальное или диффузное воспаление серозного покрова брюшной полости – брюшины. Клиническими признаками перитонита служат боль в животе, напряжение мышц брюшной стенки, тошнота и рвота, задержка стула и газов, гипертермия, тяжелое общее состояние. Диагностика перитонита основывается на сведениях анамнеза, выявлении положительных перитонеальных симптомов, данных УЗИ, рентгенографии, вагинального и ректального исследований, лабораторных тестов. Лечение перитонита всегда хирургическое (лапаротомия, санация брюшной полости) с адекватной предоперационной и послеоперационной антибактериальной и дезинтоксикационной терапией.
МКБ-10
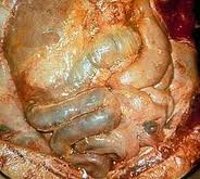
Общие сведения
Перитонит – тяжелое осложнение воспалительно-деструктивных заболеваний органов брюшной полости, сопровождающееся выраженными местными и общими симптомами, развитием полиорганной недостаточности. Летальность от перитонита в гастроэнтерологии составляет 20-30%, а при наиболее тяжелых формах достигает 40-50%.
Брюшина (peritoneum) образована двумя переходящими друг в друга серозными листками - висцеральным и париетальным, покрывающими внутренние органы и стенки брюшной полости. Брюшина является полупроницаемой, активно функционирующей мембраной, выполняющей множество важных функций: резорбтивную (всасывание экссудата, продуктов лизиса, бактерий, некротических тканей); экссудативную (выделение серозной жидкости), барьерную (механическая и противомикробная защита органов брюшной полости) и др. Важнейшим защитным свойством брюшины является ее способность к отграничению воспаления в брюшной полости благодаря фиброзным спайкам и рубцам, а также клеточным и гуморальным механизмам.

Причины перитонита
Этиологическим звеном при перитоните выступает бактериальная инфекция, в большинстве случаев представленная неспецифической микрофлорой желудочно-кишечного тракта. Это могут быть грамотрицательные (энтеробактер, кишечная палочка, протей, синегнойная палочка) и грамположительные (стафилококки, стрептококки) аэробы; грамотрицательные (фузобактерии, бактероиды) и грамположительные (эубактерии, клостридии, пептококки) анаэробы. В 60-80% наблюдений перитонит вызывается ассоциацией микробов – чаще кишечной палочкой и стафилококком. Реже развитие перитонита бывает обусловлено специфической микрофлорой – гонококками, гемолитическим стрептококком, пневмококками, микобактериями туберкулеза. Поэтому для выбора рационального лечения перитонита первостепенное значение имеет бактериологический посев содержимого брюшной полости с определением чувствительности выделенной микрофлоры к антибактериальным препаратам.
В соответствии с этиологией различают первичные (идиопатические) и вторичные перитониты. Для первичных перитонитов характерно проникновение микрофлоры в брюшную полость лимфогенным, гематогенным путем или по фаллопиевым трубам. Непосредственное воспаление брюшины может быть связано с сальпингитами, энтероколитами, туберкулезом почек или гениталий. Первичные перитониты встречаются нечасто – в 1-1,5% случаев.
В клинической практике гораздо чаще приходится сталкиваться с вторичными перитонитами, развивающимися вследствие детсруктивно-воспалительных заболеваний или травм брюшной полости. Наиболее часто перитонит осложняет течение аппендицита (перфоративного, флегмонозного, гангренозного), прободной язвы желудка или 12-перстной кишки, пиосальпинкса, разрыва кисты яичника, кишечной непроходимости, ущемления грыжи, острой окклюзии мезентериальных сосудов, болезни Крона, дивертикулита, флегмонозно-гангренозного холецистита, панкреатита, панкреонекроза и др. заболеваний.
Посттравматический перитонит развивается вследствие закрытых и открытых повреждений органов брюшной полости. Причинами послеоперационных перитонитов могут служить несостоятельность анастомозов, дефекты наложения лигатур, механическое повреждение брюшины, интраоперационное инфицирование брюшной полости, гемоперитонеум при неадекватном гемостазе. Отдельно выделяют канцероматозные, паразитарные, гранулематозные, ревматоидные перитониты.
Классификация
По этиологии различают бактериальные и абактериальные (асептические, токсико-химические) перитониты. Последние развиваются в результате раздражения брюшины агрессивными неинфекционными агентами (желчью, кровью, желудочным соком, панкреатическим соком, мочой, хилезной жидкостью). Абактериальный перитонит довольно быстро принимает характер микробного вследствие присоединения инфекционных возбудителей из просвета ЖКТ.
В зависимости от характера перитонеального выпота различают серозный, фибринозный, геморрагический, желчный, гнойный, каловый, гнилостный перитонит.
По клиническому течению перитониты делятся на острые и хронические. С учетом распространенности поражения по поверхности брюшины различают отграниченный (местный) и диффузный перитонит. К вариантам местного перитонита относят поддиафрагмальный, аппендикулярный, подпеченочный, межкишечный, тазовый абсцессы. О диффузном перитоните говорят, когда воспаление брюшины не имеет тенденции к ограничению и четких границ. По степени поражения брюшины диффузные перитониты подразделяются на местные (развивающиеся в одной анатомической области, вблизи от источника инфекции), распространенные (охватывают несколько анатомических областей) и общие (при тотальном поражении брюшины).
В развитии перитонита принято выделять раннюю фазу (до 12 часов), позднюю (до 3-5 суток) и конечную (от 6 до 21 дня от начала заболевания). В соответствии с патогенетическими изменениями различают реактивную, токсическую и терминальную стадии перитонита. В реактивную стадию перитонита (24 часа от момента поражения брюшины) отмечается гиперергическая реакция на раздражение брюшины; в эту фазу максимально выражены местные проявления и менее выражены общие симптомы. Токсическая стадия перитонита (от 4 до 72 часов) характеризуется нарастанием интоксикации (эндотоксическим шоком), усилением и преобладанием общих реакций. В терминальной стадии перитонита (позднее 72 часов) происходит истощение защитно-компенсаторных механизмов, развиваются глубокие нарушения жизненно важных функций организма.
Симптомы перитонита
В реактивном периоде перитонита отмечаются абдоминальные боли, локализация и интенсивность которых определяются причиной воспаления брюшины. Первоначально боль имеет четкую локализацию в области источника воспаления; может иррадиировать в плечо или надключичную область вследствие раздражения нервных окончаний диафрагмы гнойно-воспалительным экссудатом. Постепенно боли распространяются по всему животу, становятся незатихающими, теряют четкую локализацию. В терминальном периоде в связи с параличом нервных окончаний брюшины болевой синдром становится менее интенсивным.
Характерными симптомами перитонита служат тошнота и рвота желудочным содержимым, которые в начальной стадии возникают рефлекторно. В более поздние сроки перитонита рвотная реакция обусловлена парезом кишечника; в рвотных массах появляется примесь желчи, затем - содержимое кишечника (фекальная рвота). Вследствие выраженного эндотоксикоза развивается паралитическая кишечная непроходимость, клинически проявляющаяся задержкой стула и неотхождением газов.
При перитоните, даже в самой ранней стадии, обращает на себя внимание внешний вид больного: страдальческое выражение лица, адинамия, бледность кожных покровов, холодный пот, акроцианоз. Пациент принимает вынужденное положение, облегчающее боль – чаще на боку или спине с поджатыми к животу ногами. Дыхание становится поверхностным, температура повышенная, отмечается гипотония, тахикардия 120-140 уд. в мин., не соответствующая субфебрилитету.
Диагностика
Изменения в общем анализе крови при перитоните (лейкоцитоз, нейтрофилез, увеличение СОЭ) свидетельствуют о гнойной интоксикации. Лапароцентез (пункция брюшной полости) и диагностическая лапароскопия показаны в неясных для диагностики случаях и позволяют судить о причине и характере перитонита.
Лечение перитонита
Выявление перитонита служит основанием для экстренного хирургического вмешательства. Лечебная тактика при перитоните зависит от его причины, однако во всех случаях в ходе операции придерживаются одинакового алгоритма: показано выполнение лапаротомии, проведение изоляции или удаления источника перитонита, осуществление интра- и послеоперационной санации брюшной полости, обеспечение декомпрессии тонкой кишки.
Послеоперационное ведение пациентов с перитонитом включает инфузионную и антибактериальную терапию, назначение иммунокорректоров, переливание лейкоцитарной массы, внутривенное введение озонированных растворов и др. Для противомикробной терапии перитонита чаще используется комбинация цефалоспоринов, аминогликозидов и метронидазола, обеспечивающая воздействие на весь спектр возможных возбудителей.
С целью стимуляции перистальтики и восстановления функций ЖКТ показано назначение антихолинэстеразных препаратов (неостигмина), ганглиоблокаторов (димеколония йодид, бензогексония), антихолинэргических средств (атропина), препаратов калия, физиопроцедур (электростимуляции кишечника, диадинамотерапии).
Прогноз и профилактика
Успех лечения перитонита во многом зависит от срока выполнения операции и полноты объема послеоперационной терапии. Летальность при разлитом перитоните достигает 40% и более; гибель пациентов наступает от гнойной интоксикации и полиорганной недостаточности.
Поскольку большинство перитонитов являются вторичными, их профилактика требует своевременного выявления и лечения основной патологии - аппендицита, язвы желудка, панкреатита, холецистита и др. Предупреждение послеоперационного перитонита включает адекватный гемостаз, санацию брюшной полости, проверку состоятельности анастомозов при абдоминальных операциях.
Перитонит – воспалительное поражение брюшины, серозной оболочки, покрывающей большинство внутренних органов и выстилающей стенки брюшной полости изнутри. В большинстве случаев оно протекает как осложнение инфекционно-воспалительных заболеваний или травм в области груди и живота. Состояние больного при этом часто тяжелое, с интенсивной абдоминальной болью, рвотой, повышением температуры тела и другими симптомами. Лечение направлено на борьбу с инфекционным патогеном, чаще всего бактериального происхождения, и всегда включает хирургическое вмешательство на органах брюшной полости.
- регулирует объем и состав жидкости, заполняющей брюшную полость;
- осуществляет механическую и иммунную защиту внутренних органов;
- ограничивает очаг инфекции за счет образования спаек, препятствуя распространению возбудителя по организму.
Ее воспаление приводит к нарушению работы жизненно важных органов и развитию неблагоприятных патофизиологических реакций, опасных для человека.
Причины
Как правило, воспаление брюшины вызвано бактериальной инфекцией. Часто это представители нормальной микрофлоры органов пищеварения – энтеробактерии, кишечная палочка, протей, кокки, клостридии и другие микроорганизмы. Реже возбудители гонореи, туберкулеза, гемолитический стрептококк либо пневмококк.
В зависимости от пути проникновения возбудителя в брюшную полость выделяют три вида патологии. Первичный перитонит развивается при миграции возбудителя из других очагов воспаления по кровяному руслу, фаллопиевым трубам у женщин или с током лимфы. Такое возможно при заболеваниях органов малого таза, включая гинекологические заболевания, воспаления в органах ЖКТ, инфекционных поражениях почек.
Вторичный перитонит – это не самостоятельная болезнь, а осложнение деструктивно-воспалительных поражений органов брюшной полости. Также причинами перитонита становятся проникающее ранение брюшной стенки или тупая травма живота с разрывом внутренних органов, послеоперационные осложнения и ошибки во время проведения хирургических вмешательств. Отдельно стоит отметить воспалительные поражения брюшины при злокачественных опухолях, глистной инвазии, гранулематозном и ревматоидном процессах в организме.
Третичный перитонит возникает спустя двое суток после удаления очага вторичного перитонита. Причина его появления в том, что организм больного не смог сформировать адекватную реакцию на инфекционный процесс.
Классификация
- бактериальный – обусловленный микробной флорой;
- абактериальный – при асептическом или токсико-химическом воспалении брюшины из-за ее раздражения агрессивными неинфицированными жидкостями (кровью, пищеварительными ферментами и секретами внутренних органов, мочой);
- особые формы – паразитарный, ревматоидный, канцероматозный и гранулематозный.
По площади пораженной брюшины воспаление может быть ограниченным, местным (при поражении 1-2 анатомических областей), разлитым (охватывающим три и более области) и общим (при тотальном воспалении).
В своем развитии заболевание проходит раннюю фазу (менее двенадцати часов), позднюю (менее пяти дней) и конечную (от одной до трех недель от начала воспаления).
Симптомы
Токсическая стадия развивается в промежутке от четырех до семидесяти восьми часов. Характерны нарастающая интоксикация вплоть до эндотоксического шока, усиление общих проявлений – снижается кровяное давление, учащается сердцебиение, повышается температура тела и появляются проблемы с дыханием. Боль носит разлитой характер, ее интенсивность снижается, так как начинается паралич нервных окончаний брюшины, отмечаются вздутие живота, запор.
В терминальной стадии, после семидесяти двух часов от начала воспаления брюшины, происходит грубое нарушение жизненно необходимых процессов внутри организма. Над симптомами перитонита преобладают проявления паралитической непроходимости кишечника – интенсивная боль в животе, сильная рвота, не приносящая облегчение, и выраженное вздутие. Состояние больного крайне тяжелое, черты лица заострены, артериальное давление резко снижено, моча не отходит, сознание спутано, конечности приобретают синюшный или желтый оттенок, характерны повышенная потливость и другие признаки полиорганной недостаточности.
- отсутствием аппетита и похудением;
- повышенной потливостью;
- стойким субфебрилитетом до 37,5 °С;
- нарушением стула;
- периодической болью в животе и вздутием.
Осложнения
- обезвоживание;
- почечная недостаточность;
- токсический шок;
- легочные патологии;
- печеночная недостаточность;
- вторичные воспалительные процессы.
Диагностика
Если в ходе беседы с пациентом и осмотра врач подозревает у взрослого или ребенка перитонит, больной экстренно госпитализируется в стационар больницы, где проводятся дальнейшие лабораторные и инструментальные исследования для уточнения диагноза.
-
. При гнойном процессе определяется увеличение количества лейкоцитов, ускоренное СОЭ, изменяется гематокрит. для определения таких показателей, как С-реактивный белок, аспартатаминотрансфераза, аланинаминотрансфераза, общий билирубин, сахар крови, креатинин, лактатдегидрогеназа, амилаза, липаза, прокальцитонин, интерлейкины 1, 6, 8, 10, фактор некроза опухоли, мочевина, общий белок и альбумины. , концентрация фибриногена, протромбиновое время, МНО, АЧТВ. . .
Лечение
Лечение перитонита всегда хирургическое, с обязательной предоперационной медикаментозной подготовкой. Последняя направлена на восполнение баланса жидкости, солей и нормализацию состояния пациента, а также адекватное обезболивание и нормализацию артериального давления.
Во время операции при перитоните устраняется очаг инфекции, удаляются гной и перитонеальный выпот, брюшная полость промывается антисептическими растворами и дренируется. Послеоперационное ведение больного включает курс мощной антибиотикотерапии, капельницы с детоксикационными растворами, препараты для поддержания работы органов сердечно-сосудистой системы, дыхания и нервной системы.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Перитонит: причины появления, симптомы, диагностика и способы лечения.
Определение
Перитонит – это воспаление листков брюшины - ткани, которая выстилает внутреннюю поверхность живота (париетальный листок брюшины) и покрывает большую часть органов брюшной полости (висцеральный листок брюшины). Между двумя листками брюшины находится брюшинная полость, в которой содержится небольшое количество серозной жидкости, увлажняющей брюшину и обеспечивающей свободное движение органов. Брюшина выполняет ряд важных физиологических функций:
- всасывающая или резорбтивная – брюшина может всасывать в сутки до 70 литров содержимого брюшной полости (секретируемую жидкость, экссудат, продукты распада белков, форменных элементов крови, клетки некротических тканей, бактерии, токсины);
- выделительная, или экссудативная, заключающаяся в способности брюшины выделять жидкость и фибрин;
- защитная, или барьерная – брюшина осуществляет как механическую защиту органов брюшной полости, так и обладает гуморальными и клеточными механизмами защиты;
- пластическая – в ответ на раздражение брюшина способна выделять фибрин и образовывать спайки, тем самым ограничивая распространение воспалительного процесса.
Несмотря на развитие медицины, смертность от перитонита в мире колеблется от 4,5 до 58% и выше. Если развивается сепсис, септический шок и полиорганная недостаточность, то смертность увеличивается до 70%.
Причины появления перитонита
Основная причина развития перитонита - попадание в брюшную полость инфекции. Бактериальный перитонит чаще всего вызывает неспецифическая микрофлора желудочно-кишечного тракта, в 60-80% случаев это смешанная инфекция – кишечная палочка и стафилококк. Благодаря бактерицидным и иммунным свойствам брюшины для каждого микроорганизма существуют свои условия для возникновения перитонита.
Среди хирургических патологий к развитию перитонита может привести перфорация полого органа: у пациентов с травмой органов брюшной полости, перфоративной (прободной) язвой желудка или двенадцатиперстной кишки, при перфорации аппендикса или кишечника, в случае несостоятельности желудочно-кишечных и межкишечных анастомозов. Патологическое содержимое поступает в брюшную полость, бактерии в больших количествах производят токсины, которые затем поступают в кровеносную и лимфатическую систему. Вследствие попадания токсических продуктов в кровоток развивается интоксикация организма (эндотоксикоз). Резко угнетается перестальтика кишечника и развивается паралитическая кишечная непроходимость.
Токсины провоцируют выброс провоспалительных цитокинов, которые приводят к нарушениям работы жизненно важных органов и систем.
Классификация заболевания
На настоящий момент в России принята и утверждена классификация перитонита, согласно которой выделяют:
Врачи и анатомы разделяют брюшную полость на 3 этажа и 9 областей – надчревную, правое и левое подреберья, пупочную, правую и левую боковые области, лобковую, правую и левую паховые области.
В зависимости от того, сколько областей захватывает перитонит, выделяют:
- местный перитонит (захватывает 1-2 анатомические области), который бывает отграниченным (абсцесс) и неотграниченным;
- распространенный перитонит, который делится на диффузный (3-5 анатомических областей) и разлитой (более 5 анатомических областей или 2 этажа брюшной полости).
Наконец, перитонит подразделяют по тяжести состояния в зависимости от выраженности системной воспалительной реакции (отсутствие сепсиса, сепсис, тяжелый сепсис, септический шок), и по наличию послеоперационных осложнений.
Симптомы перитонита
Симптомы перитонита обычно развиваются на фоне симптомов основного заболевания, ставшего причиной воспаления брюшины, например, аппендицита или язвенной болезни с перфорацией.
Болезнь проходит три стадии – реактивную, токсическую и терминальную. В реактивной стадии боль локализуется в месте источника перитонита, постепенно распространяясь по всему животу, может отдавать в плечи и надключичные области (при перфорации полого органа). Мышцы передней брюшной стенки резко напряжены. Пациент может отмечать сухость во рту, тошноту и рвоту, отказывается от еды.
При распространенных формах перитонита пациент принимает вынужденное положение – на спине или на боку с приведенными к животу ногами.
Если пациент сидел, то при попытке лечь происходит усиление боли, заставляющее его вернуться в исходное положение.
Во время токсической фазы боль уменьшается, приобретает разлитой характер, напряжение и болезненность мышц живота снижаются. Падает артериальное давление, повышается пульс и температура тела, возникает одышка. Начинается вздутие живота, задержка стула и газов.
При терминальной стадии преобладают явления паралитической кишечной непроходимости. Снова усиливаются боли в животе, появляется многократная рвота без облегчения, икота, резкое вздутие живота, черты лица заостряются, падают показатели гемодинамики, моча отходит с трудом, возникает желтуха и другие признаки полиорганной недостаточности.
Диагностика перитонита
Очень важно диагностировать перитонит как можно раньше. Перитонит – это, прежде всего клинический диагноз, но он всегда требует лабораторного и инструментального подтверждения.
Лабораторная диагностика включает:
Клинический анализ крови – одно из основных лабораторных исследований для количественной и качественной оценки всех классов форменных элементов крови. Включает цитологическое исследование мазка крови с подсчетом процентного содержания разновидностей лейкоцитов (определение общего количества лейкоцитов и процентного соотношения основных субпопуляций лейкоцитов: нейтрофилов, лимфоцитов, моноцитов, эозинофилов и базофилов) и определение скорости оседания эритроцитов.
Перитонит чаще возникает как осложнение деструктивных процессов органов брюшной полости. Без своевременного лечения он неизбежно ведет к летальному исходу. В настоящее время гнойный перитонит остается одной из главных причин смерти больных с острой хирургической патологией.
По данным разных авторов перитонит встречается у 15-20% больных с острой хирургической патологией, и составляет 11-43% всех экстренных лапаротомий. Летальность при перитоните колеблется от 4,5 до 58% и выше. Такой большой разброс цифр обусловлен множеством факторов: причиной, стадией, распространенностью, возрастом больного, сопутствующими заболеваниями и другими.
ИСТОРИЯ
Воспалительные заболевания брюшной полости были известны за тысячелетия до нашей эры. Имеются достоверные сведения, что древние египетские врачи имели представление о воспалении брюшины и пытались лечить хирургическим путем.
Гиппократ первым описал клиническую картину запущенного перитонита.
Термин перитонит ввел Cullen в 1776 году.
Первым лапаротомию по поводу перитонита произвел R.L.TaiI в 1879 году, хотя в отечественной литературе указывается, что первую успешную операцию в мире при гнойном перитоните произвел А.И.Шмидт (1881 г.) (причиной перитонита было нагноение селезенки при малярии).
Значительный вклад в изучение этой проблемы внесли Н.И.Пирогов, П.И.Неммер, П.И.Дьяконов, И.П.Спижарный, L.Mikulicz, M.Kirschner. Проблеме перитонита посвящены множества исследований и научных форумов, однако до настоящего времени остается много нерешенных проблем.
ЭТИОЛОГИЯ
Перитонит является полиэтиологическим заболеванием. Возникновение перитонита может быть при любых нарушениях целостности или проницаемости стенок органов желудочно-кишечного тракта.
Асептическими факторами перитонита могут быть кровь, моча, желчь, панкреатический сок. Попадая в брюшную полость, они вначале действуют, как повреждающие химические факторы, а затем к ним присоединяется инфекция. Микробный фактор является основной причиной перитонита.
К перитониту могут привести:
- острые воспалительные процессы органов желудочно-кишечного тракта: острый деструктивный аппендицит, острый деструктивный холецистит, острый деструктивный панкреатит, терминальный илеит, флегмона желудка или кишечника и др. (в этих случаях воспалительный процесс непосредственно или по лимфатическим путям переходит с пораженного органа на брюшину);
острые гнойные процессы половых органов (сальпингит, эндо- и параметрит);
некрозы и гангрена кишечника при ущемлении;
тромбоэмболии брыжеечных сосудов;
некрозы участка сальника, жировых подвесок;
пролежни от инородных тел;
прободные процессы органов желудочно-кишечного тракта;
закрытые и открытые травматические повреждения органов брюшной полости;
ятрогенные повреждения органов брюшной полости во время выполнения лечебно-диагностических, эндоскопических манипуляций;
перфорация матки во время аборта;
переход инфекции из другой анатомической области (гематогенно, лимфогенно, per continuitatum).
Существует множество классификаций перитонита. Предлагаемая классификация рекомендована ВОЗ.
По течению: острый и хронический.
По этиологии: асептический и микробный.
По происхождению: воспалительный, перфоративный, травматический, послеоперационный, гематогенный, лимфогенный, криптогенный.
По характеру экссудата: серозный, геморрагический, фибринозный, гнойный, гнилостный, сочетание (серозно-фибринозный, фибринозно-гнойный и т.д.);
По распространённости патологического процесса:
- ограниченный (отграниченный от остальных отделов брюшной полости перитонит: абсцесс, инфильтрат);
- распространённый, крайняя степень которого – общий перитонит с поражением всех отделов брюшной полости (при этом указывается площадь поражения брюшины ¼, ½, ¾).
- реактивная - 24 часа;
- интоксикации - от 24 до 48 часов (токсическая, моноорганной недостаточности);
- терминальная - свыше 48 часов (стадия полиорганной недостаточности).
СИМПТОМАТИКА И ДИАГНОСТИКА ПЕРИТОНИТА. Диагностика перитонита, как и всех острых заболеваний, основана на комплексной оценке анамнеза, местных симптомов, признаков воспаления и интоксикации и характерных осложнений.
Клинические признаки перитонита определяются:
во-первых, локализацией первичного источника процесса;
во-вторых, местными и общими признаками непосредственно воспалительного процесса в брюшине.
Системные нарушения при перитоните определяются быстро прогрессирующей дегидратацией и эндотоксикозом.
Жалобы бывают, как правило, на довольно интенсивные, тупые постоянные боли в животе примерно соответствующие распространенности процесса, усиливающиеся при дыхании и движении. Возможна иррадиация в надплечья при раздражении диафрагмы. Часто имеется тошнота. Стул задержан.
Анамнез. В большом числе случаев удается выявить признаки предшествовавшего заболевания, типичным осложнением которого является перитонит.
Общий осмотр
Пациент, как правило, лежит на спине или на боку с приведенными к животу бедрами, позу не меняет, так как любые движения или попытка встать приводят к усилению болей. Если же больной сидел, то при попытке лечь усиление болей в животе или появление болей в надплечьях (симптом раздражения диафрагмального нерва) заставляют его вернуться в положение сидя. Это так называемый симптом "Ваньки-встаньки".
Необходимо обратить внимание на выраженность всех звеньев инфекционного процесса и интоксикации: температуру, тахикардию, частоту и глубину дыхания, на состояние сознания, нарушение которого является наиболее ярким отражением тяжелой интоксикации, артериальное давление, сухость слизистых языка и внутренней поверхности щек.
Тахикардия 100–120 в мин. и выше, АД нормальное или с тенденцией к снижению, одышка 20–24 в мин.
Проявление токсической энцефалопатии возможно как заторможенностью, так и возбуждением или делирием. Бледность, особенно мраморность кожи, отражает глубокое нарушение микроциркуляции.
Специальный осмотр
Живот, как правило, симметричен, несколько вздут, в дыхании не участвует. Пальпаторно определяется выраженная разлитая болезненность, напряжение мышц. Обычно отмечается резкое ослабление или отсутствие перистальтики. Необходимо проверить наличие свободного газа по исчезновению печеночной тупости, и свободной жидкости по наличию притупления перкуторного звука в боковых отделах, исчезающего при повороте на бок. При ректальном и вагинальном осмотре может определяться нависание сводов и болезненность вследствие скопления воспалительного экссудата.
При лабораторном обследовании обнаруживают выраженный лейкоцитоз (14–20х109/л) обычно со сдвигом лейкоцитарной формулы влево, лимфо- и моноцитопению, анэозинофилию, тромбоцитопению. Для оценки степени интоксикации применяется лейкоцитарный индекс интоксикации по Кальф-Калифу (ЛИИ).
При биохимическом обследовании возможно обнаружение повышения мочевины, креатинина, трансаминаз, билирубина, глюкозы, лактата, нарушения свертывающей системы, нарушения КЩС, повышение рСО2, снижение рО2.
Дополнительные исследования. Наличие свободного газа и жидкости можно подтвердить при ультразвуковом исследовании, при рентгенологическом исследовании. При сомнениях в диагнозе проводится лапароскопия, при которой может быть установлен источник, распространенность и характер перитонита. Наличие перитонита может быть подтверждено при лапароцентезе, если будет получен характерный экссудат.
ЛЕЧЕНИЕ должно быть своевременным, этиотропным, патогенетически обоснованным и комплексным. Лечение включает предоперационную подготовку, оперативное лечение и интенсивное послеоперационное лечение.
Предоперационная подготовка должна быть полной и кратковременной (2-3 часа). Предоперационная подготовка включает:
декомпрессию желудка и ободочной кишки;
устранение метаболического ацидоза;
коррекцию нарушений сердечно-сосудистой системы;
коррекцию водно-электролитного баланса с возмещением дефицита жидкости под контролем диуреза;
устранение нарушений микроциркуляции;
коррекцию белковых расстройств;
антибактериальную терапию; антиферментную терапию;
Оперативное лечение заключается:
- в устранении источника перитонита (в зависимости от причины развития перитонита производят удаление органа или его части, ушивание перфорации или разрывов);
- в санации брюшной полости (удаляют из брюшной полости экссудат, и после устранения источника перитонита производят многократное промывание её растворами антисептиков);
- в декомпрессии кишечника (производится интубация кишечника с помощью трубки с боковыми отверстиями; интубационные трубки можно вводить через нос, задний проход, энтеростомы);
- в дренировании брюшной полости (следят, чтобы дренажи обеспечивали удаление экссудата со всех отделов брюшной полости).
Лапаростомия является одним из вариантов завершения операции при перитоните. Суть его заключается в том, что брюшная полость не ушивается, а края раны сводятся специальными швами. Наложение лапаростомы предусматривает в большинстве случаев повторные санации брюшной полости. В таких случаях говорят о программированной санации.
Послеоперационное лечение включает:
интенсивную инфузионную терапию (5-10 литров жидкости в сутки);
антибактериальную терапию (схемы эмпирической АБТ с их последующей коррекцией каждые 5-10 дней);
борьбу с парезом кишечника и синдромом кишечной недостаточности;
нормализацию функций органов и систем;
симптоматическое лечение сопутствующих заболеваний.
Врач-интерн
хирургического отделения
городской больницы
Самохвалова Е.В.
Руководитель
Болотников А.В.
Приемная главного врача
(+375 214) 50-62-70
(+375 214) 50-62-11 (факс)
Читайте также:

