Реферат пародонтоз клиника диагностика лечение
Обновлено: 19.05.2024
Пародонтоз десен - это патология тканей пародонта, характеризующаяся первично дистрофическими нарушениями. При этой патологии наблюдается генерализованное снижение высоты альвеолярного отростка (альвеолярная часть) челюстей, сопровождающееся рецессией десны при отсутствии в ней воспаления.
Статистические данные о распространении данного заболевания весьма противоречивы. По данным одних авторов, пародонтоз диагностируется в 3-10 % случаев. Другие исследователи считают, что данная патология имеет большее распространение. В связи с медленным и часто бессимптомным клиническим течением пациенты обращаются за помощью в поздние сроки. В этот период могут наслаиваться воспалительные явления, что делает диагностику пародонтоза десен затруднительной.
Патогенез (что происходит?) во время Пародонтоза десен:
В этиологии и патогенезе пародонтоза десен ведущее место отводят общим факторам, и в первую очередь изменениям сердечнососудистой и нервной систем, а также воздействию неблагоприятных факторов окружающей среды (радиационное, в том числе компьютерное, воздействие; электромагнитное излучение от бытовых и профессиональных приборов, загрязнение окружающей среды отходами производства и др.).
Первичная роль сосудистых нарушений в этиологии пародонтоза доказана в работах А.И. Евдокимова, Т.И. Лемецкой, А.А. Прохончукова. Как проявление тканевой нейродистрофии рассматривали пародонтоз И.О. Новик, Е.Е. Платонов, Д.А. Энтин, Н.Ф. Данилевский. В патогенезе пародонтоза ведущее значение имеют нарушения кровоснабжения тканей пародонта, обмена веществ с резкой задержкой процессов синтеза белка.
Патоморфологические изменения при пародонтозе десен проявляются в виде задержки обновления костных структур, утолщением костных трабекул вплоть до выраженного остеосклероза и утраты губчатого вещества, что выражается в виде очагового остеопороза. Изменения костной ткани сочетаются с изменениями микроциркуляторного русла в виде гиалиноза и склероза сосудов, сопровождающегося сужением их просвета и облитерацией. В эпителии десны наблюдаются белковая дистрофия клеток, атрофия эпителия с уменьшением количества гликогена. В подлежащей соединительной ткани - мукоидное набухание, фибриноидные изменения, снижение активности окислительновосстановительных процессов.
Симптомы Пародонтоза десен:
Ранние стадии заболевания бедны симптоматикой и почти не причиняют неудобств больным.
При легкой степени пародонтоза десен больные предъявляют жалобы на преходящий зуд, жжение, "ломоту" в разных участках челюсти (чаще в области зубов 42, 42, 41, 31, 32, 33). Нередко отмечаются явления гиперестезии, чувство нестабильности зубов без видимой их подвижности.
Во время осмотра выявляется бледная или нормальной окраски десна, сглаживание десневых сосочков. В области отдельных зубов - валикообразное утолщение десны. Десна плотно прилегает к поверхности зуба. Зубы устойчивы. Наблюдается генерализованная рецессия десны до 3 мм. Рентгенологически отмечается атрофия альвеолярной кости до у длины корня зуба.
Средняя степень пародонтоза характеризуется жалобами эстетического характера: увеличение клинической коронки зубов и межзубных промежутков, появление гиперестезии зубов от температурных, химических и других раздражителей. Десна нормальной окраски или анемична, уплотнена. Зубодесневые и пародонтальные карманы отсутствуют. Имеются плотные наддесневые зубные отложения. Отмечаются генерализованная рецессия десны от 3 до 5 мм; веерообразная дислокация зубов 23, 22, 21, 11, 12, 13, 33, 32, 31, 41, 42, 43 при отсутствии подвижности, определяется травматическая окклюзия. При этой степени появляются некариозные поражения зубов, наиболее часто - клиновидные дефекты.
Рентгенологически определяется снижение высоты межзубных перегородок до 2 длины корня зуба.
При тяжелой степени пародонтоза десен появляются жалобы на подвижность и дислокацию зубов. Осмотр выявляет анемичную плотную десну, плотные пигментированные зубные отложения, генерал изованую рецессию более 5 мм. Наблюдаются подвижность зубов и их выпадение. Рентгенологически определяется атрофия альвеолярного края челюстей более у длины корня.
В некоторых случаях на поздних стадиях заболевания могут присоединяться воспалительные явления. Рентгенологически определяется сочетание признаков, характерных для пародонтоза (атрофия альвеолярного отростка) и воспалительных изменений: остеопороз межзубных перегородок, исчезновение кортикальной пластинки, резорбция костной ткани, костные карманы.
Для пародонтоза десен, осложненного воспалением, характерна определенная клиническая картина: у группы зубов бледная слизистая оболочка плотно охватывает корни, зубодесневые и пародонтальные карманы отсутствуют, зубы сохраняют устойчивость даже при значительной атрофии альвеолярного гребня. В области других зубов - отечная гиперемированная десна, различной глубины зубодесневые карманы, нередко с гнойным отделяемым; над и поддесневые зубные отложения; подвижность и дислокация зубов, пародонтальные абсцессы.
Диагностика Пародонтоза десен:
Дифференциально-диагностическими признаками, характеризующими степень тяжести пародонтоза, являются степень снижения высоты альвеолярного отростка и патологическая подвижность зубов.
В структуре костной ткани челюстей выявляются очаги остеосклероза, наблюдается четкий рисунок контуров перегородок, кортикальная пластинка сохранена; очаги остеопороза отсутствуют.
Лечение Пародонтоза десен:
Местное и лекарственное лечение пародонтоза десен
Местное лечение пародонтоза независимо от формы и стадии патологического процесса начинают с устранения очагов хронической инфекции, т.е. проведения терапевтической и хирургической санации полости рта, а также проведения профессиональной гигиены, которая включает удаление зубных отложений вручную, с использованием скеллеров, полирование и покрытие шеек и корней зубов фторсодержащими препаратами, например фторлаком или бифлюоридом, обучение правилам личной гигиены полости рта. Местное лечение пародонтоза, кроме того, предусматривает устранение дефектов протезирования, суперконтактов посредством избирательного пришлифовывания зубов, лечение патологии прикуса.
Важная роль в лечении пародонтоза отводится адекватному ортопедическому лечению. Для эстетического шинирования и протезирования в настоящее время используют светополимерные нити Fibruspan, GlasSpan, Ribond, фотополимерные материалы; безметаллические конструкции на основе таких материалов, как артглас, позволяют уменьшить нагрузку на опорные зубы и сохранить прочность и эстетичность.
Для лечения гиперестезии твердых тканей зубов проводят реминерализующую терапию при помощи электроили фонофореза с препаратами кальция и фтора или витамина В, (курс 10-15 процедур).
Для улучшения микроциркуляции рекомендуются различные виды массажа: пальцевой или аутомассаж (выполняется пациентом дома, постоянно после чистки зубов), вакууммассаж (на курс 15-20 процедур), вибромассаж. Местно воздействуют токами Д'Арсонваля или ультратонтерапией; на курс 10-15 процедур. Назначают электрофорез витамина С, В,, трентала, всего 10-15 процедур.
Лечебный эффект на микроциркуляцию тканей пародонта оказывает облучение красным светом и низкоинтенсивным лазерным излучением (на курс до 10 процедур).
При нарушении эластичности сосудистой стенки, органических изменениях в сосудах можно добиться улучшения трофики тканей пародонта при помощи вакуумтерапии (на курс 15-20 процедур), местной магнитотерапией с помощью эластичных магнитофорных аппликаторов.
Одновременно с местным лечением следует назначать общую терапию средствами, нормализующими метаболизм и улучшающими кровоснабжение тканей пародонта.
Из препаратов, воздействующих на микроциркуляцию, следует назначать трентал, который улучшает микроциркуляцию, оказывает сосудорасширяющее действие и улучшает снабжение тканей кислородом, повышает эластичность эритроцитов, снижает вязкость крови. Применяют при нарушениях периферического кровообращения, атеросклерозе. Назначают по 0,2 г (2 драже) 3 раза в день после еды в течение 2 нед, по 0,1 г 3 раза в день в течение 1 нед.
Инсадол - препарат органотропного и остеотропного действия, обладает иммунокорригирующими свойствами, улучшает микроциркуляцию. Назначают по 3 таблетки 2 раза в день до еды в течение 3 нед - основной курс; 1 мес по 3 таблетки в день до еды - поддерживающий курс; перидол - аналог инсадола. Назначают по 2 таблетки 3 раза в день в течение месяца. Поддерживающая терапия: по 1 таблетке 3 раза в день; курс лечения - 2 мес.
Тыквеол - противовоспалительное, регенерирующее, антиатеросклеротическое средство. Назначают по 4 капсулы 3-4 раза в день после еды; курс лечения 1-3 мес.
Некоторые препараты растительного происхождения оказывают воздействие на микроциркуляцию. К ним относятся корень женьшеня, экстракт элеутерококка, плод лимонника, экстракт родиолы жидкий, настойка заманихи. Назначают курсами по 30-40 капель утром, перед едой, в течение месяца.
К препаратам, влияющим на проницаемость сосудистой стенки и улучшающим обменные процессы, относятся витамины С, Р и Е. К средствам, влияющим на нормализацию метаболизма, относятся витамины группы В.
Этиопатогенетическая терапия направлена на улучшение работы сердечнососудистой системы и микроциркуляции челюстнолицевой области. Нельзя забывать о благоприятном воздействии прогулок на свежем воздухе и занятиях физической культурой соответственно возрасту и здоровью. Хороший эффект дает гидротерапия. В лечебном учреждении назначают гидрогазовакуумный массаж, на курс 10-15 процедур.
Для восстановления функциональной активности сосудов микроциркуляторного звена тканей пародонта можно использовать нейрорефлекторное воздействие на воротниковую зону. Назначают гальванический воротник по Щербаку, электрофорез витамина С или В,, контрастный душ, ультрафиолетовое облучение воротниковой зоны, массаж и др. При функциональных нарушениях в работе сердечнососудистой системы, связанных с нервноэмоциональным напряжением, неврастенией, при гипертонической болезни 1 - 1 1 стадии и климактерическом синдроме хороший эффект оказывает транскраниальная (центральная) электроаналгезия и электросон; на курс 10-15 процедур.
Гипербарическая оксигенация в барокамере способствует улучшению трофических процессов во всем организме, поэтому она показана пациентам с пародонтозом, отягощенным общей патологией дистрофического генеза.
Лечение пародонтоза десен, осложненного воспалением
Начинать лечение надо с купирования воспалительных явлений. Целесообразно использовать в данном случае схему лечения, аналогичную терапии пародонтита, соответствующую определенной стадии патологического процесса. После стихания воспалительных явлений рекомендуют средства, предусмотренные для лечения пародонтоза.
К каким докторам следует обращаться если у Вас Пародонтоз десен:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Пародонтоза десен, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Пародонтоз – атрофические процессы в пародонте, приводящие к нарушению единства связочного аппарата зуба с костной тканью (альвеолярными отростками челюсти). Характеризуется прогрессирующим течением, проявляется ощущением дискомфорта в деснах, подвижности зубов, неприятного запаха и вкуса во рту. В дальнейшем шейки зубов обнажаются, происходит образование клиновидных дефектов на эмали. Лечение пародонтоза проводится отдельным специалистом - врачом-парадонтологом. При отсутствии лечения пародонтоз приводит к ранней потере зубов.
МКБ-10
Общие сведения
Пародонтоз – заболевание зубов первично-дистрофичного характера. В патогенезе пародонтоза лежит нарушение питания костной ткани челюсти, это ведет к нарушению обновления тканей, к нарушению минерального обмена и к нарушению кровоснабжения десен. Пародонтоз диагностируют у 5-10% пациентов, обратившихся за стоматологической помощью.
Причины развития пародонтоза
Основной причиной пародонтоза являются патогенные микроорганизмы, которые находятся в зубном налете. В результате их жизнедеятельности ткань десны становится рыхлой, разрушается зубодесневое соединение и зубной налет проникает глубже. После затвердевания зубной налет повреждает десну и зубную эмаль. Пародонтоз чаще встречается у людей с патологиями сердечно-сосудистой системы атеросклеротического характера, с патологиями пищеварительного тракта и эндокринными заболеваниями.
Нарушения обмена веществ, особенно вследствие гиповитаминоза становятся причиной пародонтоза в старшем возрасте, когда естественное ослабление тканей пародонта более выражено. В патогенезе пародонтоза кроме микробного фактора и дистрофических изменений лежат также аномалии развития зубочелюстной системы. Так, при патологиях прикуса, аномалиях положения зубов пародонтоз диагностируется в несколько раз чаще.
Симптомы пародонтоза
Пародонтоз является длительно текущим заболеванием десен, которое со временем приводит к появлению неприятного запаха изо рта и к выпадению зубов. Пародонтоз и другие заболевания десен являются основной причиной потери зубов в зрелом возрасте. При пародонтозе образуется глубокий десневой карман, в котором скапливаются остатки пищи, микроорганизмы и зубной налет. Именно такие воспаленные десневые карманы и являются источником зловонного запаха изо рта и неприятного привкуса во время еды.
Повышенная кровоточивость десен при пародонтозе во время чистки зубов или принятия пищи объясняется разрыхленностью десен. Кроме того повышается чувствительность десен ко всем типам раздражителей, они становятся болезненными и легко воспаляются. Этим объясняется раздражительность и нервозность пациентов с пародонтозом. Когда зубодесневое соединение полностью разрушается и десневой карман становится глубоким и окончательно сформированным, наступает этап формирования микробной бляшки на корне зуба. Это заключительная стадия пародонтоза, на которой рассасывается корень зуба и челюстная кость, развивается грануляционная ткань, что приводит к потере зубов.
Патогенные микроорганизмы провоцируют развитие пародонтоза, но не являются его основной причиной, так как в части случаев патологический процесс при пародонтозе носит неинфекционный характер. После формирования десневого кармана шейки зубов обнажаются. Этот этап пародонтоза длительный, и, несмотря на почти полное обнажение шеек зубов, зубы длительное время хорошо сохраняют фиксацию.
По мере прогрессирования присоединяется повышенная чувствительность шеечной части зуба и ощущение зуда в деснах, иногда при пародонтозе может быть ярко выраженное воспаление десны.
Необходимо обратиться за стоматологической помощью, если имеется один из симптомов, указывающих на наличие пародонтоза. Это бледность десневых сосочков, кровоточивость десен или ретракция десны с обнажением шейки зуба. Со временем обнажается и корневая часть зуба, из-за чего зубы при пародонтозе выглядят несколько длиннее.
В зависимости от того, насколько явно выражены симптомы, различают несколько степеней тяжести пародонтоза. При легкой форме пародонтоза внутридесневая часть зуба обнажена примерно на треть, средняя и тяжелая форма характеризуются обнажением зуба наполовину и более. Если патологический процесс принял необратимый характер, то есть появились признаки атрофии десен и подвижности зуба, то возможна потеря зубов. Часто пародонтоз сочетается с некариозными заболеваниями зубов – эрозией эмали, стертостью зуба, клиновидным дефектом.
Диагностика и лечение пародонтоза
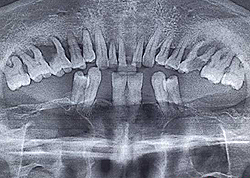
Диагноз ставится на основании клинических проявлений и данных инструментального осмотра стоматолога. Обычно пародонтоз диагностируют случайно, во время профилактических медицинских осмотров.
Лечение проводится врачом-пародонтологом и должно быть направлено на восстановление десневого соединения, при этом во время терапии пародонтоза нужно учитывать индивидуальные особенности пациента, сопутствующие заболевание и возраст. Так, в группе пациентов старшего возраста с пародонтозом часто присутствуют патологии сердечно-сосудистой системы, эндокринные заболевания и нарушения обмена веществ.
Лечение пародонтоза должно быть направлено на активизацию местного кровообращения, что достигается массажами и физиотерапией. Важно своевременно удалять зубной камень и зубной налет, поэтому при пародонтозе показана профессиональная гигиена полости рта и ультразвуковая чистка зубов.
Фиксация подвижных зубов проводится путем вантового шинирования или шинирования флекс-дугами. Если пародонтоз сопровождается выпадением зубов, то показана консультация ортопеда для решения вопроса зубопротезирования. Замещение образовавшихся дефектов зубного ряда возможно и путем имплантации зубов. Параллельно проводят курс витаминотерапии и коррекцию заболеваний, которые могли спровоцировать развитие пародонтоза. Отказ от курения, соблюдение гигиены полости рта и введение в рацион продуктов, которые способствуют самоочищению зубов, регулярное посещение стоматолога являются мерами профилактики пародонтоза.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Пародонтоз: причины появления, симптомы, диагностика и способы лечения.
Определение
Пародонтоз – системное поражение околозубной ткани (пародонта) первичного дистрофического характера.
Пародонт – это совокупность тканей поддерживающего аппарата зуба: десна, кость зубной альвеолы, цемент и связка зуба.
Причины появления пародонтоза
Причины развития пародонтоза точно не установлены, но считается, что важную роль в этом процессе играет нарушение питания костной ткани челюсти со снижением минерального обмена и обновления ткани.
Определенное место в формировании пародонтоза занимают патогенные микроорганизмы, присутствующие в зубном налете. В результате их жизнедеятельности ткань десны становится рыхлой, разрушается зубодесневое соединение, зубной налет проникает глубже и после затвердевания повреждает десну и зубную эмаль.
Основополагающими факторами, приводящими к развитию пародонтоза, являются:
- наследственная предрасположенность;
- системные заболевания;
- эндокринные заболевания, включая, сахарный диабет и др.;
- хронические заболевания внутренних органов, пищеварительного тракта;
- заболевания сердечно-сосудистой системы атеросклеротического характера (атеросклероз, артериальная гипертония, вегетососудистая дистония);
- поражения костей (остеопении);
- гиповитаминоз;
- аномалии развития зубочелюстной системы (патологии прикуса, аномальное расположение зубов);
- воздействие хронического стресса;
- функциональная недостаточность пародонта.
По рецессии десны (уменьшению количества ткани десны, ее убыли) выделяют:
- локальную рецессию,
- генерализованную рецессию,
- неуточненную рецессию.
- легкая форма,
- средняя форма,
- тяжелая форма.
В начале заболевания больные пародонтозом не испытывают каких-либо неприятных ощущений, поэтому к врачу не обращаются. Затем появляются жалобы на временный зуд, жжение десен, повышенную чувствительность шеек зубов.
В результате прогрессирования заболевания возникают множественные обнажения шеек и корней зубов, непропорционально большие промежутки между зубами, веерообразное расхождение зубов.
На поздних стадиях может наблюдаться подвижность зубов. Часто пародонтоз сочетается с некариозными поражениями (клиновидными дефектами, эрозией эмали).
Рассмотрим симптоматику пародонтоза на разных стадиях его течения.
Средняя стадия пародонтоза характеризуется обнажением корня зуба и уменьшением высоты межзубной перегородки до 1/2 ее величины.
Пациенты жалуются на увеличение видимой коронки зубов и межзубных промежутков, гиперестезию (повышенную чувствительность) зубов при воздействии температурных, химических и других факторов.
Во время осмотра врач наблюдает уплотненные десны нормального цвета или бледные (анемичные), отсутствие зубодесневых и пародонтальных карманов, плотные наддесневые зубные отложения, генерализованную рецессию десны от 3 до 5 мм, веерообразную дислокацию 23, 22, 21, 12, 13, 33, 32, 31, 41, 42, 43 зубов при отсутствии их подвижности; определяются травматическая окклюзия, некариозные поражения зубов, клиновидные дефекты.
Рентгенологическое исследование позволяет заметить снижение высоты межзубных перегородок до 1/2 длины корня зуба.
На тяжелой стадии пародонтоза обнажаются корни зубов и уменьшается высота межзубной перегородки более 1/2 ее величины.
Пациенты жалуются на подвижность и дислокацию зубов.
Во время осмотра врач наблюдает анемичные плотные десны, плотные пигментированные зубные отложения, генерализованую рецессию десны более 5 мм, подвижность зубов и их выпадение.
Рентгенологическое исследование показывает атрофию альвеолярного края челюстей более 1/2 длины корня зуба.
Для пародонтоза с присоединением воспалительного процесса характерна следующая клиническая картина:
- бледная слизистая оболочка плотно охватывает корни;
- зубодесневые и пародонтальные карманы отсутствуют;
- зубы сохраняют устойчивость даже при значительной атрофии альвеолярного гребня;
- десны отечные гиперемированные, зубодесневые карманы различной глубины (нередко с гнойным отделяемым);
- присутствуют над- и поддесневые зубные отложения, подвижность и дислокация зубов, пародонтальные абсцессы.
Диагностика пародонтоза
Врач-стоматолог ставит диагноз пародонтоза на основании клинических признаков и результатов рентгенологического обследования.
По скорости образования гематомы с помощью специального аппарата, создающего на участке десны разряжение воздуха, определяется стабильность капилляров (проба Кулаженко).
По скорости рассасывания раствора, введенного под слизистую десны, определяют степень отечности мягких тканей (пузырчатая проба).
Рентгенологическое исследование позволяет определить:
- изменения в костной ткани (убыль костной ткани, остеопороз, склероз);
- ширину щелей между зубами;
- изменения границ зубных лунок;
- снижение высоты межзубных перегородок.
-
клинический анализ крови: общий анализ, лейкоформула, СОЭ (с микроскопией мазка крови при наличии патологических сдвигов);
Одно из основных лабораторных исследований для количественной и качественной оценки всех классов форменных элементов крови. Включает цитологическое исследование мазка крови для подсчета процентного содержания разновидностей лейкоцитов и определение скорости оседания эритроцитов.
Пародонтоз – дистрофический процесс, распространяющийся на все структуры пародонта. Его отличительной чертой является отсутствие воспалительных явлений в десневом крае, отсутствие пародонтальных карманов. Распространенность пародонтоза составляет 1-3% населения.
Классификация пародонтоза
(принятая на заседании СТАР, 2001 и МКБ-10, 1997):
КО 5.4 – пародонтоз
КО 6.0 – рецессия десны:
– КО 6.00 – локальная рецессия
– КО 6.01 – генерализованная рецессия
– КО 6.09 – неуточненная рецессия
Тяжесть: легкая, средняя, тяжелая – в зависимости от обнажения корня зуба и уменьшения высоты межальвеолярной перегородки.
Распространенность процесса: только генерализованный.
Этиология. В этиологии пародонтоза важную роль играют общесоматические факторы риска: эндокринные заболевания, нарушения обмена веществ, атеросклероз, гипертоническая болезнь, заболевания желудочно-кишечного тракта, нейрогенные дистрофии.
Сосудистая теория (А.И. Евдокимов, 1940) рассматривает пародонтоз как следствие атеросклеротических изменений тканей пародонта на фоне общего атеросклероза. Другие авторы (Д.А. Энтин, П.А. Глушков, Е.Е. Платонов), основываясь на экспериментальных данных, связывали нарушение трофики пародонта с нервно-трофическими расстройствами. Большое значение имеет воздействие хронического стресса, когда мишенью, в первую очередь, становятся кровеносные сосуды. Развивается адгезия и агрегация клеток крови с закупоркой микроциркуляторного русла, процесс еще более усугубляется за счет нарушения метаболизма нейтрофильных гранулоцитов, которые начинают секретировать свободные радикалы и протеолитические ферменты. К развитию пародонтоза предрасполагает и функциональная недостаточность пародонта.
Патогенез. Нарушения трофики тканей пародонта, которые проявляются задержкой обновления тканевых структур, нарушением метаболизма белка, минерального и других видов обмена. В молодом возрасте (21-30 лет) пародонтоз часто сочетается с вегетососудистой дистонией, а в возрасте старше 50 лет – с гипертонической болезнью и атеросклерозом. Таким образом, нарушения микроциркуляции при пародонтозе являются следствием гипоксии, спазма сосудов и склероза.
Морфология. В эпителии десны наблюдается белковая дистрофия клеток, атрофия эпителия, с уменьшением количества гликогена, паракератоз. В подлежащей соединительной ткани – мукоидное набухание, фибриноидные изменения, снижение активности окислительно-восстановительных процессов. Гистохимические изменения: уменьшается активность окислительно-восстановительных ферментов, гликозаминогликанов. Образуется репаративный дентин, возможно развитие асептического некроза пульпы, связанного с резким снижением трофики.
Деструктивных изменений эпителия и круговой связки зуба нет, глубина зубодесневой борозды в норме, однако наблюдается смещение зубо-десневого прикрепления по длине корня (не на цементно-эмалевой границе, а на уровне цемента). Отмечается задержка обновления костных структур, утолщение костных трабекул вплоть до выраженного остеосклероза и утраты губчатого вещества, что выражается в виде очагового остеосклероза. Изменения костной ткани сочетаются с изменениями микроциркуляторного русла в виде гиалиноза и склероза сосудов, сопровождающегося сужением просвета сосудов и их облитерацией.
Клинические проявления пародонтоза
Жалобы: в начале заболевания больные пародонтозом к врачу не обращаются, так как не испытывают каких-либо неприятных ощущений. Затем появляются непостоянные жалобы на парестезии десен (зуд, жжение), а также на гиперстезию шеек зубов, связанную с обнажением корней зубов. По мере развития процесса появляются множественные обнажения корней зубов, диастемы и тремы, веерообразное расхождение зубов.
Объективно: наблюдается однородность поражения пародонта. Слизистая оболочка десны бледно-розовая, даже анемичная, плотная. Воспалительных явлений нет. Характерна атрофия межзубных сосочков и валикообразное утолщение маргинальной десны. Глубина зубодесневой борозды в пределах нормы. Визуально: обнажение шеек зубов, соответственно – краевая рецессия тканей пародонта. Для ее оценки используется классификация рецессий по Миллеру (1985) с прогнозом лечения. Кроме того, могут быть наддесневые плотные зубные отложения, наличие микробного налета не характерно. В более поздних стадиях – подвижность зубов. Часто пародонтоз сочетается с некариозными поражениями (клиновидные дефекты, эрозии эмали).
Критерии тяжести пародонтоза:
легкая степень (обнажение корня и уменьшение высоты межзубной перегородки до 1/3 ее величины);
средняя степень (обнажение корня и уменьшение высоты межзубной перегородки до 1/2 ее величины);
тяжелая степень (обнажение корня и уменьшение высоты межзубной перегородки более 1/2 ее величины).
Основным дополнительным методом обследования при пародонтозе является рентгенологический: наблюдается убыль костной ткани, при этом структура кортикальной пластинки сохранена. Рисунок кости мелкоячеистый, с плотными трабекулами, наблюдается уменьшение костномозговых пространств, выявляются одновременно очаги остеопороза и остеосклероза. Может наблюдаться гиперцементоз, наличие дентиклей и петрификатов в пульпе, уменьшение размеров полости зуба.
Реопародонтограммы в большинстве случаев имеют конфигурацию, свидетельствующую о вазоконстрикции. При изучении результатов полярографии выявляется снижение парциального давления кислорода в десне, что свидетельствует о гипоксии тканей.
Пробы и индексы, характеризующие воспаление (ИГ, РМА и т.д.), неинформативны.
Дифференциальная диагностика. От пародонтита в стадии ремиссии по данным клинического обследования, анамнеза, рентгенологической картины.
В лечении пародонтоза важное место занимает патогенетическая терапия, направленная на предупреждение осложнений в виде воспаления.
I этап (симптоматическая терапия):
1. Рекомендации по индивидуальной гигиене полости рта и ее контроль: зубная щетка средней жесткости, исключить горизонтальные движения щетки, использовать лечебно-профилактические пасты, содержащие фтор и кальций.
2. Санация полости рта: пломбирование эрозий, клиновидных дефектов, кариозных полостей, восстановление контактных пунктов, удаление зубных отложений, устранение острых краев зубов, выявление и устранение супраконтактов.
3. Лечение гиперестезии тканей зуба: местная и системная реминерализующая терапия (препараты кальция и фосфора: глюконат Ca, глицерофосфат Ca, фитин в таб.); препараты фтора (фторида Na, витафтор).
4. Рациональное протезирование и шинирование.
II этап (патогенетическая терапия): учитывая, что в патогенезе пародонтоза значительную роль играет атеросклероз и другие психосоматические заболевания, необходимо обследование больного и правильный выбор антисклеротических и вазотропных препаратов в виде инъекций, электрофореза, per os: трентал – по 2 драже 3 раза в день, курс 2-3 недели; витамин Е – по 50 мг масляного р-ра 3 раза в день, курс 3-5 недель; эксузан – по 10-20 капель 3 раза в день; продектин – по 0,25 г 3-4 раза в день; никотиновая кислота – по 0,05 г 2-3 раза в день, курс не менее месяца; мевакор – по 40 мг 1 раз в день; ангиотрофин и др. Физиотерапия: вакуум-, гидро-, вибромассаж; дарсонвализация; светолечение; электрофорез.
Прогноз заболевания благоприятный при легкой и средней степени. Появление патологической подвижности и снижение высоты альвеолы более 2/3 длины корней зубов увеличивают риск потери зубов.
Читайте также:

