Реферат на тему онихомикоз
Обновлено: 05.07.2024
Онихомикозы (ОМ) – грибковые инфекции ногтей – составляют 18–40% всех заболеваний ногтей, в связи с чем остаются актуальной проблемой, стоящей перед микологами. По данным ВОЗ, грибковыми заболеваниями ногтей страдает каждый пятый житель Земли [8,9].
Грибковые заболевания ногтей редко наблюдаются в детском возрасте. В основном это дети, страдающие тяжелыми соматическими заболеваниями. Заболеваемость ОМ у мужчин выше в 1,5–3 раза, чем среди женщин, однако женщины чаще обращаются к врачу. Распространенность ОМ повышается с возрастом в 2,5 раза через каждые 10 лет и наиболее высока у лиц пожилого возраста [1,23].
Основными возбудителями ОМ являются дерматофиты (68,3–90,7% случаев), представленные преимущественно Tr. rubrum. За ними следуют: Сandida spp. – 5–10% случаев (C. albicans вызывает более 90% случаев кандидоза ногтей) и плесневые грибы, такие как Aspergillus spp., Scopulariopsis brevicaulis, Fusarium spp., Acremonium spp., Scytalidium spp. и др., обусловливающие 10–15% случаев онихомикоза. Среди пациентов в возрасте до 60 лет, страдающих ОМ, дерматофиты обнаруживаются у 94,9%, недерматофиты – у 5,1%, в возрасте старше 60 лет – соответственно у 89,7% и 10,3% [3,23,1,11,20].
Патогенетические механизмы ОМ многообразны: метаболические нарушения в ногтевых пластинках, снижение сосудистого тонуса, развитие акроангионевроза и нейротрофических изменений ногтевого ложа, фокальная инфекция, соматическая патология, преклонный возраст и др. [1,2,4,5].
По данным О.Л. Иванова и Ю.В. Сергеева (2003 г.), чаще встречаются ониходистрофии I пальцев стоп (у 83% больных) с преобладанием дистальной формы ОМ (90%). Из сопутствующих заболеваний у больных онихомикозами превалируют болезни кровеносной системы, органов пищеварения, заболевания нервной, костно–мышечной систем, что значительно осложняет выбор адекватной антимикотической терапии.
Для манифестации ОМ возбудитель должен проникнуть в пластинку, ложе, матрикс и проксимальный валик ногтя. Визуально наблюдаемые изменения в ногтевой пластинке являются результатом инфицирования какой–нибудь из перечисленных структур, причем не обязательно самой пластинки.
Обычно возбудители проникают в ногти из очага грибковой инфекции на подошве, на который пациент не обращает внимания из–за отсутствия симптомов.
Чаще всего грибы внедряются в ноготь из–под дистального, т.е. свободного или латерального края ногтевой пластинки. Таким образом возникает дистально–латеральная подногтевая форма ОМ, при которой основные патологические процессы происходят не в пластинке, а под ней, в ложе ногтя. Ногтевое ложе отвечает на внедрение гриба ускоренной пролиферацией своих клеток – типичная реакция эпидермиса при грибковых инфекциях. Утолщение рогового слоя у краев ногтевого ложа нарушает соединение ложа с пластинкой ногтя, вследствие чего на ранних стадиях дистальной формы онихомикоза преобладают слабо выраженные явления онихолизиса (отделение пластинки от ложа ногтя). Из ногтевого ложа возбудители распространяются в проксимальном направлении. Распространение зоны онихолизиса приводит к отслоению все большей поверхности ногтевой пластинки. Проникая в пластинку ногтя, грибы вызывают ее медленное разрушение. Они могут проникать в матрикс, тем самым приводя к дистрофическим изменениям ногтя. Таким образом, заболевание переходит в новую форму – тотальный дистрофический онихомикоз.
Возбудителем дистально–латеральной формы онихомикоза, как правило, является Tr. rubrum. Данная форма может быть вторичной, вызванной грибами–недерматофитами (чаще – смешанной плесневой флорой). В этом случае возбудители проникают в ноготь с уже имеющейся зоны онихолизиса с дистрофией ногтевой пластинки. Грибы заселяют трещины в ногте, участки между гребешками ногтевого ложа, запустевающие сосуды, с дальнейшим развитием гиперкератоза ложа ногтя и медленным разрушением ногтевой пластинки. Такое развитие патологического процесса особенно характерно для пожилых пациентов с длительно существующими изменениями ногтей.
Из представителей рода Trichophyton spp. наибольшей агрессивностью по отношению к роговым структурам обладает Tr. mentagrophytes var. interdigitale. Если дистальная форма ОМ является, по существу, болезнью ногтевого ложа, то вызванная Tr. mentagrophytes, так называемая поверхностная белая форма – это инфекция собственно ногтевой пластинки с первичным поражением дорсальной поверхности. Обитающий на поверхности возбудитель разрушает пластинку перфорирующими гифами, пробивающими слои кератина, а также в результате действия кератиназ. Патологический процесс может захватывать все слои ногтевой пластинки.
Данную форму ОМ могут вызывать и грибы–недерматофиты Acremonium spp., Fusarium oxysporum и некоторые виды Aspergillus, способные разрушать ногтевую пластинку.
И, наконец, грибы могут проникать в ноготь через проксимальный ногтевой валик, оказываясь в конечной части матрикса. Отсюда они проникают под пластинку ногтя, в ложе или остаются в матриксе, вызывая дистрофические изменения в ногте.
От вида гриба–возбудителя зависит конкретный способ его прохождения через проксимальный валик, внедрения в матрикс и развитие дальнейших патологических процессов. Tr. rubrum обычно попадает через матрикс сразу в ногтевое ложе, предварительно инфицировав кожу проксимального валика и кутикулу ногтя. Повреждение матрикса приводит к изменениям пластинки – неровностям, бороздам и трещинам.
Известные российские микологи Сергеев Ю.В. и Сергеев А.Ю. выделяют и другой механизм развития проксимального подногтевого ОМ, который заключается в проникновении гриба–возбудителя в проксимальные отделы ногтевого ложа не через валик, а незаметным его продвижением из дистальных отделов через трещины пластинки или запустевающие каналы в ногтевом ложе, оставшиеся после мелких подногтевых геморрагий. Достигнув границы матрикса, гриб получает наилучшие условия для развития и активно размножается, захватывая всю зону матрикса.
Несколько иной способ проникновения в матрикс и пластинку ногтя наблюдается при кандидозе ногтей. При нем сначала возникает воспаление проксимального валика – паронихия. Отек, утолщение и изменения формы валика приводят к тому, что кожица ногтя – кутикула – отделяется от дорсальной поверхности пластнки. В результате грибы попадают в матрикс ногтя, затем проникают в пластинку и в ложе, что может проявляться, как онихолизис.
Онихомикоз, сочетающийся с паронихией, наблюдается не только при кандидозе ногтей, но и при недерматофитных плесневых инфекциях, особенно вызванных Scytalidium spp.
Изменения, наблюдаемые в матриксе при любом типе проксимального ОМ, могут приводить к дистрофии ногтя, разрушению и утрате ногтевой пластинки. Следует отметить, что проксимальная форма онихомикоза встречается редко.
Тотальная дистрофическая форма ОМ чаще развивается при дистальном типе поражения ногтей. При ней наблюдается повреждение ложа, пластинки и матрикса ногтя. Ногтевая пластинка отслаивается от ложа в результате выраженного подногтевого гиперкератоза. Иногда наблюдается распад ногтевой пластинки. Новая пластинка плохо отрастает из–за поражения матрикса.
Данная форма чаще наблюдается при длительном течении онихомикоза, вызванного Tr. rubrum, а также при хроническом кожно–слизистом (гранулематозном) кандидозе.
Классификации онихомикозов. Современная классификация онихомикоза, принятая в зарубежной литературе, было предложена N. Zaias в 1972 году. Она основана на принципах проникновения и распространения гриба–возбудителя в ногте и особенностях поражения ногтевой пластинки. Согласно данной классификации клинические формы ОМ включают [1,5]:
– дистальная (дистально–латеральная) подногтевая;
– поверхностная (поверхностная белая);
Кроме вышеуказанной классификации, в российской микологии различают три формы онихомикоза [2]:
Клинические проявления онихомикозов
Дистально–латеральная форма, встречаемая наиболее часто, начинается с поражения краев ногтевого ложа. Вначале наблюдается онихолизис у свободного и боковых краев ногтя, пластинка теряет прозрачность, становится белесой или желтой. Край ногтя крошится и истончается. Ноготь выглядит утолщенным за счет подногтевого гиперкератоза. Патологический процесс может долгое время протекать в виде краевого поражения, иногда, прогрессируя, захватывать все большие части ногтя. Чаще это выглядит как белые полоски, идущие от края ногтя к его проксимальной части. Завершающей стадией заболевания является поражение всей видимой поверхности ногтя и вовлечение в процесс матрикса, который приводит к дистрофии ногтя.
Следует отметить, что для инфекции, вызванной Tr. rubrum, характерно вовлечение всех ногтей на ногах. Ногти на руках поражаются реже.
Поверхностная форма онихомикоза, как правило, наблюдается на ногте большого пальца ноги, реже на ногте мизинца и почти никогда – на ногтях кистей.
Проксимальную форму онихомикоза часто отмечают у больных ВИЧ–инфекцией. Заболевание считают индикатором иммунодефицитного состояния. Описаны случаи руброфитии ногтя I пальца кисти, протекающей в проксимальной форме, у больных хроническим кожно–слизистым кандидозом [5].
Тотальная дистрофическая форма чаще развивается из дистальной, реже из проксимальной формы. При данной форме ногтевая пластинка утолщена, желтовато–серого цвета, с неровной поверхностью, может частично или полностью разрушаться. В большинстве случаев наблюдается различной степени выраженности подногтевой гиперкератоз.
При нормотрофической форме изменяется лишь окраска ногтей: в их латеральных отделах появляются пятна и полосы, цвет которых варьирует от белого до охряно–желтого; постепенно весь ноготь меняет окраску; сохраняя, однако, блеск и неизменную толщину.
Гипертрофическая форма характеризуется тем, что к измененному цвету ногтевой пластинки присоединяется нарастающий подногтевой гиперкератоз. Ноготь теряет блеск, становится тусклым, утолщается и деформируется вплоть до образования онихогрифоза; частично разрушается, особенно с боков; больные могут испытывать боль при ходьбе.
Для онихолитической формы характерна буровато–серая окраска ногтя, отторжение, атрофия ногтевой пластинки от ложа; обнаженный участок покрыт рыхлыми гиперкератотическими наслоениями; проксимальная часть долгое время остается без существенных изменений.
Для успешной диагностики грибковых поражений ногтей необходимо подробное изучение анамнеза и проведение лабораторных исследований: микроскопическое и культуральное.
Оценка степени тяжести онихомикоза. Для объективной оценки тяжести грибкового поражения ногтей, учитывая его клинико–патогенетические особенности и физиологические характеристики ногтя, Сергеевым А.Ю. и Сергеевым Ю.В. предложен индекс КИОТОС [3,5,14]. Индекс является универсальной системой принятия терапевтических решений при онихомикозе. В основу системы КИОТОС положены наиболее значимые клинические характеристики онихомикоза (клиническую форму, выраженность подногтевого гиперкеротоза при дистальной форме, степень вовлечения ногтя, т.е. длину пораженной дистальной части ногтя от свободного края) и факторы поражения, определяющие скорость роста ногтя (локализация – кисти, стопы, возраст пациента). Значения КИОТОС представляют перечень постепенно возрастающих чисел, от 1 до 30. Данная система позволяет определить подход к лечению, основываясь на объективных клинических характеристиках заболевания, а также рассчитать приблизительную продолжительность системной терапии.
Единственно эффективным подходом к лечению грибковых инфекций ногтей является этиотропная терапия (местная, системная, комбинированная).
Преимущество местной терапии заключается в отсутствии побочных и токсических эффектов, наблюдаемых при применении системных препаратов, т.к. топические антимикотики не всасываются в системный кровоток. Однако при нанесении препарата на поверхность ногтевой пластинки он не всегда достигает гриба–возбудителя, расположенного в ногтевом ложе или/и в матриксе. Для того, чтобы подвести препарат к зараженному ложу при гиперкератозе, прибегают к вспомогательным средствам (кератолитические пластыри, удаление ногтевой пластинки механическим или хирургическим путем, чистка ложа). При вовлечении в патологический процесс матрикса лечение местными средствами неэффективно.
Показания к местной терапии [1]:
– дистально–латеральная форма ОМ, поверхностно–белая (начальные стадии);
– поражение менее половины ногтя;
– умеренный подногтевой гиперкератоз;
– поражение 1 или 2 ногтей.
Использование приборов Gerlach–5003, Berthold S–35, с фрезами различной дисперсности, для аппаратного удаления ногтей позволяет проводить процедуру быстро (занимает 10–15 мин.) и абсолютно безболезненно. Аппараты позволяют также обрабатывать участки гиперкератоза, омозолелости и трещины на коже подошв. Аппаратное удаление ногтевых пластинок обычно предпочитается пациентами, ведущими активный образ жизни. Кроме того, аппаратный медицинский уход за стопой показан в случаях, когда кератолитические средства нежелательны – например, при онихомикозе у больных сахарным диабетом, либо когда их применение невозможно из–за наличия у пациентов экземы, а также при наличии аллергических реакций на йод в анамнезе [26,19].
Внедрение современных антимикотиков в терапию онихомикозов значительно повысило ее эффективность. Препаратами выбора, оправдавшими свою эффективность в процессе многолетнего использования на практике отечественными микологами, являются интраконазол, тербинафин и флуконазол.
Показания к системной терапии [1]:
– дистально–латеральная форма ОМ (поздние стадии);
– поражение более половины ногтя;
– вовлечение в процесс матрикса;
– выраженные изменения ногтя (гиперкератоз, онихолизис);
– поражение более 2–3 ногтей;
– неэффективность местной терапии;
– сочетание ОМ с распространенным поражением кожи или волос.
Эффективность системной терапии определяется особенностями течения онихомикозов, клинико–этиологическими показаниями и схемами, адекватными течению каждого конкретного случая ОМ.
При онихомикозе, вызванном только дерматофитами, назначают тербинафин; вызванном грибами Candida – флуконазол или интраконазол, а при онихомикозе, вызванном плесневыми грибами – интраконазол. На выбор препарата влияют также клиническая форма онихомикоза, тяжесть и локализация поражения, определяемые в индексе КИОТОС. При лечении грибковых инфекций ногтей стоп, требующих продолжительного лечения, препаратами выбора являются интраконазол и тербинафин [17,27].
Еще одним немаловажным критерием, определяющим выбор системного препарата, является спектр его действия. В спектр действия должны попадать возбудители, выделенные из пораженных ногтей (этиологический принцип лечения онихомикоза), поскольку данные культурального исследования должны быть известны врачу. Если этиология ОМ неизвестна или выделено несколько грибов, назначают препарат широкого спектра, действующий на дерматофиты, грибы рода Candida, а также плесневые недерматофитные грибы [3]. В таких случаях наиболее активным препаратом зарекомендовал себя интраконазол.
Что касается схемы назначения препарата, наибольшими преимуществами обладает схема пульс–терапии. Увеличенную дозу препарата назначают короткими курсами с интервалами, превышающими длительность самих курсов (в частности, интраконазол назначают по 400 мг/сут. в течение 7 дней с последующим 3–недельным перерывом или флуконазол 150 мг 1 раз в неделю до полного отрастания ногтевой пластинки). Схема пульс–терапии является безопасной в отношении побочных и токсических эффектов и удобной для пациента, при сохранении высокой эффективности [6,11,21,22,24] .
На сегодняшний день накоплен большой опыт, свидетельствующий о высокой эффективности интраконазола у больных онихомикозами, страдающих сопутствующей патологией. В частности, при заболеваниях сосудов (варикозное расширение вен нижних конечностей, облитерирующий атеросклероз, диабетическая ангиопатия) [9], сахарном диабете [8,12,19], аллергодерматозах (истинной экземе, атопическом и себорейном дерматите) [13], бронхиальной астме, получающих длительную, поддерживающую гормонотерапию [8]. Следует также отметить, что методика пульс–терапии интраконазолом в лечении онихомикозов у пациентов старческого возраста является наиболее щадящей с учетом возрастной геронтологии [18,19].
Комбинированная терапия сочетает преимущества местной и системной терапии. Целью данного вида терапии может быть уменьшение дозы и сокращение сроков назначения системного препарата (для снижения вероятности побочных эффектов). Кроме того, местные препараты используют для профилактики рецидивов после завершения терапии системным препаратом.
Рекомендации по безопасному применению противогрибковых препаратов [3]:
· наименее опасны схемы пульс–терапии (прерывистые и укороченные схемы);
· назначение препарата должно быть этиологически обосновано, если спектр действия препарата не включает выделенного возбудителя, не следует назначать его даже и в больших дозах;
· продолжительность лечения традиционными средствами можно уменьшить, применяя комбинированную терапию или прерывистую схему;
· следует учитывать взаимодействие с другими препаратами;
· ни один системный препарат не следует назначать пациентам с заболеваниями печени;
· ни один системный препарат не следует назначать при беременности и лактации.
1. Сергеев Ю.В., Сергеев А.Ю. Онихомикозы. Грибковые инфекции ногтей. – М.: ГЭОТАР МЕДИЦИНА, 1998.
3. Сергеев А.Ю. Системная терапия онихомикозов (пособие для врачей). – М., 2000. – 28с.
4. Кожные и венерические болезни: Справочник / Под ред. О.Л.Иванова. – М.: Медицина, 1997. – С. 166–167.
6. Иванов О.Л., Новоселов В.С., Солнцева Н.А., Смирнов К.В.// Рос.журн. кож. и вен. бол.– 2000. – № 4. – С. 51–53.
7. Васенова В.Ю., Бутов Ю.С., Моржовцев В.Н // Там же.–1999.– №1.– С. 46–49.
8. Беличков А.Н. // Там же. – 2001.– №1. – С. 39–42.
9. Сундукова И.О., КурицынВ.П. // Там же. – 2001. – №1. – С. 42–43.
10. Сергеев А.Ю., Иванов О.Л., Сергеев Ю.В., Ларионова В.Н. и др. // Там же. – 2001. – №2. – С. 33–38.
11. Беличков А.Н. // Там же. – 2001. – №2. – С. 38–40.
12. Кулагин В.И., Бурова С.А., Дзуцева Э.И. // Там же. – 2002. – №6. – С.44–46.
13. Свечникова Н.Н. // Там же. – 2002. – №6. – С. 46–49.
14. Сергеев А.Ю. // Там же. – 2001. – №3. – С. 33–38.
15. Скурихина М.Е., Будумян Т.М., Ермолаев В.Л. // Там же. – 2001. – №3.–С. 38–42.
16. Лещенко Г.М., Богуш П.Г. // Там же. – 2001.–№3.–С. 42–44.
17. Потекаев Н.С., Потекаев Н.Н., Курдина М.И., Семенова В.Б. и др. // Вестн. дерматол. –1999. – № 5. –С. 12–15.
18. Новик Ф.К. // Там же. – 2001. – №6. – С. 5051.
19. Орлов Е.В., Шакуров И.Г., Захарова Т.А., Николашина О.Е. и др. // Там же. – 2002. – №1.– С. 57–58.
20. Курдина М.И., Маликов В.Е., Жарикова Н.Е., Бурова А.А. // Там же. – 2002. – №5.– С. 49–53
21. Новик Ф.К., Пономарев Б.А., Кулагин В.И. // Там же.– 1999.–№3.– С.46–48.
22. Степанова Ж.В. // Там же. –1999.– № 3. – С. 58–60
23. Тоскин И.А., Галустян С.М. // Там же. – 2001. – №6.– С. 15–19.
24. Соколовский Е.В., Тимоховский Ю.А., Кузнецов А.В., Игнатовский А.В. и др. // Клинич. дермат. и венерол..– 2003. – №1. – С.29–33
25. Новоселов В.С., Белоусова Т.А. // Успехи медицинской микологии: Материалы первого всероссийского конгресса по медицинской микологии. – М., 2003. – С.116.
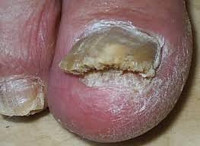
Онихомикоз – инфицирование ногтей на ногах и руках представителями различных классов патогенной и условно-патогенной грибковой микрофлоры. Клиническая картина онихомикоза зависит от причины, вызвавшей микоз. Поражённые грибком ногти меняют цвет и прозрачность, теряют гладкость, утолщаются, становятся ломкими и шероховатыми, расслаиваются, начинают крошиться. При этом подногтевое и околоногтевое пространство может оставаться неизмененным либо краснеть, отекать и поражаться вторичной патогенной флорой. Диагностируется онихомикоз клинически, с помощью осмотра под лампой Вуда, конфокальной микроскопии соскобов и бакпосева. Терапия антимикотическая комбинированная.
Общие сведения
Онихомикоз – часто встречающееся грибковое заболевание ногтей. В патологический процесс может быть вовлечён один или несколько ногтей отдельно на пальцах кистей, отдельно на ногах, возможны и смешанные варианты. При этом онихомикоз рук и ног совершенно идентичен клинически. Термин онихомикоз введён в дерматологическую практику в 1854 году, но в России первое упоминание о заболевании относится к 1861 году. Патология не имеет возрастных ограничений, единственным возрастным отличием является скорость выздоровления. Гендерная окраска отсутствует. Дебют онихомикоза возможен в любое время года.
На распространенность заболевания накладывают отпечаток климатические условия, обуславливающие необходимость длительного ношения тесной теплой закрытой обуви. Например, в Испании онихомикозом страдает только 1,7% населения, в Финляндии – 8,4%, в России – 5%. На заболеваемость влияет и социальный статус пациентов. По данным разных авторов, от 10% до 20% жителей планеты заражены онихомикозом, в структуре дерматологической патологии ему принадлежит более трети всех поражений ногтевых пластинок. Актуальность проблемы заключается в росте заболеваемости, распространённости патологии среди детей и наличии большого количества латентно инфицированных пациентов.

Причины онихомикоза
Триггером патологии является патогенный или условно-патогенный грибок. Развитие онихомикоза провоцируют травмы, плоскостопие, варикоз, гипергидроз, эндокринные и иммунологические нарушения, заболевания крови, патология сосудов, длительный приём гормональных препаратов, антибиотиков и цитостатиков, ношение тесной обуви и отказ от соблюдения общепринятых норм личной гигиены. Заболевание развивается не сразу, ему предшествует поражение кожных покровов подошв и ладоней, и только потом возбудитель внедряется в ноготь.
На здоровую кожу возбудитель попадает с заражённых предметов быта или при рукопожатии с инфицированным человеком. Вместе с роговыми клетками поверхностного слоя эпидермиса, содержащими заразные формы существования грибка, патогенное начало переносится на чистые кожные покровы. Затем грибок распространяется по коже при прикосновениях к загрязненным участкам. Колонизация подногтевого пространства грибком приводит к бессимптомному размножению возбудителя, достижению им критической массы и проникновению из-под свободного края ногтевой пластинки в роговые слои ногтя при любом провоцирующем воздействии (например, при травме ногтя или околоногтевых тканей). Попав в ногтевую пластинку, грибок размножается, формируя в ткани ногтя туннели, ходы и каналы. Степень поражения ногтевой пластинки зависит от химической структуры ногтя и от вирулентности грибка.
Грибок продвигается по направлению к ногтевому ложу, при этом скорость его продвижения превышает скорость роста ногтевой пластинки. Вместо того чтобы быть вытесненным за пределы ногтя здоровыми клетками, грибок достигает основания ногтя, становясь причиной патологических изменений и в ногте, и в ложе. Достигнув ногтевого ложа, грибок провоцирует специфическое воспаление в дерме, сенсибилизирует подногтевое пространство, вызывает отслоение ногтя с явлениями гиперкератоза. Воспаление охватывает и околоногтевые валики, что способствует дополнительному проникновению грибка в ноготь, в котором происходят дистрофические изменения.
Классификация онихомикоза
В современной дерматологии существуют две рабочие классификации онихомикоза, одна – с учетом морфологических изменений в ногте, другая – с учетом места возникновения патологического процесса.
Патоморфологически выделяют три разновидности онихомикоза:
- Нормотрофическая – сохраняются естественная форма и размеры ногтя. Цвет ногтевой пластинки меняется, вместо монохромного телесного появляются белесые вкрапления и линии в латеральных отделах.
- Гиперкератотическая – роговая пластинка тускнеет, преобладает деформирующий ноготь подногтевой гиперкератоз, вызывающий болевые ощущения при ходьбе.
- Атрофическая – роговая пластинка становится бурой, ноготь отслаивается от ложа с явлениями дистрофии.
По месту возникновения различают следующие формы онихомикоза:
- Поверхностная – выявляется практически неизменённая роговая пластинка ногтя опалово-белого цвета, вкрапления визуально напоминают рассыпанный по поверхности ногтя порошок.
- Дистальная – патологические изменения начинаются со свободного края ногтя.
- Латеральная – процесс затрагивает одну или две боковые поверхности.
- Проксимальная – ноготь поражается у основания лунки.
- Тотальная – поражается вся ногтевая поверхность.
- Дистально-латеральная – сочетанное инфекционное поражение ногтя, подногтевого промежутка и околоногтевого пространства.
Кроме того, в клинической практике иногда используется классификация онихомикоза по типу возбудителя, имеющая большое значение для выбора адекватной схемы терапии патологического процесса. Согласно этой классификации, выделяют дерматофитный, кандидозный и плесневый онихомикоз.
Симптомы и диагностика онихомикоза
Визуальные проявления заболевания определяются тяжестью течения патологии. При этом существуют общие клинические симптомы онихомикоза, к которым относятся обязательное поражение кожи стоп и ладоней грибком с явлениями зуда, трещинами и шелушением. Степень поражения зависит от вирулентности возбудителя и сенсибилизации кожных покровов. Кроме того, наблюдается появление белых или жёлтых пятен в роговом веществе ногтя, изменение его прозрачности и окраски. Возможно возникновение воспалительных явлений в околоногтевом пространстве, присоединение вторичной инфекции. Отмечается нарушение трофики дермы и роговой пластины ногтя, изменение консистенции, плотности и конфигурации ногтевой пластинки, образование гиперкератотического утолщения, повышение ломкости ногтя и его способности крошиться, дистрофические проявления, отделение роговой пластинки от ногтевого ложа (онихолизис) с атрофией ногтя и подногтевой дермы.
Заболевание предварительно диагностируют на основании анамнеза и клинических проявлений. Диагноз подтверждают при осмотре пораженного участка в лучах лампы Вуда (люминисцентная диагностика), конфокальной лазерной микроскопии соскобов с очага поражения на грибки, посеве исследуемого материала на питательные среды. При подозрении на онкологический процесс в околоногтевом и подногтевом пространстве проводят микробиологические и гистологические исследования. Онихомикоз дифференцируют с псориазом, красным плоским лишаём, ониходистрофиями, кератодермиями, болезнью Дарье, паронихией, экземой, фотоонихолизисом, травмами и врождённой пахионихией.
Лечение онихомикоза
Методы лечения определяются клинической разновидностью патологии. Для практикующих врачей разработана специальная программа – индекс КИОТОС, который регламентирует выбор терапии в зависимости от вида онихомикоза, распространённости процесса и степени гиперкератотических изменений. Поверхностное поражение ногтей требует только местной терапии с применением антимикотических, антибактериальных и кератолитических лаков и кремов, пластырей на основе клотримазола и миконазола.
Более глубокое поражение ногтевой пластинки с частичной отслойкой ногтя предполагает подключение системной или комбинированной терапии с использованием специальной обработки ногтя, антимикотиков группы азолов и аллиламинов внутрь, коррекцией фоновой патологии и симптоматической терапией препаратами, улучшающими микроциркуляцию крови, для гарантированной транспортировки необходимой терапевтической дозы антимикотика в очаг тлеющей инфекции.
Полное поражение ногтя грибковой инфекцией требует малоинвазивного (с помощью кератолитического пластыря) или радикального удаления роговой пластинки в сочетании с санацией ложа, послеоперационными антисептическими и антимикотическими перевязками, последующей восстанавливающей терапией желатиновыми растворами и минерально-витаминовыми комплексами. На заключительной стадии лечения показано применение физиопроцедур: УВЧ, амплипульс-терапии, диатермии и других методик. Продолжительность курса лечения определяют с учетом индекса КИОТОС. При использовании современных препаратов терапия онихомикоза достаточно эффективна, в 10% случаев возможны рецидивы, требующие индивидуального подхода к пациенту.
Профилактика онихомикоза
Выделяют первичную и вторичную профилактику заболевания. Первичная профилактика предполагает предотвращение развития онихомикоза у здоровых людей, вторичная – исключение возможности рецидива. При первичной профилактике приоритет принадлежит соблюдению правил индивидуальной гигиены, адекватному регулярному уходу за ногтями рук и ног, профилактическому использованию наружных противогрибковых средств (лаков, кремов) при посещении бассейнов, саун, бань, спортивных и тренажёрных залов, своевременному обращению к дерматологу при первых подозрениях на онихомикоз. Вторичная профилактика заключается в чётком разграничении реинфекции и рецидива, что играет решающую роль в назначении терапии. Прогноз относительно благоприятный с учётом косметических дефектов, ухудшающих качество жизни пациентов, длительности терапии и возможности рецидивов.
Читайте также:

