Реферат на тему гидронефроз
Обновлено: 05.07.2024
Категории МКБ: Врожденные нарушения проходимости почечной лоханки и врожденные аномалии мочеточника (Q62), Гидронефроз с обструкцией лоханочно-мочеточникового соединения (N13.0), Обструктивная уропатия и рефлюкс-уропатия (N13)
Общая информация
Краткое описание
Гидронефроз (гидронефротическая трансформация) — это заболевание почки, характеризующееся расширением чашечно-лоханочной системы, гипо- или атрофией почечной паренхимы и прогрессирующимухудшениемвсехосновныхфункций, вследствие нарушения оттока мочи и гемоциркуляции. Гидронефроз, сопровождающийся расширением мочеточника, называется уретерогидронефрозом.
Код(ы) МКБ-10:
| МКБ-10 | |
| Код | Название |
| N13.0 | Гидронефроз, обусловленныйстриктуройлоханочно-мочеточниковогосегмента (ЛМС) |
| N13 | Обструктивная уропатия и рефлюкс-уропатия.Гидронефроз. |
| Q62 | Врожденные нарушения проходимости почечной лоханки и врожденные аномалии мочеточника. Врожденный гидронефроз. |
Дата разработки/пересмотра протокола: 2017 год.
Сокращения, используемые в протоколе:
| УЗИ | – | ультразвуковое исследование |
| КТ | – | компьютерная томография |
| МРТ | – | магнитно-резонансная томография |
| ОАК | – | общий анализ крови |
| ОАМ | – | общий анализ мочи |
| СОЭ | – | скорость оседания эритроцитов |
| ЭКГ | – | электрокардиограмма |
Пользователи протокола: врачи скорой неотложной медицинской помощи, врачи общей практики, терапевты, урологи, хирурги.
Категория пациентов: взрослые.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
| GPP | Наилучшая клиническая практика. |

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
Классификация[1,2]:
Данное заболевание подразделяют на две формы:
· первичный или врожденный, гидронефроз, развивающийся вследствие какой-либо аномалии верхних мочевых путей;
· вторичный, или приобретенный, гидронефроз как осложнение какого-либо заболевания (например, мочекаменная болезнь, опухоли почки, лоханки или мочеточника, повреждения мочевых путей).
Гидронефроз может быть односторонним и двусторонним.
Различают 4 степени гидронефроза:
· 1 степень – паренхима сохранена;
· 2 степень – незначительное повреждение паренхимы;
· 3 степень – значительное повреждение;
· 4 степень – отсутствие паренхимы, почка не функционирует.
Различают 3 стадии гидронефроза:
· 1-я стадия (начальная) – признаки гидрокаликоза, экскреторная функция почек не страдает;
· 2-я стадия (ранняя) – признаки пиелоэктазии, умеренная атрофия паренхимы почки, функция почки страдает умеренно;
· 2-я стадия (поздняя) – функция почки страдает, признаки расширения лоханки и чашечек на всем протяжении, атрофия паренхимы почки;
· 3-я стадия (терминальная) – отсутствие функции почки, значительная атрофия паренхимы, значительное расширение чашечно-лоханочной системы.
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ [14,16,18]
Диагностические критерии
Жалобы и анамнез:
Гидронефроз нередко протекает бессимптомно. Наиболее часто проявляется:
· болью в поясничной области;
· макрогематурией;
· гипертермией;
· дизурией.
Анамнез:
· наличие вышеуказанных симптомов и время их появления от момента осмотра;
· перенесённые операции или патологические процессы органов малого таза, брюшной полости и забрюшинного пространства.
Физикальное обследование:
· обнаружение пальпируемого образования в подреберье, а при выраженном гидронефрозе — в соответствующей половине живота;
· тимпанический звук при перкуссии характеризует забрюшинное расположение образования. Тупой звук свидетельствует о значительном гидронефрозе и оттеснении органов брюшной полости;
· ректальное исследование позволяет оценить состояние предстательной железы, вагинальное — половых органов.
Лабораторные исследования:
· общий анализ крови:лейкоцитоз, нейтрофильный сдвиг влево, анемия легкой и средней степени тяжести, ускорение СОЭ.Лейкоцитоз со сдвигом формулы влево и увеличение СОЭ свидетельствуют о присоединении мочевой инфекции. При билатеральном гидронефрозе пониженное содержание гемоглобина указывает на наличие почечной недостаточности. Возможны лейкоцитурия, канальцевая протеинурия, гематурия, снижение относительной плотности мочи при двустороннем поражении;
· общий анализ мочи (по показаниям и по Нечипоренко):лейкоцитурия, протеинурия, бактериурия, гипостенурия (снижение функции концентрирования), микро-, макрогематурия;
биохимический анализ крови:азотемия (повышение уровня креатинина), мочевины, снижение ОЖСС, ферритина, гипокалиемия, гипокальциемия. Содержание креатинина и мочевины, электролитов (калия и натрия). Повышение уровня креатинина и мочевины может указывать на двусторонний характер процесса.
При подозрении на вторичный гидронефроз лабораторная диагностика включает тесты, необходимые для определения основного заболевания (анализ крови на ПСА, цитологическое исследование мочи).
Инструментальные исследования[16]:
· КТ почек:расширение полостной системы почек, оценивается состояние парехимы почки.
· УЗИ почек:расширение полостной системы почек, оценивается состояние парехимы почки.
· Доплерография почек: оценивается кровоснабжения почки, определяют наличие добавочных сосудов
· Дополнительным методом обследования является УЗИ с диуретической нагрузкой (лазикс из расчета 0,5 мг/кг) –определяют размеры ЧЛС обеих почек, оценивают динамику коллекторной системы на 15-й, 30-й, 45-й минутах исследования. В норме максимальной расширение ЧЛС происходит на 10-15 мин после введения лазикса, а возвращение к первоначальным размерам происходит к 20-30 минуте
· Экскреторная урография:расширение чашечно-лоханочной системы почек различной степени, расширение лоханки (вне-,внутрипочечное), отсутствие контрастирования мочеточника, задержка эвакуации контрастного вещества из коллекторной системы на отсроченных урограммах.
· Спиральная КТ с болюсным контрастным усилением:показывает паренхиматозную, экскреторную и сосудистую фазу, расширение чашечно-лоханочной системы, состояние паренхимы, наличие дополнительных сосудов, конкрементов, объемные образования забрюшинного пространства, сдавливающие мочеточник из вне.
· Антеграднаяпиелоуретерография:дополнительный метод обследования,позволяющий определить расширение чашечно-лоханочной системы, локализацию обструкции.
· Ретроградная уретеропиелография: дополнительный метод обследования, позволяющий определить уровень и протяженность обструкции.
Показания для консультации специалистов:
· консультация терапевта –для исключения сопутствующей соматической патологии (артериальная гипертония, сахарный диабет, системные заболевания, аллергические заболевания, язвенная болезнь желудка и т д.);
· консультация кардиолога – для исключения патологии ССС (артериальная гипертония, ишемическая болезнь сердца, стенокардия напряжения, инфаркты миокарда, оперативные вмешательства на сердце в анамнезе и т д.);
· консультация пульмонолога – для исключения патологии дыхательной системы (бронхиальная астма, ХОБЛ и т д.);
· консультация оториноларинголога – для исключения патологии носоглотки;
· консультация стоматолога – для санации полости рта.
Диагностический алгоритм: (схема)

Алгоритм диагностики и лечения гидронефроза
Гидронефроз - стойкое, прогрессивно нарастающее расширение чашечно-лоханочной системы почки. Причины гидронефроза почки у детей. Признаки и клиническая картина заболевания, его диагностика и мониторинг. Оперативное лечение и послеоперационное наблюдение.
| Рубрика | Медицина |
| Вид | реферат |
| Язык | русский |
| Дата добавления | 24.09.2015 |
| Размер файла | 695,4 K |
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
“Северо-восточный федеральный университет им. М.К.Аммосова”
Кафедра педиатрии и детской хирургии
Выполнила: студентка 4 курса
Гидронефроз ( гидро - вода, нефро - почка) встречается у 4,7% больных с пороками развития мочевыделительной системы. У мальчиков гидронефроз почек встречается в два раза чаще, чем у девочек, причем преобладает левостороннее поражение. В 15-25% случаев поражение носит двухсторонний характер.
Гидронефроз - прогрессирующее расширение лоханки и чашечек, возникающее вследствие нарушения оттока мочи в области лоханочно-мочеточникового сегмента, что в конечном итоге приводит к необратимым изменениям в паренхиме и прогрессивному снижению функции
2. Причины гидронефроза почки у детей
· Сужение мочеточника за счет уменьшения внутреннего просвета ( Intrinsic) (сегментарная дисплазия,вр.стеноз) (Рис.1).
· Сдавление просвета мочеточника снаружи (Extrinsic) пересекающим сосудом, добавочным или нижнеполярным сосудом почки (Рис.2), опухолью, инфильтратом (воспалительный процесс в забрюшинном пространстве)
· Вторичный - нарушение проходимости в пиелоуретральном сегменте при ПМР (пузырно-мочеточниковом рефлюксе- обратном забросе мочи в почку); МКБ-мочекаменной болезни (длительное воздействие камня); травматическом повреждении -надрыв слизистой или стенки мочеточника;
Хотя причина (порок развития пиелоуретерального соустья) всегда является врожденной, следствие ( гидронефроз
) может возникнуть и проявиться в любом возрасте или даже в период внутриутробного развития.
Независимо от причин, вызывающих развитие гидронефроза, его патогенез сходен во всех случаях. Задержка мочи в лоханке вследствие затрудненного оттока вызывает ишемию и постепенную гибель почечной ткани (паренхимы).
3. Классификация гидронефроза
Гидронефроз разделяют на врождённый и приобретенный:
· Врождённый гидронефроз развивается в связи с недоразвитием и аномалиями мочеполовой системы при рождении, нарушающими отток мочи из почки.
· Приобретенный гидронефроз развивается, как следствие других приобретенных заболеваний мочеполовой системы нарушающих отток мочи из почек или почки
Гидронефроз так же подразделяют на: острый и хронический:
· Острый гидронефроз развивается в течение нескольких дней или недель;
· Хронический гидронефроз развивается в течение нескольких месяцев и даже лет.
Гидронефроз может быть неосложнённым и осложнённым:
· При неосложнённом гидронефрозе функция почек не нарушена, инфекций и воспалительных проявлений нет;
· При осложнённом гидронефрозе может присоединиться мочевая инфекция, развиться острый и хронический пиелонефрит, пионефроз, почечная недостаточность пр.
Так же гидронефроз разделяется в зависимости от уровня обструкции мочеполовых путей, в зависимости от причины, вызвавшей нарушение оттока мочи:
1. Внутренняя причина обструкции;
2. Внешняя причина обструкции;
3. Функциональная причина обструкции.
В зависимости от выраженности атрофии паренхимы почек различают 4 степени гидронефроза:
1. степень -- паренхима сохранена;
2. степень -- незначительное повреждение паренхимы;
3. степень -- значительное повреждение;
4. степень -- отсутствие паренхимы, почка не функционирует.
4. Клиническая картина
У детей имеет слабо выраженные и непостоянные симптомы, поэтому часто они остаются незамеченными.
Часто поводом для обследования служат боли в животе или поясничной области, изменения в анализах мочи, нередко это сопровождается подъемом температуры тела, ухудшением общего состояния ребенка.
В настоящее время с развитием УЗИ диагностики и проведением мониторинга состояния плода на ранних стадиях беременности удается выявлять данную патологию еще внутриутробно.
Однако для объективного анализа тяжести заболевания, локализации места сужения, выбора тактики хирургической коррекции и улучшения результатов лечения требуется проведение комплексного обследования, во время которого, прежде всего, необходимо дать оценку состояния паренхимы пораженной и противоположной почки.
1. Обследование детей начинается с ультразвукового исследования почек и мочевыводящих путей. Исследования выполняются высококвалифицированными специалистами на современной аппаратуре.
В случаях необходимости проведения дифференциальной диагностики между пиелоэктазией и стадией гидронефроза, с целью уточнения характера обструкции - динамическая или органическая, проводится ультразвуковое исследование с диуретической нагрузкой.
2. Цистография - используется для исключения пузырно-мочеточникового рефлюкса (заброса мочи из мочевого пузыря в мочеточники).
3. До настоящего времени экскреторная урография остается информативным методом в диагностике обструкции верхних мочевых путей. Характерная рентгенологическая картина гидронефроза - монетообразное расширение чашечек, расширение лоханки, более выраженное при ее внепочечном расположении. В большинстве случаев имеется отсутствие контрастирования мочеточника на всей серии рентгенограмм и значительная задержка эвакуации контрастного вещества из лоханки и чашечек почки.
Экскреторная урография- гидронефроз 2-3 степень
4. В настоящее время в нашей клинике в диагностике гидронефроза почек широко применяется такой современный метод как компьютерная томография с 3D реконструкцией. Данная методика позволяет не только визуализировать особенности анатомии пораженной почки, но и особенности гемодинамики органа, что имеет решающее значение в определении показаний к оперативному лечению.
5. Очень информативным исследованием так же является ангиография.
6. Для определения глубины изменений почки и наличия резервов при гидронефрозе применяется радиоизотопное исследование. Наиболее часто применяют статическую нефросцинтиграфию.
В последнее десятилетие отмечается значительный прогресс в лечении гидронефроза. Широко обсуждаются показания к операции, оптимальный возраст, включая новорожденных и метод хирургического вмешательства, показания к удалению гидронефротической почки.
В настоящее время показания к оперативному лечению основываются не только на степени расширения коллекторной системы почки, но и доказанных признаках обструкции (сужения) в прилоханочном отделе мочеточника.
Самой распространенной операцией является резекция измененного участка мочеточника и лоханки с формированием пиело-уретерального анастомоза (операция Хайнса - Андерсена -Кучера).
гидронефроз почка лечение
Операция гидронефроз. Резекция пиелоуретерального сегмента с формированием лоханочно-мочеточникового анастомоза
Лапароскопическая пиелопластика. В настоящее время в отделении урологии данный вид оперативного вмешательства выполняется лапароскопически, что является современным малоинвазивным способом лечения данного заболевания в детском возрасте вне зависимости от возраста ребенка (наименьший возраст ребенка составил 4 месяца).
Этапы лапароскопической пиелопластики
6. Послеоперационное наблюдение
Пациенты после реконструктивно-пластических операций нуждаются в постоянном диспансерном наблюдении уролога . Поддерживающий курс уросептиков, проводится на протяжении 3 месяцев после выписки из стационара. Изменения в анализах мочи в виде лейкоцитурии, протеинурии или микрогематурии могут сохраняться на протяжении 3 - 6 мес. после операции. Контроль за анализами мочи необходимо осуществлять 1 раз в 10 -12 дней на протяжении 6 месяцев.
Для каждого вида обструкции и стадии гидронефроза существуют свои временные границы этапов реабилитации. В случае восстановления уродинамики отмечается уменьшение линейных размеров оперированной почки, сокращение чашечно-лоханочной системы. При доплеровском исследовании наступает выраженное улучшение периферического кровотока в оперированной почке.
Исход заболевания во многом зависит от стадии гидронефроза, резервных возможностей почки, активности пиелонефрита, сроков и адекватности восстановления проходимости пиело-уретерального соустья.
Усовершенствование методик операций, прецизионный шов, оптимальный выбор шовного материала, рациональная антибактериальная терапия позволили снизить процент осложнений до 4-6%.
Лечение гидронефроза у детей до недавнего времени сопровождалось высоким процентом послеоперационных осложнений, достигающим 20-36%. На сегодня в лечении гидронефроза существуют определенные достижения. Широкое использование УЗИ улучшило диагностику гидронефроза, в том числе и в пренатальном периоде. Усовершенствование методик операций, прецизионный шов, оптимальный выбор шовных материалов, рациональная антибактериальная терапия позволили снизить процент осложнений до 4-8%.
1. Детская оперативная хирургия Под редакцией В. Д. Тихомировой. 2011г.
2. Детская хирургия - Исаков Ю. Ф. - Национальное руководство. 2009 г.
Подобные документы
Патогенез, клинические признаки, симптоматика, диагностика и лечение гидронефроза. Описание основных изменений в организме после удаления почки. Анализ возможности сохранения беременности и особенности протекания родов у женщин с единственной почкой.
реферат [28,3 K], добавлен 19.09.2010
Микробно-воспалительное заболевание почек с поражением чашечно-лоханочной системы. Предрасполагающие факторы к возникновению пиелонефрита. Этиология, патогенез. Клиническая картина пиелонефрита у детей школьного возраста. Осложнения, диагностика, лечение.
презентация [3,4 M], добавлен 30.11.2016
Причины, патогенез и клиническая картина гидронефроза. Структура прилоханочного отдела мочеточника. Добавочные сосуды к почке, вызывающие сдавление мочеточника или его перегиб. Результаты внутривенной урографии и ультразвукового исследования почек.
презентация [1020,4 K], добавлен 07.06.2016
Неспецифическое бактериальное воспаление чашечно-лоханочной системы почек. Этиология хронического пиелонефрита. Факторы риска, патогенез, классификация форм и клиническая картина заболевания. Диагностика, лечение и профилактика хронического пиелонефрита.
презентация [4,4 M], добавлен 08.05.2015
Исследование особенностей кривошеи врождённого характера и мышечного происхождения. Клиническая картина и диагностика у детей первых дней жизни. Консервативное и хирургическое лечение заболевания. Основные причины и классификация нейрогенной кривошеи.
* Данная работа не является научным трудом, не является выпускной квалификационной работой и представляет собой результат обработки, структурирования и форматирования собранной информации, предназначенной для использования в качестве источника материала при самостоятельной подготовки учебных работ.
Паспортная часть
Наименование лечебного учреждения:
Кем направлен больной:
Дата поступления в клинику:
Фамилия, имя, отчество:
Направительный диагноз: гидронефроз почки
Диагноз при поступлении: гидронефроз почки
Диагноз окончательный клинический:
А) основной: гидронефроз ишемизированной почки справа
Б) сопутствующий: целующаяся язва двенадцатиперстной кишки. Рефлюкс-эзофагит.
Жалобы
В момент поступления у больного жалобы на боли в пояснице справа невысокой интенсивности.
Anamnesis morbi
Больным себя считает с 2000 г, когда при плановом обследовании в поликлинике ЯФАН была обнаружена патология почки и мочеточника справа, до того времени ничем не проявлявшаяся. В сентябре 2000 впервые проявилось седцебиение, которое беспокоило четыре дня. Имеющаяся патология почки практически не беспокоила, больной вел обычный образ жизни.
Anamnesis vitae
родился в 1955г. в Хакасии, с. Ботини. В Якутии с 1961. Умственное и физическое развитие ребенка соответствовало возрасту. Окончил десять классов. Образование среднее специальное.
Женат с 1978г. двое детей – дочери. Старшая умерла от врожденного порока сердца в 12 лет. Жилищно-бытовые условия неудовлетворительные.
Работает водителем маршрутного автобуса. Режим работы – через каждые два дня. С 1973 по 1975 гг служил в рядах СА в инжинерных войсках.
Наследственность отягощенная. Старшая дочь родилась с врожденным пороком сердца.
Аллергологический анамнез спокойный.
Перенесенные заболевания: в детстве до года болел пневмонией. Позже ОРЗ. В сентябре 2000 г. перенес аритмию, срыв сердечного ритма. Венерические заболевания отрицает.
Вредные привычки: курил с 1973. Прекратил в 1995г. по своей воле. Алкоголь отрицает.
Status communis
Общее состояние средней степени тяжести. Сознание ясное. Положение активное. Кожные покровы землистого оттенка. Рост 173 см. Телосложение пропорциональное. Оволошение нормальное. Отмечается умеренная потливость.
Орган зрения: ухудшение зрения по типу миопии –1. Без коррекции. Цветовосприятие не нарушено.
Орган слуха: без нарушений.
Орган обоняния: патологических изменений не обнаружено.
Органы грудной клетки:
Сердце. При аускультации тоны ясные, ритмичные. Пуль на лучевых артериях 68 уд/мин. Артериальное давление 120/80 мм. рт. ст.
Легкие. Аускультативно дыхание везикулярное, хрипов не отмечается. Перкуторно ясный легочный звук. При сравнительной перкуссии звук симметричен. Голосовое дрожание норма.
Желудочно-кишечный тракт:
Язык слегка обложен, влажный. Слизистая ротовой полости обычного цвета, чистая. Десны розового цвета, плотные, не кровоточат. Форма живота нормальная, симметричная, подкожная жировая клетчатка развита умеренно. При глубокой пальпации живот мягкий, безболезненный.
Печень не увеличена, нижний край печеи плотной консистенции, ровный. Стул обыхного характера. Запоров не отмечается.
Урологический статус:
Состояние после пластики мочеточника по Фолею. Сипмтом Пастернацкого отрицательный с обеих сторон. В правой почке иметься нефростома. Моча, отходившая из стромы, имеет цвет пива. Суточное количество мочи из стомы составляет 400мл. Общее количество мочи за сутки составляет 1400 мл. при поступлении моча мутная, к 25.03.01 моча стала прозрачной. Дневной диурез превалирует над ночным.
Дополнительные исследования
Общий анализ крови от 27,03,01
Эритроциты 50*10 12 /л
Палочкоядерные 36*10 9 /л
Сегментоядерные 35*10 9 /л
Лейкоциты 20*10 9 /л
Моноциты 8*10 9 /л
Биохимический анализ крови от 22,03,01
RBC 3.98 mills/cm
MCH 32.9 femtoliter
MCHC 385 pico frams
PLT 280 gr/liter
Биохимический анализ крови от 27,03,01
RBC 4,07 mills/cm
HGB 13.6 grams/liler
MCH 33,4 femtoliter
MCHC 385 pico grams
PLT 331 gr/liter
Общий анализ мочи от 27,03,97
Цвет светло-желтый, прозрачный
Удельный вес 1016. Реакция кислая
Общий анализ мочи (без даты)
Цвет темный, мутный
Удельный вес 1025
Эпителий уретральный ед.
6. Биохимия мочи
Альбумин 37,2 г/л
Билирубин 7,2 прямой 2,5
Креатинин 107 моль/л
Сахар 6,02 ммоль/л
7. биохимия мочи от 27,04,01
общий белок 69 г/л
аьбумины 41,4 гр/л
билирубин 4,1 прямой 2,6 ммоль/х
мочевина 6,89 ммоль/л
креатинит 102 ммоль/л
АЛТ 27,8 АСТ 379
Сахар 5,6 ммоль/л
8. Внутрижелудочная ph-метрия от 29,03,01
В базальном отделе в теле ср рн 1,0. Гиперацидность, пониженное выделение кислого выделения в желудке (щелочное время > 28 мин). в антруме средняя рн 5,3
Ультразвуковое исследование от 22,03,01
Правая почка контур неровный, нечеткий. Размеры 92*43 мм. Паренхима с чашечно-лоханочным сегментом четко не дифференцируются. Чашечно-лоханочный сегмент представлен в виде разлитой эхоструктуры. СЛМ сегмент расширен до 336 мм. В/з правый мочеточник расширен до 7 мм. В режиме энергентического допплера достоверно почечный кровоток определить не удается.
Левая почка контур неровный, размеры 119*56 мм. Паренхима 2 см. чашечно-лоханочный сегмент не расширен. Конкременты не выявлены.
Состояние после пластики мочеточника по Фолею. Диффузные изменения правой почки, пиелоэктазия справа.
Консультация кардиолога 23,03,01
По ЭКГ синусный ритм, блокада левой передней ветви пучка Гиса. Со слов больного в сентябре 2000 г беспокоило несколько дней сердцебиение. Артериальное давление особо не проверял. Оперирован 28,03,01 по поводу гидронефроза правой почки. Пластика по Фолю.
Консультация гастроэнтеролога
Жалоба на отрыжку.
При поступлении больной отмечал боли невысокой интенсивности в пояснице, справа. Боль является наиболее частым признаком гидронефроза. Характер бои может быть весьма разнообразным – от едва заметных до жестоких приступов почечных колик. Наиболее часто боль носит тупой характер, в виде тяжести в поясничной области, что и отмечает больной.
Латентное течение заболевания. Отмечавшиеся выше боли практически не доставляли беспокойства больному. Патология почки была выявлена случайно. Подобное течение нередко наблюдается при гидронефрозе.
Данные физикального обследования. При
пальпации в правой поясничной области определяется увеличенная почка в виде опухолевидной массы. Данный симптом не является специфическим для гидронефроза, но позволяет уточнить диагноз.
Лабораторные данные. В анализах мочи из
правой почки имеется гематурия. Данный признак весьма часто наблюдается при гидронефрозе.
Данные дополнительных методов исследования.
При проведении ультразвукового исследования от 22,03,01 были обнаружены следующие изменения: увеличение размеров правой почки, неровность контура, расширение и нечеткая визуализация чашечно-лоханочного сегмента. Не определяется достоверно почечный кровоток. Поскольку для гидронефроза не характерна специфическая симптоматика, дополнительные исследования играют важную роль в постановке и уточнении диагноза.
Клинический диагноз
Основной: гидронефроз ишемизированной почки справа. Состояние после нефростомиии от 28,02,01
С.И.Спасокукоцкий. 1903 г. первая в России пластическая операция на мочеточнике при гидронефрозе.
Лопаткин Н. А. 1979г. латеро-латеральные уретропиелоанастомоз.
Фенгер. 1894 г. реконструкция пельвиоуретрального сегмента. Продольное рассечение задней стенки мочеточника в области стриктуры и его поперечное сшивание.
Гибсон, 1939, 1945 гг. Два продольных разреза через стриктуру и последующее поперечное сшивание.
Швайзер 1923г. создание из лоскута лоханки воронкообразного расширения не месте стрикутуры в лоханочно-мочеточниковом сегменте.
Альбарран 1909 г. ортопедическая реконструкция лоханки и мочеточника.
Кустер. 1892. Отсечение мочеточника в пределах здоровых тканей, мочеточник вшитвается в самый нижший отдел лоханки. Без резекции лоханки.
Любаш. 1935 г. мочеточник отсекают в пределах здоровых тканей, часть резко измененной лоханки резецируют, а мочеточник вшивают в нижнюю ее стенку изнутри, проведя через новое отверствие.
Нейрвит. 1948 г. Уретрокаликостомия. Отсеченный в пределах здоровых тканей мочеточник вшивают в нижнюю чашечку.
Кучера Я. 1966 г. замещение суженной части лоханки лоскутом из нижней половины лоханки.
Фолей. Создание из лоскута лоханки воронкообразного расширения на месте стриктуры в лоханочно-мочеточниковом сегменте.
После изучения работ авторов по данной проблеме, исходя из эффективности операции и состояния больного, я выбрал метод реконструкции чашечно-лоханочного сегмента по методу Фолея.
Лечение гидронефроза почки.
Пластика чашечно-лоханочного сегмента по Фолею.
Операция проводится под общим наркозом. Производят мобилизацию верхней трети мочеточника и задней поверхности расширенной лоханки. На лоханку накладывают две лигатуры в точках основания будущего треугольного лоскута и одну лигатуру на мочеточник в точке начала разреза. От этой точки к лигатуре на лоханке маленькими ножницами выкраивают треугогольный лоскут. Для этого от лигатуры мочеточника делают разрез к одной из лигатур лоханки. Вершину образованного треугольника из стенки лоханки подтягивают к лигатуре мочеточника. Края лоскута и разреза мочеточника сшивают непрерывным однорядным швом атравматической
иглой хромированным кетгутом 3 /0 или 4 /0 через все слои лоханки и мочеточника. Допустимо подкрепление линии шва отдельными узловыми швами на адвентицию лоханки и мочеточника в местах натяжения или сомнения в герметичности.
Позже метод Фолея был модифицирован Швицером, который предложил производить V-образный разрез по медиальному краю лоханки и мочеточника (лоханочно-мочеточниковом углу). Наиболее длинная ветвь разреза – вертикальная. Этим разрезом рассекают на всем протяжении стриктуру. При этом необходимо следить, чтобы все три разреза были одинаковыми.
Возможные осложнения: некроз верхушки лоскута, мочевые затеки с грубыми вторичными рубцовыми сужениями мочеточника, обострение пиелонефрита. С целью профилактики подобного осложнения рекомендуется выполнение полулунного разреза лоханки выпуклостью к стиркуре мочеточника и от его центра – вертикальный разрез по лоханочно-мочеточниковому сегменту.
После выполнения пластики чашечно-лоханочного сегмента (любым методом) почка обязательно дренируется путем прямой пиелостомии на 3-4 недели. Кактетеризация мочеточника через лоханку и нефростому показана в сомнительных случаях нового анастомоза. В целях профилактики паранефральной гематомы или мочевого затека Н. А. Лопаткин и И. П. Шевцов рекомендуют обязательно дренировать паранефральную клетчатку на 2-3 сут резиново-марлевым или целлофано-марлевым тампоном.
В послеоперационном периоде необходимо обеспечить бесперебойную работу дренажей. С этой целью их осторожно промывают раствором антибиотиков или 0,3% раствором аспирина ( проф. А. Я. Пытель). Из диеты больного после операции должны быть исключены солеобразующие продукты и ощелачивающие реакцию мочи вещества. Целесообразно рекомендовать обильное питье, в том числе нещелочных минеральных вод. Если анастомоз между лоханкой и мочеточником накладывался с натяжением, предпочтительно удерживать больного на постельном режиме до 12-14 дня. При благоприятных обстоятельствах можно разрешить больному вставать как только позволят ему силы – на 3-4 сутки.
В случае осложнения гидронефроза пиелонефритом необходима противовоспалительнная терапия с учетом чувствительности возбудителя к препарату. Высокую эффективность против пиелонефритичекой инфекции показали препараты группы нитрофуранов. К ним относятся фуразолидон (внутрь по 0,1-0,15 г.), фурадонин (внутрь по 0,1-0,15 г.), фурагин (внуть по 0,1-0,2 г.). Нитрофураны активны по отношению к стафилококку, стрептококку, кишечной палочке, протею. Антибактериальная терапия должна быть длительной. Профессор А. Я. Пытель рекомендует рекомендует каждый месяц проводить 10-ти дневные курсы. Если же, несмотря на эти курсы, из мочи больного высеивается патололгическая микрофлора, показано длительное непрерывное лечение со сменой антибактериального препарата каждые 5-7 дней. При наличии в моче грамотрицательной флоры хорошие результаты может даль применение налидиксиновой кислоты (неграм) по 4 г в день в течении 5-7 суток.
Симптоматическая терапия: щадящий режим, диета, меры по восстановлению водно-электролитного баланса, борьба с гипертонией.
Омепразол 0,02. По 2 капсулы в день за 30 мин. до еды. Противоязвенный препарат, снижающий секрецию HCl путем угнетения протонового насоса секреторных клеток слизистой желудка.
Алмагель 100 мл. по 1 столовой ложке 3 раза в день. Антацидное средство, содержащее алюминия гидрохлорид и магния окись. Если больного беспокоят боли в области желудка и ДПК то назначаем Алмагель А содержащий местный анестетик Анестезин. Дозировка та же.
Церукал раствор 0,01мл. По 0,01 мл. внутримышечно. Противорвотное средство, угнетающе пусковую зону.
Фуразолидон. По 0,1-0,15 г. в день. Антибактериальный препарат против пиелонефротической инфекции.
Цефоперазон по 500 мг каждые 12 часов. Цефалоспорин III поколения.
Бифидобактерин по 10 доз 2 раза в день после антибактериальных средств для профилактики и лечения дисбактериоза.
23,03,01 состояние средней степени тяжести. Кожные покровы и видимые слизистые чистые. Активных жалоб не предьявляет.
АД 120/80 мм рт ст. ЧСС 66 уд/мин. Т 37,4 0 С
24,03,01 состояние средней степени тяжести. Активных жалоб не предьявляет. Кожные покровы чистые, незначительная потливость. Периферические лимфоузлы не увеличены, безболезненные. Дыхание везикулярное, сердечные тоны ритмичные, ясные.
АД 110/701 м рт ст. ЧСС 75 уд/мин. Т 37 0 С
25,03,01 Состояние средней степени тяжести. Жалоб нет.
Периферические лимфоузлы не увеличены. Дыхание везикулярное. Тоны ясные, ритмичные.
АД 120/74 мм рт ст. ЧСС 72 уд/мин. Т 37,2 0 С
Прогноз
Прогноз в отношении жизни благоприятный. При возникновении воспалительного процесса в паранефральной клетчатке существует опасность рецидива стриктуры уретры. Неблагоприятным прогностическим признаком является обострение пиелонефрита, что может привести к нефросклерозу и недостаточности оперированной почки. Больной нуждается в обязательном диспансерном наблюдении.
Диета с ограничением жидкости, поваренной соли, специй, копченостей. Запрет алкоголя.
Избегать охлаждения, работы в условиях сырости.
Ограничение физической нагрузки.
Рекомендуется смена места работы на боле благоприятные.
Строгое соблюдение лечебных назначений.
Список использованной литературы
А. Я. Пытель. Руководство по клинической урологии
М.: Медицина, 1969г
Хирургические заболевания почек и мочеточников
Л.: Медицина, 1965 г
Н. А. Лопаткин. Оперативная урология
М.: Медицина 1986г
Д. П. Чухрененко, А. В. Люлько. Атлас операций на органах мочеполовой системы.
Гидронефроз происходит от латинских слов hydro (гидро) – вода, и nephros (нефрос) – почка, т.е. вода в почках.
Что такое гидронефроз?
Гидронефроз – это заболевание, которое характеризуется стойкими изменениями структуры почки вследствие нарушения оттока мочи по мочевыделительной системе. Изменения почек характеризуется вздутием или расширением почечной лоханки и чашечек вследствие избыточного скопления жидкости, что постепенно может приводить к повреждению паренхимы почки. Также понятие гидронефроза ассоциировано с таким медицинским термином как обструктивная уропатия. Обструктивная уропатия – это совокупность заболеваний, которые приводят к блокированию оттока мочи.
Как устроена почка?
Почки – это парные бобовидной формы органы, работа которых направлена на поддержание водно-электролитного баланса в организме. Основная функция – образование мочи, благодаря чему обеспечивается выведение избыточной жидкости и вредных веществ из организма. Почка отвечает и за другие процессы – поддержание давления, выработку красных кровяных клеток и др.
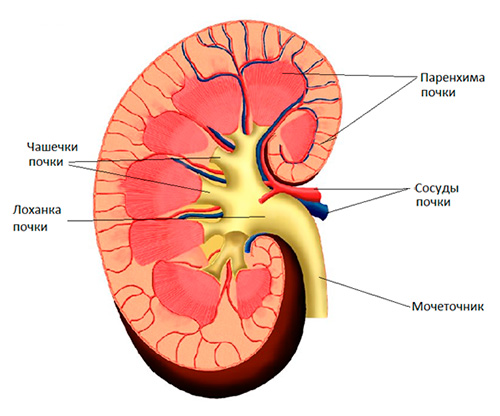
Рисунок. Строение почки.
Моча, вырабатываемая в паренхиме почки, скапливается в чашечно-лоханочной системе, из которой оттекает в мочеточник. В норме размер почки в длину составляет 10-13 см, в ширину 5-7 см, толщина составляет 2-3 см. При гидронефрозе размер почки может значительно увеличиваться, на поздних стадиях, когда ткань почки погибает, она, наоборот может уменьшаться в размерах.
Почему возникает гидронефроз?
Гидронефроз – это вторичное явление, возникающее вследствие нарушения оттока мочи. Вторичное оно потому, что изначально есть первичное заболевание обуславливающее нарушение оттока мочи. Помеха оттоку мочи может возникать на любом уровне мочевых путей. В редких случаях отток может быть нарушен и без каких-либо анатомических или механических препятствий. Причиной тому могут быть различные состояния, как физиологические, так и патологические. Гидронефроз может быть ассоциирован с гидроуретером. Гидроуретер – расширение мочеточника, вследствие наличия препятствий оттоку мочи.
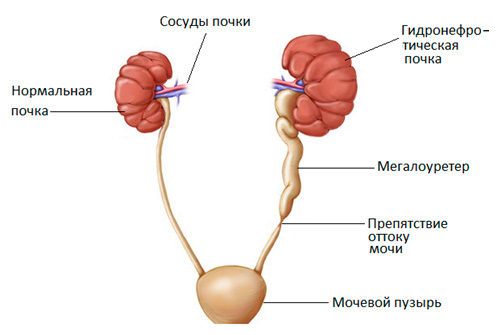
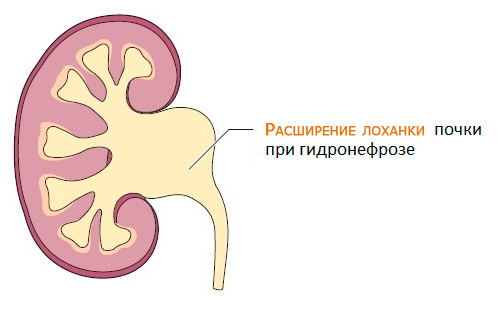
Рисунок. Гидронефроз левой почки.
Причины возникновения гидронефроза у детей и взрослых отличаются. Для детей характерно возникновение гидронефроза на фоне врожденных аномалий строения мочевыделительной системы. В то время как у взрослых основными причинами являются гипертрофия предстательной железы, опухоли забрюшинного пространства и таза, мочекаменная болезнь и др. Более подробную информацию вы сможете прочитать в статье "Причины гидронефроза".
Гидронефроз является физиологическим явлением во время беременности. Чашечно-лоханочная система расширяется в результате гормональных изменений в организме, механического сжатия мочеточников увеличенной маткой. У восьмидесяти процентов беременных женщин наблюдается расширение чашечно-лоханочной системы и мочеточника, более выраженное на правой стороне. Эти изменения становятся заметными при ультразвуковом исследовании во втором триместре беременности и могут сохраняться 6-12 недель после родов.
Какие виды гидронефроза существуют?
Гидронефроз может быть врожденным или приобретенным, физиологическим или патологическим, острым или хроническим. Врожденный гидронефроз возникает в детском возрасте вследствие аномалий развития мочевыделительной системы, приобретенный – является следствием каких-либо заболеваний (опухоль, камни). Хронический процесс характеризуется длительным течением с постепенным нарастанием симптомов и нарушением функции почек, острый может развиваться внезапно на фоне закупорки мочевыводящих путей, например, камнем.
Гидронефроз при беременности является физиологическим. Это временное расстройство, развивающееся только на фоне беременности и проходящее самостоятельно после родоразрешения. Остальные случаи, вызванные функциональными или анатомическими нарушениями, классифицируются как патологический гидронефроз.
В зависимости от выраженности изменений чашечно-лоханочной системы и функции почек выделяют несколько степеней заболеваний, о которых вы сможете прочитать в статье "Степени гидронефроза".
Гидронефроз правой, левой почки и двусторонний
Заболевание чаще является односторонним, т.е. у человека может развиваться гидронефроз правой или левой почки. Разницы в частоте развития гидронефроза правой или левой почки нет. Исключение составляет развитие расширения чашечно-лоханочного аппарата правой почки при беременности, что связано с изменением положения внутренних органов при увеличении размера матки.
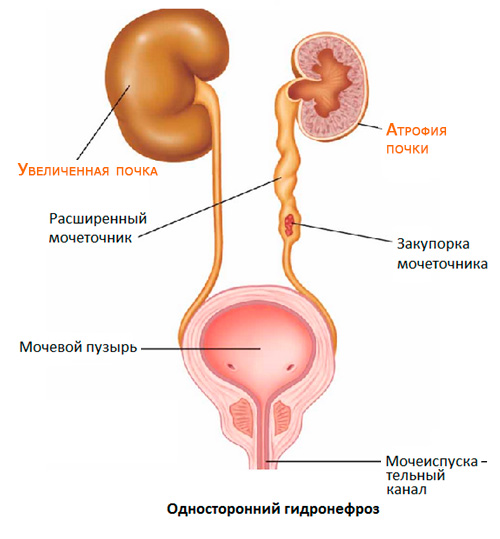
Рисунок. Гидронефроз левой почки.
Односторонний гидронефроз правой или левой почки чаще всего ассоциирован с острыми или хроническими односторонними обструктивными уропатиями, вызванными закупоркой камнем, полипом мочеточника и др.
Двусторонний гидронефроз чаще всего развивается на фоне нарушения оттока мочи из мочевого пузыря, например, при гиперплазии предстательной железы, раке мочевого пузыря, нейрогенном мочевом пузыре и др. Также двусторонний гидронефроз может появляться на фоне пузырно-мочеточникового рефлюкса, ретроперитонеального фиброза и др.
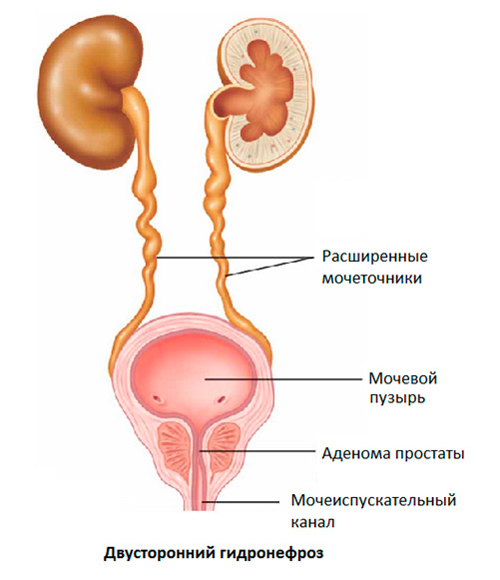
Рисунок. Двусторонний гидронефроз.
Распространенность гидронефроза
Гидронефроз – достаточно распространенное заболевание, им страдает до 3% населения. В возрасте до 20 лет распространенность заболевания одинакова среди мальчиков и девочек, развитие его связана с врожденными аномалиями строения мочевых путей. Так у 1 из 100 детей еще до рождения при ультразвуковом обследовании беременной выявляется расширение чашечно-лоханочной системы почки. В возрастной группе от 20 до 60 лет расширение чашечно-лоханочной системы более распространено среди женщин, как следствие беременности и гинекологических злокачественных заболеваний. В возрастной группе после 60 лет ведущей причиной гидронефроза становится заболевания предстательной железы у мужчин.
Опасность гидронефроза
Гидронефроз может приводить к тяжелым последствиям. Во-первых, у людей с расширением чашечно-лоханочной системы повышен риск возникновения воспалительных заболеваний мочевыделительной системы. Как острое, так и хроническое нарушение оттока мочи может приводить к повреждению почечной паренхимы и развитию почечной недостаточности. Коварность этого заболевания заключается в том, что долгое время оно может протекать абсолютно бессимптомно до тех пор, пока не происходит значительное нарушение работы почек.
Случай гидронефроза (история пациента)
Я парень 22 лет. Два месяца назад я проходил ультразвуковое обследование. Моя правая почка имеет размер 10,4*4,9 см, а левая оказалась с умеренным гидронефрозом, размер почечной лоханки составляет 17,6 мм, а размер почки 11,4*5,2 см. Никаких камней внутри почки нет. Мои вопросы:
- Необходима ли мне неотложная помощь?
- Насколько это серьезно?
- Необходимо ли мне соблюдать особую диету?
- Почему у меня возникло это заболевание?
- Врачи предлагает пройти обследование – внутривенную урографию, что это такое?
- Иногда я испытываю дискомфортные ощущения в области обеих почек. Почему с обеих сторон?
Ответим на вопросы
Необходима ли неотложная помощь? Умеренный односторонний гидронефроз не требует неотложной помощи. Рекомендация в этом случае – регулярное обследование для контроля течения заболевания и функции почки.
Насколько это серьезно? Умеренный гидронефроз относительно благоприятен, так как при нем функция почки не нарушена. При прогрессировании заболевания может нарушаться работа почки, повышаться риск развития инфекций и камней мочевыделительной системы.
Необходимо ли соблюдать диету? В случае умеренной выраженности заболевания соблюдать диету не требуется.
Что может быть причиной заболевания? Суть заключается в повышении давления в чашечно-лоханочной системе почки вследствие избыточного скопления жидкости. Что к этому приводит? Без дополнительных исследований ответить на этот вопрос затруднительно. Это могут быть врожденные аномалии, например, клапан уретры, пузырно-мочеточниковый рефлюкс и др.
Что такое внутривенная урография? Это специальное рентгенологическое обследование, позволяющее получить изображения мочевыделительной системы человека. Оно проводится с использованием контрастного вещества, которое вводится в вену, после чего выполняется ряд рентгенологических снимков. Это обследование позволит оценить строение чашечно-лоханочной системы, мочеточника, мочевого пузыря, и определить уровень нарушения оттока мочи, если таковой существует.
Почему болевые ощущения возникают с обеих сторон? Ответить на этот вопрос затруднительно. Вероятнее всего это связано с повышением давления в чашечно-лоханочной системе обеих почек, несмотря на то, что видимые изменения обнаруживаются лишь в одной почке.
Для цитирования: Пушкарь Д.Ю., Раснер П.И., Куприянов Ю.А. и др. Что такое гидронефроз? РМЖ. 2014;17:19.
Гидронефроз (греч. hydōr – вода, nephros – почка) – заболевание почки, обусловленное нарушением проходимости лоханочно-мочеточникового соустья, приводящее к затруднению оттока мочи и расширению чашечно-лоханочной системы почки.
Увеличение внутрилоханочного давления приводит к постепенному сдавливанию паренхимы (ткани, в которой происходит фильтрация мочи) почки, нарушению в ней циркуляции крови, развитию соединительной ткани, в результате чего происходят сморщивание органа и полная потеря его функции (рис. 1).
При нормальных условиях моча поступает из почек вниз по мочеточникам и накапливается в мочевом пузыре. Но если существует блок (препятствие) на пути тока мочи, то нарушается физиологический пассаж мочи в мочевой пузырь, она накапливается выше препятствия, тем самым происходит переполнение почек и в результате развивается гидронефроз. Блок может быть частичным, позволяя моче течь в более медленном темпе и при повышенном давлении.
Что важно знать о гидронефрозе?
1. Гидронефроз встречается у женщин в 2 раза чаще, чем у мужчин.
2. Гидронефроз может быть одно или двусторонним.
3. В большинстве случаев легкая и средняя степень тяжести гидронефроза могут разрешиться самостоятельно.
4. При тяжелой степени гидронефроза показано хирургическое вмешательство.

В течении гидронефроза традиционно принято выделять 3 стадии, имеющие характерные объективные признаки (рис. 2).
На I стадии гидронефроза выявляется расширение лоханки почки (пиелоэктазия).
II стадия характеризуется расширением не только лоханки, но и чашечек почки. На этой стадии начинает страдать ткань почки, начинаются ее повреждение и атрофия.
III стадия – финал развития гидронефроза. Почка полностью атрофируется, перестает функционировать и превращается, по сути, в тонкостенный мешок.
Гидронефроз может быть врожденным и приобретенным.
Причинами врожденного гидронефроза служат аномалии развития сосудов и/или мочевыводящих путей; врожденная аномалия расположения почечной артерии (или ее ветви), сдавливающей мочеточник; врожденные клапаны и стриктуры мочеточника и т. д. Причинами приобретенного гидронефроза являются некоторые урологические заболевания: почечнокаменная болезнь, воспалительные изменения мочевой системы, травматические сужения мочевых путей, опухоли мочевых путей, опухоли предстательной железы, а также опухоли шейки матки, злокачественная инфильтрация забрюшинной клетчатки и клетчатки малого таза, метастазы опухоли в забрюшинные лимфатические узлы, наконец, различные травматические и другие повреждения спинного мозга, ведущие к нарушениям оттока мочи.

Анатомические препятствия разделяют на 5 групп:
• находящиеся в мочеиспускательном канале и мочевом пузыре;
• расположенные по ходу мочеточника, но вне его просвета;
• вызванные отклонением в положении и ходе мочеточника;
• существующие в просвете самого мочеточника или полости лоханки;
• располагающиеся в стенке мочеточника или лоханки.
Одной из частых причин гидронефроза является так называемый добавочный сосуд, идущий к нижнему полюсу почки и сдавливающий мочеточник в месте отхождения его от лоханки. Роль добавочного сосуда в развитии гидронефроза выражается как в механическом сдавлении, так и в воздействии его на нервно-мышечный аппарат ЛМС. В результате постоянного взаимодавления и вследствие воспалительной реакции вокруг добавочного сосуда и мочеточника образуются рубцы, создающие фиксированные перегибы или сдавление ЛМС. На месте давления на мочеточник в нем возникает рубцовая ткань, вызывающая сужение его просвета. Препятствиями для оттока мочи, находящимися в просвете мочеточника и лоханки, могут быть клапаны и шпоры на их слизистой оболочке, сужение мочеточника, опухоль лоханки и мочеточника, камни, дивертикул.
Заболевание часто протекает бессимптомно и выявляется при случайном обследовании. Больные, несмотря на наличие у них выраженного гидронефроза, длительное время считают себя здоровыми. Встречаются пациенты, которые в связи с болевым синдромом в пояснице долго лечились по поводу радикулита или пояснично-крестцового остеохондроза.
Клиническая картина гидронефроза отличается разнообразием. Проявления заболевания значительно варьируют и зависят не только от стадии, но и от причины обструкции (нарушения проходимости) ЛМС. Характерными симптомами являются боли в поясничной области, пальпируемое в подреберье опухолевое образование, изменения со стороны мочи. Следует помнить, что нередко боль может быть единственным проявлением заболевания. Больные жалуются на боли различного характера в соответствующей поясничной области. Интенсивность их может варьировать в широких пределах: от тупых ноющих до сильных приступообразных по типу почечной колики. Причины болей – постепенное повышение внутрилоханочного давления и нарушение микроциркуляции почечной паренхимы.
У больных с гидронефрозом, имеющих вторичные камни в полостной системе почки, могут наблюдаться приступы почечной колики, обусловленные обструкцией ЛМС камнем. Для врожденного гидронефроза характерны тупые боли или тяжесть в области почки, что связано с медленным и постепенным расширением лоханки и чашечек. При вторичных стриктурах ЛМС, особенно обусловленных мочекаменной болезнью, боли могут значительно усиливаться и даже приобретать характер почечной колики в результате смещения камня и обтурации им ЛМС. В редких случаях при гидронефрозе может иметь место макрогематурия на фоне резкого повышения внутрилоханочного давления. Присоединение вторичной инфекции может сопровождаться усилением боли, повышением температуры тела с ознобом. Двусторонний гидронефроз ведет к развитию хронической почечной недостаточности с соответствующей клинической симптоматикой. Возможно повышение температуры тела, которое указывает на присоединение инфекции. Иногда единственным симптомом заболевания является выделение крови с мочой. Примерно у 20% больных выявляется макрогематурия, но значительно чаще бывает микрогематурия. Этот симптом характерен для тех случаев, когда причиной гидронефроза является мочекаменная болезнь: конкременты травмируют стенки мочевых путей.
В конечной стадии заболевания, особенно при двухстороннем гидронефрозе, появляются признаки хронической почечной недостаточности. Уменьшается количество мочи, возникают отеки, анемия, артериальная гипертензия.
При внешнем осмотре и пальпации врач может выявить деформацию и припухлость в поясничной области. Гидронефротическая трансформация левой почки выявляется при пальпации в виде объемного образования. При этом необходимо провести дифференциальную диагностику со спленомегалией (увеличением селезенки) и опущением желудка, а также опухолями матки и забрюшинного пространства.
Подробно собранный анамнез, характер жалоб больного и данные объективного исследования позволяют заподозрить гидронефротическую трансформацию. Пальпация почки может дать дополнительную информацию при ее больших размерах у лиц астенического телосложения. В ряде случаев гидронефротическая почка может достигать огромных размеров, занимая весь соответствующий фланк живота, а иногда и распространяться на противоположную сторону.
Лабораторные методы диагностики включают в себя общий анализ мочи и крови, различные специальные мочевые пробы – по Нечипоренко, Зимницкому и др. Изменения в анализах мочи при асептическом (отсутствие бактериального воспаления) гидронефрозе отсутствуют. Лейкоцитурия (наличие лейкоцитов в моче) является следствием присоединения вторичной инфекции.
Сонография (УЗИ) при гидронефрозе – самый доступный, эффективный и информативный метод исследования. Благодаря ее широкому распространению бессимптомно протекающий гидронефроз стал выявляться значительно чаще и на более ранних стадиях своего развития. Характерными сонографическими признаками гидронефроза являются увеличение размеров почки, разной степени выраженности расширение лоханки и чашечек с истончением паренхимы органа (рис. 3).
Обзорная и экскреторная урография и компьютерная томография с контрастированием мочевых путей являются основными методами диагностики гидронефроза, которые позволяют выявить его причину, стадию и состояние противоположной почки.
Конечная стадия гидронефроза с атрофией (гибелью, сморщиванием) почечной ткани характеризуется отсутствием выделения контрастного вещества на стороне поражения. При вторичном гидронефрозе может быть выявлено вызвавшее его заболевание (тень камня в мочеточнике, опухоль мочеточника и др.). Определить зону и протяженность сужения мочеточника позволяет мультиспиральная компьютерная томография (рис. 4).
Магнитно-резонансная томография (МРТ) также позволяет оценить состояние верхних мочевых путей. При исследовании в обычном режиме можно уточнить степень расширения чашечно-лоханочной системы и толщину ее паренхимы. МРТ является высокоинформативным методом, позволяющим оценить функцию почек и получить четкое изображение мочевых путей. Этот метод исследования позволяет также выявить такую причину гидронефроза, как наличие добавочного сосуда. Аномалия строения сосудов, кровоснабжающих почку, – одна из частых причин развития гидронефроза. Если кроме основных сосудов к нижнему сегменту почки подходят добавочные сосуды, то они могут пережимать мочеточник и быть причиной гидронефроза.
Функциональное состояние почек и верхних мочевых путей можно уточнить с помощью радиоизотопныx исследований (ренография, динамическая и статическая сцинтиграфия, непрямая почечная ангиография), позволяющих оценить, как радиофармпрепарат, предварительно введенный внутривенно, выделяется почками и эвакуируется вниз по мочеточникам. Можно также дать оценку кровоснабжению почки. Чаще применяется динамическая сцинтиграфия. При начальных стадиях гидронефроза, когда функция почки сохранена или незначительно снижена, наблюдается только нарушение выделения радиофармпрепарата. На запущенной стадии уменьшается количество функционирующей паренхимы – отмечается сморщивание почки.

Не стоит отчаиваться, если обследование подтвердило гидронефроз почек: лечение, подобранное квалифицированным специалистом, поможет улучшить функцию органа и компенсировать состояние. В каждом случае учитываются причины, степень и темпы развития гидронефроза. Главная цель лечения – устранение причины заболевания. Лечение гидронефроза преимущественно хирургическое. Исключение составляют те ситуации, когда гидронефроз диагностируется в возрасте 40–60 лет, при этом он является врожденным и не привел к сморщиванию почки. Выжидательная тактика допустима при начальных стадиях заболевания, когда имеется небольшое расширение лоханки (пиелоэктазия) с нормальным тонусом чашечек. При отсутствии выраженного болевого симптома у таких пациентов может быть принята тактика динамического наблюдения. Терапия антибиотиками и спазмолитиками является обязательным элементом лечения и направлена на предупреждение и купирование инфекционно-воспалительных осложнений, улучшение функции почки и результатов операции. В лечении инфицированного гидронефроза важное место занимают антибактериальная терапия под контролем посевов мочи и исследования микрофлоры на чувствительность к антибактериальным препаратам.
Методик оперативного лечения довольно много, и перед нами не стоит задача обсудить их все. Основными целями любой операции являются иссечение суженного участка и выполнение анастомоза (соустья) между мочеточником и лоханкой, обеспечивающего хорошую проходимость и отток мочи. Одна из наиболее популярных операций – пластика прилоханочного отдела мочеточника по Хайнсу – Андерсену (рис. 5).

Если эта операция проводится в ситуации наличия добавочных почечных сосудов, то хирург обычно выполняет анастомоз перед сосудом, для того чтобы минимизировать давление сосуда на мочеточник. Анастомоз выполняется после проведения через мочеточник в почку тоненькой трубки – мочеточникового стента. Его размер подбирается индивидуально. Стент обеспечивает отток мочи в послеоперационном периоде, когда возникает реактивный отек тканей, и позволяет анастомозу сформироваться. Удаляют стент эндоскопически через мочевой пузырь через 4–8 нед. Это безболезненная и быстрая манипуляция, продолжительность которой редко превышает 2–3 мин.
Хирургический доступ для выполнения операции выбирается индивидуально в зависимости от технических возможностей медицинского учреждения и навыков хирурга. Открытый доступ подразумевает выполнение разреза кожи длиной около 10–12 см параллельно реберной дуге. Этот доступ достаточно травматичен. Последние 10 лет стандартом оперативного лечения гидронефроза является операция из лапароскопического доступа, при котором инструменты проводятся к почке через 3–4 прокола диаметром 8–10 мм. Через один из проколов проводится эндоскопическая камера, обеспечивающая прекрасную визуализацию операционного поля. Травма окружающих почку тканей при таком доступе минимальна, и мы считаем его предпочтительным.
Народные средства лечения при гидронефрозе неэффективны. Только вовремя выполненная операция позволяет предотвратить гибель почки. Через 6 мес. после операции следует повторить радиоизотопное исследование, результаты которого сравнивают с дооперационными.
Читайте также:

