Реферат на тему акушерский травматизм
Обновлено: 08.07.2024
Родовая травма и перинатальные нарушения мозгового кровообращения относятся к основным формам неинфекционной перинатальной патологии.
Содержание
Введение
1. Родовая травма
2. Классификация родовой травмы
3. Патологическая анатомия
4. Перинатальные нарушения мозгового кровообращения
5. Классификация НМК
6. Патологическая анатомия НМК
Заключение
Список использованных источников
Введение
Родовая травма и перинатальные нарушения мозгового кровообращения относятся к основным формам неинфекционной перинатальной патологии.
Перинатальный период — период с 22 полной недели (154-го дня) внутриутробной жизни плода по 7-й день включительно (168 часов) внеутробной жизни. Перинатальный период и соответствующую ему патологию и смертность делят на антенатальную (дородовую), интранатальную (во время акта родов) и постнатальную (послеродовую), или неонатальную. [1]
1. Родовая травма
Родовая травма — механическое повреждение органов и тканей плода, развивающееся во время родов.
Родовой травме способствуют :
1) незрелость тканей плода (характерно для организма недоношенных), их отёк и венозное полнокровие при гипоксии;
2) несоответствие размеров родовых путей величине плода;
Нужна помощь в написании реферата?
Мы - биржа профессиональных авторов (преподавателей и доцентов вузов). Наша система гарантирует сдачу работы к сроку без плагиата. Правки вносим бесплатно.
3) нарушения динамики родов (стремительные или, наоборот, затянувшиеся роды). [1]
2. Классификация родовой травмы
Различают следующие основные виды родовой травмы:
- Травмы кожи, подкожной клетчатки и подлежащих мягких тканей: родовая опухоль, кровоизлияния в кожу и подлежащие ткани, разрывы кожи, некрозы подкожной жировой клетчатки. Открытые травмы кожи могут инфицироваться.
- Травмы скелетных мышц: параличи и парезы скелетных мышц, их разрывы, кровоизлияния в мышцы.
- Повреждения костей: кефалогематома, деформации, трещины, переломы.
- Травмы мозговых оболочек: кровоизлияния, разрывы.
- Травматические повреждения головного и спинного мозга.
- Травмы внутренних органов: разрывы ткани, кровоизлияния. [1]
3. Патологическая анатомия
Родовая опухоль
Родовая опухоль — местный отёк мягких тканей и мелкие петехиальные кровоизлияния в предлежащей части тела плода: затылочной, теменной, лобной, лицевой областей при головном предлежании, ягодиц, нижних конечностей, промежности, половых органов при тазовом предлежании. Предлежащая часть первой проходит родовые пути.
Образование родовой опухоли связано с разницей между внутриматочным и атмосферным давлением.
В ближайшие 2—3 дня после рождения родовая опухоль исчезает по мере рассасывания отёка.
Большая родовая опухоль нуждается в лечении.
При наличии мелких дефектов кожи может наблюдаться инфицирование тканей с развитием флегмоны.
Травмы скелетных мышц
Параличи мышц конечностей и диафрагмы могут быть вызваны травмой нервных сплетений, повреждением двигательных центров спинного мозга.
Нужна помощь в написании реферата?
Мы - биржа профессиональных авторов (преподавателей и доцентов вузов). Наша система гарантирует сдачу работы к сроку без плагиата. Правки вносим бесплатно.
Разрыв и кровоизлияние в грудино-ключично-сосцевидную мышцу может завершиться формированием кривошеи.
Нарушения созревания ткани скелетных мышц (фиброзная дисплазия, гипоплазия и др.) способствуют механическим повреждениям этих органов во время родов.
Повреждения костей
Из переломов костей наиболее часто встречается перелом ключицы плода.
Кефалогематома — кровоизлияние под надкостницу костей черепа со скоплением свернувшейся крови в образовавшемся субпериостальном пространстве.
Различают наружную (под апоневрозом) и внутреннюю (в полости черепа) кефалогематомы.
Внутренняя кефалогематома также называется эпидуральным кровоизлиянием.
Границы наружной кефалогематомы соответствуют границам кости.
В ряде случаев происходит инфицирование и нагноение, которое может привести к развитию гнойного менингита.
Нужна помощь в написании реферата?
Мы - биржа профессиональных авторов (преподавателей и доцентов вузов). Наша система гарантирует сдачу работы к сроку без плагиата. Правки вносим бесплатно.
Рассасывание субпериостального кровоизлияния происходит длительно, репарация сопровождается организацией и оссификацией гематомы.
Травмы мозговых оболочек
Среди разрывов мозговых оболочек наибольшее значение имеет разрыв намёта мозжечка, сопровождающийся массивным субдуральным кровоизлиянием в области височных и затылочной долей мозга. Затруднение пассажа ликвора приводит к сдавлению, отёку и набуханию продолговатого мозга. При этом развивается бульбарный синдром, приводящий к смерти.
Эпидуральные кровоизлияния массивные, возникают при повреждениях костей черепа между внутренней поверхностью черепных костей и твердой мозговой оболочкой — внутренняя кефалогематома. Наблюдается относительно редко в области костей свода черепа. Субдуральные кровоизлияния чаще возникают при разрыве мозжечковой палатки (намета), серповидного отростка, разрывах поперечного и прямого синусов, большой мозговой (так называемой галеновой) вены.
Субарахноидальные кровоизлияния располагаются между паутинной и сосудистой оболочкой. Возникают при разрыве мелких вен, впадающих в сагиттальный и поперечный синусы. При разрыве мозжечкового намета могут окутывать весь ствол мозга. Субарахноидальные кровоизлияния в отличие от асфиктических обширные.
Интрацеребральные кровоизлияния зависят преимущественно от разрывов терминальных вен, впадающих в основные венозные коллекторы мозга. Наблюдаются кровоизлияния в желудочки мозга, в сосудистые сплетения, в стенки боковых желудочков с образованием гематом.
Мелкоточечные диапедезные, двусторонние, множественные кровоизлияния в веществе мозга имеют не травматическое, а асфиктическое происхождение. Иитрацеребральные кровоизлияния рассасываются с образованием кист. Разрыв мозжечковой палатки (намета) — самый частый вид внутричерепной родовой травмы плода, приводящий к смерти.
Происходит при чрезмерном натяжении одного из листков палатки при конфигурации головки. В настоящее время наблюдается реже. Разрыв палатки захватывает один или два ее листка и сопровождается чаще крупным субдуральным кровоизлиянием в области затылочных и височных долей.
В механизме смерти при разрыве палатки играет роль сдавление продолговатого мозга вследствие его отека, набухания, возникающих как результат затруднений оттока ликвора. Повреждение костей черепа в виде вдавлений, трещин, редко — переломов встречается чаще всего в области теменных костей при наложении акушерских щипцов.
Нужна помощь в написании реферата?
Мы - биржа профессиональных авторов (преподавателей и доцентов вузов). Наша система гарантирует сдачу работы к сроку без плагиата. Правки вносим бесплатно.
Травмы головного и спинного мозга
Травмы центральной нервной системы наиболее часто сопровождаются кровоизлияниями в вещество мозга. Изредка могут возникать разрывы спинного мозга.
Травма спинного мозга наблюдается при травме позвоночника, связанной с акушерскими манипуляциями. Травма спинного мозга встречается чаще в области VI шейного позвонка, так как он меньше других защищен мышцами, но может наблюдаться и в других отделах позвоночника, при этом возникают субдуральные нисходящие кровоизлияния.
Травмы внутренних органов
Наиболее часто встречаются родовые травмы
Разрыв ткани печени и кровотечение в брюшинную полость приводит к смерти новорождённого. Кровоизлияния в ткань печени могут располагаться как поверхностно (субкапсулярные гематомы), так и в глубоких отделах органа.
Травма яичек возникает при ягодичном предлежании. Скопление крови в серозной полости яичка (гематоцеле) нередко сопровождается инфицированием и развитием гнойного воспаления.
Нужна помощь в написании реферата?
Мы - биржа профессиональных авторов (преподавателей и доцентов вузов). Наша система гарантирует сдачу работы к сроку без плагиата. Правки вносим бесплатно.
Кровоизлияние в ткань одного надпочечника при родовой травме обычно не приводит к тяжёлым последствиям, но повреждение обоих надпочечников смертельно.
Родовая травма печени характеризуется разрывом паренхимы с образованием обширных субкапсулярных гематом. Прорыв такой гематомы в брюшную полость приводит к смертельному кровотечению. Небольшие субкапсулярные гематомы без разрыва паренхимы связаны с гипоксией плода или с геморрагической болезнью. Кровоизлияния в надпочечники встречаются реже, бывают преимущественно односторонними, значение их в танатогенезе не ясно. Иногда наблюдаются обширные гематомы с разрушением надпочечников.
В исходе образуется киста или организация гематомы с обызвествлением и ожелезнением, редко встречается нагноение гематомы. Наблюдаются субкапсулярные гематомы печени и кровоизлияния в надпочечники при родах в ягодичном предлежании в связи с извлечением плода. В патогенезе кровоизлияния в надпочечники иногда ведущую роль играет только асфиксия. [1,2]
4. Перинатальные нарушения мозгового кровообращения
Перинатальные нарушения мозгового кровообращения (ПНМК) являются одной из ведущих причин перинатальной смертности, у выживших детей они приводят к различным неврологическим и психическим нарушениям.
Одним из тяжёлых исходов ПНМК является детский церебральный паралич (ДЦП).
Нарушения мозгового кровообращения у плодов и новорожденных, по данным IX пересмотра классификации ВОЗ, рассматриваются в настоящее время как самостоятельные нозологические формы и разделяются на два основных вида: кровоизлияния в вещество мозга и его оболочки и ишемические повреждения.
5. Классификация НМК
ПНМК подразделяются на
Нужна помощь в написании реферата?
Мы - биржа профессиональных авторов (преподавателей и доцентов вузов). Наша система гарантирует сдачу работы к сроку без плагиата. Правки вносим бесплатно.
2) ишемические формы.
6. Патологическая анатомия НМК
1. Геморрагические формы ПНМК характеризуются кровоизлияниями
1) в оболочки (эпи- и субдуральные, лептоменингеальные),
2) в вещество мозга (в частности, субэпендимальные, интрацеребеллярные, внутристволовые)
3) кровотечением в желудочки (гемоцефалия).
2. Ишемические формы ПНМК проявляются развитием
1) инфарктов — как правило, развиваются при внутриутробных инфекциях, сопровождающихся тромбозом артерий мозга. Они обычно располагаются в коре и субкортикальных отделах больших полушарий.
2) мелкоочаговой лейкомаляции — представляет собой множественные небольшие плотноватые участки коагуляционного некроза белого вещества стенок боковых желудочков мозга. [1]
Нужна помощь в написании реферата?
Мы - биржа профессиональных авторов (преподавателей и доцентов вузов). Наша система гарантирует сдачу работы к сроку без плагиата. Правки вносим бесплатно.
Эпи- и субдуральные и обширные односторонние лептоменингеальные кровоизлияния в мягкие мозговые оболочки преимущественно наблюдаются при родовой травме.
Лептоменингеальные кровоизлияния при гипоксии возникают путем диапедеза из сосудов оболочек, чаще бывают множественными, петехиальными или пятнистыми, располагаются симметрично либо в субарахноидальном пространстве, либо под паутинной оболочкой. Являются самым частым видом кровоизлияний в перинатальном периоде.
Субэпендимальные кровоизлияния располагаются под эпендимой преимущественно боковых желудочков мозга. Наблюдаются, почти как правило, у недоношенных, что зависит от незрелости их сосудистого русла. Являются источником внутрижелудочковых кровоизлияний с возможной последующей тампонадой их полостей.
Внутрижелудочковые кровоизлияния могут распространяться на все желудочки мозга с тампонадой мозжечково-луковичной цистерны и субарахноидальных пространств. Сочетаются с гиалиновыми мембранами в легких новорожденных. Дают высокий процент летальности.
Внутримозговые и кровоизлияния в мозжечок встречаются относительно редко. Преимущественно связаны с развитием инфекционных васкулитов, тромбозов. Могут наблюдаться при гемолитической болезни новорожденных. Имеют характер гематом или геморрагического пропитывания. Локализуются, как правило, в белом веществе большого мозга. [3]
Заключение
Нарушения мозгового кровообращения, возникающие в перинатальный период, вызываются четырьмя главными причинами — родовой травмой, асфиксией, инфекциями и токсико-метаболическими факторами.
Список использованных источников
Нужна помощь в написании реферата?
Мы - биржа профессиональных авторов (преподавателей и доцентов вузов). Наша система гарантирует сдачу работы к сроку без плагиата. Правки вносим бесплатно.
Родовая травма – собирательное понятие, включающее различные повреждения тканей и органов роженицы или новорожденного, вызванные действием родовых сил. Среди родовых травм матери встречаются гематомы, разрывы вульвы, промежности и влагалища, повреждения матки, образование мочеполовых и кишечно-половых свищей, деформации тазовых костей. Многие из родовых травм могут носить угрожающий для жизни характер. Диагностика родовых травм производится на основе наружного осмотра, гинекологического исследования, инструментальных методов. Лечение родовых травм матери, как правило, требует экстренного оперативного пособия и привлечения узких специалистов (урологов, проктологов, травматологов).
МКБ-10
Общие сведения
Роды являются сложным испытанием для рождающегося плода и матери. Поэтому после появления ребенка специалисты нередко констатируют наличие различных родовых травм и послеродовых нарушений у роженицы и новорожденного. В акушерстве и гинекологии различают материнский и детский родовой травматизм. К родовым травмам новорожденного относятся различные по характеру и выраженности повреждения периферической и центральной нервной системы, травмы костей и мягких тканей, внутренних органов. В рамках данного обзора будут рассмотрены основные родовые травмы, встречающиеся у женщин.
Значительное растяжение родовых путей матери в процессе родового акта нередко приводит к их повреждению. Эти повреждения – родовые травмы, могут иметь поверхностный, негрубый характер (например, ссадины, трещины) и самостоятельно заживать в раннем послеродовом периоде, так и оставаясь нераспознанными. В некоторых случаях родовые травмы бывают столь значительными, что могут приводить к серьезным послеродовым осложнениям, инвалидности и даже гибели женщины. Среди родовых травм матери встречаются гематомы; разрывы вульвы, промежности, влагалища, тела и шейки матки; выворот матки; растяжения и разрывы сочленений таза; урогенитальные и кишечно-генитальные свищи.
Общие причины родовых травм матери
Многообразие вариантов родовых травм матери может вызываться различными механическими и гистопатическими причинами. К механическим факторам возникновения родовых травм относятся бурная или дискоординированная родовая деятельность, оказание оперативных пособий в родах (наложение щипцов, проведение вакуум-экстракции плода, ручного отделения последа, плодоразрушающих операций), чрезмерная родостимуляция, нерациональное ведение потужного периода, неадекватная защита промежности и т. д. Способствовать родовым травмам может переношенная беременность, поперечное положение плода, тазовое предлежание плода, преждевременные роды, узкий таз, многоводие, многоплодие, предлежание плаценты.
Гистопатические причины родовых травм обусловлены отягощенным акушерско-гинекологическим анамнезом роженицы. Так, причинами родовых повреждений матки могут служить оперативные вмешательства в прошлом (кесарево сечение, метропластика, консервативная миомэктомия, полная или частичная перфорация матки при аборте и др.), которые приводят к образованию рубца на матке и, как следствие, неполноценной сократительной способности миометрия в родах.
Вероятность возникновения травм родовых путей возрастает при наличии анатомических дефектов гениталий (внутриматочной перегородки, гипоплазии матки, двурогой матки), ригидности шейки матки у поздно первородящих, гиперантефлексии матки. Также родовые травмы могут быть обусловлены цервицитами, аденомиозом, эндометритами, кольпитами, пузырным заносом и хорионэпителиомой. В этиопатогенезе родовой травмы чаще присутствуют несколько отягощающих факторов.
Родовые травмы вульвы и влагалища
Гематомы вульвы и влагалища
Гематомы вульвы и влагалища обусловлены растяжением и разрывом сосудов в толще мягких тканей при неповрежденных покровах. При этом кровь, изливающаяся из поврежденного сосуда, скапливается в клетчатке и под слизистой, образуя гематому.
При родовых травмах мягких тканей в области вульвы и влагалища появляется опухоль сине-багрового цвета, размер которой может достигать головки новорожденного. Гематомы вызывают чувство дискомфорта (распирания, давления), болезненность. Большие прогрессирующие гематомы распространяются на клетчатку малого таза и могут сопровождаться развитием геморрагического шока. Мелкие кровоизлияния обычно самостоятельно рассасываются; при крупных гематомах возможно их нагноение. Распознавание родовых травм мягких тканей происходит при наружном осмотре и гинекологическом исследовании.
Хирургическая тактика показана в отношении крупных (диаметром более 4-5 см) и прогрессирующих гематом. При этом ткани над гематомой вскрывают, удаляют скопившуюся кровь, выделяют и перевязывают кровоточащий сосуд, рану зашивают наглухо. При инфицированной гематоме ушивание раны не производится. При прогрессирующей гематоме иногда требуется чревосечение.
Разрывы вульвы и влагалища
Родовые травмы вульвы и влагалища наиболее часто встречаются у первородящих. Легкие трещины и надрывы обычно протекают бессимптомно и не требуют вмешательства. Разрывы в области клитора, уретры, влагалища сопровождаются образованием гематом, массивным кровотечением, геморрагическим шоком.
Родовые травмы влагалища могут носить самопроизвольный и насильственный характер. В последнем случае причинами родовых травм служат различные акушерские операции. Разрывы влагалища могут происходить в его верхних, средних или нижних отделах; носить поверхностных или глубокий характер, достигая клетчатки малого таза и брюшной полости.
Родовые травмы тканей вульвы выявляются при осмотре. Для исключения внутренних разрывов необходим осмотр стенок влагалища с помощью зеркал.
Лечение родовых травм вульвы и влагалища исключительно хирургическое. После катетеризации мочевого пузыря металлическим катетером производят ушивание разрывов кетгутовыми швами. В постоперационном периоде назначается противомикробная терапия и влагалищные ванночки с антисептиками. Нераспознанные разрывы влагалища могут заживать неосложненно или инфицироваться. Глубокие разрывы впоследствии могут приводить к вторичной атрезии влагалища, диктуя необходимость выполнения вагинопластики.
Родовые травмы промежности
К родовым травмам промежности относятся насильственные или самопроизвольные разрывы кожи, клетчатки и мышечно-фасцильных тканей тазового дна. Родовые травмы промежности встречаются у 7-15% рожениц, причем значительно чаще у первородящих. Разрывы промежности часто сочетаются с родовыми травмами влагалища.
Об угрозе родовой травмы промежности свидетельствуют выпячивание и цианоз тканей тазового дна, отечность и блеск тканей, трещины. При наличии угрозы родовой травмы промежности прибегают к срединному рассечению тканей – перинеотомии или боковому разрезу – эпизиотомии с последующим ушиванием.
Симптомы разрыва промежности
В зависимости от глубины родовой травмы выделяют 3 степени разрывов промежности.
При разрыве промежности I степени нарушается целостность кожи и подкожной клетчатки в области задней спайки. II степень разрыва промежности характеризуется дополнительными травмами мышц тазового дна (в т. ч., мышцы, поднимающей задний проход), задней или боковых стенок влагалища. При родовой травме промежности III степени к вышеперечисленным повреждениям присоединяется разрыв наружного сфинктера, а иногда и стенок прямой кишки.
Родовые травмы промежности проявляются нарушением целостности тканей и кровотечением.
Диагностика и лечение разрывов промежности
Родовые травмы промежности распознаются после рождения плаценты. Для этого акушер-гинеколог разводит половую щель, осматривает стенки влагалища и шейку матки. Чаще повреждение промежности в родах происходит не по срединной линии, а экстрамедиально, однако встречается и центральный разрыв между задней спайкой и мышцей, поднимающей задний проход.
Восстановление целостности тканей промежности производится путем ушивания под местной инфильтрационной или общей анестезией. Отдельные кетгутовые швы накладываются на поврежденные стенки влагалища и прямой кишки, мышцы тазового дна, подкожную клетчатку и кожу промежности. В послеродовом периоде производится обработка швов, тщательный туалет раны после каждой дефекации и мочеиспускания, профилактика запоров.
Родовые травмы матки
Разрывы матки
Разрыв матки относится к тяжелейшим родовым травмам и встречается в 0,015%-0,1% от общего количества родов. При разрыве матки происходит нарушение целостности стенок ее тела. Летальность женщин при родовой травме матки от шока, анемии и септических осложнений достигает 3-4%. У многих женщин, перенесших разрыв матки, в дальнейшем развивается гипоксическая энцефалопатия. Гибель плода при разрывах матки близка к 100%.
Классификация разрывов матки
Различают разрывы матки, произошедшие в процессе беременности и в течение родов. По патогенетическим признакам родовой травмы выделяют самопроизвольные (механические, гистопатические и механическо-гистопатичесике) и насильственные (травматические, смешанные) разрывы матки. По клинике родовой травмы разрывы матки могут носить угрожающий, начавшийся, совершившийся характер.
По степени повреждения стенок матки родовая травма может иметь форму трещины, неполного разрыва и полного разрыва, проникающего в брюшную полость. По локализации различают разрыв дна матки, ее тела, нижнего сегмента, а также полный отрыв матки от влагалищных сводов (кольпопорексис) при поперечном положении плода.
Симптомы разрыва матки
Клиника родовой травмы матки зависит от причин, стадии, степени, локализации разрыва. Тяжесть проявлений и последствия во многом обусловлены сопутствующим фоном – при наличии соматических заболеваний роженицы, гестозов, физического и психического истощения, инфекции и пр. в организме быстро развиваются необратимые изменения.
Для угрожающего разрыва матки типична чрезмерная родовая деятельность с болезненными сильными схватками, деформация матки в виде песочных часов, развитие отека шейки матки, влагалища и вульвы, затруднение мочеиспускания, беспокойство роженицы. При начавшемся разрыве матки в перечисленные симптомы дополняются судорожными схватками, появлением сукровичных или кровяных выделений из влагалища, гематурии.
При свершившемся разрыве матки после резкой боли и жжения в животе прекращается родовая активность, роженица затихает, становится угнетенной, апатичной. Вследствие развития геморрагического и болевого шока быстро нарастают бледность кожи, гипотония, тахикардия, появляется холодный пот, тошнота и рвота. После разрыва матки части плода частично или полностью пальпируются в брюшной полости, сердцебиение плода отсутствует. Наружное кровотечение при данной родовой травме может быть значительным или скудным в зависимости от размеров и локализации разрыва матки.
Неотложная помощь при разрывах матки
При угрозе разрыва матки необходимо немедленное прекращение родовой деятельности и завершение родов оперативным путем – кесаревым сечением или плодоразрушающей операцией. При начавшемся или свершившемся разрыве матки выполняется чревосечение, извлечение плода и последа, удаление околоплодных вод и крови, производится гемостаз. Объем вмешательства при данных родовых травмах – от надвлагалищной ампутации до гистерэктомии. Ушивание матки возможно у молодых пациенток при недавних и небольших разрывах линейного характера, отсутствии инфекции.
Одновременно необходимо проведение адекватного восполнения кровопотери, противошоковой инфузионно-трансфузионной терапии, коррекции гемокоагуляции. Если родовые травмы матки не были распознаны, может развиться кровотечение или перитонит, а также наступить гибель родильницы. При инфекционных осложнениях предпринимается лапаротомия, удаление матки с придатками (пангистерэктомия), дренирование брюшной полости, массивная антибактериальная терапия.
Разрывы шейки матки
Данный тип родовой травмы встречается по данным различных авторов у 3-60% рожениц. Разрывы шейки матки (насильственные или самопроизвольные) по глубине повреждения делятся на 3 степени: I – дефект не более 2 см; II - дефект более 2 см, но не доходящий до влагалищных сводов; III – дефект, доходящий до сводов и переходящий на них. Разрывы шейки матки обычно локализуются в боковых отделах, чаще слева.
Симптомы разрывов шейки матки
Родовые травмы шейки матки проявляются послеродовым кровотечением из влагалища после рождения последа и сокращения матки. Кровь, вытекающая из половых путей, имеет алый цвет, выделяется непрерывной струей или в виде большого количества сгустков при отсутствии наружных повреждений родовых путей. Иногда кровотечение бывает незначительным или совсем отсутствует. При повреждении ветвей маточных артерий наблюдается массивное излитие крови или образование гематом в парацервикальной клетчатке, клиника геморрагического шока.
Если разрывы шейки матки остаются нераспознанными, в дальнейшем это может привести к развитию послеродовой язвы, параметрита, пельвиоперитонита, самопроизвольным абортам, дисплазии шейки матки.
Диагностика и лечение разрывов шейки матки
Для распознавания родовых травм шейки матки всем родильницам необходимо проведение осмотра с помощью зеркал сразу после завершения родов, а также через 6-48 часов после уменьшения отека и растяжения тканей.
Обнаруженные разрывы шейки матки подлежат ушиванию сразу же или отсроченно, не позднее 2-х суток после родов. Швы на разрывы шейки накладывают через все слои тканей, начиная от верхнего угла дефекта в направлении наружного зева. Ввиду неблагоприятных условий (наличия лохий, отека, размозжения тканей) родовые травмы шейки матки нередко заживают вторичным натяжением.
Прочие родовые травмы
Выворот матки
Развитие острого выворота матки бывает обусловлено неправильным ведением последового периода, слабостью маточных связок, атонией матки. Различают частичный и полный выворот матки. Данная родовая травма протекает с явлениями болевого шока.
Лечение выворота матки состоит в проведении противошоковых мероприятий и вправлении матки на ее анатомическое место в условиях общего наркоза.
Растяжение и разрывы тазовых сочленений
Данные родовые травмы развиваются при чрезмерном размягчении сочленений таза (симфизиопатии, симфизите), родах переношенным или крупным плодом, акушерских пособиях. При этом происходит растяжение и расхождение лонных костей на расстояние более 0,5 см друг от друга. Разрыв лонного сочленения часто сопровождается смещением костей, повреждением мочевого пузыря, уретры, клитора. Растяжение крестцово-подвздошных сочленений приводит к кровоизлияниям и последующим воспалениям суставов.
Клиника родовых травм тазовых сочленений проявляется болями в области лона, копчика, крестца, усиливающимися при отведении ног, ходьбе; нарушением походки, гиперемией кожи и отеком окружающих тканей.
Родовые травмы тазовой области выявляются в ходе консультации травматолога при осмотре, пальпации, рентгенографии лонного, крестцово-подвздошного сочленения, таза. Лечение растяжений тазовых сочленений требует покоя, тугого бинтования, ношения специальных корсетов. Разрыв лонного сочленения или значительное расхождение костей таза требует хирургического вмешательства.
Урогенитальные и влагалищно-прямокишечные свищи
Родовые травмы с образованием свищей вызваны длительным (более 2 часов) стоянием головки ребенка в одной плоскости, вследствие чего развивается нарушение циркуляции крови тканях с их последующим некрозом. Иногда мочеполовые и влагалищно-прямокишечные свищи образуются в результате интраоперационного повреждения стенок мочевого пузыря или прямой кишки.
Фистулы проявляются выделением мочи либо газов и кала через влагалища вне актов мочеиспускания и дефекации. Такие нарушения всегда сопровождаются развитием местной воспалительной реакции во влагалище (кольпитом).
Диагностика урогенитальных свищей производится в ходе гинекологического осмотра, цистоскопии; влагалищно-прямокишечные свищи распознаются при пальцевом ректальном исследовании, ирригоскопии, фистулографии, ректоскопии. При выявлении мочеполовых и влагалищно-прямокишечных свищей обычно требуется их хирургическое закрытие (фистулопластика).
Профилактика родовых травм
Профилактика родовых травм матки требует изучения гинекологического анамнеза беременной на ранних сроках, проведения УЗИ-контроля состояния рубцов на матке в течение ведения беременности, госпитализации беременных с угрозой травматизма в родах.
Предупреждение родовых травм требует отказа от форсированного родоразрешения, применения акушерских пособий строго по показаниям.
Целью курсовой работы является исследование проблемы акушерского травматизма в родах и его неблагоприятных последствий для организма женщины.
2. Задачи исследования
В задачи исследования входит:
1) дать общую характеристику родовому травматизму;
Содержание
Введение 3
1. Цель исследования 3
2. Задачи исследования 3
3. Общая характеристика родового травматизма 4
4. Родовой травматизм 5
4.1. Разрывы вульвы 5
4.2. Разрывы влагалища 7
4.3. Разрывы промежности 9
4.4. Гематомы мягких тканей родовых путей 15
4.5. Разрывы шейки матки 17
4.6. Разрывы матки 19
4.7. Выворот матки 25
4.8. Расхождение и разрыв лонного сочленения 27
4.9. Послеродовые мочеполовые и кишечно-влагалищные свищи 28
Выводы 28
Литература 29
Работа содержит 1 файл
родовой травматизм курсовая.doc
Методы обезболивания: эпидуральная анестезия (если катетер был установлен в родах); внутривенный наркоз.
Гематому вскрывают по наиболее выступающей, флюктуирующей её поверхности, с учётом анатомии тканей, чтобы после зашивания операции восстановить нормальные анатомические отношения. Скальпелем рассекают ткани над гематомой, вскрывают и опорожняют саму гематому (удаляют сгустки крови), лигируют кровоточащий сосуд. В случае невозможности обнаружить кровоточащий сосуд, накладывают глубокие матрацные швы, а затем давящую повязку.
Осложнения. Нагноение гематомы.
Особенности ведения послеоперационного периода. Консервативное лечение: холод, физиотерапия. Для профилактики инфицирования в течение 5–7 дней назначают антибиотики. Проводят профилактику и лечение анемии. Местное лечение заключается в обработке шва.
Профилактика. Каждую родильницу, у которой в послеродовом периоде появились необычные боли в малом тазу или в области промежности, необходимо обследовать для исключения гематомы малого таза. Меры профилактики: своевременное рассечение промежности; бережное ведение родов; осторожное применение щипцов и вакуум-экстрактора (инструмент следует вводить во влагалище только под контролем пальцев); тщательный осмотр мягких тканей родовых путей после родоразрешения и восстановления целостности нарушенных тканей.
4.5. Разрывы шейки матки
Разрывом шейки матки называют нарушение её целостности вследствие повреждений при родовом акте. Края зева матки ко времени прохождения головки плода сильно истончены, а поэтому нередко рвутся. Разрывы обычно происходят по бокам шейки, чаще слева. Надрывы чаще отмечаются на той стороне, где при сгибательном положении плода лежат его теменные и затылочный бугры, а при разгибательном — лобные. Частота разрывов шейки матки в родах встречается у 32,9-90,0% женщин.
По механизму повреждения различают самопроизвольные и насильственные разрывы шейки матки. Самопроизвольные разрывы шейки матки возникают без оперативных вмешательств, насильственные – при операциях вследствие осложненного течения родов.
Разрывы шейки матки в зависимости от глубины делят на три степени:
I степень – разрывы шейки матки с одной или с обеих сторон не более 2 см.
II степень – разрывы длиной более 2 см, но не доходящие до сводов влагалища.
III степень – разрывы, доходящие до сводов влагалища и переходящие на них.
Разрывы шейки матки чаще всего происходят снизу вверх, от наружного зева к внутреннему, располагаются обычно сбоку (чаще слева) и ограничиваются только областью влагалищной части, не заходя выше на своды и не вызывая заметного кровотечения.
Рис. 4. Разрыв шейки матки
1 – клитор, 2 – передняя губа, 3 – задняя губа, 4 – разрыв шейки матки
Этиология. Возникновению самопроизвольных разрывов способствуют: ригидность шейки матки (особенно у первородящих старше 30 лет); чрезмерное растяжение краёв зева (крупный плод, разгибательные положения плода); быстрые роды; длительное сдавление шейки матки при узком тазе, ведущее к нарушению питания тканей. Насильственные разрывы шейки матки возникают при оперативных родах.
Патогенез. Шейка матки во время родов сглаживается, края наружного зева сильно растягиваются и истончаются. В связи с этим часто возникают неглубокие надрывы краёв зева, не сопровождающиеся значительным кровотечением. При патологических родах могут возникать разрывы шейки матки, сопровождающиеся значительным кровотечением.
Клиническая картина и диагностика. Единственным симптомом разрыва шейки матки является кровотечение из влагалища при хорошо сократившейся матке, в основном после рождения плода и последа. Вытекающая кровь имеет алый цвет. Кровотечение может быть незначительным или вообще отсутствовать. При повреждении веточек маточных артерий кровотечение может быть массивным, приводить к образованию гематом в парацервикальной и параметральной клетчатке, геморрагическому шоку.
Для диагностики разрывов шейки матки всем родильницам независимо от паритета родов необходимо проводить осмотр шейки матки с помощью зеркал сразу после родов. Однако, из-за отека, обильных кровяных выделений, растяжения тканей шейки во время родов диагностика разрывов бывает затруднена. Поэтому некоторые авторы предлагают проводить осмотр шейки матки с иссечением некротизированных тканей и зашиванием разрывов через 6-24-48 часов после родов (отсроченные швы).
Лечение. Обнаруженный разрыв шейки матки зашивают сразу. Это необходимо для остановки кровотечения, профилактики развития послеродового параметрита, часто возникающего при не зашитом разрыве шейки матки. Незашитые разрывы могут проявить себя и в дальнейшей жизни женщины, приводя к истмико-цервикальной недостаточности и недонашиванию беременности, развитию воспалительных и предраковых заболеваний шейки матки.
Обычно, на разрыв шейки накладывают отдельные узловые швы кетгутом через все слои ее стенки со стороны влагалища, начиная от верхнего угла разрыва по направлению к наружному зеву. При этом первый шов с целью гемостаза накладывают несколько выше начала разрыва.
В связи с плохими условиями для заживления (лохии, инфекция, отек и размозжение тканей) швы на шейке матки довольно часто заживают вторичным натяжением. Поэтому предлагают различные модификации швов на шейку матки (однорядные, непрерывные кетгутовые швы, двухрядные, отдельные кетгутовые швы), различный шовный материал (хромированный кетгут, викрил).
Ведение послеродового периода обычное. Специальный уход за шейкой матки не требуется.
Профилактика. Бережное, рациональное ведение родов: адекватное обезболивание и применение достаточного количества спазмолитических средств; предупреждение преждевременных потуг; своевременная диагностика ущемления шейки матки; осторожное применение утеротонических препаратов; бережное, по строгим показаниям и с соблюдением соответствующих условий выполнение влагалищныхродоразрешающих операций.
4.6. Разрывы матки
Разрывом матки называют нарушение целостности её стенок.
Разрыв матки - тяжелейшее осложнение беременности и родов. По данным различных авторов, разрывы матки возникают в 0,100-0,005% всех родов. При беременности разрывы матки бывают значительно реже, чем во время родов, и составляют 9,1% всех разрывов.
Классификация. Разрывы матки могут возникать как самопроизвольно, так и в результате постороннего вмешательства. Самопроизвольные разрывы возникают чаще и связаны с морфологическими изменениями стенки матки, наличием механического препятствия при родоразрешении или с сочетанием перечисленных факторов. Насильственные разрывы возникают при родоразрешающих влагалищных операциях, а также при сочетании насильственного фактора и морфологических изменений стенки матки.
По характеру повреждения различают:
· полный разрыв матки (проникающий) - захватывает все слои маточной стенки и проникает в брюшную полость;
· неполный - не проникает в брюшную полость.
В случае неполного разрыва нарушаются слизистая и мышечная оболочки матки, а брюшинный покров остаётся неповрежденным. Вследствие неполного разрыва матки образуются гематомы параметрия.
Наиболее часто разрывы матки происходят в нижнем сегменте. Типичная локализация неполных разрывов матки - передняя и боковая стенка нижнего сегмента. В теле и в дне матки разрывы, как правило, происходят по рубцу после операции или перфорации во время аборта. В ряде случаев (при поперечном положении плода) происходит отрыв матки от сводов влагалища. В случае полного отрыва разрыв проникает в брюшную полость. При повреждении только стенки влагалища разрыв проникает в забрюшинное пространство.
Рис. 5. Разрывы матки
а – полный разрыв матки: 1 – кишечник, 2 – тело матки, 3 – верхний край разрыва, 4 – нижний край разрыва, 5 – кровь в брюшной полости.
б – неполный разрыв матки: 1 – тело матки, 2 – разрыв нижнего сегмента, 3 – гематома, 4 - брюшина.
Этиология и патогенез.
Причиной разрыва матки может быть несоответствие головки плода и таза матери (разгибательные положения плода, асинклитические вставления головки, гидроцефалия, крупный плод). Разрыв матки может произойти при поперечном положении плода, рубцовых изменениях шейки матки и влагалища, наличии опухоли в малом тазу, препятствующей продвижению плода.
Разрывы матки при несоразмерности предлежащей части плода и таза происходят чаще всего при хорошей сократительной активности матки, полном открытии шейки матки и локализуются в нижнем её сегменте. При наличии препятствия к изгнанию плода усиливающаяся работа матки обусловливает постепенное смещение основной массы мускулатуры кверху, к дну матки (ретракция). При этом масса мышечных волокон в стенках нижнего сегмента матки всё более уменьшается и нижний сегмент истончается и перерастягивается (выраженная дистракция).
Перерастяжение нижнего сегмента и разрыв матки особенно легко происходят в тех случаях, когда шейка матки (чаще передняя губа) не сместилась за головку плода и защемилась между ней и стенками таза. Фиксация части шейки матки к стенкам таза приводит к ещё большему перерастяжению нижнего сегмента за счёт сокращающихся мышц тела матки. Когда степень растяжения и истончения нижнего сегмента матки превышает максимально возможную для данной мышцы, в области нижнего сегмента появляется трещина, при этом разрываются сосуды, и в стенке матки образуется гематома. Вслед за этим происходит непосредственно разрыв стенки. При неполном разрыве матки образуется гематома в различных местах в зависимости от локализации по-вреждения: между листками широкой связки матки, под серозным покровом матки, в предпузырной клетчатке (серозный покров не повреждён). При полном разрыве матки и повреждении крупных сосудов начинается кровотечение в брюшную полость. При разрыве матки в передней части нижнего сегмента или отрыве её от сводов влагалища в разрыв иногда вовлекается мочевой пузырь.
Наиболее частая причина разрыва матки - патологические изменения её стенки воспалительного или рубцового характера. При значительном расширении показаний к операции кесарево сечение наличие рубца на матке имеет особое значение. Частота разрывов матки по рубцу в родах достигает 3,4%, перинатальная смертность - 2,8–4,7%.
Промежуток времени между кесаревым сечением и наступлением последующей беременности существенно не влияет на процессы формирования рубца на матке и выбор метода родоразрешения. И всё же, большинство акушеров считают, что после перенесённого кесарева сечения до наступления беременности и родов целесообразно подождать 2–3 года.
Оценка состояния рубца на матке во время беременности
Практически единственный метод исследования состояния рубца на матке во время беременности — ультразвуковое исследование, наиболее информативное после 35 нед беременности. Максимальную информацию можно получить при использовании прибора, оснащённого влагалищным датчиком.
К несостоятельным относят рубцы:
· общей толщиной менее 5 мм
· с отдельными участками истончения до 3 мм и меньше;
· гетерогенные, с большим количеством акустических уплотнений (свидетельствует о разрастании соединительной ткани в толще передней стенки нижнего сегмента матки).
Клиническая картина. Разрыв матки при несоответствии таза и головки
По клинической картине различают угрожающий, начавшийся и совершившийся разрыв матки.
Угрожающий разрыв характеризуется чрезмерным растяжением нижнего маточного сегмента, его напряжением и болезненностью, высоким стоянием контракционного кольца, бурной родовой деятельностью, отёком шейки матки и наружных половых органов. Типичная клиническая картина угрожающего разрыва матки не представляет трудностей для диагностики. Диагностика атипично протекающего угрожающего разрыва матки требует внимательного изучения анамнеза и тщательного наблюдения за течением родов. Затяжные роды у повторнородящей после излития околоплодных вод должны вызвать настороженность у врача, особенно при крупном размере плода.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
При патологическом течении родов, несвоевременном и неправильном оказании акушерской помощи часто возникают травмы при родах: повреждения наружных и внутренних половых органов, а также смежных органов - мочевыводящих путей, прямой кишки, сочленений таза.
Причины травмы при родах разделяют на механические, связанные с перерастяжением тканей, и морфологические, обусловленные их гистологическим изменением.

[1], [2], [3], [4], [5], [6], [7]
Травмы наружных половых органов
Травмы наружных половых органов наблюдаются в области малых половых губ и клитора. Такие травмы при родах, как правило, сопровождаются кровотечением, диагноз которого устанавливается при осмотре и не вызывает затруднений. При разрыве в области клитора швы накладывают поверхностно, только на слизистую оболочку, с помощью тонкой иглы и тонкого шовного материала. Глубокие уколы могут привести к разрушению поверхностной ткани и усилить кровотечение. На разрывы малых половых губ накладывают непрерывный кетгутовый шов. При ушивании разрывов в области мочеиспускательного канала вводят металлический катетер. Операцию проводят под инфильтрационной новокаиновой анестезией либо под продолжающейся после родов эпидуральной анестезией.
Гематома внешних половых органов и влагалища
При осмотре диагностируется опухолевидное образование сине-багрового цвета, отекшие большие и малые половые губы, напряженные, багровой окраски. Гематомы влагалища чаще возникают в нижних отделах. При небольших размерах гематомы нет субъективных ощущений. В случае их быстрого увеличения появляются ощущение давления, распирания, жгучая боль. В ходе лабораторного исследования определяются признаки анемии. При инфицировании гематомы отмечается усиление боли пульсирующего характера, повышение температуры тела со снижением ее в утреннее время (гектический тип температуры), в крови - лейкоцитоз, увеличение СОЭ. При небольших и не прогрессирующих в размерах гематомах, отсутствии признаков инфицирования назначают постельный режим, холод, кровоостанавливающие средства. В случае необходимости осуществляют прошивание 2-образным швом или ушивание гематом кетгутовым беспрерывным швом. По показаниям назначают антибактериальную терапию. При больших гематомах проводят вскрытие и дренирование полости гематомы, по необходимости - дополнительный гемостаз, тампонируют и лечат по правилам гнойной хирургии. Обязательным является назначение антибактериальной терапии.
Травмы варикозных узлов влагалища и вульвы
Сравнительно редкая патология, которая все же представляет большую опасность, так как может сопровождаться обильным кровотечением. Разрывы узлов влекут за собой обильное, опасное для жизни кровотечение, поскольку его чрезвычайно трудно остановить. Лечение разрывов варикозных узлов доступно лишь квалифицированному специалисту. Простое прошивание кровоточащей рапы может только ухудшить положение, так как прокалываются варикозные вены, что усиливает кровотечение или приводит к образованию гематомы. При повреждении варикозных узлов наружных половых органов необходимо широко раскрыть рану, отсепарировать поврежденные сосуды и перевязать их кетгутом. После перевязки и ушивания раны прикладывают пузырь со льдом на 30-40 мин.
При разрыве варикозного узла на стенке влагалища (если не удается прошить и наложить лигатуры на кровоточащие сосуды) делают тугую тампонаду влагалища гемостатической губкой на 24 ч и более. В случае возобновления кровотечения после удаления тампона проводят повторную тампонаду. Кроме того, целесообразно выполнить тампонаду не только влагалища, но и прямой кишки, а также ввести во влагалище лед (для этого заполняют водой резиновое изделие и замораживают в холодильнике).
Для тампонады используют марлевые бинты шириной до 20 см и длиной до 2-3 м. Тампоны следует предварительно смочить аминокапроновой кислотой и изотоническим раствором натрия хлорида, так как сухой тампон хорошо впитывает кровь.
Разрывы варикозных узлов вульвы и влагалища могут произойти без повреждения слизистой оболочки, что приводит к образованию подслизистой гематомы. В этом случае делают тугую тампонаду влагалища с возможным применением льда. Только после неудавшейся попытки консервативной остановки кровотечения прибегают к хирургическому вмешательству.
Акушерские свищи
Мочеполовые и кишечно-влагалищные свищи приводят к стойкой утрате трудоспособности, нарушениям половой, менструальной и генеративной функций.
Причины
Свищи образуются вследствие длительного сдавления тканей мочевыводяших путей и прямой кишки между стенками таза и головкой плода. При длительном сдавлении тканей предлежащей головкой более 2 часов (после из лития околоплодных вод) наступает их ишемия с последующим некрозом. Сдавление мягких тканей обычно наблюдается при узком тазе (клинически узкий таз), аномалиях предлежания и вставления головки, крупном плоде, особенно при длительном безводном периоде и затяжных родах.

[8], [9], [10], [11], [12], [13]
Клинические симптомы и диагностика
Для этой патологии характерны симптомы недержания мочи, отхождение газов и кала через влагалище. В ходе исследования с помощью зеркал обнаруживают свищевое отверстие. При неясном диагнозе мочевой пузырь наполняют дезинфицирующим раствором, применяют цистоскопию и другие методы диагностики.

[14], [15], [16], [17], [18], [19]
Лечение и профилактика
Лечение акушерских свищей оперативное. При условии надлежащего гигиенического ухода небольшие свищи могут закрыться самопроизвольно. Во влагалище вводят мазевые тампоны, промывают дезинфицирующими растворами. Оперативное лечение проводят через 3-4 мес после родов.
Профилактика образования акушерских свищей заключается в своевременной госпитализации беременных с переношенной беременностью, крупным плодом, узким тазом, а также в правильном ведении родов.
Что такое родовая травма? Причины возникновения, диагностику и методы лечения разберем в статье доктора Курышова О.С., остеопата со стажем в 26 лет.
Над статьей доктора Курышова О.С. работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Родовая травма — это повреждения тканей и органов ребёнка, вызванные механическими силами во время родов, и целостная реакция организма на эти повреждения, сопровождающаяся нарушением механизмов компенсации и приспособления [1] .
Во время родов маме и малышу приходится вместе преодолевать возникающие трудности. Мир, в котором рос, развивался и жил малыш внутриутробно, вдруг становится каким-то маленьким, тесным, сдавливающим, подталкивающим куда-то в страшную неизвестность. И двери в этот Новый мир не всегда открываются легко и непринуждённо. Поэтому в процессе родов может случится повреждение. Чаще всего его сразу замечают и принимают необходимые меры, а иногда возникает минимальная, скрытая травма, которая проявится только в дальнейшем.
Спрогнозировать течение родов и их последствия, к сожалению, очень трудно. Никто не застрахован от внезапных проблем и ошибок. Даже спокойные роды, прошедшие нормально и обошедшиеся без травм, оказывают влияние на организм новорождённого, так как тело ребёнка подвергается давлению, да и сам малыш проводит колоссальную работу, пробираясь на свет.
Причин травмирования младенца при рождении множество. К травмам может привести образ жизни мамы, неблагополучное течение беременности, инфекции, аномалии развития плода, несоответствие размера головки ребёнка и таза мамы, вмешательство врачей, введение роженице препаратов для ускорения родов или обезболивания, операция кесарева сечения и вмешательство природы, случая [12] .
По статистике, около 18 % малышей получают различные повреждения при рождении. Но статисты полагают, что показатель существенно занижен, поскольку диагностика родовых повреждений в роддомах России проводится очень редко. Зачастую педиатры и неонатологи списывают тревожные симптомы на врождённые патологии и неверный уход за младенцем.
Дело в том, что для диагностирования родовой травмы необходим комплекс обследований и анализов, которые назначаются чаще всего только при очевидных повреждениях. На деле же показатель травм различной степени очень высок: более 80 % новорождённых получают как микроповреждения, так и серьёзные травмы.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы родовой травмы
Травмироваться во время родов могут как головка младенца, так и позвоночник, внутренние органы, мягкие ткани, кости и суставы.
Серьёзные травмы приводят к внешне заметным нарушениям, которые видны врачам и персоналу роддома сразу после рождения. Микротравмы и скрытые повреждения, не очевидные на первый взгляд, таят в себе ещё большую опасность, поскольку могут остаться незамеченными и стать незаподозренной первопричиной дальнейших проблем со здоровьем малыша.
Есть несколько групп признаков, которые указывают на наличие родовой травмы:
- Признаки травмирования мягких тканей: царапины, ссадины, синяки, опухлость, отсутствие пульсации и безболезненность родничка, желтуха и анемия.
- Признаки травмирования костной системы: отёк, припухлость, малоактивность повреждённой конечности, боль, беспокоящая ребёнка и выливающаяся в постоянный сильный плач.
- Признаки внутричерепной травмы: слабость, скачки температуры, удушье, спонтанное движение конечностей и глаз, судороги, выпячивание родничка, сонливость, тихий крик, деформации, укорочение рук и ног.
- Признаки травм внутренних органов: вздутие живота, слабость в мышцах, слабые рефлексы, частые срыгивания и рвота, низкое давление, артериальная гипотония.
- Признаки нарушений центральной нервной системы (ЦНС): вялость, слабость рефлексов и мышц, тихий крик, потливость, одышка, выгнутость груди, воспаление лёгких, искривление рта, затруднение сосания, смещение глазного яблока.
Если обнаруживаются несколько симптомов одной из этих групп, а хуже того — нескольких групп, то это повод заподозрить родовую травму и как можно скорее принять меры для её диагностирования и лечения. Их нельзя игнорировать, особенно когда состояние малыша не улучшается даже после вмешательств врачей. Ведь в таком случае устранять нужно не симптомы, а первопричину.
Чаще всего в процессе родов возникают повреждения головы младенца, приводящие к поражениям ЦНС: головного и спинного мозга, периферической нервной системы. При обнаружении подобных патологий у ребёнка требуется уточнить и доказать, что именно травма во время родов привела к появлению нарушений. Только при подтверждении данного факта можно выставлять диагноз "родовая травма" [2] .
Патогенез родовой травмы
По причине возникновения родовые травмы принято делить на неонатальные, спонтанные и акушерские.
Неонатальная родовая травма возникает из-за аномалий и патологий плода, которые можно диагностировать ещё на этапе беременности с помощью УЗИ, что позволяет предотвратить травму при появлении малыша на свет. Этот тип травмы также может появиться из-за проблем со здоровьем мамы во время вынашивания плода, быстрых или затяжных родов и т. д.
Спонтанная родовая травма наступает при обычных физиологических родах. Она связана со сбоями в родовом процессе или внешними факторами.

К травме зачастую приводит совокупность этих факторов, которые нарушают нормальное течение родов, и застраховаться от возможного сбоя биомеханики процесса рождения, к сожалению, невозможно.
Родовые травмы нередко возникают во время родов при тазовом предлежании плода, причём как у малыша (разрывы мозжечкового намёта, кровоизлияния, субдуральные гематомы, повреждение органов брюшной полости, спинного мозга и других), так и у матери (разрывы шейки матки, влагалища и промежности, повреждение костного таза) [3] [11] .
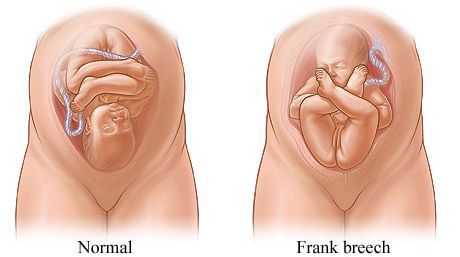
Отдельно стоит сказать о методах стимуляции родов и популярной в последнее время эпидуральной анестезии. Применение различных стимуляций не может не вносить коррективы в родовой процесс. Например, введение окситоцина делает схватки интенсивнее, что сказывается на младенце, который получает тройную нагрузку давления, проходя родовые пути. А эпидуральная анестезия ослабляет мышцы таза, уменьшая опору для головки малыша и заставляя его проделывать ещё более сложный путь к рождению.
Любое вмешательство, любая деталь имеет значение в процессе рождения и пройти незаметно, увы, не может. Тем более грубое или необоснованное вмешательство, например, такое, как кесарево сечение без серьёзных показаний.
Данная операция нарушает естественный, заложенный природой механизм появления ребёнка на свет. Младенец лишается возможности плавно войти в этот мир: его резко вырывают из привычной тёплой водной среды в непривычный воздушный мир, и это, безусловно, приводит к последствиям для дальнейшей жизни.
Классификация и стадии развития родовой травмы
Родовые травмы условно делят на два вида:
- механические — вызванные действиями акушера или внешними факторами;
- гипоксические — связаны с повреждением, вызвавшим гипоксию (кислородное голодание).
По месту локализации различают четыре вида родовых травм:
- Травмы нервной системы (центральной и периферической). К ним относят внутричерепные и спинальные кровоизлияния, причём последние возникают чаще [11] . К внутричерепным родовым травмам относят эпидуральные, субдуральные кровотечения и разрыв намёта мозжечка с кровоизлиянием в заднюю черепную ямку. При присоединении к таким нарушениям соматической и инфекционной патологии прогноз травмы ухудшается. К спинальной родовой травме относят кровоизлияния в спинной мозг и его оболочки, эпидуральную клетчатку при надрыве или повышенной проницаемости сосудов, частичный или полный разрыв спинного мозга.
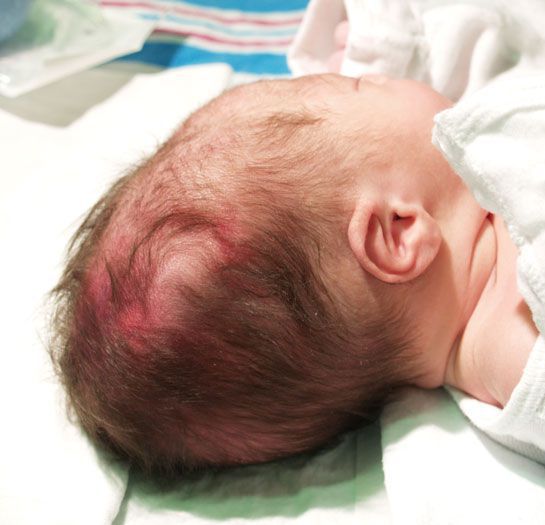
- Травмы мягких тканей (родовая опухоль и кефалогематома). Родовая опухоль образуется из-за разницы между внутриматочным и атмосферным давлением, в связи с чем участок мягкой ткани отекает и возникают мелкие петехиальные кровоизлияния. Через 1-2 дня такая опухоль рассасывается. Кефалогематома возникает при кровоизлиянии под надкостницу черепа, она ограничена пределами одной кости. Рассасывается медленно. При проникновении инфекции и нагноении может развиться гнойный менингит.
- Травма костной системы (переломы, вывихи). Кости черепа в основном повреждаются в области темени, где можно обнаружить впадины, трещины, и иногда переломы. Частой травмой костей скелета является перелом ключицы.
- Травма внутренних органов (сдавления, разрывы). Чаще всего травмируются печень, селезёнка и надпочечники [4] .
Осложнения родовой травмы
При неблагоприятном течении родов травма плода может привести к серьёзным поражениям головного и спинного мозга, костей и позвоночника. В результате этого возникают тяжёлые неврологические заболевания (ДЦП), отставание в умственном развитии, наступает инвалидность и даже смерть [6] .
В целом все болезни, возникающие в детстве, юности, зрелости и старости, не спонтанны. В 98 % случаев они являются закономерными этапами развития единого патологического процесса, начало которому положено ещё во младенчестве при появлении родовой травмы [5] .
Изначальные деформации укрепляются в организме, приводя к ещё большим проблемам, которые углубляются, усугубляются и со временем становятся необратимыми. Так, первичные нарушения зрения приводят к слепоте, а детское нарушения осанки — к вегетососудистой дистонии, сколиозу, проблемам со зрением и слухом, головным болям и хроническим заболеваниям.
Психологи и психоаналитики говорят также о психологических последствиях родовой травмы, которые сопровождают людей и во взрослой жизни. Отсюда — наши страхи, комплексы, депрессии, тревожность. Рождение само по себе является шоком, стрессом, болью для нового человека, из-за чего оно отпечатывается на подсознательном уровне, оказывая влияние на нашу жизнь, отношения с собой и окружающим миром, заставляя мозг как бы переживать эти ощущения снова и снова, пытаясь освободиться от замкнутого круга.
Поэтому стоит говорить о совокупности последствий, которые отпечатываются на самом глубинном уровне и неизбежно отражаются на физическом здоровье.
Только вовремя распознав и приняв необходимые меры, можно минимизировать или устранить последствия родовых травм, а в идеале — их предупредить. И чем раньше родители обнаружат симптомы родовой травмы и обратятся к специалистам для установления первопричины нарушений у малыша, тем легче будет преодолеть последствия болезни, обеспечить ребёнку, а значит и будущему взрослому, здоровую жизнь.
Диагностика родовой травмы
Для диагностики врач первым делом должен выяснить, поговорив с мамой и проверив лично, руками, не получил ли ребёнок родовой травмы, а если да, то где она локализована и насколько тяжела. При необходимости назначаются дополнительные обследования — УЗИ, ЭЭГ, рентгенографию, офтальмоскопию и другие. Однако они не всегда позволяют обнаружить повреждения. Например, небольшое смещение косточки невозможно увидеть и диагностировать, но эта вроде бы мелочь нарушает целостную работу организма, приносит ребёнку беспокойство и боли. Такие небольшие нарушения редко связывают с проблемами во время родов, а относят к другим факторам или к норме, не обращая должного внимания ("перерастёт"). В связи с этим большинство травм не фиксируется в карточке малыша.
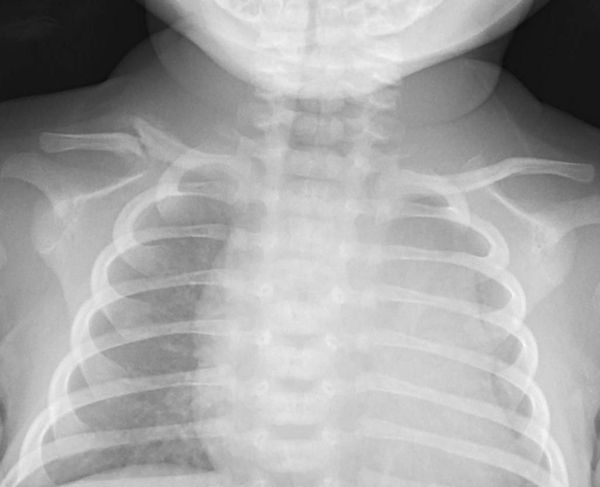
Чаще всего специалисты диагностируют и лечат такие последствия родовой травмы, как кривошея, сколиоз, нарушения речи, сна, аппетита, чрезмерная возбудимость и т. д. Но не устранив истинную, изначальную причину этих симптомов, помочь организму трудно.
Диагностикой и лечением родовой травмы занимаются не только педиатры и неонатологи, но и остеопаты. Они могут обнаружить механические повреждения черепа и головного мозга, в том числе незначительное смещение костей черепа, которое осталось незамеченным при обследованиях, а также снять физические и психосоматические последствия травмы.
Лечение родовой травмы
Помимо хирургических и медикаментозных методов лечения, а также любви и заботы, огромную роль в устранении и минимизации последствий родовой травмы, особенно тяжёлой, играет физическое воздействие на тело — массаж, лечебная физкультура, мануальные техники, работа остеопата. Это процедуры укрепляют мышцы, налаживают обменные процессы и кровообращение, помогают восстановить скоординированность движений и подвижность конечностей, исправляют сколиоз, а также в целом укрепляют тело и организм.

Остеопатия рассматривает организм, как единое целое, систему, малейшее повреждение в которой нарушает работу всего организма, а родовые травмы — как первопричину большинства проблем с самочувствием и развитием детей.
Чем раньше малыш окажется в руках остеопата, тем больше вероятность того, что травма ещё не оказала необратимое влияние на организм и развитие ЦНС и можно устранить или как минимум сгладить её последствия.
С помощью профессиональных манипуляций врач выявляет место смещения косточки, помогает восстановить её положение в черепе и кровообращение мозга. Методы воздействия — немедикаментозные, щадящие, бережные, а действия врача не приносят ребёнку стресса и боли, что также оказывает положительное влияние на процесс восстановления [7] .
Если случай нетяжёлый, то после курса лечения поставленный диагноз снимается, но прежде это нужно подтвердить при помощи инструментального исследования (например, МРТ). При тяжёлой травме или несвоевременном обращении за помощью сеансы помогут значительно улучшить состояние маленького пациента.
Травмы при родах часто получают и роженицы, поэтому им также необходима помощь в устранении последствий.
Прогноз. Профилактика
Прогноз выздоровления после родовой травмы зависит от тяжести повреждений, а также от своевременно оказанной помощи, грамотной диагностики и терапии. Полностью избежать последствий при правильном лечении удаётся у 70-80 % детей. Могут оставаться небольшие проявления — отголоски травмы, отдельно поддающиеся лечению: беспокойство, энурез, головные боли, проблемы с аппетитом и т. п.
Если травмы не поддаются лечению или помощь была оказана поздно или неквалифицированно, то возможны и более страшные последствия: ДЦП, эпилепсия, задержки развития, умственная отсталость и летальный исход.
К мерам профилактики родовых травм можно отнести:
- грамотное ведение беременности;
- оценка и предотвращение возможных проблем, связанных с внутриутробными патологиями плода, анамнезом матери и возможными рисками;
- серьёзное и внимательное отношение будущей матери к беременности, отказ от вредных привычек;
- комфортное ведение родов, заботливое и аккуратное отношение к матери и ребёнку в процессе родоразрешения, недопущение необоснованного акушерского вмешательства и отказ от операций кесарева сечения без веских показаний [12] ;
- внимательность педиатра к симптомам и жалобам в первые дни после родов и его подготовленность в данном вопросе [9] .
Читайте также:

