Расслаивающая аневризма аорты реферат
Обновлено: 05.07.2024
Правильнее было бы сказать расслаивающая гематома аорты, так как дефект на самом деле ие является аневризмой. Кровь расслаивает средний и внешний слои медии аорты.
2. Как установить диагноз расслаивающей аневризмы аорты?
Для диагностики необходима настороженность, так как пет пи одного симптома, специфического только для расслоения аорты. Всегда помните об этом заболевании, когда к вам обращается больной с очень сильной режущей болью в груди или в спине.
3. Как следует лечить больного при подозрении на этот диагноз?
Проведите дифференциальную диагностику с инфарктом миокарда. У двух третей больных будет гипертензия, необходимо следить за артериальным давлением. Инфаркт миокарда можно выявить с помощью электрокардиографии, по некоторые расслаивающие аневризмы отрывают коронарную артерию, и таким образом, острый инфаркт может сочетаться с расслоением аорты.
4. Назовите самый верный диагностический признак заболевания.
Впервые возникший диастолический шум над аортальным клапаном свидетельствует о недостаточности клапана и регургитации крови. Расслаивающая гематома, наполняясь кровью, сужает просвет пораженного кровеносного сосуда наподобие манжеты или фактически рассекает подключичные или бедренные сосуды у места отхождения (с потерей пульса). Расслаивающая аневризма аорты также может сопровождаться неврологическими расстройствами, включая параплегию и гемиплегию.
Часто встречается гипертензия, так же как и наличие градиента артериального давления во всех четырех конечностях.
5. Какие данные рентгенографии грудной клетки могут помочь при диагностике?
Расширенное средостение и утрата выпуклости силуэта аорты — окружающая аорту гематома делает контуры аорты нечеткими.
6. Как подтвердить диагноз? Какова роль чреспищеводной эхокардиографии?
Данные литературы свидетельствуют о высокой точности диагностики чреспищеводной эхокардиографией расслоений аорты. В некоторых центрах решение о необходимости операции принимается на основании данных только одного этого диагностического метода. Тем не менее аортография по-прежнему остается золотым стандартом.
Если позволяет время и больной стабилен, аортографию следует провести для подтверждения диагноза, верификации тина расслоения (восходящий или нисходящий), состояния клапана аорты и коронарных артерий. Фактически оба диагностических исследования могут взаимно дополнять друг друга: чреспищеводная эхокардиография подтверждает диагноз, а при помощи аортографии уточняется расположение дефекта, состояние аортального клапана и коронарных артерий.
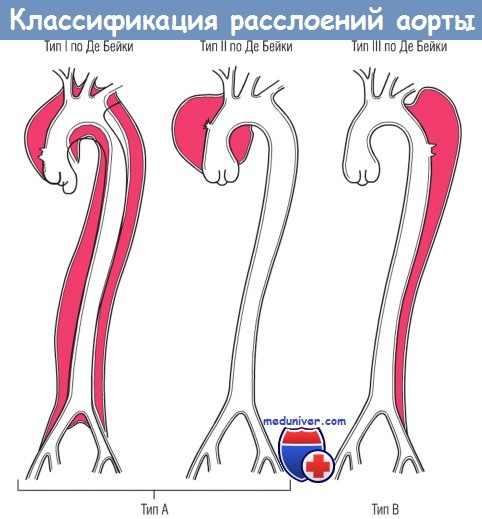
Классификация расслоений аорты.
Расслоение типа А (проксимальное) захватывает восходящий отдел и дугу аорты и представляет собой либо часть более обширного расслоения (тип I по классификации Де Бейки),
либо изолированное расслоение (тип II по классификации Де Бейки).
Расслоение типа В (дистальное) происходит вне зоны ответвления крупных сосудов (тип III по классификации Де Бейки).
Серьезные осложнения наблюдаются преимущественно при расслоениях типа А.
7. Назовите типы расслоений.
Следующая классификация полезна и с терапевтической, и с прогностической точек зрения:
а) Восходящее расслоение (тип А) включает только восходящую или одновременно и восходящую, и нисходящую аорту.
б) Нисходящее расслоение (тип Б) включает только нисходящую аорту.
8. Как лечить восходящее (тип А) и нисходящее (тип Б) расслоения?
Восходящие расслоения требуют раннего хирургического вмешательства для того, чтобы избежать распространения патологического процесса на коронарные или сонные артерии и прорыва в перикард (тампонады).
Нисходящие расслоения не включают восходящую аорту, и их можно лечить и терапевтически, и хирургически.
9. Что является основой медикаментозного лечения?
Артериальное давление (систолическое) необходимо понизить до 100-110 мм рт. ст. путем назначения комбинации нитропруссида натрия и пропранолола. Пропранолол особенно важен, так как снижает сократимость миокарда (работу изгнания левого желудочка (dp/dt)), уменьшая, таким образом, расслаивающую силу и предотвращая распространение аневризмы далее вниз по аорте. Теоретически, необходимо насколько возможно понизить кровяное давление, но у больного должен сохраняться диурез.
10. Можно ли вместо пропранолола или нитропруссида натрия использовать триметафан камзилат (арфонад)?
11. Назовите принципы и преимущества хирургического лечения.
- Восходящее расслоение:
а) Герметизация гематомы путем облитерации наиболее центрально расположенного разрыва интимы.
б) Восстановление функции аортального клапана.
в) Восстановление кровотока по всем ветвям аорты, которые были рассечены и получали кровь через ложный просвет.
г) Защита сердца во время перечисленных выше манипуляций и восстановление коронарного кровотока в случае отрыва коронарной артерии.
д) Осмотр поперечной дуги аорты для выявления разрывов.
Методика. В настоящее время предпочитается глубокая гипотермическая остановка кровообращения с применением ретроградной церебральной перфузии или без нее. Эта методика позволяет обследовать дугу и точно сшить открытым методом дистальный анастомоз трансплантата и периферической части восходящей аорты. На вопрос, что лучше — замена аортального клапана или его пластика, не существует однозначного ответа.
- Нисходящее расслоение:
а) Герметизация гематомы путем облитерации наиболее центрально расположенного разрыва интимы.
б) Восстановление кровотока по ветвям аорты, обеспечиваемым кровью через ложный просвет.
Методика. Операция выполняется в условиях частичного сердечно-легочного шунтирования либо методом “скоростного имплантирования”, когда после пережатия аорты протез вшивается как можно быстрее.
12. Назовите возможные хирургические осложнения.
а) Кровотечение (20%): наблюдается очень часто вследствие применения гепарина и плохого состояния ткани аорты (консистенция размоченной "промокашки").
б) Почечная недостаточность (20%).
в) Легочная недостаточность (на 30% выше при реконструкции нисходящей аорты).
г) Параплегия: зачастую наблюдается уже до операции; в качестве осложнения хирургического вмешательства характерна только для нисходящих расслоений.
д) Острый инфаркт миокарда или низкий сердечный выброс (30%).
е) Инфаркт кишечника (5%).
ж) Смерть (15%): чаще наступает при острых, нежели хронических расслоениях; выше при реконструкции нисходящей аорты.
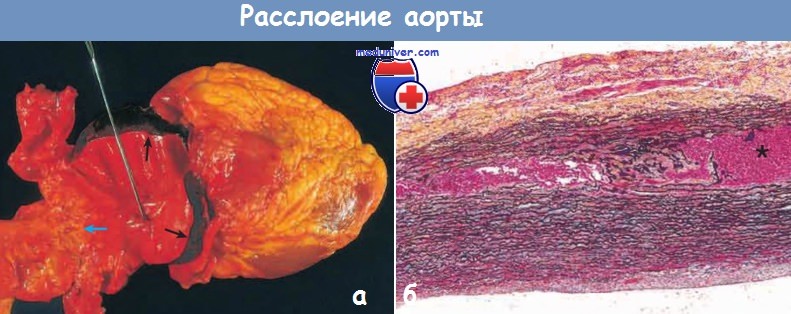
Расслоение аорты.
(а) Проксимальное расслоение аорты вследствие небольшого косого разрыва интимы (показано зондом),
в результате него кровь проникла в медию и образовалась интрамуральная гематома (черные стрелки).
Обратите внимание, что разрыв интимы произошел в участке, в основном свободном от атеросклеротических бляшек,
и что распространение интрамуральной гематомы остановилось дистальнее области с атеросклерозом (голубая стрелка).
(б) Гистологическая картина расслоения. Видна интрамуральная гематома аорты (*).
На этом срезе эластические слои аорты имеют черный цвет, кровь — красный (окрашивание по Мовату).
13. Каковы долгосрочные результаты?
Из больных, выживших после операции, две трети умирает в течение 7 лет из-за сопутствующих сердечных заболеваний и нарушений мозгового кровообращения.
14. Какому способу лечения нисходящих расслоений (оперативному или консервативному) отдать предпочтение?
- Экстренное хирургическое вмешательство:
а) Попытки консервативной терапии неэффективны приблизительно у 25% больных и им все равно потребуется операция.
б) Коэффициент операционной смертности сейчас значительно ниже (20%), чем в прошлом.
в) При медикаментозном лечении коэффициент стационарной смертности такой же (20%).
- Динамическое наблюдение. Позволяет избежать ненужной операции и сопутствующих ей расходов, а также многочисленных осложнений.
15. Как лучше лечить аортальную недостаточность, осложнившую восходящее расслоение?
- Замена аортального клапана:
а) Технически легко осуществима (доступны протезы клапанов).
б) Полностью устраняет аортальную недостаточность.
в) Должна выполняться у больных с синдромом Марфана.
- Пластика аортального клапана:
а) При правильном проведении реконструкции нативного клапана в последующем замена клапана необходима только 10% больных.
б) В отличие от операции замены аортального клапана на механический протез не нужна антикоагулянтная терапия.
16. Какой метод устранения нисходящих расслоений более предпочтителен?
а) Операция в условиях частичного шунтирования из левого предсердия в бедренную артерию.
За:
• Позволяет разгрузить сердце.
• Позволяет проводить периферическую перфузию, избежать ишемии внутренних органов.
• Дает неограниченное время для завершения анастомоза.
Против: Требуется гепаринизация.
б) Обычное пережатие аорты.
За: Для быстрых хирургов.
Против: Если операция по замене клапана протезом проводится дольше 30 мин, значительно возрастает опасность осложнений, особенно параплегии.
Видео этиология, патогенез расслоения аорты (коарктации)
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Аневризма может возникать в любой части аорты. Хотя в отсутствие симптомов больные не попадают в сферу деятельности врача неотложной помощи, наличие симптомов требует быстрой и точной диагностики и неотложного лечения. За позднее обращение к врачу, диагностическую ошибку или неадекватную терапию больные часто расплачиваются жизнью.
1. ОСТРАЯ РАССЛАИВАЮЩАЯ АНЕВРИЗМА АОРТЫ
Острая расслаивающая аневризма — наиболее частое катастрофическое поражение аорты. Ежегодно заболевание возникает у 5—10 человек на каждый миллион популяции и встречается в 2—3 раза чаще, чем острый разрыв аневризмы брюшной аорты. В отсутствие лечения это заболевание неизбежно ведет к смерти больного. Смертность составляет 28 % в первые сутки, 50 % — в течение двух суток и 70 % — к концу первой недели. В течение 3 месяцев умирают 90 % таких больных. Мужчины заболевают гораздо чаще женщин. У подавляющего большинства больных имеется гипертензия.
Этиология. Общий конечный механизм заболевания — некроз среднего слоя стенки аорты, обычно вследствие атеросклероза. Однако примерно у 10 % таких больных имеется кистозное перерождение средней оболочки, связанное с синдромом Марфана. Некроз среднего слоя сосудистой стенки наблюдается также во время беременности, при коарктации аорты, врожденных аномалиях крупных сосудов и при различных гормональных нарушениях. Половина случаев заболевания у молодых женщин приходится на время беременности.
Классификация. Расслаивающие аневризмы грудной аорты классифицируют в соответствии с локализацией поражения, а не с местом разрыва. По классификации Дебеки, I тип расслоения включает восходящую часть аорты, а также различной длины участки дистальной аорты; II тип ограничивается только восходящей аортой без вовлечения в процесс дуги или более дистальных ее отделов; III тип — это расслоение нисходящей части аорты, которое начинается обычно дистальнее места отхождения левой подключичной артерии и чаще всего затрагивает всю нисходящую аорту (на всем ее протяжении) вплоть до подвздошных артерий. Многие авторы объединяют I и II типы, поскольку принципы лечения и прогноз в обоих случаях одинаковы. По данным Дебеки, расслаивающая аневризма восходящей части аорты встречается в 36 % случаев, а расслаивающая аневризма нисходящей аорты — в 63 %.
Проявления. От 70 до 90 % соответствующих пациентов поступают с интенсивными болями, которые невозможно перенести. Загрудинная боль, иррадиирующая в живот или ноги, хотя и является классическим симптомом данного состояния, на самом деле встречается не часто. Боль может локализоваться в спине, эпигастрии и (или) конечностях. Наиболее важные характеристики боли — ее выраженность и быстрое развитие. Больные могут поступать с явлениями острого инсульта вследствие окклюзии мозговых сосудов или с параплегией, вызванной ишемией спинного мозга. У 22 % больных имеются застойная сердечная недостаточность и отек легких. Острая ишемия одной из нижних конечностей как начальное проявление наблюдается реже.
Артериальное давление может быть повышенным, нормальным или сниженным. Его измеряют на обеих руках и одной из ног. Существенная разница давления в разных конечностях позволяет предположить диагноз острой расслаивающей аневризмы аорты. Аналогично этому следует заподозрить наличие заболевания у больного, имеющего одновременно острую загрудинную боль и острый неврологический дефицит (что редко наблюдается при инфаркте миокарда).
Диагностика. Наиболее важное значение имеет дифференциальная диагностика данного состояния и острого инфаркта миокарда. Реже острую расслаивающую аневризму аорты можно спутать с инсультом, острым животом, эмболией легочной артерии или острой ишемией конечности вследствие тромбоза или эмболии.
Кроме разницы давления в конечностях, при объективном исследовании может отмечаться шум, характерный для аортальной недостаточности, а также признаки тампонады сердца или шумы у основания шеи, в области живота или над бедренными артериями, которые ранее отсутствовали.
У 90 % таких больных имеются отклонения на электрокардиограмме; однако изменения, сравнимые с наблюдаемыми при остром инфаркте миокарда, встречаются редко.
Сразу же необходимо получить рентгенограмму грудной клетки. Нормальная рентгенологическая картина встречается редко. Рентгенологические признаки, указывающие на острую расслаивающую аневризму аорты, включают следующее:
1) расширение средостения;
2) изменение конфигурации грудной аорты в сравнении с прежними снимками;
3) распространение тени аорты за пределы ее кальцифицированных стенок;
4) появление "горба" на дуге аорты;
5) плевральный выпот, чаще всего слева.
Для подтверждения диагноза у всех больных с подозрением на острую расслаивающую аневризму аорты осуществляется аортография. В последнее время при обследовании таких больных применяется компьютерная томография (КТ) с контрастным усилением. Обычно удается увидеть ложный просвет с его гематомой и определить протяженность аневризмы. Однако это исследование не заменяет артериографии, и его целесообразность в острой ситуации, вероятно, ограничена.
Лечение. Лучшее, что может сделать врач неотложной помощи, — это заподозрить наличие заболевания и начать соответствующие диагностические исследования. При отсутствии оборудования для окончательной диагностики и(или) лечения данного заболевания следует как можно быстрее перевести больного в учреждение, располагающее необходимым оборудованием. При наличии у больного гипертензии осуществляется постоянная внутривенная инфузия нитропруссида с помощью насоса. Необходим частый контроль артериального давления (предпочтительно использование постоянного внутриартериального катетера). Возможно парентеральное введение таких препаратов, как метилдопа и пропранолол, для длительного контроля артериального давления. При гипотензии для восстановления состояния больного обычно используются небольшие количества кристаллоидного раствора или крови.
Хотя некоторые авторы полагают, что при расслаивающей аневризме аорты во всех случаях следует прибегать к неотложной операции, большинство исследователей считают необходимым следующее: больного нужно поместить в палату интенсивной терапии; артериальное давление должно поддерживаться на самом низком уровне, совместимом с достаточной перфузией периферических тканей, внутренних органов и центральной нервной системы; должен осуществляться тщательный мониторинг. Однако, несмотря на медикаментозное лечение, операция должна проводиться у больных с недостаточностью аортального клапана вследствие аневризмы, с тампонадой сердца, угрожающим разрывом аорты или постоянными болями, а также тех, у кого артериальное давление не поддается контролю. Больных, чье состояние стабилизируется под влиянием медикаментозной терапии и у кого имеется аневризма восходящей части аорты, следует оперировать на 10— 14-й день стабилизационного периода. Относительно долгосрочного лечения больных с аневризмой нисходящей аорты мнения расходятся. Отдаленные результаты хирургического и медикаментозного лечения в подобных случаях примерно одинаковы. Однако данные недавнего исследования Дебеки и соавт., согласно которым наиболее частой причиной смерти в отдаленный период у наблюдавшихся 467 больных были последующее формирование и разрыв аневризмы аорты, свидетельствуют в пользу хирургического лечения аневризмы во всех случаях.
2. АНЕВРИЗМЫ ГРУДНОЙ АОРТЫ
Аневризмы грудной аорты чаще всего локализуются в ее нисходящей части, но они могут наблюдаться и в восходящей аорте.
Этиология. Раньше наиболее частой причиной аневризмы грудной аорты был сифилис, но благодаря активной борьбе с этим заболеванием теперь его место занял атеросклероз. Такие аневризмы могут наблюдаться у больных с синдромом Марфана и кистозным некрозом средней оболочки сосудов. Частой причиной аневризмы грудной аорты служит и травма, но, строго говоря, в таких случаях речь идет о псевдоаневризмах, которые не будут здесь обсуждаться.
Проявления. Примерно в 50 % случаев диагноз ставится случайно при рентгенологическом исследовании грудной клетки. Сообщалось, что 42 % больных при первом обращении к врачу жалуются на боли в спине или груди. Симптомы появляются обычно вследствие сдавливания или эрозии окружающих тканей или в результате явного разрыва аневризмы. Крупные аневризмы (редко встречаются в настоящее время) могут подвергать эрозии позвоночник или ребра. Могут наблюдаться дисфагия при сдавливании пищевода, хриплость голоса из-за натяжения гортанного нерва, кашель, связанный с бронхиальной компрессией, или кровохарканье вследствие сдавления левого легкого. Отмечается также кровохарканье, обусловленное эрозией пищевода или бронха.
Прогноз. В отсутствие лечения прогноз заболевания плохой. Точные данные привести трудно, так как большинство серийных исследований проводилось давно и в них отмечен высокий процент сифилитических аневризм. Тем не менее, установлено, что средняя продолжительность жизни не леченых больных с аневризмой нисходящей аорты составляет 2,4 года, а 5-летняя выживаемость - всего 20 %. По данным большинства наблюдений, средняя продолжительность жизни после появления симптомов не достигает 1 года.
Диагностика. Диагноз ставится на основании рентгенологического исследования грудной клетки и аортографии. Подозрение вызывает расширение тени средостения или аорты. Серийные снимки обнаруживают расширение грудной аорты, что указывает на образование аневризмы. В ситуациях, не требующих неотложных мероприятий, целесообразно также КТ-сканирование. В конце концов, для выяснения размеров и протяженности аневризмы приходится прибегать к аортографии.
Лечение. Врачу неотложной помощи не приходится сталкиваться с бессимптомными больными. Тем не менее, такие больные должны быть обеспечены адекватным наблюдением. Наличие симптомов аневризмы без ее разрыва требует госпитализации больного для проведения тщательного и оперативного обследования.
Это заболевание лечится хирургически. Оперировать следует всех больных с симптоматической аневризмой или документированным увеличением ее размеров. Больные с бессимптомной аневризмой подвергаются операции, если позволяет их общее состояние.
3. РАСТУЩИЕ И ПЕРФОРАТИВНЫЕ АНЕВРИЗМЫ БРЮШНОЙ ПОЛОСТИ
Аневризмы брюшной аорты встречаются примерно у 2 % населения. В 98 % таких случаев аневризмы бывают подпочечными, что облегчает как диагностику, так и хирургическое лечение. Приблизительно 90 % аневризм брюшной аорты имеют атеросклеротическую природу; в небольшом проценте случаев они имеют сифилитическое или миотическое происхождение.
Более 80 % аневризм брюшной аорты при их выявлении бывают бессимптомными и не требуют неотложной помощи. Но симптоматическая или перфоративная аневризма представляет диагностическую и лечебную дилемму. Это состояние встречается не часто и диагностируется лишь после сознательного поиска подтверждающих его признаков и многообразных путей его проявления. Во избежание излишнего затягивания диагностического процесса и для достижения успеха в достаточном проценте случаев лечение следует начать уже только на основании клинического подозрения.
Растущая аневризма характеризуется интактностью стенки, при этом симптомы вызываются компрессией и воспалением окружающих структур. В таких случаях разрыв неизбежен. Перфоративная аневризма в какой-либо точке теряет целостность стенки. Если при этом кровотечение тампонируется забрюшинными тканями, то артериальное давление у больного при начальном обследовании может оставаться нормальным.
Проявления. Пациенты с подобным заболеванием поступают в отделение по поводу внезапного появления боли. Больной испытывает сильную и постоянную боль, которая не проходит при изменении положения тела. Она может локализоваться в пояснице, в левом или правом боку, вокруг пупка или в области таза. Боль может иррадиировать в бедра, тестикулы или в промежность. Характер боли не имеет четких особенностей, поэтому наличие аневризмы брюшной аорты следует предположить у любого пациента старше 50 лет с внезапно начавшейся болью в животе. По своей природе боль скорее является соматической, нежели висцеральной. Это обусловлено сдавлением соматических сенсорных нервов забрюшинного пространства растущей аневризмой или гематомой. Поэтому у больных может иметь место неврологический дефицит, вызванный сдавлением бедренного или седалищного нерва.
При пальпации живота обычно обнаруживается пульсирующее образование. Однако пульсация может маскироваться забрюшинной гематомой или низким артериальным и пульсовым давлением. При первом осмотре нормальное давление определяется у 70 % больных, так что гемодинамическая стабильность пациента не должна разубеждать врача в диагнозе аневризмы.
Наличие растущей или перфоративной аневризмы брюшной аорты следует предположить у любого пожилого человека, поступившего с внезапно начавшейся абдоминальной болью, у которого при пальпации живота определяется новообразование (пульсирующее или нет), а также у гипотензивных пациентов с аналогичным пальпируемым образованием. Не существует лабораторных исследований, которые могли бы подтвердить данный диагноз. В острой ситуации неприменимо ультразвуковое исследование, а также КТ-сканирование аорты или артериография. За время проведения этих исследований больной вполне может умереть.
При необходимости транспортировки больного следует ввести два широкопросветных внутривенных катетера и баллонный катетер Фолея. Больного транспортируют, не дожидаясь получения результатов лабораторных исследований, анализа крови или рентгенографии. Если при начальном обследовании состояние больного стабильно, то внутривенная жидкость вводится со скоростью, поддерживающей диурез, но не повышающей артериальное давление. У больных с нестабильным состоянием или у прибывших в отделение неотложной помощи с гипотензией восстановление с помощью жидкости проводится до достижения уровня систолического артериального давления 90—100 мм рт. ст. При необходимости транспортировки гипотензивного больного можно использовать военные противошоковые брюки. Большого опыта применения этого вида терапии нет, но он представляется разумной дополнительной мерой поддержания у больного артериального давления.
Прогноз. Смертность при этом заболевании, по данным большинства центров, составляет в среднем около 45 %. Прогноз лучше у тех больных, чье состояние при поступлении определяется как стабильное; в таких случаях в ряде центров добиваются снижения смертности до 15 %, но чаще до 30-35 %. У больных, поступивших в нестабильном состоянии, прогноз плохой; смертность колеблется от 60 до 80 %. Спасение больных этой группы зависит от быстроты, с которой будет поставлен диагноз и начато лечение.
1. Неотложнаямедицинская помощь: Пер. с англ./Под Н52 ред. Дж.Э. Тинтиналли, Р.Л. Кроума, Э. Руиза. — М.: Медицина, 2001.
Расслаивающая аневризма аорты – дефект внутренней оболочки аневризматически расширенной аорты, сопровождающийся образованием гематомы, продольно расслаивающей сосудистую стенку с формированием ложного канала. Расслаивающая аневризма аорты проявляется внезапной интенсивной болью, мигрирующей по ходу расслоения, подъемом артериального давления, признаками ишемии сердца, головного и спинного мозга, почек, внутреннего кровотечения. Диагноз расслоения сосудистой стенки основан на данных ЭхоКГ, КТ и МРТ грудной/брюшной аорты, аортографии. Лечение осложненной аневризмы включает интенсивную медикаментозную терапию, резекцию поврежденного участка аорты с последующей реконструктивной пластикой.
МКБ-10

Общие сведения
Расслаивающая аневризма аорты – продольное расслоение стенки аорты в дистальном или проксимальном направлении на различном протяжении, обусловленное разрывом ее внутренней оболочки и проникновением крови в толщу дегенеративно-измененного среднего слоя. Расширение аорты при расслаивании ее стенки может носить умеренный характер или отсутствовать, поэтому расслаивающую аневризму аорты часто называют расслоением аорты.
Большинство аневризм локализуются в наиболее гемодинамически уязвимых зонах аорты: около 70% - в восходящем отделе в нескольких сантиметрах от аортального клапана, 10% случаев – в дуге, 20% - в нисходящем отделе аорты дистальнее устья левой подключичной артерии. Расслаивающая аневризма в кардиологии относится к угрожающим жизни состояниям с риском массивного кровотечения при разрыве аорты или острой ишемии жизненно важных органов (сердца, мозга, почек и др.) при окклюзии магистральных артерий. Обычно расслоение аневризмы аорты возникает в возрасте 60-70 лет, у мужчин в 2-3 раза чаще, чем у женщин.

Причины
Причинами патологии являются заболевания и состояния, приводящие к дегенеративным изменениям мышечных и эластичных структур средней оболочки аорты (медиа). Пожилой возраст пациентов (старше 60-70 лет), травмы грудной клетки, III триместр беременности у женщин старше 40 лет считаются факторами риска расслоения аневризмы аорты. К основным причинам относятся:
- Стабильно повышенное АД. Основной риск расслоения аорты связан с длительной артериальной гипертензией (70-90% случаев), сопровождающейся гемодинамическим напряжением и хронической травматизацией аорты.
- Наследственные дефекты соединительной ткани. Расслаивающая аневризма может развиваться как осложнение синдромов Марфана, Тернера, Элерса-Данлоса.
- Болезни сердца и сосудов. В группе риска - пациенты с аортальными пороками, коарктацией аорты, выраженным атеросклерозом аорты, системными васкулитами.
- Перенесенные кардиохирургические операции и манипуляции. В ранний и поздний послеоперационный период после хирургических вмешательств на сердце и аорте (протезирования аортального клапана, резекции аорты) существует повышенный риск расслаивания аневризм. Ятрогенные расслаивающие аневризмы связаны с техническими погрешностями при выполнении аортографии и баллонной дилатации, канюляции аорты для обеспечения искусственного кровообращения.
Патогенез
Первичным патогенетическим звеном в большинстве случаев является надрыв интимы с последующим образованием внутристеночной гематомы. Примерно в 10% случаев расслаивающую аневризму аорты может инициировать кровоизлияние в медиа при спонтанном разрыве капилляров, разветвляющихся в стенке аорты. Распространение интрамуральной гематомы в пределах медиа обычно сопровождается последующим разрывом интимы, но может происходить без него (в 3-13% случаев). В редких случаях расслоение аорты может наблюдаться при пенетрации атеросклеротической язвы.
Классификация
Согласно классификации ДеБейки, определяют 3 типа расслоения:
- I – надрыв интимы в восходящем сегменте аорты, расслоение распространяется до грудного и брюшного отделов;
- II – место надрыва и расслоение ограничено восходящим отделом аорты,
- III – надрыв интимы в нисходящей аорте, расслоение может распространяться до дистальных отделов брюшной аорты, иногда ретроградно на дугу и восходящую часть.
Стэнфордская классификация выделяет расслаивающие аневризмы аорты типа A - с проксимальным расслоением, затрагивающим ее восходящий отдел, и типа B - с дистальным расслоением дуги и нисходящей части аорты. Тип A характеризуется более высокой частотой развития ранних осложнений и высокой догоспитальной летальностью. По течению расслаивающие аневризмы аорты могут быть острыми (от нескольких часов до 1-2 дней), подострыми (от нескольких дней до 3-4 недель) и хроническими (несколько месяцев).
Симптомы
Клиническая картина заболевания обусловлена наличием и протяженностью расслоения аорты, внутристеночной гематомой, сдавлением и окклюзией ветвей аорты, ишемией жизненно важных органов. Различают несколько вариантов развития расслаивающей аневризмы аорты: образование обширной непрорвавшейся гематомы; расслоение стенки и прорыв гематомы в просвет аорты; расслоение стенки и прорыв гематомы в окружающие аорту ткани; разрыв аорты без расслоения стенки.
Для расслаивающей аневризмы аорты характерно внезапное начало с имитацией симптомов различных сердечно-сосудистых, неврологических, урологических заболеваний. Расслоение аорты проявляется резким нарастанием раздирающей, нестерпимой боли с широкой областью иррадиации (за грудиной, между лопатками и по ходу позвоночника, в эпигастральной области, пояснице), мигрирующей по ходу расслоения. Отмечается повышение артериального давления с последующим спадом, асимметрия пульса на верхних и нижних конечностях, обильное потоотделение, слабость, синюшность, двигательное беспокойство. Большая часть больных с расслаивающей аневризмой аорты умирает от развития осложнений.
Неврологическими проявлениями патологии могут служить ишемическое поражение головного или спинного мозга (гемипарез, параплегия), периферическая нейропатия, нарушения сознания (обморок, кома). Расслаивающая аневризма восходящей аорты может сопровождаться ишемией миокарда, сдавлением органов средостения (появлением охриплости, дисфагии, одышки, синдрома Горнера, синдрома верхней полой вены), развитием острой аортальной регургитации, гемоперикарда, тампонады сердца. Расслоение стенок нисходящей грудной и брюшной части аорты выражается развитием тяжелой вазоренальной гипертензии и острой почечной недостаточности, острой ишемии органов пищеварения, мезентериальной ишемии, острой ишемии нижних конечностей.
Диагностика
При подозрении на расслаивающую аневризму аорты необходима срочная и точная оценка состояния больного. Основными методами диагностики, позволяющими визуализировать поражение аорты, являются рентгенография грудной клетки, ЭхоКГ (трансторакальная и чреспищеводная), УЗДГ, МРТ и КТ грудной/брюшной аорты, аортография.
- Рентгенография грудной клетки. Выявляет признаки спонтанного расслоения аорты: расширение аорты и верхнего средостения (в 90% случаев), деформацию тени контуров аорты или средостения, наличие плеврального выпота (чаще слева), снижение или отсутствие пульсации расширенной аорты.
- ЭхоКГ. Трансторакальная или чреспищеводная эхокардиография помогают определить состояние грудной аорты, выявить отслоившийся лоскут интимы, истинный и ложный каналы, оценить состоятельность аортального клапана, распространенность атеросклеротического поражения аорты.
- Томография. Выполнение КТ и МРТ при расслаивающей аневризме аорты требует стабильного состояния больного для транспортировки и проведения процедуры. КТ применяют для обнаружения интрамуральной гематомы, пенетрации атеросклеротических язв грудного отдела аорты. МРТ позволяет без использования внутривенного введения контрастного вещества точно определить локализацию разрыва интимы, направление расслоения по направлению кровотока в ложном канале, оценить вовлеченность основных ветвей аорты, состояние аортального клапана.
- Аортография. Является инвазивным, но высокочувствительным методом исследования расслаивающей аневризмы аорты; позволяет увидеть место начального надрыва, локализацию и протяженность расслоения, истинный и ложный просветы, наличие проксимальной и дистальной фенестрации, степень состоятельности аортального клапана и коронарных артерий, целостность ветвей аорты.

КТ-ангиография грудной аорты. Синяя стрелка – просвет аорты, красная стрелка – пристеночный тромб, зеленая стрелка – отслоившаяся интима.
Необходимо проводить дифференциальную диагностику расслаивающей аневризмы аорты с острым инфарктом миокарда, окклюзией мезентеральных сосудов, почечной коликой, инфарктом почки, тромбоэмболией бифуркации аорты, острой аортальной недостаточностью без расслоения аорты, нерасслаивающей аневризмой грудной или брюшной аорты, инсультом, опухолью средостения.
Лечение расслаивающей аневризмы аорты
Больных с осложненной аневризмой аорты экстренно госпитализируют в отделение кардиохирургии. Консервативная терапия показана при любых формах заболевания на начальном этапе лечения с целью остановки прогрессирования расслоения сосудистой стенки, стабилизации состояния больного. Проводится:
- Интенсивная терапия. Направлена на купирование болевого синдрома (путем введения ненаркотических и наркотических анальгетиков), выведение из шокового состояния, снижение артериального давления. Проводится мониторинг гемодинамики, сердечного ритма, диуреза, ЦВД, давления в легочной артерии. При клинически значимой гипотонии важно быстрое восстановление ОЦК за счет внутривенной инфузии растворов.
- Медикаментозное лечение. Является основным у большинства больных с неосложненными расслаивающими аневризмами типа B (с дистальным расслоением), при стабильном изолированном расслоении дуги аорты и стабильном неосложненном хроническом расслоении. При неэффективности проводимой терапии, прогрессировании расслоения и развитии осложнений, а также больным с острым проксимальным расслоением стенки аорты (типа A) сразу же после стабилизации состояния показано экстренное оперативное вмешательство.
- Оперативное лечение. При расслаивающей аневризме аорты выполняют резекцию поврежденного участка аорты с надрывом, удаление интимального лоскута, ликвидацию ложного просвета и восстановление иссеченного фрагмента аорты (иногда одномоментную реконструкцию нескольких ветвей аорты) методом протезирования или сближения концов. В большинстве случаев операция выполняется в условиях искусственного кровообращения. По показаниям осуществляют вальвулопластику или протезирование аортального клапана, реимплантацию коронарных артерий.
Прогноз и профилактика
При отсутствии лечения расслаивающей аневризмы аорты летальность высокая, в течение первых 3 месяцев может достигать 90%. Послеоперационная выживаемость при расслоении типа A составляет 80%, типа B – 90%. Долгосрочный прогноз в целом благоприятный: десятилетняя выживаемость составляет 60%. Профилактика формирования расслаивающей аневризмы аорты заключается в контроле за течением сердечно-сосудистых заболеваний. Предупреждение расслоения аорты включает наблюдение кардиолога, мониторинг артериального давления и уровня холестерина крови, периодическое УЗДГ или УЗДС аорты.
Актуальность: Острый аортальный синдром (ОАС) – общее понятие для описания состояний, вызванных острым прогрессирующим нарушением целостности стенки аорты. К этой группе относят расслоение аорты, интрамуральную гематому и пенетрирующую атеросклеротическую язву аорты. Патофизиологическими механизмами являются увеличение напряженности стенки аорты с развитием ее дилатации и последующим формированием аневризмы. Аневризма с течением времени расслаивается или разрывается (1).
Наиболее важный этиологический фактор при ОАС – артериальная гипертензия, особенно при наличии у пациента дислипидемии и вредных привычек (курение). К другим причинам ОАС относят соединительнотканные дисплазии (синдром Марфана, синдром Элерса-Данло IV типа, двустворчатый аортальный клапан); аутоиммунные заболевания (болезнь Такаясу, болезнь Бехчета, болезнь Ормонда); сифилис; травмы; употребление кокаина и амфетаминов; беременность (III триместр); ятрогенные повреждения аорты. Пик заболеваемости приходится на пятую и шестую декады жизни. ОАС у мужчин диагностируют в 3 раза чаще, чем у женщин (1).
Частота РА: один случай на 10 000 госпитализированных больных (однако, значительная часть больных умирает на догоспитальном этапе); один случай на 400 вскрытий; один больной из 100 умерших внезапно. В целом – 3 — 4% случаев всех внезапных смертей от сердечно-сосудистых заболеваний. Летальность от РА составляет 40-90%. Количество РА постоянно увеличивается. При отсутствии лечения ранняя смертность при расслоении составляет 1% в час в первый день, 75% – в течение двух недель и более 90% – в первый год (2,3,4).
Критерии достоверности диагноза: достоверность диагноза РА составляет 83% при обнаружении следующих признаков: аортальная боль; расширение тени средостения (по данным рентгенографии органов грудной клетки); одностороннее исчезновение пульсации на одной лучевой артерии или повышение (более чем на 20 мм рт. ст.) разности показателей систолического артериального давления на разных руках. При отсутствии всех трех признаков диагноз острого РА маловероятен (1).
Биохимические маркеры в настоящее время не являются специфическими и не могут точно диагностировать РА. Измерение моноклональных антител к гладкой мускулатуре тяжелых цепей миозина, которые являются чувствительными (90%) и специфическими (97%) для аорты в течение первых 12 часов после начала расслоения могут помочь дифференцировать инфаркт миокарда от РА (7).
Рентгенография грудной клетки: расширение средостения (67%), признаки кальцификатов, плевральный выпот. У 12-20% людей с РА изменения на рентгенограмме отсутствуют (8).
Электрокардиография не показывает конкретных изменений, связанных с РА. У 35% больных могут быть признаки гипертрофии левого желудочка, что связано с артериальной гипертензией. Могут быть выявлены ишемические изменения, свидетельствующие о поражении коронарных артерий.
Чреспищеводная эхокардиография является хорошим тестом при диагностике РА, с чувствительностью до 98% и специфичностью до 97%. Недостатками метода является неспособность визуализации дистальной восходящей аорты (начало дуги аорты) и брюшной аорты, которая находится ниже желудка.
Коронарная компьютерная томографическая ангиография особенно полезна при дифференциальной диагностике больных с острой болью в груди. Аортография включает введение катетера в аорту с последующим контрастированием (9).
Компьютерная томографическая ангиография является быстрым неинвазивным тестом, который дает точную трехмерную визуализацию аорты. Он имеет чувствительность 96-100%, а специфичность 96-100%. Недостатки включают необходимость введения контраста и неспособность диагностировать завитки артерий интимы.
РА необходимо дифференцировать от острого коронарного синдрома (ОКС), эмболии легочной артерии, пневмоторакса, пневмонии, костно-мышечной боли, острого холецистита, спазма или разрыва пищевода, острого панкреатита и перикардита.
Тактика ведения больного: острое РА – состояние, требующее немедленной госпитализации в блок интенсивной терапии. Основные направления медикаментозной терапии – обезболивание и антигипертензивная терапия. Хирургическое лечение проводят при вовлечении в процесс только восходящего отдела аорты, интрамуральной гематоме восходящего отдела аорты, при расслоении только нисходящего отдела аорты, осложненного разрывом стенки, а также при расслоении аорты у пациентов с синдромом Марфана (1).
Цель исследования: описание оригинального случая РА.
Анализ полученных результатов:
Женщина, 62 лет поступила в экстренном порядке, в крайне тяжелом состоянии, с жалобами на боли за грудиной, чувство нехватки воздуха, рвоту, общую слабость. По тяжести состояния из приемного покоя больная переведена в реанимационное отделение. Из анамнеза заболевания: заболела остро 1 день назад. Заболевание началось с болей за грудиной, чувства нехватки воздуха, в связи с чем вызвала скорую помощь, была доставлена с подозрением на ОКС в ГКЦ, где после обследования диагноз ОКС исключен, выявлен левосторонний плевральный выпот, больная доставлена в отделение пульмонологии. В течение 10 лет — артериальная гипертензия, максимальное повышение АД до 240/120 мм рт. ст., базисной гипотензивной терапии не придерживается. Объективные данные: Общее состояние тяжелое, нормостенического телосложения, умеренного питания. Сознание заторможенное. Положение пассивное. Кожные покровы бледно-цианотичные, выраженный акроцианоз. Грудная клетка цилиндрическая, левая половина грудной клетки отстает в акте дыхания. Граница левого легкого приподнята на 2 ребра. Голосовое дрожание резко ослаблено слева, ниже 10 ребра. Перкуторно: слева, ниже 10 ребра — тупой звук. Аускультативно: слева, в области ослабления голосового дрожания дыхание не выслушивается. Число дыхательных движений — 24 в 1 мин. Область сердца не изменена. Верхушечный толчок в 6-ом межреберье, на 2 см влево от левой средне-ключичной линии. Границы сердца: левая расширена на 2 см влево от левой средне-ключичной линии. Тоны сердца приглушены, ритмичные. АД 90/60 мм рт. ст. ЧСС — 62 удара в 1 мин. По данным лабораторно-инструментальных методов исследования: в ОАК – лейкоцитоз до 20 тыс., нейтрофилез до 90%; в капиллярном образце крови: рН
Актуальность: Острый аортальный синдром (ОАС) – общее понятие для описания состояний, вызванных острым прогрессирующим нарушением целостности стенки аорты. К этой группе относят расслоение аорты, интрамуральную гематому и пенетрирующую атеросклеротическую язву аорты. Патофизиологическими механизмами являются увеличение напряженности стенки аорты с развитием ее дилатации и последующим формированием аневризмы. Аневризма с течением времени расслаивается или разрывается (1).
Наиболее важный этиологический фактор при ОАС – артериальная гипертензия, особенно при наличии у пациента дислипидемии и вредных привычек (курение). К другим причинам ОАС относят соединительнотканные дисплазии (синдром Марфана, синдром Элерса-Данло IV типа, двустворчатый аортальный клапан); аутоиммунные заболевания (болезнь Такаясу, болезнь Бехчета, болезнь Ормонда); сифилис; травмы; употребление кокаина и амфетаминов; беременность (III триместр); ятрогенные повреждения аорты. Пик заболеваемости приходится на пятую и шестую декады жизни. ОАС у мужчин диагностируют в 3 раза чаще, чем у женщин (1).
Частота РА: один случай на 10 000 госпитализированных больных (однако, значительная часть больных умирает на догоспитальном этапе); один случай на 400 вскрытий; один больной из 100 умерших внезапно. В целом – 3 — 4% случаев всех внезапных смертей от сердечно-сосудистых заболеваний. Летальность от РА составляет 40-90%. Количество РА постоянно увеличивается. При отсутствии лечения ранняя смертность при расслоении составляет 1% в час в первый день, 75% – в течение двух недель и более 90% – в первый год (2,3,4).
Критерии достоверности диагноза: достоверность диагноза РА составляет 83% при обнаружении следующих признаков: аортальная боль; расширение тени средостения (по данным рентгенографии органов грудной клетки); одностороннее исчезновение пульсации на одной лучевой артерии или повышение (более чем на 20 мм рт. ст.) разности показателей систолического артериального давления на разных руках. При отсутствии всех трех признаков диагноз острого РА маловероятен (1).
Биохимические маркеры в настоящее время не являются специфическими и не могут точно диагностировать РА. Измерение моноклональных антител к гладкой мускулатуре тяжелых цепей миозина, которые являются чувствительными (90%) и специфическими (97%) для аорты в течение первых 12 часов после начала расслоения могут помочь дифференцировать инфаркт миокарда от РА (7).
Рентгенография грудной клетки: расширение средостения (67%), признаки кальцификатов, плевральный выпот. У 12-20% людей с РА изменения на рентгенограмме отсутствуют (8).
Электрокардиография не показывает конкретных изменений, связанных с РА. У 35% больных могут быть признаки гипертрофии левого желудочка, что связано с артериальной гипертензией. Могут быть выявлены ишемические изменения, свидетельствующие о поражении коронарных артерий.
Чреспищеводная эхокардиография является хорошим тестом при диагностике РА, с чувствительностью до 98% и специфичностью до 97%. Недостатками метода является неспособность визуализации дистальной восходящей аорты (начало дуги аорты) и брюшной аорты, которая находится ниже желудка.
Коронарная компьютерная томографическая ангиография особенно полезна при дифференциальной диагностике больных с острой болью в груди. Аортография включает введение катетера в аорту с последующим контрастированием (9).
Компьютерная томографическая ангиография является быстрым неинвазивным тестом, который дает точную трехмерную визуализацию аорты. Он имеет чувствительность 96-100%, а специфичность 96-100%. Недостатки включают необходимость введения контраста и неспособность диагностировать завитки артерий интимы.
РА необходимо дифференцировать от острого коронарного синдрома (ОКС), эмболии легочной артерии, пневмоторакса, пневмонии, костно-мышечной боли, острого холецистита, спазма или разрыва пищевода, острого панкреатита и перикардита.
Тактика ведения больного: острое РА – состояние, требующее немедленной госпитализации в блок интенсивной терапии. Основные направления медикаментозной терапии – обезболивание и антигипертензивная терапия. Хирургическое лечение проводят при вовлечении в процесс только восходящего отдела аорты, интрамуральной гематоме восходящего отдела аорты, при расслоении только нисходящего отдела аорты, осложненного разрывом стенки, а также при расслоении аорты у пациентов с синдромом Марфана (1).
Цель исследования: описание оригинального случая РА.
Анализ полученных результатов:
Женщина, 62 лет поступила в экстренном порядке, в крайне тяжелом состоянии, с жалобами на боли за грудиной, чувство нехватки воздуха, рвоту, общую слабость. По тяжести состояния из приемного покоя больная переведена в реанимационное отделение. Из анамнеза заболевания: заболела остро 1 день назад. Заболевание началось с болей за грудиной, чувства нехватки воздуха, в связи с чем вызвала скорую помощь, была доставлена с подозрением на ОКС в ГКЦ, где после обследования диагноз ОКС исключен, выявлен левосторонний плевральный выпот, больная доставлена в отделение пульмонологии. В течение 10 лет — артериальная гипертензия, максимальное повышение АД до 240/120 мм рт. ст., базисной гипотензивной терапии не придерживается. Объективные данные: Общее состояние тяжелое, нормостенического телосложения, умеренного питания. Сознание заторможенное. Положение пассивное. Кожные покровы бледно-цианотичные, выраженный акроцианоз. Грудная клетка цилиндрическая, левая половина грудной клетки отстает в акте дыхания. Граница левого легкого приподнята на 2 ребра. Голосовое дрожание резко ослаблено слева, ниже 10 ребра. Перкуторно: слева, ниже 10 ребра — тупой звук. Аускультативно: слева, в области ослабления голосового дрожания дыхание не выслушивается. Число дыхательных движений — 24 в 1 мин. Область сердца не изменена. Верхушечный толчок в 6-ом межреберье, на 2 см влево от левой средне-ключичной линии. Границы сердца: левая расширена на 2 см влево от левой средне-ключичной линии. Тоны сердца приглушены, ритмичные. АД 90/60 мм рт. ст. ЧСС — 62 удара в 1 мин. По данным лабораторно-инструментальных методов исследования: в ОАК – лейкоцитоз до 20 тыс., нейтрофилез до 90%; в капиллярном образце крови: рН
Читайте также:

