Радикулит и остеохондроз реферат
Обновлено: 03.07.2024
- Для учеников 1-11 классов и дошкольников
- Бесплатные сертификаты учителям и участникам
ЛФК при остеохондрозах и радикулитах
Лечебная физическая культура ( ЛФК ) — метод лечения, состоящий в применении физических упражнений и естественных факторов природы к больному человеку с лечебно -профилактическими целями. В основе этого метода лежит использование основной биологической функции организма — движения. Метод строго дозированных упражнений на фоне постановки правильного дыхания.
Остеохондрозы и радикулиты. Причины, симптомы, принципы лечения
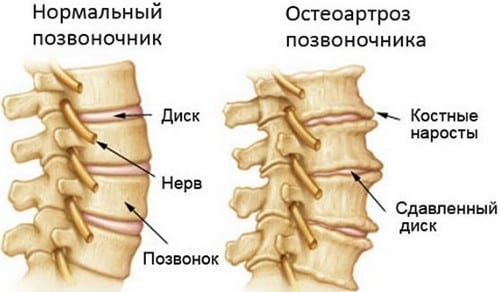
Остеохондроз – заболевание позвоночника, при котором межпозвоночные диски (а впоследствии тела позвонков, суставы и связки) утрачивают способность к нормальному функционированию.
При остеохондрозе страдает кровообращение в самом позвоночнике и обмен веществ в нем. Эластичные диски, которые находятся между позвонками, начинают усыхать, теряется их эластичность и прочность, уменьшается их высота. Постепенно фиброзное кольцо теряет возможность удерживать нагруженный позвоночник, происходит его выпячивание. Случается, что разрывается фиброзное кольцо, и это приводит к межпозвоночной грыже.
Из-за таких нарушений может пострадать подвижность всего позвоночного столба и произойти его искривление.
Причиной остеохондроза в настоящее время считается совокупность факторов, воздействующих на позвоночник в течение жизни человека. Дополнительный риск развития остеохондроза создают полученные травмы позвоночного столба, а также нарушения осанки. Некоторые больные отмечают связь начала заболевания и переохлаждения.
На практике принято рассматривать шейный остеохондроз, остеохондроз грудного и поясничного отдела позвоночника.
Отдельно следует отметить остеохондроз распространенный, характеризующийся поражением сразу нескольких отделов позвоночника.
Наиболее распространены шейная и грудная формы, поскольку именно эти отделы позвоночника подвергаются наибольшим нагрузкам.
При остеохондрозе больные описывают такие симптомы, как:
приступообразная или стреляющая боль в пораженном остеохондрозом отделе позвоночника;
усиление боли после физических нагрузок, а также по утрам;
боль может отдавать в шею, руку или ногу, а также в грудную клетку;
ощущение похрустывания при выполнении скручиваний.
Для остеохондроза также характерны симптомы неврологического характера на пораженной стороне:
частичные нарушения движений (парез);
неприятные ощущения в виде мурашек, покалывания (парестезия);
при пальпации определяется напряжение мышц, соответствующих пораженному отделу.
Заболевание начинается и развивается постепенно, не резко.
Радикулит поражает периферическую нервную систему. Оно наступает вследствие защемления нервных корешков спинного мозга. При этом, последние подвергаются воспалительному процессу и даже могут быть повреждены вследствие серьезного защемления. Данное заболевание характеризуется периодами обострения и ремиссии.
В периоды обострения возникают сильнейшие болезненные ощущения в пораженном участке позвоночного столба.
сидячий образ жизни;
тяжелый физический труд;
опухоли позвоночного столба;
В зависимости от места локализации выделяют следующие вида радикулита :
Болезненность появляется в шее и затылочной области. Боли значительно усиливаются при кашле и движениях головы.
Болезненность возникает в области шеи, плеч и в верхних конечностях.
Проявляется опоясывающими болями в области грудины.
Характеризуется болями в области поясницы, которые могут отдавать в одну из нижних конечностей.
Традиционно радикулит лечат консервативным путем . Пациенту назначают:
согревающие мази на основе пчелиного или змеиного яда;
витамины группы В.
При серьёзных повреждениях позвоночных и межпозвоночных дисков может понадобиться хирургическое вмешательство.
Помимо медикаментозного и хирургического лечения при радикулите назначаются физиотерапевтические процедуры, направленные на снятие воспалительного процесса, а также способствующие ускорению регенерации тканей и оказывающие согревающее действие. Также рекомендуется мануальная терапия и посещения массажного кабинета и кабинета ЛФК.
Задачи ЛФК при данных заболеваниях.
Лечебная физкультура при радикулите играет очень большую роль в лечении этого недуга. Надо отметить, что при назначении больным ЛФК при радикулите прежде всего учитывается состояние больного, стадия и локализация заболевания. Занятия следует проводить при стихании острых проявлений болезни и уменьшении болей.
Лечебный эффект, который оказывают физические упражнения при радикулите, объясняется их стимулирующим влиянием на крово- и лимфообращение, благодаря чему происходит улучшение тканевого обмена, а также уменьшение (или ликвидация) застойных явлений в органах и тканях. Специальные упражнения при радикулите способствуют созданию более устойчивого мышечного корсета, просвет между позвонками увеличивается, вследствие чего уменьшается сдавление нервного корешка, улучшается его питание, а также ликвидируется отечность и нормализуются обменные процессы в организме. В результате чего боли уменьшаются и восстанавливаются трофическая и двигательная функции органов и тканей, которые пострадали в результате заболевания.
При корешковом синдроме ЛФК при радикулите способствует стойкой ремиссии заболевания. Причем особенно внушительные результаты лечебная физкультура дает при пояснично-крестцовом радикулите. Как правило, назначает ЛФК врач, а разработкой плана упражнений занимается специалист по ЛФК, который обязательно учитывает особенности заболевания, его стадию и сложность.
Лечебная физкультура, а также лечебная гимнастика при радикулите направлены не на обезболивание, их цель - укрепление мышц спины, нормализация их тонуса (что приводит к формированию мышечного корсета), а также увеличение подвижности позвоночника. Все это профилактически действует против хронических заболеваний позвоночника. Упражнения при радикулите уменьшают риск болезней позвоночника в будущем и подбираются в зависимости от проявлений заболевания, общего состояния организма и возраста больного.
Надо отметить, что физические занятия при радикулите можно проводить только при почти полном выздоровлении.
При пояснично-крестцовом радикулите в каждом отдельном случае подбираются облегченные исходные положения. Например, в положении лежа на спине под колени подкладывается валик, а в положении лежа на животе - подушка под живот. Для разгрузки позвоночного столба, как правил, применяется исходное положение стоя в упоре на коленях. Перед тем, как приступить к занятием лечебной гимнастикой при радикулите, надо лечь на наклонную плоскость (угол наклона 20-45 градусов) с упором в подмышечной области. Благодаря такой процедуре (продолжительность от 3-5 до 30 мин.) происходит вытяжение позвоночного столба, а также расширение межпозвонковых пространств и уменьшение сдавления нервных корешков. Продолжительность процедуры - от 3-5 до 30 минут. Помимо этого, можно делать вытяжение в бассейне, а также заниматься плаванием. Для вытяжения, как правило, применяются упражнения типа смешанных висов у гимнастической стенки, которые представляют собой качательные движения на вытянутых руках. Выполнять такие упражнения следует с большой осторожностью.
А, к примеру, при шейно-грудном радикулите, который протекает с нарушением движений верхних конечностей, упражнения для кистей и предплечий выполняются с опорой их о стол, упражнения для ног - с опорой о кушетку. В дальнейшем, при условии улучшения состояния больного, выбираются исходные положения, усложняющие выполнение упражнений.
Методика организации занятий ЛФК.
Лечебная физкультура при радикулите должна проводиться следующим образом:
а) Все упражнения выполняются в положении лежа, сидя или на четвереньках, потому что именно в таких позах происходит максимальное снижение нагрузки на позвоночник. Однако, в зависимости от состояния больного, в комплекс ЛФК при радикулите могут включаться упражнения в исходном положении стоя.
б) Основная цель занятий - это расслабление мышц плечевого пояса, верхних конечностей и спины, только после этого в процесс включаются упражнения, которые способствуют укреплению перечисленных выше групп мышц.
в) В остром периоде заболевания должны быть исключены любые упражнения, связанные со сгибанием-разгибанием позвоночника, потому что из-за этого может произойти увеличение внутридискового давления, а также растяжение мышц и связок.
4. Составить комплекс лечебной гимнастики из 10-12 физических упражнений.
Комплекс лечебных упражнений № 1 – остеохондроз
1. Встаньте, положите руки на бедра. Начинайте наклоны головы: вперед, назад, вправо, влево. В каждую сторону надо сделать 10 наклонов головы.
2. Встаньте, руки — на бедрах. Делайте движение тазом: вперед—назад. В каждую сторону — по 10 движений.
3. Вис или полувис на перекладине, которую можно приспособить над дверью (7—10 с).
4. Опуститесь на колени. Упритесь прямыми руками в пол и сложитесь по принципу перочинного ножа. Вернитесь в исходное положение.
5. Стоя опять же на коленях, упритесь прямыми руками в пол. Прогните спину, насколько это возможно, вверх. Примите исходное положение (15—20 раз).
6. Ложитесь на спину. Положите руки на согнутые колени и прижмите ноги к животу.
Комплекс лечебных упражнений № 2 – радикулит
2. Ноги врозь, руки опустите. Наклонитесь клевой ноге и дотроньтесь до колена — вдох. Выпрямитесь — выдох. Повторите 5 раз.
3. Ноги врозь, руки на талии. Наклонить туловище влево, сгибая правую ногу в колене, — выдох. Возвратитесь в исходное положение — вдох. По 5 раз в каждую сторону.
4. Ноги врозь, на ширине ступни. Присесть. Вытянуть руки вперед — выдох. Выпрямиться, руки вниз — вдох. Повторите 8—10 раз.
5. Лечь на спину, руки вдоль туловища. Поднять одновременно левые ногу и руку — выдох. По 6—7 раз каждой ногой.
6. Встать на колени, опираясь ладонями в пол. Поднять вверх выпрямленную левую ногу, прогнуться в пояснице — выдох. Опустить — вдох. По 5—6 раз каждой ногой.
7. Ноги вместе, руки вдоль туловища. Мягко и плавно переступать с носка на пятку, а потом встать на всю ступню, Руки одновременно идут одна вперед—вверх, другая назад. Повторяйте 40—50 с.
8. Встать лицом к стулу, поставить прямую левую ногу на сиденье, руки на поясе. Согнуть левую ногу в колене — выдох, разогнуть — вдох. Повторить 5 раз подряд, потом сменить ногу.
10. Встать спиной к сиденью стула. Присесть, руками упереться в край сиденья. Спину держать прямо. Помогая руками встать, сделать вдох, и снова присесть, опираясь на руки, — выдох. 8—10 раз.
11. Встать к спинке стула боком, взяться одной рукой за спинку, другая висит вдоль туловища. Наклониться вперед, дотронуться пальцами свободной руки до носков ног — выдох. Выпрямиться — вдох. Выполнять по 6 раз, стоя то одним, то другим боком.
Остеохондроз и радикулит — патологии опорно-двигательного аппарата с выраженными клиническими проявлениями. Их ведущими симптомами становятся острые, пронизывающие боли, локализованные в различных отделах позвоночника. При отсутствии врачебного вмешательства интенсивность болезненных ощущений нарастает, они иррадиируют в расположенные поблизости области тела. Пациенты жалуются врачам на скованность, тугоподвижность позвоночника, невозможность выполнять свои профессиональные обязанности, домашнюю работу.
При диагностировании этих болезней используются одинаковые инструментальные методы — рентгенография, МРТ, КТ. Незначительно отличаются применяемые в терапии препараты. Для устранения болей назначаются нестероидные противовоспалительные средства (НПВС), анальгетики, миорелаксанты, мази с согревающим действием. Улучшить самочувствие пациентов помогают физиотерапевтические процедуры, массаж, ЛФК.
Сходства, отличия патогенеза
Важно знать! Врачи в шоке: "Эффективное и доступное средство от ОСТЕОХОНДРОЗА существует. " Читать далее.
Многие врачи рассматривают радикулит, как осложнение остеохондроза. После 40 лет начинают развиваться дегенеративно-дистрофические изменения в межпозвонковых дисках и позвонках. Чем старше становится человек, тем выраженнее деструкция хрящевых, костных тканей. Ситуация усугубляется снижением выработки коллагена, постепенным угасанием регенерационных процессов в позвоночнике. Медиками даже выдвигаются версии, что остеохондроз не является заболеванием, а только признаком естественного старения организма. Поэтому остеохондроз следует считать патологией только при его соответствующих проявлениях. Самое выраженное из них — радикулит.
Чтобы это заболевание осложнило течение остеохондроза, на организм должны воздействовать сразу несколько провоцирующих факторов. Это наследственность, тяжелые физические нагрузки, аутоиммунное нарушение, патологическое состояние корешков спинного мозга, значительное повреждение костных и (или) хрящевых структур.
На вопрос пациентов, чем отличается радикулит от остеохондроза, врачи затрудняются ответить несколькими словами. Разница заключается в патогенезе, этиологии, клинических картинах, даже прогнозе на выздоровление.
Остеохондроз
Шейный, грудной, поясничный остеохондроз возникает из-за постепенного разрушения межпозвоночных дисков. Эти хрящевые структуры не имеют собственной системы кровоснабжения. Ткани получают кислород, жидкость, питательные, биоактивные вещества при диффузном обмене с окружающими их тканями. При сокращении мышечных волокон выделяется в межклеточное пространство определенное количество жидкости, насыщенной полезными соединениями. Она поглощается хрящами, выделяя в ответ неизрасходованную воду, в которой растворен углекислый газ, токсичные продукты метаболизма.
При нарушении этой слаженной работы в хрящевых тканях возникает состояние обезвоживания. Они становятся хрупкими, неэластичными, утрачивают свои амортизационные свойства.
Чтобы стабилизировать при движении позвонки и диски, в организме запускается процесс формирования костных наростов, или остеофитов. Они сдавливают кровеносные, лимфатические сосуды, нервные окончания. Это становится причиной появления неврологических, травматических симптомов.
Радикулит
Радикулит — патология, при которой поражаются корешки спинного мозга. Для нее характерно возникновение совокупности моторных, вегетативных, болевых нарушений. Причиной развития радикулита становятся деструктивно-дегенеративные изменения в различных отделах позвоночного столба. Заболевание диагностируется при остеохондрозе, деформирующем спондилезе, аномалиях развития позвоночных сегментов:
- сакрализации; ;
- добавочных ребрах;
- аплазии позвонков.

Толчком к возникновению воспалительного процесса могут послужить переохлаждение, травмирование позвоночника, респираторные, урогенитальные патологии, нейровирусные заболевания, осложненные корешковым синдромом, например, клещевой энцефалит. Болезненные ощущения появляются при поднятии тяжестей, неловких движениях, инфекциях, простуде, из-за растяжения или разрыва фиброзного дискового кольца. Студенистый диск смещается, что провоцирует формирование межпозвоночной грыжи. Выдвинутый диск, костные наросты давят не только на спинномозговые корешки, но и на расположенные рядом ткани.
Различия клинических проявлений
Отличие радикулита от остеохондроза в симптоматике наблюдается только на начальных стадиях последнего. На первых этапах остеохондроз любой локализации протекает незаметно. Отсутствуют боли, скованность определенного отдела позвоночника, неврологические расстройства. Именно с этим связано диагностирование патологии на 2 или 3 стадии, когда деструктивные процессы уже затронули большую часть межпозвонковых дисков.
Ошибочно считать, что радикулит поражает исключительно поясничные спинномозговые корешки. Как и остеохондроз, он бывает шейным, грудным, пояснично-крестцовым. Для него характерно острое или хроническое течение, при котором стадии ремиссии сменяются болезненными рецидивами.
В чем еще заключается разница между остеохондрозом и радикулитом:
- симптоматика радикулита обычно более выражена, проявляется остро без каких-либо предпосылок;
- радикулит в большинстве случаев поддается полному излечению.
Он проявляется острой болью, что заставляет человека немедленно обращаться за медицинской помощью. А до возникновения первых признаков остеохондроза проходит несколько месяцев и даже лет.
Остеохондроз
Интенсивность клинических проявлений заболевания зависит от степени деструктивных изменений межпозвонковых дисков. По мере прогрессирования остеохондроза они уплощаются, а расстояние между позвонками неуклонно сокращается. Полное разрушение дисков обычно заканчивается потерей работоспособности.
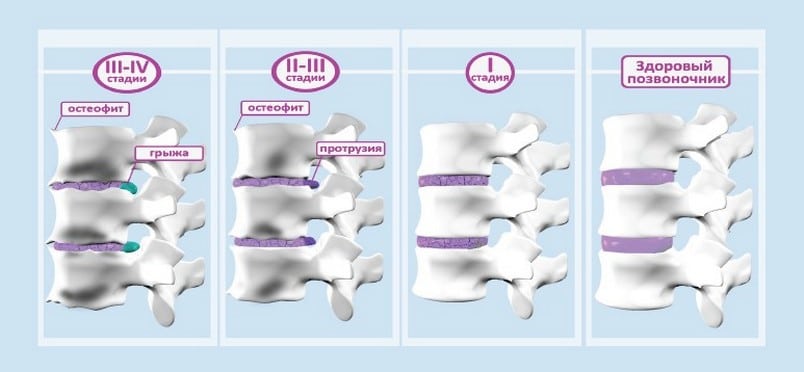
Всего различают четыре стадии патологии, для каждой из которых характерна своя симптоматика:
На 2 или 3 стадии снижается физическая активность, движения в позвоночнике ограничиваются. Опытный диагност заподозрит развитие патологии по вынужденному положению тела, которое принимает пациент для минимизации боли. Человек избегает поворачивать голову в стороны, излишне прямо держит спину, избегает наклонов вперед или вбок.
Радикулит
Как и остеохондроз, прогрессирующий радикулит становится причиной мышечной слабости, а при отсутствии врачебного вмешательства происходит полная атрофия скелетной мускулатуры.
Даже "запущенный" ОСТЕОХОНДРОЗ можно вылечить дома! Просто не забывайте раз в день мазать этим.
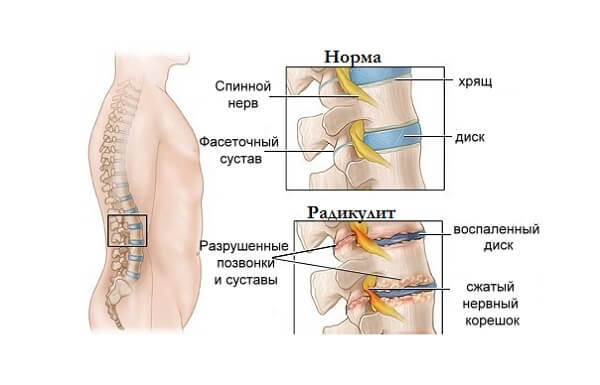
Если заболевание вызвано инфекционным или токсическим поражением чувствительных нервных окончаний, то возникают соответствующие симптомы:
- повышение температуры тела, холодная испарина, избыточное потоотделение, озноб;
- нарушение работы желудочно-кишечного тракта;
- неврологические расстройства.
Наиболее тяжело протекает радикулит, локализованный в пояснично-крестцовом отделе позвоночника. Выраженность болей в пояснице существенно повышается во время движения, при кашле, смехе и даже перемене положения тела.
Сходство и отличие методов лечения
Методы терапии остеохондроза и радикулита довольно схожи. Одним из отличий становится необходимость проведения противовирусного лечения, антибиотикотерапии, дезинтоксикационных мероприятий при радикулите токсической или инфекционной этиологии. В остальных случаях пациентам показан прием препаратов с противовоспалительным, обезболивающим, противоотечным действием:
- нестероидные противовоспалительные средства (НПВС) — Кетопрофен, Нимесулид, Диклофенак, Ибупрофен, Целекоксиб;
Медикаментозные блокады обычно показаны для купирования острых болей при остеохондрозе. Используются глюкокортикостероиды (Триамцинолон, Дипроспан, Дексаметазон) в комбинациях с анестетиками (Лидокаин, Новокаин). Для устранения острых болезненных приступов радикулита практикуется внутривенное или внутримышечное введение анальгетиков.
После снижения интенсивности болезненных ощущение пациентам рекомендовано использование местных средств. Это гели с НПВС (Фастум, Вольтарен, Найз, Кеторол) и мази с разогревающим эффектом (Капсикам, Финалгон, Апизартрон, Випросал, Наятокс).

Хорошо зарекомендовал себя в терапии радикулитов и остеохондрозов любой локализации перцовый пластырь. Трансдермальное средство в течение нескольких часов после наклеивания избавляет человека от болей за счет местнораздражающего действия.

В лечении патологий активно используются физиотерапевтические процедуры — УВЧ-терапия, лазеротерапия, магнитотерапия, аппликации с озокеритом, парафином, ванны с грязями или минеральными водами.
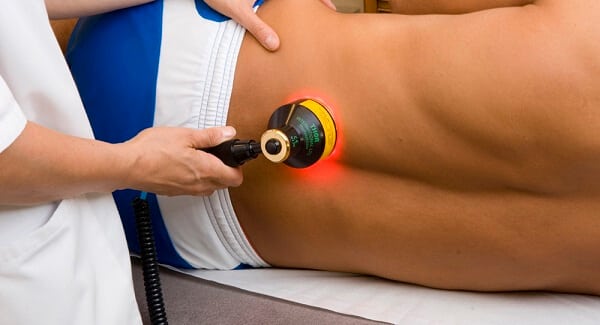
При остеохондрозе 3, 4, а иногда и 2 степени тяжести пациентам проводится операция. Хирургическое вмешательство показано и при радикулите, осложненном парализующим ишиасом, обусловленным сдавлением конского хвоста и развитием нарушений функций тазовых органов.
Прогноз на полное выздоровление
Своевременная диагностика и проведение адекватного консервативного лечения позволяют полностью избавиться от радикулита. Даже хроническая неосложненная патология хорошо поддается полному излечению. Если последствиями радикулита стали ишемия и инфаркт спинного мозга, то полное выздоровление спрогнозировать невозможно. Все зависит от степени нарушения двигательных и чувствительных функций организма.
Остеохондроз — заболевание, протекающее на фоне разрушения хрящевых тканей, которые не подлежат восстановлению. Речь о полном выздоровлении можно вести только при лечении патологии на начальной стадии. Так как она протекает бессимптомно, то обнаруживают ее обычно при периодическом медосмотре или диагностировании другого заболевания опорно-двигательного аппарата. Лечение остеохондроза 2, 3, 4 степени направлено на устранение симптомов и профилактику повреждения соседних дисков и позвонков.
Соблюдение пациентом врачебных предписаний, в том числе внесение коррективов в питание, позволяет вести активный образ жизни.
Радикулит напрямую связан с болью, которая в свою очередь обусловливает спазм позвоночных сосудов. В условиях ухудшения кровообращения, венозного застоя нарушается питание диска, развивается остеохондроз. Главные симптомы заболевания — боль, ограничение подвижности в зоне поражённого сегмента, снижение чувствительности. Наличие остеохондроза не только ухудшает общее самочувствие пациента, но и затрудняет дальнейшее лечение радикулита.
В статье ниже обсудим: почему возникает остеохондроз на фоне радикулита, как проявляет себя, к какому врачу обратиться, как снять острую боль в домашних условиях до посещения медицинского учреждения, особенности лечения.

Причины возникновения
В структуре заболеваний нервной системы ведущее место занимает остеохондроз позвоночника. По статистике им страдают свыше 80% населения старше 40 лет. Это один из процессов старения организма, при котором происходит изнашивание, преждевременное старение костно-суставного аппарата. Атрофические изменения в межпозвоночном диске раньше или позже возникают у каждого человека.
Наличие радикулита способствует более раннему развитию остеохондроза. В условиях болевого синдрома происходит патологический повышенный тонус мышц, спазм мышц позвоночника, из-за чего нарушается периферический кровоток, соответственно, ухудшается питание дисков. Межпозвоночный диск становится менее эластичным, упругим, пульпозное ядро утрачивает способность равномерно распределять нагрузку по всему объему, перестаёт защищать фиброзное кольцо от постоянных механических воздействий. Как результат — в фиброзном кольце образуются трещины, оно не способно удерживать позвонки, появляется патологическая подвижность, диски смещаются по отношению друг к другу.
Увеличивают риск возникновения остеохондроза на фоне радикулит следующие факторы:
- чрезмерные физические нагрузки;
- плохое питание;
- лекарственная и алкогольная интоксикация;
- сидение в неправильной позе;
- ходьба с неровным позвоночником;
- травмы спины;
- избыточный вес;
- нарушение обменных процессов при ожирении, сахарном диабете, пониженной активности щитовидной железы.
В качестве первопричин остеохондроза рассматривают аномалии строения позвоночника, наследственный фактор, сосудистые расстройства.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 25 Февраля 2022 года
Содержание статьи
О чём говорит остеохондроз при радикулите
Дегенеративно-дистрофические изменения позвонков возникают на фоне прогрессирующего радикулита или длительно сохраняющейся боли в спине без попыток адекватного обезболивания. Главный и самый ранний симптом остеохондроза — боль. В остром периоде боль острая и сильная, усиливается при любых движениях в поражённом сегменте, ограничивает физическую активность, заставляет пациента принимать положение в наименее болезненной позе. Выраженность и длительность боли зависит от стадии остеохондроза, степени сдавления корешков спинного мозга.
Определённые симптомы указывают на локализации остеохондроза относительно позвоночника:
- Остеохондроз шейного отдела —клинически определяют по боли в затылочной области, отдающей в ухо. В зависимости от того в каких позвонках происходят дегенеративные изменения болевой синдром может возникать в надплечье, большой грудной и дельтовидной мышце, распространяться в виде полосы на тыльной поверхности или по наружному краю руки к пальцам кисти.
- Остеохондроз грудного отдела — характеризуется приступообразной болью, идущей от позвоночника по межреберьям. Болезненность усиливается при глубоком дыхании, кашле, чихании, больные вынуждены отклонять туловище в сторону поражения. Грудной остеохондроз имитирует заболевания органов пищеварения, и сопровождается утратой аппетита, острой болью внизу живота, изжогой, тошнотой, рвотой.
- Остеохондроз поясничного отдела — выделяют три клинических симптома: люмбалгия — подострая боль в пояснице, имеет тупой характер и длительное течение; люмбаго — острая сильная боль в пояснице, которую сравнивают с “прострелом”; люмбоишалгия — внезапная боль в области поясницы и задней поверхности бедра, боль носит острый, жгучий, простреливающий характер.
С чем можно перепутать симптомы
Острая боль с высокой интенсивностью при остеохондрозе характерна для анкилозирующего спондилоартрита, остеомиелита, туберкулёза позвоночника, бруцеллёза, ревматизма, инфекционных поражений. В процессе диагностики остеохондроза на фоне радикулита необходимо исключить соматические заболевания с типичными симптомами, не связанные с опорно-двигательным аппаратом. Это злокачественные и доброкачественные опухоли, миозит, коксартроз.
Как снять приступ боли
- Провести обезболивание при помощи нестероидного противовоспалительного средства или анальгетика в таблетированной форме.
- Дополнительно принять натуральное успокоительное средство — настой валериана, пустырника, пиона.
- Обеспечить постельный режим на ровной твёрдой поверхности.
- Зафиксировать место, откуда исходит боль, тугой повязкой или одеть специальный корсет для спины, шеи.
- Нанести на болезненное место нестероидное противовоспалительное средство в виде мази, крема, геля или поставить компресс, используя местные препараты согревающего, местнораздражающего действия.
Важно избегать резких движений головой, туловищем, чтобы не спровоцировать новый приступ, не усилить болезненность. Категорически запрещено принимать другие препараты без назначения специалистом.
Когда нужно обратиться к врачу
Резкая интенсивная приступообразная боль в спине, шее, пояснице, возникшая не впервые — показание для срочной консультации специалиста. Насторожить должна постоянная боль, усиливающаяся при движениях, кашле, чихании, слабость мышц, онемение рук и ног, ограничение движений и физической активности.
Пациенты с жалобами на болезненные ощущения в спине нуждаются в осмотре терапевтом, неврологом, ортопедом, вертебрологом. Врач проводит внешний осмотр больного, анализирует жалобы, оценивает давность и динамику радикулита, определяет степень двигательных и чувствительных расстройств.
Чтобы выявить причины и признаки остеохондроза визуальной диагностики недостаточно. Наиболее информативные аппаратные методики — рентгенография позвоночника в двух проекциях, компьютерная томография, магнитно-резонансная томография. Исследования дают информацию о состоянии и строении позвонков, межпозвонковых суставах и отверстиях, позволяют обнаружить грыжу диска, дегенеративно-дистрофические процессы, осложнения остеохондроза.
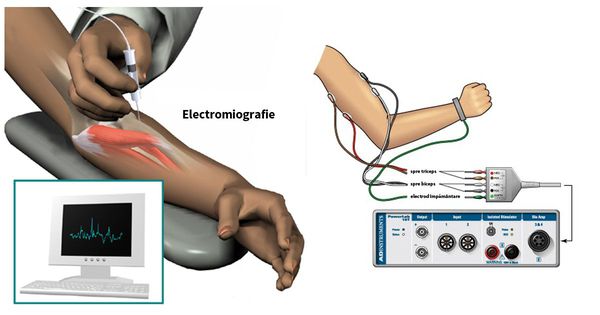
Для распознавания первопричин боли в спине по показаниям выполняют спондилографию, клинический анализ крови, миелографию, спинномозговую пункцию, дискографию. Определить степень и локализацию поражения нервных путей можно при помощи электронейрографии, вызванных потенциалов, электромиографии.

Скульский Сергей Константинович

Ключкина Екатерина Николаевна

Хачатрян Игорь Самвелович

Шехбулатов Арслан Висрадиевич

Тремаскин Аркадий Федорович

Ефремов Михаил Михайлович

Ульянова Дарья Геннадьевна

Шантырь Виктор Викторович

Булацкий Сергей Олегович
Бортневский Александр Евгеньевич

Бурулёв Артём Леонидович

Коников Виктор Валерьевич

Шайдулин Роман Вадимович

Саргсян Арцрун Оганесович

Ливанов Александр Владимирович

Соловьев Игорь Валерьевич

Кученков Александр Викторович
Методы лечения
Пациент с острой болью в шее, спине, пояснице нуждаются в проведении неотложной консервативной помощи. Плановое хирургическое лечение необходимо в случае значительного сдавления спинного мозга и/или конского хвоста, нарушения тазовых функций, непрекращающихся болей, невзирая на 3-4 месяца терапии.
В остром периоде всем пациентам показан покой в поражённом сегменте позвоночника: для фиксации позвонков шейного отдела позвоночника применяют воротника Шанца, грудного и поясничного отдела — пояс или корсет для спины. Важно также организовать качественный уход больному: постельное место должно быть жёстким и упругим, питание физиологически полноценным с ограничением соли, сахара, жирной пищи, копченостей. Необходимо увеличить норму витамин, продуктов, способствующих восстановлению костной и хрящевой ткани — желе, студень, заливное.
Медикаментозное лечение
Для устранения болезненных ощущений эффективны нестероидные противовоспалительные препараты. Они действуют одновременно в трёх направлениях: подавляют воспаление, купируют боль, снижают температуру тела до нормальных показателей. Обычно в остром периоде назначают внутримышечное введение НПВП с последующим переходом в течение 10-14 дней на таблетки и мази.
Кроме этих форм используют суппозитории и трансдермальные пластыри. К применению НПВП следует относиться осторожно, так как длительный приём высоких доз грозит серьезными осложнениями в виде нарушения функций печени, свертываемости крови, язвы желудка, желудочных и кишечных кровотечений.
При острой боли высокой интенсивности применяют блокады в околопозвоночные ткани, препаратами для которых выступают местные анестетики и стероидные гормоны. Для купирования болевого синдрома могут быть назначены ненаркотические анальгетики в таблетках.
Медикаментозное лечение радикулита, и возникшего на его фоне остеохондроза, требует назначения хондропротекторов. Препараты оказывают противовоспалительный и обезболивающий эффект, тормозят разрушающее воздействие на хрящевую поверхность сустава, улучшают питание суставов позвоночника, замедляют прогрессирование остеохондроза.
По показаниям врача используют лекарства с другим фармакологическим действием:
- миорелаксанты — уменьшают напряжение мышечной ткани, избавляют и облегчают течение мышечных судорог, болезненных спазмов;
- корректоры микроциркуляции — расширяют сосуды, улучшают кровообращение, увеличивают количество поставляемого к миокарду кислорода;
- седативные — снижают высокую нервную возбудимость, уменьшают последствия стресса.
Результативность лечения значительно повышает прием таблетированных форм или внутримышечное введение витамин группы В. С их помощью можно улучшить функциональность нервной системы, привести в норму процессы кроветворения, нормализовать обмен веществ в суставах позвоночника.
Хирургическое лечение
Остеохондроз вследствие радикулита лечится хирургически при неэффективности консервативной терапии, упорном болевом синдроме, расстройстве функций тазовых органов, значительном сдавлении спинного мозга. В последнем случае причиной болезненности обычно выступает опухоль, образование межпозвоночной грыжи. В ходе операции полностью или частично удаляют межпозвонковый диск, грыжу открытым способом (дискэктомия) или с использованием микрохирургических технологий (микродискэктомия).
Возможно проведение стабилизации позвоночника, пункционное удаление фрагмента пульпозного ядра межпозвоночного диска (нуклеопластика), замена имплантом, лазерная реконструкция диска.
Консервативная терапия
Методы физиотерапии назначают при боли в спине, шеи, пояснице острого и хронического течения. Для усиления противовоспалительного и обезболивающего действия от препаратов, активизации обмена веществ и микроциркуляции в остром периоде назначают электрофорез гидрокортизоном, амплипульстерапию, воздействие электрическим полем ультравысокой частоты, ультрафонофорез, лазерную и магнитную терапию.
По мере стихания интенсивности боли в программу лечения добавляют массаж, лечебную гимнастику, рефлексотерапию, остеопатию, иглоукалывание. Для устранения симптомов сдавления спинного мозга рекомендуют сухое или подводное вытяжение, тракционную терапию. В ходе процедуры происходит растяжение позвоночника, увеличивается расстояние между позвонками, уменьшается давление грыжи диска на окружающие ткани.
С целью профилактики вторичного обострения и предупреждения прогрессирования радикулита благоприятны радоновые и сероводородные ванны, грязевые аппликации, санаторно-курортное лечение, занятия плаванием.
Что такое радикулит (радикулопатия)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Тихонов И. В., невролога со стажем в 14 лет.
Над статьей доктора Тихонов И. В. работали литературный редактор Вера Васина , научный редактор Роман Люкманов и шеф-редактор Маргарита Тихонова

Определение болезни. Причины заболевания
Радикулит — это термин, в переводе с латинского языка обозначающий воспаление нервного корешка. Такое название невропатологи более 100 лет назад использовали для описания болевого синдрома в шее, спине и конечностях, считая, что причиной радикулита является воспалительный процесс.
Однако благодаря развитию медицинской науки и диагностических возможностей в последующие годы было установлено, что воспалительной реакции в своём истинном значении в нервных корешках при большинстве подобных болевых синдромах не происходит. Редкое исключение составляют случаи, когда инфекционный процесс в суставе и окружающих мягких тканях распространяется на проходящее вблизи нервное волокно (частота встречаемости менее 0,01% среди всех болевых синдромов).
Факторы риска
Болевые синдромы возникают в связи с раздражением спиномозговых корешков не только путём воспаления, но и по причине их повреждения или сдавления. Это может возникать при спондилоартрозе, спондилолистезе, остеопорозе, опухоли позвоночника и спинного мозга, компрессионном переломе позвонка и поперечных отростков, значительной межпозвонковой грыже. А также при инфекционных заболеваниях (остеомиелит, туберкулёз, сифилис).
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы радикулита
Симптомы радикулопатии зависят от степени и вида поражения нервного корешка.
Признаки радикулита
В случае, когда возникает нарушение в двигательных волокнах корешка, симптомом будет снижение (парез) или полное отсутствие (плегия) двигательной функции в мышечной группе, которая связана с центральной нервной системой с помощью данного нервного волокна.
При поражении чувствительных волокон корешка симптомами будут снижение или отсутствие различных видов чувствительности (тактильной, температурной, вибрационной и др.) — гипо- или анестезия.
Соответственно, если повреждены двигательные и чувствительные волокна, симптомами радикулопатии будут снижение силы и чувствительности в соответствующем анатомическом участке.
Также к возможным симптомам радикулита относится снижение или отсутствие рефлекса (гипо- или арефлексия), участие в котором принимает поражённый нервный корешок.
Следует отметить, что симптомы боли не являются истинными симптомами радикулопатии, однако зачастую могут быть сопутствующими симптомами другого заболевания, одновременно присутствующего при радикулопатии. Локализоваться болевые ощущения могут в шее, спине, конечностях, в зависимости от поражённого участка.
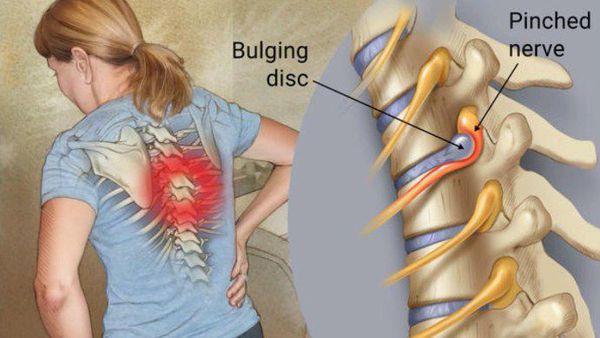
Достаточно редко могут возникать различные вегетативные симптомы (чрезмерное потоотделение, бледность или покраснение). [5] [8] [10]
Симптомы корешкового синдрома шейного отдела
- боль;
- нарушение чувствительности (онемение, ползание "мурашек");
- снижение мышечной силы в области шеи и руки с одной стороны при одностороннем поражении; при двустороннем — симптоматика будет соответствующей.
Симптомы корешкового синдрома грудного отдела
- боль;
- нарушение чувствительности "опоясывающего" типа справа или слева от позвоночника; в зависимости от конкретного корешка оно может возникать в области от подмышек и верхних краёв лопаток до поясницы и пупка.
Симптомы корешкового синдрома поясничного отдела
- слабость;
- чувствительные нарушения в мышцах ног с характерной "простреливающей" болью, распространяющейся в ягодицу и/или бедро с одной стороны.
Патогенез радикулита
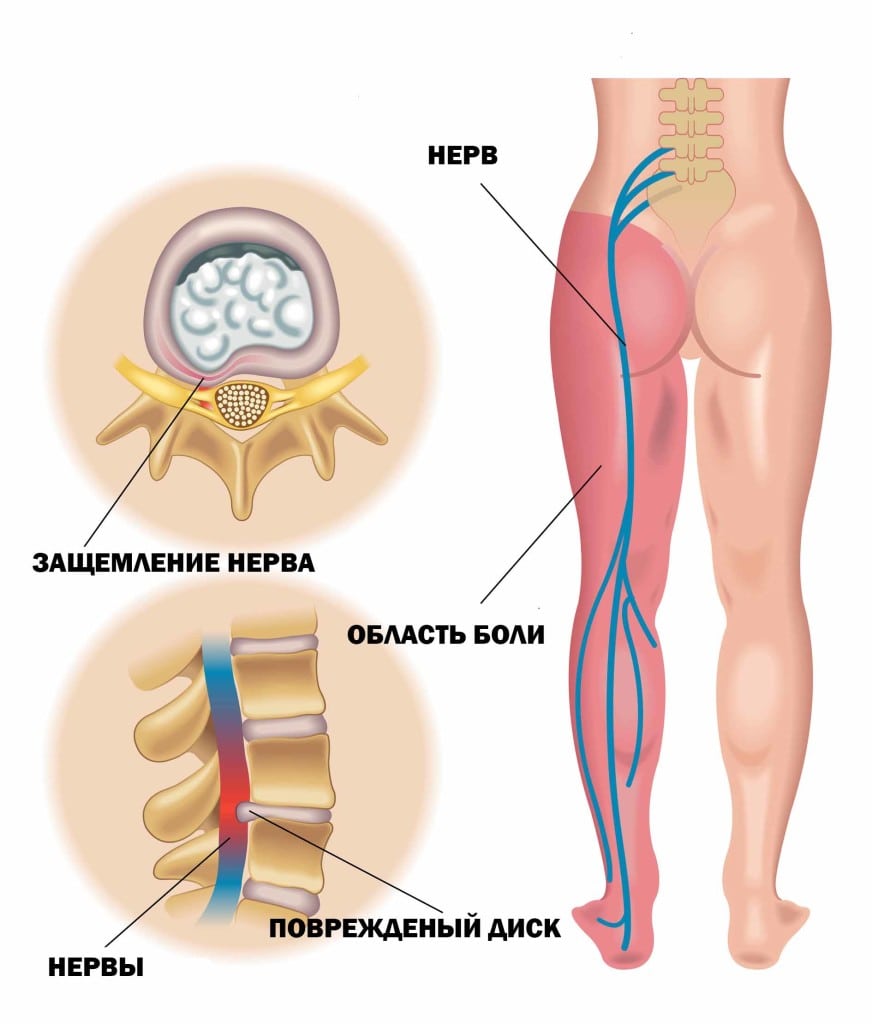
Основной механизм возникновения радикулопатии — механическое сдавление нервного корешка. Это может возникать в результате травм, а также в связи с воздействием вертебральных (позвоночных) структур при выраженном спондилоартрозе, спондилолистезе, остеопорозе, опухоли позвоночника и спинного мозга, компрессионном переломе позвонка и поперечных отростков, значительной межпозвонковой грыже. Частой локализацией поражения в этих случаях является экстрадуральный отдел нервного корешка. [8]
При инфекционных заболеваниях (остеомиелит, туберкулёз, сифилис) чаще страдают интрадуральные участки корешков (менингорадикулиты). [10]
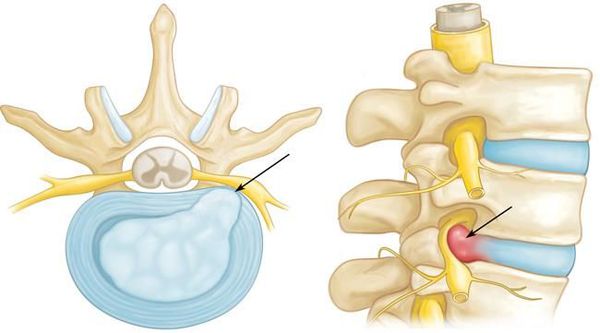
Если диск патологически изменён, то в любой момент движения может возникнуть сжатие нервного корешка. Для того, чтобы устранить сдавление, в повреждённом участке организма включаются компенсаторные механизмы: окружающие ткани отекают, фиксируются мышечные волокна. Происходящая иммобилизация сдавленного нервного корешка с возникающим болевым симптомом не позволяет больному двигаться с прежней интенсивностью, снижая нагрузку на травмированный участок позвоночника.
Классификация и стадии развития радикулита
По уровню возникновения радикулопатии различают:
- шейную;
- грудную;
- поясничную;
- крестцовую;
- смешанную.
По причине возникновения радикулопатии бывают:
- дискогенными (при поражении межпозвонкового диска);
- спондилогенными (при поражении тела позвонка и его отростков).
По механизму возникновения:
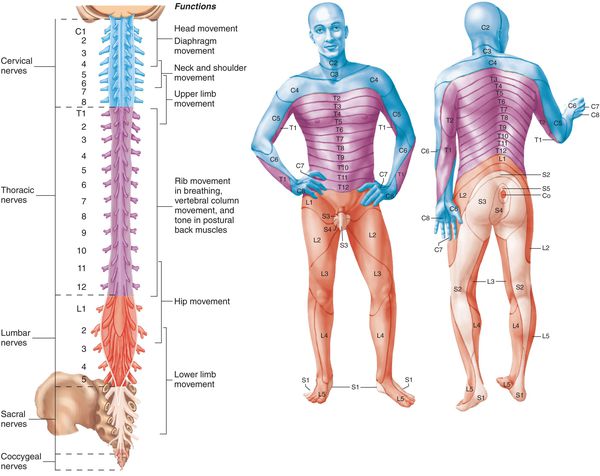
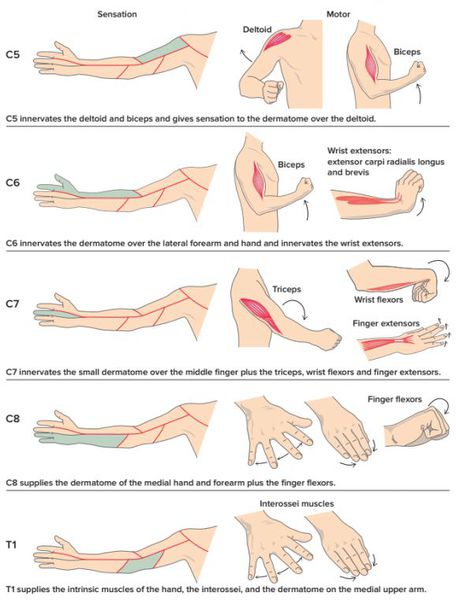
По топографическому расположению (указывается конкретный нервный корешок (слева или справа) и его цифровое и анатомическое название в зависимости от уровня расположения):
- Радикулопатия С1-8 (шейный);
- Радикулопатия Th1-12 (грудной);
- Радикулопатия L1-5 (поясничный);
- Радикулопатия S1-3 (кресцовый).
Стадии радикулопатии
Общепризнанной и универсальной классификации стадий развития радикулопатии не существует, потому что нет единственной причины развития синдрома. Например, при инфекционном воспалении (истинном радикулите) описывают стадии воспаления. При компрессии корешка грыжей межпозвонкового диска или его секвестром (фрагментом разрушенного диска) — стадии, присущие процессу сдавления корешка.
Тем не менее, в течении радикулопатии можно выделить:
- дебют — впервые возникший корешковый синдром;
- обострение — повторное развитие синдрома;
- прогрессирование — нарастание синдрома;
- стабилизацию или регресс симптомов;
- ремиссию.
В некоторых источниках выделяют неврологическую и невротическую стадии. Врачи такую классификацию не используют.
Осложнения радикулита
Осложнения радикулопатии при отсутствии правильного лечения могут проявляться в виде нарушения двигательных и чувствительных функций в иннервируемой области или конечности, вплоть до полного отсутствия чувствительности (анестезия) и движений (плегия) в случае необратимого поражения нервного волокна. [8] [10]
Диагностика радикулита
Когда следует обратиться к врачу
Невролога следует посетить как можно скорее:
- при острой боли в шее или спине;
- внезапной или постепенно нарастающей слабости в мышцах руки или ноги;
- стойком нарушении чувствительности.
Подготовка к посещению врача
При посещении невролога следует:
- зафиксировать время возникновения жалоб и попытаться описать обстоятельства, в которых они появились, например при неловком движении, падении, непривычной физической нагрузке, длительной неудобной позе;
- найти положения, при которых боль уменьшается и усиливается;
- запомнить принимаемые лекарства и их дозы;
- не забыть медицинскую документацию о ранее проведённых анализах и обследованиях.
Сбор жалоб
Первым диагностическим мероприятием при радикулопатии является сбор жалоб и уточнение данных анамнеза заболевания пациента. Проводится классический неврологический [8] [10] и вертеброневрологический [4] [7] осмотр.
Используются различные шкалы, тесты, опросники для самостоятельного заполнения пациентом: опросники нейропатической боли DN4 и PainDETECT, визуальная аналоговая шкала, опросник Роланда-Морриса и другие. [2]
Неврологический осмотр при радикулите
Методика полного неврологического осмотра:
- Первый этап:
- врач выявляет общемозговые и менингеальные симптомы, например головную боль, тошноту, скованность мышц затылка, болезненность при надавливании на глазные яблоки;
- оценивает функции черепных нервов, например вестибулярную;
- определяет силу мышечных групп и их тонус;
- исследует сухожильные рефлексы;
- проверяет наличие патологических рефлексов;
- выявляет нарушения координации и чувствительности.
- Второй этап: невролог оценивает когнитивные, эмоциональные и речевые функции.
- Третий этап:
- доктор исследует позу пациента в положениях сидя, стоя и лёжа;
- оценивает симметрию тела;
- определяет объём движений во всех отделах позвоночника и конечностях;
- проверяет симптомы "натяжения" — специфические признаки патологии корешков, например появление боли при покашливании, сгибании ноги в коленном суставе и т. д.;
- исследует чувствительность: болевую и тактильную, при необходимости температурную и проприоцептивную (вибрационную, мышечно-суставную).
Компьютерная томография
Для уточнения локализации повреждения нервного корешка проводятся нейровизуализационные методы диагностики. Самым информативным является магнитно-резонансная томография (МРТ). Метод позволяет выяснить причину радикулопатии: с его помощью можно увидеть сам нервный корешок и структуры, которые его окружают.
ЯМРТ и МРТ — это один и тот же метод диагностики. В его основе лежат принципы ядерно-магнитного резонанса (ЯМР). Однако метод распространился под названием магнитно-резонансной томографии (МРТ), а не ядерно-магнитной резонансной томографии (ЯМРТ).
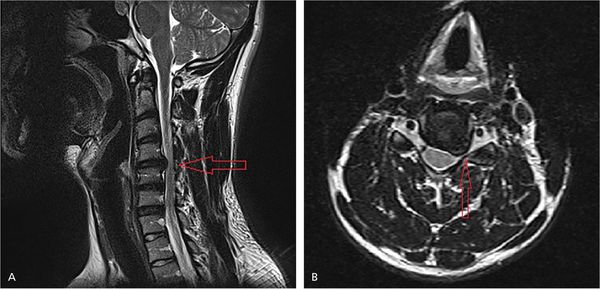
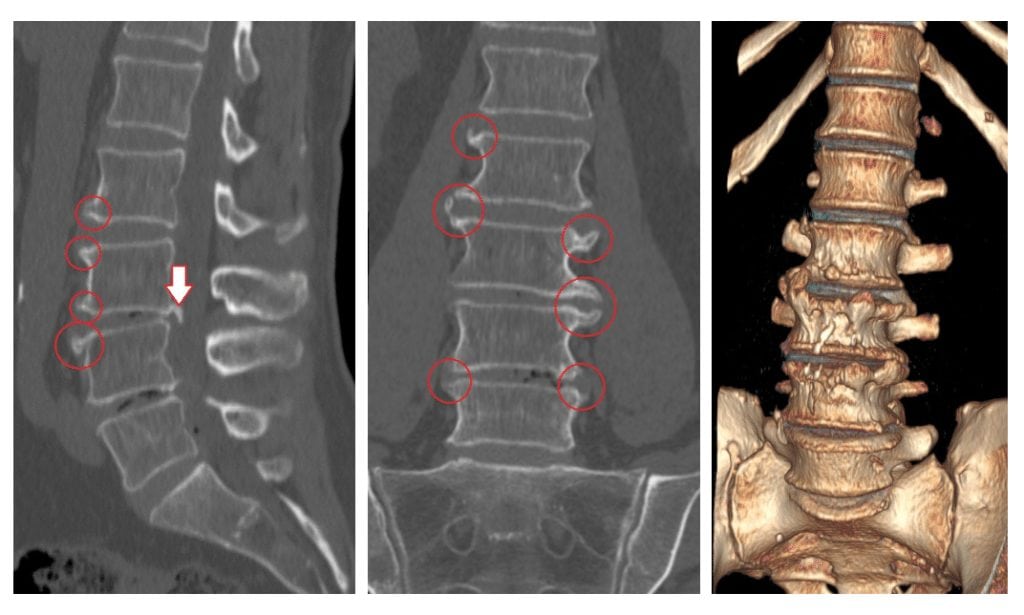
На рисунке А (вид сбоку) стрелкой указана локализация грыжи межпозвонкового диска на уровне шейных С4-С5 позвонков. Грыжа выступает в позвоночный канал и смещает или сдавливает спинной мозг. На рисунке В (вид сверху) стрелкой отмечена та же грыжа, которая выступает влево и сдавливает нервный корешок.
Для определения уровня и степени поражения нервного волокна выполняется электромиография (ЭМГ). При необходимости может быть проведена стимуляционная ЭМГ (на поверхность кожинакладываются электроды) или игольчатая ЭМГ (в исследуемую мышцу вводятся электроды-иглы). [1]
При наличии противопоказаний к проведению МРТ можно использовать КТ. Противопоказаниями могут быть установленный кардиостимулятор, инсулиновая помпа или массивный ферромагнитный имплант. Однако с помощью КТ лучше визуализируются не мягкие ткани, к которым относят нервные корешки, а костные структуры.
Рентгенография
Рентгенография при радикулопатии является неинформативным методом, поскольку позволяет визуализировать только костные структуры. Назначение рентгенографии оправдано в случаях, когда есть подозрение на трещину, перелом позвонков и их отростков, остеопороз и спондилолистез (проводится рентгенография определённого отдела позвоночника в положении пациента стоя с функциональными пробами на сгибание/разгибание в боковой проекции).
Рентгенография сильно проигрывает МРТ в точности диагностики.
Лечение радикулита
Первая помощь. Ограничение движения
Необходимо исключить или уменьшить влияние фактора, который привёл к развитию корешкового синдрома: асимметричной позы, поднятия тяжестей и т. п.
До проведения неврологического осмотра следует воздерживаться от физических нагрузок. Требуется покой и обезболивание: при отсутствии противопоказаний можно принять ибупрофен.
Лечение радикулопатии начинается с выяснения причины заболевания и её устранения. Если компрессию нервного корешка вызывает межпозвонковая грыжа, лечение будет направленно на снижение отёка в области грыжи и нервного корешка различными консервативными способами, а при их неэффективности рекомендуется хирургическое воздействие, направленное на декомпрессию нервного волокна.
В большинстве случаев при своевременном обращении к квалифицированному специалисту радикулопатию удаётся вылечить консервативным способом, используя:
- медикаментозное лечение радикулита (капельницы, лечебные блокады, препараты для приёма внутрь и в виде инъекций);
- мануальную терапию;
- физиотерапию;
Эти методы направлены на снижение отёка, улучшение кровообращения и выведение накопившихся продуктов метаболизма в области сдавленного нервного корешка. [3] [5] [6] [9]
Хирургическое лечение
При нестабильности позвонков, массивной межпозвонковой грыже, деструкции позвонка и других сложных случаях может потребоваться консультация нейрохирурга и операция. Вид вмешательства определяет врач, оценив симптомы, эффективность консервативной терапии и данные МРТ.
Медикаментозное лечение острой боли при радикулите
Для уменьшения боли при радикулопатии применяют широкий спектр препаратов. В первую очередь — нестероидные противовоспалительные средства (НПВС) в таблетках, капсулах, гелях и мазях.
К НПВС относятся:
Существуют лекарственные формы с доставкой действующего вещества через кожу, например обезболивающие пластыри с лидокаином.
При упорной нейропатической боли и неэффективности НПВС используют противоэпилептические препараты с обезболивающим эффектом, например габапентин и прегабалин.
При недостаточной эффективности консервативной терапии применяют гормональные средства, которые вводят в околокорешковое пространство: дексаметазон и бетаметазон.
Лечение при хроническом болевом синдроме
При хронизации боли врач может рекомендовать приём противоэпилептических средств и антидепрессантов, которые обладают обезболивающим эффектом. При исчерпанных возможностях устранения боли возможна нейрохирургическая операция: установка противоболевого стимулятора, морфиновой помпы или пересечение корешка.
Особенности лечения при беременности
При беременности, в особенности в третьем триместре, многие лекарства нельзя применять. Врачи, как правило, назначают местные препараты и нелекарственные методы: лечебную гимнастику и ношение корсетов.
Домашние средства лечения
Домашнее лечение корешкового синдрома возможно только после исчерпывающей консультации врача. Доктор порекомендует упражнения для самостоятельных занятий. При необходимости врач объяснит, как носить корсет, и при запросе от пациента расскажет, как применять домашние физиотерапевтические приборы.
Лечение радикулита народными средствами
Эффективность и безопасность методов народной медицины научно не доказана. Их применение может быть опасным для здоровья и жизни пациента.
Прогноз. Профилактика
При раннем выявлении причины возникновения радикулопатии и её устранении прогноз на выздоровление будет благоприятный с восстановлением всех утраченных чувствительных и двигательных функций в иннервируемой области.
Осложнения в виде различных нарушений чувствительности и разной степени пареза (слабости) в мышцах могут оставаться на довольно продолжительный период в случаях не устранения основной причины радикулопатии, например, при большой межпозвонковой грыже.
Выраженное поражение нервного корешка приводит к его гибели и отсутствию всех видов чувствительности и движений в иннервируемой области.
Читайте также:

