Причины разрастания соединительной ткани келоидные рубцы в послеоперационном периоде реферат
Обновлено: 05.07.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Келоидный рубец: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Келоидный рубец – возвышающееся над поверхностью кожи ярко-красное, бордовое или розовое утолщение, в некоторых случаях сопровождающееся болью, жжением и зудом.
Возникает после механического повреждения кожи, а также как следствие ожогов, татуировок, пирсингов, укусов животных. В редких случаях может формироваться без видимой причины.
Чаще всего келоидные рубцы локализуются в области грудной клетки, на верхних и нижних конечностях, на лице, но практически никогда их нет на ладонях, подошвах, коже век и гениталий.
- Истинный (спонтанный) келоид. Возникает на визуально измененной коже и представляет собой одиночное образование плотной консистенции, возвышающееся над уровнем кожи, имеет бледно-розовый цвет, шаровидную форму и различные размеры.
- Ложный келоид. Возникает на любом участке кожи, развиваясь после обширных ожогов, травм или на месте послеоперационных шрамов. Выглядит как красноватый рубец, покрытый тонким слоем кожи.
- Акне-келоид (сосочковый дерматит головы, склерозирующий фолликулит затылка) - хроническое воспаление кожи затылка или задней поверхности шеи, проявляющееся множественными рассеянными конусовидными красно-бурыми папулами (плотными, некрупными возвышениями над поверхностью кожи), которые, сливаясь, образуют бляшку. Возникает чаще всего у мужчин.
- молодые – существуют от 4-5 месяцев до 3 лет и характеризуются активным ростом;
- старые (зрелые) – существуют более 3 лет, могут закончить свой рост или медленно увеличиваться.
- Спонтанное возникновение, без видимой причины.
- Наследственные факторы.
- Последствие механического или химического воздействия (бытовые травмы, ожоги, оперативные вмешательства, акне, воспалительные процессы, укусы животных).
- Длительный прием некоторых лекарственных препаратов: гормональных, цитостатиков (препаратов, используемых для лечения ревматологических и онкологических заболеваний), антикоагулянтов (лекарств, разжижающих кровь), противовоспалительных средств.
- Смуглая кожа. Замечено, что у людей со смуглой кожей присутствует бОльшая предрасположенность к возникновению келоидных рубцов, чем в среднем в популяции.
- Генетические заболевания, связанные с нарушением выработки коллагена, проявляющиеся чрезмерной эластичностью кожи, что чревато нарушением процессов ее восстановления в случае даже незначительного повреждения:
- синдром Эллерса–Данлоса – характеризуется гипермобильностью суставов, повышенной растяжимостью кожи;
- синдром Марфана – наследственное заболевание соединительной ткани, которое проявляется патологическими изменениями со стороны сердечно-сосудистой и костно-суставной систем, а также заболеваниями органов зрения;
- склеродермия – аутоиммунное заболевание, относящееся к группе системных заболеваний соединительной ткани. Проявляется уплотнением кожи, поражением внутренних органов, небактериальным воспалением, повышением продукции коллагена и нарушением микроциркуляции;
- синдактилия – генетическое заболевание, характеризующееся сращением пальцев кистей.
- наличие уплотнений в зарубцевавшейся зоне;
- дискомфортные ощущения на месте шрама, зуд, жжение или повышенная чувствительность кожи;
- появление твердых гладких гранул на месте зарубцевавшейся раны;
- шрам меняет окраску на ярко-красный, синий, фиолетовый или, наоборот, бледнеет;
- поврежденная зона и неприятные ощущения выходят за границы рубца.
- Эпителизация. На травмированном участке формируется эпителиальный слой, через 7–9 дней он уплотняется и бледнеет. Через 2–3 недели место повреждения краснеет и набухает.
- Набухание. За 3–4 недели уплотняется поврежденный эпидермис. Травмированная кожа приобретает красный оттенок.
- Уплотнение. Травма становится намного плотнее. На коже заметна выпуклость.
- Размягчение. Шрам бледнеет и смягчается. Могут возникать болевые ощущения.
- содержат интерферон;
- кортикостероиды;
- ферменты или ферментосодержащие препараты.
- хлопчатобумажное белье и специальные бандажи (рекомендовано носить полгода, делаются по индивидуальным меркам);
- силиконовые и гелевые давящие пластины;
- жидкости на основе геля — коллодий с полисиликоном или силиконом.
- обработка шрама антисептиком;
- нанесение препарата, разрушающего рубец;
- подключение прибора, воздействие на рубец током;
- удаление оставшегося лекарства салфеткой.
- обостренные вирусные заболевания;
- плохая свертываемость крови;
- патологии с сердцем;
- обострение хронических заболеваний;
- неврологические отклонения от нормы.
- шрамы на лице, шее и груди;
- онкология;
- заболевания почек;
- нарушенное кровообращение.
- во время первого сеанса исчезает до 70% шрама, что говорит о быстром видимом результате;
- длительность терапии от 20 минут до полутора часов, в зависимости от сложности проблемы.
- дермабразия;
- пилинг;
- мезотерапия.
- небольшой надрез скальпелем на шраме под местным наркозом;
- края рубца сшиваются косметическими стежками для лучшего срастания надреза;
- после рассасывания швов — гормональные инъекции и ферментативная терапия.
- детям с 0 лет;
- беременным женщинам;
- во время лактации;
- параллельно с медикаментозным лечением.
Диагностика и обследования при возникновении келоидных рубцов
Во время сбора анамнеза врач обращает внимание на особенности формирования рубцовой ткани. Для келоидных рубцов характерно:
Формирование рубцовой ткани представляет собой физиологический ответ на повреждение кожных покровов и слизистых оболочек. Однако изменение метаболизма внеклеточного матрикса (дисбаланс между его разрушением и синтезом) может привести к чрезмерному рубцеванию и образованию келоидных и гипертрофических рубцов [1].
Ключевую роль в формировании келоидного рубца играют аномальные фибробласты и трансформирующий фактор роста - β1 [3, 4]. Кроме того, в тканях келоидных рубцов определяется увеличение числа тучных клеток, ассоциированных с повышенным уровнем таких промоторов фиброза, как индуцируемый гипоксией фактор-1α, сосудистый эндотелиальный фактор роста и ингибитор активатора плазминогена-1 [5, 6, 7, 8] .
В развитии гипертрофических рубцов основную роль играет нарушение метаболизма внеклеточного матрикса вновь синтезированной соединительной ткани: гиперпродукция и нарушение процессов ремоделирования межклеточного матрикса с повышенной экспрессией коллагена I и III типов. Кроме того, нарушение системы гемостаза способствует избыточной неоваскуляризации и увеличивает время реэпителизации [9,10] .
Официальные показатели заболеваемости и распространенности келоидных и гипертрофических рубцов отсутствуют. По данным современных исследований, образование рубцов наблюдается у 1,5-4,5% лиц в общей популяции. Келоидные рубцы выявляются в равной степени у мужчин и женщин, чаще – у лиц молодого возраста. Существует наследственная предрасположенность к развитию келоидных рубцов: генетические исследования указывают на аутосомно-доминантное наследование с неполной пенетрантностью [2].
Клиническая картина
Cимптомы, течение
Различают следующие клинические формы рубцов [11, 12, 13, 14]:
- нормотрофические рубцы;
- атрофические рубцы;
- гипертрофические рубцы:
o линейные гипертрофические рубцы;
o широко распространяющиеся гипертрофические рубцы;
- келоидные рубцы:
o малые келоидные рубцы;
o крупные келоидные рубцы.
Также выделяют стабильные (зрелые) и нестабильные (незрелые) рубцы.
Келоидные рубцы представляют собой четко очерченные плотные узлы или бляшки, от розового до лилового цвета, с гладкой поверхностью и неравномерными нечеткими границами. В отличие от гипертрофических рубцов, они часто сопровождаются болезненностью и гиперестезиями. Покрывающий рубцы тонкий эпидермис нередко изъязвляется, часто наблюдается гиперпигментация.
Келоидные рубцы образуются не ранее чем через 3 месяца после повреждения ткани, а затем могут увеличиваться в размерах в течение неопределенно длительного времени. По мере роста по типу псевдоопухоли с деформацией очага они выходят за границы первоначальной раны, спонтанно не регрессируют и имеют тенденцию к рецидивам после эксцизии.
Образование келоидных рубцов, в том числе спонтанное, наблюдается в определенных анатомических областях (мочки ушей, грудь, плечи, верхняя часть спины, задняя поверхность шеи, щеки, колени).
Гипертрофические рубцы представляют собой узлы куполообразной формы различных размеров (от мелких до очень крупных), с гладкой или бугристой поверхностью. Свежие рубцы имеют красноватую окраску, в дальнейшем она становится розоватой, белесоватой. По краям рубца возможна гиперпигментация. Образование рубцов происходит в течение первого месяца после повреждения ткани, увеличение в размерах – в течение последующих 6 месяцев; часто в течение 1 года рубцы регрессируют. Гипертрофические рубцы ограничены границами первоначальной раны и, как правило, сохраняют свою форму. Очаги поражения обычно локализуются на разгибательных поверхностях суставов или в областях, подверженных механическим нагрузкам.
Диагностика
Диагноз заболевания устанавливается на основании клинической картины, результатах дерматоскопического и гистологического исследований (при необходимости).
При проведении комбинированной терапии рекомендуются консультации терапевта, пластического хирурга, травматолога, радиолога.
Дифференциальный диагноз
| Келоидный рубец | Гипертрофический рубец |
| Инфильтрирующий рост за пределы исходного повреждения | Рост в пределах исходного повреждения |
| Спонтанные или посттравматические | Только посттравматические |
| Преобладающие анатомические области (мочки ушей, грудь, плечи, верхняя часть спины, задняя поверхность шеи, щеки, колени) | Нет преобладающих анатомических областей (но обычно локализуются на разгибательных поверхностях суставов или в областях, подверженных механическим нагрузкам) |
| Появляются через 3 месяца или позже после повреждения ткани, могут увеличиваться в размерах в течение неопределенно длительного времени | Появляются в течение первого месяца после повреждения ткани, могут увеличиваться в размерах в течение 6 месяцев, часто регрессируют в течение 1 года. |
| Не связаны с контрактурами | Ассоциированы с контрактурами |
| Зуд и выраженная болезненность | Субъективные ощущения наблюдаются редко |
| IV фототип кожи и выше | Нет связи с фототипом кожи |
| Генетическая предрасположенность (аутосомно-доминантное наследование, локализация в хромосомах 2q23 и 7p11) | Нет генетической предрасположенности |
| Толстые коллагеновые волокна | Тонкие коллагеновые волокна |
| Отсутствие миофибробластов и α-SMA | Наличие миофибробластов и α-SMA |
| Коллаген I типа > коллаген III типа | Коллаген I типа |
| Гиперэкспрессия ЦОГ -2 | Гиперэкспрессия ЦОГ -1 |
Лечение
Цели лечения
- стабилизация патологического процесса;
- достижение и поддержание ремиссии;
- повышение качества жизни больных:
o купирование субъективной симптоматики;
o коррекция функциональной недостаточности;
o достижение желаемого косметического результата.
Общие замечания по терапии
Гипертрофические и келоидные рубцы являются доброкачественными поражениями кожи. Необходимость проведения терапии определяется выраженностью субъективных симптомов (например, зуда/боли), функциональной недостаточностью (например, контрактуры / механического раздражения из-за высоты образований), а также эстетическими показателями, которые могут значительно влиять на качество жизни и приводить к стигматизации [17, 18].
Ни один из доступных в настоящее время методов терапии рубцов в виде монотерапии не позволяет во всех случаях добиться редукции рубцов или улучшения функционального состояния и / или косметической ситуации. Практически во всех клинических ситуациях требуется сочетание различных методов лечения.
Медикаментозная терапия
Внутриочаговое введение глюкокортикостероидных препаратов 22
- триамцинолона ацетонид (В) 1 мг на 1 см 2 (не более 30 мг в сутки у взрослых лиц и 10 мг - у детей) внутриочагово (иглой 30 калибра длиной 0,5 дюйма). Инъекции проводятся 1 раз в 3-4 недели. Общее количество инъекций индивидуально и зависит от выраженности терапевтического ответа и возможных побочных эффектов (В).
Внутриочаговое введение триамцинолона ацетонида после хирургического иссечения рубца предотвращает рецидив (В).
или
- бетаметазона дипропионат (2 мг) + бетаметозона динатрия фосфат (5 мг) (D): 0,2 мл на 1 см 2 внутриочаго. Очаг равномерно обкалывают, используя туберкулиновый шприц и иглу 25 калибра. Общее количество введенного в течение 1 недели препарата не должно превышать 1 мл.
Немедикаментозная терапия
Криохирургия 30
Криохирургия жидким азотом приводит к полной или частичной редукции 60-75% келоидных рубцов после, по меньшей мере, трех сессий (В). Основными побочными эффектами криохирургии являются гипопигментация, образование пузырей и замедленное заживление (А).
Сочетание криохирургии жидким азотом и инъекций глюкокортикостероидных препаратов, имеет синергетический эффект за счет более равномерного распределения препарата в результате межклеточного отека ткани рубца после низкотемпературного воздействия (В).
Обработка рубца может проводится методом открытого криораспыления либо контактным методом с использованием криозонда. Длительность экспозиции – не менее 30 секунд; частота применения – 1 раз в 3-4 недели, количество процедур – индивидуально, но не менее 3.
Лазерное воздействие 34.
1. Лазер на основе диоксида углерода.
Обработка рубца СО2 лазером может проводится в тотальном или фракционном режимах. После тотальной абляции келоидного рубца СО2 лазером в качестве монотерапии рецидив наблюдается в 90% случаев (В), поэтому данный вид лечения не может быть рекомендован в виде монотерапии. Использование фракционных режимов лазерного воздействия позволяет снизить количество рецидивов.
2. Пульсирующий лазер на красителях.
Пульсирующий лазер на красителях (PDL) генерирует излучение с длиной волны 585 нм, что соответствует пику поглощения гемоглобина эритроцитов в кровеносных сосудах. Кроме прямого сосудистого воздействия PDL уменьшает индукцию трансформирующего фактора роста-β1 (TGF-β1) и гиперэкспрессию матриксных металлопротеиназ (MMP) в тканях келоида (С).
В большинстве случаев использование PDL оказывает положительное воздействие на ткань рубца в виде размягчения, уменьшения интенсивности эритемы и высоты стояния.
Хирургическое иссечение 36.
Хирургическая коррекция рубцовых изменений сопровождается рецидивом в 50-100% случаев, за исключением келоидов мочек ушных раковин, которые рецидивируют значительно реже (В). Такая ситуация связана с особенностями операционной техники, выбором метода закрытия операционного дефекта, различными вариантами пластики местными тканями.
Лучевая терапия 45.
Лучевая терапия применяется в качестве монотерапии или дополнения к хирургическому иссечению. Хирургическая коррекция в течение 24 часов после лучевой терапии считается наиболее эффективным подходом для лечения келоидных рубцов, позволяющим значительно снизить число рецидивов ( B ). Рекомендуется применение относительно высоких доз лучевой терапии в течение короткого времени экспозиции (В) [5].
Требования к результатам лечения
В зависимости от метода терапии положительная клиническая динамика (уменьшение объема рубца на 30-50%, снижение выраженности субъективных симптомов) может быть достигнута после 3-6 процедур или после 3-6 месяцев лечения.
При отсутствии удовлетворительных результатов лечения после 3-6 процедур / 3-6 месяцев необходима модификация терапии (комбинация с другими методами / смена метода / увеличение дозы).
АЛГОРИТМЫ ТЕРАПИИ

Гипертрофические рубцы
*- Коррекция терапии.
** - Часто сочетанное поражение (келоидные и гипертрофические рубцы)
*** - Необходимо последующая профилактическая терапия.

Келоидные рубцы
Профилактика
Лицам, имеющим в анамнезе случаи образования гипертрофических или келоидных рубцов или тех, кому предстоит операция в зоне повышенного риска их развития, рекомендуется:
1. Для ран с высоким риском развития рубцов, предпочтительно использовать продукты на основе силикона. Силиконовый гель или пластины следует наносить после того, как разрез или рана эпителизируется и продолжать в течение по крайней мере 1 месяца. Для силиконового геля, рекомендовано как минимум 12-часовое ежедневное использование или, если возможно, непрерывное 24-часовое использование с гигиенической обработкой дважды в день. Использование силиконового геля может быть предпочтительным, при обширной площади поражения, при использовании на их в области лица, для лиц, проживающих в жарком и влажном климате.
2. Для пациентов со средней степенью риска развития рубцов возможно использование силиконового геля или пластин (предпочтительно), гипоаллергенной микропористой ленты.
3. Пациентам с низким риском развития рубцов следует рекомендовать соблюдать стандартные гигиенические процедуры. Если пациент выражает озабоченность в связи с возможностью формирования рубца, он может применять силиконовый гель.
Дополнительной общей профилактической мерой является исключение воздействия солнечных лучей и использование солнцезащитных кремов с максимальным коэффициентом защиты от солнца (SPF> 50) до созревания рубца.
Как правило, тактика ведения пациентов с рубцами может быть пересмотрена через 4-8 недель после эпителизации с целью определения необходимости дополнительных вмешательств по коррекции рубцов.
Информация
Источники и литература
Информация
МЕТОДОЛОГИЯ
Методы, использованные для сбора/селекции доказательств:
поиск в электронных базах данных.
Описание методов, использованных для сбора/селекции доказательств:
доказательной базой для рекомендаций являются публикации, вошедшие в Кокрановскую библиотеку, базы данных EMBASE и MEDLINE.
Методы, использованные для оценки качества и силы доказательств:
· Консенсус экспертов;
· Оценка значимости в соответствии с рейтинговой схемой (схема прилагается).
Рейтинговая схема для оценки силы рекомендаций:
| Уровни доказательств | Описание |
| 1++ | Мета-анализы высокого качества, систематические обзоры рандомизированных контролируемых исследований (РКИ) или РКИ с очень низким риском систематических ошибок |
| 1+ | Качественно проведенные мета-анализы, систематические, или РКИ с низким риском систематических ошибок |
| 1- | Мета-анализы, систематические, или РКИ с высоким риском систематических ошибок |
| 2++ | Высококачественные систематические обзоры исследований случай-контроль или когортных исследований. Высококачественные обзоры исследований случай-контроль или когортных исследований с очень низким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 2+ | Хорошо проведенные исследования случай-контроль или когортные исследования со средним риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 2- | Исследования случай-контроль или когортные исследования с высоким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 3 | Неаналитические исследования (например: описания случаев, серий случаев) |
| 4 | Мнение экспертов |
Методы, использованные для анализа доказательств:
· Обзоры опубликованных мета-анализов;
· Систематические обзоры с таблицами доказательств.
Методы, использованные для формулирования рекомендаций:
Консенсус экспертов.
Рейтинговая схема для оценки силы рекомендаций:
| Сила | Описание |
| А | По меньшей мере один мета-анализ, систематический обзор или РКИ, оцененные как 1++ , напрямую применимые к целевой популяции и демонстрирующие устойчивость результатов или группа доказательств, включающая результаты исследований, оцененные как 1+, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов |
| В | Группа доказательств, включающая результаты исследований, оцененные как 2++, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов или экстраполированные доказательства из исследований, оцененных как 1++ или 1+ |
| С | Группа доказательств, включающая результаты исследований, оцененные как 2+, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов; или экстраполированные доказательства из исследований, оцененных как 2++ |
| D | Доказательства уровня 3 или 4; или экстраполированные доказательства из исследований, оцененных как 2+ |
Индикаторы доброкачественной практики (Good Practice Points – GPPs):
Рекомендуемая доброкачественная практика базируется на клиническом опыте членов рабочей группы по разработке рекомендаций.
Экономический анализ:
Анализ стоимости не проводился и публикации по фармакоэкономике не анализировались.
Метод валидизации рекомендаций:
· Внешняя экспертная оценка;
· Внутренняя экспертная оценка.
Рабочая группа:
Для окончательной редакции и контроля качества рекомендации повторно проанализированы членами рабочей группы.
Основные рекомендации:
Сила рекомендаций (A–D) приводится при изложении текста рекомендаций.
Были исследованы келоидные рубцы, десмоидная фиброма, фибросаркома, выбухающая дерматофибросаркома, злокачественная фиброзная гистиоцитома. Изучены, кроме того, с помощью электроино-микроскопнческой радиоавтографии биопсии грануляционной ткани, взятые из ожоговых ран, а также из формирующейся костной ткани при заживлении переломов. Мы исходили при этом из того, что структурные изменения, развертывающиеся в быстрорастущей грануляционной ткани, могут в известной мере рассматриваться в качестве своего рода физиологического прототипа тех изменений клеток, сосудов и промежуточной ткани, которыми характеризуется опухолевый рост. Для выявления нормальных тканевых соотношений в соединительной ткани была изучена дерма и подкожная клетчатка людей, не страдающих кожными болезнями (биопсия из края хирургического разреза).
При электронно-микроскопическом исследовании нормальной кожи обращало внимание, что среди пучков коллагеновых волокон располагались единичные клеточные элементы типа фибробластов и лишь вокруг мелких сосудов наподобие лизиса; постоянно наблюдали скопление различных соединительнотканных клеток. Клетки, меченные тимиднном-Н, встречались исключительно редко и всегда локализовались в непосредственной близости от стенки капилляра. Это же утверждает Н. Grillo (1963). Следует подчеркнуть, что такая избирательная локализация клеток вокруг мельчайших сосудов становится очевидной только при электронно-микроскопическом исследовании, так как в световом микроскопе такие сосуды неразличимы и в частых случаях спадения их просвета они представляются в виде 2 3 клеток, лежащих среди коллагеновых волокон.
Динамика структурных изменений грануляционной ткани в процессе ее роста и созревания достаточно подробно изучена как обычными методами, так и члектронно-микроскопическим и др. За редким исключением, практически все исследователи утверждают, что наибольшая концентрация клеток в грануляционной ткани отмечается вокруг вновь образующихся капилляров и что при радиоавтографическом исследовании меченые, т. е. интенсивно пролиферирующие клетки, локализуются исключительно или преимущественно в их стенке. В связи с этим считают, что источником фибробластов волокнистой соединительной ткани являются полипотентные мезенхимальные клетки периваскулярной ткани, которые делятся, а затем расходятся в стороны от сосуда, пополняя запас коллагенообразующих клеток. По мнению D. Crocker и др (1970), сначала возникают островки примитивных мезенхимальных клеток, затем среди них образуется просвет и базальная мембрана, в дальнейшем перициты превращаются в фибробласты. Полагают, что с помощью контактов между эндотелиоцитами и перицитами через базальную мембрану последние на определенном этапе развития грануляций начинают тормозить пролиферацию эндотелия и рост сосудов.
Электронно-микроскопически грануляционная ткань содержит различные клеточные элементы, однако основную ее массу составляют сосуды, находящиеся на разных стадиях формирования. Меченые клетки (эндотелиоциты и перициты) локализуются преимущественно в стенке капилляров или непосредственно прилежат к ней. Среди фибробластов встречается много таких, цитоплазма которых содержит большое число капель жира. По мере созревания и рубцевания грануляционной ткани количество сосудов в ней резко сокращается, что является доказательством ее роста именно за счет пролиферации сосудов. В дальнейшем сохраняется минимальное число мелких сосудов для обеспечения медленно текущей физиологической регенерации образовавшейся фиброзной ткани.
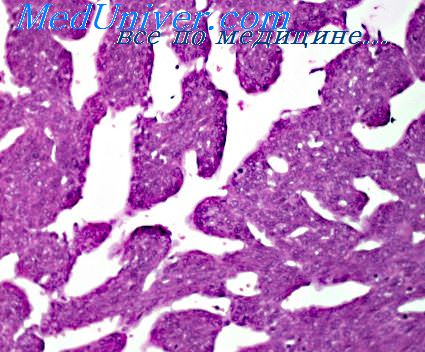
Процесс костеобразования изучен с помощью электронно-микроскопической радиоавтографии при лечении переломов методом чрескостного дистракционно-компрессионного остеосннтеза, предложенного Г. А. Илизаровым. При этом выяснилось, что постепенно увеличивающееся пространство между концами поперечно рассеченной кости сначала заполняется молодой рыхлой соединительной тканью, состоящей из фибробластоподобных клеток, продольно ориентированных коллагеновых волокон и капилляров, затем появляются участки остеоидной ткани и мелкие костные балочки, а в дальнейшем формируется полноценная костная ткань. Элект-ронно-радноавтографическое исследование регенерата показало, что клетки, интенсивно синтезирующие ДНК, располагаются почти исключительно в стенке капилляров или в непосредственной близости от нее. Касаясь вопроса о механизмах формирования новообразованной кости, как правило, говорят о так называемом десмальном остеогенезе, в основе которого лежит последовательная дифференцировка остеогенной клетки — предшественника через стадию фибробластоподобной клетки и преостеобласта в остеобласт. При этом остеогеиез и аигногенез рассматривают как процессы, протекающие синхронно, но тем не менее органически не связанные друг с другом новообразованная сеть сосудов обеспечивает питание и рост регенерата, но не формирование кости как таковой. Приведенные данные электронно-радиоавтографических исследований дают серьезные основания считать, что ангиогеиез и остеогенез — процессы не параллельно протекающие, а связанные между собой более глубоко, гистогенетически, а именно перицитарные клетки вновь образующихся сосудов являются одновременно и источником формирования остеобластов через стадию фибробластолодобной клетки.
Келоидный рубец представляет собой соединительнотканное образование, выбухающее над поверхностью кожи, иногда болезненное. Чаще он образуется после ожогов. Морфологические и гистохимические данные свидетельствуют о незавершенности созревания соединительной ткани при большом числе фибробластов, отличающихся признаками высокой функциональной активности показало, что наибольшей функциональной активностью отличаются фибробласты и фибробластоподобиые клетки, располагающиеся вблизи капилляров. Фибробласты, удаленные от сосудов, как правило, метки не содержат н находятся на различных стадиях деструкции. Следует подчеркнуть, что фнбробласты кожи, окружающей рубец, отличаются более интенсивным синтезом РНК, чем в самом рубце Тимидином-Н (синтез ДНК) метятся только эндотелиоциты.
В отличие от грануляционной ткани в келоидном рубце созревание соеди нительной ткани нарушено, оно не завершается и процесс формирования но вой ткани и ее гибели повторяется многократно. О важной рати сосудов в персистировании келоилного рубца свидетельствуют и результаты их лечения с помощью давящей повязки. При этом отмечают, что узелковый характер расположения коллагеиовых волокон, типичный для келоидов, постепенно исчезает, заменяясь их обычным параллельным ходом. Уменьшается и число клеточных элементов. Все это связывают главным образом с нарушениями микроциркуляции (стазы, запустевание капилляров и т д ) н возникающей в результате этого гипоксией ткани рубца.
Электронно-микроскопическая радиоавтография показала, что интенсивный синтез ДНК и РНК наблюдают почти исключительно в клетках, локализующихся в стенке мелких сосудов типа прекапилляров, капилляров и венул. На отдалении от сосудов, как отмечено выше, заметны единичные фибробласты и другие клетки, ие синтезирующие ДНК и РНК. Многие из иих находятся в состоянии дистрофии или некроза.
Примерно такую же картину мы наблюдали в фибросаркоме и выбухающей дерматофибросаркоме. Последнюю одни авторы рассматривают в качестве варианта фиброзной гистиоцитомы, другие же относят к новообразованиям, возникающим не из фибробластов и подобных им клеток, а к неврогенным, развивающимся из эндо- и периневральных клеточных элементов.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.

После удаления родинок, ожогов и других травмирующих действий на кожу остаются некрасивые рубцы. Они разные по форме, внешнему виду и причинам появления, но сегодня мы поговорим о самом неприятном из них — о келоидном рубце.
Что такое келоидный рубец и как он выглядит
Келоидный рубец представляет собой разрастание соединительной ткани на травмированном месте кожи. Это грубый рельефный шрам красного цвета, который со временем увеличивается, зудит, чешется и значительно превышает размеры первоначальной раны.
Внешние симптомы образования келоидного рубца на месте ожогов, ран или хирургических швов проявляются спустя 2–3 недели после повреждения ткани. Они могут проявляться следующим образом:
На ранних стадиях чаще всего наблюдается яркая окраска шрама, это связано с тем, что волокна коллагена активно разрастаются и оказывают давление на капилляры и находящиеся рядом небольшие кровеносные сосуды.
Частые места образования рубцов
Келоидные рубцы образуются в зоне декольте, на спине, шее, лице и на мочках ушей. В этих зонах находится большое количество рецепторов тестостерона, который играет существенную роль в развитии келоида. Чаще всего образование подобных рубцов связано с проведением каких-либо косметологических операций.
Например, после проведения блефаропластики, шрам формируется через всю длину верхнего века и выглядит тонкой красной полосой. Если возник келоид — он может не только испортить внешний вид, но и препятствовать закрыванию глаза.
После ринопластики — хирургического вмешательства в область носа — рубец образовывается у ноздрей, носовой перегородки, а также в области верхней губы.
Еще одна популярная операция — удаление родинок. В этом случае келоид формируется, если рана после процедуры была инфицирована, или незажившая корочка на месте родинки удалена раньше времени.
В зоне декольте келоидные шрамы могут возникнуть после маммопластики, а на мочках ушей и в других местах проколов — после пирсинга.
Причины появления келоидных рубцов

Некоторые люди имеют генетическую предрасположенность к образованию келоидов особенно, представители темнокожих национальностей. Но чаще всего рубец формируется из-за недостаточно стерильного ухода за раной или ожогом, а также при следующих обстоятельствах:
Возникновение шрама можно избежать, следуя рекомендациям врача, а также наладив режим здорового питания и отдыха.
Стадии развития келоидного рубца
Досадный дефект формируется в 4 стадии:
Чем быстрее начнется лечение, тем скорее и проще можно избавиться от келоидного шрама. Однако применять какие-либо наружные лекарственные и косметические средства следует лишь после полного заживления раны.
В чем разница между первичными и вторичными келоидными рубцами?
Если первичные рубцы возникают при случайном инфицировании, иногда — из-за недостаточного опыта хирурга или при неосторожном обращении пациента с раной, то вторичный келоид — уже закономерность, на которую следует обратить пристальное внимание.
Возможно, это симптом гормонального нарушения в организме или вестник серьезного заболевания. При появлении вторичного келоида следует обратиться к врачу и пройти подробное обследование.
Профилактика
Предсказать поведение рубца после травмы невозможно, но можно сократить риски появления келоидных рубцов. В этом помогут силиконовые гели и пластыри, они помогают предотвратить рост рубцовой ткани. Данные методы эффективны при условии, что рубец свежий (не более полугода). Силиконовые средства помогают поддерживать правильный водный баланс в рубцово-измененной коже и создают дополнительное давление, благодаря которому сосуды в рубце уменьшаются.
Начинать профилактику образования рубца рекомендуется через 3 — 4 недели, когда от ранки полностью отойдут корочки. Заживающее место надо держать в чистоте, мыть с мылом и ни в коем случае не снимать ороговевший слой с ранки — так вы занесете инфекцию, а это верный путь к образованию келоидного рубца!
Возможные методы лечения келоидных рубцов
Несмотря на обилие советов в интернете, народными средствами не избавиться от келоидных рубцов, они могут применяться лишь в комплексе с медикаментами, физиотерапией или косметологией.

Самые популярные способы избавления от келоидных рубцов — это медикаментозное лечение, то есть использование гелей, мазей, кремов и инъекций в сочетании с физиотерапией, например, с ультрафонофорезом или электрофорезом и введение под кожу гормонов-кортикостероидов. Также эффективна мезотерапия — инъекции в ткань рубца витаминных комплексов и лечебных веществ, рассасывающих избыточный коллаген и избыточную гиалуроновую кислоту.
Если консервативные методы не дают ожидаемого результата, то прибегают к хирургии.
Медикаментозное лечение

Аптечные и косметические средства бывают разных направлений:
Содержащие интерферон средства затормаживают выработку коллагена. Иными словами, рубец перестает расти в размерах, однако, он остается на той стадии, до которой дорос сейчас. К подобному способу лечения келоидного рубца прибегают после хирургического вмешательства в виде инъекций альфа- и бета-интерферона.
Уколы делают через сантиметр по всей длине рубца, продолжительность курса длится 4 месяца.
Кортикостероиды могут вводиться как сами по себе, так и комплексно с другими веществами и какой-либо терапией. Их вводят не в сам келоидный рубец, а ближайшее место рядом с ним. Это оберегает от дальнейшего уплотнения шрама, и, несмотря на курс лечения – 5 недель, у 20–30% пациентов наблюдаются рецидивы.
В качестве профилактики повторного образования рубца терапию дополняют лазерным или хирургическим удалением шрама. Данные методы являются очень болезненными и не исключают рецидив (повторное образование рубца). Лазерная шлифовка требует длительного периода восстановления.
Ферментосодержащие препараты расщепляют избыточный коллаген и избыточную гиалуроновую кислоту – основные составляющие рубцовой ткани. За счет этого восстанавливается рельеф и цвет кожи. Рубец становится эластичным, предотвращается его активный рост.
Прессотерапия

Способ, скорее близкий к профилактике, чем к лечению, но некоторые специалисты отмечают положительный эффект.
На проблемное место накладывают различные силиконовые повязки, бинты и пластины. Считается, что постоянно сдавливаемый рубец уменьшается в размерах. К средствам прессотерапии причисляют:
Все это можно найти в любом ортопедическом салоне или аптеке, но данный способ сам по себе не сможет полностью убрать келоидный рубец. Метод прессотерапии эффективен только в комплексном терапии в сочетании с другими способами коррекции рубца.
Микротоковая физиотерапия
Во время процедуры на организм ведется воздействие слабым током, из-за чего стимулируются обменные процессы в тканях эпидермиса, келоид уменьшается в размере и разглаживается.
Этапы проведения терапии:
Процедура не сложная по исполнению, однако, к ней есть противопоказания:
Эта процедура считается малоэффективной, по сравнению с другими видами физиотерапии. К тому же она стоит недешево.
Лучевое воздействие
Подразумевает регулируемое рентгеновское излучение, разрушающее фибробласты внутри рубцовых тканей. Интенсивность лучей назначается исходя из серьезности проблемы: ведь 90% от всего потока поглотит эпидермис, и только 10% достигнут глубинных слоев кожи.
Однако терапия проводится лишь в комплексе с другим лечением, иначе риск рецидива повышается на 50%.
Противопоказания к применению:
Обычная доза облучения 15–20 Гр. Процедуру повторяют раз в 2 месяца, но не более 6 раз.
Однако лучевое воздействие считается одним из самых эффективных методов в борьбе с рубцами, независимо от причины их появления.
Удаление келоида лазером

Бывает нескольких видов лизерной шлифовки: аргоновая, углеродная и дермабразия. Цель процедуры состоит в выпаривании жидкости из соединительных тканей шрама, из-за чего он высыхает и уменьшается в размере. Мертвые клетки убирают хирургическим путем, а сама лазерная процедура проводится под местной анестезией.
Достоинства лазерного удаления:
Процедура достаточно болезненная и требует длительного периода реабилитации.
Чтобы избежать рецидива, врачи советуют сочетать лазер с другими видами лечения келоидных рубцов: применение противорубцовых гелей станет отличным помощником на пути к здоровой коже.
Криометодика
Влияние на келоид жидким азотом. Он выжигает клетки рубцовой ткани, на месте которых образуется здоровая кожа. Время соприкасания рубца с азотом 10–30 секунд, при передозировке возможна пигментация, также велик риск заработать атрофический рубец. Нужно быть крайне осторожным с данным методом коррекции!
Видимый эффект достигается за 1–3 сеанса, но для лучшего результата криотерапию совмещают с гормональными уколами с глюкокортикостероидами.
Однако при больших шрамах прижигание азотом лучше совместить с хирургией. Главным недостатком метода является болезненность.
Косметология

Сделать рубец менее заметным помогут косметические процедуры. Полностью избавиться от рубца с их помощью не получится, но в сочетанной терапии эти методы очень даже эффективны:
Пилинг. С помощью пилингов можно отшлифовать рубец, выровнять рельеф кожи и устранить пигментацию. В результате кожа становится более гладкой, а рубец более эластичным.
Глубокая дермабразия — отшелушивание рогового слоя эпидермиса. Процедура чувствительная, предполагает использование аппаратной техники. Как глубоко и долго проводить сеанс, решает косметолог.
Мезотерапия — инъекции гепарина, иммуномодулятора или витаминного комплекса в проблемный участок. Оказывает противовоспалительный и смягчающий эффект.
При небольшом шраме рекомендована дермабразия или мезотерапия, а большие и застарелые келоиды удаляются в комплексе с медикаментозной терапией.
Хирургия
Назначается в крайнем случае когда другие терапии недостаточно эффективны. Иссечение келоида проводят через пару лет после его образования и в несколько этапов:
После операции показана профилактика против рецидива, ведь свежий рубец лучше поддается коррекции. Во время реабилитационного периода часто прописывают лучевую терапию, инъекции с иммуномодуляторами и гормонами, а также наружные средства в виде гелей и мазей.

Продукция Ферменкол позволяет сделать это без хирургического вмешательства и болевых ощущений. Для коррекции небольших рубцов достаточно пройти курс аппликаций (просто наносить гель на проблемную зону), в более тяжелых случаях врачи рекомендуют совмещать применение Ферменкола с физиотерапией, например, с электрофорезом либо фонофорезом.
В состав Ферменкол входят только натуральные компоненты природного происхождения, под действием которых разрушаются основные составляющие рубцовой ткани (патологический коллаген, избыточная гиалуроновая кислота) и выравнивается рельеф кожи.
Ферменкол безопасен, действует местно, не всасываясь в кровь и не затрагивая здоровые ткани, поэтому его можно использовать:
Средство выпускается в удобной упаковке в виде прозрачного геля для аппликаций и процедуры фонофореза, а также в форме раствора — для применения с электрофорезом.
Помните! Молодые рубцы быстрее и проще поддаются коррекции, чем застарелые. Не упускайте время, начните заботиться о себе уже сегодня!
Читайте также:

