Приборы для исследования поля зрения реферат
Обновлено: 05.07.2024
Офтальмология (от греч. - "глаз" и "учение") - область медицины, изучающая анатомию и физиологию органов зрения, болезни глаза и разрабатывающая методы лечения и профилактики.
Офтальмология выделилась из хирургии в отдельную дисциплину в XIX в.
Учение о глазных заболеваниях стало формироваться в древних цивилизациях. Впервые глазные болезни упомянуты в своде законов Хаммурапи (Вавилон, XVIII в. до н.э.). Первые папирусы Древнего Египта, которые содержат сведения о глазных болезнях, датируются XVII-XV вв. до н.э.
В санскритических текстах Древней Индии, датируемых III-IV вв. до н.э., изложено учение Сушруты и Хараки о глазных болезнях. Органом, воспринимающим свет, считали хрусталик. В Индии были знакомы уже с 74 глазными заболеваниями, причинами которых считались изменения соков тела (жёлчь, слизь и кровь), проникавших через жилы в глаза. Изучением и лечением глазной патологии активно занимались китайские алхимики.
В Древней Греции Гиппократ (V-IV вв. до н.э.) в своих трудах упоминал о заболеваниях глаз. Аристотель (IV в. до н.э.) считал, что "свет есть движение, исходящее от светящегося тела и собирающееся сквозь прозрачные среды прозрачной глазной влаги, благодаря чему, происходит восприятие светящегося тела".
Корнелий Цельс (I в. до н.э.) установил факт существования радужной оболочки, цилиарного тела, передней и задней камер. Он также разделил слепоту на необратимую, вызванную глаукомой, и обратимую, вызванную катарактой. Цельс усовершенствовал методику низдавления катаракты, которую применяли вплоть до середины XVII в.
Арабским врачам принадлежит заслуга в систематизации знаний древних цивилизаций и их обширном практическом применении. Ибн-Аль-Хайтам (Альхазен, X-XI вв. н.э.) написал "Книгу об оптике", которая во многом способствовала изобретению очков и возникновению современных теорий зрения в Европе. Известный труд Абу Али ибн Сины (Авиценны, X в. н.э.)"Канон врачебной медицины" был базовым руководством по глазным болезням, как в арабских странах, так и в Европе на протяжении более 500 лет.
Существует множество заболеваний глаз. Наиболее распространенные заболевания: катаракта и глаукома, а также воспалительные заболевания глаз, к которым можно отнести: конъюнктивиты и кератит.
Катаракта - заболевание хрусталика, который выполняет функцию светопроведения и светопреломления. Хрусталик имеет форму прозрачной двояковыпуклой линзы, получает питание из окружающей его со всех сторон внутриглазной жидкости.
Любое помутнение хрусталика называется катарактой. Эта патология чаще возникает у пожилых людей. В переводе с греческого катаракта - "водопад", так как, по представлению древних, человек видит, словно сквозь падающую струю воды, которая мешает свету проникнуть внутрь глаза.
Почти у половины населения земного шара, перешагнувшего 50-летний рубеж, развивается катаракта.
Все катаракты делятся на возрастные и осложненные. Возрастные катаракты возникают в результате старения организма, инволюционных изменений, нарушения обменных процессов в глазу. Возрастную катаракту еще называют старческой. Осложненная катаракта возникает при воздействии неблагоприятных факторов внутренней и внешней среды. Из внешних факторов следует отметить травмы, воздействие рентгеновских лучей, ультразвука и тока СВЧ, токсическое воздействие отравляющих веществ. Общие заболевания (сахарный диабет, болезни почек, наследственные и др.) часто осложняются катарактой.
Основными показаниями для экстракции катаракты являются снижение зрения, приводящее к ограничению трудоспособности и дискомфорту в обычной жизни.
Как правило, заболевание развивается медленно - на протяжении месяцев, а то и лет. Появляются потребность в более ярком освещении при чтении или шитье, затруднение при рассмотрении ближних и дальних объектов. Человек часто протирает очки, но это не помогает. Возникает ощущение пленки на глазах, которую хочется стереть. Ухудшается цветовое зрение. Начинают сливаться буквы, а затем и строчки текста. Возникает расплывчатость изображения, которое не поддаётся очковой коррекции. Развитие катаракты не вызывает болевых ощущений и покраснения глаз. В норме черный зрачок может приобрести белый цвет.
Всем лицам старше 50 лет необходимо обследование у врача-офтальмолога. Только специалист может поставить диагноз катаракты, определить тип, стадию помутнения хрусталика и назначить правильное лечение. Лечение катаракты в начальной стадии направлено на уменьшение прогрессирования катаракты и заключается в закапывании препаратов, улучшающих обменные процессы (цистеин, аскорбиновая кислота, глутамин и др.).
Хирургическое удаление мутного хрусталика называется экстракцией катаракты. Это самая распространенная глазная операция, постоянно совершенствуется, возвращает зрение пациенту, поэтому приносит глубокое удовлетворение хирургу и больному. Существует несколько видов оперативного лечения. Консервативное лечение катаракты целесообразно только в начальных ее стадиях с учетом причин, вызвавших помутнение хрусталика (старческая катаракта, сахарный диабет и др.).
Воспалительные заболевания глаз
Воспалительные заболевания глаз являются серьезной медико-социальной проблемой практической офтальмологии, так как воспаление приводит к опасным, иногда необратимым изменениям тканей глаза.
Согласно медицинской статистике, воспалительные заболевания глаз являются самой распространенной глазной патологией. По данным А.М. Южакова, 80% временной нетрудоспособности и более 10% слепоты связано с воспалением глаз. В России число больных достигает 16 миллионов человек в год.
Конъюнктивиты - наиболее распространенные заболевания глаз. Среди больных, обращающихся за помощью к офтальмологу, доля больных с конъюнктивитами составляет одну треть.
Причины конъюнктивитов могут быть различны: бактерии, вирусы, хламидии и др. Конъюнктивиты заразны. Инфекция может попасть в глаз с грязными руками, при купании в грязной воде, при общении с больным. Конъюнктивит может возникнуть и при переохлаждении, при различных простудных заболеваниях, гриппе. Больные просыпаются утром со склеенными ресницами. Глаз краснеет, появляется слезотечение, светобоязнь, ощущение инородного тела в глазу, снижение остроты зрения. Может быть, слабый или выраженный отек век. Заболевание, как правило, начинается на одном глазу с переходом на парный. Также отмечается слизисто-гнойное (при бактериальных) или слизистое (при вирусных конъюнктивитах) отделяемое.
Аллергические конъюнктивиты обусловлены повышенной чувствительностью человека к какому-либо лекарству или веществу (пыль, шерсть домашних животных, пыльца растений, тополиный пух и другие). Данные конъюнктивиты не заразны. Беспокоит зуд, покраснение глаз, слезотечение.
Кератит - воспаление роговой оболочки. Это более тяжелое заболевание. Причинами кератитов могут быть бактерии, вирусы, грибки. Кератит может возникнуть при наличии инфекции в организме: туберкулез, сифилис, герпетическая инфекция, заболевания придаточных пазух носа (гайморит), воспаление слезного мешка.
При травматическом повреждении роговицы, например, при ударе веткой дерева по глазу, инфекция проникает внутрь роговицы, и развивается бактериальный кератит.
Среди вирусных кератитов наиболее распространенными являются герпетический (вызывается вирусом герпеса) и аденовирусный (вызывается аденовирусом). Герпетический кератит часто сопровождается высыпанием пузырьков герпеса на губах или на коже носа и век. Аденовирусный может возникнуть после перенесенного простудного заболевания и ангины.
Больных беспокоит покраснение глаза, боли, светобоязнь, слезотечение, ощущение инородного тела, резко снижается острота зрения. При бактериальных кератитах отмечается обильное гнойное отделяемое из конъюнктивальной полости глаза.
Сканер оптических сред глаза, анализатор объективной рефракции, топограф роговицы OPD-Scan.
Принципом работы OPD-Scan является щелевая инфракрасная динамическая скиаскопия, что является новым шагом. После моделирования верификации информация OPD-Scan непосредственно передается в систему эксимерного лазера.
Универсальность данного оборудования в следующем: анализатор объективной рефракции предлагает карту оптического тракта глаза с максимальным диаметром зрачка 6.0 мм, анализатор волнового фронта посчитывает аберрации высокого порядка (хрусталик, стекловидное тело, сетчатка), топограф роговицы топография роговицы и рефрактометрия проводится одновременно, авторефрактометр кератометр объективные данные определяются одновременно, простота настройки и быстрота измерения, данные измерения необходимы для создания алгоритма персонализированной абляции, независимый процесс диагностики аккомодации и состояния глазной пленки.
Большой диапазон измерений (Сфера: - 20.0 до +20.0D; Cyl: 0.0+\-12.D)
Время измерения: в 1440 точках за 0.4 секунды
Точность измерения сложного астигматизма
Полностью автоматическое наведение
Кератометрия проводится без ослепления пациента
Возможность комбинирования карт для просмотра и печати
Управление с помощью экрана.
Универсальная эксимерлазерная система EC-5000 CX-III "NAVEXQuest"TMпозволяет проводить коррекцию близорукости, дальнозоркости в пределах от - 20 до +20 Dи всех видов астигматизма до - 10Dпод компьютерным контролем за один сеанс. Принцип действия эксимерного лазера - срезание (абляция) поверхностей слоев роговой оболочки
Эксимерный лазер EC-5000 CX-IIIпозволяет значительно уменьшить глубину необходимой абляции и позволяет работать с тонкой роговицей и корректирует любые неровности роговицы и, следовательно, оптические аберрации, системой FinalFitTM, осуществляющей непосредственную связь со сканером оптических сред глаза OPD-ScanTM.
Специальное программное обеспечение автоматически генерирует индивидуальный алгоритм и карту лазерного воздействия для каждого пациента, учитывает все возможные рефракционные проблемы конкретной роговицы и позволят создать практически идеальный послеоперационный роговидный профиль с конечной остротой зрения более 1,0.
Эксимерный лазер EC-5000 CX-IIIстандартно оснащается системой слежения за глазом пациента во время операции с частотой 200Гц. Данная система в случае чрезмерного отклонения глаза "сама его находит" и продолжает операцию. Система также получила возможность автоматической коррекции торсионного вращения глаза пациента (TED), что позволяет оперировать сложных пациентов, а также гарантировать соответствие данных диагностики и результата эксимерлазерного воздействия.
Система имеет полный компьютерный контроль. Все параметры могут быть установлены хирургом индивидуально для каждого пациента. Например, диаметр удаляемой ткани, глубин, переходная зона, частота повторов и др. Это делает возможным для хирурга полностью персонализировать лечение каждого пациента. Параметры предстоящей абляции могут быть заданы, а компьютер подстроит оптическую зону и переходную зону соответственно.
Аппарат лазерной стимуляции функции зрения - офтальмологический стимулятор. Может использоваться в качестве профилактических средств, для поддержания функций глаз.
Аппарат лазерной стимуляции функции зрения ВИТАЗОР применяется:
Снятие зрительного утомления
Лечение воспалительных и дистрофических заболеваний.
Положительные результаты действия низкоинтенсивного лазерного излучения на глаза:
восстановление функциональной активности сетчатки глаза,
исчезновение болевого синдрома,
просветление оптических сред глаза,
увеличение зрительной сохранности на видеограммах на 10% и более,
положительная динамика в цветоощущении,
усиление хориоидального кровотока,
уменьшение деструктивных изменений.
При применении аппарата АЛП-02 ВИТАЗОР отсутствуют побочные эффекты, аллергические и токсические реакции, свойственные некоторым фармакологическим препаратам.
Лазерный аппарат полностью соответствует отечественному стандарту на аппаратуру для лазерной терапии. Для эксплуатации аппарата не требуется специально оборудованное помещение.
Аппарат лазерной стимуляции функции зрения ВИТАЗОР имеет следующие технические характеристики:
непрерывное или модулированное излучение.
плотность мощности - не более 8*10-6 Вт/см2;
длина волны - 0,65-0,67 мкм.
Габариты и потребляемая мощность:
Габариты: 350х220х380 мм.
Электропитание: 220 В/50 Гц.
Офтальмологический электростимулятор ЭСОМ - микропроцессорный, реализует метод нейроэлектростимуляции глаз, защищенный патентом РФ (Сафина З.М. "Способ лечения заболеваний зрительного тракта", №216019; Сафина З. М "Устройство для диагностики и лечения заболеваний зрительного тракта", патент на полезную модель №41627)
Офтальмологический электростимулятор предназначен для диагностического определения порога электрической чувствительности и лабильности.
Лечебной электростимуляции, которая используется в комплексе лечебных мероприятий при широком спектре следующих офтальмопатологий: атрофия зрительного нерва различного генеза; дистрофические поражения сетчатки; астенопия, спазм аккомодации; миопия, гиперметропия, амблиопия; пресбиопия; косоглазие; птоз; катаракта (для предупреждения развития зрительной депривации) и в качестве профилактики снижения зрения у лиц, работающих в режиме зрительного напряжения, а также у школьников первых лет обучения.
Результаты лечения 6 тысяч пациентов, более трети из которых прошли 7 повторных курсов электростимуляции, показали высокую эффективность восстановления зрения, особенно при тяжелых его поражениях. Прибор и метод внедрены в работу МНИИ ГБ им Гельмгольца, филиалов МНТК "Микрохирургия глаза", НИИ глазных болезней РАМН, кафедры глазных болезней РГМУ, клиники Бурденко и практически всех крупных офтальмологических клиник России (более 150 городов). Данный аппарат нашел широкое распространение не только в РФ, но и за рубежом: работает на Украине, Молдавии, Узбекистане, Казахстане, Белоруссии и за рубежом в клиниках США, Мексики, Бразилии, Китая, Польши, Индии. ЭСОМ и инструкция по применению утверждены МЗ РФ (протокол №9 от 11.10.99.)
Процедура стимуляции строится на основании предварительного диагностического исследования порога электрической чувствительности и критической частоты исчезновения фосфена, которое с высокой точностью (с шагом в 1 мкА и 1 Гц) проводится с помощью ЭСОМ. Прибор, имеющий два канала, позволяет создать раздельные лечебные программы на каждый глаз, учитывая индивидуальные особенности электрофизиологических показателей.
В ходе проведения лечебной процедуры на дисплей выводится любой из 8 параметров тока и под контролем субъективных ощущений пациента, возможно их изменение с шагом в единицу или десять единиц. Определенный алгоритм настройки параметров лечебного тока позволяет получать фосфен даже при тяжелых поражениях нейрональных элементов зрительного анализатора, что определяет успех лечения. Курс лечения состоит из 7-10 сеансов продолжительностью 10 - 12 минут и проводится 2 раза в год.
Технические характеристики: количество каналов 2, форма импульсов - прямоугольные отрицательной полярности или биполярные.
F1 Длительность импульса 1-256 мс, 5%
F2 Частота следования импульсов 1-75 Гц, 5%
F3 Количество импульсов в пачке 1-256
F4 Длительность интервала между пачками 0,1-25,6 с 5%
F5 Количество пачек 1-256
F6 Длительность интервала между сериями 1-256 с, 5%
F7 Количество серий 1-256
F8 Амплитуда импульсов 0-999 мкА, 5% (на нагрузке до 15 кОм)
Потребляемая мощность, не более 5 Вт
Электропитание сеть 50 Гц, 220±10 В через преобразователь напряжения 9 В
Ток утечки на корпус, не более 0,25 мА
Режим работы 16 ч в сутки
Габаритные размеры, мм 200? 200? 50
Масса изделия, кг, не более нетто - 0,8; брутто - 1.
Аппарат для диагностики по трём видам разделения полей зрения ФОРБИС " Офтальмологический диагностический прибор
Аппарат для диагностики по трём видам разделения полей зрения.
В отличие от традиционных конструкций в аппарате "ФОРБИС" предусматривается три вида разделения полей зрения: цветовое, поляроидное и растровое - тест Баголини. Это существенно расширяет диагностические возможности при обследовании пациента, так как позволяет выявить фузионные возможности, проводя диагностику по этапам: от цветового теста (искусственного, более "жесткого") к поляроидному и растровому тестам в (естественном свете, более "мягким"). Такое обследование ребенка позволяет определить наличие фузии при "мягких" тестах, когда в условии цветового теста наблюдаются отрицательные результаты.
Аппарат применятся для лечения больных с аккомодационным, частично-аккомодационным и неаккомодационным косоглазием при достижении симметричного или близкого к нему положения глаз после операции или оптической коррекции. Необходимо наличие одновременного или бинокулярного зрения, диагностируемых при исследованиях пациента с помощью возможностей аппарата "ФОРБИС", и бифовеальной фузии на синоптофоре. Суть тренировочных упражнений - расширение запасов относительной аккомодации при одной и той же степени конвергенции (33 см) под контролем бинокулярного слияния. Лечение проводится в условиях стимуляции сетчатки глаз спекл-структурой лазерного излучения. Восстановление бинокулярного зрения при совмещении диплоптического способа лечения и способа стимуляции сенсорного аппарата глаз спекл-структурой лазерного излучения - лазердиплоптическое лечение.
Аппарат состоит из следующих функциональных узлов:
фороптер со сферическими линзами в диапазоне - 8,5 дптр до + 6 дптр с шагом 0,5 дптр, последовательная смена линз обеспечивается при ступенчатом круговом переключении дисков. В левой и правой частях фороптера установлены диски с оптическими фильтрами одинакового набора: красный, зеленый, поляроидный, растровый. Имеется возможность работать без фильтров или с окклюдором. Переключение фильтров осуществляется при круговом переключении дисков;
в фороптере предусмотрена установка призменных офтальмокомпенсаторов;
механизм горизонтального перемещения фороптеров левого и правого глаза, предназначенный для установки требуемого межцентрового расстояния;
табло для предъявления тест-объектов расположено на расстоянии 33 см от входных зрачков фороптера, имеет лазерную и светодиодную систему подсвета, создающую равномерную освещенность тестов и исключающую перегревание прибора при длительной работе. К аппарату прилагается набор сменных тест-объектов, призменный офтальмокомпенсатор;
блок автоматической индикации оптической силы сферических линз, устанавливаемых перед глазом пациента, и индикации типов предъявляемых фильтров.
Все видимые объекты находятся в поле зрения человека. Исследование полей зрения входит в комплекс диагностики заболеваний зрительного нерва, сетчатки, глаукомы и других опасных патологий, которые могут закончиться полной потерей зрения. Периметрия также помогает контролировать развитие патологий и проверять эффективность терапии.

Что нужно знать о периметрии
Полем зрения называют пространство, которое распознает человек при фиксации взгляда и неподвижности головы. Если смотреть на определенный объект, помимо его четкого изображения, человек видит другие предметы, расположенные вокруг. Это называется периферическим зрением, и оно не такое четкое, как центральное.
Периметрия – офтальмологическое исследование, которое позволяет исследовать границы полей зрения через проекцию на сферическую поверхность. Различают кинетическую и статическую периметрию. Кинетическое исследование подразумевает использование движущегося объекта, а статическое – варьирование освещения объекта в одной позиции.
Исследование помогает проанализировать изменения поля зрения и определить локализацию патологического процесса (сетчатка, зрительный нерв, зрительные пути, зрительные центры в головном мозге). Чаще всего выявляют сужение полей зрения и выпадение некоторых участков (скотома).
- патологии сетчатки (разрывы и отслойки, дистрофия, кровоизлияния, ожоги, опухоли);
- диагностика патологий макулы, в том числе токсического поражения;
- выявление пигментного ретинита;
- болезни зрительного нерва (неврит, травмы);
- диагностика патологий зрительного пути и корковых центров при наличии новообразований, травм, инсульта, тяжелого нарушения питания;
- опухоль головного мозга;
- гипертоническая болезнь;
- черепно-мозговые травмы;
- признаки нарушения мозгового кровообращения;
- подтверждение глаукомы, отслеживание динамики процесса;
- проверка жалоб пациента (факторы аггравации);
- профилактическое обследование.
Периметрия противопоказана, если обследуемый находится в состоянии алкогольного или наркотического опьянения, либо имеет психические заболевания. Процедура не вызывает никаких осложнений.
- нависшие брови;
- глубокая посадка глазных яблок;
- опущение века;
- высота переносицы;
- воздействие раздражителя на крупные сосуды вблизи диска зрительного нерва;
- низкая острота зрения;
- некачественная коррекция;
- оправа очков.
Ложные дефекты поля зрения могут появляться также из-за особенностей строения лица и ширины зрачка. Чтобы исключить ложные дефекты, проводят повторное тестирование в той же программе. Чтобы наблюдение в динамике было достоверным, нужно соблюдать одинаковые условия проведения периметрии (размер объектов, освещение, время и цвета).

Как проводят периметрию
Для выполнения периметрии нужен периметр. Прибор бывает настольным, проекционным и компьютерным. Исследование проводят для каждого глаза отдельно, прикрывая второй повязкой. Пациент садится перед аппаратом и размещает подбородок на подставке, чтобы обследуемый глаз находился напротив фиксируемой точки, которая располагается в центре периметра. Врач встает сбоку и перемещает объект к центру по меридианам.
Пациент отмечает моменты, когда при взгляде на точку начинает видеть движущийся объект. Врач отмечает на схеме градусы точки, где объект был замечен. Объект продолжают двигать до фиксационной метки, чтобы проверить сохранность зрения на всем протяжении меридиана. Обычно исследуют 8 меридианов, но точные результаты дает анализ 12 меридианов.
Типы периметрии
Кинетическая периметрия использует движущиеся световые объекты-стимулы, которым задают определенную яркость. Их также называют стимулами заданной яркости. Врач перемещает объект по исследуемым меридианам. Точки, в которых объект становится видимым и невидимым, соединяют и получают границы между зонами, в которых пациент видит и не видит объект с заданными параметрами. Эти границы называют изоптерами, они ограничивают поле зрения. Результаты кинетической периметрии зависят от размера, яркости и цвета объекта-стимула.
Статическая периметрия гораздо сложнее, но дает больше информации о поле зрения. Тест позволяет определить вертикальную границу зрительного холма (светочувствительный участок поля). Пациенту показывают неподвижный объект, и врач меняет его интенсивность. Так устанавливается порог чувствительности. Статическую периметрию разделяют на пороговую и надпороговую.
При пороговой периметрии интенсивность объекта меняют постепенно, но всегда на одинаковую цифру до порога значения. Этот метод дает больше информации о зрительном холме, а надпороговая периметрия подходит для скрининга. Она предполагает использование объектов с характеристиками, которые близки к норме порогового значения в разных точках зрительного поля. Отклонение от этих значений может указывать на наличие патологии.

Компьютерная периметрия
При проведении исследования пациент фиксирует взгляд на одной точке. В хаотичном порядке начинаются возникать объекты с разной яркостью, при этом их скорость постоянно меняется. Замечая объект, пациент должен нажать на кнопку прибора. Компьютерная периметрия может занимать 5-20 минут (в зависимости от аппарата).
Разновидности периметрии
Периметрию проводят по нескольким разным методикам. Самым простым считается тест Дондерса, который позволяет оценить границы поля зрения. Пациента располагают в метре от врача и просят сфокусировать взгляд на носу обследующего. Пациент закрывает сначала один глаз, а доктор показывает различимый объект и проводит его в одном из меридианов. Здоровый человек замечает объект одновременно обоими глазами. Действие повторяют в 4-8 меридианах, чтобы ориентировочно определить границы поля зрения. Обязательным условием теста Дондерса является сохранность границ.
Для изучения центрального поля используют тест Амслера – еще более простой метод обследования. Тест дает возможность оценить зону до 10° от центра поля зрения. При диагностике используют решетку из горизонтальных и вертикальных линий, где в центре имеется точка. Пациент должен зафиксировать взгляд на точке с расстояния в 40 см. Признаки патологии по тесту Амслера: искривление линий и возникновение пятен. Метод незаменим при первичной диагностике патологий макулы.
Исследовать центральное поле зрения можно при помощи метода кампиметрии. Пациент должен закрыть один глаз и зафиксировать взгляд на черной доске, расположенной в метре. Доска (1×1 м) имеет в центре белую точку. По исследуемым меридианам водят белые объекты разного диаметра (1-10 мм) пока те не исчезают. Скотомы отмечают сначала на доске, а результаты переносят на бланк.
В теории результаты разных методов должны совпадать, но на практике движущиеся объекты просматриваются лучше, чем стационарные. Особенно это заметно в зонах с дефектами, что называется феноменом Риддоха.
Использование цветов
В зависимости от качества зрения используют разные по диаметру объекты. При нормальном зрении применяют объекты в 3 мм, а при низком – от 5 до 10 мм. На периферии сетчатки светоощущение отсутствует, край воспринимает только белый. По мере приближения к центру появляется синий, красный, желтый и зеленый. В центре различимы все цвета.

Границы полей зрения при использовании белого объекта:
- кнаружи – 900;
- вверх – 50-550;
- вверх и наружу – 700;
- вверх и внутрь – 600;
- внутрь – 550;
- вниз и внутрь – 500;
- вниз – 65-700;
- вниз и наружу – 900.
Возможны колебания от 5 до 100 единиц. Исследование на другие цвета осуществляется аналогично, но с цветными объектами. Пациент отмечает не момент появления объекта, а момент распознавания цвета. Нередко изменения на белый цвет не обнаруживаются, но выявляют сужение на другие цвета.
Нормальные показатели периметрии
Поле зрения можно представить в виде трехмерного зрительного холма. Его основание – границы поля, а высота холма определяет степень светочувствительности отдельных участков сетчатки. В норме высота уменьшается от центра к периферии. Чтобы упрощать анализ, результаты периметрии отображают в виде карты на плоскости. Участки глазного дна на такой карте представлены так, что нарушения в нижних отделах сетчатки отражаются изменениями в верхних.
- верхняя – 50°;
- нижняя – 60°;
- внутренняя – 60°;
- наружная – меньше 90°.
Какие результаты периметрии указывают на патологии
Основные показатели нарушений при периметрии – сужение полей зрения и скотомы. В зависимости от степени поражения зрительного пути характеристики сужения поля будут отличаться. Изменения могут быть односторонними или двухсторонними, а также концентрическими и секторальными. Концентрические изменения наблюдаются по всем меридианам, а секторальные – на конкретном участке при нормальных границах на всем остальном протяжении.
Дефекты, которые расположены в каждом глазу в одной половине поля, называются гемианопсией. Данное состояние разделяется на гомонимное и гетеронимное. Гомонимная гемианопсия – выпадение с височной стороны в одном глазу и с носовой в другом. Гетеронимная гемианопсия – симметричное выпадение носовых или теменных половин поля в обоих глазах.
- полная (выпадение всей половины);
- частичная (сужение некоторых зон);
- квадратная (изменения в верхних или нижних квадрантах).
Скотомой называют область выпадения в поле зрения, которая окружена сохранной зоной, то есть не совпадает с периферическими границами. Такие выпадения могут принимать любую форму и располагаться в любой области (центр, пара- и перицентральная зоны, периферия).

Различимые пациентом скотомы называют положительными. Если выпадение обнаруживается только во время обследования, оно считается отрицательным. Пациенты, страдающие от мигрени, отмечают возникновение мерцающей скотомы. Она появляется внезапно, имеет кратковременный характер и перемещается в поле зрения.
- относительная (снижение чувствительности, при котором определяются только большие и яркие объекты);
- абсолютная (полное выпадение зоны поля).
Парацентральные скотомы Бьеррума могут указывать на развитие глаукомы (повышенное внутриглазное давление). Такая скотома дугообразно окружает центр поля, а потом увеличивается и сливается с ним. Скотома появляется при повышении внутриглазного давления, а при снижении может полностью исчезать. На поздней стадии глаукомы выявляют две скотомы Бьеррума, соединенные между собой.
Доступность и стоимость периметрии
В разных медицинских учреждениях расценки на периметрию могут сильно отличаться. В поликлиниках, где используют старое оборудование, средняя цена на исследование полей зрения составляет 300 рублей. Обследование на современном компьютерном периметре может обойтись пациенту в 1500 рублей.
Периметрия остается эффективным методом диагностики многих офтальмологических нарушений, поэтому она доступна в большинстве государственных и частных медицинских учреждений. Процедура безболезненна и безопасна, поэтому нельзя отказываться от обследования, если имеются подозрения на глаукому, патологии сетчатки или нарушения в работе головного мозга.
1. Офтальмологические инструменты.
2. Приборы и устройства для исследования функций органа зрения.
2.1. Устройства для исследования остроты зрения.
2.2. Приборы для определения рефракции глаза (оптическая сила).
2.3. Приборы для исследования поля зрения.
2.4. Приборы для исследования глазногодна.
2.5. Приборы для измерения внутриглазного давления.
2.6. Приборы для исследования световой и цветовой чувствительности глаза.
2.7. Другие офтальмологические устройства.
1. Офтальмологические инструменты
Офтальмологические инструменты применяются в офтальмо-хирургии. В стране выпускается свыше 250 наименований офтальмологических инструментов, причем некоторые из них скомплектованы внаборы.
В зависимости от области применения офтальмологические инструменты подразделяются на инструменты общего назначения, используемые при проведении большинства глазных операций, и инструменты специальные для выполнения только некоторых операций (по поводу глаукомы, катаракты, отслойки и пересадки роговицы и др.).
По характеру применения выделяют инструменты, предназначенные для расширения глазнойщели и ран и удержания век в раскрытом состоянии; фиксирующие; режущие и колющие; вспомогательные, предназначенные для специальных операций и манипуляций.
Офтальмологические инструменты отличаются от других групп малыми размерами, легкостью, более изящной внешней формой, так как они применяются для вмешательства на малом, но таком сложном органе, как глаз.
В группу офтальмологическихинструментов входят:
скальпели глазные;
ножи глазные, причем рабочие части лезвия их так малы, что иногда их называют иглами (нож копьевидный, нож-игла дисцизионная, цистотом, ножи пуговчатые, ножи-шпатели);
инструменты Шоттера для удаления инородных тел из роговицы, представляющие собой комплект миниатюрных долот;
ножницы глазные;
ложки глазные;
петли хрусталиковые;
шпатели для орбитотомии, пластинки длязащиты глазного яблока от повреждения;
пинцеты глазные.
Для подъема и раздвигания век, расширения век и расширения операционных ран применяются расширяющие и оттесняющие инструменты — векоподъемники, крючки хирургические глазные, векорасширители, ранорасширители.
При исследовании проходимости слезного канала применяются глазные зонды.
Для пересадки роговицы предназначен набор Филатова-Марцинковского(ножи глазные, шпатели для трансплантатов, трепаны, обтураторы, отметчик центра роговицы и т. д.)
2. Приборы и устройства для исследования функций органа зрения
Что такое поле зрения? В медицинском понимании – это видимое пространство, которое воспринимает глаз в фиксированном состоянии. По сути, для оценки поля зрения берется момент, когда взор направлен в одну определенную точку. Взгляд должен быть зафиксирован прямо и при этом быть полностью неподвижным. Такой показатель, как поле зрения, необходим для оценки объемов того сегмента, который способен захватывать орган зрения.
За способность видеть и распознавать определенный объем окружающей картинки отвечает отдел периферического зрения. Качество такой зрительной способности зависит от объема пространственных точек, которые способен фиксировать глаз, находясь в неподвижном состоянии.
Для определения качества периферического зрения используется специальная методика исследования границ поля зрения – периметрия. Указанный метод диагностики позволяет на раннем этапе выявить серьезные нарушения в области сетчатки глаза, проблемы со зрительным нервом и прочие возможные патологии, которые оказывают влияние на качество зрения.
Нарушения, связанные с полем зрения могут возникнуть по следующим причинам:
- Патологические изменения в области сетчатки (кровоизлияния, онкообразования, отслоение и т.д.).
- Наличие хронической артериальной гипертензии.
- Присутствие ряда офтальмологических недугов (глаукома, неврит и др.)
- Травмы и ожоги глаз, а также черепно-мозговые повреждения.
В вышеперечисленных ситуациях, а также по ряду других причин человеку может быть назначено периметрическое обследование зрения. Эта процедура абсолютно безболезненна, безопасна и показывает весьма впечатляющие результаты.
Стоит отметить, что существует ряд противопоказаний к проведению такого вида исследования:
- Состояние алкогольного или наркотического опьянения.
- Психические расстройства.
Перечень противопоказаний, как можно заключить из вышеприведенного списка, мал. В основном, проведение компьютерной периметрии допустимо во многих требующих такого обследования ситуациях. При серьезных противопоказаниях и срочной необходимости такой диагностики рекомендуются альтернативные способы обследования.
Основные методы исследования
Для осуществления означенного вида исследования применяется специальный прибор - периметр. Офтальмологические периметры — приборы, позволяющие отследить диапазон поля зрения в заданных границах.
Эти приборы представлены в нескольких разновидностях и предполагают использование определенных методик исследования.
Периметрическое исследование проводится несколькими методами:
- Кинетический.
- Статический.
- Кампиметрия.
- Тест Ампспера.
- Тест Дондерса.
Кинетическая периметрия заключается в оценке зависимости поля зрения от размеров, цветовой насыщенности перемещаемого предмета. Для такого исследования используется яркий световой стимул. Объект перемещают по заданным траекториям. Точки, в которых глаз показывает определенные реакции, заносят в специальный бланк. После окончания теста, все точки соединяют и получают те самые границы поля зрения. Вот так выглядит бланк периметрического обследования:

Этот метод обследования позволяет определить наличие не только офтальмологических патологий, но некоторых нарушений ЦНС. Для проведения кинетической периметрии используются специальные проекционные периметры.
Современные проекционные периметры обеспечивают высокую точность измерений. Это, в свою очередь, позволяет диагностировать большое количество серьезных офтальмологических расстройств.
Статическая периметрия основывается на наблюдении за неподвижным объектом, который фиксируют в разных участках поля зрения. При помощи этой методики определяют порог чувствительности глаза к восприятию изменений интенсивности выраженности картинки. Эта методика подходит для проведения скрининговых исследований и позволяет выявить многие патологии сетчатки на начальном этапе развития. Эта разновидность исследования осуществляется при помощи автоматических компьютерных периметров. Такое оборудование позволяет исследовать все поле зрения или определенные показатели на отдельных участках. За счет такого оборудования можно провести надпороговую или пороговую периметрию.
Надпороговое исследование позволяет зафиксировать качественные изменения поля зрения. Основываясь на таких показателях можно предположить ряд офтальмологических патологий.
Пороговая периметрия применяется для количественной оценки световой чувствительности сетчатки глаза.
Выше указаны две основных методики, применяемые для проведения рассматриваемого вида офтальмологического обследования.
Тест Амспера базируется на изучении реакции глаза, при взгляде, зафиксированном на объекте, помещенном в середине решетки. Это достаточно простая методика, которая позволяет оценить центральное поле зрения. Для этих же целей может использоваться другая методика - кампиметрия.
Кампиметрия – это исследование, проводимое с фиксацией взгляда на объект белого цвета, который помещен в черный квадрат.
Тест Дондерса – простейшая методика, которая рассчитана на ориентировочную оценку границ поля зрения. Опирается тест на фиксацию взгляда пациента на объекте, который потом перемещается от периферии к центру одного из меридианов (4-8). При этом виде тестирования за норму берется поле зрения врача. Рассчитывается, что ,и доктор, и пациент должны сфокусировать взгляд на объекте одновременно.
Для проведения теста Дондерса врач и пациент должны занять положение, показанное на картинке.
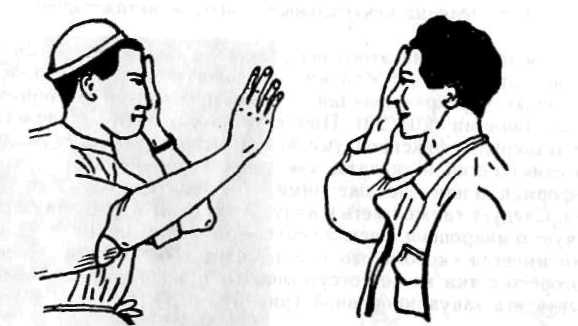
В отличие от остальных методик, этот тест выполняется без применения специальной аппаратуры. Этот вариант проверки выбирается в случаях, когда проведение инструментальной диагностики по каким-либо причинам невозможно.
Компьютерная периметрия
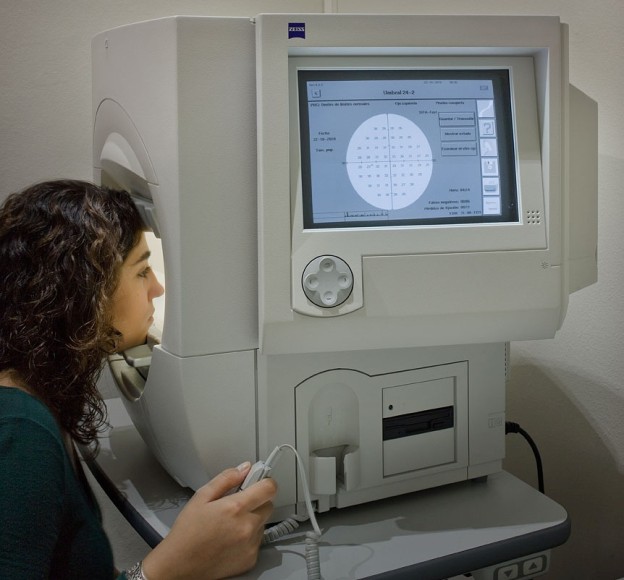
Компьютерная периметрия — современное высокоэффективное обследование, направленное на определение поля зрения пациента. Такая диагностика выполняется при помощи специального компьютерного периметра, который снабжен программным обеспечением для проведения скринингового или порогового исследования. Память прибора предполагает возможность сохранения промежуточных результатов и последующее проведение статического анализа серии обследований.
Использование компьютера для подобного рода исследования позволяет получить наиболее точные данные о состоянии зрения пациента. Различные настройки предполагают возможность изучения всех областей зрения.
Сама процедура не таит в себе ничего сложного. Компьютерная периметрия проводится следующим образом:
- Пациента усаживают перед прибором (компьютерным периметром).
- Обследуемому предлагают сфокусировать взгляд на определенном объекте, отображающемся в момент проведения обследования на мониторе.
- Пациент видит на экране различные метки, которые находятся в хаотичном движении.
- При фиксации взглядом объекта, пациенту требуется нажать кнопку.
- После окончания процедуры, специалист распечатывает бланк с результатами проверки. На основании этих данных врач имеет возможность составить картину особенностей зрения пациента.
Описанная процедура проводится по одной и той же схеме с изменением скорости, направлений и цветов объектов. При необходимости, спустя время процедуру можно повторить. Компьютерная периметрия абсолютно безвредна и не доставляет никаких неприятных ощущений. Проводить такое обследование можно неограниченное количество раз, ровно столько сколько требуется для объективной оценки особенностей периферического зрения пациента.
Расшифровка результатов
Результаты проведения означенного вида исследования нуждаются в расшифровке. Все показатели в ходе обследования заносятся в специальный бланк. После этого специалист проводит подробную оценку результатов и дает заключение о качестве зрения пациента.
На патологию могут указывать следующие моменты:
- Выпадение зрительной функции из некоторых участков поля зрения. Если таких выпадений больше определенной нормы, то скорей всего присутствует нарушение.
- Обнаружение скотом определенного состояния может указывать на наличие глаукомы.
- Спектральное, центрическое или двухстороннее сужения зрения может говорить о серьезной патологии зрительной функции глаза.
Нормой при проведении статической периметрии считаются следующие показатели:
Для исследования поля зрения в угловых градусах, т.е. угла, на протяжении которого глаз может различать предметы, при условии, если глаз находится в состоянии полной неподвижности, используются специальные приборы — периметры и кампиметры. С помощью их заполняется изображение границ поля зрения на специальных бланках. Поле зрения имеет определенные границы и обусловливается границей оптически деятельной зоны сетчатки. Нормальные границы поля зрения на белый цвет следующие: снаружи 90°, изнутри 60°, снизу 65—70°, сверху 50—55°.
Протяженность границ поля зрения для цветных тест-объектов, по данным разных авторов, составляет: на синий цвет снаружи 54,3—80°, изнутри 30,6—43°, снизу 25,3—50°, сверху 24,8—39°; на красный цвет снаружи 33,6—70°, изнутри — 20,6—28,4°, снизу 20,7—46°, сверху 17,6—35°; на зеленый цвет — соответственно 28—57°, 14—34°, 12—37°, 16,3—31°.
Изменения поля зрения в виде концентрического сужения его границ, выпадения отдельных участков или целой его половины наблюдаются при поражениях сетчатки, зрительных нервов, зрительных трактов и зрительных центров у больных с неврологическими и некоторыми эндокринными заболеваниями.
Большую роль в изучении функционального состояния органа зрения играет исследование цветового зрения (цветоощущения, цветоразличения, хроматопсии).
Нормальным цветоощущением, согласно так называемой трехкомпонентной теории цветового зрения, считается способность зрительного анализатора различать три основных цвета: красного, зеленого и синего (нормальная трихромазия), обеспечивающих восприятие тысяч различных цветовых тонов и оттенков. Отсутствие восприятия всех цветов — полная цветовая слепота (ахромазия) — встречается крайне редко. При ней все цвета воспринимаются одинаковыми и отличаются друг от друга только яркостью.
Врожденные расстройства цветового зрения носят характер дихромазии и зависят от ослабления или полного выпадения функции одного из трех цветовых компонентов (протанопия при аномалии красноощущающего, дейтеранопия при аномалии зеленоощущающего, тританопия при аномалии синеощущающего компонента). Приобретенные расстройства цветового зрения встречаются при заболеваниях щитовидной железы, половых желез, при поражении сетчатки у больных сахарным диабетом. Встречается расстройство цветового зрения, выражающееся в видении всех предметов в каком-либо одном цвете. Так, видение в красном цвете (эритропсия) наблюдается после ослепления глаз ярким светом при расширенном зрачке. Видение в синем цвете (цианопсия) нередко отмечают после экстракции катаракты. Видение в зеленом цвете (хлоропсия) и в желтом цвете (ксантопсия) может возникать при желтухе, при отравлении акрихином, никотиновой кислотой и т.п.

Особенность приобретенных нарушений цветового зрения состоит в снижении чувствительности глаза к восприятию всех основных цветов, ее изменчивости и лабильности.
Е.Б.Рабкиным был предложен еще один вид классификации нарушения цветового зрения: резкое нарушение цветоощущения — тип А, умеренное — тип В и легкое — тип С.
Наиболее распространенным методом исследования цветового зрения является определение его с помощью специальных таблиц, в частности полихроматических таблиц Рабкина. Состоят они из разноцветных кружочков, расположенных так, что образуют цифру или геометрическую фигуру, ясно различаемую при нормальном восприятии цветов. При нарушенном цветоощущении некоторые изображения не различаются, а вместо них просматриваются так называемые скрытые фигуры и цифры, невидимые при нормальном цветовом зрении.
В педиатрической практике применяют так называемый немой метод исследования цветового зрения — отбор одинаковых по тону мозаики или ниток мулине. Используются в выявлении расстройства цветоощущения, как врожденного (дальтонизма), так и приобретенного, специальные приборы — спектральный аномалоскоп Рабкина (АСР), фильтровой аномалоскоп Раутиана (АН-59) и др.
Читайте также:

