Правила обращения с трупом реферат
Обновлено: 30.06.2024
1.После констатации смерти врачом медсестра надевает перчатки.
2.Если есть, снимает с умершего ценности в отделении в присутствии лечащего или дежурного врача, о чём вместе с врачом составляет акт и делает запись в медицинской карте, затем передаёт их на хранение старшей медсестре, которая вернёт их родственникам под расписку.
3.Снимает с тела одежду и укладывает умершего на спину без подушки с разогнутыми ногами, руки вдоль тела.
4. Закрывает веки.
5. Подвязывает нижнюю челюсть.
6. Если стояли катетеры, зонды, капельницы и др. удаляет их.
7. Пишет на бирочке фамилию, имя, отчество и номер медицинской карты умершего и привязывает к его правой ноге.
8. Накрывает тело простынёй и оставляет в таком положении в течение 2-х часов (до появления явных признаков биологической смерти).
9. Снимает перчатки, моет руки, обрабатывает антисептиком для рук.
10. Оформляет сопроводительный лист, где указывает ФИО, номер медицинской карты умершего, диагноз, дату и время смерти.
11. Сообщает родственникам о смерти пациента (по указанию врача).
12. Спустя 2 часа доставляет тело в патологоанатомическое отделение.
13. Постельные принадлежности (матрац, подушку, одеяло) сдаёт в дезкамеру. Даёт указание санитарке обработать дезраствором кровать, стены, тумбочку, пол и включает бактерицидную лампу в палате, где находилось тело, не менее чем на 1 час.
Потери, смерть, горе.
Глоссарий
Жизнь – это серия потерь (потеря независимости, потеря крупной суммыденег, потеря волос в результате лечения, потеря зрения, потеря близкого человека, надвигающаяся смерть и т. д.).
Медицинским сёстрам часто приходиться иметь дело с пациентами, переживающими по поводу потери. Естественная реакция человека на потерю – чувство горя, горевание. Если пациент и его родные не переживают горе в связи с потерей, у них могут возникнуть различные эмоциональные, психические и социальные проблемы.Чувство горя, горевание помогает пациенту адаптироваться к потере.
Только глубокое понимание всех процессов, протекающих в человеческом организме в связи с потерей, стремление понять самого пациента, всю гамму возникших у него психологических, духовных, социальных и, конечно же, физических страданий, которые он испытывает до последней секунды жизни, помогут сестринскому персоналу ухаживать и заботиться действительно профессионально.
Каждый человек реагирует на потерю по-своему. Но, тем не менее, есть группа определённых реакций на потерю.
4 стадия горевания – депрессия. Человек, переживающий депрессию, испытывает растерянность и отчаяние. В некоторых случаях, он начинает реально ощущать близость потери, грусть в связи с прошлыми потерями, обиду по поводу не реализованных планов. Он реально ощущает близость смерти. В этот период человек часто плачет, отчужден, теряет интерес к дому, к собственной внешности. Его беспокоит только собственный комфорт и близкие люди. В это время нужно дать человеку выговориться, не пытаясь его ободрить, или убедить его в том, что нужно быть благодарным судьбе за прошлые радости в жизни. Особенно тяжело переносят этот период мужчины, так как они считают, что мужчина не имеет права плакать.
5 стадия горевания – принятие потери, может рассматриваться как наиболее положительная реакция, поскольку она сопровождается большим желанием сделать всё возможное, чтобы смягчить боль утраты. Но в некоторых случаях у переживающего потерю принятие безысходности положения приводит лишь к одному, желанию отдохнуть, уснуть. Это означает прощание с жизнью, осознание конца.
Перечисленные реакции нередко появляются в различной последовательности и некоторые из них могут наступить одновременно. Иногда смирение, принятие потери вновь сменяется реакцией отрицания. Пациент строит нереалистичные планы на ближайшее будущее, или даже отдалённое будущее.
Сильное горе, связанное с потерей близкого человека, может длиться от 6 до 12 месяцев, а скорбь, которая наступает затем, – от 3 до 5 лет.
Если внезапная смерть, особенно молодых людей, вызывает сильное потрясение у родных и друзей умершего, то состояние, которое возникает в результате долгой, хронической болезни (СПИД, онкологические заболевания, травмы спинного мозга и др.), сопровождаются различными страданиями, приводя к мучительной смерти. Тяжёлые хронические заболевания приводят к изменениям личности, меняющим взгляды человека на жизнь и смерть. Облегчить подобные страдания, призвано -паллиативное лечение.
Паллиативное лечение

Паллиативное лечение начинается тогда, когда все другие виды лечения более не являются эффективными, когда человек говорит, что готов умереть, когда начинают отказывать жизненно важные органы. Целью такого лечения является создание для пациента и его семьи возможностей лучшего качества жизни. Оно должно быть направлено не только на удовлетворение физических потребностей пациента (хотя это одно из основных направлений подобного лечения), но и не менее важных психологических, социальных и духовных потребностей.
Главной целью паллиативного лечения является не продлить жизнь, а сделать оставшуюся как можно более комфортной и значимой.
Паллиативное лечение осуществляется чаще всего в хосписах. Хоспис – это больница для обреченных пациентов.
Паллиативное лечение будет эффективным:
1. если удаётся создавать и поддерживать для пациента комфортные и безопасные условия;
2. если пациент максимально будет чувствовать свою независимость;
3. если пациент не испытывает боли;
4. если психологические, социальные и духовные проблемы решаются таким образом, чтобы человек смог смериться со своей смертью настолько, на сколько это возможно;
5. если, несмотря на предстоящую потерю жизни, предоставленная пациенту система помогает ему жить настолько активно и творчески, как только это для него возможно до самой смерти;
6. если усилия помочь пациенту в его горе и в его преодолении не напрасны;
Правила работы со старыми трупами и трупами недавно умерших людей. Инфекции, при которых упаковка трупа является обязательной, а осмотр, бальзамирование и гигиеническую подготовку тела проводить не следует. Мероприятия по снижению риска инфицирования.
| Рубрика | Медицина |
| Вид | реферат |
| Язык | русский |
| Дата добавления | 26.11.2014 |
| Размер файла | 16,8 K |
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
Трупный материал может представлять опасность для работающего с ним персонала. Ни один из микроорганизмов, являвшихся причиной массовой гибели людей в прошлом (возбудители чумы, холеры, брюшного тифа, туберкулёза, сибирской язвы, натуральной оспы), не может длительно выживать в захороненных трупах. Трупы недавно умерших людей могут оказаться инфицированы различными, в том числе представляющими серьезную опасность для окружающих, возбудителями, к которым относятся микобактерии, стрептококки, энтеропатогены, микроорганизмы, вызывающие трансмиссивные спонгиоформные энцефалопатии (например, болезнь Крейтцфельдта-Якоба), вирусы гепатита В и С, ВИЧ, вирусы геморрагических лихорадок и, возможно, возбудители менингита и сепсиса (особенно менингококковой этиологии).
При работе со старыми трупами и трупами недавно умерших людей, независимо от вида теоретически присутствующего возбудителя, риск инфицирования можно значительно уменьшить путем выполнения следующих рекомендаций: труп инфекция умерший
· Закрывать повреждения кожи и резаные раны водонепроницаемыми повязками.
· Тщательно обрабатывать любые повреждения, возникшие при работе с трупным материалом.
· Соблюдать правила личной гигиены.
· Использовать соответствующую защитную одежду
· Защитная одежда
Перчатки для обследования (изготовлены из латекса). Для работы с инфицированным материалом. Всегда использовать при работе с трупами. Используются однократно, после чего выбрасываются. Обязательное мытье рук после использования. Обеспечивают кратковременную (в течение 10 мин) защиту от формальдегида. Химически защищенные перчатки (нитриловые). Для ношения поверх латексных перчаток с целью защиты от длительного воздействия химических соединений (например, формальдегида).
Защита дыхательных путей
Фильтрующие маски. Фильтрующие маски EN 149 для защиты от специфических соединений (свинцовая пыль, споры грибов и др. аэрозоли). Матерчатые хирургические маски. Обеспечивают незначительную защиту и создают ложное чувство безопасности, однако лучше, чем ничего.
Защита от попадания капель крови и других биологических жидкостей организма
Лицо: защитная маска. Защита от попадания инфицированных капель в глаза, нос и рот (одновременно и механическая защита).
Тело: фартук. Защищает от попадания капель на тело (гигиеническая подготовка трупа, бальзамирование, восстановление целостности поврежденных тел, аутопсия).
Нижние конечности: резиновые туфли. В условиях повышенной влажности (морги, комнаты для бальзамирования, восстановление целостности тела в случаях политравмы).
Защита всего тела
Халат. Для защиты одежды от попадания капель крови и биологических жидкостей.
Комбинезон с капюшоном. Для защиты одежды и волос от импрегнации пылью, спорами и т.д.
Другая защитная одежда (защитные шлемы, ботинки, защитные очки, рабочие перчатки). Необходимы для защиты от механических повреждений.
В большинстве случаев больные пациенты представляют намного более серьезную опасность, чем трупы, в том числе и людей, умерших от инфекционных заболеваний. В живом организме возбудитель может размножаться и легко передаваться от человека к человеку. В связи с этим пациент может длительно выступать в качестве источника инфекции. После смерти организма-хозяина большинство возбудителей прекращают размножение и быстро погибают.
ТАБЛИЦА 42.2 Инфекции, при которых упаковка трупа является обязательной, а осмотр, бальзамирование и гигиеническую подготовку* тела проводить не следует
Вирусные геморрагические лихорадки
Трансмиссивные спонгиоформные энцефалопатии (например, болезнь Крейтцфельдта-Якоба)
Инфекции, вызванные стрептококками группы А
Вирусные гепатиты (В, С, ни-А ни-В)
Мероприятия по снижению риска инфицирования
· Секционные должны быть спланированы таким образом, чтобы максимально снизить риск инфицирования работающего в них медицинского персонала. Обязательным является наличие адекватной системы вентиляции, проточной воды и хорошей канализации.
· Персонал должен мыть руки после каждой процедуры и перед едой (или перед курением).
· Помещение следует ежедневно обрабатывать фенолсодержащими дезинфектантами.
· Инструменты необходимо обрабатывать в моечно-дезинфекционной камере, автоклавировать или погружать в фенолсодержащий дезинфицирующий раствор на 20 мин. Существует несколько причин, по которым предпочтение отдается фенолсодержащим дезинфектантам, а не препаратам, содержащим гипохлориты:
o Гипохлорит обладает коррозионными свойствами и может приводить к повреждению металлических поверхностей и инструментов.
o При использовании гипохлорита выделяется газообразный хлор, поэтому при обработке больших площадей концентрация хлора в воздухе может превысить допустимые значения.
o В секционных и помещениях для бальзамирования трупов достаточно часто присутствует формальдегид. В ходе химической реакции между гипохлоритом и формальдегидом образуется сильный канцероген - бис(хлорметил)-эфир.
Подготовка трупов к захоронению.
· Во многих странах, оссбенно в странах с жарким климатом, захоронение или другие процедуры по уничтожению трупов проводят в течение 24 ч после смерти (из практических или религиозных соображений). В таких ситуациях некоторые патогенные микроорганизмы могут сохранять жизнеспособность, поэтому чрезвычайно важным является ношение соответствующей защитной одежды и/или соблюдение правил личной гигиены лицами, контактирующими с трупами.
· Бальзамирование может быть одним из способов временного сохранения трупа за счет снижения активности микроорганизмов и замедления процессов разложения. Бальзамирование трупов после несчастных случаев или аутопсии является более сложной процедурой. Тела могут быть сильно поврежденными и представлять особенно большую опасность инфицирования из-за наличия поврежденных костей, костных осколков или случайно оставленных в теле острых предметов, например игл. Косметические работы на поврежденном трупе также представляют опасность.
· В большинстве случаев бывает достаточно простой "гигиенической подготовки" трупа, которую как правило проводят родственники умершего или церковные деятели. Обычно эта процедура заключается в мытье лица и рук, одевании трупа, причесывании, и возможно, обрезании ногтей и бритье. При отсутствии высокого риска инфицирования, приемлемой и эффективной мерой безопасности является использование перчаток и обычной защитной одежды.
· В некоторых случаях, когда причиной смерти явилось высококонтагиозное заболевание, например лихорадка Эбола или гепатит В, даже обычная гигиеническая подготовка трупа может оказаться небезопасной процедурой.
Перечень таких инфекций приведен в таблице 42.2.
· Все инструменты, используемые для бальзамирования и подготовки тела к захоронению, следут мыть в горячей воде с моющим средством и подвергать дезинфекции, предпочтительно кипячением в течение короткого времени (5 мин), или погружением в фенолсодержащий дезинфицирующий раствор на 20 мин. Для удаления пятен крови и брызг любых других биологических жидкостей следует использовать фенолсодержащие дезинфектанты. Для защиты рук от контакта с кровью или другими жидкостями организма необходимо пользоваться одноразовыми перчатками. Всегда после окончания работы следует тщательно мыть руки.
Персонал службы неотложной помощи.
· Основную инфекционную опасность для персонала службы неотложной помощи представляет кровь. Риск инфицирования может быть значительно снижен за счет предотвращения контакта с кровью путем использования перчаток, средств защиты лица и глаз, а при необходимости и защитной одежды.
· Трупы, подвергшиеся разложению, и особенно тела, находившиеся в воде в течение определенного времени, представляют меньшую инфекционную опасность. В таких случаях наиболее вероятным будет обнаружение микроорганизмов собственной флоры трупа и бактерий, живущих в воде или обитающих в окружающей среде. Для защиты персонала, работающего с таким трупным материалом, следует использовать соответствующую защитную одежду.
· Во всех случаях, тела умерших должны доставляться в морг в водонепроницаемых пластиковых мешках или временных гробах из стекловолокна.
Подобные документы
Наиболее распространенные вирусные инфекции и их воздействие на людей. Общая характеристика СПИДа, история его появления. Пути передачи ВИЧ-инфекции. Профилактические мероприятия по снижению уровня инфекционных заболеваний и рисков их возникновения.
реферат [55,2 K], добавлен 25.06.2013
Факторы риска развития туберкулеза легких и характеристика его симптомов. Мероприятия социальной, специфической и санитарной профилактики. Случаи противопоказания ревакцинации детей. Группы лиц, для которых необходим осмотр один и два раза в год.
реферат [1,5 M], добавлен 15.11.2014
Предрасполагающие факторы для развития инфекции, вызванной Pseudomonas aeruginosa. Источники инфекции и пути распространения. Клинические проявления инфицирования синегнойной палочкой. Диагностика синегнойной инфекции, противоэпидемические мероприятия.
презентация [1,4 M], добавлен 18.11.2014
Инфекционные заболевания, вызванные возбудителями, которые проникли к ребенку от матери до родов или в процессе рождения. Пути внутриутробного инфицирования и основные факторы риска. Особенности инфицирования плода в зависимости от этапов развития.
презентация [4,5 M], добавлен 11.12.2013
Анализ факторов, способствующих росту внутрибольничных инфекций в современных условиях. Артифициальный механизм передачи возбудителей инфекции. Меры по снижению распространенности внутрибольничных инфекций в акушерских стационарах. Методы стерилизации.
презентация [531,0 K], добавлен 04.11.2013
Классификация и условия действия ядов. План действий эксперта при подозрении на отравление. Осмотр места происшествия и первоначальный осмотр трупа. Признаки отравления этиловым спиртом, техническими жидкостями, ядохимикатами. Виды пищевых отравлений.
курсовая работа [299,5 K], добавлен 21.04.2015
Этиология. Морфология возбудителя. Патогенез. Клинические стадии ВИЧ- инфекции. Пути передачи ВИЧ-инфекции. Мероприятия по профилактике внутрибольничного заражения ВИЧ-инфекцией и предупреждению профессионального инфицирования медработников.

Жизнь, как известно – это череда потерь (у кого-то потеря некоторой суммы денег, потеря независимости, у кого-то потеря волос в результате лечения тяжелого заболевания, потеря близкого человека, надвигающаяся смерть и прочее).
Смерть — это прекращение жизнедеятельности организма, гибель его как обособленной живой системы.
Различают естественную смерть (физиологическую), наступающую в результате длительного постепенного угасания жизненных функций организма в процессе старения, и преждевременную смерть, вызываемую болезнями, поражением жизненно важных органов.
Медицинские сестры часто имеют дело не только с пациентами, которые переживают потерю близкого человека, но и имеют дело с уходом тела умершего пациента. Тем, кто переживает потерю близкого человека, медицинская сестра помогает легче пережить эту потерю. Ведь в это время пациент чувствует горе, он горюет по умершему человеку. В это время медицинская сестра облегчает страдания беседой, поддерживая горюющего пациента. Что касается тела умершего, медицинская сестра обеспечивает определенный уход за ним.
Цель работы: рассмотреть уход, осуществляемый ха телом умершего человека.
Фрагмент работы для ознакомления
1.1 Клиническая смерть
Смерть человека подразделяется на клиническую и биологическую смерть. А состояние, в котором человек находится между жизнью и смертью называется терминальным.
Что же такое клиническая смерть? Клиническая смерть человека – это обратимое состояние умирания, при котором работа сердца прекращается и останавливается дыхание. Признаки жизнедеятельности исчезают, от этого кажется, что человек уже мертв. Такой процесс является переходным этапом между жизнью и биологической смертью, после чего выжить невозможно.
1.2 Биологическая смерть
Биологическая смерть – полня остановка всех физиологических функций и процессов в тканях и клетках. Это необратимое состояние.
Первой из систем погибает центральная нервная система – спиной и головной мозг, происходит это через 5-6 минут после наступления истинной смерти. Гибель остальных же органов растягивается на несколько часов и, в некоторых случаях, даже суток. Все это происходит в зависимости от обстоятельств гибели и условий пребывания умершего тела. Смерть диагностируется из ориентировочных и достоверных признаков.
2.1 Правила обращения с телом умершего человека
Факт наступившей биологической смерти констатирует врач. Он делает запись в истории болезни, указывает дату и время ее наступления. Подготовку тела умершего человека к переводу в патологоанатомическое отделение проводит медицинская сестра. Во время подготовки нужно следовать определенным правилам обращения с телом умершего.
Алгоритм действий медицинской сестры:
2.2 Обмывание тела умершего
Как известно, тело умершего человека нужно еще и обмыть. Как это следует правильно делать, также нужно знать.
Обмывание тела умершего производится спустя несколько часов после наступления смерти. Сам процесс, что обмывания, что обряжения производится по-разному, смотря какая религия была у умершего. У православных обмывание осуществляется следующим образом:
ЗАКЛЮЧЕНИЕ
В заключении можно сказать, что смерть человека наступает в разное время и по разным причинам. У кого-то из-за какого-то тяжелого заболевания, у кого-то из-за получения тяжких травм, не связанных с жизнью, кто-то умирает из-за возраста (старость) естественной смертью. На самом деле причин много, итог один.
Список литературы [ всего 10]
- Гребенев А.Л. Основы общего ухода за больными / Шептулин А.А. - М., Медицина. 2010.- 256с.
- Гребенев, А.Л.. Основы общего ухода за больными: Учебное пособие. / А.Л. Гребенев, А.А. Шептулин. – М.: Медицина, 2014. – 256 с.
- И.Г. Фомина Общий уход за больными, Москва, Медицина, 2010, С. 22-65.
- Мурашко, В.В.. Общий уход за больными: Учебное пособие. / В.В. Мурашко, Е.Г. Шуганов, А.В. Панченко– М.: Медицина, 2015. – 224 с.
- Мухина, С.А. Общий уход за больными. / С.А. Мухина, И.И. Тарновская. – М.: Медицина, 2016. – 326 с.
- .
Пожалуйста, внимательно изучайте содержание и фрагменты работы. Деньги за приобретённые готовые работы по причине несоответствия данной работы вашим требованиям или её уникальности не возвращаются.
* Категория работы носит оценочный характер в соответствии с качественными и количественными параметрами предоставляемого материала. Данный материал ни целиком, ни любая из его частей не является готовым научным трудом, выпускной квалификационной работой, научным докладом или иной работой, предусмотренной государственной системой научной аттестации или необходимой для прохождения промежуточной или итоговой аттестации. Данный материал представляет собой субъективный результат обработки, структурирования и форматирования собранной его автором информации и предназначен, прежде всего, для использования в качестве источника для самостоятельной подготовки работы указанной тематики.

ГОСТ
Алгоритм действий медицинского персонала при наступлении смерти больного в стенах лечебного учреждения
Смерть – это полная остановка, прекращение физиологических и биологических процессов жизнедеятельности организма.
Смерть является неизбежным исходом любой жизни. К сожалению, нередко смерть наступает в стенах лечебного учреждения даже при приложении медицинским персоналом максимальных усилий для ее предотвращения.
Если реанимационные мероприятия не приводят к восстановлению жизнедеятельности организма в течение 30-40 минут их осуществления, в тканях происходят необратимые изменения, ведущие к наступлению биологической смерти.
Подготовкой тела умершего пациента к переводу в отделение патологической анатомии занимается медицинская сестра.
Алгоритм действий по уходу за телом умершего:
- Перед проведением мероприятий по уходу за телом умершего человека медсестра обязательно надевает перчатки.
- Затем медсестра у кровати умершего пациента устанавливает ширму.
- Если в палате находятся другие люди, тело перекладывается на каталку, накрывается и вывозится в другое помещение.
- Из-под головы умершего пациента убирается подушка.
- С тела снимается одежда, тело укладывается на спину, конечности разгибаются, нижняя челюсть подвязывается.
- Если глаза умершего открыты, медсестра опускает его веки.
- Если на теле умершего имеются ценности, снять их следует в отделении обязательно в присутствии дежурного или лечащего врача, после чего совместно с ним составляется акт и делается соответствующая запись в истории болезни пациента. Затем ценности передаются на хранение старшей медсестре, которая в дальнейшем возвращает их под расписку родственникам умершего или органам следствия.
- Если в теле пациента были установлены зонды, катетеры, капельница и т.д., медсестра их извлекает.
- Затем тело накрывают простыней, и оно оставляется в лечебном отделении в течение двух часов. Это необходимо, чтобы появились достоверные признаки биологической смерти (снижение температуры тела, трупное окоченение, трупные пятна). Через два часа тело повторно осматривается врачом с целью установления этих признаков.
- Затем врач оформляет сопроводительный лист, в котором указывается ФИО пациента, номер его истории болезни, клинический диагноз, дата и время смерти, и сообщает родственникам о смерти члена их семьи. Медсестра в это время заполняет бирку, где указывает его ФИО и номер ис-тории болезни. Перед этим необходимо снять перчатки и вымыть руки и обработать их антисептиком. Бирка затем фиксируется на теле умершего.
- По истечении двух часов тело на специальной каталке с сопроводительными документами доставляется в отделение судебно-медицинской экспертизы или патологоанатомическое отделение для установления точной причины смерти в сопровождении санитара (санитарки).
- Для обеспечения сохранности тела его временно, до момента вскрытия, помещают в специальную холодильную камеру патологоанатомического или судебно-медицинского отделения.
- Постельные принадлежности (матрац, одеяло, подушка) и белье умершего кладут в специальный мешок и сдают в дезинфекционную камеру. Кровать, пол, стены и тумбочка обрабатываются дезинфицирующими растворами в соответствии с установленными правилами санитарно-противоэпидемического режима, палата и помещение, в котором находилось тело, подвергается кварцеванию в течение не менее одного часа. Эту работу выполняет санитарка по указанию медицинской сестры.
Готовые работы на аналогичную тему
Личная безопасность медицинского персонала при осуществлении ухода за телом умершего пациента
Помимо четкого соблюдения установленного алгоритма работы с телом умершего от медицинского персонала также требуется строгое выполнение правил техники безопасности.
Основные мероприятия, направленные на предотвращение возможного заражения, при работе с трупами:
-
Как уже было сказано ранее, белье и постельные принадлежности умершего больного должны быть немедленно отправлены на дезинфекцию, а в помещениях, где находился труп, должна быть проведена тщательная обработка. Если матрац был покрыт матерчатым чехлом, камерная обработка не проводится, достаточно влажной дезинфекции.
Сбор белья умершего пациента также проводится с соблюдением определенных правил:
- использование при сборе грязного белья санитарной одежды (халата, косынки) и средств индивидуальной защиты (маски или респиратора, перчаток);
- запрещается во время сбора встряхивать грязное белье и бросать его на пол;
- грязное белье аккуратно помещается в специальные тары (мешки из полипропилена, клеенки, плотной ткани, бельевые тележки, баки с крышками и др.);
- по окончании работы с грязным бельем защитная одежда направляется в стирку, маска и перчатки обеззараживаются в дезинфицирующем растворе, руки тщательно моются водой с мылом и обрабатываются антисептическими средствами. Не допускается повторного использования санитарной одежды и средств индивидуальной защиты, пока они не пройдут полный цикл обеззараживания.
Если при сборе белья перчатки были загрязнены кровью или другими биологическими жидкостями и выделениями больного, необходимо убрать их следы салфеткой или тампоном, смоченным антисептиком или дезинфицирующим раствором. Это поможет избежать загрязнения рук во время снятия перчаток.
Биологическая смерть - конечный этап, завершающий жизнь, - необратимое прекращение всех процессов жизненного метаболизма в клетках и тканях, распад белковых субстанций и структур. Биологическая смерть наступает сразу после клинической смерти. Биологическую смерть устанавливает врач на основании совокупности следующих признаков:
Отсутствие спонтанных движений.
Прекращение дыхания и сердцебиения (рис. 12.6,а).
Максимальное расширение зрачков, отсутствие их реакции на свет (рис. 12.6,б).
Снижение температуры тела (до уровня температуры окружающей среды).
Появление трупных пятен.
Появление мышечного окоченения.
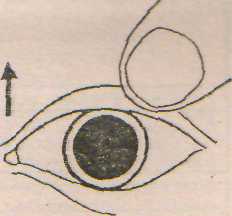
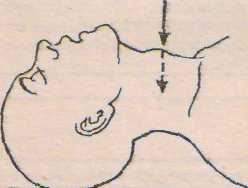
Рис. 12.6. Диагностика клинической смерти: а - определение пульса на сонной артерии; 6 - определение состояния зрачка.
Первые три признака фактически выступают признаками клинической смерти. Последующие три выступают собственно признаками биологической смерти, которые, однако, появляются сравнительно поздно. При этом температура трупа может сохраняться достаточно высокой (при высокой температуре окружающей среды); в ряде случаев трупное окоченение может не наступать. Поэтому в реальной практике при оказании реанимационных мероприятий наступление биологической смерти констатируют на основании консенсуса (т.е. соглашения), установленного в настоящее время реаниматологами.
Важнейшим ориентиром при констатации биологической смерти является временной фактор; 5-6 мин от остановки кровообращения + 30 мин неэффективных реанимационных мероприятий.
Трупные пятна на коже трупа (сине-фиолетового цвета) образуются в результате посмертного стекания крови в нижележащие отделы, переполнения и расширения сосудов кожи и пропитывания кровью окружающих сосуды тканей.
Мышечное окоченение (или трупное окоченение) - процесс посмертного уплотнения скелетных мышц и гладкой мускулатуры внутренних органов, развивающийся через 2-6 ч после смерти, начиная с жевательных мышц. Окоченение сохраняется в течение 3-9 сут. Окоченение сердечной мышцы происходит через 30 мин после смерти.
Окончательными (решающими) признаками биологической смерти выступают снижение температуры тела до температуры окружающей среды, появление трупных пятен и мышечного окоченения.
Факт смерти больного, точное время и дату наступления смерти врач фиксирует в истории болезни.
Если смерть больного наступила в палате, остальных пациентов просят выйти. Если больные находятся на строгом постельном режиме, им нужно предложить отвернуться или закрыть глаза. С трупа снимают одежду, укладывают на специально предназначенную для этого каталку на спину с разогнутыми коленями, смыкают веки, подвязывают нижнюю челюсть, накрывают простынёй и вывозят в санитарную комнату отделения на 2 ч (до появления трупных пятен). Только после этого медицинская сестра записывает на бедре умершего его фамилию, инициалы, номер истории болезни. Вещи и ценности передают родственникам или близким умершего под расписку. Труп перевозят в патологоанатомическое отделение для последующего вскрытия. В сопроводительной записке указывают фамилию, имя и отчество умершего, отделение, номер истории болезни, дату смерти и диагноз.
Все постельные принадлежности с кровати умершего отдают на дезинфекцию. Кровать, прикроватную тумбочку протирают 5% раствором хлорамина Б, прикроватное судно замачивают в 5% растворе хлорамина Б.
В течение суток не принято размещать вновь поступивших больных на кровать, где недавно умер больной.
Необходимо сообщить о смерти больного в приёмное отделение больницы, родственникам умершего, а при отсутствии родственников - в отделение милиции.
При обнаружении насильственной смерти вскрытие прекращают, заведующий патологоанатомическим отделением принимает меры к сохранению органов и тканей трупа и извещает через главного врача правоохранительные органы с целью назначения судебно-медицинской экспертизы.
При направлении в морг трупа из лечебного учреждения лицо, назначившее судебно-медицинскую экспертизу, обеспечивает одновременную доставку подлинника истории болезни и одежды умершего. Поступившие в морг труп, одежда и различные предметы, доставленные с трупом, регистрируют в установленном порядке.
Труп должен храниться в условиях, препятствующих развитию гнилостных изменений.
Судебно-медицинская экспертиза трупа включает следующие действия эксперта:
ознакомление с представленной документацией;
планирование экспертизы трупа;
наружное исследование трупа;
внутреннее исследование трупа;
изъятие биологического материала;
оформление протокольной части Заключения эксперта;
составление судебно-медицинского диагноза;
оформление врачебного свидетельства о смерти;
оформление запросов о предоставлении материалов;
дополнительные исследования изъятого биологического материала;
комплексная оценка с внесением в исследовательскую часть Заключения эксперта результатов исследования трупа, лабораторных исследований и данных из представленных материалов;
оформление выводов Заключения эксперта.
Терминальное состояние - это:
а) период клинической смерти
б) агональный период
в) период биологической смерти
г) состояние между жизнью и смертью
д) постагональный период
Перечислите требования при проведении закрытого массажа сердца:
а) проводят со скоростью 60 толчков в минуту
б) проводят со скоростью 100 толчков в минуту
в) проводят со скоростью до 30 толчков в минуту
г) больного укладывают на твердую поверхность
д) больной должен находиться на мягкой постели
е) толчки наносят в область нижней трети грудины
Достоверными признаками биологической смерти являются:
в) появление трупных пятен
г) снижение температуры ниже 20 градусов
д) трупное окоченение
Противопоказания для проведения реанимационного пособия:
а) поздние сроки (свыше 8 минут) после наступления клинической смерти
б) повреждение органов, несовместимое с жизнью
в) почечная и печеночная кома
г) мозговая кома
д) последняя стадия онкологических заболеваний
Критерии правильности проведения ИВЛ:
а) расширение грудной клетки при вдувании
б) уменьшение объема грудной клетки при пассивном выдохе
в) "надувание" щек при вдувании
г) подъем эпигастральной области
д) уменьшение грудной клетки при вдувании
Причины недостаточной эффективности ИВЛ:
а) частота ИВЛ ниже 12-14 в минуту
б) обтурация дыхательных путей
в) плохая герметизация контакта при ИВЛ
г) недостаточно объемные вдувания
д) частота ИВЛ 15-16 раз в минуту
Прямой массаж сердца применяется в случае:
а) неэффективности непрямого массажа
б) возможности проведения торакотомии
в) клинической смерти во время операции на органах грудной полости
г) биологической смерти
д) терминальном состоянии
Поражения органов дыхания встречающиеся в первые часы отравле
а) угнетение дыхательного центра
б) нарушение функции дыхательной мускулатуры
в) токсический отек легких
г) токсический трахеобронхит
д) токсическая пневмония
Критерии правильности проведения непрямого массажа сердца:
а) появление пульса на сонных артериях
б) сужение зрачков
в) расширение зрачков
д) восстановление самостоятельного дыхания
Первая помощь при утоплениях:
а) удаление воды из дыхательных путей
б) удаление воды из желудка
в) качание пострадавшего на одеяле или простыне
д) непрямой массаж сердца
Признаки остановки дыхания:
а) Отсутствие экскурсии грудной клетки
б) Наличие кашля
в) Малиновый цвет кожных покровов и слизистых
г) Синюшный цвет кожных покровов и слизистых
д) Наличие кровохарканья
Перечислите возможные симптомы кровотечения в про свет желудочно-кишечного тракта:
а) Выделение крови по назогастральному зонду
б) Рвота съеденной пищей
г) Ахоличный стул
д) Дегтеобразный стул
Необходимо предпринять медицинской сестре при выявлении у больного признаков острой сердечно-сосудистой недостаточности:
а) Немедленно вызвать дежурного врача
б) Немедленно назначить инфузионную терапию и ввести кардиотропные препараты
в) Немедленно выполнить ЭКГ
г) Выполнять все распоряжения дежурного врача
д) Обеспечить психический и физический покой больному
Признаки острой сердечно-сосудистой недостаточности:
а) Резкая бледность кожи и слизистых оболочек
г) Повышение температуры
Функциональные обязанности медицинской сестры:
а) Периодическое исследование АД и пульса
б) Выполнение венесекции
в) Катетеризация подключичной вены
г) Наблюдение за цветом кожи и слизистых
д) Не допускать попадания воздуха в инфузионную систему
Необходимо предпринять медицинской сестре при западении языка у больного:
а) Выдвинуть верхнюю челюсть чуть вперед
б) Выдвинуть нижнюю челюсть чуть вперед
в) Выполнить трахеостомию
г) Выполнить интубацию трахеи
д) Вызвать дежурного хирурга
Проявления попадания рвотных масс в дыхательные пути:
а) Приступом кашля
б) Остановкой дыхания
в) Синюшностью кожных покровов и слизистых
г) Нарушением характера и ритма дыхания
д) Подъемом артериального давления
Частота пульса у здоровых людей в покое составляет:
а) 50 в минуту
б) 60 в минуту
в) 90 в минуту
г) 100 в минуту
д) 40 в минуту
Для типичного приступа стенокардии не характерны:
а) загрудинной локализации боли
б) колющего характера боли
в) возникновения боли на высоте физической нагрузки
г) нет эффекта от приёма нитроглицерина под язык через 1-3 мин
д) сжимающего характера боли
Предшествует искусственному дыханию:
а) Оценка состояния больного
б) Непрямой массаж сердца.
в) Восстановление проходимости дыхательных путей
г) Применение мешка Амбу
д) Дезинфекция полости рта
Относятся к признакам клинической смерти:
а) Понижение температуры тела
б) Отсутствие дыхания
в) Отсутствие реакции зрачков на свет
г) Помрачение сознания
д) Трупное окоченение
Положении рук реаниматора при проведении непрямого массажа сердца:
а) Максимально разогнуты в лучезапястных и локтевых суставах.
б) Слегка согнуты в локтевых суставах и максимально разогнуты в лучезапястных.
в) Разогнуты (фактически максимально, под утлом 90°) в лучезапястных суставах
г) Выпрямлены в локтевых суставах.
д) Слегка согнуты в локтевых и лучезапястных суставах
Случаи не применения прямого массажа сердца:
а) При неэффективности непрямого массажа сердца
б) При наличии инструментов, позволяющих вскрыть грудную клетку больного
в) Если остановка сердца произошла во время хирургической операции на органах грудной клетки
г) Поздние сроки (свыше 8 мин) после наступления клинической смерти д) При соответствующей подготовленности реаниматора
Проверка правильности проведения искусственного дыхания:
а) Во время проведения искусственного дыхания должен появляться пульс
б) Во время проведения искусственного вдоха грудная клетка должна расширяться
в) Во время пассивного выдоха грудная клетка должна спадаться.
д) Во время проведения искусственного дыхания изменяется
окраска кожных покровов
Обязана делать медсестра при появлении загрудинных болей у больного:
а) Проинформировать лечащего врача;
б) Обеспечить физический и психологический покой больному
в) Выполнить ЭКГ и назначить сердечные препараты;
г) Выполнить рентгеноскопию грудной клетки
д) Провести оксигенотерапию
При проведении искусственного дыхания необходимо запрокидывать голову больного:
а) Для удобства оказания медицинской помощи.
б) Чтобы создать хорошую герметизацию между ртом реаниматора и ртом (носом) пациента
в) Чтобы обеспечить проходимость дыхательных путей
г) В целях создания лучших условий для кровообращения
д) Для удобства больного
В перечень первой помощи при отёке лёгких входят мероприятия:
а) придания больному горизонтального положения;
б) назначения нитроглицерина (при уровне систолического давления не менее 100 мм рт.ст);
Читайте также:

