Острая сердечная недостаточность реферат для медсестер
Обновлено: 05.07.2024
В нашей стране до 80 % смертей происходит вне медицинских организаций – дома, на работе, на даче, в общественных и других местах. Большая часть их происходит скоропостижно или по механизму внезапной смерти. Статистика показывает, что многие больные (или их родственники) поздно вызывают врача скорой медицинской помощи, что снижает вероятность спасения.
При овладении необходимыми навыками оказания первой помощи в форме само- или взаимопомощи (со стороны людей, окружающих человека, оказавшегося в таком критическом состоянии) можно в большинстве случаев спасти жизнь больного.
Нередко, до 30-50% жизнеугрожающее осложнение, опасное фатальным исходом, может быть первым и последним проявлением этих заболеваний (осложнений).
ПЕРВАЯ ПОМОЩЬ при сердечном приступе
Характерные признаки (симптомы) сердечного приступа (инфаркта миокарда):
• внезапно (приступообразно) возникающие давящие, сжимающие, жгущие, ломящие боли в грудной клетке (за грудиной) продолжающиеся более 5 минут;
• аналогичные боли часто наблюдаются в области левого плеча (предплечья),левой лопатки, левой половины шеи и нижней челюсти, обоих плеч, обеих рук, нижней части грудины вместе с верхней частью живота;
• нехватка воздуха, одышка, резкая слабость, холодный пот, тошнота часто возникают вместе иногда следуют за или предшествуют дискомфорту/болям в грудной клетке• не редко указанные проявления болезни развиваются на фоне физической или психоэмоциональной нагрузки, но чаще с некоторым интервалом после них.
Нехарактерные признаки, которые часто путают с сердечным приступом:
• колющие, режущие, пульсирующие, сверлящие, постоянные ноющие в течение многих часов и не меняющие своей интенсивности боли в области сердца или в конкретной четко очерченной области грудной клетки

Алгоритм неотложных действий при сердечном приступе(советы пациенту) – памятка для пациента
Если у Вас или кого-либо внезапно появились вышеуказанные характерные признаки сердечного приступа даже при слабой или умеренной их интенсивности, которые держатся более 5 мин – не задумывайтесь, сразу вызывайте бригаду скорой медицинской помощи. Не выжидайте более 10 минут - в такой ситуации это опасно для жизни.
Помните, что состояние алкогольного опьянения в этой смертельно опасной ситуации не является разумным доводом для откладывания вызова скорой помощи. Если у Вас появились симптомы сердечного приступа и нет возможности вызвать скорую помощь, то попросите кого-нибудь довезти Вас до больницы – это единственное правильное решение. Никогда не садитесь за руль сами, за исключением полного отсутствия другого выбора.
В наиболее оптимальном варианте при возникновении сердечного приступа необходимо следовать инструкции, полученной от лечащего врача, если такой инструкции нет, то необходимо действовать согласно следующему алгоритму:
• Сразу после возникновения приступа сесть (лучше в кресло с подлокотниками) или лечь в постель с приподнятым изголовьем, принять 0,25 г ацетилсалициловой кислоты(аспирина) (таблетку разжевать, проглотить) и 0,5 мг нитроглицерина (одну ингаляционную дозу распылить в полость рта при задержке дыхания, одну таблетку/капсулу положить под язык, капсулу предварительно раскусить, не глотать); освободить шею и обеспечить поступление свежего воздуха (открыть форточки или окно).
• Если через 5-7 мин. после приема ацетилсалициловой кислоты(аспирина) и нитроглицерина боли сохраняются необходимо в обязательном (жизнеспасающем) порядке вызвать бригаду скорой медицинской помощи и второй раз принять нитроглицерин.
• Если через 10 мин после приема второй дозы нитроглицерина боли сохраняются, необходимо в третий раз принять нитроглицерин.
• Если после первого или последующих приемов нитроглицерина появилась резкая слабость, потливость, одышка, необходимо лечь, поднять ноги (на валик и т.п.), выпить 1 стакан воды и далее, как и при сильной головной боли, нитроглицерин не принимать.
• Если больной ранее принимал лекарственные препараты снижающие уровень холестерина в крови из группы статинов (симвастатин, ловастатин флувастатин, правастатин, аторвастатин, розувоастатин) дайте больному его обычную дневную дозу и возьмите препарат с собой в больницу.
Внимание ! Больному с сердечным приступом категорически запрещается вставать, ходить, курить и принимать пищу до особого разрешения врача;
нельзя принимать аспирин (ацетилсалициловую кислоту) при непереносимости его (аллергические реакции), а также при явном и обострении язвенной болезни желудка и двенадцатиперстной кишки;
нельзя принимать нитроглицерин при резкой слабости, потливости, а также при выраженной головной боли, головокружении, остром нарушении зрения, речи или координации движений.
ПЕРВАЯ ПОМОЩЬ при остром нарушении мозгового кровообращения
Основные признаки (симптомы) острого нарушения мозгового кровообращения:
• речевые нарушения (затруднения в подборе нужных слов, понимания речи и чтения, невнятная и нечеткая речь, до полной потери речи);
• необычная сильная головная боль (нередко после стресса или физического напряжения);
• спутанность сознания или его утрата, неконтролируемые мочеиспускание или дефекация.
При внезапном появлении любого из этих признаков срочно вызывайте бригаду скорой медицинской помощи, даже если эти проявления болезни наблюдались всего несколько минут
1. Срочно вызывайте бригаду скорой медицинской помощи, даже если эти проявления болезни наблюдались всего несколько минут
2. До прибытия бригады скорой медицинской помощи:
• Если больной без сознания положите его на бок, удалите из полости рта съемные протезы (остатки пищи, рвотные массы), убедитесь, что больной дышит.
• Если пострадавший в сознании, помогите ему принять удобное сидячее или полусидячее положение в кресле или на кровати, подложив под спину подушки. Обеспечьте приток свежего воздуха. Расстегните воротник рубашки, ремень, пояс, снимите стесняющую одежду.
• Измерьте артериальное давление если его верхний уровень превышает 220 мм рт. ст., дайте больному препарат, снижающий артериальное давление, который он принимал раньше.
• Измерьте температуру тела. Если t 38° или более дайте больному 1 г парацетамола (2 таблетки по 0,5 г разжевать, проглотить), (при отсутствии парацетамола других жаропонижающих препаратов не давать!).
• Положите на лоб и голову лед, можно взять продукты из морозильника, уложенные в непромокаемые пакеты и обернутые полотенцем.
• Если больной ранее принимал лекарственные препараты снижающие уровень холестерина в крови из группы статинов (симвастатин, ловастатин флувастатин, правастатин, аторвастатин, розувастатин) дайте больному обычную дневную дозу.
• Если пострадавшему трудно глотать и у него капает слюна изо рта, наклоните его голову к более слабой стороне тела, промокайте стекающую слюну чистыми салфетками.
• Если пострадавший не может говорить или его речь невнятная, успокойте его и ободрите, заверив, что это состояние временное. Держите его за руку на непарализованной стороне, пресекайте попытки разговаривать и не задавайте вопросов, требующих ответа. Помните, что хотя пострадавший и не может говорить, он осознает происходящее и слышит все, что говорят вокруг.
ПЕРВАЯ ПОМОЩЬ при гипертоническом кризе
• головной болью, чаще в затылочной области, или тяжестью и шумом в голове;
• тошнотой, чувством разбитости, переутомления, внутреннего напряжения;
• одышкой, слабостью, постоянными монотонными ноющими болями/дискомфортом в области сердца, иногда появлением или нарастанием пастозности/отечности кожи лица, рук, ног.
Алгоритм неотложных действий при гипертоническом кризе
(советы пациенту) – памятка для пациента
При появлении симптомов гипертониического криза, необходимо:
• убрать яркий свет, обеспечить покой, доступ свежего воздуха (расстегнуть ворот рубашки, проветрить помещение и т.п.);
• до прибытия скорой медицинской помощи необходимо, по возможности, сесть в кресло с подлокотниками и принять горячую ножную ванну (опустить ноги в емкость с горячей водой).
Внимание! Больному с гипертоническим кризом запрещаются любые резкие движения (резко вставать, садится, ложиться, наклоняться), сильно тужиться илюбые физические нагрузки.
• Через 40-60 мин после приема лекарства, рекомендованного врачом, необходимо повторно измерить АД и если его уровень не снизился на 20-30 мм рт.ст. от исходного и/или состояние не улучшилось – срочно вызывайте скорую помощь.
• При улучшении самочувствия и снижении АД, необходимо отдохнуть (лечь в постель с приподнятым изголовьем) и после этого обратиться к участковому (семейному) врачу.
При беседе с врачом необходимо уточнить, какие препараты Вам необходимо принимать при развитии гипертонического криза, четко записать их наименования, дозировку и временную последовательность (алгоритм) их приема, а также уточнить у врача при каких проявлениях болезни Вам необходимо срочно вызывать скорую медицинскую помощь.
Всем больным с гипертонической болезнью необходимо сформировать индивидуальную миниаптечку первой помощи при гипертоническом кризе и постоянно носить ее с собой, так как гипертонический криз может развиться в любое время и в любом месте.
ПЕРВАЯ ПОМОЩЬ при острой сердечной недостаточности
Острая сердечная недостаточность (ОСН) – это тяжелое патологическое состояние, которое развивается у больных с различными заболеваниями сердца и гипертонической болезнью. Это одна из наиболее частых причин вызова скорой помощи и госпитализации больных, а также смертности населения нашей страны и всего мира.
Основными проявлениями (симптомами) острой сердечной недостаточности являются:
• тяжелое, частое (более 24 в мин) шумное дыхание – одышка, иногда достигающая степени удушья, с преимущественным затруднением вдоха и явным усилением одышки и кашля в горизонтальном положении. Сидячее положение или лежачее положение с высоко поднятым изголовьем облегчает состояние больного;
• часто при дыхании становятся слышны влажные хлюпающие хрипы/звуки, прерываемые кашлем; в терминальной стадии дыхание приобретает характер клокочущего с появлением пены у рта больного;
• характерная сидячая поза больного, упирающегося прямыми руками в колени или в сидение (для облегчения дыхания)
Острая сердечная недостаточность может развивается очень быстро и в течение 30-60 мин привести к смерти больного. В большинстве случаев от первых клинических признаков до тяжелых проявлений ОСН проходит 6-12 и более часов, однако без медицинской помощи абсолютное большинство больные с ОСН погибает.
Алгоритм неотложных действий при острой сердечной недостаточности
(советы пациенту) – памятка для пациента
При появлении у больных гипертонической болезнью, или болезнью сердца, (но не легких или бронхов) вышеуказанных симптомов ОСН необходимо:
• вызвать скорую медицинскую помощь
• придать больному сидячее положение, лучше в кресле с подлокотниками, на которые он может опираться и включать межреберные мышцы в акт дыхания
• обеспечить физический и психоэмоциональный покой и свежий воздух, путем проветривания помещения
• ноги опустить в большую емкость (таз, бак, ведро и др.) с горячей водой
• в крайне тяжелых случаях на ноги в области паха накладываются жгуты, передавливающие поверхностные вены, но не глубокие артерии, что уменьшает приток крови к сердцу и тем самым облегчает его работу
При наличии опыта у больного или у лица, оказывающего первую помощь по применению нитроглицерина его назначают в дозе 0,4(0,5) мг (ингаляцию в полость рта производят под корень языка, таблетку/капсулу кладут под язык, капсулу необходимо предварительно раскусить, не глотать). При улучшении самочувствия больного после применения нитроглицерина, его применяют повторно, через каждые 10-15 мин до прибытия бригады скорой медицинской помощи. При отсутствии улучшения самочувствия больного после очередного приема нитроглицерина, его больше не применяют.
Внимание! Больному с ОСН необходимо исключить все физические нагрузки, категорически запрещается ходить, курить, пить воду и принимать жидкую пищу до особого разрешения врача; нельзя принимать нитроглицерин при артериальном давлении менее 100 мм рт.ст. при выраженной головной боли, головокружении, остром нарушении зрения, речи или координации движений.
Всем больным гипертонической болезнью, или болезнью сердца с наличием одышки и отеков на ногах необходимо обсудить с лечащим врачом какие препараты необходимо принимать при развитии ОСН, четко записать их наименования, дозировку и временную последовательность (алгоритм) их приема, а также уточнить у врача при каких проявлениях болезни необходимо срочно вызывать скорую медицинскую помощь.
Каждому такому больному необходимо сформировать индивидуальную аптечку первой помощи при ОСН и постоянно иметь ее при себе.

ПЕРВАЯ ПОМОЩЬ при внезапной смерти (советы очевидцам)
Чаще всего внезапная смерть происходит вследствие прекращения сердечной
Основные признаки (симптомы) внезапной смерти:
• Внезапная потеря сознания, часто сопровождающаяся агональными движениями (стоящий или сидящий человек падает, нередко наблюдаются судорожное напряжение мышц, непроизвольное мочеиспускание и дефекация; лежащий человек иногда предпринимает судорожную попытку сесть или повернуться на бок)
• Внезапное полное прекращение дыхания, часто после короткого периода (5-10 секунд) агонального псевдодыхания: больной издает хрипящие и/или булькающие звуки, иногда похожие на судорожную попытку что то сказать.
Алгоритм неотложных действий очевидцев внезапной смерти человека
• Больного укладывают на жесткую ровную поверхность (пол, земля, ровная твердая площадка и тому подобные места, но не на диван, кровать, матрац и прочие мягкие поверхности), освобождают от одежды переднюю часть грудной клетки. Определяют местоположение рук на грудной клетке больного как указано на рисунке. Одна ладонь устанавливается в указанное на рисунке место, а ладонь второй руки располагается сверху на первой в точном соответствии с изображением рук на рисунке.

Рис. Иллюстрация методики проведения закрытого массажа сердца
• Прямыми руками (не согнутыми в локтях) производится энергичное ритмичное сдавливание грудной клетки пострадавшего на глубину 5 см. с частотой 100 надавливаний на грудную клетку в минуту
• При появлении признаков жизни (любые реакции, мимика, движения или звуки издаваемые больным), массаж сердца необходимо прекратить. При исчезновении указанных признаков жизни массаж сердца необходимо возобновить. Остановки массажа сердца должны быть минимальными – не более 5-10 секунд. При возобновлении признаков жизни массаж сердца прекращается, больному обеспечивается тепло и покой. При отсутствии признаков жизни массаж сердца продолжается до прибытия бригады скорой медицинской помощи.
Если человек, оказывающий первую помощь, имеет специальную подготовку и опыт по проведению сердечно-легочной реанимации, он может параллельно с закрытым массажем сердца проводить и искусственную вентиляцию легких. При отсутствии специальной подготовки проводить больному искусственную вентиляцию легких и определение пульса на сонной артерии не следует, так как специальные научные исследования показали, что такие процедуры в неопытных руках ведут к недопустимой потере времени и резко уменьшают частоту оживления больных с внезапной остановкой сердца.
- только вызванная в первые 10 мин от начала сердечного приступа или ОНМК скорая медицинская помощь, позволяет в полном объеме использовать современные высоко эффективные методы стационарного лечения и во много раз снизить смертность от этих заболеваний
- ацетилсалициловая кислота (аспирин) и нитроглицерин принятые в первые минуты могут предотвратить развитие инфаркта миокарда и значительно уменьшают риск смерти от него
- состояние алкогольного опьянения не является разумным основанием для задержки вызова бригады скорой помощи при развитии сердечного приступа и острого нарушения мозгового кровообращения – около 30% лиц внезапно (в течении часа от появления симптомов) умерших на дому находились в состоянии алкогольного опьянения.
- закрытый массаж сердца, проведенный в первые 60-120 секунд после внезапной остановки сердца позволяет вернуть к жизни до 50 % больных.

Сердечная недостаточность связана со снижением функции сердца. Сердечная мышца не может выработать энергию, необходимую для прокачки необходимого количества крови по всему организму.
Только в России около 7 миллионов человек страдают сердечной недостаточностью. У людей старше 70 лет страдает каждый четвертый человек, причем мужчины, как правило, поражаются в значительно более молодом возрасте, чем женщины. Риск для мужчин примерно в полтора раза выше, чем для женщин. В России болезни системы кровообращения являются самой распространенной причиной смерти.
Что такое сердечная недостаточность?
Со здоровым сердцем богатая кислородом кровь из левого желудочка перекачивается через тело к органам, обеспечивая их кислородом и питательными веществами. После снабжения органов кровь с низким содержанием кислорода возвращается из организма в правую часть сердца, откуда она транспортируется в легкие. В легких кровь обогащается кислородом, так что она снова может перекачиваться по всему телу через левый желудочек.
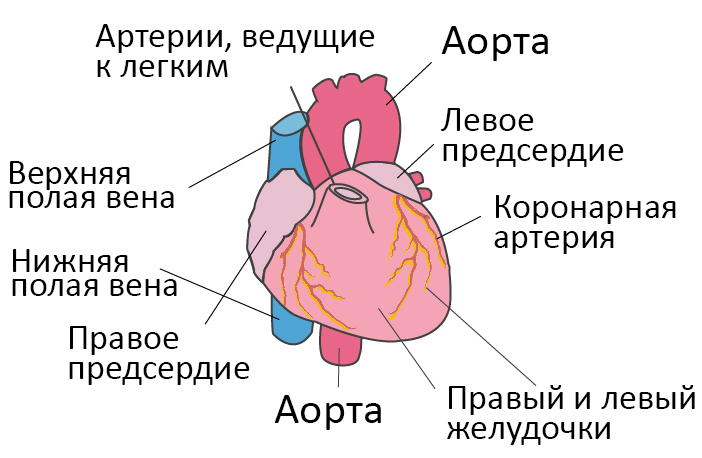
Сердечная недостаточность – это ослабление насосной функции сердца. Как правило, поражается либо правая сторона сердца (правосторонняя сердечная недостаточность), либо левая сторона сердца (левосторонняя сердечная недостаточность). При прогрессирующей сердечной недостаточности могут быть затронуты обе стороны сердца (глобальная сердечная недостаточность). Сердечная недостаточность также может быть хронической или острой по своей природе. Хроническая сердечная недостаточность встречается чаще острой сердечной недостаточности, которая возникает внезапно и неожиданно. Острая сердечная недостаточность может возникнуть внезапно на фоне острой сердечно-сосудистой катастрофы и/или декомпенсации сердечной недостаточности.
Что вызывает сердечную недостаточность?
Сердечная недостаточность вызвана болезнями, которые затрагивают или повреждают сердечную мышцу. Наиболее распространенной причиной хронической сердечной недостаточности является заболевание коронарной артерии.
Ишемическая болезнь сердца (ИБС) вызывается сужением коронарных сосудов (коронарных артерий), чаще всего из-за атеросклероза. Коронарные артерии – это сосуды, которые обеспечивают сердце кислородом и другими важными питательными веществами. Прогрессирующее сужение (также называемое стенозом) артерий приводит к нарушениям кровообращения сердечной мышцы. ИБС часто диагнастируется, когда присутствует стенокардия (боль и напряжение в груди), но в остальном она остается незамеченной.
Инфаркт происходит из-за уменьшения циркуляции крови, богатой кислородом, к сердечной мышце, что приводит к необратимой гибели ткани. Это повреждение влияет на насосную функцию сердца, приводя к сердечной недостаточности. Большая часть пациентов также страдает от высокого кровяного давления, что дополнительно усугубляет ситуацию.
Высокое кровяное давление (гипертония) является единственной причиной сердечной недостаточности у почти 20% людей, что делает его второй наиболее распространенной причиной этого заболевания. Высокое кровяное давление заставляет сердце постоянно работать сильнее. Сердце не может работать под дополнительной нагрузкой в течение длительного периода времени, и поэтому деградирует.
Подобный эффект может быть вызван проблемой с сердечным клапаном. При суженных или протекающих аортальных клапанах сердце должно работать сильнее или биться чаще, что также ведет к увеличению нагрузки.
Брадикардия – нарушения сердечного ритма при котором снижена частота сердечных сокращений также может быть причиной сердечной недостаточности, поскольку циркулирует слишком мало крови. Слишком быстрое сердцебиение (тахикардия) связано с уменьшением ударного объема и, следовательно, может также привести к сердечной недостаточности.
Наследственные заболевания сердца, беременность, аутоиммунные расстройства, алкоголь, наркотики или злоупотребление медикаментами, гиперактивность щитовидной железы и нарушения обмена веществ (сахарный диабет) могут быть причинами сердечной недостаточности.
Какие виды сердечной недостаточности и каковы их симптомы?
Каждый тип сердечной недостаточности имеет разные симптомы, и симптомы могут различаться по интенсивности. Тем не менее, основным симптомом сердечной недостаточности является затруднение дыхания при физической нагрузке или в покое. Предупреждающие признаки могут включать потоотделение при легкой физической нагрузке, неспособность лежать ровно, стеснение в груди или наличие отечности ног.
Левосторонняя сердечная недостаточность
Это чаще всего вызвано ишемической болезнью сердца (ИБС), высоким кровяным давлением или сердечным приступом и реже – нарушением сердечной мышцы или сердечных клапанов.
Левосторонняя сердечная недостаточность может проявляться остро или развиваться со временем. Обычно впервые замечают по одышке от физической активности. При тяжелом состоянии это может даже привести к гипотонии (низкому кровяному давлению) в состоянии покоя.
Правосторонняя сердечная недостаточность
Правая сторона сердца отвечает за возврат крови с низким содержанием кислорода обратно в легкие. При правосторонней сердечной недостаточности правый желудочек не работает должным образом. Это вызывает повышенное давление в венах, вытесняя жидкость в окружающие ткани. Это приводит к отекам, особенно в ступнях, пальцах ног, лодыжках и голенях. Это также может привести к острой необходимости мочиться ночью, когда почки получают лучшее кровообращение.
Причиной чаще всего является острое или хроническое увеличение сопротивления легочного кровообращения. Обусловлено легочными заболеваниями, такими как легочная эмболия, астма, выраженная эмфизема, хроническое обструктивное заболевание легких (ХОЗЛ, чаще всего вследствие употребления табака) или левосторонней сердечной недостаточностью. Редкие причины включают проблемы с сердечным клапаном или заболевания сердечной мышцы.
Глобальная сердечная недостаточность
Когда поражены как левая, так и правая стороны сердца, это называется глобальной сердечной недостаточностью. Присутствуют симптомы левой и правой сердечной недостаточности.
Систолическая и диастолическая сердечная недостаточность
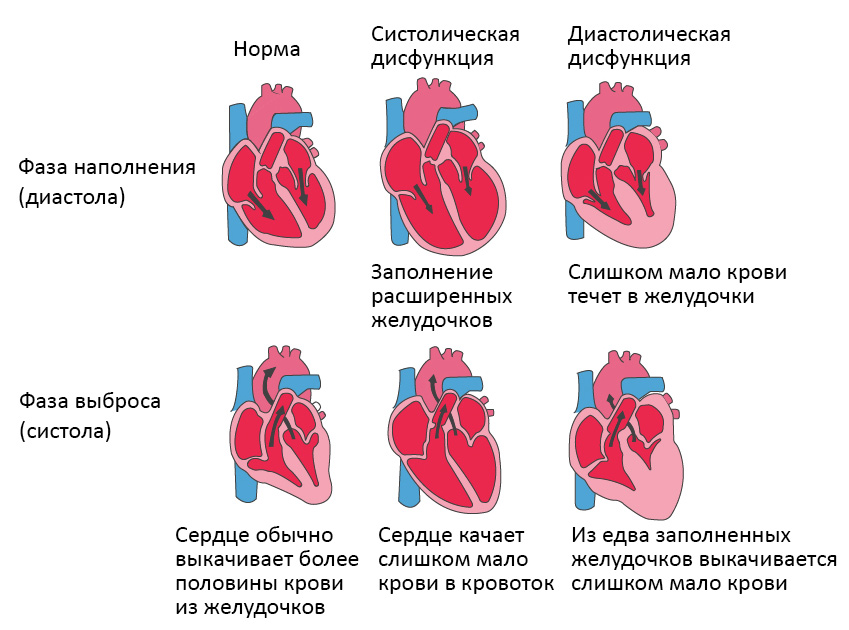
Систолическая сердечная недостаточность связана с потерей нормального функционирования клеток сердечной мышцы или внешних нарушений насосной функции. Кровь попадает в легкие, а органы не получают достаточного количества кислорода.
При диастолической сердечной недостаточности теряется эластичность желудочка, из-за чего он не расслабляется и не наполняется соответствующим образом. Одной из наиболее распространенных причин диастолической дисфункции является высокое кровяное давление. Из-за повышенного сопротивления в артериях сердце должно работать сильнее. Эластичность сердечной мышцы снижается, и между сокращениями из желудочков в организм может перекачиваться меньше крови. Это приводит к тому, что организм не получает достаточного количества крови и питательных веществ.
Болезнь клапана сердца также может привести к утолщению сердечной мышцы. Мускулатура сердца становится более жесткой и менее эластичной из-за накопления белков. Симптомы от кашля до одышки.
Хроническая и острая сердечная недостаточность
Хроническая сердечная недостаточность – это прогрессирующее заболевание, которое развивается месяцами или годами и встречается чаще, чем острая сердечная недостаточность. При хронической сердечной недостаточности симптомы часто не воспринимаются всерьез, поскольку организм способен компенсировать это в течение длительного периода времени или симптомы связывают с увеличением возраста. Симптомы отражают либо левую, либо правостороннюю сердечную недостаточность.
Острая сердечная недостаточность возникает внезапно, через несколько минут или часов, после сердечного приступа, когда организм больше не может это компенсировать. Некоторые симптомы включают в себя:
- Сильные затруднения дыхания и / или кашля;
- Булькающий звук при дыхании;
- Нарушение сердечного ритма;
- Бледность;
- Холодный пот.
На какие классы делится сердечная недостаточность?
Существует несколько классификаций сердечной недостаточности:
- Классификация по В. Х. Василенко, Н. Д. Стражеско, Г. Ф. Ланга;
- Классификация острой сердечной недостаточности по шкале Killip;
- И самая распространенная, классификация Нью-Йоркской кардиологической ассоциации.
Согласно функциональной классификации Нью-Йоркской кардиологической ассоциации (NYHA), сердечная недостаточность подразделяется на классы I-IV в зависимости от выраженности симптомов и ограничения физической активности.
Сердечная недостаточность делится на четыре класса в зависимости от выраженности симптомов:
- NYHA I: болезнь сердца без каких-либо ограничений физической активности. Нормальная активность не вызывает повышенного утомления, сердцебиения или затруднения дыхания.
- NYHA II: болезнь сердца, вызывающая умеренное ограничение в повседневной деятельности. Никаких симптомов в состоянии покоя.
- NYHA III: болезнь сердца, вызывающая заметное ограничение в повседневной деятельности. Простые действия, такие как чистка зубов, прием пищи или разговор, вызывают утомление, сердцебиение или затруднение дыхания. Симптомов в покое нет.
- NYHA IV: сердечные заболевания, вызывающие симптомы в состоянии покоя (и при любой степени легкой физической активности).
Сердечная недостаточность значительно снижает качество жизни. Больные часто испытывают большое разочарование в связи с физическими ограничениями и имеют тенденцию уходить из общественной жизни. По этой причине психологические расстройства, такие как депрессия, часто присутствуют в дополнение к ожидаемым физическим симптомам.
Как диагностируется сердечная недостаточность?
Диагностика начинается с комплексной оценки истории болезни человека, уделяя особое внимание симптомам (начало, продолжительность, проявление). Это помогает классифицировать тяжесть симптома. Сердце и легкие обследуются. Если есть подозрение на сердечный приступ или нарушение ритма, выполняется ЭКГ покоя с 12 отведениями. Кроме того, эхокардиография и общий анализ крови. Необходимость в катетеризации определяется индивидуально.
Как лечится сердечная недостаточность?
При хронической сердечной недостаточности применяются медикаменты (такие как ингибиторы АПФ, бета-блокаторы и диуретики). Лекарства используются для предотвращения осложнений и улучшения качества жизни. Ингибиторы АПФ и бета-блокаторы могут продлевать жизнь, но для достижения положительного эффекта их следует принимать регулярно.
Кроме того, используются ритм-терапии (для лечения нарушений ритма сердца), имплантация трехкамерного кардиостимулятора. Последнее обеспечивает своевременную активацию предсердий и обоих желудочков. Дефибриллятор также часто имплантируется как часть кардиостимулятора для противодействия опасным нарушениям сердечного ритма в условиях тяжелой сердечной недостаточности. Это лечение также известно как ресинхронизационная терапия. Важной частью успешного лечения является физиотерапия.
Каковы шансы на выздоровление от сердечной недостаточности?

Сердечная недостаточность связана со снижением функции сердца. Сердечная мышца не может выработать энергию, необходимую для прокачки необходимого количества крови по всему организму.
Только в России около 7 миллионов человек страдают сердечной недостаточностью. У людей старше 70 лет страдает каждый четвертый человек, причем мужчины, как правило, поражаются в значительно более молодом возрасте, чем женщины. Риск для мужчин примерно в полтора раза выше, чем для женщин. В России болезни системы кровообращения являются самой распространенной причиной смерти.
Что такое сердечная недостаточность?
Со здоровым сердцем богатая кислородом кровь из левого желудочка перекачивается через тело к органам, обеспечивая их кислородом и питательными веществами. После снабжения органов кровь с низким содержанием кислорода возвращается из организма в правую часть сердца, откуда она транспортируется в легкие. В легких кровь обогащается кислородом, так что она снова может перекачиваться по всему телу через левый желудочек.

Сердечная недостаточность – это ослабление насосной функции сердца. Как правило, поражается либо правая сторона сердца (правосторонняя сердечная недостаточность), либо левая сторона сердца (левосторонняя сердечная недостаточность). При прогрессирующей сердечной недостаточности могут быть затронуты обе стороны сердца (глобальная сердечная недостаточность). Сердечная недостаточность также может быть хронической или острой по своей природе. Хроническая сердечная недостаточность встречается чаще острой сердечной недостаточности, которая возникает внезапно и неожиданно. Острая сердечная недостаточность может возникнуть внезапно на фоне острой сердечно-сосудистой катастрофы и/или декомпенсации сердечной недостаточности.

Что вызывает сердечную недостаточность?
Сердечная недостаточность вызвана болезнями, которые затрагивают или повреждают сердечную мышцу. Наиболее распространенной причиной хронической сердечной недостаточности является заболевание коронарной артерии.
Ишемическая болезнь сердца (ИБС) вызывается сужением коронарных сосудов (коронарных артерий), чаще всего из-за атеросклероза. Коронарные артерии – это сосуды, которые обеспечивают сердце кислородом и другими важными питательными веществами. Прогрессирующее сужение (также называемое стенозом) артерий приводит к нарушениям кровообращения сердечной мышцы. ИБС часто диагнастируется, когда присутствует стенокардия (боль и напряжение в груди), но в остальном она остается незамеченной.
Инфаркт происходит из-за уменьшения циркуляции крови, богатой кислородом, к сердечной мышце, что приводит к необратимой гибели ткани. Это повреждение влияет на насосную функцию сердца, приводя к сердечной недостаточности. Большая часть пациентов также страдает от высокого кровяного давления, что дополнительно усугубляет ситуацию.
Высокое кровяное давление (гипертония) является единственной причиной сердечной недостаточности у почти 20% людей, что делает его второй наиболее распространенной причиной этого заболевания. Высокое кровяное давление заставляет сердце постоянно работать сильнее. Сердце не может работать под дополнительной нагрузкой в течение длительного периода времени, и поэтому деградирует.
Подобный эффект может быть вызван проблемой с сердечным клапаном. При суженных или протекающих аортальных клапанах сердце должно работать сильнее или биться чаще, что также ведет к увеличению нагрузки.
Брадикардия – нарушения сердечного ритма при котором снижена частота сердечных сокращений также может быть причиной сердечной недостаточности, поскольку циркулирует слишком мало крови. Слишком быстрое сердцебиение (тахикардия) связано с уменьшением ударного объема и, следовательно, может также привести к сердечной недостаточности.
Наследственные заболевания сердца, беременность, аутоиммунные расстройства, алкоголь, наркотики или злоупотребление медикаментами, гиперактивность щитовидной железы и нарушения обмена веществ (сахарный диабет) могут быть причинами сердечной недостаточности.
Какие виды сердечной недостаточности и каковы их симптомы?
Каждый тип сердечной недостаточности имеет разные симптомы, и симптомы могут различаться по интенсивности. Тем не менее, основным симптомом сердечной недостаточности является затруднение дыхания при физической нагрузке или в покое. Предупреждающие признаки могут включать потоотделение при легкой физической нагрузке, неспособность лежать ровно, стеснение в груди или наличие отечности ног.
Левосторонняя сердечная недостаточность
Это чаще всего вызвано ишемической болезнью сердца (ИБС), высоким кровяным давлением или сердечным приступом и реже – нарушением сердечной мышцы или сердечных клапанов.
Левосторонняя сердечная недостаточность может проявляться остро или развиваться со временем. Обычно впервые замечают по одышке от физической активности. При тяжелом состоянии это может даже привести к гипотонии (низкому кровяному давлению) в состоянии покоя.
Правосторонняя сердечная недостаточность
Правая сторона сердца отвечает за возврат крови с низким содержанием кислорода обратно в легкие. При правосторонней сердечной недостаточности правый желудочек не работает должным образом. Это вызывает повышенное давление в венах, вытесняя жидкость в окружающие ткани. Это приводит к отекам, особенно в ступнях, пальцах ног, лодыжках и голенях. Это также может привести к острой необходимости мочиться ночью, когда почки получают лучшее кровообращение.
Причиной чаще всего является острое или хроническое увеличение сопротивления легочного кровообращения. Обусловлено легочными заболеваниями, такими как легочная эмболия, астма, выраженная эмфизема, хроническое обструктивное заболевание легких (ХОЗЛ, чаще всего вследствие употребления табака) или левосторонней сердечной недостаточностью. Редкие причины включают проблемы с сердечным клапаном или заболевания сердечной мышцы.
Глобальная сердечная недостаточность
Когда поражены как левая, так и правая стороны сердца, это называется глобальной сердечной недостаточностью. Присутствуют симптомы левой и правой сердечной недостаточности.
Систолическая и диастолическая сердечная недостаточность
Систолическая сердечная недостаточность связана с потерей нормального функционирования клеток сердечной мышцы или внешних нарушений насосной функции. Кровь попадает в легкие, а органы не получают достаточного количества кислорода.
При диастолической сердечной недостаточности теряется эластичность желудочка, из-за чего он не расслабляется и не наполняется соответствующим образом. Одной из наиболее распространенных причин диастолической дисфункции является высокое кровяное давление. Из-за повышенного сопротивления в артериях сердце должно работать сильнее. Эластичность сердечной мышцы снижается, и между сокращениями из желудочков в организм может перекачиваться меньше крови. Это приводит к тому, что организм не получает достаточного количества крови и питательных веществ.
Болезнь клапана сердца также может привести к утолщению сердечной мышцы. Мускулатура сердца становится более жесткой и менее эластичной из-за накопления белков. Симптомы от кашля до одышки.
Хроническая и острая сердечная недостаточность
Хроническая сердечная недостаточность – это прогрессирующее заболевание, которое развивается месяцами или годами и встречается чаще, чем острая сердечная недостаточность. При хронической сердечной недостаточности симптомы часто не воспринимаются всерьез, поскольку организм способен компенсировать это в течение длительного периода времени или симптомы связывают с увеличением возраста. Симптомы отражают либо левую, либо правостороннюю сердечную недостаточность.
Острая сердечная недостаточность возникает внезапно, через несколько минут или часов, после сердечного приступа, когда организм больше не может это компенсировать. Некоторые симптомы включают в себя:
- Сильные затруднения дыхания и / или кашля;
- Булькающий звук при дыхании;
- Нарушение сердечного ритма;
- Бледность;
- Холодный пот.
На какие классы делится сердечная недостаточность?
Существует несколько классификаций сердечной недостаточности:
- Классификация по В. Х. Василенко, Н. Д. Стражеско, Г. Ф. Ланга;
- Классификация острой сердечной недостаточности по шкале Killip;
- И самая распространенная, классификация Нью-Йоркской кардиологической ассоциации.
Согласно функциональной классификации Нью-Йоркской кардиологической ассоциации (NYHA), сердечная недостаточность подразделяется на классы I-IV в зависимости от выраженности симптомов и ограничения физической активности.
Сердечная недостаточность делится на четыре класса в зависимости от выраженности симптомов:
- NYHA I: болезнь сердца без каких-либо ограничений физической активности. Нормальная активность не вызывает повышенного утомления, сердцебиения или затруднения дыхания.
- NYHA II: болезнь сердца, вызывающая умеренное ограничение в повседневной деятельности. Никаких симптомов в состоянии покоя.
- NYHA III: болезнь сердца, вызывающая заметное ограничение в повседневной деятельности. Простые действия, такие как чистка зубов, прием пищи или разговор, вызывают утомление, сердцебиение или затруднение дыхания. Симптомов в покое нет.
- NYHA IV: сердечные заболевания, вызывающие симптомы в состоянии покоя (и при любой степени легкой физической активности).
Сердечная недостаточность значительно снижает качество жизни. Больные часто испытывают большое разочарование в связи с физическими ограничениями и имеют тенденцию уходить из общественной жизни. По этой причине психологические расстройства, такие как депрессия, часто присутствуют в дополнение к ожидаемым физическим симптомам.
Как диагностируется сердечная недостаточность?
Диагностика начинается с комплексной оценки истории болезни человека, уделяя особое внимание симптомам (начало, продолжительность, проявление). Это помогает классифицировать тяжесть симптома. Сердце и легкие обследуются. Если есть подозрение на сердечный приступ или нарушение ритма, выполняется ЭКГ покоя с 12 отведениями. Кроме того, эхокардиография и общий анализ крови. Необходимость в катетеризации определяется индивидуально.
Как лечится сердечная недостаточность?
При хронической сердечной недостаточности применяются медикаменты (такие как ингибиторы АПФ, бета-блокаторы и диуретики). Лекарства используются для предотвращения осложнений и улучшения качества жизни. Ингибиторы АПФ и бета-блокаторы могут продлевать жизнь, но для достижения положительного эффекта их следует принимать регулярно.
Кроме того, используются ритм-терапии (для лечения нарушений ритма сердца), имплантация трехкамерного кардиостимулятора. Последнее обеспечивает своевременную активацию предсердий и обоих желудочков. Дефибриллятор также часто имплантируется как часть кардиостимулятора для противодействия опасным нарушениям сердечного ритма в условиях тяжелой сердечной недостаточности. Это лечение также известно как ресинхронизационная терапия. Важной частью успешного лечения является физиотерапия.
Каковы шансы на выздоровление от сердечной недостаточности?

У большинства пациентов ХСН развивается в результате патологии коронарных артерий. При развитии поражения сердца риск возникновения сердечной недостаточности можно снизить путем назначения адекватной терапии в адекватных дозах.
Кардиологические клиники обеспечивают пациентов препаратами, которые раздают медсестры, однако их основная цель — это нормализация самочувствия пациента. Вдобавок, имеются данные о том, что врачи общей практики зачастую опасаются назначать адекватную терапию и титровать дозы лекарственных препаратов даже у пациентов с уже диагностированной сердечной недостаточностью. Поэтому, для того, чтобы эти пациенты не оставались без коррекции доз, во многих госпиталях была организована система клиник для перенесших инфаркт миокарда (ИМ). Программа Омада — это система специализированной медицинской помощи, в которой работают медицинские сестры, предназначенная для улучшения качества лечения ХСН путем обучения пациентов и модификации лечении путем обеспечения взаимосвязей между разными уровнями оказания медицинской помощи. Эта модель оказания медицинской помощи оказалась высокоэффективной в условиях оказания помощи пациентам, перенесшим ИМ, и позволяет сделать помощь не только своевременной,но и действенной.
Ишемическая болезнь сердца (ИБС) — это самая частая причина преждевременной смерти пациентов до 75 лет. Это также самая частая причина развития СН в западных странах, отвечающая примерно за 70% случаев СН (1).
Однако смертность от ХСН с конца годов стала снижаться, за последние 10 лет у пациентов моложе 65 лет она снизилась на 44%. Эти улучшения стали результатом модификации факторов риска и появления эффективных средств лечения. Несмотря на то, что это в целом тенденция благоприятная, до идеала еще далеко. Считается, что примерно 40% всех случаев инфаркта миокарда сопровождаются нарушением функции левого желудочка, с развитием СН или без нее (2).
Примерно 22% мужчин и 46% женщин, перенесших ИМ, становятся инвалидами вследствие сердечной недостаточности в течение шести лет (3). Хотя современные методы лечения инфаркта миокарда позволяют значительно повысить выживаемость, функция сердца остается значительно нарушенной, с высокой вероятностью развития СН в будущем.
Считается, что в обществе живут 4% мужчин и 2% женщин, перенесших ИМ. Однако, распространенность ИМ с возрастом увеличивается, и поскольку в течение шести лет есть высокий риск развития СН, очень важно выявлять таких пациентов, чтобы обеспечить им адекватный объем медицинской помощи.
Как только возникает повреждение миокарда, обычно вследствие ишемии, риск развития сердечной недостаточности можно снизить путем терапии в адекватных дозах. Чтобы обеспечить качественное наблюдение и коррекцию доз, необходимо развивать систему клиник для пациентов с хронической сердечной недостаточностью (ХСН).
Лечение ХСН
ХСН — это сложный синдром, который обычно развивается у пожилых пациентов, и существенно влияет на продолжительность и качество жизни. Она сопровождается такими симптомами, как одышка, слабость, отеками, и в результате — увеличением частоты госпитализации. Многочисленные клинические исследования показали, что эти симптомы можно корректировать лекарственной терапией и модификацией образа жизни, что позволяет снизить частоту госпитализаций, и снизить как летальность, так и число осложнений. Однако, особенности пациентов и дефекты организации медицинской помощи иногда сводят преимущества, выявляемые в исследованиях, на нет- в клинических условиях их и не видно.
Итак, вследствие того, что доказанные методы лечения используются неправильно, дозы не титруются до оптимальных уровней, отсутствия времени, трудностей диагностики, сопутствующих заболеваний, и плохой координации не удается полностью использовать все возможности современных методик лечения.
Пациенты с ХСН часто имеют сопутствующие заболевания, из-за которых они вынуждены принимать множество лекарственных препаратов. Иногда у них есть когнитивные и/или функциональные ограничения, и могут быть изолированы из-за плохой социальной поддержки (4).
Как мы уже говорили, у многих пациентов есть функциональные ограничения и психологическое нарушения, такие как депрессия или беспокойство. У пациентов с ХСН часто отмечается неадекватный доступ к медицинским работникам, за ними плохо наблюдают и у них низкая приверженность к терапии. С точки зрения пациента, заболевание характеризуется циклом ухудшающихся симптомов, декомпенсации, госпитализации, стабилизации состояния и выписки (Рис. 1). Однако, пациенты часто чувствуют себя значительно лучше именно после госпитализации, они считают, что дома столько таблеток принимать не нужно. Плохая приверженность медикаментозной терапии, делает пациента более предрасположенным к декомпенсации, что приводит к повторной госпитализации, и необходимости повторной стабилизации состояния пациента. Однако, этот замкнутый круг можно разорвать путем внедрения в практику структурированный системы ведения таких больных. Пациенты смогут проходить обучение, узнавать о своих лекарствах, своем состоянии и знать, где они могут получить помощь при ухудшении симптомов (Рис. 2) (4).
Считается, что 64% повторных поступлений в стационар вызваны несоблюдением пациентами режима лечения (5), и 54% случаев повторной госпитализации можно предотвратить (6). Неадекватное планирование выписки и наблюдения также являются факторами риска повторной госпитализации.
Причины организации службы структурированной помощи пациентам с хронической сердечной недостаточностью
В начале восьмидесятых годов стало понятно, что специально обученная медицинская сестра может помочь значительно снизить частоту повторной госпитализации и общую продолжительность госпитализации (7). Исследования показали, что интенсивная программа амбулаторного лечения, которую проводят медицинские сестры, позволяет значительно сократить потребность в госпитализации и улучшить объективное состояние пожилых пациентов с тяжелой ХСН (8) . Более того, в когорте пациентов с ХСН в группе высокого риска, помощь на дому позволяет снизить число незапланированных госпитализаций и внегоспитальную летальность в течение 6 месяцев после выписки из стационара (9). Медицинская помощь, которую оказывают специально обученные медицинские сестры, позволяет улучшить исход у пациентов с ХСН, значительно уменьшить число незапланированных повторных госпитализаций, продолжительность госпитализаций, летальность, и затраты на стационарную помощь (10, 11).
Более того, пациенты с ХСН реже госпитализируются в связи с сердечной недостаточностью, и значительно более активны, когда они наблюдаются у специалиста по сердечной недостаточности, а не врачами общей практики, у которых опыт ведения таких пациентов достаточно ограничен (12). И даже несмотря на существование подобных доказательств, до сих пор почти нигде нет специализированных служб ведения пациентов с сердечной недостаточностью, и эта ситуация уже требует вмешательства правительства. В Великобритании была создана Национальная сеть для больных ХСН, и были разработаны следующие рекомендации: пациент с подозрением на сердечную недостаточностью должен быть адекватно обследован ( например, нужно выполнить эхокардиографию, электрокардиограмму). Для тех, у кого подтверждается ХСН — нужно назначить лечение, которое и уменьшит симптомы, и снизит риск летального исхода (13, 14).
Для достижения этой цели предлагается участие следующих специалистов:
В настоящее время общепринято, что медицинская сестра работает под руководством врача, и такой подход может обеспечить практически все потребности таких пациентов (Рис. 3). Медсестра-специалист имеет необходимые знания, и опыт оказания поддержки таким пациентам. Вместо стандартной десятиминутной консультации, медсестра может потратить достаточное количество времени для того, чтобы выслушать пациента и его родственников, обсудить все проблемы и беспокойства, и дать нужные им поддержку и понимание. Это также повышает удовлетворенность пациента качеством медицинской помощи, так как все эти действия повышают качество жизни.
Ведение пациента с ХСН включает в себя фармакологические и немедикаментозные подходы. Медицинская сестра может сыграть очень важную роль в начале лечения и при коррекции доз лекарственных препаратов. У большинства пациентов также есть сопутствующие заболевания, иногда и не одно, поэтому с высокой вероятностью, они будут получать много лекарственных препаратов. Вне зависимости от уровня образования пациента, много времени, усилий и знаний требует убеждение пациентов, что медикаментозная терапия легко титруется, оптимизируется, а этого большинство врачей общей практики и специалистов делать не умеют. Пациенты с сердечной недостаточностью должны понимать свое состояние, то, чем и как его лечат, и когда им надо обращаться за помощью. Надо отходить от традиционной схемы восприятия пациента в качестве пассивных реципиентов информации, и относиться к ним, как к активному члену общества, который принимает посильное участие в своем лечении. После обучения большинство пациентов способны следить за своим весом, регулировать дозу диуретиков, и знать, когда обращаться к врачу или медсестре за советом.
Программа Омада
Программа Омада — это программа специализированной медицинской помощи, которая была начала в 1999 году, работают в ней медицинские сестры, и в рамках программы работают структурированные клиники, которые призваны оптимизировать терапию, основанную на доказательствах. Также их целью является установление сотрудничества между специалистами здравоохранения как в первичном звене, так и на уровне специализированной помощи (15). Изначально в проекте работали квалифицированные кардиологические медицинские сестры, которые получили грант от фармацевтической компании, они оценили все недостатки оказания помощи пациентам с ХСН в Великобритании и помогли оптимизировать ведение пациентов.
Первичный аудит в девяти медицинских центрах в Великобритании выявил наличие когорты пациентов, которые нуждаются в оптимизации медикаментозного лечения. Применяя протоколы лечения, клиники организовали центры, в которых помощь оказывали медицинские сестры-специалисты, которые работают под руководством врача. Пациентов приглашали в центр, где они могли пройти обучение, начать или оптимизировать свое лечение. Были сформированы тесные связи со специалистами и с первичным звеном здравоохранения.
Последующий аудит программы в этих девяти центрах показал, что повысился уровень оказания медицинской помощи, а пациенты стали более привержены к эффективному лечению ХСН (15). Знания и умения, полученные в ходе программы, в настоящее время доступны для других центров, которые организуют подобные службы.
Клиника сердечной недостаточности основана на пяти главных принципах:
- Мультидисциплинарный подход;
- Специфическая терапия ХСН;
- Постоянная, долговременная поддержка пациентов (медицинская, социальная, психологическая);
- Обучение пациентов и их родственников;
- Включение в программу нефармакологических методов лечения;
Программа также облегчает передачу информации от специалистов в первичное звено, вместе с рационализацией плана лечения.
Программа Омада и лечение хсн после инфаркта миокарда
Хотя изначально программа Омада предназначалась для оказания помощи пациентам с ХСН, сейчас ее фокус сместился в сторону помощи пациентам с ХСН после инфаркта миокарда путем распространения медицинской практики, основанной на доказательствах, проведения обучающих курсов и тщательным налаживанием документооборота.
Если нет такой интегрированной специализированной службы, то пациенты легко отрываются от лечения и получают осложнения. В программе Омада существуют следующие разделы:
- Помощь пациентам после перенесенного ИМ;
- Обучение распознаванию признаков острой сердечной недостаточности;
- Помощь пациентам с хронической сердечной недостаточностью;
Существует форма первичного приема пациента после перенесенного острого инфаркта миокарда, когда может развиваться ХСН. Медсестра-специалист может вовремя помочь с коррекцией лечения, а именно:
- Помощь пациенту во время госпитализации;
- Работа с больными от амбулаторных кардиологов;
- Работа с пациентами из службы кардиологической реабилитации;
- Пациенты, направленные из других амбулаторных учреждений;
- Работа с пациентами, направленными врачами общей практики;
В таблице 1 представлено участие клиники ХСН в системе помощи пациентам после инфаркта.;
Выводы
Структурированная программа помощи больным ХСН дает существенные преимущества для пациентов по следующим пунктам:
- Улучшение качества жизни;
- Повышение знаний;
- Индивидуальный подход к каждому больному;
- Подбор адекватной медикаментозной терапии;
Существуют преимущества и по стационарной помощи: снижение числа госпитализаций, уменьшение занятости койки и большая приверженность больных к лечению.
Поскольку клиника обеспечивает пациентам оптимальное и доказанное лечение, которое назначается своевременно, такие программы могут разорвать порочный круг субоптимальной кардиологической помощи. Акцент на обучении пациентов, и не только их — но и их родственников, а также медицинских работников других специальностей, такие программы, как Омада дали впечатляющие результаты.
Таблица 1 Как клиника сердечной недостаточности принимает участие в лечении типичного пациента, перенесшего ОИМ.
День кардиологический блок интенсивной терапии — начало лекарственной терапии болезни, модификация и контроль симптомов.
День кардиологическое отделение — оптимизация терапии для подготовки к выписке, общая реабилитация.
Неделя 6 Кардиолог амбулаторного приема — продолжающаяся кардиологическая реабилитация, осмотр кардиолога.
Неделя 8+ Осмотр медсестры клиники ХСН, оценка образа жизни, обучение, поддержка, Nurse.
Читайте также:

