Особенности экг у спортсменов реферат
Обновлено: 04.07.2024
В статье представлены результаты мониторинга электрофизиологических свойств миокарда у спортсменов-легкоатлетов и спортсменов-конькобежцев, тренирующихся с разной направленностью физических нагрузок (спринтеры и стайеры). В задачу исследований входило изучение электрофизиологических свойств миокарда спортсменов на разных этапах тренировки: на общеподготовительном этапе подготовительного периода и на специально-подготовительном этапе подготовительного периода, в условиях интенсивных физических нагрузок. В условиях физиологического покоя проводилась электрокардиография в 12 стандартных отведениях. Определяли частоту сердечных сокращений, положение электрической оси сердца, тип ритма, проводимости, вольтаж зубцов, расположение по отношению к изолинии сегмента ST и зубца T. В результате мониторинга электрофизиологических свойств миокарда у спортсменов установлен факт достоверного увеличения выявленных ЭКГ-изменений, связанных с процессами реполяризации. В этот же тренировочный период, когда происходит увеличение доли высокоинтенсивных нагрузок перед соревнованиями, сопряженных с длительной гиперфункцией сердца, наблюдалось увеличение численности спортсменов с ЭКГ-признаками гипертрофии миокарда. В обще-подготовительном периоде отмечена тенденция к увеличению численности спортсменов с признаками нарушения проводимости (АВ-блокады, блокада правой ножки пучка Гисса). Полученные результаты были использованы с целью корректировки тренировочного процесса.

1. Балберова О.В., Быков Е.В., Чипышев А.В., Сидоркина Е.Г., Орешкина И.Н., Матюхов Д.М. Динамика показателей физической работоспособности у спортсменов с разной спецификой тренировочного процесса // Научно-спортивный вестник Урала и Сибири. 2018. № 5. С. 49–56.
2. Коган О.С., Галиуллина С.Д. Спорт высших достижений в контексте патологии сердечно-сосудистой системы у высококвалифицированных спортсменов // Теория и практика физической культуры. 2018. № 4. С. 59–61.
3. Агаджанян М.Г. Электрокардиографические проявления хронического физического перенапряжения у спортсменов // Физиология человека. 2005. Т. 31. С. 60–64.
4. Школьникова М.А. Сердечные аритмии и спорт грань риска // Российский вестник перинатологии и педиатрии. 2010. № 1. С. 4–12.
5. Ибрагимова Т.В. Респираторная синусовая аритмия у спортсменов циклических видов спорта // Неинвазивная аритмология. 2017. Т. 14. № 2. С. 90–95.
6. 36th Bethesda Conference Eligibility Recommendations for Competitive Athletes With Cardiovascular Abnormalities // Journal of the American College of Cardiology. 2005. V. 45. № 8.
8. Михайлова А.В., Смоленский А.В. Перенапряжение спортивного сердца // Лечеб. физкультура и спорт. медицина. 2009. № 12 (72). С. 26–32.
9. Смоленский А.В., Михайлова А.В. Основные направления развития спортивной кардиологии // Наука и спорт: современ. тенденции. 2013. № 1. С. 69–79.
10. Fragakis N. Pagourelias E.D., Koskinas K.C., Vassilikos V. Arrhythmias in athletes: evidence-based strategies and challenges for diagnosis, management, and sports eligibility. Cardiol. Rev. 2013. Vol. 21. № 5. P. 229–238.
11. Rowland T. Is the ‘Athlete’s Heart’ Arrhythmogenic?: Implications for Sudden Cardiac Death. Medicine & Sci. in Sports & Exercise. 2011. Vol. 43. Р. 1552–1560.
13. Hart G. Exercise-induced cardiac hypertrophy: a substrate for sudden death in athletes? Exp. Physiol. 2003. Vol. 88. № 5. P. 639–644.
Спортивная деятельность связана с интенсивной и длительной физической активностью, которая модулирует обменные и регуляторные процессы в организме спортсмена. При этом специфика каждого вида спорта определяет характер адаптационных сдвигов в организме на морфологическом, метаболическом и регуляторном уровнях [1, с. 50].
В настоящее время остаются значимыми исследования, связанные с изучением индивидуальных проявлений механизмов адаптации организма спортсменов, его устойчивости к воздействию нагрузок различной направленности. Длительное выполнение предельных нагрузок усугубило проблему сохранения здоровья спортсменов. Систематическое воздействие неблагоприятных факторов спортивной деятельности на фоне хронического утомления сопровождается кумулятивными эффектами в виде функциональных сдвигов как адаптационного, так и дезадаптационного характера и может обусловить возникновение соматической патологии [2, с. 59].
Физическое перенапряжение, возникающее при нерациональном построении тренировочных и соревновательных нагрузок, не соответствующих функциональным возможностям спортсмена, наиболее часто проявляется хроническим физическим перенапряжением сердца (ХФПС). Оно, в свою очередь, может проявляться рядом ЭКГ-изменений [3, с. 61].
Сравнение индивидуальных показателей спортсмена по данным ЭКГ в динамике наблюдений на различных этапах тренировочного процесса и выявление ЭКГ-вариантов проявления ХФПС позволяет объективно оценить степень его тренированности и состояния здоровья и на этой основе оптимизировать тренировочный процесс.
Цель исследования: изучить электрофизиологические свойства миокарда спортсменов циклических видов спорта на разных этапах тренировки.
Материалы и методы исследования
Исследования проводились на базе научно-исследовательского института олимпийского спорта Уральского государственного университета физической культуры. В исследованиях приняли участие спортсмены мужского (n = 64) и женского пола (n = 25) 17–20 лет, имеющие стаж занятий более 5 лет (спортивный резерв).
Результаты исследования и их обсуждение
В проведенных исследованиях выраженных клинических форм заболеваний системы кровообращения нами не выявлено, однако практически во всех случаях наблюдались различные изменения на ЭКГ, связанные с внутрижелудочковой и внутрипредсердной проводимостью, ритмом сердца, изменения электрической оси, а также изменения, касающиеся реполяризационного комплекса. Полученные в ходе исследования ЭКГ-изменения представлены в табл. 1.
Варианты ЭКГ-изменений на разных этапах тренировок
Блокада правой ножки пучка Гисса
Изменения конечной части желудочкового комплекса
Отклонение электрической оси сердца вправо
Отклонение электрической оси сердца влево
Примечание. * – различия статистически достоверны при р ≤ 0,01.
Из всех обследованных спортсменов общая распространенность указанных изменений составила 83,7 % в периоде общей подготовки и 94,5 % на СП ПП. Гендерный фактор не влиял на выявленные изменения ЭКГ, у мужчин процент распространенности составил 87,6 %, у женщин 92,3 %.
Синусовая аритмия часто встречается у спортсменов и считается вызванным зависимым от дыхания изменением ЧСС. Доказано влияние фаз дыхания на сердечный ритм, которое проявляется кардиореспираторной синхронизацией или респираторной синусовой аритмией [5, с. 91–92]. Респираторная синусовая аритмия является важной регуляторной функцией и является следствием изменения тонуса блуждающего нерва. Нарушение согласованности между ритмом сердца и ритмом дыхания, косвенно свидетельствует о нарушениях вегетативного баланса. Более успешное восстановление после тренировочного процесса встречается у спортсменов, выработавших респираторную синусовую аритмию [5, с. 94]. По данным проведенного исследования, резкая синусовая аритмия, когда частота комплексов QRS составила в среднем от 43 до 65 в минуту и разница между интервалами R-R достигла более 30 %, была выявлена у спортсменов-стайеров (24 %) и у спортсменов-спринтеров (14 %).
Мониторинг ЭКГ продемонстрировал наличие нарушений атриовентрикулярной проводимости, которые не имели конкретного отношения к определенному виду спорта. Так, на этапе подготовки у 7,1 % спортсменов была выявлена АВ-блокада первой степени. Следует отметить, что это нарушение проводимости у спортсменов исчезло при повторном исследовании на специально-подготовительном этапе тренировки в условиях интенсивных физических нагрузок. По мнению ряда авторов [6, с. 45], данный факт служит признаком тренированности спортсмена.
У обследуемых спортсменов частичная блокада правой ножки пучка Гиса встречалась весьма часто (17,5 % случаев), причем в большинстве случаев у девушек-стайеров (8 %) против 1,6 % у юношей на ОП ПП (табл. 1). В настоящий момент отсутствуют данные о связи блокады правой ножки пучка Гиса у лиц, занимающихся спортом с неблагоприятным прогнозом, авторы отмечают высокую распространенность данного ЭКГ-изменения, в особенности в видах спорта, требующих наличия качества выносливости [7, с. 42].
Изменения сегмента S-T комплекса электрокардиограммы на тех или иных этапах подготовки мы наблюдали у 11 % спортсменов (табл. 1). Данные о том, что элевация сегмента S-T, являются проявлениями дистрофического процесса не нашли подтверждения, поскольку у всех спортсменов с выявленным изменением ЭКГ отсутствовали жалобы кардиального характера, они все хорошо переносили тренировочные и соревновательные нагрузки.
Выявленные особенности ЭКГ сопряжены у спортсменов с физиологической гипертрофией сердца, вызваны регулярными занятиями спортом, исчезают при выполнении физической нагрузки, поскольку являются следствием повышенного тонуса блуждающего нерва и не имеют отношения к патологическому электрофизиологическому ремоделированию, свойственному некоторым заболеваниям, затрагивающим миокард.
Отклонение электрической оси влево (7 % обследованных на разных этапах тренировок) может сопровождать такие нарушения, как увеличение в размерах левого желудочка (гипертрофия левого желудочка); сбои в работе клапанов левого желудочка, из-за чего происходит перегрузка желудочка объемом крови; кардиологические блокады; нарушения электропроводимости внутри левого желудочка. Левограмма также может сопровождать кардиомиопатию.
Поскольку угол отклонения от нормы может быть различным, то и степени процесса отличаются. Изменение градуса – постепенный процесс. Чем больше растет размер полости, тем сильнее уходит от нормы показатель. Если отклонение составляет от – 450 до – 900 градусов относительно нормы, то говорят о том, что орган резко смещен влево. Если происходит резкое изменение оси, это следствие резкого изменения полости сердца, а это фульминатная (молниеностная кардиомиопатия) и развитие острой сердечной недостаточности и, вследствие этого, внезапной смерти.
В ряде случаев проявлением перенапряжения сердечно-сосудистой системы у спортсменов может быть ремоделирование миокарда левого желудочка, несоответствующее направленности тренировочного процесса. В связи с этим был проведен анализ электрокардиографических показателей, указывающих на наличие гипертрофии миокарда желудочков сердца (табл. 2).
Динамика ЭКГ-изменений, связанных с гипертрофией миокарда левого желудочка на разных этапах тренировочного процесса
В настоящее время ЭКГ все большее используется в схеме обследования спортсменов. Например, среди 122 разлиных спортивных команд США к 2006г. это исследование применяли 92% респондентов. ЭКГ-скрининг внесен в качестве обязательной процедуры в Европейские рекомендации, с ограничением, однако, его значимости у лиц младше 12 лет.
На основании совокупности современных американских и европейских рекомендаций, а также учитывая более ранние отечественные руководства, мы сочли возможным предложить рабочую классификацию изменений ЭКГ у спортсменов, разделив их на 4 группы. Данное разделение продиктовано чисто практическими целями, и является, с нашей точки зрения, наиболее полезным для тренерско-педагогического состава, работающего с футболистами.
В ходе проведенного нами анализа ЭКГ 12 612 спортсменов (из них - 5 434 профессиональных футболистов) обнаружены многочисленные изменения, которые можно было оценивать как сравнительно безопасные или требующие повышенного внимания и лечения.
Количество спортсменов, имевших абсолютно нормальную ЭКГ покоя, соглано всем критериям, описанных в классических учебниках, было сравнительно небольшим – (22,4 %) (рис.1). Среди них не отмечено изменений ЭКГ и в процессе нагрузочного тестирования. Показатели максимального потребления кислорода (МПК) не отличались от средних показателей в соответствующих возрастных группах.
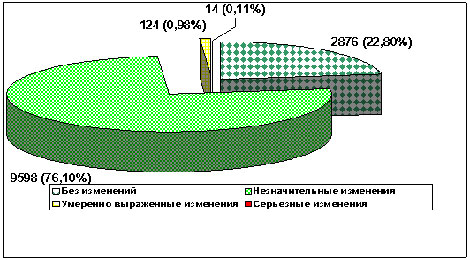
Рис. 1 Изменения, выявленные при проведении ЭКГ обследований у профессиональных спортсменов
Классификация тяжести изменений ЭКГ у спорстменов высокого уровня
Функциональные изменения ЭКГ
Наибольшее количество проанализированных лиц имели изменения, которые в общей популяции не считаются нормой, но у спортсменов имеют место с достаточно высокой частотой. Таковы, например, синусовая брадикардия (ЧСС менее 55 в минуту), замедление проводимости по правой ножке пучка Гиса, выраженная синусовая аритмия, миграция водителя ритма в пределах синусового узла, нарушения реполяризации желудочков. Количество футболистов, имеющих хотя бы один из данных феноменов, составило 4 566 (84,03%) из 5 434.
Мы провели максимальное нагрузочное тестирование у большинства футболистов (преимущественно, члены клубов премьер-лиги и сборных), в том числе, с нарушениями ЭКГ. Во время выполнения нагрузок ни в одном случае из вышеуказанных изменений в покое, в условиях максимального нагрузочного тестирования не зафиксировано клинически значимых нарушений ритма или проводимости. Более того, нарушения ритма и реполяризации желудочков во время выполнения нагрузки исчезали. В восстановительном периоде они, как правило, появлялись вновь, однако более существенных изменений не регистрировалось. Ни в одном случае не было синкопальных состояний ни в анамнезе, ни в процессе исследования.
Синусовая брадиаритмия. Редкий ритм часто становится объектом пристального внимания врачей, наблюдающих спортсменов. У взрослых лиц критерии синусовой брадикардии остаются достаточно неопределенными. Известно лишь, что в некоторых случаях ЧСС у спортсмена без патологии может опускаться до 30 ударов в минуту и ниже, а также то, что одним из критериев патологии может считаться отсутствие желудочковых комплексов (паузы) в течение 3-х секунд и более при суточном мониторировании электрической активности сердца. Самые низкие значения ЧСС в покое характерны для спортсменов высокого уровня, выполняющих наибольшие объёмы физических нагрузок. Подобная брадикардия может быть маркером патологических изменений в обычной популяции, а именно – синдромов дисфункции и слабости синусового узла. В подростковом периоде критерии патологической брадикардии являются еще более жесткими и опускают нижнюю границу ЧСС в рамках физиологических параметров не ниже 48 ударов в минуту Для детей-спортсменов данные границы четко не определены.
При анализе ЭКГ в 12-ти отведениях среднее значение ЧСС в положении лежа, как и ожидалось, у футболистов сборных команд было значительно ниже, чем в литературных ссылках на общую популяцию лиц аналогичных возрастных групп. Так, если у футболистов в возрасте 14-15 лет средняя ЧСС составила 64 уд./мин, то в общей популяции схожей возрастной категории этот показатель равен 79 уд./мин. У игроков 16-17 лет средние значения ЧСС находятся на уровне 59 уд./мин, тогда как в популяции лиц, ведущих обычный образ жизни данный параметр имеет значение 72 уд./мин
Средние цифры ЧСС у футболистов сборных команд в возрасте 16-17 лет были примерно на 9% ниже, чем у спортсменов потенциально схожего уровня 14-15 летнего возраста. 3 игрока из группы 14-15 летних, наблюдаемых нами, и столько же футболистов из группы 16-17 летних имели значения ЧСС, находящиеся на уровне равном, либо ниже допустимого 2-го перцентиля (рис. 2).
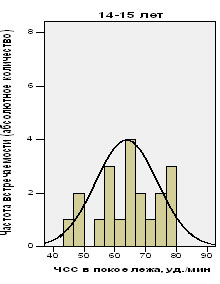 | 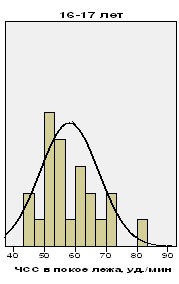 |
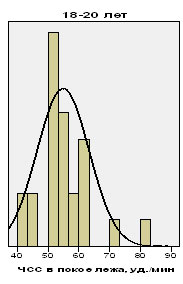
Рис. 2. Гистограмма разброса частоты сердечных сокращений у подростков-спортсменов.
Сам по себе факт того, что у подростков активно занимающихся физической культурой и спортом, средняя ЧСС ниже, чем в популяции сопоставимых по полу и возрасту лиц, широко не практикующих занятия физическими упражнениями, не удивителен. При этом считается, что одним из основных критериев физиологичности брадикардии покоя может служить высокая толерантность спортсмена к выполнению привычной работы и соответствующая физической работе динамика ЧСС. Для адекватной оценки параметров работоспособности целесообразно проводить анализ показателей, выраженных как в абсолютных значениях, так и в сопоставлении с антропометрическими данными обследуемого контингента, в частности, в пересчете на килограмм массы тела.
Таким образом, примерно, у 12-14% футболистов-профессионалов в подростковом периоде регистрируется брадикардия покоя, которая по существующим критериям может быть расценена как патологическая. По нашим данным в большинстве случаев, подобную реакцию частоты сердечных сокращений в покое можно рассматривать как компенсаторную, связанную с высокой сократительной способностью миокарда, свидетельством чему является способность таких спортсменов демонстрировать высокий уровень работоспособности.
С учетом вышеизложенного, для дифференциальной диагностики физиологических и патологических изменений связанных как с низкой частотой сердечных сокращений, так и с другими изменениями ЭКГ у лиц, чья деятельность связана с постоянным выполнением длительной и тяжелой физической работы, рекомендуется проводить процедуру максимального нагрузочного тестирования.
Патологические изменения ЭКГ
В наших наблюдениях из 12 612 человек только 12 (0,22%), имели нарушения электрической активности миокарда, опасные сами по себе, либо служащие маркером другой серьезной патологии, и служившие поводом для отстранения футболиста от тренировок и занятий спортом. Сюда относились пароксизмальные нарушения сердечного ритма, паузы между желудочковыми комплексами 3 и более секунд, ЭКГ-изменения связанные с наличием гипертрофической кардиомиопатии и другие.
Следует сказать, что и изменения, связанные с серьезными патологическими нарушениями электрической активности миокарда в 9 случаях из 12, мы наблюдали у спортсменов в возрасте до 17 лет включительно. Только 3 футболиста относились к взрослому контингенту.
Наиболее важными с нашей точки зрения были случаи тахиаритмий, не являющиеся следствием адекваного нарастания ЧСС в ответ на физическую нагрузку.
При холтеровском мониторировании в течение суток регистрировалась непрерывно рецидивирующая предсердная тахикардия с частотой сердечных сокращений (ЧСС) 105-170/мин. Пациенту проведено инвазивное электрофизиологического исследование (ЭФИ) и операция радиочастотной аблации (РЧА) эктопического очага в правом предсердии Через 1 месяц на ЭКГ после операции регистрировался синусовый ритм с ЧСС 75 уд./мин; замедление проводимости по правой ножке п. Гиса; эктопическая активность не регистрировалась.
Таким образом, состояние, препятствующее допуску спортсмена к занятию своим основным видом деятельности, было устранено. Тем не менее, вопрос о допуске до занятий спортом лиц перенесших подобное оперативное вмешательство в отечественных рекомендациях не освещен, в силу того, что во время их публикации такой способ лечения пациентов в России практически не применялся. В зарубежных рекомендациях говорится, что для спортсменов с отсутствием структурной патологии сердца, у которых выполнена катетерная или хирургическая аблация, полное участие разрешается в случае отсутствия рецидивов тахикардии в течение 4-х недель после аблации. В соответствии с данными рекомендациями спортсмен может быть допущен к занятиям своей профессиональной деятельностью при условии надлежащего врачебного контроля.
Футболист Н. в возрасте 14 лет, проходил углубленное медицинское обследование (УМО) в Московском научно-практическом центре спортивной медицины (МНПЦСМ). Занимается футболом с 4-х лет; в 7 лет, со слов родителей, перенес гнойный гайморит, во время которого физические нагрузки продолжались. Спортсмен на момент осмотра жалоб активно не предъявлял. На ЭКГ в покое – экстрасистолия по типу би- и тригимении с широкими комплексами (желудочковые?) и наличием компенсаторными пауз; средняя частота желудочковых комплексов на ЭКГ – 74/мин
При физической нагрузке регистрируется пароксизм тахикардии с широкими комплексами. В течение 10 минут восстановления после физической работы, ЭКГ картина возвращалась к той, которая имелась в состоянии покоя
В данном случае, имеется два ключевых аспекта, один из которых решается однозначно, а второй должен быть установлен в зависимости от результатов дальнейших исследований. Первым аспектом является вопрос о возможности дальнейших занятий тренировочно-соревновательной активностью – он решается отрицательно, в силу провокаций потенциально жизнеугрожающих нарушений ритма физическими нагрузками.
Второй аспект – это патофизиологический механизм возникшей тахиаритмии и возможность его радикальной коррекции. Широкие комплексы могут быть следствием:
- внутрижелудочковой блокады;
- дополнительного пути, через который импульсы проводятся в антеградном направлении;
- желудочковой тахикардии.
Для дифференциальной диагностики и коррекции выявленного нарушения ритма, футболист Н. был направлен в специальный аритмологический центр.
Случай 3. Пациент Ж. 24 года, игрок футбольного клуба проходил углубленное медицинское обследование (УМО) в Московском научно-практическом центре спортивной медицины (МНПЦСМ). До момента приобретения футболиста российской командой - игрок мини-футбольных клубов Бразилии и Испании. Занимается футболом с детских лет. Сведений о патологических процессах, препятствующих занятиям спортом (со слов персонала команды) нет. Жалоб на момент осмотра не предъявлял.
На ЭКГ обращал на себя внимание глубокий отрицательный зубец Т в стандартных I, II, III, avF и грудных отведениях - с V3 по V6, где он был наиболее выражен. Особенно это заметно в отведении V4, отвечающем за верхушечную область, где отрицательная фаза зубца Т достигает амплитуды, превышающей 20 мм
Изменения на ЭКГ послужили показанием для проведения дополнительных исследований, в частности, ЭхоКГ.
На ЭхоКГ толщина межжелудочковой перегородки (МЖП) в базальном сегменте равна 12 мм, МЖП в апиакальном сегменте – 17 мм (в норме – до 12 мм; пограничные значения – 13-14 мм). Структура МЖП была неоднородной, с гиперэхогенными включениями; в области бокового апиакального сегмента регистрировалось утолщение до 18 мм. Отмечался гипокинез МЖП в базальных отделах.
Заключение по результатам ЭхоКГ: выраженная гипертрофия миокарда левого желудочка (ЛЖ), более выраженная в области верхушки; гипокинез и нарушение структуры МЖП.
Клинический диагноз: гипертрофическая кардиомиопатия (ГКМП).
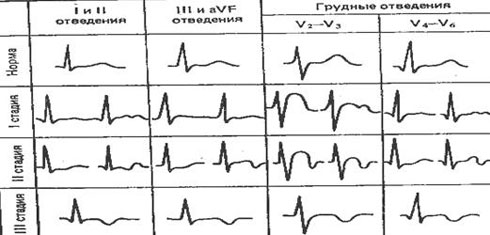
Рис. 3Изменения реполяризации у спортсменов, трактуемые Дембо А.Г. в качестве дистрофии миокарда вследствие физического перенапряжения (ДМФП)
Изменения в различных отведениях нередко различаются, и тогда их развитие проходит данные 3 стадии по разному .
- стадия – наличие изменений в стандартных отведениях, где отмечается снижение или двугорбость зубцов Т и снижение сегмента , а также, если эти изменения имеют место в III стандартном и аvF отведениях, где отмечается уплощение или снижение высоты зубца Т и снижение сегмента ST; также, характерен куполообразный подъем сегмента и двугорбость зубца Т в отведениях V2-V3; в случае наличия изменений в V5-V6 – зубец Т снижается, и может быть дугорбым.
- стадия – двухфазные зубцы Т во II и отрицательные в III отведениях;более выраженные изменения в отведениях V2-V3, в сравнении с I стадией; двухфазный зубец Т в V5-V6;
- стадия – отрицательные зубцы Т а стандарных отведениях I, II, III; отрицательные зубцы в большинстве грудных отведений (V2-V6).
Существуют и другие систематики ДМФП по ЭКГ, но в основных своих принципах, они повторяют вышеуказанную.
Между тем, изменения конечной части желудочкового комплекса, как известно, являются неспецифическими, и могут трактоваться более дифференцированно только с учетом анамнеза, клиники и данных других исследований. В этом плане, с нашей точки зрения, ДМФП следует представлять как диагноз исключения, так как существуют более серьезные причины, однозначно диктующие недопустимость серьезных физических нагрузок. К ним относятся ишемическая болезнь сердца (ИБС), казуистически редко встречающаяся у действующих спортсменов до 35 лет, и гипертрофическая кардиомиопатия (ГКМП), являющаяся, по мнению многих исследователей, наиболее частой причиной внезапной сердечной смерти (ВСС) у молодых спортсменов.
Существуют ЭКГ и ЭхоКГ критерии ГКМП, наиболее известные из них – критерии McKenna (табл.1).
Табл. 1 Критерии гипертрофической кардиомиопатии (ГКМП) по McKenna

Тем не менее, в рамках скринингового обследования спортсменам любой специализации и квалификации, из инструментальных методов способных помочь диагностике ГКМП, проводят только ЭКГ.
Основными критериями, позволяющими облегчить дифференциальную диагностику между ДМФП с одной стороны, и ИБС и ГКМП с другой в условиях спортивного диспансера по данным ЭКГ, с нашей точки зрения, являются следующие:
- Особенности динамики ЭКГ-картины при ее контроле по ходу тренировочного цикла и в условиях физиологического нагрузочного тестирования. Для ДМФП типично относительно быстрое нарастание изменений, как правило, в течение года, месяцев и, даже, недель интенсивных трениновочных занятий. При снижении влияния провоцирующих факторов ЭКГ-картина может возвращаться к прежней. Как правило, изменения ЭКГ усугубляют острые инфекционные процессы и вторичные очаги хронических инфекций. При нагрузочном тестировании ЭКГ-картина нормализуется, с возвращением ЭКГ-изменений в восстановительном периоде.
- Данные дополнительных методов исследования (ЭхоКГ или МРТ).
Как пример, можно привести наблюдение за футболистом И., 17 лет по ходу тренировочно-соревновательного цикла. Приведены два ЭКГ – одна в межсезонье, когда тренировочно-соревновательный процесс еще не начался, и вторая – в разгар тренировочно-соревновательного процесса (рис.4,5).
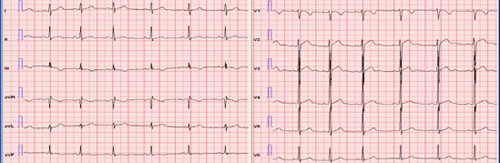
Рис. 4 ЭКГ футболиста И., 17 лет; январь 2009 г.
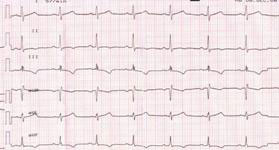
Рис. 5ЭКГ футболиста И., 17 лет; июль 2009 г.
На первой ЭКГ мы видим незначительные изменения конечной части желудочкового комплекса в области нижней стенки. На второй ЭКГ видны ярко выраженные II изменения реполяризации, затрагивающие нижнюю стенку, передне-перегородочную область, верхушку, с переходом на боковую стенку, которые соответствуют, как минимум II степени миокардиодистрофии по Дембо. Налицо быстрое развитие изменений ЭКГ, и их связь с интенсивностью и объемом физических нагрузок. При этом эхокардиографическое исследование не давало повода заподозрить ГКМП.
Таким образом, выявлены изменения, служащие препятствием для осуществления физической работы в полном объеме, однако, не препятствующие получению нагрузок в восстановительном режиме.
Резюме относительно изменений ЭКГ у футболистов высокого уровня
Основным камнем преткновения при анализе ЭКГ у спортсменов является ряд специфических изменений, присущих спортивному сердцу, например, изменения реполяризации, связанные с ваготонией, юным возрастом спортсмена, ДМФП, расовыми особенностями и др. Это дало повод в некоторых рекомендациях исключить ЭКГ из обязательного регулярного обследования спортсмена. Тем не менее, наши исследования демонстрируют необходимость ЭКГ-скрининга, как метода, способствующего выявлению потенциально опасной при занятиях спортом патологии, какой является, например, ГКМП.
Шувалова Н.В. 1 Драндров Г.Л. 1 Леженина С.В. 2 Карпунина А.В. 2 Московский А.В. 2 Малова К.А. 2 Рыбин А.В. 2

1. Здравкович М., Милованович Б., Неделкович И., Кротин М., Солдатович И. Ранние изменения электрокардиограммы у профессиональных футболистов предподросткового возраста // Артериальная гипертензия. 2015. № 1. С. 32- 39.
2. Ивянский С.А., Балыкова Я.А., Урзяева А.Н., Загрядская Л.С., Солдатов Ю.О., Самарин А.В. Некоторые особенности ЭКГ у детей, занимающихся спортом // Практическая медицина. 2013. № 6. С. 109–113.
4. Chan T.C., Sharieff G.Q., Brady W.J. Electrographic manifestation: Pediatric ECG. Ann Emerg. Med. 2018. Vol. 35(4). P. 421–430.
5. Wathen J.E., Rewers A.B., Yetman A.T., Schaffer M.S. Accuracy of ECG interpretation in the pediatric emergency department. Ann Emerg. Med. 2015. Vol. 46. P. 507–511.
6. Allen H.D., Gutgesell H.P., Clark E.B., Driscoll D.J. Moss and Adams' heart disease in infants, children, and adolescents. 6th ed. Philadelphia, PA.: Lippincott, Williams and Wilkins. 2011. 217 р.
7. Bramwell K., Chan T.C., Brady W., Harrigan R., Ornato J., Rosen P., eds. The pediatric electrocardiogram. ECG in emergency medicine and acute care. Philadelphia, PA: Elsevier/Mosby. 2015. P. 22–27.
10. Marcus F.L., McKenna W.J., Sherrill D., et al. Diagnosis of arrhytmogenic right ventricular cardiomyoparthy / displasia: proposed modification of the task forse criteria. Circulation. 2010. V. 121. N. 13. P. 1533-1541.
11. Mazzanti A., Kanthan A., Monteforte N., Memmi M., Bloise R., Novelli V. et al. Novel insight into the natural history of short QT syndrome. J. Am. Coll. Cardiol. 2014. V. 63 (13). Р. 1300-1308. DOI: 10.1016/j.jacc.2013.09.078.
12. Ellinor P.T., Lunetta K.L., Albert C.M., Glazer N.L., Ritchie M.D., Smith A.V. et al. Meta-analysis identifies six new susceptibility loci for atrial fibrillation. Nat. Genet. 2012. V. 44(6). Р. 670-675. DOI: 10.1038/ng.2261.
13. Jouriles N., Marx J., Hockberger R., Walls R., eds. Pericardial and myocardial disease. Rosen's emergency medicine concepts and clinical practice. St. Louis, Mo: Mosby, 2016. P. 1280–1299.
14. Weisz S.H., Limongelli G., Pacieo G. et al. Left ventricular non compaction in children. Congent Heart Dis. 2010. V. 5(5). P. 284-297.
15. Wylie T.W., Sharieff G.Q. Cardiac disorders in the pediatric patient. Emerg. Med. Rep. 2015. V. 10. P. 1–12.
16. Zipes D.P., Jalife J. Cardiac electrophysiology. From cell to bedside. Fifth edition. Ventricular arrhythmias: mechanisms, features, and, management. Elsevier. 2010. P. 675-669, 723-779.
17. Beqqali A., Monshjuwer-Kloots J., Monteiro R., Welling M., Bakkers J., Ehler E. et al. CHAP is newly identified Z-disk protein essential for heart and skeletan musсle function. J. Cell. Sci. 2010. V. 123 (Pt. 7). Р. 1141-1150. DOI: 10.1242/jcs.063859.
Цель исследования: выявить особенности возрастных физиологических изменений деятельности сердечно-сосудистой системы у детей подросткового возраста, систематически занимающихся спортом.
Материалы и методы исследования: ЭКГ-исследование, эргометрическое исследование, ЭХО-кардиография, медицинская карта.
12-летний футболист был осмотрен в рамках профилактического медицинского осмотра в спортивном диспансере. Ребенок не имел в анамнезе заболеваний, фармакологический анамнез отрицателен. Его родители были абсолютно здоровы. Он занимался в спортивной школе по футболу 3 года, тренировался 3–4 раза в неделю по 2 часа. Чувствовал себя хорошо, никаких жалоб не предъявлял. При осмотре выявлены вальгусная деформация коленных суставов, слабость мышц живота, рост 150,5 см, вес 48 кг, ИМТ 21.
Результаты исследования и их обсуждение. Осмотр начали с регистрации ЭКГ в покое и в условиях постепенно увеличивающейся велоэргометрической нагрузки.
При анализе ЭКГ в покое было выявлено: синусовый ритм с частотой пульса 85 ударов в минуту с нормальными параметрами проведения и желудочковым QRS-комплексом по типу неполной блокады правой ножки пучка Гиса. Кроме того, было зафиксировано нарушение процессов реполяризации (в отведении V1 – отрицательная волна T, в отведении V2 – двухфазная волна T, в отведениях V3–4 – отрицательная волна T с горизонтальными углублениями ST до 0,5 мм, в отведении V5 – двухфазная волна T), переходная зона находится в отведении V6 (рис. 1).


Рис. 2. Электрокардиограмма спортсмена при нагрузке
Для дальнейшего уточнения патологии молодому спортсмену провели эхокардиографическое исследование в состоянии покоя, при котором патологических изменений не было выявлено. Размеры полости левого желудочка в диастолу составляли 44 мм, в систолу – 29 мм; размеры полости правого желудочка в диастолу – 15 мм, фракция выброса левого желудочка – 64%. Размеры камер по ЭХО-КГ соответствовали физиологическим возрастным нормам [3, 4]. Гипертрофия правого желудочка не была подтверждена. Молодому игроку разрешили заниматься спортом без каких-либо ограничений.
Интересно отметить физиологию изменений ЭКГ в течение жизни ребенка. Быстрые изменения в изображении ЭКГ происходят в течение первого года жизни ребенка в результате быстрого физиологического развития системы кровообращения и сердца. Другие изменения происходят постепенно до зрелости. У плода кровь отводится из легких с помощью открытого артериального протока, и системное кровообращение зависит главным образом от правых отделов сердца. Поэтому правый желудочек больше левого. После закрытия артериального протока в младенчестве работа левого желудочка увеличивается. Левый желудочек расширяется и утолщается, так что в конце первого года жизни левый желудочек более чем в два раза сильнее правого желудочка [3, 5, 6].
Это находит отражение и в физиологических параметрах систем организма, и в результатах ЭКГ, включая частоту сердечных сокращений, электрическую ось сердца, интервалы (PQ, комплекс QRS, амплитуды волн R и S, а также вольтаж зубца T [7, 8].
Гипертрофия правого желудочка может возникнуть при:
· хронических заболеваниях легких (хронической обструкции дыхательных путей, бронхоэктазии и т.д.);
· тромбоэмболии легочной артерии (при рецидивирующей, вызывающей легочную гипертензию);
· идиопатической легочной гипертензии; врожденных пороках сердца (тетраде Фалло, легочном стенозе, митральном стенозе и недостаточности митрального клапана, дефекте межжелудочковой перегородки);
· при длительном пребывании на большой высоте.
В подобных случаях изменения на ЭКГ носят типичный характер. Тем не менее диагностические критерии изменений ЭКГ для гипертрофии правого желудочка составляют не более 50%.
Диагностические критерии гипертрофии правого желудочка основаны главным образом на так называемых прямых и косвенных признаках (в основном отражающих позиционные изменения). Электрическая ось сердца – вертым зубцом Т – эти признаки свидетельствуют о перенапряжении правого желудочка.
В большинстве случаев при выявлении на ЭКГ признаков гипертрофии правого желудочка невозможно диагностировать заболевание, которое ее вызывает, и поэтому важно выполнить другое исследование сердца – ЭХО-КГ.
Морфологию зубца Т трудно интерпретировать у детей. При рождении зубец Т может быть высоким, плоским или инвертированным. Тем не менее в течение нескольких дней после рождения перевернутый зубец Т может быть физиологической нормой. Фактически T-волны в этом возрасте указывают на гипертрофию правого желудочка. Ювенильные перевернутые зубцы Т, обычно наблюдаемые в отведениях V1–V3, присутствуют до 8 лет, но эти результаты могут сохраняться и в подростковом возрасте, и даже во взрослом состоянии, и чаще наблюдаются у женщин, чем у мужчин [9, 10].
Однако изменения в области ST-T и инверсия зубцов T способны также указывать на перегрузку гипертрофированного правого желудочка и могут встречаться при некоторых патологических состояниях [9, 11, 12].
Гипертрофическая кардиомиопатия – это асимметричная недилатационная гипертрофия левого желудочка, наиболее поражающая перегородку желудочка. Хотя в большинстве случаев заболевание диагностируется у взрослых, иногда оно обнаруживается и у детей [13, 14]. На ЭКГ определяются признаки гипертрофии левого предсердия и левого желудочка, аномалии сегмента ST, инверсия зубца Т, узкие колебания Q и малое значение R в боковых отведениях.
Миокардит – острое воспаление миокарда, часто встречается как у детей, так и у взрослых. Признаки и симптомы часто неспецифичны, особенно у новорожденных, и вызваны недостаточной работой сердца. На ЭКГ могут присутствовать некоторые изменения. Основными являются синусовая тахикардия, особенно если она выше ожидаемой для данного возраста или температуры (обычно 10 ударов в минуту на каждую единицу повышенной температуры) 17. Встречаются другие аритмии, такие как желудочковая эктопия, атриовентрикулярная блокада второй и третьей степени. Также могут наблюдаться патология сегмента ST, зубца Т или его инверсия, низкий вольтаж комплекса QRS
В статье приведены современные принципы клинической интерпретации ЭКГ у юных спортсменов, основой которых является разделение всех обнаруживаемых ЭКГ-феноменов на частые и типичные, а также на редкие и нетипичные для спортсменов. Рассмотрены основные элементы клинико-диагностического поиска, проводимого при выявлении у юного спортсмена ЭКГ-феноменов, выходящих за рамки нормы.
Electrocardiography for the young athlete: a variant rule or pathology?
The paper presents the principles of modern clinical interpretation of ECG in young athletes, based on division of all detected ECG phenomena on frequent and typical, as well as rare and unusual for athletes.
Панель обследований при предварительном скрининге спортсменов [6]
Семейный анамнез
1. Преждевременная смерть (внезапная или неожиданная) до 50 лет вследствие сердечно-сосудистого заболевания у близкого родственника;
2. Заболевание сердца у близких родственников молодого возраста (до 50 лет);
Жалобы и анамнез 1
4. Ранее выявляемый шум в области сердца;
5. Артериальная гипертензия;
6. Необъяснимые обмороки/предобморочные состояния, сердцебиение 2 ;
7. Выраженная/необъяснимая одышка при физической нагрузке;
Результаты осмотра и данные физикального обследования
9. Шум в области сердца (лежа/стоя) 3 ;
10. Пульсация на периферических артериях (для исключения коарктации аорты);
11. Внешние признаки синдрома Марфана;
2 необходимо исключить нейрокардиогенную природу обмороков (вазовагальные обмороки), особое внимание необходимо уделить обморокам, возникающим при физической нагрузке;
3 аускультация должна проводиться как лежа, так и стоя (или с применением маневра Вальсальвы), особенно при подозрении на динамическую обструкцию выносящего тракта ЛЖ;
Важным методом диагностики патологии сердечно-сосудистой системы спортсмена является электрокардиография (ЭКГ). European Society of Cardiology, так же как и Международный олимпийский комитет [8], рекомендуют алгоритм кардиологического скрининга юных спортсменов, обязательной частью которого является ЭКГ (рис. 1). Вместе с тем, целесообразность проведения ЭКГ всем спортсменам в качестве скрининга остается предметом дискуссий. American Heart Association не рекомендует проводить ЭКГ всем спортсменам, указывая на то, что у спортсменов этот метод характеризуется низкой чувствительностью и специфичностью, приводит к получению большого количества ложноположительных результатов и ненужным обследованиям, а также значительно увеличивает конечную стоимость выявления потенциально жизнеугрожающего заболевания [6].
Рисунок 1. Алгоритм кардиологического скрининга юных спортсменов [3]

Важным этапом в понимании нормы, варианта нормы и патологии в ЭКГ спортсмена стали предложенные в2010 г. Corrado D., Pelliccia A., Heidbuchel H. с соавторами рекомендации [9]. Основная цель этих рекомендаций – получить достоверную границу между физиологическими и потенциально злокачественными изменениями на ЭКГ спортсмена. С этой целью все ЭКГ-феномены были разделены на две группы: первая – связанные со спортом и встречающиеся часто, вторая – не связанные со спортом и встречающиеся редко (табл. 2).
Электрокардиографические изменения первой группы трактуются как физиологические, и в отсутствие дополнительных клинико-анамнестических данных (табл. 1), в большинстве случаев, не требуют диагностического поиска, так как они связаны с адаптивным анатомо-физиологическим ремоделированием миокарда спортсмена.
Классификация ЭКГ-феноменов у спортсменов [9]
Частые, обусловленные тренировочным процессом
Нечастые, не связанные с тренировочным
- Синусовая брадикардия;
- АВ-блокада I степени;
- Неполная блокада правой ножки пучка Гиса;
- Синдром ранней реполяризации;
- Изолированные вольтажные критерии гипертрофии миокарда ЛЖ.
- Инверсия зубца T;
- Депрессия сегмента ST;
- Патологический зубец Q;
- Увеличение левого предсердия;
- Отклонение ЭОС влево/блокада передней ветви ЛНПГ;
- Отклонение ЭОС вправо/блокада задней ветви ЛНПГ;
- Гипертрофия миокарда ПЖ;
- Синдром преждевременного возбуждения желудочков;
- Полная блокада ЛНПГ или ПНПГ;
- Удлинение или укорочение интервала QT;
- Бругада-подобная ранняя реполяризация.
При выявлении ЭКГ-феноменов первой группы необходимо учитывать, что разные виды спорта по-разному ассоциированы с такими находками. В большей степени они характерны для видов спорта, тренирующих выносливость (бег на длинные дистанции, гребля, велоспорт, лыжный спорт), чем для силовых и скоростных видов спорта (тяжелая атлетика, армрестлинг, спринт) [10].
Интерпретация обнаруженных ЭКГ-фноменов требует их клинического осмысления. Так, при оценке возможной связи брадикардии спортсмена с синдромом слабости синусового узла, помимо возрастных нормативов, разработанных Федеральным медико-биологическим агентством [11] (табл. 3), необходимо ориентироваться на такие клинические данные как жалобы на головокружения и обмороки, неадекватно низкий прирост частоты пульса на физическую нагрузку, результаты функциональных и медикаментозных проб, сохранение брадикардии после отказа от спорта.
Интерпретация изменения ЧСС (уд/мин) у детей 5-18 лет (протокол ЦСССА ФМБА России)
Ав-блокады I степени, также часто обнаруживаемые у спортсменов, требуют дополнительного обследования (холетровское мониторирование ЭКГ, эхокардиоскопия, электрофизиологическое исследование) только при наличии сопутствующего уширения комплекса QRS, удлинение интервала PQ более, чем на 300 мсек, а также при ухудшении АВ-проведения при нагрузочных тестах или пробе с гипервентиляцией. Аналогичная тактика избирается при обнаружении у юного спортсмена Ав-блокады II степени типа Мобитц I: показанием к углубленному обследованию является только наличие симптомов (головокружения, синкопе) и ухудшения АВ-проведения при стресс-тестах. Ав-блокады III степени и II степени типа Мобитц II не являются проявлением адаптивной перестройки сердца юного спортсмена, требуют углубленного обследования, и, как правило, отказа от занятий спортом [4].
Частым ЭКГ-феноменом, обнаруживаемым у спортсменов, являются вольтажные критерии гипертрофии левого желудочка (критерий Соколова-Лайона и корнельский показатель) с сохранением нормальной электрической оси сердца, желудочковой и предсердной электрической активности, без смещения сегмента SТ и изменений зубцов Т в левых отведениях. Эти критерии неприменимы в детском возрасте и практически никогда не свидетельствуют о действительно существующей гипертрофии миокарда у спортсмена. Так, изучив электрокардиографию 1005 спортсменов высокого класса, Pellicia A. с соавторами выявил вольтажные критерии гипертрофии у 60% обследованных, однако в дальнейшем ни один из случаев не подтвердился данными ультразвукового обследования [10]. Вместе с тем, невольтажные критерии гипертрофии миокарда желудочков, такие как гипертрофия левого предсердия, отклонение электрической оси сердца влево, изменения сегмента ST и зубца T, увеличение времени внутреннего отклонения, патологические зубцы Q требуют проведения ультразвуковой визуализации для исключения структурных заболеваний сердца.
Также к нетипичным изменениям ЭКГ у спортсменов относят инверсию зубца T, с учетом особенностей ЭКГ у детей, таких как сглаженные, двухфазные или отрицательные зубцы Т в III стандартном и aVL отведениях, а также в правых грудных отведениях (V1-V3) в препубертатном возрасте. Отрицательные зубцы Т обнаруживаются у спортсменов гораздо реже, чем это принято было считать [10, 15], и инверсия зубца Т более чем на2 ммв смежных отведениях может свидетельствовать о структурных заболеваниях сердца. Отрицательные зубцы Т в нижних отведениях (II, aVF) и латеральных отведениях (I, aVL, V5-V6) могут свидетельствовать о наличии у спортсмена таких заболеваний как гипертрофическая кардиомиопатия, синдром некомпактного миокарда левого желудочка, стабильная артериальная гипертензия, клапанные пороки сердца и требуют углубленного обследования.
Синдром Вольва-Паркинсона-Уайта у спортсменов встречается с той же частотой, что и в остальной популяции, и составляет 0,1-0,3% [16]. Этот синдром является редкой причиной жизнеугрожающих аритмий (фибрилляции предсердий и последующей фибрилляции желудочков) и составляет не более 2% в структуре причин внезапной смерти спортсменов [17]. При наличии клинической картины пароксизмальной наджелудочковой тахикардии, эпизодов фибрилляций/трепетания предсердий и обморочных состояний спортсмену показано проведение электрофизиологического исследования согласно стандартному протоколу. Тактика ведения взрослых и юных спортсменов с бессимптомным течением синдрома Вольва-Паркинсона-Уайта различается. Так, взрослым спортсменам (особенно старше 20-25 лет) рекомендуется пройти процедуру радиочастотной аблации дополнительных путей проведения, в случае отказа спортсмена разрешаются все виды спорта за исключением сопряженных с высоким риском синкопе по классификации Mitchell J.H. et. al. [18, 19]. Спортсменам же детского и подросткового возраста необходимо проведение электрофизиологического исследования до начала занятий спортом для индукции приступов тахикардии и определения эффективного рефрактерного периода дополнительных путей проведения. С учетом того, что до 12 лет фибрилляция предсердий развивается крайне редко, проведение электрофизиологического исследования может быть отложено с рекомендациями по ежегодному углубленному кардиологическому обследованию [4].
При выявлении у юного спортсмена удлиненного интервала QT необходимо исключить приобретенные, а в некоторых случаях и врожденные варианты синдрома. Наиболее частыми причинами вторичного удлинения интервала QT являются:
Минимальный набор обследований включает в себя эхокардиоскопию и холтеровское мониторирование, по показаниям проводится генетический анализ.
Более редким является синдром укорочения QT интервала, при котором выявляются абсолютные значения QT менее 310 мсек и коррегированный QT интервал менее 360 мсек для детей. Эта редкая форма каналопатий, также ассоциированная с риском фатальных желудочковых тахиаритмий.
Таким образом, приведенные в статье отечественные и зарубежные рекомендации по клинической интерпретации ЭКГ юных спортсменов позволяют избежать как гипердиагностики доброкачественных адаптационных изменений сердечно-сосудистой системы, так и недооценки важности некоторых потенциально злокачественных ЭКГ-феноменов.
И.Я. Лутфуллин, А.И. Сафина
Казанская государственная медицинская академия
Поволжская государственная академия физической культуры, спорта и туризма
Лутфуллин Ильдус Яудатович — кандидат медицинских наук, ассистент кафедры педиатрии и неонатологии
Читайте также:

