Основные принципы микрохирургии реферат
Обновлено: 02.07.2024
Проверил
преподаватель кафедры хирургии, акушерства и гинекологии
Аверьянов В. В.
1. Фотография и видеосъемка в пластической хирургии 4
1.1. Зачем нужно делать медицинские фотографии 4
1.2. Как правильно делать медицинские фотографии перед операцией 5
2. Цифровое изображение 6
3. Юридические аспекты фотографий в пластической хирургии 9
Список использованной литературы 13
Выбирая пластического хирурга, пациенты внимательно изучают все его регалии, уровень образования, отзывы других пациентов, а также результаты уже проведённых операций. Фотографии до и после — один из основных факторов, по которым пациенты выбирают себе пластического хирурга.
Зачастую после хирургического вмешательства пациенты настолько привыкают к своей новой внешности, что даже не могут вспомнить, каким был, к примеру, нос или веки до пластической операции. Таким образом, прежде всего фото выступает как некий способ задокументировать как для хирурга, так и для пациента его внешность до операции.
Фотография и видеосъемка в пластической хирургии
Медицинской фотографией называются снимки пациентов, сделанные до, после и даже во время любых операций и лечебно-диагностических манипуляций. В настоящее время, с появлением смартфонов и других гаджетов, практически каждый человек имеет возможность
сделать фотоснимок в любой момент, и доктора - не исключение. Медицинские фотографии имеют определенный вес, и сделать их без
разрешения пациента не получится. Особенно важно делать медицинские фотографии пациентов, которым проводятся пластические операции.
В эстетической, пластической и реконструктивной хирургии медицинская фотография является не просто снимком для личного архива врача, а важным и необходимым медицинским документом.
Медицинские фотографии доктор в дальнейшем сможет использовать как для наглядной демонстрации собственных работ другим потенциальным пациентам, так и для некоторых других важных целей.
1.1. Зачем нужно делать медицинские фотографии
1. Доктор получает возможность запечатлить изначальную ситуацию пациента.
Во время выполнения пластической операции и до ее проведения оперируемая область может выглядеть несколько иначе. Выполнять операцию гораздо проще, имея перед глазами изображение изначальной ситуации. Таким образом, доктор не упустит важные детали и всегда сможет взглянуть на то, что было ДО. У самого пациента картинка исходного состояния оперируемой области также стирается после вмешательства, поэтому медицинское фото — это хороший способ документирования внешнего вида пациента.
2. Возможность провести сравнительную оценку результатов операции
С помощью медицинских фотографий и доктор, и сам пациент могут провести сравнительную оценку и определить, в необходимом ли объеме было выполнено оперативное вмешательство, достигнут ли желаемый результат, и совпадает ли он с представлениями пациента.
3. Медицинские фотографии - защита врача в конфликтных ситуациях
Пациентам достаточно часто бывает сложно адаптироваться и привыкнуть к изменениям в своей внешности. На фоне этого, а также несколько искаженных представлений о результатах операции, пациент может остаться недоволен ими и конфликтовать по этому поводу с доктором. Благодаря медицинским фотографиям, доктор имеет возможность защитить себя.
4. Возможность просмотреть динамику формирования результата
Зачастую, оценить окончательный результат пластических операций удается только по прошествии долгих месяцев. Делая медицинские фотографии во время каждого посещения пациента, доктор может проследить динамику всего периода заживления и формирования результатов операции, а также продемонстрировать это пациенту для сравнения.
1.2. Как правильно делать медицинские фотографии перед операцией
делать медицинские фотографии можно только тогда, когда доктор получил согласие пациента;
фотографии должны быть обязательно сделаны перед началом пластической операции;
медицинские фотографии нельзя делать в положении лежа;
важно учитывать правила определения анатомических зон для выполнения медицинской фотографии.
Вид спереди. Естественное положение головы.
Базальный ракурс.
Цифровое изображение сохраняется на карту памяти.
Как правило, в фотоаппарате два формата для записи JPEG и RAW. JPEG — это широко распространенный и, скорее всего, вам известный формат. Фотографии в JPEG формате быстрее копируются на компьютер, занимают меньше места на карте и на жестком диске по сравнению с RAW, их можно моментально переслать по электронной почте, JPEG формат практически всегда читается на компьютере, но его почти не отредактировать, если, скажем, вы неправильно выставили какие-то параметры при фотосъемке, то в фоторедакторе в JPEG мало что можно изменить.
Редактирование файла JPEG часто приводит к ухудшению качества снимка. Тем не менее сохранять фотографии в JPEG формате быстро, легко, удобно. RAW формат (фотографы говорят "сырой формат"), а значит это то, что RAW файлы содержат в себе полностью всю информацию, которая была на момент съемки. RAW формат представляет больше возможностей для обработки цифровых изображений в специальных программах, например, Adobe Lightroom, Aperture.
Для более детального анализа и проведения измерений на фотографиях в компьютере необходимо задать масштаб. Это можно сделать путем измерений между любыми двумя постоянными точками. Например, межзрачковое и межкантальное расстояние, высота ушной раковины, расстояние от козелка до латерального кантуса. Сохранив полученные значения, в специальных программах можно задать масштаб и получить все интересующие нас измерения (линейные и угловые).
Юридические аспекты фотографий в пластической хирургии .
Сохраненные за фотографом авторские права на фотографии делятся на имущественные и личные. Личные права неотделимы от авторских, а вот имущественные права могут быть переданы автором или перейти по закону к другим лицам (гражданам или организациям). Возникающие у салона/клиники авторские права на фото и видеосъемку подтверждаются авторским договором между салоном и той организацией или ресурсом, который будет использовать фото. А также, что важно, точно такой же авторский договор должен быть заключен с моделью, участвующей в съемке. Договор должен заключаться только в письменном виде. Необходимо грамотно и четко решить вопрос авторских прав. Исключительное авторское право может передаваться и предоставляться. Модель решает, каким образом, какие фотографии и как могут быть использованы фотографом. Например, при фотографировании после инъекций лица, тела, после пластики обычно просят закрывать ретушью глаза и интимные зоны. В договоре также четко определяется объем и конкретные изображения, в отношении которых и заключается авторский договор.
Если авторский договор не заключать и осуществлять съемку без него, то возникают определенные последствия: авторские права всегда сохраняются за фотографом. Без авторского договора клиент или пациент, которого фотографировали, не вправе никаким образом использовать полученные фотографии. Но и фотограф не вправе использовать снимки, на которых изображен клиент, то есть также необходим договор и согласие.
Согласие дается просто в письменном виде. Здесь отмечается то, что клиент не против съемки и имеет право использовать свои фотографии, а также перечисляется объем фотографий и конкретные выборочные изображения.
Отдельно нужно рассмотреть вопросы о фото и видеосъемке в медицинских организациях, в клиниках эстетической медицины, пластической хирургии, клиниках косметологии и салонах красоты с медицинской лицензией.
Выполнение медицинских фотографий — это достаточно простой и быстрый процесс, который имеет много преимуществ и для врача, и для пациента.
Возможность оценки результатов операции, проведения сравнительной оценки, а также важный документ для разрешения конфликтных ситуация - такую ценность несет в себе, казалось бы, простая медицинская фотография.
1) подготовка реципиентного ложа,
2) формирование лоскута и перенос его на область дефекта,
3) наложение сосудистых анастомозов, если необходимо, то и шов нервов.
4) ушивание донорской раны и краев лоскута.
Свободная пересадка тканей требует филигранной хирургической техники. Необходим тщательный гемостаз, нежное обращение с сосудами.
В идеальном варианте желательно оперировать двумя бригадами хирургов: одна группа хирургов подготавливает дефект и выделяет реципиентные сосуды, другая формирует лоскут. В некоторых конкретных случаях приходится выполнять этапы операции последовательно.
1.3.1. Предоперационное обследование
Полное физикальное обследование является необходимой частью предоперационного обследования каждого хирургического больного. Это особенно важно, если предполагается свободная трансплантация ткани, поскольку результаты внимательного осмотра и обследования могут вынудить хирурга изменить донорскую зону или способ реконструкции. Возраст пациента сам по себе не является противопоказанием к пересадке лоскута. Сейчас опытные хирурги могут произвести свободную пересадку тканей достаточно быстро, так что продолжительность анестезии не превысит четырех часов. Тем не менее, следует помнить, что по ходу операции могут возникнуть проблемы, требующие значительного увеличения времени операции, поэтому больные должны быть подготовлены к возможной длительной анестезии. Состояние сосудов больного также должно быть оценено перед операцией. Очень важно знать состояние местного кровотока в зоне дефекта, подлежащего реконструкции. Отсутствие подходящих реципиент-ных сосудов является абсолютным противопоказанием к свободной пересадке тканей. Поэтому особенно тщательно нужно обследовать больных с заболеваниями периферических сосудов. В таких случаях может быть показана ангиография, допплерография. Основным принципом всей хирургии является "пришивание здоровой ткани к здоровой ткани", это также верно и для микрососудистого анастомоза. Следовательно, в случае травмы или инфекции необходимо, чтобы анастомозы были наложены вдали от поврежденной или инфицированной зоны и хорошо от неe отграничены. Такие ситуации часто определяют выбор донорского участка, поскольку в этих случаях желательна длинная сосудистая ножка. При отсутствии у лоскута сосудистой ножки подходящей длины можно использовать аутовенозные вставки.
В случаях явно выраженного атеросклеротического изменения сосудов следует избегать наложения анастомозов в зоне атеросклеротической бляшки, а возможно, и вообще отказаться от операции.
1.3.2. Обстановка в операционной
Хирургия свободных пересадок требует огромного терпения и времени. Оптическое увеличение повышает остроту зрения хирурга и вместе с тем требует более четкой координации движений.
Каждому человеку свойственны нормальные физиологические движения рук, которые проявляются в виде тремора. Полностью устранить тремор невозможно, но его можно уменьшить. Это очень важно для микрохирурга, поскольку тремор затрудняет точные движения, требующиеся, например, при рассечении или сшивании тканей. Для уменьшения тремора за 24 часа до операции следует избегать употребления алкоголя, кофеина, никотина, желательно не подвергаться мышечному напряжению, нервному возбуждению и стрессовым состояниям (Дж.В. Рейньяк, Н.Х. Лоресен, 1986). Готовясь к микрохирургической операции, хирург должен хорошо отдохнуть. Он не должен сам двигать или укладывать больного на операционном столе, избегая сильного напряжения мышц рук.
Важно, чтобы операция проходила в дружеской и свободной атмосфере. В операционной должна быть спокойная управляемая обстановка, без резких или громких звуков. В то же время не возбраняется звучание легкой музыки. Рекомендуется периодически устраивать перерывы.
Во время работы с сосудами и нервами хирурги должны сидеть в удобных позах с хорошим упором для предплечий и кисти. (Р.С. Акчурин, 1978: В. O'Brien, 1977: А.Е. Белоусов 1988).
1.3.3. Анестезия
В настоящее время существует большое количество медикаментов для анестезии, многие из которых влияют на периферическую циркуляцию.
Существует много видов анестезии: общая, регионарная и местная. Регионарная анестезия удобна при операциях на конечностях. (Ю.А. Петренко, 1981) Так, например, эпидуральная анестезия дает эффект симпатической вазодилятации, что снижает до минимума спазм (А.Е. Дубицкий и др., 1981). В нашей практике мы часто используем комбинированное обезболивание. Так, например, при пересадке лоскута широчайшей мышцы спины на нижнюю конечность общий наркоз проводится только для взятия лоскута, а этап операции на ноге выполняется под эпидуральной анестезией. Управляемая гипотония может быть полезна на отдельных этапах операции, но, как только анастомоз наложен, давление должно быть нормализовано для обеспечения максимального пульсового кровотока через него.
Необходим мониторинг жизненно важных функций организма. Очень важным моментом анестезиологического пособия является борьба с болью, поскольку боль может стать причиной рефлекторного спазма мелких сосудов из-за выброса адреналина. Особенно необходимо бороться с болью в послеоперационном периоде. Адекватное использование лекарств, применение регионарной и местной анестезии приносят в этом периоде большую пользу.
1.3.4. Температура тела пациента
Во время операции желателен мониторный контроль температуры больного. В операционной должно быть, насколько возможно, тепло. Необходимо активно согревать больного. Некоторые хирурги используют операционный стол. оснащенный матрацем с водяным подогревом. Больного можно укрыть одеялом: жидкости, вводимые внутривенно, необходимо предварительно подогревать: все жидкости для промывания и орошения также должны быть подогреты.
Поддержание температуры тела жизненно необходимо для сохранения кровотока в лоскуте. Простое поднятие кожного лоскута может вызвать снижение его температуры на 10°С. Даже очень небольшое снижение температуры способно вызвать значительное снижение кровотока, при большем же снижении температуры кроваток может почти прекратиться.
1.3.5. Возмещение жидкости
Снижение объема циркулирующей жидкости приводит к рефлекторному сужению сосудов за счет раздражения вазорецепторов крупных вен. Поэтому необходимо предупреждать и восполнять любую потерю жидкости до наступления рефлекторной вазоконстрикции. Для поддержания водного баланса необходимо постоянно контролировать центральное венозное давление и диурез. Предпочтительна гемодилюция для поддержания высокообъемного пульсирующего кровотока (Гнездилов и др., 1989).
1.3.6. Подготовка сосудов к наложению анастомозов
Как только донорский и реципиентный сосуды готовы, их можно сблизить с помощью регулируемого двойного микрососудистого зажима. Проведение иглы через все слои стенки сосудп должно совпадать с ее кривизной для избежания прорезывания стенки. Гемодинамически более выгодным является анастомоз "конец в конец". Он пригоден только для сосудов одинакового диаметра. Если сосуды имеют неодинаковый диаметр, но с разницей не более чем в 1,5-2 раза, то меньший сосуд необходимо срезать косо под углом. В остальных случаях используют аутовенозную вставку, уменьшающую различия в диаметре, или накладывают анастомоз "конец в бок".
1.3.7. Техника микрососудистого шва
Чтобы сшить сосуды, хирург должен их хорошо видеть (O'Брайен, 1981). Если хирург испытывает сложности при наложении микрососудистого анастомоза, то это обычно связано с плохим доступом. В отличие от обычной хирургии, микрохирургической техникой нельзя овладеть путем ассисгирования в операционной. Основные навыки должны приобретаться в лаборатории. Будущий микрохирург должен научиться координировать свои движения, наблюдая за инструментом через операционный микроскоп при различном увеличении, и накладывать швы, минимально травмируя ткани.
Анастомоз "конец в конец". Первые два шва накладывают под углом 120 градусов друг к другу, что позволяет "свисать" задней стенке и снижает возможность захватить ее в шов (Cobbett, 1967). Ушивают сначала переднюю стенку, затем переворачивают микрососудистый зажим на 180 градусов и ушивают заднюю стенку. На сосуд с наружным диаметром 1 мм обычно накладывается 7-9 швов (нить 1О/О) (рис. 1-4.). Чем больше диаметр сосуда, тем реже нужно накладывать швы.
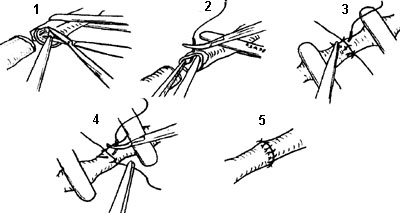
Рис. 1-4. Этапы наложения анастомоза "конец в конец" 1 - удаление периaадвентициальной ткани с зоны наложения анастомоза, 2 - наложение первого шва, 3 - ушивание передней стенки анастомоза, 4 - ушивание задней стенки, 5 - окончательный вид анастомоза.
Анастомоз "конец в бок". Показания к этому виду анастомоза ставятся в основном тогда, когда "выключение" реципиентного сосуда может привести к значительной ишемии кровоснабжаемых им тканей. Реципиентный сосуд пережимают двумя сосудистыми зажимами на достаточном для вшивания донорского сосуда расстоянии и выкраивают в нем соответствующих размеров боковой дефект. А.Е. Белоусов (1988) рекомендует для формирования бокового дефекта предварительно прошивать стенку сосуда нитью в центре этого участка. В отличие от анастомоза "конец в конец", вначале сшивают заднюю стенку, а затем переднюю, начиная с ее середины (рис. 1-5). При восстановлении кровотока прежде снимают дистальные, а затем проксимальные сосудистые зажимы.
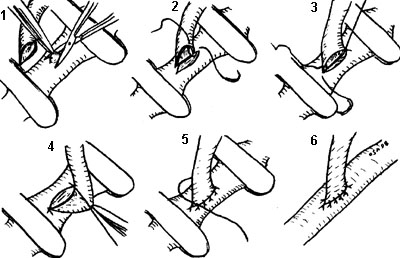
Рис. 1-5. Техника наложения анастомоза "конец в бок". 1 - формирование бокового дефекта, 2, 3 - наложение фиксирующих швов, 4, 5 - ушивание задней стенки, 6 - окончательный вид анастомоза.
После восстановления кровотока герметичность анастомозов оценивают через 3-5 минут. На это время анастомоз можно либо обернуть полоской перчаточной резины (О'Брайен, 1981, А.Е. Белоусов, 1988), либо мягко прижать эту область марлевым тампоном, смоченным физиологическим раствором. Обычно за это время кровотечение из межшовных промежутков прекращается. Продолжение кровотечения говорит о недостаточном количестве швов в зоне анастомоза. Если сосудистые анастомозы выполнены качественно, после пуска кровотока сразу же наблюдается кровоточивость краев лоскута. Тромбоз любого анастомоза до окончания операции всегда связан с технической погрешностью при его выполнении. Единственным способом устранения ошибки является иссечение линии шва и переложение анастомоза.
Начинать наложение анастомозов можно как с артерий, так и с вен. Мы в нашей клинике практически всегда начинаем с анастомоза вен. Тем самым сокращается время пережатия вен клипсами, снижается опасность повреждения интимы и уменьшается вероятность тромбоза венозного анастомоза. Мы описали методику наложения узлового сосудистого шва, который рекомендуется начинающим микрохирургам. Считается, что непрерывный шов приводит к сужению просвета зоны анастомоза. С приобретением опыта статистически достоверных осложнений, связанных с применением непрерывного шва, мы не наблюдали. Зато время наложения анастомозов значительно сокращается.
1. Опасность тробоза наиболее велика в течение 20 минут после восстановления кровотока по анастомозируемым сосудам.
Это время следует переждать, наблюдая за пульсацией сшитых артерий и кровенаполнением донорской вены. Для проверки проходимости анастомоза можно приводящий конец сосуда пережать пинцетом, вторым пинцетом осторожно "выдоить" кровь из сосуда и пережать его ниже анастомоза. Если теперь снять пинцет с приводящего сосуда, то при проходимом анастомозе можно наблюдать быстрое заполнение сосуда кровью.
2. Замедленная капиллярная реакция тканей пересаживаемого лоскута свидетельствует о неадекватности притока крови, синюшность его свидетельствует о затруднении венозного оттока. Если указанные признаки в течение короткого времени не исчезают, необходимо резецировать тромбировонный анастомоз и переложить его заново.
3. При неправильном наложении анастомоза предупредить тромбоз микрососудов нельзя никаким способом, включая применение антикоагулянтов. Если наступил тромбоз анастомоза, то это свидетельствует либо о грубой технической ошибке при наложении микрососудистых швов, либо о препятствии притока или оттока крови из-за перегиба или перекрута сосудов, сдавления их тканями лоскута.
4. Не следует пытаться накладывать сосудистые швы, особенно на сосуды диаметром менее 5 мм, хирургу, не прошедшему подготовку по микрохирургии.
- Неправильный выбор шовного материала
- Недостаточный доступ и неадекватная мобилизация сосудов
- Чрезмерный захват краев сосуда при наложении шва, что приводит к сужению зоны анастомоза
- Редкие швы, следствием которых является негерметичность анастомоза
- Сильное затягивание узлов, что приводит к прорезыванию стенок сосудов
- Натяжение сшиваемых сосудов также приводит к прорезыванию шва и сужению линии анастомоза.
В реконструктивной пластической микрохирургии необходимость в реиннервации пересаживаемых тканей возникает в 2-х случаях:
- Для восстановления чувствительности аутотрансплантата
- Для восстановления двигательной функции пересаживаемой мышцы.
Для успешной реиннервации пересаживаемых тканей лучше всего использовать интраневральный или периневральный швы.
Шов пучков нерва должен быть узловым, так как он не вызывает сдавления. На каждый сшиваемый пучок нерва достаточно наложить 1-2 шва.
Эпиневральные швы могут использоваться дополнительно для повышения прочности линии шва или как основные, при шве нерва малого диаметра.
Если возникает необходимость в аутонервной вставке при реиннервации пересаживаемой ткани (что нежелательно), то чаще всего используется икроножный нерв.
1.3.9. Спазм сосудов
Одной из наиболее трудных проблем во время микрохирургической пересадки тканей является спазм мелких периферических сосудов. Сильный спазм приводит к остановке кровотока - "no-flow" - и может привести к гибели лоскута. Мы уже упоминали о важности поддержания стабильного водного баланса, температуры и жизненных функций пациента. Применение местной или регионарной анестезии также помогает предупредить спазм. Упоминали также о важности бережного обращения с сосудами и тканями аутотрансплантата. Если спазм наступил в месте предполагаемого анастомоза, некоторые авторы считают, что его можно преодолеть путем осторожной дилятации концов сосудов. При этом происходит временный паралич гладкой мускулатуры сосудов, что предупреждает спазм. Этот прием является спорным, поскольку опровергает положение, гласящее, что интима должна оставаться "интактной". Однако, если произвести дилятацию кончиками гладкого пинцета, и сделать это достаточно осторожно, опасность повреждения интимы будет невелика.
Другим спорным приемом является гидравлическая дилятация - введение гепаринизированной крови под давлением в артерию, питающую лоскут. При этом происходит дилятация сосудистой сети в пределах трансплантата. Конечно, эта процедура не обязательна, однако лоскуты подготовленные этим способом, после наложения анастомозов и снятия зажимов заполняются кровью значительно быстрее обычного.
Очень важен контроль температуры лоскута для предотвращения спазма. Для промывания и орошения во время операции следует использовать только подогретые растворы. Даже простое согревание лоскута может уменьшить сосудистый спазм. При упорном спазме помогает применение некоторых местных анестетиков и спазмолитиков, таких как растворы папаверина, но-шпы, праксилена. Зарубежные хирурги чаще применяют верапамил-гидрохлорид, прикладывая его непосредственно к сосудам.
Несмотря на наличие эффективных лекарственных препаратов, спазм лучше предупредить заранее.
1.3.10. Послеоперационное наблюдение за больным
Послеоперационное наблюдение должно быть таким же пристальным, как операционный мониторинг. Необходимо поддерживать температуру тела и баланс жидкостей. Исключительно важно обезболивание. Больной не должен испытывать чувство тревоги, недомогание. Необходим высокий уровень наблюдения и ухода за больным, что лучше всего достигается в палате интенсивной терапии, где больной должен находиться первые 24-48 часов. Помимо наблюдения за больным, необходимо тщательно контролировать состояние аутотрансплантата. Дежурный хирург или сестра должны постоянно контролировать наличие капиллярной реакции. В специализированных отделениях микрохирургии наблюдение за пациентом и состоянием аутотрансплантата проводится дежурной бригадой. При подозрении на тромбоз артериального или венозного анастомозов необходима срочная операция - тромбэктомия. Возникающие осложнения необходимо корректировать в кратчайшие сроки, пока жизнеспособность лоскута еще сохранена. Если во время операции при пересадке лоскута после снятия сосудистых зажимов все идет гладко, вероятность осложнений невелика. Она увеличивается в тех случаях, когда наблюдались трудности при наложении сосудистых анастомозов во время операции.
Для постоянного мониторинга предложено несколько доступных устройств. Одни работают по принципу фотоплетизмографии, другие основаны на эффекте Допплера. Эти приборы, несомненно, очень удобны, но не могут заменить клинических наблюдений.
Очень важно обучить сестринский персонал оценивать кровообращение в лоскуте по его температуре, реакции капилляров, цвету и тургору.
Нормальные реакция капилляров, цвет, тургор определяют путем исследования идентичной ткани на противоположной стороне.
Снижение температуры лоскута, по сравнению с температурой тела пациента, указывает на артериальную или венозную недостаточность, либо на оба осложнения вместе. Синюшность кожи лоскута, ускоренная капиллярная реакция указывают на неадекватность венозного оттока, и наоборот: побледнение, замедление капиллярной реакции - на артериальную недостаточность.
Сократительную способность мышечных лоскутов можно проверить следующим образом:
Микрохирургия - направление в хирургии, сочетающее обычные хирургические приемы и технику операций под микроскопом с использованием специальных миниатюрных инструментов и тончайших травматических игл с впаянными в них нитями. Широко применяется при оперативных вмешательствах по поводу окклюзионных поражений сосудов голеней, лимфостаза, при поражениях периферических нервов, реплантации сегментов конечностей, аутотрансплантации тканей, в офтальмологии, оториноларингологии, гинекологии, нейрохирургии и др.
Содержание
1. Понятие о микрохирургических операциях
2. Микрохирургическая техника
3. Техника микрохирургического шва
а) Техника микрососудистого шва
б) Микрохирургический шов нерва
4. Области применения микрохирургии
5. Список использованной литературы
Прикрепленные файлы: 1 файл
реферат.docx
Министерство здравоохранения Республики Беларусь
Кафедра топографической анатомии
Понятие о микрохирургических операциях. Области применения и достижения микрохирургии
- Понятие о микрохирургических операциях
- Микрохирургическая техника
- Техника микрохирургического шва
а) Техника микрососудистого шва
б) Микрохирургический шов нерва
4. Области применения микрохирургии
5. Список использованной литературы
Микрохирургическая техника в пластической и реконструктивной хирургии обеспечивает выполнение операций, предусматривает использование средств оптического увеличения и сверхтонкого шовного материала.
Впервые о применении операционного микроскопа в оториноларингологии сообщил C. Nylen и 1921 г.Внедрение микрохирургической техники в общую хирургию началось в 60-е годы, когда J. Jackobson и E. Suarez (1960) на XI Международном съезде хирургов сделали доклад об успешном наложении шва на сосуды диаметром до 1,6 мм, после чего операционный микроскоп использовали при травмах конечностей (R. Malt и C. McKhann 1962 г.).
Микрохирургическая техника применяется в пластической хирургии для наложения швов (пластики) на сосуды малого калибра (диаметром около 1 мм), что позволяет выполнять пересадку самых разнообразных кровоснабжаемых аутотрансплантатов. Применение микрохирургической технике при вмешательствах на отдельных пучках периферических нервов значительно повысила эффективность их сшивания и пластики.
Важно подчеркнуть, что применение микрохирургической техники гармонично сочетается с других классических методов пластической хирургии, что позволяет подчеркнуть преимущества одних и избегать недостатков других.
Оснащение и аппаратура. Микрохирургическая хирургическая требует использования операционного микроскопа, специального инструментария и ультратонкого шовного материала.
Операционный микроскоп должен обеспечивать высокую контрастность и стереоскопичность изображения, постоянное рабочее (фокусное) расстояние, значительное (до х40) увеличение и возможность его плавного изменения, а также возможность одномоментного участия в операции двух или трех хирургов.
В современных моделях применяются педальное управление, трансфокаторы и механизмы координатного перемещения тубуса, что позволяет плавно и без участия рук хирурга изменять степень оптического увеличения, резкость и положение рабочей части микроскопа над операционным полем.
Микрохирургический инструментарий. Основу специального инструментария составляют микроиглодержатели, микропинцеты и микроножницы, их наличие уже позволяет наложить микрососудистый шов и шов на нерв.
Наибольшее распространение в клинической практике получили пружинные модели микроиглодержателей. Однако некоторые хирурги считают, что точность наложения микрошвов может быть повышена путем применения микроиглодержателей с гидравлическим, пневматическим или электрическим приводом, что практически полностью исключает движения пальцев оператора в акте захвата или освобождения микроиглы и микронити.
Микропинцеты различного предназначения и размеров являются также необходимой частью инструментария. С их помощью хирург захватывает ткани и шовный материал.
Микроножницы обеспечивают препаровку и разъединение тончайших анатомических образований.
Эффективное выполнение микрососудистого шва требует использования и других инструментов. Одиночные сосудистые микрозажимы обеспечивают остановку кровотечения и служат для маркировки сосудов. С помощью двойных сосудистых микроклемм концы сосуда фиксируют в необходимом для наложения швов положении.
Как известно, успех микрососудистых операций в пластической и реконструктивной хирургии конечностей в значительной степени определяется качеством выполнения микрососудистого шва, что, в свою очередь, зависит от комфортабельного положения хирурга и его ассистентов за операционным столом. Одним из важных условий работы с операционным микроскопом является обеспечение опоры рук хирурга по всей длине предплечья и кисти, что позволяет ему полностью расслабить не участвующие в движении мышцы. В противном случае дрожание рук резко снижает точность движений и приводит к быстрому утомлению. В связи с этим важным атрибутом оснащения являются специальный приставной стол (Рис. 03-1.3) или подлокотники, которые фиксируются к креслу оператора. Кресла являются важнейшей частью оснащения. Их необходимыми характеристиками, кроме фиксации к ним специальных подлокотников, являются простота регулировки высоты сиденья с помощью ног хирурга и наличие колесиков, обеспечивающих легкость перемещения в операционной.
Шовный материал. Соединение миниатюрных анатомических образований требует использования сверхтонкого шовного материала с атравматичными иглами. Наиболее распространены в клинической практике нити из полимеров (этилон, пролен, нейлон, супрамид и др.) условных номеров от 8/0 до 12/0. Их необходимыми характеристиками являются темный цвет, гладкая поверхность, высокая прочность, стабильность толщины, а также минимальная разница между диметрами и формами поперечного сечения иглы и нити.
Особые требования предъявляют и к атравматичным иглам. Круглая тонкая прочная острая гладкая игла является идеальной для наложения шва на сосуд. Выбор ее длины, диаметра и радиуса кривизны зависит от калибра сосуда и толщины сосудистой стенки. Для наложения шва на сосуд диаметром от 1 до 2,5 мм применяют нить 9/0—10/0. Более тонкие нити (11/0—12/0) могут быть использованы для анастомозирования сосудов диаметром менее 0,8 мм, а также при сшивании отдельных мелких пучков нерва. Сшивание пучков нервного ствола может быть выполнено с помощью нитей 8/0—10/0 с атравматичной круглой или режущей иглой.
Выполнение микрохирургических операций требует больших физических сил и постоянного совершенствования. Овладевать микрохирургической техникой целесообразно прежде всего хирургам относительно молодого и среднего возраста, имеющим хорошую общехирургическую подготовку. Использование методов пластической микрохирургии предполагает хорошее знание специалистом классических методов пластической хирургии, общей травматологии, хирургии кисти, а также хирургии нервов и сосудов. Этот универсализм вырабатывается постепенно на протяжении нескольких лет напряженной работы в клинике и экспериментальной лаборатории. Специальные тренировки целесообразно начинать с проведения нитей и завязывания узлов в условиях оптического увеличения на модели, в качестве которой может быть использован лоскут любой материи. Это позволяет выработать первые элементы практических навыков работы с микроинструментами. Следующий, основной, этап подготовки — отработка техники микрососудистого шва в эксперименте на животных.
Создание оптимальных условий для работы в операционной. Сверхточные часто длительные микрохирургические манипуляции требуют от оператора большого напряжения, что делает необходимым создание оптимальных условий и проведения вмешательства. В большинстве операций должны участвовать не менее двух опытных ассистентов.
Организация работы. Лечение больных после микрососудистых операций имеет ряд особенностей, наиболее важной из которых является необходимость своевременной диагностики тромбоза микрососудистых анастомозов. В случае его развития это требует постоянного наблюдения за состоянием кровообращения реваскуляризованных тканей и предполагает высокую ответственность и особую подготовку среднего медицинского персонала. Эффективное использование микрохирургической техники требует организации не менее двух хирургических бригад, общее число которых для конкретного стационара должно определяться частотой и объемом плановых и экстренных микрохирургических операций.
Рис. 1. Операционный микроскоп для двух хирургов.
Рис. 2. Микрохирургический инструментарий: a) ножницы микрохирургические; b) пинцеты микрохирургические; c) иглодержатель микрохирургический; d) клипса микрососудистая двойная; e) микроирригатор хирургический.
Микрохирургия - направление в хирургии, сочетающее обычные хирургические приемы и технику операций под микроскопом с использованием специальных миниатюрных инструментов и тончайших травматических игл с впаянными в них нитями. Широко применяется при оперативных вмешательствах по поводу окклюзионных поражений сосудов голеней, лимфостаза, при поражениях периферических нервов, реплантации сегментов конечностей, аутотрансплантации тканей, в офтальмологии, оториноларингологии, гинекологии, нейрохирургии и др.
Современные операционные Микроскопы обеспечивают прекрасное освещение операционного поля благодаря галогеновым лампам и волоконным световодам. Степень оптического увеличения может меняться автоматически. Множество насадок и сменных узлов делают микроскоп применимым в любой сфере хирургии, а кино-, теле- и фотоприставки дают возможность документировать ход операции. Микрохирургические инструменты разнообразны и специально предназначены для различных манипуляций. К ним относятся микроскальпели, лезвиедержатели, алмазные скальпели, микрохирургические ножницы, пинцеты для удержания тканей, завязывания нитей, микроиглодержатели с пружинными рукоятками, микрососудистые зажимы, различные виды крючков, бужей, специальные ранорасширители.
Решающее значение для успеха микрохирургической операции имеет шовный материал. Применяют атравматические иглы толщиной 70—130 мкм с синтетической нитью толщиной 16—25 мкм. Для операций на сосудах диаметром 0,3—0,6 мм используют металлизированный шовный материал, изготовляемый путем нанесения металла на конец синтетической нити, который благодаря специальной обработке превращается в своеобразную иглу.
При окклюзионных поражениях сосудов голени различного происхождения с помощью микрохирургической техники возможно шунтирование аутовеной между сосудами бедра и мелкими сосудами голени. При сохранных лимфатических коллекторах у больных с лимфостазом может быть обеспечен отток лимфы непосредственно в венозную систему ниже уровня обструкции лимфатических путей. С этой целью обычно накладывают не менее 3—7 лимфовенозных анастомозов.
Микрохирургическая аутотрансплантация пальцев стопы на кисть, свободная пересадка тканевых комплексов, аутотрансплантация большого сальника, сегмента тонкой кишки широко применяются в специализированных микрохирургических центрах.
В качестве аутотрансплантата при беспалой кисти наиболее часто используют II палец стопы, а в случае необходимости восстановления сильного захвата — пересаживают I палец стопы вместо отсутствующего I пальца кисти, при необходимости создания ладонной опоры используют блок II и III пальцев. Разработана методика кожно-костной реконструкции I пальца кисти при сохранности его пястно-фалангового сустава. По показаниям выполняют множественную пересадку пальцев с обеих стоп. В стадии разработки находится сег-ментарная пересадка I пальца стопы (с целью наименьшей травматизации донорской зоны).
Показания к пересадке сложных тканевых лоскутов (из широчайшей мышцы спины, лопаточной и паховой областей, первого межпальцевого промежутка стопы, лоскут с предплечья на лучевой артерии и др.) возникают при трофических язвах, посттравматических дефектах, грубых деформирующих рубцах, врожденных деформациях любой локализации. В специализированных микрохирургических центрах микрохирургические лоскуты используют также для укрытия дефектов мягких тканей одновременно с операцией реплантации сегментов конечностей.
Микрохирургия в офтальмологии. Современные операции на глазу должны проводиться только на микрохирургическом уровне, т. е. под операционным микроскопом и с помощью микрохирургического инструментария. Глазные микрохирургические иглы отличаются специальной формой режущей части, что необходимо для свободного прохождения через плотные оболочки глаза (роговицу, склеру) и в то же время исключает возможность прорезания. Обычно используют иглы длиной около 5 мм и специальные иглодержатели. Все большее распространение получают атравматические иглы с нитью, впаянной в их торцевую часть. Шовный материал для операций на глазном яблоке (при катаракте, пересадке роговицы и др.), как правило, имеет диаметр 15—30 мкм.
Благодаря микрохирургии традиционные офтальмологические операции стали значительно более эффективными и безопасными, что позволило расширить показания к их использованию. Это относится, в первую очередь, к операциям по поводу катаракты, глаукомы, реконструктивным операциям на глазу, пересадке роговицы. Имплантация искусственного хрусталика также требует применения микрохирургической техники. Разработан ряд новых операций, трудно выполнимых при стандартной технике. К ним относятся, например, операции на зоне шлеммова канала (синусотомия, трабекулотомия и др.), пластические операции на радужке, ресничном теле, вмешательства по поводу внутриглазных опухолей, амагнитных инородных тел и т.д. Совершенно новой областью становится микрохирургия стекловидного тела (витреоэктомия) и преретинального пространства (например, при диабетических поражениях глаз). Быстро развивается новая область кераторефракционной хирургии, целью которой является исправление аномалий рефракции глаза: близорукости, афакии, дальнозоркости, астигматизма.

Микрохирургия – это один из разделов хирургии, в котором методом оперативного вмешательства выполняются операции на небольших по размеру микроструктурах человеческого организма, которые невозможно увидеть невооруженным глазом. Для выполнения таких операций необходимы специальные оптические приборы для увеличения (микроскопы и другие увеличители), а также специальные хирургические инструменты и шовный материал.
Современные микроскопы, которыми пользуются при операциях, прекрасно освещают операционное поле с помощью галогеновых ламп и волоконных световодов. С помощью фото-, теле и киноприставок документируется ход операции. Автоматически меняется степень оптического увеличения. Различные дополнительные сменные насадки и узлы дают возможность применять микроскоп в разных сферах хирургии. При операциях пользуются специальными хирургическими инструментам
Большое внимание в микрохирургии уделяется использованию шовного материала. При операциях используют атравматические иглы и синтетическую нить. Если операция проводится на сосудах диаметра 0,3—0,6 мм пользуются металлизированным шовным материалом. При его изготовлении металл наносится на конец синтетической нити, а специальная обработка превращает его в своеобразную иглу.
При лазерной микрохирургии вместе с микроскопом применяется лазер, который позволяет проводить операцию с минимальным вмешательством. С помощью лазера хирургами могут восстанавливаться органы или удаляться злокачественные опухоли без разрезов.

Эндоскопическая микрохирургия использует микроскоп, установленный на эндоскоп. Эндоскопом называется трубка, которая вставляется в тело человека через разрез или естественное отверстие. Трубка эндоскопа состоит из источника света и устройства, которое передает изображение на экран или на глазок микроскопа. Хирург выполняет операцию, вставляя в канал эндоскопа специальные хирургические инструменты. С помощью эндоскопической микрохирургии лечится кишечный тракт, слуховой канал, легкие и матка. С помощью трансанальной эндоскопической микрохирургии (ТЭМ) лечатся повреждения прямой кишки. Ранее при таких операциях делалось большое количество разрезов в брюшной полости.
Широкое применение микрохирургия получила в офтальмологии. С ее помощью операции на глазах стали эффективнее и безопаснее. Это касается операций с глаукомой, по удалению катаракты, реконструктивных операций на глазу, связанных с пересадкой роговицы. При имплантации искусственного хрусталика также применяется микрохирургическая техника. С помощью операции улучшения зрения, называемой Lasik, лечится близорукость, дальнозоркость, астигматизм. С помощью нового вида лазера, который используется для микрохирургических операций на глазах, не только выполняется операция, но и осуществляется сканирование поверхности роговицы, проверяется ее форма и толщина. Это дает возможность наименее болезненно снимать нужный кусочек роговицы. С помощью такой операции можно практически любому пациенту вернуть 100-процентное зрение.
Применяется микрохирургическая техника при реплантации отчлененных сегментов конечности. При этом учитывается общее состояние пациента, степень повреждения, сроки аноксии тканей, характер травмы, возраст пациента, а также его желание и готовность к продолжительному лечению. Для благоприятного исхода операции важно правильно и своевременно доставить пострадавшего и отчлененный сегмент в специализированную клинику. Отчлененный сегмент ни в коем случае не обрабатывается или промывается никаким антисептиком. Его кладут сначала один в полиэтиленовый пакет, а потом помещают в пакет, заполненный льдом. Операция проходит в несколько этапов:
- травматологический - соединяются кости, сухожилия и мышцы;
- микрохирургический - восстанавливается непрерывность артерий, вен и нервов;
- этап, при котором закрываются дефекты покровных тканей на месте повреждения.

Приживление сегмента конечности во многом зависит от вида ампутации. Если это была гильотинная ампутации, то процент приживления составляет около 80%, если раздавливание и отрыв — 50—60%.
Специализированными микрохирургическими центрами проводится свободная пересадка тканевых комплексов, микрохирургическая аутотрансплантация пальца стопы на кисть руки, аутотрансплантация большого сальника, сегмента тонкой кишки. При необходимости может пересаживаться большой палец стопы для восстановления большого пальца руки.
Микрохирургия в оториноларингологии применяется для улучшения слуха с помощью восстановления звукопроводящего аппарата. Наиболее распространены операции на среднем ухе при хронических гнойных и адгезивных отитах (тимпанопластика), отосклерозе (стапедопластика), при этом используют протезы слуховых косточек.
Микрохирургическую технику применяют в гинекологии. Основным направлением является лечение бесплодия из-за непроходимости маточных труб.
Широкое распространение получила реконструктивная сосудистая микрохирургия. Она применяется при лечении хронической ишемии нижних конечностей: пораженный участок сосуда заменяется трансплантатом. Также в последнее время ее используют для лечения тромбообразованиий на пораженных артериях конечностей ног.
Хирургическое уменьшение или удаление хряща, который выступает на передней гортанной поверхности, в мире эстетической пластической хирургии носит название . Читать далее >>
Читайте также:

