Основные клинические синдромы при заболеваниях органов пищеварения и гепатобилиарной системы реферат
Обновлено: 02.07.2024
Среди заболеваний билиарного тракта первое место принадлежит дискинетическим расстройствам.
Под дисфункциями желчевыводящих путей (ранее их называли дискинезиями) подразумеваются нарушения моторно-эвакуаторной функции желчного пузыря, протоков, а также нарушение тонуса сфинктера Одди. Эти изменения приводят к нарушению процесса образования и выделения желчи, а в дальнейшем – и к её застою. Дисфункции билиарного тракта – это функциональные расстройства длительностью более 3-х месяцев. Они могут носить периодический, кратковременный или затяжной характер, проявляясь в виде болей в правом подреберье.
Желчь выполняет важную роль в процессе пищеварения. Она нужна для “размыления“ жиров до состояния эмульсии. Затем она в кишечнике обрабатывается ферментами, расщепляется и всасывается. Желчь представляет собой водяной раствор, состоящий на 70% из солей желчных кислот (холевая и хенодиоксихолевая), на 22% – из фосфолипидов (лецитина), на 4% – из холестерина, на 3% – из белка и на 0,3% – из билирубина. При недостаточном количестве желчных кислот – лецитина и холестерина – появляется нерастворимый холестерин, и желчь становится литогенной. При застойных явлениях в билиарном тракте происходят изменения состава желчи, развивается воспалительный процесс и появляется осадок в желчи – билиарный сладж, что в дальнейшем может привести к образованию конкрементов.
Классификация дисфункциональных расстройства билиарного тракта
дисфункция желчного пузыря;
дисфункция сфинктера Одди.
гипофункция или гиперфункция желчного пузыря;
спазм или недостаточность сфинктера Одди.
Причины дисфункции билиарного тракта

Первичная дискинезия желчевыводящих путей может возникнуть у детей из-за: несогласованной работы симпатической и парасимпатической нервной системы: снижается тонус сфинктера Одди и желчного пузыря. Также различные стрессы, неправильный режим питания или погрешности в еде (употребления большого количества жирной пищи, переедание или нерегулярный прием пищи) приводят к тому, что нервно-мышечный аппарат желчного пузыря становится раздражённым и плохо сокращается.
Вторичная дискинезия желчевыводящих путей появляется из-за: хронических болезней пищеварительной системы, глистной инвазии; врождённых пороков развития желчевыводящих путей; эндокринных нарушений, воспалительных заболеваний пищеварительной системы.
Симптомы дисфункции билиарного тракта
Клинические проявления дисфункциональных расстройств билиарного тракта достаточно широки и могут носить неспецифический характер. Жалобы многосимптомны, как правило, связаны с психосоциальными факторами. Их можно условно разделить на три группы.
Для гипертонической формы дисфункции желчного пузыря характерны острые приступообразные, колющие, сжимающие кратковременные боли в правом подреберье или вокруг пупка, сопровождающиеся, как правило, тошнотой, отрыжкой или даже рвотой, но без подъема температуры.
Для гипотонической формы характерны ноющие, давящие, тупые боли, приобретающие постоянный характер и связанные с приемом пищи, физической нагрузкой или эмоциональным напряжением. Отмечается горечь во рту, тошнота.
Для спазма сфинктера Одди в сочетании со сниженным тонусом желчного пузыря характерны тупые, ноющие боли в животе. При недостаточности сфинктера Одди, характерны ранние боли после приема жирной пищи, они могут быть и острыми и ноющими, в сочетании с проявлениями диспепсии.
Наблюдаются тошнота, рвота, отрыжка, изжога, горечь во рту, чувство тяжести в эпигастрии, изменение характера и частоты стула. Все это связано с несвоевременным выделением желчи в двенадцатиперстную кишку и нарушением переваривания жиров, с дуоденогастральным и гастроэзофагальными рефлюксами.
Головная боль, чувство кома в горле, потливость, сонливость, быстрая утомляемость, кардиалгия, похолодание конечностей, изменение поведения, тревожность, истерия, снижение способности к обучению и работоспособности.
Методы диагностики дисфункции билиарного тракта
Обилие и многообразие симптомов дисфункциональных расстройств билиарного тракта вызывает затруднения в постановке диагноза, что требует дополнительного
обследования.
К скриниговым методам диагностики относятся: биохимические исследования сыворотки крови, УЗИ органов брюшной полости и ЭГДС.
Для уточнения диагноза используются УЗИ с определением функции желчного пузыря и сфинктера Одди, динамическая холесцинтиграфия, ЭРХПГ.
Методы лечения дисфункции билиарного тракта
Лечение дисфункциональных расстройств билиарного тракта должно быть комплексным и направлено на нормализацию оттока жёлчи и секреции поджелудочной железы. Для этого необходимо нормализовать режим и характер питания. Пища является стимулятором сокращения желчного пузыря, поэтому питание должно быть дробным, до 5 раз в день, небольшими порциями, при этом прием пищи желательно проводить в одно и то же время. Рацион должен быть выстроен так, чтобы на первую половину дня приходилось 55-60% от его суммарной калорийности. Из рациона исключаются: газированные напитки, наваристые бульоны, жирные сорта мяса, копчености, острые, жареные и консервированные продукты, концентраты. Рекомендуется свежеприготовленная пища в тёплом отварном, паровом или тушенном виде. Лечебное питание назначается не менее чем на 1 год, а при сохранении длительно болевого синдрома – до 1,5-2 лет.
Особая роль в лечении дискинезий билиарной системы принадлежит желчегонным средствам, которые условно подразделяются на:
холеретики, стимулирующие образование желчи за счет усиления функциональной активности гепатоцитов. Это препараты, содержащие желчь: аллохол, холензим, лиобил; синтетические препараты: никодин, оксафеномид, циквалон; препараты растительного происхождения: экстракт кукурузных рылец, экстракт расторопши, артишок, дымянки, фламин, холагол, хофитол, холосас, гепабене, и др.
холекинетики, стимулирующие желчевыделение, вызывающие повышение тонуса желчного пузыря, снижение тонуса желчных путей и способствующие усиленному поступлению желчи в ДПК: сульфат магния, сорбит, ксилит.
Для купирования болевого синдрома применяют миотропные спазмолититки (галидор, дротаверин, баралгин, мебеверин, и др). Могут назначаться также холелитические средства (производные деоксихолевой кислоты), нормализующие выработку холестерина, и гепатопротективные средства, обладающие комплексным действием на гепатобилиарную систему (спазмолитическое, противовоспалительное и холеретическое).
Достаточно часто дисфункции билиарного тракта являются следствием невроза. С этой целью показана вегетотропная терапия. Предпочтение отдается лекарствам растительного происхождения:
седативные препараты: корень валерианы, бром, пустырник, шалфей.
тонизирующие препараты: экстракт элеутерококка, настойка аралии, китайского лимонника, свежезаваренный чай и пр.
Профилактика дисфункциональных расстройства билиарного тракта заключается в назначении рационального питания, соблюдении режима питания, исключении стрессов, санации вторичных очагов инфекции, назначении дозированных физических нагрузок.
За детьми с дисфункциями билиарного тракта сроком на 2 года устанавливается диспансерное наблюдение. Ребёнок должен проходить профилактические курсы терапии в весенне-осенние периоды и в период ремиссии: фитотерапию, водолечение и бальнеолечение.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Гепатоспленомегалия – вторичный патологический синдром, который сопровождает течение многих заболеваний и характеризуется значительным одновременным увеличением в размерах печени и селезенки. Клинические проявления зависят от патологии, которая привела к этому состоянию, общие признаки – тяжесть в подреберьях и эпигастрии, болезненность живота при пальпации. Диагностика основана на обнаружении больших размеров селезенки и печени при клиническом обследовании, проведении УЗИ и МРТ органов брюшной полости. Специфического лечения гепатоспленомегалии не существует, данный синдром разрешается на фоне терапии основного заболевания.
МКБ-10

Общие сведения
Гепатоспленомегалия, или гепатолиенальный синдром, является одним из клинических проявлений разных патологических состояний. Чаще всего значительное увеличение печени и селезенки обнаруживается при скрининговом осмотре или обследовании пациента по поводу других заболеваний. Гепатоспленомегалия – не отдельная нозологическая единица, а лишь синдром определенной патологии. Чаще всего она встречается в возрастной группе до 3-х лет – это обусловлено увеличившейся частотой внутриутробных инфекций и онкопатологии у детей. Достаточно часто при наличии гепатоспленомегалии у пациента не обнаруживается других клинических проявлений какого-либо заболевания. Подобные случаи требуют длительного наблюдения, своевременных повторных обследований для выявления вызвавшей гепатоспленомегалию патологии.
Причины гепатоспленомегалии
Привести к гепатоспленомегалии могут заболевания гепатобилиарной системы или патология других органов. В норме край печени может пальпироваться и у здоровых людей, он острый, ровный и эластичный. При патологии свойства печеночного края меняются: при сердечно-сосудистых заболеваниях он становится округлым и рыхлым; при онкологических – твердым, бугристым. Нижний край селезенки в норме не пальпируется.
У новорожденных детей наиболее частой причиной гепатоспленомегалии является гемолитическая болезнь, у детей младшего возраста – внутриутробные инфекции и онкологическая патология. у взрослых причиной гепатомегалии могут быть различные патологические состояния. Чаще всего это:
- поражение ткани печени (острое или хроническое диффузное воспаление, формирование регенеративных узлов, фиброз, внутри- или внепеченочный холестаз, опухоли, кисты и т. д.)
- сердечно-сосудистые заболевания (хроническая сердечная недостаточность на фоне ИБС, гипертонии и пороков сердца, констриктивный перикардит, эндофлебит печеночных вен)
- паразитарные инвазии. У пациентов с гепатоспленомегалией часто обнаруживаются различные инфекционные заболевания (малярия, лейшманиоз, бруцеллез, мононуклеоз)
- аномалии сосудов печени и портальной системы.
- гемобластозы. Весьма вероятно развитие данного синдрома и при заболеваниях крови (лейкозы, тяжелые анемии, лимфогранулематоз)
- болезни накопления (гепатозы различной этиологии, гемохроматоз, амилоидоз)
В начале основного заболевания может быть увеличена только селезенка (при патологии системы крови) или только печень (при гепатитах и других заболеваниях печеночной ткани). Сочетанное поражение этих двух органов обусловлено общей системой кровоснабжения, иннервации и лимфооттока. Именно поэтому при тяжелых заболеваниях изначально может регистрироваться только гепатомегалия либо спленомегалия, а по мере прогрессирования патологии неизбежно поражаются оба этих органа с формированием гепатоспленомегалии.
Симптомы гепатоспленомегалии
Симптоматика гепатоспленомегалии во многом определяется фоновым заболеванием, которое привело к увеличению печени и селезенки. Изолированная гепатоспленомегалия характеризуется чувством тяжести и распирания в правом и левом подреберье, определением округлого образования, выступающего из-под реберной дуги (край печени или селезенки). При наличии какой-либо патологии, приводящей к гепатоспленомегалии, пациент предъявляет характерные для этого заболевания жалобы.
Быстрое увеличение печени характерно для вирусных гепатитов, онкопатологии. Выраженная болезненность печеночного края во время пальпации присуща воспалительным заболеваниям печени и злокачественным новообразованиям, а при хронической патологии появляется во время обострения либо из-за присоединения гнойных осложнений.
Значительное увеличение селезенки возможно при циррозе, тромбозе селезеночной вены. Характерным симптомом тромбоза является развитие желудочно-кишечного кровотечения на фоне выраженной спленомегалии. При варикозном расширении вен пищевода размеры селезенки, наоборот, значительно сокращаются на фоне кровотечения (это связано с уменьшением давления в системе воротной вены).
Диагностика
Заподозрить гепатоспленомегалию гастроэнтеролог может при обычном осмотре: во время проведения пальпации и перкуссии выявляются увеличенные размеры печени и селезенки. Такой простой метод исследования, как перкуссия (выстукивание), позволяет дифференцировать опущение органов брюшной полости от их истинного увеличения.
В норме при перкуссии печени ее верхняя граница определяется на уровне нижнего края правого легкого. Нижняя граница начинается от края Х ребра (по правой переднеподмышечной линии), далее проходит по краю реберной дуги справа, по правой парастернальной линии - ниже реберной дуги на два сантиметра, по срединной линии – на 5-6 см ниже мечевидного отростка, границы печени не выходят за левую парастернальную линию. Поперечный размер составляет 10-12 см, постепенно сужаясь к левому краю до 6-8 см.
Перкуссия селезенки может представлять определенные трудности из-за ее малых размеров и тесного соседства с желудком и кишечником (наличие газа в этих органах затрудняет выстукивание). В норме селезеночная тупость определяется между IX и XI ребром, составляет около 5 см в поперечнике, длинник не должен превышать 10 см.
Пальпация органов брюшной полости является более информативным методом. Следует помнить о том, что за увеличенную печень можно принять опухоль правой почки, толстой кишки, желчного пузыря. Эмфизема легких, поддиафрагмальный абсцесс, правосторонний плеврит могут провоцировать гепатоптоз, из-за чего нижний край органа будет пальпироваться значительно ниже края реберной дуги, хотя истинные размеры при этом не будут увеличены. Пальпация селезенки должна производиться в положении на правом боку. Имитировать спленомегалию могут опущение левой почки, опухоли и кисты поджелудочной железы, новообразования толстой кишки.
Консультация гастроэнтеролога показана всем пациентам, у которых выявлена гепатоспленомегалия. Диагностический поиск направлен на определение заболевания, которое привело к увеличению печени и селезенки. Он включает:
- Лабораторные исследования. Клинические анализы крови, биохимические пробы печени позволяют выявить поражение печеночной ткани, гематологические заболевания, вирусные гепатиты и другие инфекционные и паразитарные заболевания.
- Инструментальную визуализацию.УЗИ органов брюшной полости, МРТ печени и желчевыводящих путей, МСКТ органов брюшной полости позволяют не только точно диагностировать степень увеличения печени и селезенки при гепатоспленомегалии, но и обнаружить сопутствующую патологию других органов брюшной полости.
- Пункционную биопсию печени. В сложных диагностических ситуациях под местным обезболиванием производится прокол ткани печени тонкой иглой и забор материала для гистологического исследования. Данная методика является инвазивной, но позволяет точно установить диагноз при поражении печени.
- Ангиографию. Предполагает введение в сосуды печени и селезенки рентгенконтрастного вещества с последующей оценкой их архитектоники и портального кровотока.
- Другие пункции и биопсии. При подозрении на гематологическую патологию производится пункция костного мозга и биопсия лимфатических узлов.
Сочетание гепатоспленомегалии с изменениями печеночных проб говорит о поражении паренхимы печени, болезнях накопления. Обнаружение лимфомиелопролиферативных процессов, изменений в общем анализе крови указывает на гематологическую патологию. Характерные симптомы и клиника поражения сердечно-сосудистой системы позволяет заподозрить застойную сердечную недостаточность.

КТ ОБП. Диффузное увеличение печени (зеленая стрелка) и более выраженное увеличение селезенки (красная стрелка).
Лечение гепатоспленомегалии
При обнаружении изолированной гепатоспленомегалии, отсутствии других клинических проявлений и изменений в анализах осуществляется наблюдение за пациентом в течение трех месяцев. Если за это время размеры печени и селезенки не уменьшатся, пациент с гепатоспленомегалией должен быть госпитализирован в отделение гастроэнтерологии для тщательного обследования и определения тактики лечения. Мероприятия при гепатоспленомегалии направлены на лечение основного заболевания, также проводится симптоматическая терапия.
Для улучшения состояния пациента осуществляется дезинтоксикационная терапия – она позволяет вывести из организма ядовитые продукты обмена, которые накапливаются при нарушении функции печени. Желчегонные препараты, спазмолитики и гепатопротекторы облегчают состояние больного с гепатоспленомегалией и улучшают качество его жизни. Патогенетической терапией гепатитов является применение противовирусных и гормональных препаратов. При гематологических заболеваниях может назначаться химиотерапия, проводиться пересадка костного мозга.
Прогноз и профилактика
Гепатоспленомегалия - грозный синдром, который требует обязательного обращения за высококвалифицированной медицинской помощью. Прогноз зависит от основного заболевания, на фоне которого развился гепатолиенальный синдром. Прогнозирование дальнейшего развития гепатоспленомегалии практически невозможно из-за многофакторности формирования этого состояния. Профилактика заключается в предупреждении развития заболеваний, которые могут привести к увеличению печени и селезенки.
Среди заболеваний билиарного тракта первое место принадлежит дискинетическим расстройствам.
Под дисфункциями желчевыводящих путей (ранее их называли дискинезиями) подразумеваются нарушения моторно-эвакуаторной функции желчного пузыря, протоков, а также нарушение тонуса сфинктера Одди. Эти изменения приводят к нарушению процесса образования и выделения желчи, а в дальнейшем – и к её застою. Дисфункции билиарного тракта – это функциональные расстройства длительностью более 3-х месяцев. Они могут носить периодический, кратковременный или затяжной характер, проявляясь в виде болей в правом подреберье.
Желчь выполняет важную роль в процессе пищеварения. Она нужна для “размыления“ жиров до состояния эмульсии. Затем она в кишечнике обрабатывается ферментами, расщепляется и всасывается. Желчь представляет собой водяной раствор, состоящий на 70% из солей желчных кислот (холевая и хенодиоксихолевая), на 22% – из фосфолипидов (лецитина), на 4% – из холестерина, на 3% – из белка и на 0,3% – из билирубина. При недостаточном количестве желчных кислот – лецитина и холестерина – появляется нерастворимый холестерин, и желчь становится литогенной. При застойных явлениях в билиарном тракте происходят изменения состава желчи, развивается воспалительный процесс и появляется осадок в желчи – билиарный сладж, что в дальнейшем может привести к образованию конкрементов.
Классификация дисфункциональных расстройства билиарного тракта
дисфункция желчного пузыря;
дисфункция сфинктера Одди.
гипофункция или гиперфункция желчного пузыря;
спазм или недостаточность сфинктера Одди.
Причины дисфункции билиарного тракта

Первичная дискинезия желчевыводящих путей может возникнуть у детей из-за: несогласованной работы симпатической и парасимпатической нервной системы: снижается тонус сфинктера Одди и желчного пузыря. Также различные стрессы, неправильный режим питания или погрешности в еде (употребления большого количества жирной пищи, переедание или нерегулярный прием пищи) приводят к тому, что нервно-мышечный аппарат желчного пузыря становится раздражённым и плохо сокращается.
Вторичная дискинезия желчевыводящих путей появляется из-за: хронических болезней пищеварительной системы, глистной инвазии; врождённых пороков развития желчевыводящих путей; эндокринных нарушений, воспалительных заболеваний пищеварительной системы.
Симптомы дисфункции билиарного тракта
Клинические проявления дисфункциональных расстройств билиарного тракта достаточно широки и могут носить неспецифический характер. Жалобы многосимптомны, как правило, связаны с психосоциальными факторами. Их можно условно разделить на три группы.
Для гипертонической формы дисфункции желчного пузыря характерны острые приступообразные, колющие, сжимающие кратковременные боли в правом подреберье или вокруг пупка, сопровождающиеся, как правило, тошнотой, отрыжкой или даже рвотой, но без подъема температуры.
Для гипотонической формы характерны ноющие, давящие, тупые боли, приобретающие постоянный характер и связанные с приемом пищи, физической нагрузкой или эмоциональным напряжением. Отмечается горечь во рту, тошнота.
Для спазма сфинктера Одди в сочетании со сниженным тонусом желчного пузыря характерны тупые, ноющие боли в животе. При недостаточности сфинктера Одди, характерны ранние боли после приема жирной пищи, они могут быть и острыми и ноющими, в сочетании с проявлениями диспепсии.
Наблюдаются тошнота, рвота, отрыжка, изжога, горечь во рту, чувство тяжести в эпигастрии, изменение характера и частоты стула. Все это связано с несвоевременным выделением желчи в двенадцатиперстную кишку и нарушением переваривания жиров, с дуоденогастральным и гастроэзофагальными рефлюксами.
Головная боль, чувство кома в горле, потливость, сонливость, быстрая утомляемость, кардиалгия, похолодание конечностей, изменение поведения, тревожность, истерия, снижение способности к обучению и работоспособности.
Методы диагностики дисфункции билиарного тракта
Обилие и многообразие симптомов дисфункциональных расстройств билиарного тракта вызывает затруднения в постановке диагноза, что требует дополнительного
обследования.
К скриниговым методам диагностики относятся: биохимические исследования сыворотки крови, УЗИ органов брюшной полости и ЭГДС.
Для уточнения диагноза используются УЗИ с определением функции желчного пузыря и сфинктера Одди, динамическая холесцинтиграфия, ЭРХПГ.
Методы лечения дисфункции билиарного тракта
Лечение дисфункциональных расстройств билиарного тракта должно быть комплексным и направлено на нормализацию оттока жёлчи и секреции поджелудочной железы. Для этого необходимо нормализовать режим и характер питания. Пища является стимулятором сокращения желчного пузыря, поэтому питание должно быть дробным, до 5 раз в день, небольшими порциями, при этом прием пищи желательно проводить в одно и то же время. Рацион должен быть выстроен так, чтобы на первую половину дня приходилось 55-60% от его суммарной калорийности. Из рациона исключаются: газированные напитки, наваристые бульоны, жирные сорта мяса, копчености, острые, жареные и консервированные продукты, концентраты. Рекомендуется свежеприготовленная пища в тёплом отварном, паровом или тушенном виде. Лечебное питание назначается не менее чем на 1 год, а при сохранении длительно болевого синдрома – до 1,5-2 лет.
Особая роль в лечении дискинезий билиарной системы принадлежит желчегонным средствам, которые условно подразделяются на:
холеретики, стимулирующие образование желчи за счет усиления функциональной активности гепатоцитов. Это препараты, содержащие желчь: аллохол, холензим, лиобил; синтетические препараты: никодин, оксафеномид, циквалон; препараты растительного происхождения: экстракт кукурузных рылец, экстракт расторопши, артишок, дымянки, фламин, холагол, хофитол, холосас, гепабене, и др.
холекинетики, стимулирующие желчевыделение, вызывающие повышение тонуса желчного пузыря, снижение тонуса желчных путей и способствующие усиленному поступлению желчи в ДПК: сульфат магния, сорбит, ксилит.
Для купирования болевого синдрома применяют миотропные спазмолититки (галидор, дротаверин, баралгин, мебеверин, и др). Могут назначаться также холелитические средства (производные деоксихолевой кислоты), нормализующие выработку холестерина, и гепатопротективные средства, обладающие комплексным действием на гепатобилиарную систему (спазмолитическое, противовоспалительное и холеретическое).
Достаточно часто дисфункции билиарного тракта являются следствием невроза. С этой целью показана вегетотропная терапия. Предпочтение отдается лекарствам растительного происхождения:
седативные препараты: корень валерианы, бром, пустырник, шалфей.
тонизирующие препараты: экстракт элеутерококка, настойка аралии, китайского лимонника, свежезаваренный чай и пр.
Профилактика дисфункциональных расстройства билиарного тракта заключается в назначении рационального питания, соблюдении режима питания, исключении стрессов, санации вторичных очагов инфекции, назначении дозированных физических нагрузок.
За детьми с дисфункциями билиарного тракта сроком на 2 года устанавливается диспансерное наблюдение. Ребёнок должен проходить профилактические курсы терапии в весенне-осенние периоды и в период ремиссии: фитотерапию, водолечение и бальнеолечение.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
д. фарм. н., проф., зав. кафедрой организации лекарственного обеспечения и фармакоэкономики и зав. лабораторией фармакоэкономических исследований Первого МГМУ им. И. М. Сеченова.
Евгения Евгеньевна Аринина
к. м. н., ведущий научный сотрудник лаборатории фармакоэкономических исследований Первого МГМУ им. И. М. Сеченова.
Виды заболеваний
Сегодня наибольшее распространение получили поражения печени и желчного пузыря, связанные именно с нарушениями питания и обмена. Рассмотрим некоторые из них.
Жировой гепатоз (стеатоз печени, жировая дистрофия печени, жировая печень) — самостоятельное заболевание или синдром, обусловленный жировой дистрофией печеночных клеток. Выделяют первичный и вторичный жировой гепатоз. Причины первичного жирового гепатоза — ожирение, сахарный диабет второго типа, гиперлипидемия. Вторичный жировой гепатоз может развиваться при приеме гепатотоксичных лекарственных препаратов, а также при хронических заболеваниях ЖКТ — таких как панкреатит, колит, синдром мальабсорбции и др. и после хирургических вмешательств на кишечнике. Жировой гепатоз был выделен в 60‑е годы прошлого века благодаря внедрению в клиническую практику пункционной биопсии печени. Характеризуется патологическим внутри- и (или) внеклеточным отложением жировых капель. Морфологическим критерием жирового гепатоза является содержание триглицеридов в печени более 10% сухой массы.
В связи с доброкачественным течением болезни клинические признаки у гепатоза практически отсутствуют. А сам жировой гепатоз может стать начальной стадией целого каскада поражений печени.
Диагностируется заболевание, как правило, случайно и специальной фармакотерапии не требует. При выявленном жировом гепатозе обычно рекомендуется специальная диета с ограничением острой и жирной пищи. Следующей нозологией, к которой может привести жировой гепатоз, является неалкогольный стеатогепатит.
Аналогично жировому гепатозу выделяют первичный и вторичный НАСГ. Причины первичного НАСГ также ожирение, сахарный диабет второго типа, гиперлипидемия. Вторичный НАСГ развивается на фоне метаболических расстройств, приема ряда медикаментов (амиодарон, глюкокортикостероиды, синтетические эстрогены, тамоксифен, пергексилина малеат, метотрексат, тетрациклин, НПВС), синдрома мальабсорбции и других нарушений.
При НАСГ наблюдается повышенная активность цитохрома P4502E1 в печени, что сопровождается образованием активных радикалов кислорода и усилением реакций перекисного окисления липидов.
До настоящего времени не разработано строгих схем ведения пациентов с НАСГ. При выборе лечения учитывается наличие сопутствующих заболеваний и факторов риска. Постепенное, умеренное снижение веса наиболее эффективно в случаях развития НАСГ на фоне ожирения и сахарного диабета и сопровождается положительной динамикой клинико-лабораторных показателей и снижением индекса гистологической активности.
Фармакотерапия НАСГ включает препараты, нормализующие обмен липидов и обладающие прямым цитопротекторным действием (препараты урсодезоксихолевой кислоты). Пациентам с НАСГ показаны также препараты, обладающие мембраностабилизирующим и антиоксидантным действием (адеметионин, фосфолипиды).
Алкогольная болезнь печени (АБП), наряду с вирусными гепатитами, относится к числу наиболее актуальных проблем современной гепатологии.
Считается, что употребление более 80 г этанола в сутки приводит к клинически явному заболеванию печени у мужчин, для женщин эта доза в 2–4 раза меньше. Однако для риска развития алкогольной болезни печени достаточно и употребления 30 г этанола в сутки.
Постоянное употребление алкоголя более опасно в плане развития АБП: у лиц, употребляющих спиртные напитки с перерывами не менее двух дней в неделю, риск АБП ниже. В лабораторных анализах у больных АБП выявляется повышенная концентрация сывороточных провоспалительных цитокинов: ИЛ1, ИЛ2, ИЛ6, ФНО. Морфологически выделяют следующие стадии поражения печени: жировая дистрофия (стеатоз печени); алкогольный гепатит (баллонная и жировая дистрофия гепатоцитов, что послужило поводом для введения термина алкогольный стеатогепатит); цирроз.
Клинически АБП проявляется следующими симптомами: анорексией, дискомфортом и тупой болью в правом подреберье или эпигастрии, тошнотой, желтушностью кожных покровов, зудом, потерей веса. На стадии цирроза появляются спленомегалия, асцит, телеангиэктазии, пальмарная эритема, ремиттирующая или постоянная лихорадка, достигающая фебрильных значений, выраженная желтуха, геморрагический синдром, печеночная энцефалопатия, почечная недостаточность.
Желчекаменная болезнь (ЖКБ) — хроническое рецидивирующее заболевание гепатобилиарной системы, которое связано с нарушением метаболизма холестерина, билирубина, желчных кислот и сопровождается образованием желчных камней в печеночных желчных протоках (внутрипеченочный холелитиаз), общем желчном протоке или желчном пузыре.
В настоящее время ЖКБ рассматривается как наследственно-детерминированное заболевание, обусловленное повышением образования в организме 3‑гидрокси-3‑метилглутарил-коэнзим-А-редуктазы — фермента, регулирующего синтез холестерина в организме. В результате уровень холестерина в желчи возрастает (желчь становится литогенной). Выработка печенью литогенной желчи усугубляет холестаз и способствует развитию воспалительного процесса в желчном пузыре. К числу факторов, способствующих литогенезу, относятся нерегулярное и нерациональное питание со сниженным содержанием пищевых волокон в рационе, дискинезия желчевыводящих путей, гиподинамия, ожирение, гемолитические анемии.
Клинические проявления ЖКБ связаны с развитием калькулезного холецистита. Характер болевого синдрома при ЖКБ соответствует таковому при обострении хронического холецистита. Фармакотерапия ЖКБ включает применение препаратов хенодезоксихолевой и урсодезоксихолевой кислоты, энтеросорбентов (лигнин, холестирамин и др.), спазмолитиков (производные красавки, метамизол, эуфиллин); гепатопротекторных препаратов. Показаниями к литотрипсии являются единичные или множественные камни до 30 мм в диаметре при условии отсутствия морфологических изменений в стенках желчного пузыря.
Гепатопротекторы
Препараты, содержащие эссенциальные фосфолипиды (ЭФЛ)
Субстанция ЭФЛ представляет собой высокоочищенный экстракт бобов сои, содержащий преимущественно молекулы фосфатидилхолина (ФХ) с высокой концентрацией полиненасыщенных жирных кислот (ПНЖК). Главный активный ингредиент ЭФЛ — 1,2‑дилинолеоил-фосфатидилхолин, синтез которого человеческим организмом невозможен. Молекулы ЭФЛ встраиваются непосредственно в фосфолипидную структуру поврежденных печеночных клеток, замещая дефекты и восстанавливая барьерную функцию липидного бислоя мембран. Таким образом достигается мембраностабилизирующее и гепатопротективное действие ЭФЛ. ПНЖК фосфолипидов повышают активность и текучесть мембран, уменьшают плотность фосфолипидных структур, нормализуют проницаемость мембран. Экзогенные ЭФЛ способствуют активации расположенных в мембране фосфолипидзависимых ферментов и транспортных белков, что, в свою очередь, поддерживает обменные процессы в клетках печени, повышает ее детоксикационный и экскреторный потенциал.
Гепатозащитное действие ЭФЛ основано на ингибировании процессов перекисного окисления липидов — ведущего патогенетического механизма поражений печени. Препараты ЭФЛ могут дополнительно обогащаться различными витаминами: B1, B2, B6, B12, E и никотиновой кислотой, поскольку дефицит этих витаминов часто развивается при поражениях печени. Также фосфолипиды могут встречаться и в комбинации с аминокислотой метионином. Метионин необходим для синтеза холина, увеличивает образование этой неотъемлемой части ЭФЛ и повышает уровень эндогенных фосфолипидов, уменьшая отложение в печени нейтрального жира.
Метионин также необходим для обезвреживания ксенобиотиков (включая этанол). При атеросклерозе метионин снижает концентрацию холестерина и повышает концентрацию фосфолипидов крови. Еще одна комбинация фосфолипидов состоит из фосфатидилхолина и глицирризиновой кислоты. Глицирризиновая кислота дополняет эффекты ЭФЛ иммуностимулирующим действием за счет стимуляции фагоцитоза и повышения активности NK-клеток и индукции γ-интерферона. Кроме того, глицирризиновая кислота обладает противовирусным действием, блокируя проникновение вирусов в клетки, проявляет антиоксидантные свойства.
В таблице 1 представлены МНН, ТН и формы выпуска фосфолипидов, присутствующие на отечественном рынке.

Аналоги адеметионина
Восстановление оттока желчи из гепатоцитов предотвращает ее избыточное скопление в клетках и повреждающее действие на мембраны. Кроме того, препарат стимулирует регенерацию и пролиферацию гепатоцитов, что позволяет компенсировать функции печени даже на поздней стадии печеночной патологии, увеличивая выживаемость пациентов.

Препараты урсодезоксихолевой кислоты
Еще одним эффективным лекарственным препаратом при поражениях печени является урсодезоксихолевая кислота, обладающая широким спектром действия. Во-первых, встраиваясь в мембраны клеток печени, она стабилизирует их структуру и защищает от повреждающего действия солей желчных кислот (гепатопротекторный эффект). Во-вторых, стимулирует экзоцитоз и очищает гепатоциты от токсичных желчных кислот (ЖК), концентрации которых при заболеваниях печени повышены. Именно это свойство делает урсодезоксихолевую кислоту особенным гепатопротектором. Кроме того, кислота снижает всасывание липофильных ЖК в кишечнике, повышая их оборот при энтерогепатической циркуляции. При этом усиливаются холерез и выведение токсичных ЖК через кишечник. Также кислота снижает литогенность желчи, предупреждает образование конкрементов и растворяет уже образовавшиеся камни. В таблице 3 представлены ТН и формы выпуска препаратов на основе урсодезоксихолевой кислоты.

Растительные препараты на основе силимарина
Силимарин представляет собой смесь изомерных флавоноидов расторопши пятнистой с преобладанием силибинина. Биофлавоноиды активируют синтез белков и ферментов в гепатоцитах, улучшают обмен веществ в клетках, стабилизируют мембраны клеток печени, замедляя поступление в них токсических продуктов метаболизма, улучшают показатели иммунологической реактивности организма. Кроме этого, силимарин, за счет снижения повышенного уровня трансаминаз в сыворотке крови, ингибирует дистрофические и потенцирует регенеративные процессы в печени. Препараты расторопши препятствуют накоплению гидроперекисей липидов, уменьшают степень повреждения клеток печени (антиоксидантный эффект).
В настоящее время на фармрынке России представлено несколько препаратов, содержащих плоды расторопши пятнистой как в чистом виде, так в комбинациях. Препараты, содержащие помимо расторопши еще и экстракты пижмы, зверобоя и листьев березы, обладают гепатопротекторным, мембраностабилизирующим, регенерирующим, антиоксидантным и желчегонным действием. Нормализуют липидный и пигментный обмен, усиливают детоксикационную функцию печени, тормозят процессы липопероксидации в печени и нормализуют моторику кишечника (МНН и ТН представлены в таблице 4).

Препараты, содержащие флавоноиды других растений
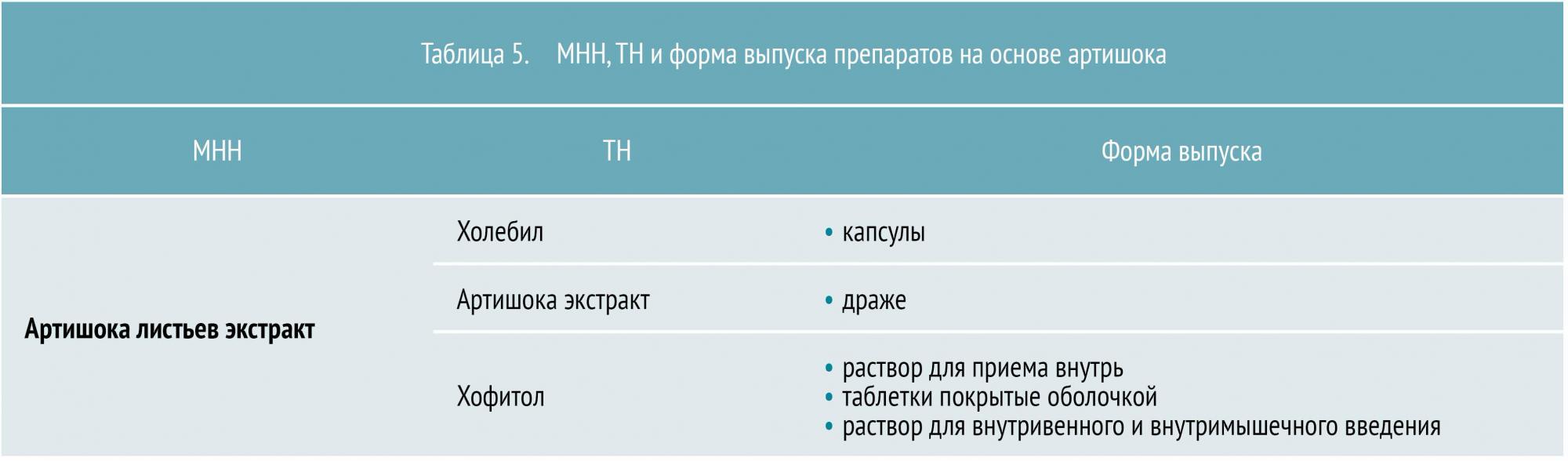
Среди представителей этой категории достаточно широкое применение получили средства на основе экстракта листьев артишока. Основное гепатопротекторное и желчегонное действие этого вещества обусловлено наличием в нем фенольного соединения цинарина в сочетании с фенолокислотами (кофейной, хлорогеновой и др.). Кроме них, артишок содержит каротин, витамины C, В1, В2, что немаловажно в связи с нарушением нормальной работы печени.
Экстракт артишока влияет на функциональную активность печеночных клеток, стимулирует выработку ферментов, влияя тем самым на липидный, жировой обмен и повышение антитоксической функции печени. Артишок снижает уровень холестерина в крови при исходной гиперхолестеринемии, оказывает желчегонное действие за счет умеренного холеретического и слабого холекинетического эффекта. МНН и ТН препаратов на основе артишока представлены в таблице 5.
Вспомогательная фармакотерапия
В заключение хочется отметить, что в комплексной фармакотерапии поражений печени, наряду с гепатопротекторами, может использоваться ряд вспомогательных препаратов, направленных на очищение организма от продуктов распада, токсических веществ, входящих в группу энтеросорбентов, и обладающих детоксикационным, желчегонным, холеретическим, холекинетическим действием при различных заболеваниях печени (таблица 6).
Читайте также:

