Организованный осадок мочи реферат
Обновлено: 02.07.2024
Анализ мочи общий (Анализ мочи с микроскопией осадка)
Рутинный метод исследования, применяющийся в диагностике и контроле течения ряда заболеваний, а также скрининговых обследованиях.
Общие свойства: (цвет, прозрачность, удельный вес, рН, белок, глюкоза, билирубин, уробилиноген, кетоновые тела, нитриты, гемоглобин);
Общий анализ мочи включает оценку физико-химических характеристик мочи и микроскопию осадка. Общий анализ мочи больным с заболеваниями почек и мочевыделительной системы выполняют многократно в динамике для оценки состояния и контроля терапии. Здоровым людям рекомендуется выполнять этот анализ 1 - 2 раза в год.
В медицинском офисе получите контейнер со встроенным переходником, а также пробирку с консервантом. Накануне сдачи анализа рекомендуется не употреблять овощи и фрукты, которые могут изменить цвет мочи (свекла, морковь и пр.), не принимать диуретики. Перед сбором мочи надо произвести тщательный гигиенический туалет половых органов. Женщинам не рекомендуется сдавать анализ мочи во время менструации. Соберите примерно 50 мл утренней мочи в контейнер (с голубой крышкой). Для правильного проведения исследования при первом утреннем мочеиспускании небольшое количество мочи (первые 1 - 2 сек.) выпустить в унитаз, а затем, не прерывая мочеиспускания, подставить контейнер для сбора мочи, в который собрать приблизительно 50 мл мочи. Сразу после сбора мочи плотно закройте контейнер завинчивающейся крышкой. Вставьте в контейнер переходник, вдавив его острым концом в углубление на контейнере. Насадите пробирку вниз резиновой пробкой в углубление на широкой части переходника, при этом пробирка начнет наполняться мочой. После того как моча прекратит поступать в пробирку, снимите пробирку с пробойника (рис. 1 и 2). Несколько раз переверните пробирку для лучшего смешивания мочи с консервантом (рис. 3). Доставить пробирку с мочой в медицинский офис необходимо в течение дня (по графику приёма биоматериала). Если нет возможности сразу доставить мочу в медицинский офис, то пробирку с мочой следует хранить при температуре +2. +8°С.

Лицам, перенёсшим стрептококковую инфекцию (ангина, скарлатина) рекомендуется сдать анализ мочи через 1 - 2 недели после выздоровления.
Интерпретация результатов исследования содержит информацию для лечащего врача и не является диагнозом. Информацию из этого раздела нельзя использовать для самодиагностики и самолечения. Точный диагноз ставит врач, используя как результаты данного обследования, так и нужную информацию из других источников: анамнеза, результатов других обследований и т.д.
Цвет мочи. В норме пигмент мочи урохром придаёт моче жёлтую окраску различных оттенков в зависимости от степени насыщения им мочи. Иногда может изменяться только цвет осадка: например, при избытке уратов осадок имеет коричневатый цвет, мочевой кислоты - жёлтый, фосфатов - белесоватый.
Изменение цвета мочи может быть результатом выделения красящих соединений, образующихся в ходе органических изменений или под воздействием компонентов рациона питания, принимавшихся лекарств, контрастных средств.
Помутнение мочи может быть результатом наличия в моче эритроцитов, лейкоцитов, эпителия, бактерий, жировых капель, выпадения в осадок солей (уратов, фосфатов, оксалатов) и зависит от концентрации солей, рН и температуры хранения мочи (низкая температура способствует выпадению солей в осадок). При длительном стоянии моча может стать мутной в результате размножения бактерий. В норме небольшая мутность может быть обусловлена эпителием и слизью.
Относительная плотность мочи зависит от количества выделенных органических соединений (мочевины, мочевой кислоты, солей) и электролитов - Cl, Na и К, а также от количества выделяемой воды. Чем выше диурез, тем меньше относительная плотность мочи. Наличие белка и особенно глюкозы вызывает повышение удельного веса мочи. Снижение концентрационной функции почек при почечной недостаточности приводит к снижению удельного веса (гипостенурия). Полная потеря концентрационной функции приводит к выравниванию осмотического давления плазмы и мочи, это состояние называется изостенурией.
рН мочи. Свежая моча здоровых людей может иметь разную реакцию (рН от 4,5 до 8), обычно реакция мочи слабокислая (рН между 5 и 6). Колебания рН мочи обусловлены составом питания: мясная диета обуславливает кислую реакцию мочи, преобладание растительной и молочной пищи ведет к защелачиванию мочи. Изменения рН мочи соответствует рН крови; при ацидозах моча имеет кислую реакцию, при алкалозах - щёлочную. Иногда происходит расхождение этих показателей.
При хронических поражениях канальцев почек (тубулопатиях) в крови наблюдается гиперхлорный ацидоз, а реакция мочи щёлочная, что связано с нарушением синтеза кислоты и аммиака в связи с поражением канальцев. Бактериальное разложение мочевины в мочеточниках или хранение мочи при комнатной температуре приводят к защелачиванию мочи. Реакция мочи влияет на характер солеобразования при мочекаменной болезни: при рН ниже 5,5 чаще образуются мочекислые, при рН от 5,5 до 6,0 - оксалатные, при рН выше 7,0 - фосфатные камни.
Моча – продукт обмена веществ, образующийся в почках в результате фильтрации жидкой части крови, а также процессов реабсорбции и секреции разных аналитов. Состоит на 96% из воды, остальные 4% приходятся на растворенные в ней азотистые продукты обмена белков (мочевина, мочевая кислота, креатинин и др.), минеральные соли и др. вещества.
Общий анализ мочи у детей и взрослых включает оценку физико-химических характеристик мочи и микроскопию осадка. Данное исследование позволяет оценить функцию почек и других внутренних органов, а также выявить воспалительный процесс в мочевых путях
Физико-химические исследования мочи включают оценку следующих показателей:
- цвет;
- прозрачность мочи;
- удельный вес (относительная плотность);
- рН;
- концентрация белка;
- концентрация глюкозы;
- концентрация билирубина;
- концентрация уробилиногена;
- концентрация кетоновых тел;
- концентрация нитритов;
- концентрация гемоглобина.
Микроскопия мочевого осадка включает оценку следующих объектов:
- Организованный осадок мочи:
- присутствие эритроцитов;
- лейкоцитов;
- эпителиальных клеток;
- цилиндров;
- бактерии;
- дрожжевых грибов;
- паразиты;
- опухолевые клетки;
Физико-химические свойства
У взрослого человека моча желтого цвета. Оттенок ее может колебаться от светлого (почти бесцветного) до янтарного. Насыщенность желтого цвета мочи зависит от концентрации растворенных в ней веществ. При полиурии моча имеет более светлую окраску, при уменьшении диуреза приобретает насыщенно-желтый оттенок. Окраска меняется при приеме лекарственных препаратов (салицилаты и др.) или употреблении некоторых пищевых продуктов (свекла, черника).
Патологически измененная окраска мочи бывает при:
Прозрачность мочи
В норме свежесобранная моча совершенно прозрачна. Мутность мочи обусловлена наличием в ней большого количества клеточных образований, солей, слизи, бактерий, жира.
В норме запах мочи нерезкий. При разложении мочи бактериями на воздухе или внутри мочевого пузыря, например в случае цистита, появляется аммиачный запах. В результате гниения мочи, содержащей белок, кровь или гной, например при раке мочевого пузыря, моча приобретает запах тухлого мяса. При наличии в моче кетоновых тел моча имеет фруктовый запах, напоминающий запах гниющих яблок.
Реакция мочи
Щелочная реакция мочи характерна для хронической инфекции мочевыводящих путей, также отмечается при поносе и рвоте.
Кислотность мочи увеличивается при лихорадочных состояниях, сахарном диабете, туберкулезе почек или мочевого пузыря, почечной недостаточности.
Удельный вес (относительная плотность) мочи
Относительная плотность отражает функциональную способность почек концентрировать и разводить мочу. Для нормально функционирующих почек характерны широкие колебания удельного веса мочи в течение суток, что связано с периодическим приемом пищи, воды и потерей жидкости организмом. Почки в различных условиях могут выделять мочу с относительной плотностью от 1,001 до 1,040 г/мл.
- гипостенурию (колебания удельного веса мочи менее 1,010 г/мл);
- изостенурию (появление монотонного характера удельного веса мочи соответствующее таковому первичной мочи (1,010 г/мл);
- гиперстенурию (высокие значения удельного веса).
Максимальная верхняя граница удельного веса мочи у здоровых людей – 1,028 г/мл, у детей – 1,025 г/мл. Минимальная нижняя граница удельного веса мочи составляет 1,003–1,004 г/мл.
Белок в норме в моче отсутствует или присутствует в неопределяемой обычными методами концентрации (следы). Выявляют несколько видов протеинурии (появление белка в моче):
- физиологическая (ортостатическая, после повышенной физической нагрузки, переохлаждении);
- клубочковая (гломерулонефрит, действие инфекционных и аллергических факторов, гипертоническая болезнь, декомпенсация сердечной деятельности);
- канальцевая (амилоидоз, острый канальцевый некроз, интерстициальный нефрит, синдром Фанкони).
- преренальная (миеломная болезнь, некроз мышечной ткани, гемолиз эритроцитов);.
- постренальная (при циститах, уретритах, кольпитах).
В норме глюкоза в моче отсутствует. Появление глюкозы в моче может иметь несколько причин:
- физиологическая (стресс, прием повышенного количества углеводов);
- внепочечная (сахарный диабет, панкреатит, диффузные поражения печени, рак поджелудочной железы, гипертиреоз, болезнь Иценко-Кушинга, черепно-мозговые травмы, инсульты);
- ренальная (почечный диабет, хронические нефриты, острая почечная недостаточность, беременность, отравление фосфором, некоторыми лекарственными препаратами).
Билирубин в норме в моче отсутствует. Билирубинурия выявляется при паренхиматозных поражениях печени (гепатиты), механической желтухе, циррозах, холестазе, в результате действия токсических веществ.
Уробилинген
Нормальная моча содержит низкую концентрацию (следы) уробилиногена. Уровень его резко возрастает при гемолитической желтухе, а также при токсических и воспалительных поражениях печени, кишечных заболеваниях (энтериты, запоры).
Кетоновые тела
К кетоновым телам относятся ацетон, ацетоуксусная и бета-оксимаслянная кислоты. Увеличение выделения кетонов с мочой (кетонурия) появляется при нарушении углеводного, липидного или белкового обмена.
Нитриты в нормальной моче отсутствуют. В моче они образуются из нитратов пищевого происхождения под влиянием бактерий, если моча не менее 4 часов находилась в мочевом пузыре. Обнаружение нитритов в правильно хранившихся образцах мочи свидетельствует об инфицировании мочевого тракта.
В норме в моче отсутствует. Гемоглобинурия – результат внутрисосудистого гемолиза эритроцитов с выходом гемоглобина – характеризуется выделением мочи красного или темно-бурого цвета, дизурией, нередко болями в пояснице. При гемоглобинурии эритроциты в осадке мочи отсутствуют.
Микроскопия осадка мочи
Осадок мочи делят на организованный (элементы органического происхождения – эритроциты, лейкоциты, эпителиальные клетки, цилиндры и др.) и неорганизованный (кристалы и аморфные соли).
Методы исследования
Исследование проводят визуально в нативном препарате с использованием микроскопа. Кроме визуального микроскопического исследования, применяется исследование с помощью автоматических и полуавтоматических анализаторов.
За сутки с мочой выделяется 2 млн. эритроцитов, что при исследовании осадка мочи составляет в норме 0–3 эритроцита в поле зрения для женщин и 0–1 эритроцит в поле зрения у мужчин. Гематурией называют увеличение эритроцитов в моче выше указанных значений. Выделяют макрогематурию (изменен цвет мочи) и микрогематурию (цвет мочи не изменен, эритроциты обнаруживаются только при микроскопии).
В мочевом осадке эритроциты могут быть неизмененные (содержащие гемоглобин) и измененные (лишенные гемоглобина, выщелоченные). Свежие, неизмененные эритроциты характерны для поражения мочевыводящих путей (цистит, уретрит, прохождение камня).
Появление в моче выщелоченных эритроцитов имеет большое диагностическое значение, т.к. они чаще всего имеют почечное происхождение и встречаются при гломерулонефритах, туберкулезе и других заболеваниях почек. Для определения источника гематурии применяют трехстаканную пробу. При кровотечении из уретры гематурия бывает наибольшей в первой порции (неизмененные эритроциты), из мочевого пузыря – в последней порции (неизмененные эритроциты). При других источниках кровотечения эритроциты распределяются равномерно во всех трех порциях (выщелоченные эритроциты).
Лейкоциты в моче здорового человека содержатся в небольшом количестве. Норма для мужчин 0–3, для женщин и детей 0–6 лейкоцитов в поле зрения.
Увеличения числа лейкоцитов в моче (лейкоцитурия, пиурия) в сочетании с бактериурией и наличием клинических симптомов свидетельствует о воспалении инфекционной природы в почках или мочевыводящих путях.
Эпителиальные клетки
В мочевом осадке практически всегда встречаются клетки эпителия. В норме в анализе мочи не больше 10 эпителиальных клеток в поле зрения.
Эпителиальные клетки имеют различное происхождение:
- клетки плоского эпителия попадают в мочу из влагалища, уретры, их наличие особого диагностического значения не имеет;
- клетки переходного эпителия выстилают слизистую оболочку мочевого пузыря, мочеточников, лоханок, крупных протоков предстательной железы. Появление в моче большого количества клеток такого эпителия может наблюдаться при мочекаменной болезни, новообразованиях мочевыводящих путей и воспалении мочевого пузыря, мочеточников, лоханок, крупных протоков предстательной железы;
- клетки почечного эпителия выявляются при поражении паренхимы почек, интоксикациях, лихорадочных, инфекционных заболеваниях, расстройствах кровообращения.
Цилиндр – белок, свернувшийся в просвете почечных канальцев и включающий в состав своего матрикса любое содержимое просвета канальцев. Цилиндры принимают форму самих канальцев (слепок цилиндрической формы). В норме в пробе мочи, взятой для общего анализа цилиндры отсутствуют. Появление цилиндров (цилиндрурия) является симптомом поражения почек.
Различают цилиндры:
- гиалиновые (с наложением эритроцитов, лейкоцитов, клеток почечного эпителия, аморфных зернистых масс);
- зернистые;
- восковидные;
- пигментные;
- эпителиальные;
- эритроцитарные;
- лейкоцитарные;
- жировые.
Неорганизованный осадок
Основным компонентом неорганизованного осадка мочи являются соли в виде кристаллов или аморфных масс. Характер солей зависит от рН мочи и других свойств мочи. Например, при кислой реакции мочи обнаруживаются мочевая кислота, ураты, оксалаты, при щелочной реакции мочи – кальций, фосфаты, мочекислый аммоний. Особого диагностического значения неорганизованный осадок не имеет, косвенно можно судить о склонности пациента к мочекаменной болезни. При ряде патологических состояний в моче могут появляться кристаллы аминокислот, жирных кислот, холестерина, билирубина, гематоидина, гемосидерина и т.д.
Появление в моче лейцина и тирозина говорит о выраженном расстройстве обмена веществ, отравлении фосфором, деструктивном заболевании печени, пернициозной анемии, лейкозе.
Цистин – врожденное нарушение цистинового обмена – цистиноз, цирроз печени, вирусный гепатит, состояние печеночной комы, болезнь Вильсона (врожденный дефект обмена меди).
Ксантин – ксантинурия обусловлена отсутствием ксантиноксидазы.
В норме моча в мочевом пузыре стерильна. При мочеиспускании в нее попадают микробы из нижнего отдела уретры.
Появление в общем анализе мочи бактерий и лейкоцитов на фоне симптомов (дизурия или лихорадка) свидетельствует о клинически проявляющейся мочевой инфекции.
Наличие в моче бактерий (даже в сочетании с лейкоцитами) при отсутствии жалоб расценивается как бессимптомная бактериурия. Бессимптомная бактериурия повышает риск инфекции мочевых путей, особенно при беременности.
Дрожжевые грибы
Обнаружение грибов рода Саndida свидетельствует о кандидамикозе, возникающего чаще всего в результате нерациональной антибиотикотерапии, приеме иммуносупрессоров, цитостатиков.
В осадке мочи могут быть обнаружены яйца кровяной шистосомы (Schistosoma hematobium), элементы эхинококкового пузыря (крючья, сколексы, выводковые капсулы, обрывки оболочки пузыря), мигрирующие личинки кишечной угрицы (стронгилиды), смываемые мочой с промежности онкосферы тениид, яйца острицы (Enterobius vermiсularis) и патогенные простейшие – трихомонады (Trichomonas urogenitalis), амебы (Entamoeba histolitika – вегетативные формы).
Условия взятия и хранения образца
Для общего анализа собирают утреннюю порцию мочи. Сбор мочи проводят после тщательного туалета наружных половых органов без применения антисептиков. Для исследования используется свежесобранная моча, хранившаяся до анализа не более четырех часов. Образцы стабильны при температуре 2–8 °С не более 2 сут. Использование консервантов нежелательно. Перед исследованием мочу тщательно перемешивают.
В статье Вы прочитаете, какие показатели входят в общий анализ мочи, какие референсные интервалы этих показателей, какая норма лейкоцитов и эритроцитов в моче, сколько может быть в моче белка и сахара, какие клетки эпителия встречаются в анализе.
Информация подготовлена врачами лабораторий и клиник ЦИР.
Общеклиническое исследование мочи (общий анализ мочи, ОАМ) включает определение физических свойств, химического состава и микроскопического изучения осадка.
Физические свойства мочи
Основные физические свойства мочи, определяемые при ОАМ:
- цвет
- прозрачность
- удельный вес
- рН (реакция мочи)
Цвет мочи
Цвет мочи в норме колеблется от светло-желтого до насыщенного желтого и обусловлен содержащимися в ней пигментами (урохром А, урохром Б, уроэтрин, урорезин и др.).
Дети Различные оттенки желтого цвета Мужчины Различные оттенки желтого цвета Женщины Различные оттенки желтого цвета Интенсивность цвета мочи зависит от количества выделенной мочи и ее удельного веса. Моча насыщенного желтого цвета обычно концентрированная, выделяется в небольшом количестве и имеет высокий удельный вес. Очень светлая моча мало концентрированная, имеет низкий удельный вес и выделяется в большом количестве.
Изменение цвета может быть результатом патологического процесса в мочевой системе, воздействием компонентов рациона питания, принимавшихся лекарств.
Прозрачность (мутность)
Нормальная моча прозрачна. Помутнение мочи может быть результатом наличия эритроцитов, лейкоцитов, эпителия, бактерий, жировых капель, выпадения в осадок солей, рН, слизи, температуры хранения мочи (низкая температура способствует выпадению солей).
В случаях, когда моча бывает мутной, следует выяснить, выделяется ли она сразу же мутной, или же это помутнение наступает через некоторое время после стояния.
Дети Полная прозрачность Мужчины Полная прозрачность Женщины Полная прозрачность Удельный вес мочи (г/л)
У здорового человека на протяжении суток может колебаться в довольно широком диапазоне, что связано с периодическим приемом пищи и потерей жидкости с потом и выдыхаемым воздухом.
Дети до 1 месяца 1002-1020 Дети 2 - 12 месяцев 1002-1030 Дети 1 год - 6 лет 1002-1030 Дети 7 - 14 лет 1001-1040 Дети 15 - 18 лет 1001-1030 Мужчины 1010-1025 Женщины 1010-1025 Удельный вес мочи зависит от количества растворенных в ней веществ: мочевины, мочевой кислоты, креатинина, солей.
- Уменьшение удельного веса мочи (гипостенурия) до 1005-1010 г/л указывает на снижение концентрационной способности почек, увеличение количества выделяемой мочи, обильное питье.
- Повышение удельного веса мочи (гиперстенурия) более 1030 г/л наблюдается при уменьшении количества выделяемой мочи, у больных с острым гломерулонефритом, системными заболеваниями, при сердечно-сосудистой недостаточности, может быть связано с появлением или нарастанием отеков, большой потерей жидкости (рвота, понос), токсикозом беременных.
Реакция мочи (pH)
pH мочи у здорового человека, находящегося на смешанном пищевом режиме, кислая или слабокислая.
Дети до 1 месяца 5,4 - 5,9 Дети 2 - 12 месяцев 6,9 - 7,8 Дети 1 год - 6 лет 5,0 - 7,0 Дети 7 - 14 лет 4,7 - 7,5 Дети 15 - 18 лет 4,7 - 7,5 Мужчины 5,3 - 6,5 Женщины 5,3 - 6,5 Реакция мочи может меняться в зависимости от характера пищи. Преобладание в пищевом рационе белков животного происхождения приводит к резко кислой реакции, при овощной диете реакция мочи щелочная.
- Кислая реакция мочи наблюдается при лихорадках различного генеза, сахарном диабете в стадии декомпенсации, голодании, почечной недостаточности.
- Щелочная реакция мочи характерна для цистита, пиелонефрита, значительной гематурии, после рвоты, поноса, употребления щелочной минеральной воды.
Химическое исследование мочи
В настоящее время химическое исследование мочи проводят на автоматических анализаторах с использованием метода сухой химии.
Химическое исследование включает в себя определение в моче:
Белок в моче, норма белка в моче
В нормальной моче содержится очень незначительное количество белка (менее 0,002 г/л), которое не обнаруживается качественными пробами, поэтому считается, что белка в моче нет. Появление белка в моче называется протеинурией.
Материалы по теме
Лицензия № ЛО-77-01-013791 от 24.01.2017
Общий анализ мочи включает оценку физико-химических характеристик мочи и микроскопию осадка. Данное исследование позволяет оценить функцию почек и других внутренних органов, а также выявить воспалительный процесс в мочевых путях. Вместе с общим клиническим анализом крови результаты этого исследования способны довольно много рассказать о процессах, происходящих в организме человека и, главное — указать направление дальнейшего диагностического поиска.
Физико-химические характеристики мочи:- цвет;
- прозрачность;
- удельный вес (относительная плотность);
- рН (кислотность);
- белок;
- глюкоза;
- билирубин;
- уробилиноген;
- кетоновые тела;
- нитриты;
Микроскопия мочевого осадка (исследование делается при патологии в общем анализе мочи или по требованию заказчика):
Организованный осадок мочи:- эритроциты;
- лейкоциты;
- эпителиальные клетки;
- цилиндры;
- бактерии;
- дрожжевые грибки;
- слизь.
- Неорганизованный осадок мочи (кристаллы).
Показания к назначению анализа:- заболевания мочевыделительной системы;
- подозрения на сахарный диабет;
- оценка токсического состояния организма;
- оценка течения заболевания;
- контроль развития осложнений и эффективности проводимого лечения;
- лицам, перенесшим стрептококковую инфекцию (ангина, скарлатина) рекомендуется сдать анализ мочи через 1-2 недели после выздоровления.
Подготовка к исследованию:
Накануне исследования не рекомендуется употреблять в пищу овощи и фрукты, которые могут изменить цвет мочи (свекла, морковь т.п.), а также диуретики. Перед сбором мочи произвести тщательный гигиенический туалет мочеполовых органов. Не рекомендуется женщинам сдавать анализ во время менструации. Посуда для сбора мочи должна быть чистой и сухой. Для правильного проведения забора мочи нужно: при первом утреннем мочеиспускании небольшое количество мочи выпустить в унитаз, а затем не прерывая мочеиспускания подставит посуду для сбора мочи, в которую собрать около 100-150 мл мочи.Срок исполнения: 1 рабочий день.
Физико-химические характеристики.
Цвет.
Нормальная моча имеет соломенно-желтый цвет разной интенсивности. Цвет мочи у здоровых людей определяется присутствием веществ, образующихся из пигментов крови (уробилин, урохромы, гематопорфирин и др). Цвет мочи меняется в зависимости от ее относительной плотности, суточного объема и присутствия различных красящих компонентов, поступающих в организм человека с пищей, лекарственными препаратами, витаминами.- красный цвет может быть обусловлен амидопирином;
- розовый — ацетилсалициловой кислотой, морковью, свеклой;
- зеленовато-синий — метиленовой синькой;
- коричневый — медвежьими ушками, сульфамиламидами, активированным углем;
- зеленовато-желтый — ревенем, александрийским листом;
- насыщенно желтый — рибофлавином, 5-НОК, фурагином.
В норме, чем интенсивней желтый цвет мочи, тем выше ее относительная плотность и наоборот. Концентрированная моча имеет более яркий цвет. Однако нормальный цвет мочи еще не свидетельствует, что это моча здорового человека.
Прозрачность.
Нормальная свежевыпущенная моча прозрачна. Небольшое облако мути может появляться и в нормальной моче за счет эпителиальных клеток и слизи. Выраженное помутнение мочи может быть вызвано присутствием в ней эритроцитов, лейкоцитов, жира, эпителия, бактерий, значительного количества различных солей (уратов, фосфатов, оксалатов). Причины помутнения мочи выясняются при микроскопии осадка и с помощью химического анализа.
Используя трехстаканную пробу можно ориентировочно ответить на вопрос — из какого отдела мочевыводящей системы выделяются лейкоциты и слизь (из уретры, мочевого пузыря или почечных лоханок). Слегка мутная моча нередко наблюдается у пожилых людей (преимущественно из уретры). Возникающее помутнение мочи при стоянии на холоде обычно зависит от выпадения уратов, в тепле — фосфатов. Однако прозрачная моча еще не свидетельствует об отсутствии заболеваний мочеполовой системы.
Удельный вес (относительная плотность).
Измерение удельного веса мочи - это простой тест, позволяющий судить о способности почек концентрировать мочу и разводить мочу. Снижение концентрационной способности почек происходит одновременно со снижением других почечных функций.
Для нормально функционирующих почек характерны широкие колебания удельного веса мочи в течение суток, что связано с периодическим приемом пищи, воды и потерей жидкости организмом (потоотделение, дыхание). Почки в различных условиях могут выделять мочу с относительной плотностью от 1,001 до 1,040.
pH (кислотность).
Почки выделяют из организма "ненужные" и задерживают необходимые вещества для обеспечения обмена воды, электролитов, глюкозы, аминокислот и поддержания кислотно-основного баланса. Реакция мочи - рН - в значительной мере определяет эффективность и особенности этих механизмов. В норме чаще всего реакция мочи слабокислая (рН 5,0 - 7,0). Она зависит от многих факторов: возраста, диеты, температуры тела, физической нагрузки, состояния почек и др. Наиболее низкие значения рН - утром натощак и наиболее высокие - после еды. При употреблении преимущественно мясной пищи - реакция более кислая, при употреблении растительной - щелочная. При стоянии мочи значение рН имеет тенденцию к увеличению вследствие образования аммония микроорганизмами (рН 9 свидетельствует о неправильном сохранении образца). Постоянные значения рН (7-8) позволяют предположить наличие инфекции мочевых путей. Изменения рН мочи зависит от рН крови: при ацидозах моча имеет кислую реакцию; при алкалозах - щелочную. Расхождение этих показателей происходит при хронических поражениях канальцев почек: в крови наблюдается гиперхлорный ацидоз, а реакция мочи щелочная.
Белок.
Белок в норме в моче отсутствует или есть небольшие его следы, так как молекулы белка имеют большие размеры молекул, которые не в состоянии пройти через мембрану почечных клубочков.
Глюкоза.
В норме сахар в моче отсутствует, так как вся глюкоза у после фильтрации через мембрану клубочков почек полностью всасывается обратно в проксимальных канальцах.
Появление глюкозы в крови глюкозурия (glucosuria) может быть:- физиологическая (при стрессах, приеме повышенных количеств углеводов у людей пожилого возраста);
- внепочечная (сахарный диабет, панкреатит, диффузные поражения печени, рак поджелудочной железы, гипертиреоз, болезнь Иценко-Кушинга, феохромоцитома, гипертиреоз, акромегалия, черепно-мозговые травмы, инсульты, отравление оксидом углерода, морфием, хлороформом);
- ренальная (почечный диабет, хронические нефриты, острая почечная недостаточность, беременность, отравление фосфором, некоторыми лекарственными препаратами).
Билирубин.
Билирубин в норме в моче практически отсутствует. Образуется при разрушении гемоглобина в клетках ретикулоэндотелиальной системы, около 250-350 мг/сут. При повышении в крови концентрации конъюгированного билирубина он начинает выделяться почками и обнаруживается в моче. Билирубинурия (bilirubinuria) выявляется при паренхиматозных поражениях печени (вирусные гепатиты), механической (подпеченочной) желтухе, циррозах, холестазе. При гемолитической желтухе моча обычно билирубин не содержит. Необходимо отметить, что с мочой выделяется только прямой (связанный) билирубин.
Уробилиноген.
Уробилиногеновые тела (I-уробилиноген, d-уробилиноген, третий уробилиноген, стеркобилиноген) являются производными билирубина и являются нормальными продуктами катаболизма, которые в физиологических условиях образуются с определенной скоростью, постоянно экскретируются с калом и в небольших количествах с мочой. Нормальная моча содержит следы уробилиногена. Уровень его резко возрастает при гемолитической желтухе (внутрисосудистом разрушении эритроцитов), а также при токсических и воспалительных поражениях печени, кишечных заболеваниях (энтериты, запоры). При подпеченочной (механической) желтухе, когда наблюдается полная закупорка желчного протока, уробилиноген в моче отсутствует.
Кетоновые тела.
К кетоновым телам относятся ацетон, ацетоуксусная и бета-оксимаслянная кислоты. У здорового человека с мочой выделяется в сутки 20-30 мг кетонов. Увеличение выделения кетонов с мочой кетонурия (ketonuria) появляется при нарушении углеводного, жирового или белкового обменов.
Нитриты.
Нитриты в нормальной моче отсутствуют. В моче они образуются из нитратов пищевого происхождения (при употреблении растительной пищи) под влиянием бактерий, если моча не менее 4 ч находилась в мочевом пузыре. Обнаружение нитритов в моче (положительный результат теста) говорит об инфицировании мочевого тракта. Однако отрицательный результат не всегда исключает бактериурию. Инфицирование мочевого тракта варьирует в разных популяциях, зависит от возраста и пола. Повышенному риску асимптоматических инфекций мочевого тракта и хронического пиелонефрита при прочих равных условиях больше подвержены следующие категории людей:- девушки и женщины;
- пожилые люди (старше 70 лет);
- мужчины с аденомой простаты;
- больные диабетом;
- больные подагрой;
- больные после урологических операций или инструментальных процедур на мочевом тракте.
Микроскопии мочевого осадка.
В мочевом осадке различают организованный осадок (клеточные элементы, цилиндры, слизь, бактерии, дрожжевые грибки) и неорганизованный (кристаллические элементы).
Эритроциты.
С мочой выделяется 2 млн. эритроцитов в сутки, что при исследовании осадка мочи составляет в норме менее 3 эритроцитов в поле зрения для женщин, и 1 эритроцит в поле зрения для мужчин. Всё, что выше - это гематурия.
Выделяют:- макрогематурию (когда цвет мочи изменён);
- микрогематурию (когда цвет мочи не изменён, а эритроциты обнаруживаются только под микроскопом).
Лейкоциты.
Лейкоциты в моче здорового человека содержатся в небольшом количестве (у мужчин 0–3, у женщин и детей 0–6 лейкоцитов в поле зрения). Увеличение числа лейкоцитов в моче (лейкоцитурия) свидетельствует о воспалительных процессах в почках (пиелонефрит) или мочевыводящих путях (цистит, уретрит). Для установления источника лейкоцитурии применяется трёхстаканная проба: преобладание лейкоцитов в первой порции указывает на уретрит или простатит, в третьей — на цистит, равномерное распределение лейкоцитов во всех порциях с большой вероятностью может свидетельствовать о поражении почек.
Возможна так называемая стерильная лейкоцитурия. Это наличие лейкоцитурии при отсутствии бактериурии и дизурии (при обострении хронического гломерулонефрита, загрязнения при сборе мочи, состояние после лечение антибиотиками, опухоли мочевого пузыря, туберкулёз почек, интерстициальный анальгетический нефрит).
Уретральный синдром. Это учащенное, болезненное мочеиспускание и лейкоцитурия в отсутствие бактериурии. Встречается преимущественно у женщин. В 30-40% случаев у женщин с симптомами инфекции мочевых путей не удаётся выявить бактериурию. Причины отрицательного результата в том, что истинным возбудителем данного состояния, как правило, являются анаэробные бактерии, уреаплазма, хламидии, гонококк, вирусы. А все они требуют посева на специальные среды.
Эпителиальные клетки.
В мочевом осадке практически всегда встречаются клетки эпителия. В норме их не больше 10 штук в поле зрения.
Эпителиальные клетки имеют различное происхождение:- клетки многослойного плоского ороговевающего эпителия (смывается ночной мочой с наружных половых органов);
- клетки многослойного плоского неороговевающего эпителия (из дистального отдела мужской и женской уретры и влагалища, большого диагностического значения не имеет);
- клетки переходного эпителия (выстилают слизистую оболочку мочевого пузыря, мочеточников, лоханок, крупных протоков предстательной железы);
- клетки почечного (тубулярного) эпителия (выстилают почечные канальцы).
Цилиндры.
Цилиндр - это белок, свернувшийся в просвете почечных канальцев и включающий в состав своего матрикса любое содержимое просвета канальцев. Цилиндры принимают форму самих канальцев (слепок цилиндрической формы). В моче здорового человека за сутки могут быть обнаружены единичные цилиндры в поле зрения микроскопа. В норме в общем анализе мочи цилиндров нет. Появление цилиндров (цилиндрурия) является симптомом поражения почек. Вид цилиндров особого диагностического значения не имеет.
Различают цилиндры:- гиалиновые (с наложением эритроцитов, лейкоцитов, клеток почечного эпителия, аморфных зернистых масс);
- зернистые;
- восковидные;
- пигментные;
- эпителиальные;
- эритроцитарные;
- лейкоцитарные;
- жировые.
Бактерии.
В норме моча в мочевом пузыре стерильна. При мочеиспускании в неё попадают микробы из нижнего отдела уретры, но их количество не > 10 000 в 1 мл. Под бактериурией понимается выявление более, чем одной бактерии в поле зрения (качественный метод), что предполагает рост колоний в культуре, превышающий 100 000 бактерий в 1 мл (количественный метод).Понятно, что посев мочи - золотой стандарт диагностики инфекций мочевыводящей системы. Наличие в моче бактерий при отсутствии жалоб расценивается как бессимптомная бактериурия. Подобное состояние часто встречается при органических изменениях мочевых путей; у женщин, ведущих беспорядочную половую жизнь, у пожилых людей. Бессимптомная бактериурия повышает риск инфекции мочевых путей, особенно при беременности (инфекция развивается в 40% случаев).
Выявление бактерий в анализе мочи говорит об инфекционном поражении органов мочевыделительной системы (пиелонефрит, уретрит, цистит и т.д.). Определить вид бактерий можно только с помощью бактериологического исследования.
Дрожжевые грибки.
Обнаружение дрожжей рода Кандида свидетельствует о кандидамикозе, возникающего чаще всего в результате нерациональной антибиотикотерапии, приеме иммуносупрессоров, цитостатиков.
Определение вида грибка возможно только при бактериологическом исследовании.
Слизь.
Слизь выделяется эпителием слизистых оболочек. В норме отсутствует или присутствует в моче в незначительном количестве. При воспалительных процессах в нижних отделах мочевыводящих путей содержание слизи в моче повышается. Увеличенное количество слизи в моче может говорить о нарушении правил правильной подготовки к взятию пробы мочи.
Кристаллы (неорганизованный осадок).
Моча - это раствор различных солей, которые могут при стоянии мочи выпадать в осадок (образовывать кристаллы). Образованию кристаллов способствует низкая температура. Наличие тех или иных кристаллов солей в мочевом осадке указывает на изменение реакции в кислую или щелочную сторону. Избыточное содержание солей в моче способствует образованию конкрементов и развитию мочекаменной болезни. В тоже время диагностическое значение присутствия в моче кристаллов солей обычно невелико.При микроскопическом исследовании осадков мочи клинический интерес сосредоточивается на организованных элементах в моче исходя из того, что они всегда являются показателем патологии и нередко являются единственным надежным симптомом заболевания почек и мочевых путей.
Эпителиальные клетки. Клетки из мочевых канальцев—почечный эпителий—представляют собой сравнительно небольшие по величине, близкие к лейкоцитам, с резко очерченными и закругленными краями клеточки, с большим ядром, расположенным центрально. В отдельных случаях клетки почечного эпителия бывают увеличенными и жирно перерожденными. Значительные отслойки из почечного эпителия, наличие эпителиальных цилиндров свидетельствуют о серьезном поражении почечной паренхимы. Эпителий собирательных канальцев представляет собой клетки цилиндрической или кубической формы. Появляются они в моче при дегенеративных поражениях выводящих путей почек.
Эпителий почечной лоханки, по Рухлядеву, состоит из бокаловидных клеток, содержащих слизь. Эти клетки имеют сравнительно большое ядро, расположенное эксцентрично, с одного конца клетки. Эпителиальные клетки мочевыводящих путей представляют собой вытянутые веретенообразные или булавовидные клетки, своими отростками соединенные с, подлежащими нижними слоями. Самый нижний слой состоит из клеток, которые по величине и форме напоминают почечный эпителий. Клетки среднего и нижнего слоев встречаются при затянувшихся тяжелых процессах. Клетки мочеточников имеют такую же форму.
Эпителий мочевого пузыря, по Рухлядеву, отторгается часто группами. Основную массу эпителия слизистой оболочки представляют крупные клетки, имеющие полигональную форму, плоские, светлые, с загнутыми краями и относительно маленьким ядром. Эпителиальные клетки мочевого пузыря встречаются при катаральном состоянии.
Клетки из мочевых путей встречаются при патологических процессах в громадном количестве. Определение принадлежности их к тому или иному отделу мочевых путей представляет практический интерес. Это определение бывает не всегда легким, так как в моче они значительно изменяются, а также и потому, что некоторые из них представляют переходные формы и встречаются, например, в мочевом пузыре и мочеточниках.
Можно считать установленным, что весь мочевой аппарат—от почечных лоханок до мочеиспускательного канала—покрыт многослойным плоским
Эпителием, имеющим очень незначительные различия. Для дифференциации эпителиальных клеток их необходимо окрашивать. С этой целью можно использовать ализаринсульфокислый натрий (одна капля на каплю осадка), краску Романовского или Лейшмана.
У самок в моче иногда обнаруживается эпителий влагалища, клетки которого имеют довольно значительные размеры и полигональную форму. Клетки прозрачные и содержат внутри одно или два сравнительно маленьких ядра. Среди нормальных клеток попадаются отдельные ороговевшие экземпляры, лишенные ядра, так называемые чешуйки Аллена.
Эритроциты. Красные кровяные тельца встречаются в моче в виде единичных клеток и в значительном количестве, иногда в форме эритроцитар-ных цилиндров или различной величины кровяных сгустков. Нахождение эритроцитов в моче указывает всегда на патологический процесс. В одних случаях эритроциты не изменяются совсем, сохраняя свои формы, цвет и способность окрашиваться, в других же они увеличиваются в размере, становятся бледнее и даже в виде теней или кольцевидных образований. В кислой моче эритроциты сохраняются несколько дольше, чем в моче щелочной.
![Эпителиальные клетки]()
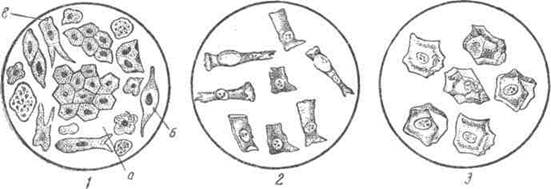
Рис. 62. Эпителиальные клетки:
1 —эпителий из почек и мочевых путей (а—эпителий из почек; Б И В—эпителий из мочевых путей); 2—Клетки из желез почечной лоханки; 3—клетки мочевого пузыря.
Для определения места выхождения эритроцитов необходимо учитывать наличие и характер эпителиальных клеток, количество белка в моче, количество форменных элементов, величину и характер кровяного сгустка и в какой порции появляются эритроциты. Если количество белка велико, а количество эритроцитов незначительное, то кровь в моче—почечного происхождения. В пользу этого должно говорить также наличие цилиндров, на которых находятся эритроциты. Большое количество свертков крови указывает на кровотечение из почечной лоханки или мочевого пузыря. Количество эритроцитов при камнях обычно незначительное, причем они кажутся выщелоченными и кроме эритроцитов не имеется других включений.
Лейкоциты встречаются в моче чаще в измененном виде. Примешиваясь к моче в большом количестве, белые кровяные тельца изменяют физические свойства мочи, делая ее непрозрачной, мутной, дающей при отстаивании значительный осадок. В кислой моче лейкоциты кажутся круглыми, бесцветными пузырьками, преломляющими свет с выраженной зернистостью. По величине они несколько больше красных кровяных телец. В щелочной моче зернистость их исчезает, ядро делается туманным и границы клеток расплывчатыми, неясными и нередко невидимыми совершенно. Распавшиеся лейкоциты представляют бесструктурную массу.
Лейкоциты легко могут быть смешаны с эпителиальными клетками. Для дифференциации рекомендуется подкрасить их раствором Люголя. Лейкоциты окрашиваются в бурый цвет, а эпителиальные клетки в желтоватый.
В моче самок лейкоциты встречаются в незначительном количестве и в норме. Большое количество нейтрофильных лейкоцитов, несомненно, говорит о нали-
Чии воспалительного процесса в мочевых путях. Значительное количество лейкоцитов при увеличенном количестве белка и наличии почечного эпителия свидетельствует о воспалительном процессе в почках. При воспалительном процессе в мочевыводящих путях почечный эпителий и белок отсутствуют.
Гной или скопление деформированных белых кровяных телец, преимущественно полинуклеарных нейтрофилов, может представлять равномерную клееподобную массу, в которой при микроскопии можно обнаружить ядра нейтрофилов. Если ядра невидны, то можно для уточнения поставить пробу Витали. Несколько миллилитров осадка, подкисленного уксусной кислотой (щелочный осадок не подкисляется), переслаивают с гваяковой настойкой, после чего спустя некоторое время появляется синее окрашивание. Если гноя немного, то мочу фильтруют и гваяковую настойку наносят на осадок на фильтре. Положительная реакция дает синее окрашивание осадка. Гной в моче
![Цилиндры]()
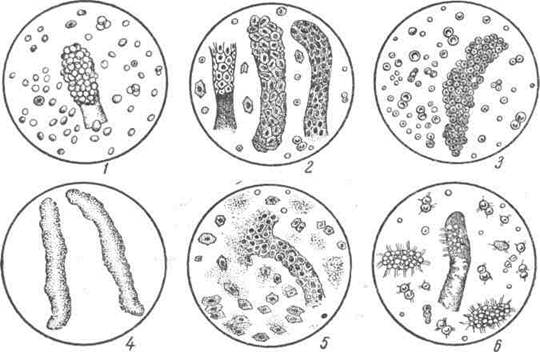
Рис. 63. Цилиндры:
1—смешанный (гиалиновый и кровяной); 2—Эпителиальный; 3 — Кровяной; 4 —зернистый; 5—зернистый и эпителиальный; 6—жировой.
Может появляться при острых и хронических воспалениях—нефрите, цистите, пиэлите и уретрите. В случаях нагноений, обусловленных бактериальными процессами, при соответствующей краске можно обнаружить микроорганизмы.
Слизь (муцин) выделяется в виде небольшого облачка у всех животных. Особенно много слизи выделяется с мочой лошади. При катаральном состоянии мочевых путей количество слизи резко увеличивается. Иногда слизь принимает форму цилиндроида (ложные цилиндры), древовидно разветвляется и бывает несколько шире гиалиновых цилиндров. Слизистые цилиндроиды можно встре-тить даже у здоровой лошади. Цилиндроиды нередко бывают покрыты с поверхности кристаллами солей и клеточными элементами. Слизевые цилиндроиды от прибавления уксусной кислоты не исчезают, в то время как гиалиновые делаются невидимыми вследствие набухания. В йодистом кали слизистые цилиндроиды окрашиваются иодом в желтый, а не в бурый цвет.
Мочевые цилиндры. Образования, представляющие собой нежные, нередко изогнутые по длине, с одного конца закругленные или обрубленные, с ровными контурами, вымываемые мочой из почечных канальцев, называются мочевыми цилиндрами. Разнообразные по своей длине, ширине н свойствам поверхности, мочевые цилиндры представляют собой слепки мочевых канальцев. В кислой моче цилиндры сохраняются дольше, чем в моче щелочной. Обнаружение их в моче имеет большое диагностическое значение, так как появляются они при заболевании почек. Нередко в начале нефрита цилиндры появляются в моче раньше белка. Цилиндры по своей форме и свойствам имеют ряд особенностей.
Эпителиальные цилиндры. Под ними подразумеваются цилиндры, образовавшиеся из отделившегося и склеенного между собой почечного эпителия. При патологических процессах часть эпителия подвергается зернистому и жировому перерождению. Эпителиальный характер цилиндров может теряться, и цилиндры превращаются в зернистые. При микроскопическом исследовании таких цилиндров контуры клеток оказываются неясными, а цилиндры настолько измененными, что не всегда удается определить их истинную природу. Почечный эпителий может отлагаться и на гиалиновых цилиндрах, покрывая их частично или целиком. Эпителиальные и гиалиновые цилиндры, покрытые эпителиальными клетками, обнаруживаются в моче при нефрите и нефрозе.
Гиалиновые цилиндры имеют нежное строение, гомогенны, с ясными краями, почти прозрачны, слабо преломляют свет. Они имеют различную длину и бывают чаще прямыми и реже изогнутыми. Окраска облегчает их обнаружение. В желтушной моче они окрашиваются в желтый цвет, в кровавой—в буро-красный. Легче эти цилиндры обнаруживаются при затемнении поля зрения. При долгом стоянии мочи гиалиновые цилиндры могут распадаться и исчезать. Гиалиновые цилиндры образуются, видимо, из выделяющегося с мочой белка путем свертывания его, а также из организованных цилиндров, вследствие гемогенизации составляющей их массы. Они служат нередко основой для организации эпителиальных, кровяных и др. цилиндров. Встречаются гиалиновые цилиндры при заболевании почек, а также при заболеваниях сердца, связанных с застоем в большом круге кровообращения.
Цилиндры из красных кровяных телец могут состоять из эритроцитов—истинные цилиндры или из гиалиновых и зернистых цилиндров с наслоением на них эритроцитов. Цвет этих цилиндров желто-красный вследствие выщелачивания красящего вещества эритроцитов. В отдельных случаях в этих цилиндрах выступает сеточка из фибрина в виде нежных, ясных волокон, окрашенных в красный или белый цвет. Обнаружение эритро-цитарных цилиндров указывает на заболевание почек воспалительного характера с кровотечением.
Лейкоцитарные цилиндры. Эти цилиндры образуются или наслоением лейкоцитов на гиалиновые или зернистые цилиндры, или склеивание их в цилиндры слизью, белком и фибрином в одну сплошную массу цилиндрической формы. Встречаются лейкоцитарные цилиндры при нефритах и пиэло-нефритах, отличаются от эпителиальных цилиндров тем, что от раствора иода в йодистом калии они окрашиваются в бурый цвет, в то время как эпителий окрашивается в желтый цвет. От уксусной кислоты ядра и ядерные тельца становятся очень ясными.
Зернистые цилиндры образуются путем распада эпителиальных цилиндров. В отличие от гиалиновых, поверхность зернистых цилиндров бывает мелко - или грубозернистой вследствие покрывающего их клеточного детрита. Зернистые цилиндры обычно представляют собой короткие, толстые, то прямые, то изогнутые образования с перехватами по длине. Они непрозрачны, имеют трещины в местах изгиба и могут быть различно окрашены (кровью и желчью). На поверхности зернистых цилиндров почти всегда есть жир. Встречаются зернистые цилиндры при всех острых и хронических воспалениях почек, амилоидном перерождении и сморщенной почке.
Жировые цилиндры. Это крупные цилиндрической формы образования, густо покрытые жировыми капельками и жировыми кристаллами, выделяющимися над поверхностью в виде длинных игл. Жировые цилиндры легко определяются по их оптическим и химическим свойствам. Липоиды легко обнаруживаются с помощью поляризационного микроскопа вследствие ясно выраженной их способности двоякого лучепреломления. Жировые цилиндры обнаруживаются в моче при воспалительных процессах, сопровождаемых перерождением почечной ткани.
Восковые цилиндры. Для этих цилиндров характерным является гомогенность, резкая контурность, желтушная окраска и большая светопреломляемость со своеобразным матовым глянцем. Чаще встречаются длинные и широкие цилиндры, но могут попадаться и короткие обломки. Восковые цилиндры встречаются вследствие перерождения почечного эпителия. Встречаются они при тяжелых хронических заболеваниях почек. Появление их расценивается как плохой прогностический признак.
Минеральны ецилиндры. Массивные образования с глубокими перехватами по длине, состоящие из кристаллов солей, спаянных слизью или фибрином. Иногда их основу составляют эпителиальные или зернистые цилиндры, усыпанные по поверхности кристаллами выпадающих солеи. У лошадей и крупного рогатого скота можно иногда встретить и в норме цилиндры из известковых солей, а у собак находят цилиндры, построенные из солей мочевой кислоты.
Цилиндроиды. Длинные слизистые нити или узкие ленты с продольной исчерченностью. Иногда они выходят за пределы поля зрения микроскопа. Встречаются цилиндроиды с раздвоенными или расщепленными краями. Некоторые авторы не придают цилиндроидам никакого практического значения, другие, напротив, считают, что они являются переходными формами к истинным цилиндрам. Цилиндроиды встречаются при заболеваниях почек, лоханки и мочевого пузыря.
Примесь семенных нитей и секрета простаты. При сперморрее в моче можно обнаружить значительное количество сперматозоидов, в этом случае моча делается совершенно мутной. У собак одиночные сперматозоиды могут встречаться в норме. Простатические тельца кругловатой или угловатой формы с концентрической слоистостью обнаруживаются при простаторее. Люголевским раствором они окрашиваются в синий цвет до фиолетового. Эти клетки не следует смешивать со случайно попавшими в мочу зернами крахмала.
Микроорганизмы. Свежевыпущенная моча здоровых животных не содержит микроорганизмов. Нормальная моча может рассматриваться как стерильная жидкость. С клинической точки зрения специалиста могут интересовать только те микроорганизмы, которые выделяются с мочой, а не те, которые попали в мочу после выделения и размножились в результате ее засорения.
Для исследований на микроорганизмы моча должна быть получена стерильно при полной гарантии, что в ней нет загрязнений, поступивших извне. Наружные части половых путей должны быть тщательно очищены, катетер и посуда простерилизованы. Мочу лучше в этих случаях брать отдельными порциями в несколько сосудов. Большое количество микробов обнаруживается при гнойных процессах в почках и мочевых путях.
С мочой могут выделяться и патогенные микробы, среди которых можно назвать возбудителей таких инфекций, как сибирская язва, паратиф, туберкулез и др.
Диагностическое значение имеет лишь открытие туберкулезной палочки и Korynebacillus renalis, который считается одним из многих возбудителей пиелонефрита крупного рогатого скота.
Для обнаружения микроорганизмов в моче из осадка делается мазок и окрашивается по Граму. Этот мазок дает возможность сделать заключение о форме и числе бактерий. Затем для точного открытия и дифференциации делают посевы на желатине, агаре и т. д.
Читайте также: