Операции на прямой кишки и параректальной клетчатки реферат
Обновлено: 05.07.2024
В медицинском клиническом центре "Медика" выполняют все виды оперативных вмешательств на ободочной кишке с использованием лапароскопии и открытого доступа.
1. Онкологические заболевания толстой (ободочной) кишки
Лечение злокачественных новообразований толстой кишки выполняем по ОМС. В нашем центре выполняются преимущественно лапароскопические операции при злокачественных новообразованиях толстой кишки, а так же доброкачественных опухолях (ворсинчатые опухоли, латерально-распространяющиеся опухоли, GIST- опухоли). Операции выполняют ведущие специалисты по лапароскопической хирургии, имеющие сертификаты онколога. Решение о возможности лапароскопической операции или необходимости открытого вмешательства, а та же объема удаляемых лимфоузлов (лимфодиссекция Д2 или Д3) выполняется на консилиуме после всестороннего дооперационного обследования пациента (СКТ и МРТ органов брюшной полости, гистология опухоли, эндоскопическое и рентгенологическое исследование толстой кишки, онкомаркеры). В нашем центре пациент может пройти данные виды исследований в предельно сжатые сроки, что позволяет провести дооперационное стадирование заболевания, определить этапы и стратегию лечения.
Выполнение хирургического этапа лечения в нашей клинике имеет высокую хирургическую безопасность для пациента, а применение лапароскопии (при отсутствии противопоказаний к данному доступу) – обеспечивает адекватный объем оперативного вмешательства при раке толстой кишки. Мы рутинно выполняем удаление лимфатических тканей в объеме лимфодиссекции Д2, а так же в объеме Д3 – при наличии показаний (увеличение лимфоузлов уровня N3 по данным компьютерной томографии, глубина поражения стенки кишки Т3-4); обязательным этапом является полное иссечение брыжейки удаляемого участка толстой кишки (CME – complete mesocolic excision) с ранней перевязкой центрального сосуда.


Рисунок – объем лимфодиссекции при онкологической операциях на толстой кишке: D2 (синий цвет), D3 (желтый цвет)
По результатам послеоперационного гистологического исследования определяется стадия заболевания, при необходимости рекомендуется дальнейшее комбинированное лечение (адъювантная химиотерапия).
При опухолях толстой кишки с сужением просвета (стеноз, частичная кишечная непроходимость) выполняется стентирование опухоли с последующим хирургическим лечением.
Специалисты нашего центра при выполнении операций на толстой кишке используют ультразвуковой скальпель, биполярную электрохирургию и эндоскопические сшивающие аппараты ведущих мировых производителей.
Мы сотрудничаем с ведущими специалистами в области онкологии учреждений Санкт-Петербурга, Москвы и Новосибирска. Все методы лечения, которые мы используем при онкозаболеваниях толстой кишки, выполняются в полном соответствии с Национальными рекомендациями ассоциации онкологов России и получили признание экспертов во всем мире.
Пациенты, перенесшие операцию по поводу колоректального рака, проходят мониторинг – это регулярное обследование (через 3-6-12, 24 месяца и тд), целью которого следить за состоянием здоровья пациента, выявлять новые полипы, либо вновь развивающийся рак (рецидив заболевания), если он произойдет, на самой ранней стадии. Большинство рецидивов раковых образований обнаруживается в течение первых трех лет после лечения. Поэтому, интенсивность программы мониторинга максимальна именно в этот промежуток времени, и целью обследования является в первую очередь раннее выявление рецидива или прогрессирования заболевания.
После хирургического лечения онкозаболеваний толстой кишки проводят исследование крови на опухолевые маркеры (раковый эмбриональный антиген), колоноскопию (осмотр просвета толстой и прямой кишок), рентгенографию органов грудной клетки, компьютерную томографию и обследование органов брюшной полости с помощью ультразвука.
2. Хирургическое лечение рака прямой кишки
Лечение злокачественных новообразований прямой кишки в медицинском центре "Медика" проходит по полису ОМС.
В медицинском клиническом центре возможно малоинвазивное лечение раннего рака прямой кишки (Т1-Т2), а так же выполнение хирургического этапа комбинированного лечения в объеме удаления части прямой кишки с частичной или полной мезоректумэктомии (ТМЕ) в том числе, с латеральной тазовой диссекцией лимфатических узлов с помощью лапароскопического доступа. Возможность выполнения операции с помощью лапароскопии при раке прямой кишки, оценивается на основании дооперационного стадирования заболевания с помощью магнитно-резонансной томографии малого таза. Вне зависимости от вида доступа (открытый или лапароскопический), для пациентов с глубиной поражения Т3-Т4 обязательна дооперационная лучевая терапия, при этом у большинства пациентов с локализацией опухоли в средней или нижней трети прямой кишки необходима полная мезоректумэктомия и формирование защитной илео- или колостомы в случаи формирования анастомоза. Использование лапароскопии позволяет выполнять качественную мезоректумэктомию, а применение эндоскопических сшивающих аппаратов – сохранять сфинктер и функцию кишки у большинства пациентов с локализацией опухоли в верхней и средней трети прямой кишки.
При выполнении трансанального иссечения опухоли не требуется удаления кишки, операция проходит без формирования колостомы и эта операция является сфинктер-сохраняющей. При этой операции хирург удаляет только часть стенки кишки вместе с новообразованием. Операция производится специальными инструментами через анальный канал. Рана в стенке кишки ушивается несколькими швами. Этот вид операций можно выполнять только при небольших опухолях с неагрессивным ростом, без признаков поражения лимфатических узлов вокруг кишки и у пациентов с противопоказаниями к другим видам операций.
3. Хирургическое лечение выпадения прямой кишки
Мы используем лапароскопический доступ для выполнения задне-петлевой промонтофиксации прямой кишки сетчатым имплантом. Данная методика является малотравматичной и высоко эффективной, позволяя безопасно устранить выпадение прямой кишки у большинства пациентов – частота рецидива заболевания не превышает 5-7%.
4. Восстановление непрерывности толстой кишки у пациентов с колостомой
В медицинском клиническом центре "Медика" выполняются уникальные операции лапароскопического закрытия колостомы у пациентов, перенесших открытую (полостную) операцию по удалению части толстой или прямой кишки. Применение лапароскопии позволяет легче перенести операцию по ликвидации стомы и одновременно ликвидировать другие патологические состояния при лапароскопии (рассечь спайки в брюшной полости, устранить грыжу около стомы или послеоперационную грыжу камни в желчном пузыре, увеличение лимфоузлов брюшной полости). Так же выполняется малотравматичная методика ликвидации стомы (колостома, илеостома) через мини-доступ.
Наиболее эффективным при раке прямой кишки является хирургическое лечение, характер которого во многом зависит от локализации опухоли, стадии процесса, общего состояния больного и наличии или отсутствии осложнений. Операции обычно предшествует предоперационная подготовка, направленная на терапию сопутствующих заболеваний, уменьшение раковой интоксикации и освобождение кишечника от содержимого. Всем больным с анемией, гипопротеинемией, гиповолемией переливают кровь, плазму и другие белковые препараты. При дегидратации необходима коррекция водно-электролитного баланса. Для подготовки кишечника больного за 5—7 дней до операции переводят на бесшлаковую диету. За 2 сут назначают слабительные и ставят очистительные клизмы (утром и вечером). Утром в день операции после клизмы в прямую кишку вводят газоотводную трубку для удаления оставшейся жидкости. За 5 дней до операции дают фуразолидон по 0,1 г 4 раза в день или накануне операции невиграмон в течение 20 ч 5 раз по 1 капсуле. Хорошие результаты при подготовке прямой кишки к радикальным операциям могут быть получены при применении так называемых элементных диет.
Радикальные операции при раке прямой кишки могут быть трех основных типов: резекции, экстирпации и ампутации. Резекции заключаются в удалении пораженного сегмента прямой кишки с одно- или двухмоментным восстановлением непрерывности органа. К ним относятся передняя резекция, брюшно-анальная резекция по Хохсисгу и резекция по Гартману. Переднюю резекцию производят при локализации опухоли в ректосигмоидном или верхнеампулярном отделе прямой кишки. Операция состоит в мобилизации и иссечении части сигмовидной и прямой кишок с последующим наложением первичного анастомоза конец в конец. Последний создают вручную двухрядными узловыми швами или с помощью сшивающего аппарата КЦ-28. В результате oпeрации сохраняется запирательная функции анального жома и не нарушается иннервация мочевого пузыря. Брюшно-анальная резекция показана при раке верхне- н средиеампуляриого отделов прямой кишки, нижний край которых находится на высоте 7—8 см от заднепроходного отверстия. Операция включает мобилизацию прямой и сигмовидной кишок с перевязкой нижней брыжеечной артерии дистальнее отхождения левой ободочной.
Важными условиями ее успешного выполнения являются достаточная длина сигмовидной кишки и хорошая васкуляризация последней за счет краевой артериальной дуги. Мобилизованную прямую и сигмовидную кишки низводят через лишенный слизистой оболочки концевой отрезок прямой кишки и фиксируют к коже на уровне анального отверстия. Выведенный наружу сегмент кишки отсекают вместе с опухолью. В ряде случаев при раке проксимального отдела прямой кишки первичная резекция сопряжена с большим риском. В этом случае после резекции отрезка кишки, несущего опухоль, проксимальный конец сигмовидной кишки выводят в виде одноствольного подвздошного ануса, а периферическую культю прямой кишки ушивают наглухо и погружают под тазовую брюшину (операция Гартмана).
Экстирпация прямой кишки (обычная и расширенная) занимает одно из видных мест в хирургическом лечении рака кишки, особенно при локализации опухоли ниже 7 см от ануса. Она позволяет удалить орган, несущий опухоль, в пределах фасциальных футляров с параректальной клетчаткой и лимфатическими узлами. Вместе с прямой кишкой удаляют и ее сфинктерный аппарат. Операция состоит из внутрибрюшного и промежностного этапов, которые выполняются одной или двумя бригадами хирургов. После мобилизации сигмовидной и прямой кишок S-образную кишку пересекают, ее отводящую петлю опускают на дно таза и перитонизируют, а приводящий конец выводят в виде одноствольного ануса. Ампутацию прямой кишки в настоящее время производят но довольно ограниченным показаниям при раке аноректальной области, преимущественно в тех случаях, когда имеются противопоказания к экстирпации.
При неудалимом раке прямой кишки производят паллиативные операции. Они направлены на восстановление проходимости кишки выше опухоли посредством наложения двухствольного противоестественного ануса. С этой целью через небольшой разрез в левой подвздошной области выводят петлю сигмовидной кишки, которую подшивают к брюшине и коже с образованием шпоры. Ее просвет вскрывают сразу, если имеется кишечная непроходимость, или через 24—48 ч при ее отсутствии.
За последние годы при раке прямой кишки сделаны попытки наряду с хирургическим лечением применить лучевое лечение н химиотерапию. Однако полученные при этом данные отличаются большой неоднородностью и требуют дальнейших наблюдений.
За последние годы операбельность рака прямой кишки значительно увеличилась. Радикально оперируется 80% больных: более половины из них живут 5 лет и более.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.

Резекция (лат.resectio – обрезывание, срезывание) — операция удаления части органа или анатомического образования.
Резекция кишки выполняется с целью удаления пораженного ее участка в пределах здоровых тканей. После удаления пораженного участка кишки остаются два просвета кишки. Один приводящий, другой отводящий. Непрерывность кишечной трубки восстанавливается путем наложениея анастомоза. При этом формирование кишечного шва производится либо с помощью специальных сшивающих аппаратов, либо накладывается ручной кишечный шов.
В зависимости от характера поражения кишки, локализации и размеров очага поражения, резекция может быть секторальной, экономной, расширенной. Кроме того, отдельно выделяют резекции толстой и прямой кишки при опухолевых заболеваниях.
- Стоимость: 130 000 - 280 000 руб.
- Продолжительность: 1-2 часа
- Госпитализация: 5-7 дней в стационаре
Анатомия кишки
Как анатомическое образование кишечная трубка начинается с двенадцатиперстной кишки, которая расположена забрюшинно, т.е. покрыта париетальной брюшиной (тонкой пленкой, выстилающей изнутри брюшную стенку). Таким образом, она изолирована от свободной брюшной полости и плотно фиксирована в забрюшинном пространстве. Двенадцатиперстная кишка имеет подковообразную форму, конечная ее часть переходит в тощую кишку. При этом место перехода подтянуто связкой Трейца и образует острый угол, который в норме предотвращает обратный заброс кишечного содержимого в двенадцатиперстную кишку. От связки Трейца начинается тонкая кишка. Она находится внутрибрюшинно, имеет достаточно длинную брыжейку, которая обеспечивает значительную ее подвижность. Длина тонкой кишки варьирует от трех до семи метров. Она разделена на два отдела: тощую и подвздошую кишку. Граница условна, поскольку не имеет анатомических ориентиров. Подвздошная кишка переходит в толстую кишку.
Кровоснабжение тонкой кишки происходит из верхней брыжеечной артерии, отходящей от аорты. От нее в брыжейке проходят тонкокишечные артерии (от 12 до 16 ветвей), которые делятся на тощекишечные и подвздошнокишечные ветви. Анастомозируя между собой они образуют аркады первого, второго и выше порядков, калибр которых уменьшается по мере приближения к кишке. У самой стенки они образуют непрерывный сосуд (краевой), от которого к стенке кишки отходят прямые короткие сосуды.
Венозный отток осуществляется обратным порядком по прямым венам, которые образуют широкие аркады, из них собираются вены тощей и подвздошной кишок. Все вены, сливаясь, образуют верхнюю брыжеечную вену. Последняя идет параллельно одноименной артерии, она собирает кровь от тонкой, слепой, восходящей ободочной, части поперечно-ободочной кишки.
Таким образом, благодаря аркадности обеспечивается достаточно богатое кровоснабжение тонкой кишки, что создает благоприятные условия для резекции и наложения анастомоза.
Лимфатическая система тоже развита широко. Основные коллекторы лимфоузлов располагаются в три ряда. Первый ряд лимфоузлов располагается вдоль брыжеечного края кишки, второй проходит на уровне сосудистых аркад, третий — по ходу главных ветвей верхней брыжеечной артерии. Однако некоторые лимфатические сосуды проходят в грудной лимфатический проток, минуя перечисленные заслоны из лимфатических узлов. Этим объясняется случаи быстрого метастазирования злокачественного процесса.
Толстая кишка является конечным отделом пищеварительного тракта и делится на отделы: слепую, ободочную и прямую кишку.
Толстая кишка кровоснабжается из систем верхней и нижней брыжеечных артерий, отходящих от аорты. Правая половина кровоснабжается от верхней брыжеечной артерии. Он нее к соответствующим оделам кишки (слепая, восходящая и часть поперечно-ободочной кишки) отходят подвздошно-толстокишечная, правая и средняя толстокишечные артерии. Левая половина ободочной кишки, сигмовидная и частично прямая кишка кровоснабжаются соответственно по отделам левой толстокишечной, сигмовидными и верхней прямокишечной артериями, отходящими от нижней брыжеечной артерии.
Венозная и лимфатическая системы сопровождают артериальную, причем особенность состоит в том, что первый лимфатический барьер находится в непосредственной близости от кишки в периферических сосудистых ветвлениях, а второй и третий – вокруг магистральных сосудов.
Сохранность Риолановой дуги очень важна при выполнении резекции различных отделов кишки.
Прямая кишка располагается в малом тазу, прилежит к крестцу, полностью находится забрюшинно. Длина кишки около 15 см. По форме имеет форму ампулы, имеет три изгиба. Согласно этим особенностям различают верхнеампулярный, среднеампулярный и нижнеампулярный отделы. Это разделение важно при выборе уровня резекции прямой кишки. Заканчивается прямая кишка заднепроходным каналом. Сложный сфинктерный аппарат, состоящий из наружного и внутренних сфинктеров, обеспечивает замыкательную функцию анального канала.
Прямая кишка имеет три основных источника кровоснабжения: верхнюю прямокишечную артерию (продолжение нижней брыжеечной артерии) и парные средние и нижние прямокишечные артерии, входящие в кровеносный бассейн внутренней подвздошной артерии.
Венозный отток осуществляется по одноименным венам. При этом они образуют в стенке кишки венозные сплетения.
Отток лимфы от верхнего отдела ампулы происходит по верхней прямокишечной артерии в лимфоузлы нижней брыжеечной артерии, что следует учитывать при выполнении резекции. От среднего отдела кишки лимфа отходит к лимфоузлам подвздошных артерий. От нижнего отдела — к паховым лимфоузлам. Кроме того, в процессе задействованы лимфоузлы брыжейки прямой кишки, т.н. мезоректума. Через них могут распространяться метастазы вдоль кишки.
Это очень важные знания, поскольку их использование на практике позволяет выполнять расширенные резекции с соблюдением принципов онкологической безопасности, о чем будет сказано ниже.
Показания к резекции тонкой кишки
В экстренной хирургии показаниями к резекции тонкой кишки являются следующие состояния:
В плановом порядке резекция кишки бывает показана при наличии новообразований тонкой кишки.
Доброкачественные образования в зависимости от размера могут быть удалены либо с использованием секторальной, либо экономной резекции с соответствующим восстановлении проходимости. При злокачественных новообразованиях производится расширенная резекция с клиновидной резекцией брыжейки и удалением проходящего в ней артериально-лимфатического комплекса, связанного с пораженным участком кишки.
Показания к резекции толстой кишки
Резекция по экстренным показаниям.
Нижний отдел кишечной трубки, к которому относится толстая и прямая кишка, имееют ряд особенностей. Прежде всего это сегментарное кровоснабжение, не такое обильное, как у тонкой кишки, а также очень агрессивная кишечная флора просвета нижних отделов. В этих условиях экстренная резекция не всегда может быть закончена наложением анастомоза. Слишком велика опасность несостоятельности. В подавляющем большинстве случаев производится так называемая обструктивная резекция кишки, при которой после удаления участка кишки с очагом поражения анастомоз не накладывается. Нижний (отводящий) коней кишки ушивается наглухо. Верхний (приводящий) выводится в виде колостомы на переднюю брюшную стенку.
Операция безопасна тем, что нет слабого звена — "анастомоза". Она выполняется при осложненных заболеваниях толстой кишки: разрывах дивертикула с образованием воспалительного инфильтрата или абсцесса, массивных ранениях кишки, острой обструктивной непроходимости, других ситуациях, сопровождающихся воспалением и некрозом стенки кишки.
Восстановление целостности кишки, наложение анастомоза производят в плановом порядке не ранее чем через четыре и более меяцев после обструктивной резекции.
Плановые операции на толстой кишке.
Следует отметить, что плановая хирургия толстой и прямой кишки является одним из основных направлений хирургической деятельности нашего Центра. Плановые операции выполняются в основном по поводу:
- новобразований кишки (при доброкачественных и злокачественных опухолях);
- дивертикулярной болезни;
- долихосигмы.
При доброкачественных заболеваниях пораженные участки удаляются методом экономной резекции с анастомозом "конец в конец".
Рак толстой кишки требует более серьезных расширенных резекций. Смысл операции состоит не только в удалении раковой опухоли, но и в профилактике рецидива заболевания в отдаленные сроки. Поэтому резекция должна соблюдать определенные онкологические принципы. В зависимости от локализации раковой опухоли эти резекции дополняются удалением анатомических структур, по которым проходят пути распротранения раковых клеток.
Принципы операции включают широкую мобилизацию брыжейки с сохранением целостности фасции, центральное пересечение магистральных сосудов, питающих резецируемый сегмент кишки, с удалением всех коллекторов лимфооттока, тесно связанных с сосудистым комплексом.
Длина резецируемого участка кишки должна быть достаточной, операция должна включать удаление всех регионарных лимфоузлов, по которым возможно распространение раковых клеток.
Виды операций при раке толстой кишки
При раке левой трети поперечно-ободочной кишки, левого изгиба и нисходящей ободочной кишки выполняют левостороннюю гемиколэктомию — удаление трети поперечно-ободочной кишки с селезеночным изгибом, всей нисходящей ободочной кишки до начального отдела сигмовидной кишки.
Как было сказано выше, такой массивный объем резекции связан с особенностями кровоснабжения и лимфооттока. Мобилизацию кишки начинают с пересечения нижней брыжеечной артерии у места ее отхождения от аорты, что является профилактикой рецидива заболевания.
При поражении сигмовидной кишки объем вмешательства зависит от локализации злокачественного образования. При опухолях средней трети кишки выполняют ее резекцию. В зависимости от стадии и распространенности процесса возможно расширение резекции с перевязкой и пересечением нижней брыжеечной артерии. После удаления резецированного участка кишки анастомоз накладывается между нисходящей частью ободочной и ампулой прямой кишки.
При раке прямой кишки выбор метода резекции зависит от локализации раковой опухоли. При расположении опухоли в ректосигмоидном отделе или ампуле прямой кишки выполняется так называемая передняя резекция прямой кишки, которая не только позволяет радикально удалить опухоль, но и сопровождается хорошими функциональными результатами. Во время операции производится удаление верхних отделов прямой кишки и нижней части сигмовидной. Анастомоз накладывается между сигмовидной и оставшейся частью прямой кишки.
При поражении средней и нижней части прямой кишки, выполняется низкая передняя резекция. Операция включает удаление практически всей прямой кишки, ее брыжейки (мезоректума) вплоть до мышц анального сфинктера. Тотальная мезоректумэктомия в настоящее время является стандартом лечения опухолей прямой кишки, которые располагаются в ее нижнем отделе. При этом методе хирургического лечения частота возврата заболевания (рецидив) минимальна. После удаления части прямой кишки анастомоз накладывается между низведенным концом ободочной кишки и оставшейся самой нижней частью прямой кишки или анальным каналом. Эта операция считается сфинктерсохраняющей, однако, для разгрузки анастомоза и, следовательно, защиты может потребоваться формирование временной илестомы.
Виды анастомозов кишки
Способ восстановления целостности кишечной трубки после резекции зависит от анатомических условий и состояния кишки. Рассматривают три вида анастомозов.
- Анастомоз "конец в конец" (по типу восстановления труб газопровода) наиболее физиологичен и наиболее часто используется для восстановления целостности кишечной трубки.
- Анастомоз "бок в бок" накладывается в случаях несоответствия ширины просвета соединяемых концов кишки. В этой ситуации просветы кишечных трубок ушиваются наглухо, сбоку производится вскрытие просвета сближенных приводящей и отводящей петель. Накладывается боковой анастомоз.
- Анастомоз "конец в бок" накладывается в определенных условиях для обеспечения физиологичности поступления кишечного содержимого. Могут быть анастоматизированы участки тонкой кишки, например, при резекции желудка по Ру. Либо соустье накладывается между тонкой и толстой кишкой, например, при удалении правого фланга ободочной кишки (правосторонняя гемиколэктомия).
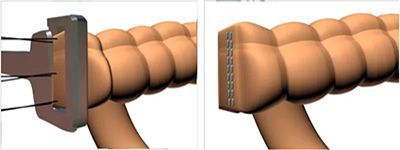
По методам выполнения выделяют ручной и аппаратный шов. Разработка и внедрение в хирургическую практику сшивающих аппаратов произвело революционный прорыв в хирургии желудочно-кишечного тракта. Аппараты обеспечивают надежное, прецизионное наложение шва. Исключается зависимость качества наложения анастомоза от квалификации хирурга. Аппаратный анастомоз надежен, прежде всего, за счет трехрядного скобочного шва, создающего герметичное сшивание тканей.
Применение сшивающих аппаратов значительно ускорило и облегчило наложение надежных анастомозов в труднодоступных, неудобных для ручного шва местах и значительно облегчило выполнение сложных операций, в частности, при низких резекциях нисходящей ободочной и прямой кишки.
Следует заметить, что компания Auto Suture™ первой в мире стала применять титановые скрепки, которые не дают артефактов при магнитно-резонансной томографии , что в последующем стало мировым стандартом для сшивающих аппаратов.
Сшивающие аппараты делятся на три группы в зависимости от функционального предназначения:
Виды хирургического доступа при резекции кишки
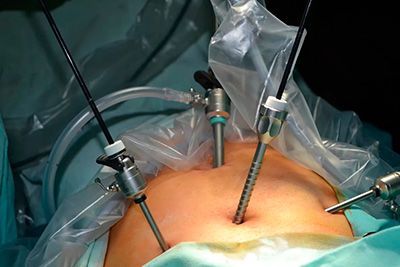
В настоящее время благодаря развитию новых технологий появились современные малоинвазивные способы хирургических вмешательств. В данном случае речь идет о лапароскопической резекции толстой кишки и прямой кишки, выполняемой через небольшие разрезы.
Таким образом, сегодня резекцию толстой кишки выполняют двумя способами: через лапаротомию и лапароскопически. Понятно, что операции через широкий разрез брюшной стенки более травматичны, хотя обеспечивают достаточный обзор и доступ к очагу поражения.
Лапароскопические операции значительно менее травматичны, однако требуют очень дорогого инструментария и оборудования. Кроме того, такие операции весьма специфичны и могут выполняться только обученными специалистами высокой квалификации.
Резекции правых отделов ободочной кишки начинают с пересечения заинтересованных сосудов. После выделения кишки (этап мобилизации) пораженная пется выводится через небольшой разрез передней брюшной стенки. Производится резекция и наложение анастомоза вне брюшной полости (экстракорпорально).
Накопленный опыт сегодня убедительно доказывает, что результаты лапароскопической резекции ничем не отличаются результатов резекций, выполненных открытым доступом. И даже напртив, оставляют за лапароскопической методикой несомненные преимущества:
- малотравматичность;
- низкий болевой синдром;
- раннюю активизацию, быструю реабилитацию больных;
- отсутствие осложнений, связанных с наличием лапаротомной раны (нагноение, образование послеоперационных грыж);
- низкий процент других осложнений, как в раннем, так и в отдаленном периоде.
В многопрофильной клинике ЦЭЛТ накоплен многолетний опыт лапароскопических резекций. Хирургическое отделение оснащено современным лапароскопическим высокотехнологичным оборудованием и инструментарием. Клиника лицензирована на выполнение онкологических операций.
В практическом отношении отработаны основные технические приемы, этапы операций на всех отделах ободочной и прямой кишки. Достигнуты хорошие результаты как в раннем, так и в отдаленном послеоперационном периоде. Проводится постоянный анализ результатов лечения, оперированные больные находятся под постоянным медицинским контролем. Мониторинг позволяет нам оценивать и улучшать достигнутые результаты.
Рак прямой кишки – одна из самых серьезных болезней нашей цивилизации, которая занимает 4 место среди всех онкологических патологий и 2-е место среди опухолей желудочно-кишечного тракта.
Рак прямой кишки – что это такое?
Это злокачественное онкологическое заболевание происходит из эпителия прямой кишки. Этой опухоли присущи характерные черты любого злокачественного образования – быстрый рост, прорастание в соседние ткани, метастазирование.
Подвержены болезни мужчины и женщины в равной степени. Рост числа заболевших отмечается с 45 лет, а пик заболеваемости приходится на 75-летних.
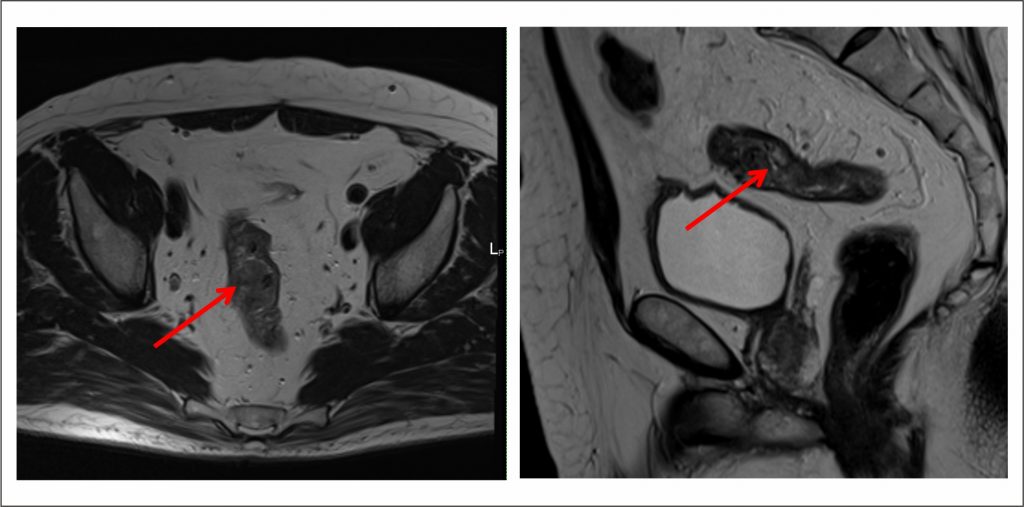
О заболевании
Слизистая оболочки конечного участка толстой кишки покрыта цилиндрическим эпителием с большим количеством желез. Их клетки продуцируют слизь. Под влиянием факторов риска появляются патологические клетки с бесконтрольным делением и утратой механизма апоптоза – запрограммированной гибели. Постепенно из них формируется опухоль прямой кишки.
Предположительно установлены причины рака прямой кишки:
- Неправильное питание.
Преобладание в рационе мясной пищи, животных жиров с одновременным дефицитом растительной клетчатки ухудшает прохождение кала, способствует запорам и развитию колоректальных опухолей. - Роль наследственности — замечена при возникновении некоторых форм новообразований.
- Предраковые патологии — полипы, болезнь Крона, неспецифический язвенный колит.
- Иммунодефицитные состояния, карцинома половых органов или молочной железы у женщин.
Виды рака прямой кишки
Тип опухоли определяется ее локализацией:
- Аноректальное расположение характерно для 5-8% случаев.
- Ампулярное встречается чаще других, до 80%. Это патология в самой широкой части кишки.
- Надампулярная локализация до 12% больных.
Характер роста опухоли может быть:
- экзофитный – растет в просвет кишечника;
- эндофитный – прорастает толщу стенки, инфильтрирует ее, может охватывать циркулярно;
- смешанный рост.
По гистологической картине новообразование бывает:
- железистый рак (аденокарцинома);
- солидный;
- перстневидно-клеточный;
- скирр;
- плоскоклеточный.
Симптомы рака прямой кишки, первые признаки
Развитие опухолевого процесса вызывает отдаленные признаки рака прямой кишки:
- слизь и кровь в кале;
- гнойные выделения;
- чувство переполненного кишечника;
- вздутие живота;
- боль в области прямой кишки;
- хроническая усталость, утомляемость;
- анемия;
- потеря веса.
На начальных стадиях проявления болезни может не быть. При выявлении анемии неизвестного происхождения стоит искать причину скрытого кровотечения. Возможно, это рак.
Поздние стадии характеризуются поражением других органов:
- прорастание в соседние органы, образование межорганных свищей;
- гнойно-воспалительные процессы – парапроктит, флегмона малого таза;
- перфорация опухоли надампулярной локализации с развитием перитонита;
- кровотечение.
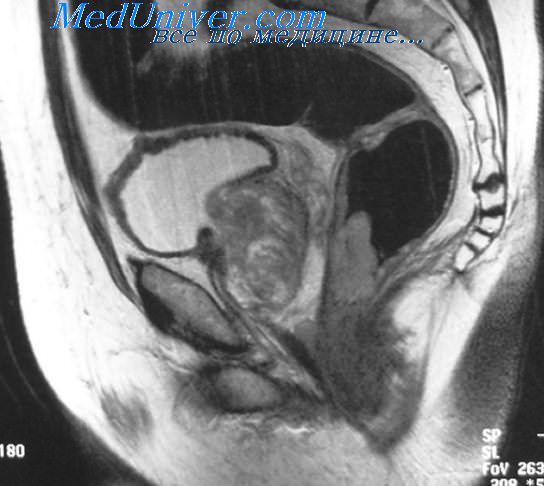
Как выглядит рак прямой кишки – фото
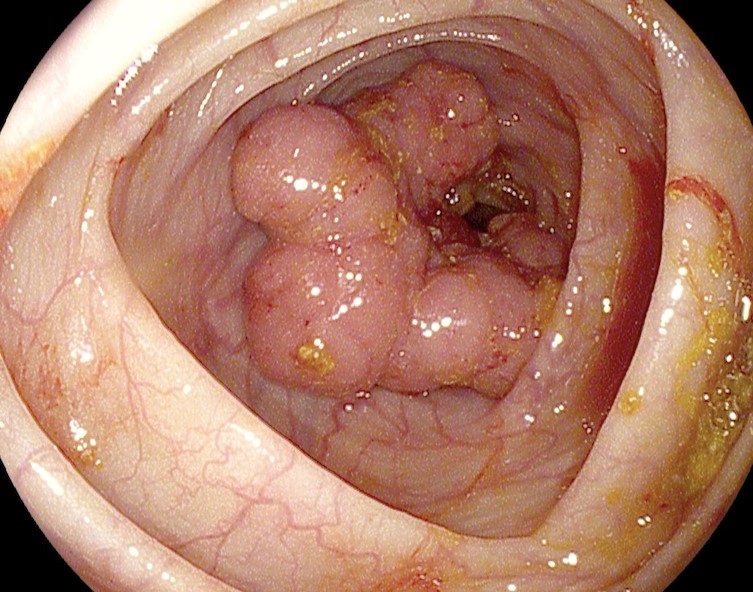
На фото рака прямой кишки можно заметить, что он значительно сужает просвет кишечника. Это является причиной запоров, переполненного живота, метеоризма.
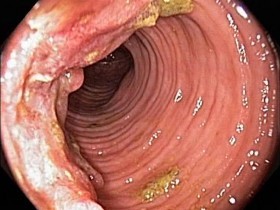
На этом фото карцинома растет инфильтративно, охватывая стенку.
Диагностика
После обращения к врачу, определяют симптомы, которые беспокоят пациента и позволяют предположить болезнь ректального отдела.
Общий анализ мочи и крови отражают состояние организма, наличие воспаления, анемию, работу почек и мочевого пузыря
Этот метод позволяет выявить опухоли аноректальной локализации. Определяют состояние сфинктера, слизистой оболочки.
Для обследования внутренней поверхности прямой кишки в более удаленных участках:
— ректороманоскопия – изучение кишечника с помощью жесткой трубки с оптическим прибором на конце;
— колоноскопия – исследование с помощью гибкого эндоскопа, позволяет обследовать весь кишечник.
Из подозрительных и измененных участков берут части тканей, которые изучаются на предмет раковых клеток или диспластических предраковых процессов.
Для дифференциальной диагностики рака, обнаружения на ранней стадии изменений, которые могут привести к онкологии.
Для определения распространенности злокачественного процесса. Можно выполнять абдоминально – через брюшную стенку, и трансректально – через анальное отверстие.
Часто возникает сочетание опухолей кишечника с гинекологическими карциномами – раком тела матки, яичников, а также молочной железы.
С применением контрастного вещества. На снимках заметны дефекты наполнения кишечника, патологические разрастания тканей, стенозы, вызванные новообразованием.
Выявляет даже небольшие по размеру патологические очаги, метастазы и инвазию опухоли в соседние органы, ее топографическое положение относительно других структур. Метод безопасен, не создает радиационную нагрузку, в отличие от КТ.
Стадии рака прямой кишки
Течение ракового процесса при отсутствии должного лечения прогрессирует. Стадия определяется по степени поражения самого кишечника, прорастанием ее через стенку, наличием метастазов в лимфоузлах, отдаленных поражениях других органов.
В связи с этим опухоли делят на 4 стадии. Такое распределение универсально для любых злокачественных опухолей.
1 стадия – опухоль небольших размеров, растет на слизистом слое, не поражает соседние органы и лимфоузлы.
2 стадия делится на А и Б. 2А – это поражение от трети до половины окружности кишечной трубки, но растет строго в стенке или просвете, метастазов нет. 2Б – размер очага такой же, но есть метастазы в околокишечных лимфоузлах.
3А – опухоль занимает более половины окружности кишки, прорастает через все слои и околокишечную клетчатку. Могут быть единичные метастазы в ближайших лимфоузлах.
3Б – любой размер опухоли, метастазы в отдаленных лимфоузлах, принимающих лимфу от ректальной области.
4 стадия – метастазы распространяются по внутренним органам и отдаленным лимфатическим узлам. Размер первичной опухоли может быть любой.
Методы лечения рака прямой кишки
Небольшой размер опухоли и ее прорастание только через слизистый и подслизистый слой прямой кишки, не затрагивая мышечный и серозный, позволяет выполнить хирургическое удаление самой опухоли. Иногда возможно проведение операции через кишку с помощью колоноскопа.
Если она проросла в мышечный слой, то показана резекция прямой кишки или экстирпация (полное удаление органа). Также удаляется параректальная клетчатка и лимфоузлы, в которых в 20% случаев уже обнаруживаются метастазы. Для проведения операции используют два доступа – лапаротомия (рассечение брюшной стенки) и лапароскопия (операция с помощью видеооборудования через несколько проколов на животе).
Тип операции выбирается исходя из локализации опухоли. Высокое расположение позволяет провести удаление новообразования и временно вывести конец кишки на брюшную стенку – сформировать колостому для дефекации. Такая манипуляция нужна, если пока сшить между собой концы кишки невозможно. Вторым этапом через некоторое время восстанавливают целостность кишечника.
При низком расположении опухолевого процесса, если ниже ее не осталось здоровых тканей, проводят удаление пораженного участка и анального отверстия, накладывают колостому на брюшную стенку.
Прогноз выживаемости
После проведения радикальной операции выживаемость в течение 5 лет колеблется в пределах 34-68%. На исход лечения влияет стадия, на которой была диагностировна опухоль, состояние самого пациента, его возраст, сопутствующие заболевания.
В зависимости от стадии опухолевого процесса, пятилетняя выживаемость определена следующими цифрами:
- 1 стадия – до 77%;
- 2 стадия – до 73%;
- 3 а стадия – 46%;
- 3 б стадия – 43%.
4 стадия не рассматривается в данной статистике. Радикальные операции зачастую провести невозможно, т.к. метастазы опухоли диссеминрованы по всему организму. Летальный исход зависит от общего состояния больного.
Противопоказания
Операция противопоказана при следующих условиях:
- тяжелые хронические заболевания пациента – артериальная гипертензия, ишемическая болезнь сердца, когда невозможно дать наркоз;
- преклонный возраст пациента;
- запущенные стадии рака.
При распространенном процессе с метастазированием во многие органы применяют паллиативные резекции, направленные на облегчение состояния больного. Симптоматические операции – наложение обходных анастомозов, чтобы разгрузить кишечник и избежать осложнений на последних стадиях рака.
Лечение до и после операции
Химиотерапия и лучевая терапия показаны для больных с опухолями 2 и выше стадиями.
Если до операции были выявлены метастазы в нескольких лимфоузлах, а опухоль проросла мышечный слой, то на этапе подготовки к операции проводят лучевую терапию коротким курсом в течение 5 дней. Это позволяет уничтожить ранние метастазы, уменьшить размер самого образования.
Лечение рака прямой кишки после хирургического вмешательства проводится после получения патоморфологических данных об удаленных тканях. Решается вопрос о проведении облучения или его сочетании с химиотерапией. Лучевая терапия после операции уничтожает оставшиеся клетки в зоне первичной опухоли и предупреждает ее рецидив. У неоперабельных больных она облегчает состояние.
Чувствительность к химиотерапии выявляется у 30% больных. Ее назначают с лечебной целью для уничтожения метастазов.
Также химиотерапию проводят адьювантно – для предупреждения распространения карциномы, если выявлялось поражение нескольких лимфоузлов. Этот способ терапии улучшает качество и продолжительность жизни пациентов с метастазами. Применяют препараты платины, 5-фторурацил, лейковарин, фолинат кальция. Лекарства вводятся внутривенно капельно, курсами по несколько дней. Также применяют химиотерапию в сочетании с лучевой до проведения операции при местнораспространенной форме рака. Такое комбинированное лечение проводят в течение 1-1,5 месяца, а после окончания облучения через 6 месяцев выполняют операцию.
Читайте также:

