Обеспечение венозного доступа у детей реферат
Обновлено: 02.07.2024
Катетеризация вен является одной из самых необходимых и используемых в стационаре методик быстрого и постоянного доступа к кровеносной системе ребенка. Преимуществами катетеризации вен над другими методами доступа к кровеносной системе являются меньший риск занесения инфекции, повышенная безопасность, возможность быстрого введения лекарственных средств в различных комбинациях, питательная поддержка, инфузионная терапия, а также мониторинг венозного давления.
Катетеризация вен является процедурой, которая требует от медицинского персонала существенной подготовки. Врач и медицинская сестра должены полностью понимать суть и методику проведения, а также осложнения, которые могут возникнуть во время или после проведения процедуры.
В целом, частота осложнений колеблется в диапазоне до 15%, механические осложнения происходят у 5-19% пациентов, инфекционные осложнения у 5-26% и тромботические осложнения у 2-26% пациентов. Все эти осложнения являются потенциально опасными для жизни, поэтому, как уже было сказано выше, медицинский персонал должен иметь большой опыт работы в этой области.
В большинстве случаев и в первую очередь предпринимается периферическая венозная катетеризация, поскольку периферические вены наиболее доступны.
Катетеризация периферических вен.
Периферический внутривенный (венозный) катетер – это устройство, введенное в периферическую вену и обеспечивающее доступ в кровяное русло при следующих внутривенных манипуляциях:
- Введение лекарственных препаратов пациентам, которые не могут принимать препараты орально, либо в случае необходимости быстрого и точного введения препарата в эффективной Концентрации (особенно когда препарат может изменить свои свойства при оральном приеме);
- Осуществление частых курсов внутривенной терапии хроническим больным;
- Струйное введение препаратов, например введение антибиотиков;
- Забор крови для клинических исследований;
- Доступ в кровяное русло при неотложных состояниях (быстрый венозный доступ при необходимости одновременного проведения экстренных вливаний препаратов или большой скорости введения растворов);
- Переливание препаратов крови;
- Парентеральное питание,
- Регидратация организма,
Введение радиологических контрастных агентов для компьютерной томографии (КТ) или магнитно-резонансной томографии (МРТ).
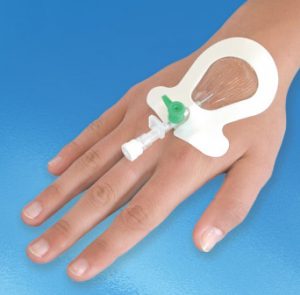
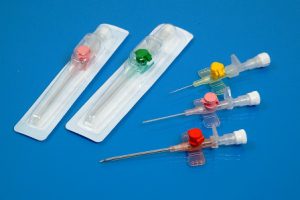
Периферические катетеры различаются по цветам в зависимости от диаметра просвета и длины.
Хорошо выбранный венозный доступ является существенным моментом успешной внутривенной терапии. При выборе места катетеризации необходимо учитывать предпочтения пациента, простоту доступа к месту пункции и пригодность сосуда для катетеризации.
КРИТЕРИИ ВЫБОРА ВЕНЫ:
- Сначала катетеризируются дистальные вены.
- Предпочтительнее сосуды крупные, мягкие и эластичные на ощупь.
- Лучше использовать прямые вены, соответствующие длине катетера.
Наиболее часто катетеризируются латеральные и медиальные подкожные вены руки, промежуточные вены локтя и промежуточные вены предплечья. Иногда используются пястные и пальцевые вены при невозможности катетеризации выше перечисленных вен.
При выборе катетера необходимо ориентироваться на следующие критерии:
- Диаметр вены
- Необходимая скорость введения раствора;
- Потенциальное время нахождения катетера в вене;
- Свойства вводимого раствора.
Материал, из которого изготовлен катетер, имеет существенное значение при внутривенной терапии. При выборе оборудования для катетеризации вен предпочтение должно отдаваться современным тефлоновым и полиуретановым катетерам. Их применение существенно снижает частоту осложнений и при качественном уходе срок эксплуатации катетера значительно выше.
ЕЖЕДНЕВНЫЙ УХОД ЗА КАТЕТЕРОМ.
Необходимо помнить, что максимум внимания к выбору оборудования, процессу постановки катетера и качественный уход за ним являются главными условиями успешности проводимого лечения и профилактики осложнений. Необходимо четко соблюдать правила эксплуатации катетера.
- Каждое соединение катетера – это ворота для проникновения инфекции.
- Следует избегать многократного прикосновения руками к оборудованию.
- Чаще менять стерильные заглушки, никогда не использовать заглушки, внутренняя поверхность которых могла быть инфицирована.
- Сразу после введения антибиотиков, концентрированных растворов глюкозы, препаратов крови следует промывать катетер небольшим количеством физиологического раствора.
- Для профилактики тромбоза и продления функционирования катетера в вене рекомендуется дополнительно промывать катетер физиологическим раствором днем, между инфузиями.
- Обязательно нужно следить за состоянием фиксирующей повязки и менять ее при необходимости.
- Регулярно осматривать место пункции с целью раннего выявления осложнений. При появлении отека, покраснении, местном повышении температуры, непроходимости катетера, подтекания, а также при болезненных ощущениях при введении препаратов следует поставить в известность врача и удалите катетер.
- При смене лейкопластырной повязки запрещается пользоваться ножницами. Существует опасность для катетера быть отрезанным, что приведет к попаданию катетера в кровеносную систему.
- Информацию об объеме введенных препаратов в течение суток, скорости их введения регулярно вносится в карту наблюдения за пациентом для контроля эффективности проводимой инфузионной терапии.
Несмотря на то, что катетеризация периферических вен значительно менее опасная процедура по сравнению с катетеризацией центральных вен, она несет в себе потенциал осложнений, как и любая процедура, нарушающая целостность кожного покрова. Однако большинства осложнений можно избежать, благодаря хорошей манипуляционной технике медсестры, строгому соблюдению правил асептики и антисептики и правильному уходу за катетером.
Важно помнить, что все вышеперечисленные обязанности по уходу за катетером ложатся как на медицинский персонал, так и на взрослых, с которыми ребенок пребывает в стационаре!
Показания для установки периферического венозного доступа:
1. Введение лекарственных средств, растворов внутривенно или обеспечение парентерального питания.
Оборудование для установки периферического венозного доступа у детей. Во второй половине 60-х гг. XX в. были разработаны и выпущены различные виды устройств для доступа к периферическим венам, начиная от металлических игл различного диаметра и пластиковых канюль, одно- и многопросветных катетеров различных размеров до полностью имплантируемых устройств (портов).
Выбор наиболее безопасного и эффективного сосудистого доступа зависит от антропометрических параметров новорожденного, лечебных целей и продолжительности лечения с использованием наиболее подходящего устройства и методики. В данной главе описана методика установки периферического венозного доступа.
Стерильное оборудование для установки периферического венозного доступа:
1. Тампоны с повидон-йодом или 70% спиртом (или другим антисептиком).
2. Подходящая игла (для переливания крови минимальный 24-й размер).
а. Внутривенный катетер 21-24-го размера (предпочтительны рентгеноконтрастные).
3. Переходник для канюли (Т-образный).
4. Марлевые тампоны 5x5 см.
5. Шприц объемом 3 мл с физиологическим раствором.
6. Гепаринизированный раствор для промывания гепаринового замка (гепарин 0,5-1 ЕД/мл физиологического раствора).
7. Ножницы (для катетеризации вен кожного покрова головы).
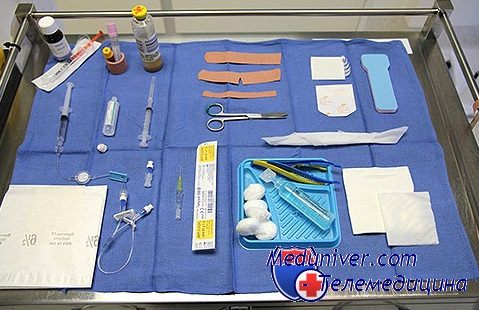
Нестерильное оборудование для установки периферического венозного доступа:
1. Жгут.
2. Источник дополнительного освещения.
3. Материалы для фиксации конечности (см. гла-вуЗ).
4. Устройство для трансиллюминации (необязательно).
5. Теплый компресс для согревания конечности в случае необходимости (обогреватель для пятки).
6. Подходящего размера доска для конечности.
7. Ватные шарики.
8. Ножницы.
9. Пористый прозрачный или полупрозрачный лейкопластырь шириной 1,25-2,5 см.
а. Для предохранения кожи у незрелых детей используют минимальное количество лейкопластыря и пектиновую прокладку (Duoderm, ConvaTec/Bristol-Myers Squibb, Princeton, NJ, USA; Hollihesive, Hollister, Libertyville, IL, USA).
б. Прозрачные пластырь или повязка позволяют наблюдать за местом катетеризации (Tegaderm, 3M Health Care, St. Paul, MN, USA).
в. Выпускаются устройства Veni-Gard Jr. для наложения самоклеющегося пластыря (ConMed IV Site Care Products, Utica, NY, USA).
10. По мере необходимости используют соску-пустышку. Во время сосания высвобождаются эндорфины, которые снижают интенсивность боли.
Возможно тугое пеленание ребенка с оставлением конечности, на которой будет производиться доступ к венозному руслу. Пеленание облегчает проведение процедуры.
У некоторых новорожденных в критическом состоянии, например с устойчивой легочной гипертензией, могут потребоваться обезболивание, седация и/или миорелаксация перед любым инвазивным вмешательством, в том числе и перед установкой внутривенного доступа.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Николенко А.В., Кон Е.М., Сандакова Г.С., Старцева Ю.В.
Пермская государственная медицинская академия
ВВЕДЕНИЕ
За один год в мире для обеспечения различных видов внутривенной терапии (ВВТ) врачами устанавливается свыше 500 миллионов периферических (ПВК) и более 15 миллионов центральных венозных катетеров (ЦВК). Однако, любая методика вмешательства с нарушением целостности сосудистой системы требует повышенной осторожности, т.к. в настоящее время проблема инфекций. передаваемых через кровь (СПИД, гепатит), стоит чрезвычайно остро. В этом плане, при проведении внутривенной (ВВ) терапии особое значение придается практическим навыкам врачей, особенностям методики, выбору инструментария и прочим мерам безопасности. Тем более, что эта давно применяемая рутинная методика, таит в себе огромный потенциал осложнений, т.к. критическое отношение к ней чрезвычайно низкое. Введение катетера, нарушающего защитный кожный слой, является дополнительной потенциальной опасностью для пациента в плане инфицирования. Источником инфекции может быть катетер, инфузионная система (ИС) или инфузируемый раствор, что ежегодно приводит к угрожающему количеству осложнений и, в частности, к развитию ангиогенного сепсиса. Вопросы материальных затрат при спасении жизни, безусловно, должны ставиться на второе место, но нельзя не учитывать те затраты, которые идут на борьбу с инфекцией. В США. к примеру, осложнения. связанные с ВВТ, требуют дополнительных расходов порядка нескольких миллиардов долларов ежегодно. Исследования, проводимые с 1964 года показывают, что уровень внутрибольничной инфекции может быть снижен на треть с помощью улучшенного ухода за катетером канюлей и использованием более совершенного оборудования. Этот вывод был подтвержден несколькими медицинскими учреждениями. Проще говоря, при максимуме внимания к выбору оборудования и процессу лечения, уровень ангиогенного сепсиса (АС) существенно снижается. А это снижение может привести к значительному сокращению продолжительности лечения, т.к. АС приводит к увеличению пребывания больного в клинике в среднем на одну неделю, а по некоторым данным - до 2-3 недель.
СТРОЕНИЕ СОСУДИСТОЙ СИСТЕМЫ
Сосудистая система является частью сердечно-сосудистой системы, состоящей из:
Сосудистая система поддерживает внутреннюю среду организма посредством процессов, известных как гомеостаз.
КОМПОНЕНТЫ СОСУДИСТОЙ СИСТЕМЫ:
АРТЕРИИ
Артерии (рис 1) сглаживают пульсирующий под большим давлением поток крови, богатой кислородом, особенно на выходе из сердца. Поэтому артерии имеют толстый мышечный слой. Мышцы артериальной стенки могут сокращаться или расслабляться под действием нервных или химических стимулов и температуры, что будет оказывать прямое влияние на артериальное давление пациента.
Рис. 1.
ВЕНЫ
Кровь от капилляров поступает под низким давлением, поэтому вены (рис. 2) не имеют такой мощной мышечной стенки, как артерии. Для того, чтобы кровь продвигалась к сердцу, преодолевая силу притяжения, вены имеют клапаны препятствующие обратному току венозной крови. Вены не пульсируют, что является важным диагностическим признаком при выборе сосуда для катетеризации. Вены также выступают в роли сосудистых емкостей, в которых организм может депонировать кровь, но не оказывают прямого влияния на кровяное давление. Мышечный слой вен намного тоньше, но также может сокращаться и расслабляться в ответ на стимуляцию. Тепло, например, расслабляет и расширяет вены, что облегчает обнаружение вены и её катетеризацию. Холод вызывает сужение вен, что затрудняет определение вены и ее пункцию.
Рис. 2.
Страх перед постановкой катетера, который испытывает пациент, не знающий сути процедуры, может вызвать ваговазальный рефлекс, приводящий у некоторых пациентов к уменьшению наполнения периферических вен. Это делает очень сложным выбор и пункцию вены.
Внешняя оболочка - адвентиция, состоит из циркулярной соединительной ткани, которая окружает и поддерживает сосуд. Вена имеет внутреннюю оболочку или эндотелий.
Острые повреждения внутренней оболочки - эндотелия - могут возникнуть в результате:
1. слишком быстрого продвижения катетера по вене;
2. плохой фиксации вены в процессе катетеризации;
3. введения катетера слишком большого размера диаметра;
4. недостаточной фиксации катетера к коже;
5. несоблюдения правил асептики и антисептики;
6. введения раздражающих веществ.
Острое повреждение эндотелия, вызванное катетеризацией вены, может привести к:
1. воспалению в области пункции;
2. воспалению вены на значительном протяжении (флебиту);
3. образованию пристеночных тромбов;
4. окклюзии вены.
КЛАПАНЫ
Вены доставляют к сердцу и легким кровь против силы притяжения. Для того, чтобы кровь не оттекала обратно в нижележащие сосуды, в венах есть клапаны (рис. 3). Но это лишь один компонент механизма продвижения крови к сердцу. Вены всегда расположены вблизи групп мышц. По мере того, как эти мышцы сокращаются и расслабляются, они продвигают кровь в вышележащие отделы сосудистой системы. Это явление известно как венозный насос.
Рис. 3.
При пункции вен в области их слияния может быть затруднен ток крови в индикаторную камеру катетера, затруднено продвижение катетера по вене или введение инфузионного раствора. Это может быть вызвано нахождением конца катетера вблизи венозного клапана. При возникновении вышеуказанных проблем катетер следует немного подтянуть назад или произвести катетеризацию в другом месте.
ПОКАЗАНИЯ К ПОСТАНОВКЕ ПЕРИФЕРИЧЕСКИХ ВЕНОЗНЫХ КАТЕТЕРОВ
ВВЕДЕНИЕ ЛЕКАРСТВЕННЫХ ПРЕПАРАТОВ
Парентеральное введение лекарственных препаратов проводится:
• пациентам, которые не могут принимать лекарства орально;
• если препарат может изменить свои свойства при оральном приеме;
• если лекарственный препарат в эффективной концентрации должен быть введен быстро и/или точно;
• для струйного (болюсного) введения препаратов, например антибиотиков (согласно инструкциям по применению от производителя препарата).
РАСЧЕТ КОЛИЧЕСТВА ПРЕПАРАТА
Для расчета дозы препарата для внутривенного (ВВ) введения используйте следующую формулу:
Dн / Dу * Vр-ра
Dн - ДОЗА назначенная
Dу - ДОЗА в имеющейся упаковочной единице
Vр-ра - ОБЪЕМ РАСТВОРА в имеющейся упаковочной единице
ПРИМЕР: Пациенту необходимо ввести 15 единиц инсулина.
Инсулин отпускается во флаконах 100 ЕД в 1 мл. Расчет по формуле:
15\100 х I =0,15 мл.
(вводить инсулиновым шприцем или шприцем объемом 1 мл)
ЗАБОР КРОВИ ДЛЯ КЛИНИЧЕСКИХ ИССЛЕДОВАНИЙ
Основные типы исследований включают в себя:
• газовый состав крови;
• биохимическое исследование крови (показатели функции печени, мочевина и электролиты);
• содержание лекарств (наркотиков) в плазме крови.
Локтевая вена - наиболее частое место взятия крови.
Катетер может быть оставлен в вене и закрыт луеровским замком или обтуратором.
ПОТРЕБНОСТЬ В СОСУДИСТОМ ДОСТУПЕ ПРИ НЕОТЛОЖНЫХ СИТУАЦИЯХ
• Если может потребоваться экстренное введение лекарственного препарата или раствора, катетер устанавливается для обеспечения быстрого доступа в кровяное русло.
• Большая скорость введения необходима при инфузии крови и растворов для увеличения объема циркулирующей крови.
• Доступ должен сохраняться, если инфузия не производится: ставится луеровский замок, обтуратор или гепариновый замок.
ПАРЕНТЕРАЛЬНОЕ ПИТАНИЕ
o полное парентеральное питание (ППП);
o частичное парентеральное питание (ЧПП).
Вследствие особенностей некоторых компонентов парентерального питания, например раздражающего действия липидов, содержащие питательные их смеси должны вводиться через центральные вены.
РЕГИДРАТАЦИЯ
• Для восстановления водно-электролитного баланса.
• Для коррекции ключевых электролитов: натрия, калия и кальция.
- изотонические (например, физиологический раствор);
- гипотонические (например, 0,45% раствор натрия хлорида);
- гипертонические (например, 10% водный раствор глюкозы, 6,5% р-р хлорида натрия)
Вследствие раздражающего действия некоторых гипертонических растворов, например, 20% раствор глюкозы, они должны вводиться через центральные вены.
РАСЧЕТ СКОРОСТИ ВВЕДЕНИЯ РАСТВОРА
Примечание: 5% раствор содержит 5 г вещества на 100 мл раствора.
В растворах с концентрацией 1:1000 содержится 1 г вещества на 1000 мл раствора.
Скорость ВВ введения раствора может быть рассчитана по формуле:
ПРИМЕР: Пациенту необходимо ввести 500 мл 5% раствора глюкозы за 4 часа
Расчет по формуле:
500 / 4 х 20 / 60 = 41,6 капли/минуту или = 42 капли/минуту (округлив до ближайшего целого числа).
СИСТЕМЫ ДЛЯ ВНУТРИВЕННОГО ВВЕДЕНИЯ
При введении раствора важно использовать соответствующую ему инфузионную систему.
стандартная инфузионная система с фильтром 10 микрон; при расчете скорости введения считать, что 20 капель - это 1 мл раствора.
Введение лекарственных препаратов:
бюретки с фильтром 100 микрон; при расчете скорости введения считать, что 60 капель через микродозатор - это 1 мл раствора.
Система для переливания крови:
используется только для введения эритроцитная масса и свежезамороженной плазмы. Продукты переработки плазмы, такие, как альбумин, желатины и крахмалы, должны вводиться через стандартные инфузионные системы; при расчете скорости введения считать, что 15 капель - это 1 мл раствора,
Тромбоцитная масса должна вводиться только через специальную систему для введения тромбоцитной массы. Криопреципитат также может быть введен через систему для введения тромбоцитной массы. При расчете скорости введения считать, что 15 капель - это 1 мл раствора.
УСТРОЙСТВА ДЛЯ ОБЕСПЕЧЕНИЯ ДОСТУПА В СОСУДИСТОЕ РУСЛО:
1. периферические венозные катетеры;
2. катетеры для периферических артерий;
3. центральные венозные катетеры;
4. центральные артериальные катетеры;
5. системы контроля за кровяным давлением;
6. катетеры в центральных венах, введенные через периферические вены.
ПРЕИМУЩЕСТВА ПЕРИФЕРИЧЕСКИХ ВЕНОЗНЫХ КАТЕТЕРОВ:
• наиболее часто используемые внутрисосудистые устройства;
• вследствие относительно короткого периода катетеризации (24- 72 часа) инфекции кровотока возникают достоверно редко;
ОСЛОЖНЕНИЯ
• основные осложнения - флебиты, связанные с физико-химическими характеристиками вводимых веществ;
• для частоты развития местных осложнений (в частности, флебитов) имеют большое ВЛИЯНИЕ материал, из которого изготовлен катетер, тип инфузата и техника постановки катетера.
ПРАВИЛА ВЫБОРА ВЕНЫ
• Сначала использовать дистальные вены.
• Использовать вены, мягкие и эластичные на ощупь.
• Использовать там, где возможно, крупные, хорошо визуализируемые вены.
• Использовать прямые вены, соответствующие длине катетера.
• Использовать вены не на "рабочей" руке.
• Обеспечить конечности хорошую опору.
• Обеспечить простоту доступа к месту пункции.
НАИБОЛЕЕ ЧАСТО ИСПОЛЬЗУЕМЫЕ ВЕНЫ
(на примере правой руки)
Пястные вены (расположены на тыле кисти)
Легко определяются и пальпируются, возможна повторная катетеризация.
Противопоказано использование у пожилых, когда тургор кожи и подкожной клетчатки снижен.
Латеральная подкожная вена руки
Размер и расположение делают ее идеальной для катетеризации, но необходимо соблюдать меры профилактики механического раздражения стенки вены из-за близости к суставу (фиксация сустава).
Медиальная подкожная вена руки
Редко используется. Крупная и легко пальпируемая, эта вена сложна для доступа и фиксации из-за своего расположения.
Промежуточные латеральная и медиальная подкожные вены руки, промежуточная вена локтя, промежуточная вена предплечья
Часто используемые, крупные, поверхностно расположенные вены. Легко обнаруживаются и пальпируются, хорошо фиксированы к подлежащим тканям. Однако из-за близости к суставу и с целью профилактики механического раздражения стенки вены требуется фиксация сустава. Кроме этого, при катетеризации промежуточной латеральной подкожной вены руки имеется опасность повреждения плечевой артерии.
Пальцевые вены используются только как последняя возможность катетеризировать вену, могут быть использованы лишь катетеры маленького диаметра.
ВЕНЫ, КАТЕТЕРИЗАЦИЮ КОТОРЫХ СЛЕДУЕТ ИЗБЕГАТЬ
• Вены, жесткие на ощупь и склерозированные (высокая вероятность повреждения сосудов).
• Области сгибательной поверхности суставов (повышенный риск механического повреждения сосудов).
• Вены, близко расположенные к артериям или их проекциям (риск случайной пункции).
• Вены нижних конечностей (низкий кровоток).
• Ранее катетеризированные вены (высокая вероятность повреждения сосудов).
• Конечности с переломами костей (возможны травмы вен).
• Небольшие видимые, но непальпируемые вены (нет возможности оценить состояние вены).
• Вены ладонной поверхности рук (опасность повреждения сосудов).
• Срединные локтевые вены, обычно используемые для забора крови на исследования.
Избегать катетеризации вен на конечностях, на которых проводились хирургические вмешательства или химеотерапия.

1. Биккулова Д.Ш. Клинические рекомендации по венозному доступу // Российский журнал детской гематологии и онкологии. – 2014. – № 3. – С. 73-77.
2. Имплантируемая порт-система как оптимальный венозный доступ в детской онкологии / Рыков М.Ю., Гьокова Е.В., Дзампаев А. и др. // Онкопедиатрия. – 2014. – № 1. – С. 25-31.
3. Козлов В.И. Применение периферически имплантируемых центральных венозных катетеров Грошонг как эффективный метод снижения частоты осложнений катетеризаций центральных вен // Главный врач. – 2013. – № 5 (36). - С. 25.
4. Отрыв дистального конца катетера и миграция его по сосудистому руслу в процессе эксплуатации полностью имплантируемого устройства (венозной порт-системы) у ребенка с острым лимфобластным лейкозом (случай из практики) / Н.А. Григорьева, А.С. Уланова, В.А. Пятков, И.А. Турабов // Российский журнал детской гематологии и онкологии. – 2015. – № 2. – С. 93-98.
5. Цепенщиков Л.В., Лядов В.К. Периферически имплантируемый центральный венозный катетер: обзор литературы // Клиническая онкогематология. Фундаментальные исследования и клиническая практика. – 2014. – Т. 7, № 2. – С. 220-228.
6. Маki D.G., Kluger D.M., Crinch C.J. The risk of bloodstream infection in adults with different intravascular devices: a systematic review of 200 published prospective studies // Mayo Clin.Proc. – 2006. – 81:1159-1171.
7. Wilson S.E. Vascular access: Principles and practice, 5e. – Philadelphia : Lippincott Williams and Wilkins, 2009. – 317 p.
Лечение онкологических заболеваний предполагает применение на протяжении многих месяцев, а иногда и лет химиотерапевтических лекарственных средств, препаратов для парентерального питания, антибиотиков, разнообразных инфузионных растворов. При этом очень важно обеспечить непрерывность лечения и регулярный лабораторный контроль состояния пациента, в том числе и при нахождении его дома. Всего этого можно добиться только при наличии постоянного и качественного доступа в сосудистое русло. Именно поэтому вопрос обеспечения надежного, безопасного и при этом наименее инвазивного венозного доступа остается одним из актуальных вопросов детской онкологии. До недавнего времени единственным возможным вариантом являлась пункция и катетеризация подключичной, внутренней яремной или бедренной вены. В настоящее время для решения проблемы длительного венозного доступа, кроме вышеперечисленного, используются туннелируемые центральные венозные катетеры (ЦВК), полностью имплантируемые подкожные инфузионные порт-системы, ЦВК, имплантируемые через периферический доступ (PICC) [5].
Цель исследования
Анализ опыта использования различных вариантов венозного доступа у детей с онкологической патологией.
Материалы и методы
Результаты и обсуждение
До 2012 года в ОДО устанавливали только традиционные подключичные или бедренные катетеры из центрального венозного доступа (таблица 1).
Таблица 1
Общее количество катетеризаций подключичных и бедренных вен у детей различных возрастных групп онкологического профиля
По результатам наших наблюдений, наиболее частыми были инфекционные осложнения, развивавшиеся у больных на фоне иммуносупрессии, обусловленной химио- и лучевой терапией, нарушавшие непрерывность проводимой специфической терапии и требовавшие перестановки катетера. Так, воспалительная инфильтрация мягких тканей в области стояния катетера отмечалась у 33 детей (7%). Гипертермия, сопровождавшаяся потрясающим ознобом, развивавшаяся через 20-30 минут после начала инфузионной терапии, была расценена как проявление инфицирования катетера у 51 ребенка (10,8%). Таким образом, осложнения, возникшие при установке внешних катетеров и их эксплуатации, по нашим данным, составили 32,9% (таблица 2).
Таблица 2
Осложнения, связанные с постановкой и эксплуатацией внешних ЦВК у детей различных возрастных групп онкологического профиля
Многократные попытки пункции вены
Воспалительная инфильтрация мягких тканей
Таблица 3
Общее количество имплантированных венозных портов у детей различных возрастных групп онкологического профиля
За 6 месяцев 2012 года было установлено 8 портов, в 2013 году - 10 портов, в 2014 году - 3 порта, за 5 месяцев 2015 года - ни одного. Порты давали возможность избавить ребенка и от многократных наркозов, и от многократных далеко не безопасных катетеризаций. Порты обеспечивали постоянный венозный доступ на неограниченно долгое время. Однако первоначальная эйфория, связанная с портами, довольно быстро прошла.
Первое, с чем мы столкнулись - это тромбирование системы и невозможность восстановить ее проходимость (2 случая - 9,5%). При возникновении непроходимости порта приходилось идти на повторную операцию и удалять его. В 2 случаях (9,5%) непроходимость развилась из-за перекрута порта и невозможности пунктировать камеру. Это редкое осложнение называется синдром Твидлера и возникает при излишних движениях [4]. В 7 случаях (33,3%) возникли инфекционные осложнения, потребовавшие проведения мощной антибактериальной терапии и срочного удаления порта. В одном случае (4,7%) инфекция привела к развитию септического процесса с формированием множественных абсцессов. В процессе эксплуатации портов стало понятно, что установка иглы Губера воспринимается детьми даже старшего возраста очень болезненно, вызывая массу негативных эмоций. Дети категорически отказывались от выполнения этой процедуры без наркоза. Кроме того, отправляя ребенка домой, мы извлекали иглу из порта. В случае госпитализации ребенка в районную больницу воспользоваться портом было нельзя из-за отсутствия там игл Губера и опыта их постановки у врачей. При выполнении магнитно-резонансной томографии проводить внутривенный наркоз, используя порт, тоже оказалось невозможно, т.к. игла не может находиться в камере порта во время процедуры. В 2 случаях (9,5%) у пациентов имело место асептическое воспаление мягких тканей в области порта из-за выпадения иглы из камеры и экстравазации химиопрепаратов. Таким образом, осложнения, связанные с эксплуатацией венозных портов, возникли в 66,5% случаев (таблица 4).
Таблица 4
Осложнения, связанные с эксплуатацией венозных портов у детей различных возрастных групп онкологического профиля
Асептическое воспаление мягких тканей
Перекрут порта (синдром Твидлера)
14 пациентам порт-системы были удалены по экстренным показаниям. Повторная имплантация порта не выполнялась ни одному пациенту.
С 2013 года для длительного доступа к венозному руслу у онкологических больных нами стали использоваться имплантируемые через периферическую вену центральные венозные катетеры (PICC) (таблица 5).
Таблица 5
Общее количество имплантированных PICC-катетеров у детей различных возрастных групп онкологического профиля
Читайте также:

