Неотложная помощь при сердечной астме реферат
Обновлено: 04.07.2024
Клиника острой левожелудочковой сердечной недостаточности (сердечная астмы) при инфаркте миокарда ( оим, ОИМ ). Неотложная помощь при острой левожелудочковой сердечной недостаточности (сердечная астме).
Отмечаются беспокойство, возбуждение; кожные покровы бледные, акроцианоз. Тоны сердца, как правило, приглушены и плохо прослушиваются из-за большого количества влажных хрипов в легких. Возможно появление акцента II тона над легочной артерией. АД на первоначальных этапах заболевания повышено (влияние симпато-адреналовой реакции), в последующем снижается.
Отмечается тахикардия, возможны нарушения ритма сердечной деятельности. Затруднен вдох. В легких определяются влажные хрипы. Динамика их появления начинается с заднениж-них отделов легких, симметрично с двух сторон. Количество и характер влажных хрипов зависит от выраженности сердечной недостаточности. В наиболее тяжелых случаях у больного из дыхательных путей появляется пена, иногда имеющая розовый оттенок.
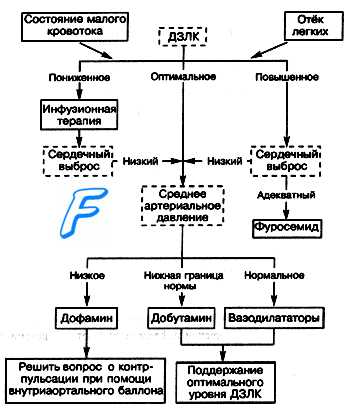
Неотложная помощь
1. Уменьшение притока крови с периферии в малый круг достигается использованием периферических вазодилататоров (прежде всего — нитратов) или ганглиоблокаторов. С этой целью можно использовать простой способ — назначить таблетки нитроглицерина под язык, по 1 табл. с интервалом в 5—10 мин., или произвести в/в введение препаратов нитроглицерина.
2. Эффективным препаратом для лечения альвеолярного отека легких является в/в введение 1—2 мл 1% раствора морфина. В данной ситуации используются не анальгезирующие, а другие свойства данного препарата:
• угнетаюшее действие на перевозбужденный дыхательный центр способствует урежению дыхания с одновременным его углублением, благодаря ваготропному эффекту, в результате этого увеличивается МОД;
• слабовыраженное ганглиоблокирующее действие уменьшает приток крови в малый круг кровообращения.
Примечание. Вышеуказанный клинический эффект морфина надежен лишь при значительных дозах, близких к угнетающим дыхание. Этим можно пренебречь на фоне ИВЛ, но при спонтанной вентиляции безопаснее применять медикаменты с хорошо управляемым ганглиоблокируюшим эффектом (арфонад, гигроний), а также нитроглицерин или нитро-пруссид натрия, действующие столь же быстро (А. П. Зильбер, 1989).
3. Повышение сократительной способности миокарда. Клинически доказанным положительным эффектом обладают симпатомиме-тики. Препаратом выбора является допмин (дофамин, допамин). Методика его использования описана в теме Кардиогенный шок (см. далнн).
4. Для уменьшения объема циркулирующей жидкости показано в/в введение мочегонных препаратов из группы салуретиков, например, фуросемид, в дозе 60—90 мг. Использование осмодиуретиков при данной патологии противопоказано, так как они в первую фазу своего действия увеличивают объем циркулирующей жидкости в сосудистом русле за счет привлечения воды из интерстициального пространства, что в конечном итоге может усилить отек легких.
5. Если альвеолярный отек легких протекает с выраженным бронхо-спастическим компонентом, на что будет указывать экспираторная одышка и жесткое дыхание, показано в/в медленное введение эуфиллина, в дозе 5—10 мл 2,4 % раствора.
6. Для купирования гипоксии и проведения пеногашения в альвеолах с момента начала лечения больному назначается ингаляция кислорода в объеме 3—5 л/мин., пропущенного через пеногаситель. В качестве пеногасителя рекомендуется использовать антифомсилан; при его отсутствии — этиловый спирт. Следует знать, что данный спирт обладает наиболее выраженным пеногасяшим эффектом при высоких концентрациях (96%), однако в такой концентрации он может вызвать ожог верхних дыхательных путей, поэтому спирт рекомендуется развести до 70—80°.
7. Объем инфузионной терапии должен быть минимальным (200— 300 мл 5% глюкозы) и, в основном, направлен на избежание повторных пункций периферических вен.
Примечание:
а). Для повышения сократительной способности миокарда при данной патологии иногда традиционно используют внутривенное введение сердечных гликозидов быстрого действия, например, строфантин в дозе 0,5-0,75 мл 0,05% раствора на 10-20 мл физраствора, однако в последнее время накапливается все больше информации о малой эффективности данных препаратов для повышения сократительной способности миокарда на фоне острой сердечно-сосудистой недостаточности и высоким риском развития аритмий в первые трое суток ОИМ.
б). Для стабилизации повышенной проницаемости клеточных мембран некоторые врачи используют глюкокортикоиды (преднизолон в первоначальной дозе не менее 90-120 мг). Введение гормонов в данной ситуации целесообразно производить после нормализации ЦВД. Следует знать, что действие данных препаратов на фоне отека легких развивается медленно, выраженный клинический эффект обнаруживается не раньше, чем через 24 часа, поэтому ряд авторов вообще не рекомендуют использовать глю-кокортикоиды при данной патологии.
Лечение данной патологии необходимо проводить под постоянным контролем ЦВД и почасового диуреза. После выведения больного из критического состояния показано проведение коррекции КЩС и уровня электролитов, особенно калия, потеря которого неизбежна при любых гипоксических состояниях

Сердечная астма – это приступ удушья, возникающий из-за левожелудочковой недостаточности. Главными причинами сердечной астмы являются заболевания сердца и сосудов (порок сердца, кардиосклероз, гипертония). Приступ может возникнуть не только из-за нарушения работы сердечно-сосудистой системы, но и в процессе течения в организме вирусных и инфекционных заболеваний, недостаточной циркуляции крови в головном мозге. Зачастую сердечная астма возникает у людей, которым исполнилось 55-60 лет, но бывают случаи приступов у молодых женщин, мужчин, подростков и даже детей.
Какие факторы могут спровоцировать приступ?
Главной причиной возникновения приступа сердечной астмы является нарушение работы левого желудочка сердца, вследствие чего, в легких застаивается кровь. Из-за избытка крови нарушается метаболизм и обмен газов между организмом и внешней средой (газообмен). При повышенном содержании диоксида углерода происходит раздражение дыхательного центра в головном мозге, и у человека начинается резкая одышка.
При приобретенном или врожденном пороке сердца, ишемии, гипертонии, остром и хроническом воспалении почек бывают приступы сердечной астмы. Основными причинами, провоцирующими появление сердечной астмы, могут быть: сильные физические нагрузки; стресс; депрессия; лихорадка. Также приступ может быть вызван из-за злоупотребления пищей и водой в ночное время суток.
Сердечная астма чаще всего наблюдается у взрослых людей, но от серьезного недуга никто не может быть застрахован на сто процентов. Приступ зачастую начинается ночью, это связано с тем, что когда человек лежит во сне, кровь начинает более интенсивно направляться к левому желудочку, наблюдается увеличение центрального венозного давления. При отсутствии адекватного выброса из левого желудочка, вероятность возникновения одышки и удушья возрастает в несколько раз.
По статистическим данным, большинство пациентов с воспалением почек страдают от приступов сердечной астмы из-за скачка давления в артериях. Резкое увеличение артериального давления в традиционной медицине именуется гипертензией и является одним из факторов, провоцирующих приступ.
Первичная и вторичная симптоматика
Приступ сердечной астмы далеко не всегда возникает внезапно: врачи выделяют первичную и вторичную симптоматику. К начальным симптомам сердечного удушья относятся: затруднение дыхания; ощущение тяжести в грудной клетке; одышка; сухой кашель после физической активности (приступы кашля чаще всего усиливаются, когда человек находится в горизонтальном положении). Первичные симптомы длятся от 2 до 4 дней.
К вторичной симптоматике относятся:
- нехватка воздуха, удушье;
- бессонница;
- повышенное потоотделение;
- кашель с мокротой розового цвета;
- бледность кожного покрова;
- ритм галопа;
- сухие хрипы;
- тахикардия.

Приступ сердечной астмы длится от 2-3 минут до 2-4 часов. В это время окружающие люди должны оказать первую помощь, чтобы облегчить страдания больного. Если у человека кожа стала серой или темно-синей, набухли вены на шее, слабый пульс во время прощупывания, упало артериальное давление, слабость, наблюдается ортопноэ и застой крови в венах рук и ног, следует вызвать бригаду скорой помощи для оказания квалифицированной медицинской помощи.
Из-за длительных симптомов у пострадавшего может появиться отек легких, поэтому больному следует после приступа и симптоматической терапии обратиться к кардиологу и пройти полное обследование организма.
Неотложная доврачебная помощь при приступе сердечной астмы
Первым делом нужно вызвать бригаду скорой помощи и сообщить диспетчеру о возрасте и местонахождении пострадавшего. Также желательно сказать о симптомах, которые наблюдаются у больного. Затем следует расстегнуть рубашку, снять ремень, галстук и другие аксессуары, которые перекрывают дыхание человеку.
После этого, нужно открыть окно в помещении, чтобы пострадавший мог вдыхать свежий воздух, при этом желательно включить вентилятор либо махать перед лицом человека тетрадкой, картонной бумагой или шляпой. Эти манипуляции нужны для устранения кислородного голодания в головном мозге.
Больному нельзя находиться в горизонтальном положении, его стоит посадить на кушетку или кровать, чтобы спина опиралась на спинку стула или подушку. Если человеку стало плохо на улице, его следует усадить на скамейку, высокий бордюр или пенек.
Важным во время оказания первой помощи при сердечной асфиксии есть специальная обработка полости рта. Если у больного накапливается большое количество пены и мокроты во рту, ее нужно убрать ватными дисками или другими стерильными предметами. Не рекомендуется это делать пальцами рук, так как это негигиенично и пострадавший может рефлекторно сжать челюсти из-за болевого шока.
Чтобы облегчить работу сердца, нормализовать кровообращение и предотвратить отек легких, нужно наложить тугие жгуты на нижние и верхние конечности (одна конечность должна быть без жгута). Спустя 10-15 минут жгуты следует переложить и оставить свободной уже другую конечность. Проводить данную манипуляцию нужно одновременно, а жгуты на нижних конечностях должны быть зафиксированы на расстоянии 15 сантиметров от паха. На верхних конечностях жгут устанавливается на расстоянии 10 сантиметров от плечевого сустава.
Если процедура была проведена правильно, то пульс будет прощупываться чуть ниже наложенного бинта. Кожный покров из-за манипуляции должен стать красно-синеватым. Длительность процедуры варьируется от 5 до 30 минут. Во время приступа сердечной астмы жгуты можно заменить горячими ванночками для нижних конечностей. Эта манипуляция поможет уменьшить приток крови к сердцу.
Если человеку не становится лучше, его нужно срочно госпитализировать для оказания медицинской помощи. Даже если самочувствие пострадавшего улучшилось, необходимо обратиться к специалисту и пройти обследование, чтобы выяснить причину удушья. После доставки больного в медицинское учреждение, врач-кардиолог проведет общую диагностику всего организма. Первым делом специалист поговорит с пациентом, узнает о симптомах и приступе, далее врачу понадобятся результаты анализов: электрокардиограммы, рентгена грудной клетки, ультразвуковой диагностики сердца, магнитно-резонансной томографии для обнаружения проблем и скрытого заболевания. После обследования и получения результатов исследований, пациент направляется к лечащему врачу, который ставит точный диагноз и назначает комплексный курс терапии.
Первая медицинская помощь при сердечной астме
Давать человеку лекарственные средства во время приступа может только человек, имеющий медицинское образование, чтобы не усугубить его состояние и не вызвать осложнения. Если среди окружающих людей есть медработник, он может проконтролировать правильность наложения жгутов, измерить давление в артериях, следить за пульсом. Чтобы избежать отека легких, нужно намочить бинт в этиловом спирте или водке и положить на кожу лица пациента.
Больному поможет ингаляция с увлажненным кислородом, который пропускается через пеногаситель. Нужную дозировку знают только врачи, при этом они учитывают вес человека и самочувствие. Кислородные ингаляции применяются для поступления воздуха в клетки и мозг человека. Хорошо показывает себя теплая горчичная ванночка, которая снижает напряжение на сердце. Врачи во время оказания первой медицинской помощи при сердечной астме могут провести кровопускание, объем которого не должен превышать 400 миллилитров. Данная манипуляция назначается, если у пациента нормальное давление в артериях, и только после диагностики организма.
Профилактикой приступа может служить: переход на рациональное питание; избегание сильных физических и эмоциональных нагрузок; периодические осмотры у кардиолога. Оказание первой помощи при сердечной астме позволит облегчить состояние пострадавшего и дождаться приезда медиков. Зная, как правильно помочь человеку во время приступа, можно не только минимизировать его симптомы, но и предотвратить серьезнейшие последствия, вплоть до спасения жизни человеку.
Специальность: терапевт, врач-рентгенолог, диетолог .
Общий стаж: 20 лет .
Место работы: ООО “СЛ Медикал Груп” г. Майкоп .
Образование: 1990-1996, Северо-Осетинская государственная медицинская академия .
Сердечная астма – острая левожелудочковая недостаточность, обусловленная застоем крови в малом круге кровообращения и интерстициальным отеком легких. Приступы сердечной астмы сопровождаются ощущением острой нехватки воздуха, ортопноэ, надсадным сухим кашлем, цианозом лица, тахикардией, повышением диастолического АД, возбуждением, страхом смерти. Диагноз сердечной астмы основан на оценке клинических симптомов, данных осмотра, анамнеза, рентгенографии грудной клетки, ЭКГ. Приступ сердечной астмы купируется с помощью нитроглицерина, наркотических анальгетиков, гипотензивных и мочегонных препаратов, кровопускания, наложения венозных жгутов на конечности, кислородотерапии.
Общие сведения
Сердечная (кардиальная) астма – клинический синдром, характеризующийся внезапными приступами инспираторной одышки, перерастающей в удушье. В кардиологии сердечная астма относится к тяжелым проявлениям острой недостаточности левых отделов сердца, осложняющей течение ряда сердечно-сосудистых и других заболеваний. При сердечной астме отмечается резкое снижение сократительной способности миокарда и застой крови в системе малого круга кровообращения, приводящие к острым нарушениям дыхания и кровообращения. Сердечная астма может предшествовать развитию альвеолярного отека легких (нередко молниеносного), часто приводящего к летальному исходу.

Причины
Сердечная астма может быть связана с непосредственным поражением сердца или развиваться на фоне некардиогенных заболеваний и состояний. Причинами сердечной астмы могут быть первичная острая или хроническая (в стадии обострения) левожелудочковая недостаточность. Сердечная астма может осложнять течение различных форм ИБС (в т.ч. острого инфаркта миокарда, нестабильной стенокардии), постинфарктного и атеросклеротического кардиосклероза, острого миокардита, послеродовой кардиомиопатии, аневризмы сердца. Пароксизмальные формы артериальной гипертензии с высокими подъемами АД и чрезмерным напряжением миокарда левого желудочка, приступы мерцательной аритмии и трепетания предсердий являются потенциально опасными в плане развития сердечной астмы.
К сердечной астме нередко приводят декомпенсированные митральные и аортальные пороки сердца (митральный стеноз, аортальная недостаточность), связанные с препятствием для оттока крови. Нарушению кровотока в левых отделах сердца может способствовать наличие крупного внутрипредсердного тромба или внутриполостной опухоли сердца - миксомы.
Развитие сердечной астмы могут вызывать инфекционные заболевания (пневмония), поражение почек (острый гломерулонефрит), острое нарушение мозгового кровообращения. К факторам, провоцирующим возникновение приступа сердечной астмы, относятся неадекватная физическая нагрузка, сильное эмоциональное напряжение, гиперволемия (при внутривенном введении большого количества жидкости или ее задержке, лихорадке, беременности), обильный прием пищи и жидкости на ночь, переход в горизонтальное положение.
Патогенез
Механизм развития приступа сердечной астмы связан с затруднением внутрисердечной гемодинамики в левых отделах сердца, приводящим к избыточному кровенаполнению легочных вен и капилляров и внезапному повышению гидростатического давления в малом круге кровообращения. Вследствие увеличения проницаемости стенок капилляров происходит активный выход плазмы в ткань легких (в первую очередь в периваскулярные и перибронхиальные пространства) и развитие интерстициального отека легких. Это нарушает вентиляцию легких и ухудшает нормальный газообмен между альвеолами и кровью.
Определенную роль в развитии клинических симптомов сердечной астмы играют нейрорефлекторные звенья регуляции дыхания, состояние мозгового кровообращения. Вегетативная симптоматика, сопутствующая приступу сердечной астмы, развивается при возбуждении дыхательного центра в результате нарушения его кровоснабжения или рефлекторно, в ответ на импульсы из различных очагов раздражения (например, с корня аорты).
Симптомы сердечной астмы
Предвестниками приступа сердечной астмы могут быть появившиеся в предшествующие 2-3 суток одышка, стеснение в груди, покашливание при небольшой физической нагрузке или переходе в горизонтальное положение. Приступы сердечной астмы чаще наблюдаются ночью, во время сна вследствие ослабления адренергической регуляции и увеличения притока крови в систему малого круга в положении лежа. В дневное время приступ сердечной астмы обычно связан с физическим или нервно-психическим напряжением.
Обычно приступы сердечной астмы возникают внезапно, заставляя больного проснуться от ощущения острой нехватки воздуха и нарастания одышки, переходящей в удушье и сопровождающейся надсадным сухим кашлем (позднее - с небольшим отделением прозрачной мокроты). Во время приступа сердечной астмы больному трудно лежать, он принимает вынужденное вертикальное положение: встает или садится в постели, опустив вниз ноги (ортопноэ); дышит обычно через рот, с трудом говорит. Состояние больного сердечной астмой возбужденное, беспокойное, сопровождается чувством панического страха смерти. При осмотре наблюдается цианоз в области носогубного треугольника и ногтевых фаланг, тахикардия, повышение диастолического АД. При аускультации могут отмечаться сухие или скудные мелкопузырчатые хрипы, преимущественно в нижних участках легких.
Продолжительность приступа сердечной астмы может быть от нескольких минут до нескольких часов, частота и особенности проявления приступов зависят от специфики основного заболевания. При митральном стенозе приступы сердечной астмы наблюдаются редко, так как застою в капиллярах и венозном русле малого круга кровообращения препятствует рефлекторное сужение легочных артериол (рефлекс Китаева).
При развитии правожелудочковой недостаточности приступы сердечной астмы могут исчезнуть совсем. Иногда сердечную астму сопровождает рефлекторный бронхоспазм с нарушением бронхиальной проходимости, что осложняет дифференциальную диагностику заболевания с бронхиальной астмой.
Диагностика
Для правильного назначения лекарственной терапии важно дифференцировать приступ сердечной астмы от приступа удушья при бронхиальной астме, остром стенозе гортани, от одышки при уремии, медиастинальном синдроме, истерическом припадке. Установить точный диагноз помогают оценка клинических проявлений сердечной астмы, данные объективного осмотра, анамнеза, рентгенографии грудной клетки, ЭКГ.
Аускультация сердца во время приступа сердечной астмы затруднена из-за наличия дыхательных шумов и хрипов, но все же позволяет выявить глухость сердечных тонов, ритм галопа, акцент II тона над легочным стволом, а также признаки основного заболевания - нарушение ритма сердца, несостоятельность клапанов сердца и аорты и др. Отмечается частый, слабого наполнения пульс, повышение, а затем снижение АД. При выслушивании легких определяются единичные или рассеянные сухие (иногда единичные влажные) хрипы.
На рентгенограмме грудной клетки при сердечной астме отмечаются признаки венозного застоя и полнокровия в малом круге, понижение прозрачности легочных полей, расширение и нерезкость корней легких, появление линий Керли, свидетельствующих об интерстициальном отеке легких. На ЭКГ во время приступа сердечной астмы наблюдается снижение амплитуды зубцов и интервала ST, могут регистрироваться аритмии, признаки коронарной недостаточности.
При сердечной астме, протекающей с рефлекторным бронхоспазмом, обилием свистящих хрипов и повышенной секрецией мокроты, для исключения бронхиальной астмы учитывают возраст первого проявления заболевания (при сердечной астме – пожилой возраст), отсутствие у больного аллергологического анамнеза, хронических воспалительных заболеваний легких и верхних дыхательных путей, наличие острой или хронической сердечно-сосудистой патологии.
Лечение сердечной астмы
Несмотря на то, что приступ сердечной астмы может купироваться самостоятельно, ввиду высокого риска развития отека легких и угрозы жизни больного необходимо экстренное оказание медицинской помощи на месте. Проводимые терапевтические мероприятия должны быть направлены на подавление нейрорефлекторного возбуждения дыхательного центра, снижение эмоционального напряжения и разгрузку малого круга кровообращения.
Чтобы облегчить течение приступа сердечной астмы, больному необходимо обеспечить максимальный покой, удобное полусидячее положение со спущенными ногами, организовать горячую ножную ванну. Показан прием нитроглицерина сублингвально с повторами каждые 5-10 мин. или нифедипина с обязательным мониторингом АД до субъективного облегчения состояния.
При сердечной астме с сильной одышкой и болевым синдромом применяются наркотические анальгетики. В случае угнетения дыхания, бронхоспазма, хронического легочного сердца, отека мозга, они могут быть заменены нейролептаналгетиком - дроперидолом.
Методом срочной разгрузки малого круга кровообращения при артериальной гипертензии и венозном застое является кровопускание (300–500 мл крови). При отсутствии противопоказаний возможно наложение на конечности жгутов, сдавливающих вены и искусственно создающих венозный застой на периферии (продолжительностью не более 30 мин. под контролем артериального пульса). При сердечной астме показаны длительные повторные ингаляции кислорода через этиловый спирт (с помощью носовых катетеров или маски, при отеке легких – ИВЛ), способствующие уменьшению отека легочной ткани.
При развитии приступа сердечной астмы проводится коррекция АД гипотензивными средствами и мочегонными препаратами (фуросемид), Практически во всех случаях сердечной астмы необходимо в/в введение растворов сердечных гликозидов - строфантина или дигоксина. Эуфиллин может быть эффективен при смешанной форме астмы сердечной и бронхиальной, при митральном стенозе за счет расширения коронарных сосудов и улучшения кровоснабжения миокарда. При сердечной астме с нарушением ритма сердечной деятельности применяется электроимпульсная терапия (дефибрилляция). После купирования приступа сердечной астмы проводится дальнейшее лечение с учетом причины заболевания.
Прогноз и профилактика
Исход сердечной астмы в значительной степени определяется основной патологией, приводящей к развитию приступов удушья. В большинстве случаев прогноз сердечной астмы неблагоприятный; иногда комплексное лечение основного заболевания и строгое соблюдение больными ограничительного режима позволяют предупреждать повторные приступы, поддерживать относительно удовлетворительное состояние и даже работоспособность на протяжении нескольких лет.
Профилактика сердечной астмы состоит в своевременном и рациональном лечении хронической ИБС и сердечной недостаточности, артериальной гипертензии, предупреждении инфекционных заболеваний, соблюдении водно-солевого режима.

Сердечная астма – недостаточность левого желудочка острой формы. Сопровождается приступом одышки, удушья и связана с нарушением кровотока в малом круге кровообращения.
Этиология
Сердечная астма может быть связана не только с патологиями сердца.
К основным причинам, по которым развивается нарушение, относятся:
- сердечная недостаточность (левожелудочковая острой и хронической формы); ; ;
- острая форма миокардита; ;
- аневризма сердца; .
Вследствие заболеваний сердца ухудшается его сократительная способность, происходит застой крови, так как левый желудочек не может обеспечить ее отток.
К нарушению оттока крови из легких могут приводить новообразования в легких либо формирование крупного тромба.
В качестве еще одной причины называется гипертоническая болезнь.
Нарушения в работе мозге, обусловленные инфарктом или внутримозговым кровоизлиянием также приводят к нарушению мозгового кровообращения и потере контроля дыхательного центра над работой легких.
Сердечная астма и отек легких могут развиться на фоне пневмонии и острого гломерулонефрита.
Необходимо перечислить провоцирующие факторы, которые повышают риски развития сердечной астмы:
- переутомление;
- сильные эмоциональные всплески;
- обильное употребление жидкости и пищи перед сном;
- гиподинамия;
- задержка жидкости у беременных.
Классификация
Лечение сердечной астмы зависит от стадии нарушения. Всего выделяют 3 стадии:
- Предвестники приступа. В течение 2-3 суток наблюдается усиление одышки, нехватка кислорода, появляется кашель. В целом самочувствие пациента нормальное, однако при физических нагрузках ухудшается.
- Приступ. Характеризуется резкой нехваткой кислорода, тахикардией, подъемом давления, возникновением чувства страха. Больной начинает искать удобное положение тела, в котором уменьшатся болевые ощущения.
- Отек легких. Это осложнение патологии, при котором происходит заполнение альвеол жидкостью. Является опасным для жизни и требует срочного оказания медицинской помощи.
Клиническая картина
Лечение сердечной астмы начинается с диагностирования, на начальной стадии которого врач уточняет имеющиеся симптомы. Для патологии характерно:
- Одышка. Сопровождается затрудненным вдохом и продолжительным выдохом. Из-за сужения просвета бронхиол человек не может наполнить легкие воздухом.
- Сильный кашель, вызывающий удушье. Кашель возникает как следствие отека слизистой бронхов. Сначала возникает сухой кашель, затем наблюдается отхождение прозрачной мокроты, однако это не приносит облегчения. Мокрота становится пенистой, с примесями крови.
- Побледнение кожного покрова. Обусловлена спазмом сосудов.
- Синюшность кожи носогубного треугольника и фаланг пальцев – связана с дефицитом кислорода.
- Паника, страх смерти указывают на кислородное голодание мозга.
- Холодный пот.
- Набухание шейных вен.
Приступ сердечной астмы зачастую возникает в ночное время суток.
Диагностика
Лечение сердечной астмы может быть затруднено в связи со сложностями дифференциальной диагностики. По симптоматике патология может напоминать бронхиальную астму, стеноз гортани. Нужно отметить, что такого понятия, как сердечно бронхиальная астма, нет.
Для постановки правильного диагноза проводятся:
- Прослушивание.
- Отмечаются влажные хрипы в нижней части легких, где происходит застой жидкости. Отек легких сопровождается появлением хрипов по всей поверхности органа.
- Сердечные тоны плохо прослушиваются из-за появившихся хрипов. Появляются дополнительные тоны, связанные с вибрацией стенок желудочков.
- Отмечается учащение сердечного ритма до 120-150 ударов в минуту.
Из методов инструментальной диагностики используются:
- ЭКГ;
- ЭхоКГ;
- Допплер;
- рентгенография.
Лечение
Лечение сердечной астмы направлено на снижение активности дыхательного центра и снятие нагрузки с малого круга кровообращения.
В медикаментозном лечении приступа часто применяют подкожное или внутримышечное введение морфина либо сочетание фентанила и атропина.
При тахикардии атропин может быть заменен димедролом и пипольфеном.
Применение морфина направлено на устранение тревожности, однако может привести к развитию периферической вазодилатации. Препарат применяют с осторожностью.
Запрещается его использование при:
- гипотонии;
- аритмиях;
- угнетенном дыхательном центре (проявляется поверхностным дыханием).
В этом случае могут применяться малые транквилизаторы: реланиум, седуксен либо при нормальном или повышенном давлении нейролептики – дроперидол.
Гангиоблокаторы используются при гипертонии (пентамин или арфонад).
Диуретики применяют у пациентов, давление которых находится в норме или повышено.
В ходе лечения используются следующие категории препаратов:
- Нитраты (нитроглицерин). Необходим для устранения спазмов коронарных сосудов, нормализуют питание сердца и улучшают его сократительную функцию.
- Антигипертензивные средства (Коринфар). Помимо понижения артериального давления стимулируют поступление к сердцу кислорода.
- Анальгетики наркотические. Уменьшают боли и одышку, содействуют расслаблению гладкой мускулатуры.
- Нейролептики. Убирают тахикардию, панику, оказывают седативное действие.
- Антигистамины. Уменьшают проницаемость сосудистых стенок, отечность, тахикардию.
- Кислородные ингаляции с парами спирта. Предназначены для снижения отечности и пеногашения. Способствуют снятию приступа удушья и насыщению крови кислородом. Процедура проводится с использованием специальной аппаратуры.
Питание при заболеваниях сердца
Лечение сердечной астмы требует изменения подхода к питанию. Диета является одним из обязательных компонентов нормализации работы сердца.
В рацион должны входить только те блюда, которые легко усваиваются. Важнейшим моментом является ограничение употребления соли до 3 гр в сутки, хотя специалисты советуют полностью исключить ее, так как она способствует задержке жидкости в организме.
При склонности к формированию отеков количество жидкости ограничивается 1-1,5 литрами в сутки.
Жирная пища должна быть исключена, так как негативно сказывает на состоянии печени.
Физические нагрузки

Нельзя полностью исключать физическую активность, так как она тренирует сердечную мышцу. Однако чрезмерных, неадекватных нагрузок, приводящих к ухудшению самочувствия, следует избегать. Избыточная активность может спровоцировать новый приступ астмы, в то время как и гиподинамия приведет к постепенному ухудшению состояния.
В качестве физических нагрузок при сердечной астме рекомендуются пешие прогулки и плавание. Специалист порекомендует дыхательные упражнения, выполнение которых будет способствовать улучшению кровообращения и питанию тканей кислородом.
Вмешательство хирурга
В зависимости от того, что именно спровоцировало развитие сердечной астмы, может потребоваться хирургическое вмешательство. Оно направлено не на лечение сердечной астмы, а на устранение первопричины.
Проведение операции целесообразно, например, при пороках сердца, аневризме левого желудочка, нарушении проходимости сосудов.
Первая помощь
При приступе сердечной астмы необходимо сразу вызвать скорую. После этого следует оказать первую помощь. Неотложная помощь при сердечной астме:
- Посадить больного таким образом, чтобы нижние конечности свисали. Это позволит снизить приток крови к легким, снизить давление.
- Приложить к ногам грелку, наполненную теплой водой с целью улучшения кровотока. Вода не должна быть горячей.
- Измерить давление. При повышенном уровне необходимо наложить на нижние конечности жгут на расстоянии 15 см ниже паховой области. Это будет способствовать задержке крови в конечностях и уменьшению объема циркулирующей крови в малом круге кровообращения. Максимальное время наложения жгута – 30 минут, ослабляют его постепенно, с интервалом в несколько минут. При пониженном давлении жгуты не используют.
- Под язык следует положить таблетку нитроглицерина. При отсутствии нитроглицерина можно использовать Валидол.
Пациент с сердечной астмой подлежит обязательной госпитализации, независимо от того, удалось ли подавить приступ в домашних условиях. Не допускается самолечение и использование методов народной медицины. Только квалифицированная помощь при сердечной астме дает шанс сохранения жизни пациента.
Профилактика и прогноз
Прогноз во многом зависит от того, какой причиной вызвана сердечная астма. В большинстве случаев он является неблагоприятным. Однако при принятии мер на ранних стадиях возможна стабилизация состояния больного и сохранение работоспособности на несколько лет.
Необходимо комплексное лечение причины, вызвавшей астму, строгое соблюдение ограничительного режима.
Профилактика патологии заключается в своевременном и адекватном лечении ИБС, сердечной недостаточности, артериальной гипертензии, инфекционных заболеваний.
Крайне неблагоприятный прогноз при 3-й стадии сердечной астмы.
Важно соблюдать режим труда и отдыха. Интенсивность физических нагрузок должна быть согласована со специалистом. Должны соблюдаться все предписания врача. Систематическое прохождение обследований в клинике при сердечной астме для отслеживания динамики патологии обязательно. Как правило, требуется прохождение профилактических медикаментозных курсов терапии.
Читайте также:

