Наследственные пигментные гепатозы реферат
Обновлено: 05.07.2024
Синдром Жильбера (простая семейная холемия, конституциональная гипербилирубинемия, идиопатическая неконъюгированнаягипербилирубинемия, негемолитическая семейная желтуха) — пигментный гепатоз, характеризующийся умеренным интермиттирующим повышением содержания не связанного (непрямого) билирубина в крови вследствие нарушения внутриклеточного транспорта билирубина в гепатоцитах к месту его соединения с глюкуроновой кислотой, уменьшением степени гипербилирубинемиипод действием фенобарбитала и аутосомно-доминантным типом наследования.
Содержание
Прикрепленные файлы: 1 файл
Referat.docx
Смерть пациентов при синдроме I типа обусловлена развитием билирубиновой энцефалопатии и наступает в течение первых 2 лет жизни. В редких случаях больные с синдромом Криглера-Найяра I типа доживают до подросткового возраста.
II тип: занимает промежуточное положение по тяжести клинических проявлений между синдромом Криглера-Найяра I типа и синдромом Жильбера. Манифестация наступает несколько позже, чем при I типе, от нескольких месяцев до первых лет. У ряда больных желтуха может не проявляться до подросткового возраста, и неврологические осложнения наблюдаются редко; в некоторых случаях клиническая симптоматика отсутствует. Клинические проявления сходны с 1 типом, но менее тяжёлые. Редко, при интеркуррентных инфекциях или в условиях стресса у больных с синдромом Криглера-Найяра II типа может возникать билирубиновая энцефалопатия. Биохимические показатели: уровень билирубина в крови менее 200 мкмоль/л. Желчь пигментирована и содержит билирубин-глюгуронид. Проба с фенобарбиталом положительная.
Лечение
1. индукторы микросомальных ферментов: фенобарбитал до 5 мг/кг сутки, а после 12 лет и глутетимид. (эффективен при втором типе). Перспективным видится применение цитохромов
3. фототерапия - разрушение билирубина, фиксированного в тканях, тем самым освобождаются рецепторы, периферические рецепторы, которые могут связать новые порции билирубина, предотвращается его проникновение через гематоэнцефалический барьер. Максимальный эффект наблюдается при длине волны 450 нм. Лампы с синим светом более эффективны, однако они затрудняют наблюдение за кожей ребенка. Фотоисточник помещают на расстоянии 40 — 45 см над телом (процедуру проводить только в кювезе при контроле температуры). Глаза ребенка необходимо защитить. Фотодеградацию билирубина усиливает рибофлавин, являющийся даже во внутриклеточной концентрации хромофором. Фототерапия значительно эффективней при одновременном проведении сеансов оксигенобаротерапии, так как кислород усиливает декомпозицию билирубина. Частые сеансы фототерапии (до 16 часов в сутки) позволяют продлить жизнь больным; метод эффективен в 50% случаев, его можно проводить амбулаторно. Однако даже при хорошем эффекте фототерапии в течение первых двух десятилетий жизни может развиться ядерная желтуха. Поэтому фототерапию следует рассматривать как подготовку к трансплантации печени (при 1 типе)
5. трансплантация печени - принципиально улучшает прогноз заболевания, т.к. способствует нормализации обмена билирубина.
7. обменные переливания крови, альбумина.
8. выведение конъюгированного билирубина (усиленный диурез, активированный уголь как адсорбент билирубина в кишечнике)
9. использование достаточной водной нагрузки (профилактика синдрома сгущения желчи)
10. стремление избежать провоцирующих факторов (инфекции, перегрузки), препаратов — конкурентов глюкоронирования или вытесняющих билирубин из связи с альбумином (пероральные контрацептивы, сульфаниламиды, гепарин, салицилаты). Следует избегать состояний, сопровождающихся повышенной проницаемостью гематоэнцефалического барьера (ацидоз);
Кровопускания, обменные переливания крови, плазмаферез, которые применяются для снижения уровня билирубина в крови, менее эффективны Желтуха сохраняется в той или иной степени в течение всей жизни.
Диагностика
1. ДНК-диагностика: основана на поиске мутаций во всех экзонах гена UGTIAI, анализе промоторной области, а также косвенная ДНК-диагностика с использованием трёх полиморфных ДНК-маркеров, лежащих в районе локализации гена.
2. Проба с фенобарбиталом - определение фракций билирубина с помощью высокоэффективной жидкостной хроматографии.
Синдром Дабина — Джонсона — энзимопатическая желтуха, редкий пигментный гепатоз, характеризующийся нарушением экскреции связанного билирубина из гепатоцитов в желчные капилляры, что приводит к регургитации билирубина. Встречается преимущественно у мужчин. Причина заболевания обусловлена наследственным дефектом АТФ-зависимой транспортной системы канальцев гепатоцитов. Задержка билирубина в гепатоцитах связанна с извращением в них метаболизма адреналина, в результате чего происходит не только накопление билирубина, но и меланина, с дальнейшим развитием меланоза печени.
Эпидемиология
Синдром Дабина-Джонсона распространён среди иранских евреев в ассоциации с частотой 1:1300.
У 60 % больных выявляется снижение активности протромбина вследствие низких значений фактора коагуляции VII.
В 70 % случаев синдром Дабина-Джонсона проявляется в молодом возрасте, очень редко у людей старше 50 лет.
Заболевание не влияет на продолжительность жизни пациентов.
Этиология
Синдром Дабина-Джонсона имеет аутосомно-рецессивный тип наследования. Генетический дефект заключается в появлении мутации в гене, кодирующем белок, который является ионным каналом, транспортером органических анионов (cMOAT).
В результате гепатобилиарный транспорт билирубина и органических анионов нарушается. В крови увеличивается содержание фракции конъюгированного билирубина, в моче — билирубинурия.
Конъюгационная желтуха (конъюгированная гипербилирубинемия) диагностируется, если содержание прямой фракции билирубина превышает 0,3 мг/дл (5,2 мкмоль/л), а показатель общего сывороточного билирубина более 2,0 мг/дл (34,2 мкмоль/л) или если содержание прямой фракции билирубина составляет более 15 % от показателя общего сывороточного билирубина, который превышает 2,0 мг/дл.
Морфология
Клиническая картина
Синдром Дабина - Джонсона - очень редкое заболевание, встречающееся преимущественно у мужчин молодого возраста, в некоторых случаях - с рождения. Клиническая симптоматика более ярко выражена, чем при других формах гипербилирубинемии. Отмечают повышенную утомляемость, плохой аппетит, боли в правом подреберье вплоть до колик, поносы. Желтуха может быть постоянной, а также сопровождаться нерезким кожным зудом. Диспепсические кризы возникали чаще, самочувствие всегда плохое. Иногда диспепсическим расстройствам предшествует 2-3-дневный продромальный период с легкой гиперемией зева, субфебрильной температурой. У некоторых больных заболевание десятилетиями протекает бессимптомно. Печень нормальных размеров или выступает на 1-2 см из-под края реберной дуги.
Печень больных не может адекватно экскретировать билирубин, бромсульфалеин и контрастные препараты для холецистографии. Вследствие этого выявляют отклонение от нормы содержания билирубина, бромсульфал ей новой пробы и активности щелочной фосфатазы, а также частое отсутствие тени желчного пузыря при холецистографии. При раздельномисследовднии фракции билирубина преобладает прямой билирубин. В соответствии с этим при синдроме Дабина-Джонсона наблюдается билирубинурия.
Диагностика
Физикальные методы обследования
• осмотр — желтушность кожных покровов и слизистых.
• общий анализ крови;
• общий анализ мочи;
• билирубин крови — повышение конъюгированного билирубина;
• билирубин мочи — повышен
• проба с фенобарбиталом — снижение уровня билирубина на фоне приема фенобарбитала;
• ферменты крови (АсНТ, АлАТ, ГГТП, ЩФ) — возможно умеренное повышение;
• бромсульфалеиновая проба — повышение уровня в сыворотке кривой выведения через 90 мин в сравнении с таковым через 45 мин;
• уровень общего копропорфирина в суточной моче — не изменен;
• уровень изомера копропорфирина типа I в суточной моче — увеличение. При наличии показаний:
• маркеры вирусов гепатита В, С, D — для исключения вирусных гепатитов.
Инструментальные и другие методы диагностики
• УЗИ органов брюшной полости (определение размеров и состояния паренхимы печени — обычно умеренно увеличены; размеры, форма, толщина стенок желчного пузыря и желчных протоков — не изменены, конкременты отсутствуют; размеры селезенки — нередко бывают увеличены);
• пероральная или внутривенная холецистография — запаздывание или полное отсутствиe контрастирования желчного пузыря и желчных протоков. При наличии показаний:
• пункционная биопсия печени — обнаружение в гепатоцитах печени характерного пигмента;
• диагностическая лапароскопия — характерное черное окрашивание печени.
При наличии показаний:
• клинический генетик — с целью верификации диагноза.
Проводится с другими гипербилирубинемиями (синдром Криглера-Найяра, Жильбера, Ротора), вирусным гепатитом, хроническим гепатитом проявляющимся холестатическим синдромом, механической желтухой, первичным билиарнымциррозoм. В диагностике помогают особенности бромсульфанеиновой пробы, малоизменены другие функциональные пробы, чaсто семейный характер и начало болезни в детстве или юношеском возрасте. При необходимости — лапароскопия, пункционная биопсия.
Лечение
- Стремление избежать провоцирующих факторов (инфекции, физические и психические нагрузки, употребление алкоголя и гепатотоксичных лекарств)
- Противопоказана инсоляция
- Диета с ограничением тугоплавких жиров и продуктов содержащих консерванты. Витамины группы В.
- Рекомендуются желчегонные средства.
- Санация хронических очагов инфекции и лечение имеющейся патологии желчевыводящих путей.
Критерии эффективности лечения
Уменьшение интенсивности или устранение желтухи. Нормализация (достоверное уменьшение) уровня билирубина в крови. Продолжительность лечения — в течение всей жизни.
Профилактика
Родители, имеющие детей, страдающих этим синдромом, должны проконсультироваться у генетика перед планированием очередной беременности. Аналогичным образом следует поступать, если у родственников семейной пары, собирающейся иметь детей, диагностирован.
Синдром Ротора (Rotorsyndrome) — наследственный пигментный гепатоз, напоминает легкую форму синдрома Дабина — Джонсона— дефект экскреции билирубина менее выражен. Отличия: отсутствие 2-го пика на кривой выделения бромсульфалеина, обнаруживается желчный пузырь при холецистографии, не происходит образования тёмного пигмента в печеночных клетках.
Для наследственного синдрома Ротор а характерна прямая гипербилирубинемия без нарушения активности печеночных ферментов. Синдром Ротора, как правило, возникает в детском возрасте, наследуется по аутосомно-рецессивному типу. В гепатоцитах находят признаки жировой дистрофии.
Клиническая картина
Проявляется интермиттирующей желтухой. Заболевание выявляется с детства, нарастает билирубин, повышается содержание копропорфирина в моче, задерживается бромсульфалеин, желчный пузырь в данном случае контрастируется. У большинства болезнь протекает бессимптомно.
Диагностика
При синдроме Ротора желчный пузырь при холецистографии контрастируется, а при бромсульфалеиновои пробе вторичного повышения концентрации красителя не происходит. Причиной задержки бромсульфалеина при этом оказывается скорее не нарушение экскреции, свойственное синдрому Дабина-Джонсона, а нарушение поглощения препарата печенью. При исследовании лидофенином печень, желчный пузырь и желчные протоки визуализируются.
Определение. Пигментные гепатозы - наследственно обусловленные нарушения метаболизма и транспорта билирубина в гепатоцитах, проявляющиеся постоянной или рецидивирующей желтухой при отсутствии изменений морфологической структуры печени.
У взрослых встречаются следующие варианты нарушения обмена билирубина в печени:
Синдром Жильбера - синдром неконъюгированной гипербилирубинемии.
Синдром Ротора - синдром конъюгированной гипербилирубинемии.
Синдром Дабин-Джонса - синдром конъюгированной гипербилирубинемии с избыточным отложением меланиноподобного пигмента в гепатоцитах.
Чаще других в клинической практике встречается неконъюгированная гипербилирубинемия - синдром Жильбера.
СИНДРОМ ЖИЛЬБЕРА
Определение. Синдром Жильбера (СЖ) – генетически детерминированная энзимопатия, вызывающая нарушение конъюгации билирубина в печени, что проявляется увеличением содержания в крови неконъюгированного билирубина, желтухой, накоплением в гепатоцитах пигмента липофусцина.
МКБ10: Е80.4 – Синдром Жильбера.
Патогенез. В патогенезе заболевания основную роль играют:
Нарушения транспортной функции белков, доставляющих неконъюгированный билирубин к гладкому эндоплазматическому ретикулуму - микросомам гепатоцитов.
Неполноценность микросомального фермента УДФ-глюкуронилтрансферазы, с участием которого осуществляется конъюгация билирубина с глюкуроновой и другими кислотами.
При СЖ, также как и при других формах пигментных гепатозов, печень сохраняет гистологическое строение, идентичное нормальному. Однако в гепатоцитах можно обнаружить накопление золотистого или коричневого пигмента - липофусцина. Каких либо признаков дистрофии, некроза, фиброза в печени при СЖ как и при других пигментных гепатозах, как правило, нет.
В желчном пузыре у больных СЖ могут сформироваться конкременты состоящие из билирубина.
Клиническая картина. Все больные с СЖ жалуются на периодически возникающую желтушность склер и кожных покровов. Других жалоб обычно нет. Только в единичных случаях появляются быстрая утомляемость, ощущения тяжести в правом подреберье. Желтуха возникает и нарастает в условиях эмоционального и физического стресса, при респираторных инфекциях, после хирургических операций, после употребления алкоголя, при голодании или малокалорийном (менее 1/3 нормы) питании с низким содержанием жиров (вегетарианство), после приема некоторых медикаментов (никотиновая кислота, рифампицин). Больные с СЖ часто невротизированы, так как обеспокоены своей желтухой.
Ведущим симптомом болезни является иктеричность склер. Желтушность кожи имеется только у отдельных больных. Характерна матово-желтушная окраска кожи, особенно на лице. В некоторых случаях наблюдается частичное окрашивание ладоней, стоп, подмышечных областей, носогубного треугольника. В ряде случаев, несмотря на повышенный уровень билирубина в крови, кожа имеет нормальный цвет - холемия без желтухи. У отдельных больных возникает пигментация лица, появляются рассеянные пигментные пятна на коже туловища.
Согласно описанию самого Gilbert, при типичном течении болезни должна выявляться триада: печеночная маска, ксантелазмы век, желтый цвет кожи.
Некоторые клиницисты считают характерными для этого синдрома крапивницу, повышенную чувствительность к холоду и феномен "гусиной кожи".
При объективном исследовании у 1/4 больных можно обнаружить умеренное увеличение печени. Пальпаторно печень мягкая, безболезненная. При формировании пигментных конкрементов в желчном пузыре возможны клинические проявления желчнокаменной болезни, хронического калькулезного холецистита.
Диагностика. Общий анализ крови: в трети случаев СЖ выявляется увеличенное свыше 160 г/л содержание гемоглобина, эритроцитоз, уменьшенная СОЭ (эти сдвиги обычно сочетаются с повышенной кислотностью желудочного сока).
Общий анализ мочи: цвет нормальный, билирубина нет.
Биохимический анализ крови: изолированная неконьюгированная гипербилирубинемия, которая лишь в единичных случаях превышает уровень 50-70 мкмоль/л, составляя в среднем около 35 мкмоль/л. Все другие биохимические показатели,
характеризующие функцию печени, обычно нормальные.
Инструментальные методы (УЗИ, компьютерная томография, изотопная сцинтиграфия) не выявляют каких-либо специфичных для СЖ изменений структуры печени.
При УЗИ в желчном пузыре нередко выявляются конкременты пигментной структуры. Пункционная биопсия печени: отсутствие признаков некроза, воспаления, активации процессов фиброза. В печеночных клетках определяется присутствие пигмента – липофусцина.
Обнаружить синдром Жильбера помогают провокационные тесты с ограничением энергетической ценности пищи и с нагрузкой никотиновой кислотой, вызывающие увеличение уровня неконьюгированной гипербилирубинемии:
Исследуют билирубин сыворотки утром натощак. Затем в течение 2 суток больной получает питание с ограниченной энергетической ценностью - около 400 ккал/сутки. Повторно исследуют уровень сывороточного билирубина. Если он оказывается больше исходного на 50% и более, то пробу считают положительной.
Регистрируют исходное содержание сывороточного билирубина. Вводят внутривенно 5 мл 1% раствора никотиновой кислоты. Через 5 часов проводят контрольное исследование билирубина. Если его уровень повышается более чем на 25%, проба считается положительной.
Одной из наиболее убедительных диагностических проб является нагрузочный тест с назначением больному фенобарбитала или зиксорина - индукторов транспортных белков и глюкуронилтрансферазы гепатоцитов:
Через 10 дней после начала перорального приема фенобарбитала по 0.05 - 2-3 раза в день или зиксорина по 0.2 - 3 раза в день после еды у лиц с синдромом Жильбера значительно снижается или нормализуется уровень неконъюгированного билирубина.
Дифференциальный диагноз. Проводят в первую очередь с гемолитическими желтухами, преимущественно с наследственным микросфероцитозом. Принимаются во внимание такие критерии как появление первых клинических симптомов (желтуха) синдрома Жильбера в юношеском возрасте, тогда как гемолитическая желтуха проявляется значительно раньше, в детском возрасте. Для микросфероцитоза характерны спленомегалия и умеренная анемия, чего нет при СЖ. Уровень сывороточного билирубина при СЖ обычно ниже, чем при гемолитической желтухе.
План обследования.
Общий анализ крови.
Общий анализ мочи с определением билирубина, уробилина, гемосидерина.
Копрограмма с определением стеркобилина.
Биохимический анализ крови: билирубин, холестерин, АСТ, АЛТ, гамма-глутамилтранспептидаза.
Иммунологический анализ: маркеры инфекции вирусами гепатита B,C,G.
УЗИ органов брюшной полости.
Пункционная биопсия печени.
Провокационные пробы с ограничением энергетической ценности пищи или приемом никотиновой кислоты.
Нагрузочные пробы с индукторами глюкуронилтрансферазы – фенобарбиталом или зиксорином.
Лечение. СЖ не является поводом для назначения какого либо специфического лечения. Может быть показана профилактическая комплексная витаминотерапия. Следует помнить, что такие люди нуждаются в полноценном, калорийном питании с достаточным содержанием в рационе жиров. Они должны отказаться от употребления алкоголя. При профессиональной ориентации учитывается нежелательность эмоциональных и физических перегрузок. Необходимо избегать приема лекарственных препаратов, способных индуцировать желтуху (никотиновая кислота). При наличии сопутствующей ЖКБ эффективным способом ее лечения является холецистэктомия методами малоинвазивной, лапароскопической хирургии.
Прогноз. При классическом течении процесса прогноз благоприятный.
СИНДРОМ ДАБИН-ДЖОНСОНА
Определение. Синдром Дабин-Джонсона (СДД) – генетически детерминированная энзимопатия, вызывающая нарушение транспорта билирубина в печени, что проявляется увеличением содержания в крови конъюгированного билирубина, желтухой, накоплением в гепатоцитах меланиноподобного пигмента.
МКБ10: Е80.6 – Другие нарушения обмена билирубина.
Этиология. СДД является наследуемым заболеванием. У лиц с СДД существует аутосомно-рецессивный генетический дефект, вызывающий нарушение переноса органических анионов, в том числе и транспорта конъюгированного билирубина из гепатоцитов в желчные протоки. У мужчины СДД возникает чаще, чем у женщин.
Патогенез. В результате нарушения механизма направленного транспорта билирубина из гепатоцитов в просвет желчных протоков, часть конъюгированного билирубина возвращается в кровь. Возникает постмикросомальная гепатоцеллюлярная желтуха с умеренным увеличением в крови прямого билирубина. Патогенетически СДД идентичен синдрому Ротора, от которого он отличается одним признаком - накоплением в гепатоцитах большого количества меланиноподобного пигмента, придающего печени темную синевато-зеленую, почти черную окраску. У больных с СДД в желчном пузыре могут формироваться конкременты из солей билирубина.
Клиническая картина. Характерны жалобы на периодически возникающую желтушность склер, кожных покровов, иногда вместе с небольшим кожным зудом. В период желтушности многие больные ощущают общую слабость, физическую и умственную утомляемость, снижение аппетита, легкую тошноту, горечь во рту, иногда тупые ноющие боли в правом подреберье. При появлении желтухи моча приобретает темный цвет.
Желтуху могут спровоцировать физическое и психоэмоциональное перенапряжение, лихорадка, вызванная респираторной вирусной инфекцией, алкогольный эксцесс, употребление анаболических стероидов.
Желчепузырный холелитиаз обычно бессимптомный, но иногда проявляется желчными коликами, симптомами калькулезного холецистита, а в некоторых случаях может явиться причиной механической желтухи.
Среди объективных проявлений отмечаются умеренная иктеричность склер и кожных покровов, незначительное увеличение объема печени. Пальпаторно печень не уплотнена, безболезненная.
Диагностика.
Общий анализ крови: без отклонений.
Общий анализ мочи: темный цвет, большое содержание билирубина.
Биохимический анализ крови: увеличение содержания билирубина за счет конъюгированной фракции.
Пробы с нагрузкой бромсульфалеином, радиоизотопная гепатография выявляют резко выраженное нарушение экскреторной функции печени.
УЗИ: печень нормальной структуры. Внутри- и внепеченочные желчные протоки не расширены. Портальная гемодинамика не нарушена. В желчном пузыре могут выявляться плотные, эхопозитивные конкременты.
Лапароскопия: поверхность печени темного синевато-зеленого или черного цвета.
Пункционная биопсия: морфологическая структура печени не изменена. В гепатоцитах выявляется меланиноподобный пигмент.
Дифференциальный диагноз. Проводится с механической желтухой, от которой СДД отличается отсутствием повышения уровня в крови холестерина, активности ферментов, специфических для холестаза – щелочной фосфатазы, гамма-глутамилтранспептидазы. При УЗИ при СДД не видно расширения внутри- и внепеченочных желчных протоков – специфического признака механической желтухи.
План обследования.
Общий анализ крови.
Общий анализ мочи с определением билирубина, уробилина, гемосидерина.
Копрограмма с определением стеркобилина.
Биохимический анализ крови: билирубин, холестерин, щелочная фосфатаза, АСТ, АЛТ, гамма-глутамилтранспептидаза.
Проба с бромсульфалеином для оценки экскреторной функции печени.
Радиоизотопная гепатография с целью оценки экскреторной функции печени.
Иммунологический анализ: маркеры инфекции вирусами гепатита B,C,G.
УЗИ органов брюшной полости.
Пункционная биопсия печени.
Лечение. Специального лечения не требуется. Лица с СДД должны полностью отказаться от употребления алкоголя. Они должны избегать любых интоксикаций, максимально ограничить прием лекарственных препаратов. Им можно рекомендовать прием комплексных поливитаминных препаратов. При наличии ЖКБ, особенно если она протекает с приступами колик, показана холецистэктомия с использованием методов малоинвазивной хирургии.
Прогноз. Прогноз благоприятный. При наличии конкрементов в желчном пузыре есть риск возникновения механической желтухи.
СИНДРОМ РОТОРА
Определение. Синдром Ротора (СР) – генетически детерминированная энзимопатия, вызывающая нарушение транспорта билирубина в печени, что проявляется увеличением содержания в крови конъюгированного билирубина, желтухой, при отсутствии накопления в гепатоцитах пигмента.
МКБ10: Е80.6 – Другие нарушения обмена билирубина.
Этиология. СР является генетически детерминированным заболеванием. У лиц с СР имеет место аутосомно-рецессивный дефект гена, ответственного за перенос различных органических анионов, в результате которого нарушается транспорт билирубина из гепатоцитов в желчные протоки. Половых различий в частоте заболеваемости нет.
Патогенез. В результате нарушения направленного транспорта билирубина из гепатоцитов в просвет желчных протоков, возникает обратное поступление конъюгированного билирубина в кровь. Возникает желтуха с умеренным увеличением в крови прямого билирубина. Патогенетически СР идентичен синдрому Дабина-Джонса, от которого он отличается менее выраженной гипербилирубинемией и отсутствием накопления в гепатоцитах меланиноподобного пигмента.
Клиническая картина. Больные СР жалуются на периодически возникающую желтушность кожных покровов, нередко вместе с легким кожным зудом. В период желтушности моча приобретает темный цвет. Желтуху могут вызывать респираторные инфекции, физическая перегрузка, психоэмоциональный стресс, прием алкоголя, применение анаболиков.
У некоторых больных могут возникать желчные колики, появляться симптомы острого или хронического калькулезного холецистита.
У больных выявляется умеренная иктеричность кожи. Печень обычно нормальных размеров, но иногда может незначительно увеличиваться. Край печени плотно-эластичный, безболезненный.
Диагностика.
Общий анализ крови: без отклонений.
Общий анализ мочи: темный цвет, большое содержание билирубина.
Биохимический анализ крови: увеличение содержания билирубина за счет конъюгированной фракции.
Пробы с нагрузкой бромсульфалеином, радиоизотопная гепатография выявляют резко выраженное нарушение экскреторной функции печени.
УЗИ: печень нормальной структуры. Внутри- и внепеченочные желчные протоки не расширены. Портальная гемодинамика не нарушена. В желчном пузыре могут выявляться плотные, эхопозитивные конкременты.
Лапароскопия: поверхность обычного цвета.
Пункционная биопсия: морфологическая структура печени не изменена. В гепатоцитах отсутствует накопление пигмента.
Дифференциальная диагностика. Проводится с механической желтухой, от которой СР отличается нормальным содержанием в крови холестерина, отсутствием повышения активности ферментов, специфических для холестаза – щелочной фосфатазы, гамма-глутамилтранспептидазы. При УЗИ у больных с механической желтухой выявляются расширенные внутри- и внепеченочные желчные протоки, чего не бывает при СР.
Для дифференциации СР от синдрома Дабин-Джонса необходимо выполнить лапароскопию, пункционную биопсию печени, чтобы убедиться в отсутствии накопления клетаками печени меланиноподобного пигмента.
План обследования.
Общий анализ крови.
Общий анализ мочи с определением билирубина, уробилина, гемосидерина.
Копрограмма с определением стеркобилина.
Биохимический анализ крови: билирубин, холестерин, щелочная фосфатаза, АСТ, АЛТ, гамма-глутамилтранспептидаза.
Проба с бромсульфалеином для оценки экскреторной функции печени.
Радиоизотопная гепатография с целью оценки экскреторной функции печени.
Иммунологический анализ: маркеры инфекции вирусами гепатита B,C.
УЗИ органов брюшной полости.
Пункционная биопсия печени.
Лечение. Специального лечения не требуется. Лица с СР должны избегать любых интоксикаций, максимально ограничить прием лекарственных препаратов, полностью отказаться от употребления алкоголя. С профилактической целью можно рекомендовать прием сбалансированных поливитаминных препаратов. Если сформировалась ЖКБ, особенно если имеют место приступы желчных колик, показана холецистэктомия.
Прогноз. Прогноз благоприятный.
Тут вы можете оставить комментарий к выбранному абзацу или сообщить об ошибке.
Гепатозы наследственные пигментные (доброкачественные) - невоспалительные заболевания печени, вызванные наследственными факторами, наследственно-передающиеся, основным признаком которых является повышение уровня билирубина в крови, гипербилирубинемия.
Синдром Жильбера - это заболевание чаще обнаруживается в раннем возрасте, интенсивность желтухи в большинстве случаев незначительная может усиливаться под влиянием алкоголя, любых инфекционных заболеваний, после физического переутомления.
Характеризуются нарушением обменных процессов в печени, дистрофией гепатоцитов. Проявления гепатоза зависят от этиологического фактора, вызвавшего это заболевание. Едиными для всех гепатозов являются желтуха, недостаточность функции печени, диспепсические явления. Диагностика включает УЗИ гепатобилиарной системы, МРТ печени или МСКТ брюшной полости, пункционную биопсию с исследованием биоптатов печеночных тканей. Специфическое лечение экзогенных гепатозов заключается в устранении причины заболевания, для наследственных гепатозов специфического лечения не существует.
Симптомы и течение:
Жалобы на боли в животе, общую слабость, повышенную утомляемость, понижение аппетита, тошноту, горечь во рту, изжогу, отрыжку. Боли обычно носят ноющий характер, чаще в правом подреберье, иногда с отдачей в правую лопатку. Основной признак - желтуха различной степени: от незначительной желтушности склер глаз до выраженной желтухи слизистых и кожных покровов, изредка сопровождаются кожным зудом. Увеличенные размеры печени отмечаются примерно у 60 % больных, селезенки - 10 %.
Симптоматика гепатозов зависит от причины, их вызвавшей. Наиболее выраженная симптоматика у токсического гепатоза: пациента беспокоит явная желтушность кожи и слизистых, высокая температура, диспепсия. Чаще всего отмечаются сильные боли в правой половине живота. Моча приобретает цвет темного пива. Жировой гепатоз имеет похожую симптоматику, но выражена она намного слабее: периодические тянущие боли в подреберье справа, редкие приступы тошноты, диареи, эпизодическая желтуха.
Болезнь Жильбера характеризуется умеренным увеличением печени, тупыми болями в животе справа, которые встречаются в межприступный период у двух третей пациентов. При кризе данная симптоматика регистрируется практически у всех больных, присоединяется желтуха. Подтвердить данный диагноз позволяют провокационные пробы. Проба с ограничением калорийности рациона заключается в значительном снижении общей энергетической ценности пищи в течение двух суток, исследовании уровня билирубина до и после голодания. Повышение уровня общего билирубина после проведенной пробы более чем на 50% считается положительным результатом. Проба с никотиновой кислотой проводится после исследования исходного уровня билирубина, внутривенно вводится 5мл никотиновой кислоты. Повышение уровня общего билирубина более чем на 25% через пять часов после пробы подтверждает диагноз.
Синдром Криглера-Найяра - редкое заболевание, проявляющееся обычно уже в периоде новорожденности. Первый тип заболевания протекает тяжело, с высокой гипербилирубинемией и токсическим поражением центральной нервной системы. Обычно такие больные погибают в младенческом возрасте. Второй тип протекает благоприятно, в клинике нет иной симптоматики, кроме умеренной желтухи.
Самые редкие формы пигментных гепатозов: синдром Люси-Дрисколла (желтуха грудного молока, исчезает после перевода на искусственное вскармливание); синдром Дубина-Джонсона (характеризуется нарушением секреции желчи, проявляется желтушностью склер, усиливающейся при приеме пероральных контрацептивов, беременности); синдром Ротора (схож с предыдущим заболеванием, но секреция желчи не нарушена).
Распознавание:
Лабораторные данные: повышение уровня билирубина, только в период обострения изменение печеночных проб - повышение активности аланинтрансаминазы, щелочной фосфатазы, снижение уровня белков альбуминов. Примерно у каждого второго больного синдромом Жильбера отмечается сочетание с другими заболеваниями: хроническим гепатитом, жировым гепатозом, холециститом, холангитом, язвенной болезнью, хроническим гастритом, энтероколитом, которые определяют изменения клиники.
Диета N 5 или другая в зависимости от сопутствующего заболевания. Поливитамины, желчегонные средства.
Симптоматика гепатозов зависит от причины, их вызвавшей. Наиболее выраженная симптоматика у токсического гепатоза: пациента беспокоит явная желтушность кожи и слизистых, высокая температура, диспепсия. Чаще всего отмечаются сильные боли в правой половине живота. Моча приобретает цвет темного пива. Жировой гепатоз имеет похожую симптоматику, но выражена она намного слабее: периодические тянущие боли в подреберье справа, редкие приступы тошноты, диареи, эпизодическая желтуха.
Болезнь Жильбера характеризуется умеренным увеличением печени, тупыми болями в животе справа, которые встречаются в межприступный период у двух третей пациентов. При кризе данная симптоматика регистрируется практически у всех больных, присоединяется желтуха. Подтвердить данный диагноз позволяют провокационные пробы. Проба с ограничением калорийности рациона заключается в значительном снижении общей энергетической ценности пищи в течение двух суток, исследовании уровня билирубина до и после голодания. Повышение уровня общего билирубина после проведенной пробы более чем на 50% считается положительным результатом. Проба с никотиновой кислотой проводится после исследования исходного уровня билирубина, внутривенно вводится 5мл никотиновой кислоты. Повышение уровня общего билирубина более чем на 25% через пять часов после пробы подтверждает диагноз.
Синдром Криглера-Найяра - редкое заболевание, проявляющееся обычно уже в периоде новорожденности. Первый тип заболевания протекает тяжело, с высокой гипербилирубинемией и токсическим поражением центральной нервной системы. Обычно такие больные погибают в младенческом возрасте. Второй тип протекает благоприятно, в клинике нет иной симптоматики, кроме умеренной желтухи.
Самые редкие формы пигментных гепатозов: синдром Люси-Дрисколла (желтуха грудного молока, исчезает после перевода на искусственное вскармливание); синдром Дубина-Джонсона (характеризуется нарушением секреции желчи, проявляется желтушностью склер, усиливающейся при приеме пероральных контрацептивов, беременности); синдром Ротора (схож с предыдущим заболеванием, но секреция желчи не нарушена).
Обычно пациенты с гепатозами нуждаются в амбулаторной терапии, при тяжёлой сопутствующей патологии может потребоваться госпитализация в отделение гастроэнтерологии. Тактика лечения каждого из видов гепатоза определяется его этиологией. В лечении неалкогольного жирового гепатоза ведущее значение имеют соблюдение диеты и умеренные физические нагрузки. Снижение общего количества жира и углеводов в рационе, наряду с повышением доз белка, приводит к снижению общего количества жира во всем организме, в том числе и в печени. Также при неалкогольном гепатозе показано назначение мембраностабилизаторов и гепатопротекторов.
Лечебные мероприятия при алкогольной болезни печени также включают соблюдение диеты и умеренные физические нагрузки. Но основным терапевтическим фактором при алкогольном гепатозе является полный отказ от спиртного - значительное улучшение наступает уже через 1-1,5 месяца воздержания. Если пациент не откажется от употребления алкоголя, все лечебные мероприятия будут неэффективными.
Наследственные пигментные гепатозы требуют бережного отношения к своему здоровью. Таким пациентам следует выбирать работу, исключающую тяжелые физические и психические нагрузки. Питание должно быть здоровым и разнообразным, включать в себя все необходимые витамины и минеральные вещества. Дважды в год нужно назначать курс лечения витаминами группы В. Физиотерапия и санаторно-курортное лечение при наследственных гепатозах не показаны.
Болезнь Жильбера не требует проведения особых лечебных мероприятий - даже при полном отсутствии лечения уровень билирубина обычно спонтанно нормализуется к 50 годам. Среди некоторых специалистов бытует мнение, что гипербилирубинемия при болезни Жильбера требует постоянного применения средств, временно снижающих уровень билирубина (фенобарбитал). Клинические исследования доказывают, что подобная тактика не улучшает состояния больного, но приводит к депрессивным расстройствам. У пациента формируется мнение, что он страдает тяжелым неизлечимым заболеванием, требующим постоянного лечения. Все это зачастую заканчивается выраженными расстройствами психологического характера. В то же время, отсутствие необходимости лечения болезни Жильбера формирует у пациентов положительный взгляд на свою патологию и состояние.
В лечении синдрома Криглера-Найяра 1 типа эффективны только фототерапия и процедура заменного переливания крови. В терапии второго типа заболевания с успехом применяются индукторы ферментов (фенобарбитал), умеренная фототерапия. Отличный лечебный эффект при желтухе грудного молока имеет перевод на искусственное вскармливание. Остальные наследственные пигментные гепатозы в проведении лечебных мероприятий не нуждаются.
Синдром Ротора - проявления те же, что при синдроме Жильбера, основное различие - периодически бывает темная моча (выделение уробилиногена).
Распознавание:
Время от времени моча дает положительную реакцию на желчные пигменты. Лабораторные изменения такие же как при синдроме Жильбера. Заболевание длится много лет без какого-либо влияния на здоровье.
Никакая информация, размещенная на этой или любой другой странице нашего сайта, не может служить заменой личного обращения к специалисту. Информация не должна использоваться для самолечения и приведена только для ознакомления.
Что такое синдром Жильбера? Причины возникновения, диагностику и методы лечения разберем в статье доктора Васильева Романа Владимировича, гастроэнтеролога со стажем в 15 лет.
Над статьей доктора Васильева Романа Владимировича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Синдром Жильбера — это генетический пигментный гепатоз с аутосомно-доминантным типом наследования, протекающий с повышением уровня неконъюгированного (свободного) билирубина, чаще проявляющееся в период полового созревания и характеризующийся доброкачественным течением [1] .
Краткое содержание статьи — в видео:
Синонимы названия болезни: простая семейная холемия, конституциональная или идиопатическая неконъюгированная гипербилирубинемия, негемолитическая семейная желтуха.
По распространённости данное заболевание встречается не менее, чем у 5 % населения, в соотношении мужчин и женщин — 4:1. Впервые заболевание описал французский терапевт Августин Жильбер в 1901 году.
Чаще синдром Жильбера проявляется в период полового созревания и характеризуется доброкачественным течением. Основным проявлением этого синдрома является желтуха.
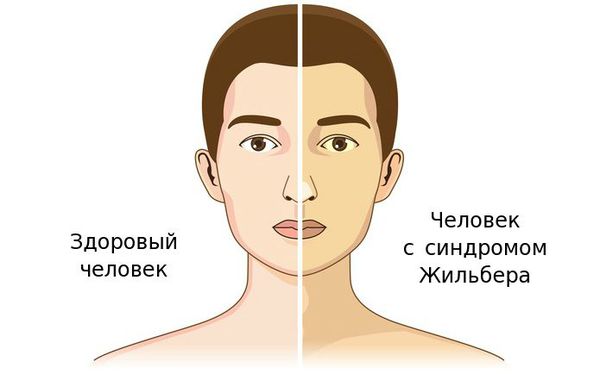
К провоцирующим факторам проявления синдрома можно отнести:
- голодание или переедание;
- жирную пищу;
- некоторые лекарственные средства;
- алкоголь;
- инфекции (грипп, ОРЗ, вирусный гепатит);
- физические и психические перегрузки;
- травмы и оперативные вмешательства.
Причина заболевания — генетический дефект фермента УДФГТ1*1, который возникает в результате его мутации. В связи с этим дефектом функциональная активность данного фермента снижается, а внутриклеточный транспорт билирубина в клетках печени к месту соединения свободного (несвязанного) билирубина с глюкуроновой кислотой нарушается. Это и приводит к увеличению свободного билирубина.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы синдрома Жильбера
Некоторые специалисты трактуют синдром Жильбера не как болезнь, а как физиологическую особенность организма.
До периода полового созревания данный синдром может протекать бессимптомно. Позже (после 11 лет) возникает характерная триада признаков:
- желтуха различной степени выраженности;
- ксантелазмы век (жёлтые папулы);
- периодичность появления симптомов [1] .
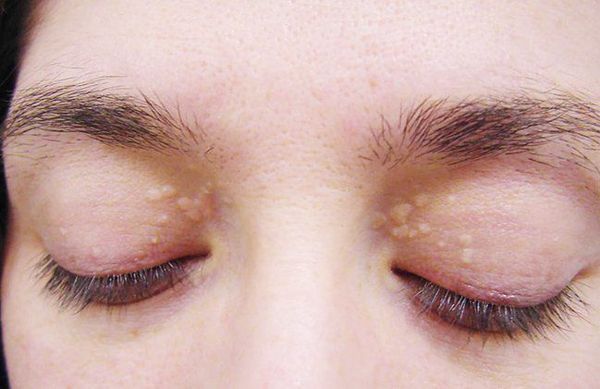
Желтуха чаще всего проявляется иктеричностью (желтушностью) склер, матовой желтушностью кожных покровов (особенно лица), иногда частичным поражением стоп, ладоней, подмышечных впадин и носогубного треугольника.
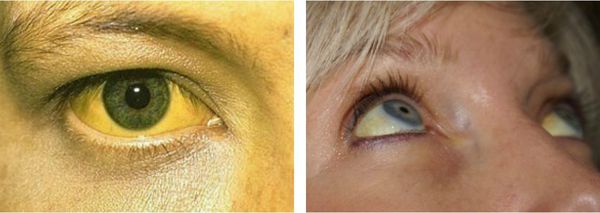
Заболевание нередко сочетается с генерализованной дисплазией (неправильным развитием) соединительной ткани.
Усиление желтухи может наблюдаться после перенесения инфекций, эмоциональной и физической нагрузки, приёма ряда лекарственных препаратов (в частности, антибиотиков), голодания и рвоты.
Клиническими проявлениями заболевания общего характера могут быть:
- слабость;
- недомогание;
- подавленность;
- плохой сон;
- снижение концентрации внимания.
В отношении ЖКТ синдром Жильбера проявляется снижением аппетита, изменением привкуса во рту (горечь, металлический привкус), реже возникает отрыжка, тяжесть в области правого подреберья, иногда наблюдается боль ноющего характера и плохая переносимость лекарственных препаратов.
При ухудшении течения синдрома Жильбера и существенном повышении токсичной (свободной) фракции билирубина может появляться скрытый гемолиз, усиливая при этом гипербилирубинемию и добавляя в клиническую картину системный зуд.
Патогенез синдрома Жильбера
В норме свободный билирубин появляется в крови преимущественно (в 80-85 % случаев) при разрушении эритроцитов, в частности комплекса ГЕМ, входящего в структуру гемоглобина. Это происходит в клетках макрофагической системы, особенно активно в селезёнке и купферовских клетках печени. Остальная часть билирубина образуется из разрушения других гемсодержащих белков (к примеру, цитохрома P-450).
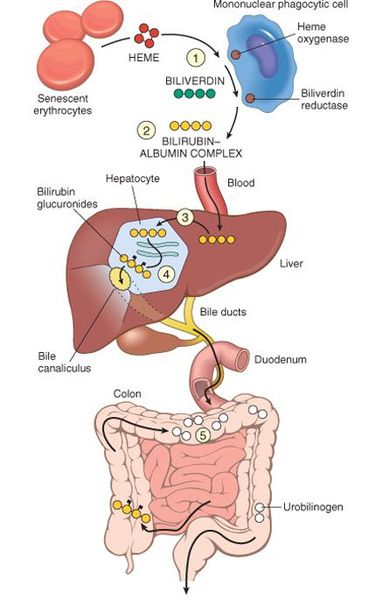
У взрослого человека в сутки образуется приблизительно от 200 мг до 350 мг свободного билирубина. Такой билирубин слаборастворим в воде, но при этом хорошо растворяется в жирах, поэтому он может взаимодействовать с фосфолипидами ("жирами") клеточных мембран, особенно головного мозга, чем можно объяснить его высокую токсичность, в частности токсичное влияние на нервную систему.
Первично после разрушения комплекса ГЕМ в плазме билирубин появляется в неконъюгированной (свободной или несвязанной) форме и транспортируется с кровью при помощи белков альбуминов. Свободный билирубин не может проникнуть через почечный барьер за счёт сцепления с белком альбумином, поэтому сохраняется в крови.
В печени несвязанный билирубин переходит на поверхность гепатоцитов. С целью снижения токсичности и выведения в клетках печени свободного билирубина при помощи фермента УДФГТ1*1 он связывается с глюкуроновой кислотой и превращается в конъюгированный (прямой или связанный) билирубин. Конъюгированный билирубин хорошо растворим в воде, он является менее токсичным для организма и в дальнейшем легко выводится через кишечник с желчью.
При синдроме Жильбера связывание свободного билирубина с глюкуроновой кислотой снижается до 30% от нормы, тогда как концентрация прямого билирубина в желчи увеличивается.
В основе синдрома Жильбера лежит генетический дефект — наличие на промонторном участке A(TA)6TAA гена, кодирующего фермент УДФГТ1*1, дополнительного динуклеотида ТА. Это становится причиной образования дефектного участка А(ТА)7ТАА. Удлинение промонторной последовательности нарушает связывание фактора транскрипции IID, в связи с чем уменьшается количество и качество синтезируемого фермента УДФГТ1, который участвует в процессе связывания свободного билирубина с глюкуроновой кислотой, преобразуя токсичный свободный билирубин в нетоксичный связанный.
Вторым механизмом развития синдрома Жильбера является нарушение захвата билирубина микросомами сосудистого полюса клетки печени и его транспорта глутатион-S-трансферазой, которая доставляет свободный билирубин к микросомам клеток печени.
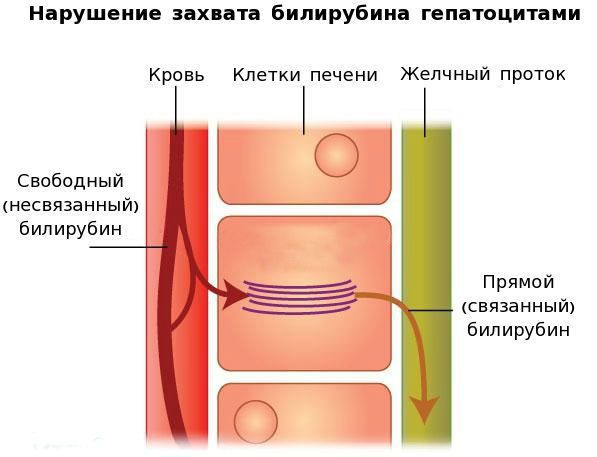
В конечном итоге вышеперечисленные патологические процессы приводят к увеличению содержания свободного (несвязанного) билирубина в плазме, что обуславливает клинические проявления заболевания [6] .
Классификация и стадии развития синдрома Жильбера
Общепринятой классификации синдрома Жильбера не существует, однако условно можно разделить генотипы синдрома по полиморфизму.
Читайте также:

