Нарушения сосудистого тонуса реферат
Обновлено: 02.07.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Вегетососудистая дистония: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Вегетативная нервная система – это та часть нервной системы, которая регулирует работу внутренних органов, желез внутренней и внешней секреции, кровеносных и лимфатических сосудов. Она поддерживает уровень артериального давления, сократительную способность сердца, работу почек, отвечает за температуру тела, регулирует обменные процессы и т.д.
Вегетативная нервная система состоит из симпатического и парасимпатического отделов, чьи функции по большей части противоположны. Так, влияние симпатического отдела вегетативной нервной системы приводит к учащению сердцебиения во время выполнения физических упражнений или эмоционального напряжения. Активация парасимпатического отдела происходит, когда человек отдыхает – понижается давление, пульс становится реже.
По сути, ВСД – не заболевание, а синдром, при котором отсутствует органическая патология конкретного органа или системы, а нарушения носят функциональный характер.
Симптомы вегетососудистой дистонии
За этими жалобами может скрываться ряд серьезных заболеваний (анемия, заболевания щитовидной железы, артериальная гипертензия, ишемическая болезнь сердца, панические атаки, депрессивное или тревожное расстройство, и др.), которые нетрудно пропустить, объясняя симптомы пациента тем, что у него наблюдается расстройство вегетативной нервной системы.
При каких заболеваниях возникает вегетососудистая дистония
Железодефицитная анемия
Железодефицитная анемия (ЖДА) – это заболевание, характеризующееся снижением содержания железа в сыворотке крови, костном мозге и тканях и приводящее к нарушению синтеза гемоглобина и эритроцитов, развитию трофических расстройств.
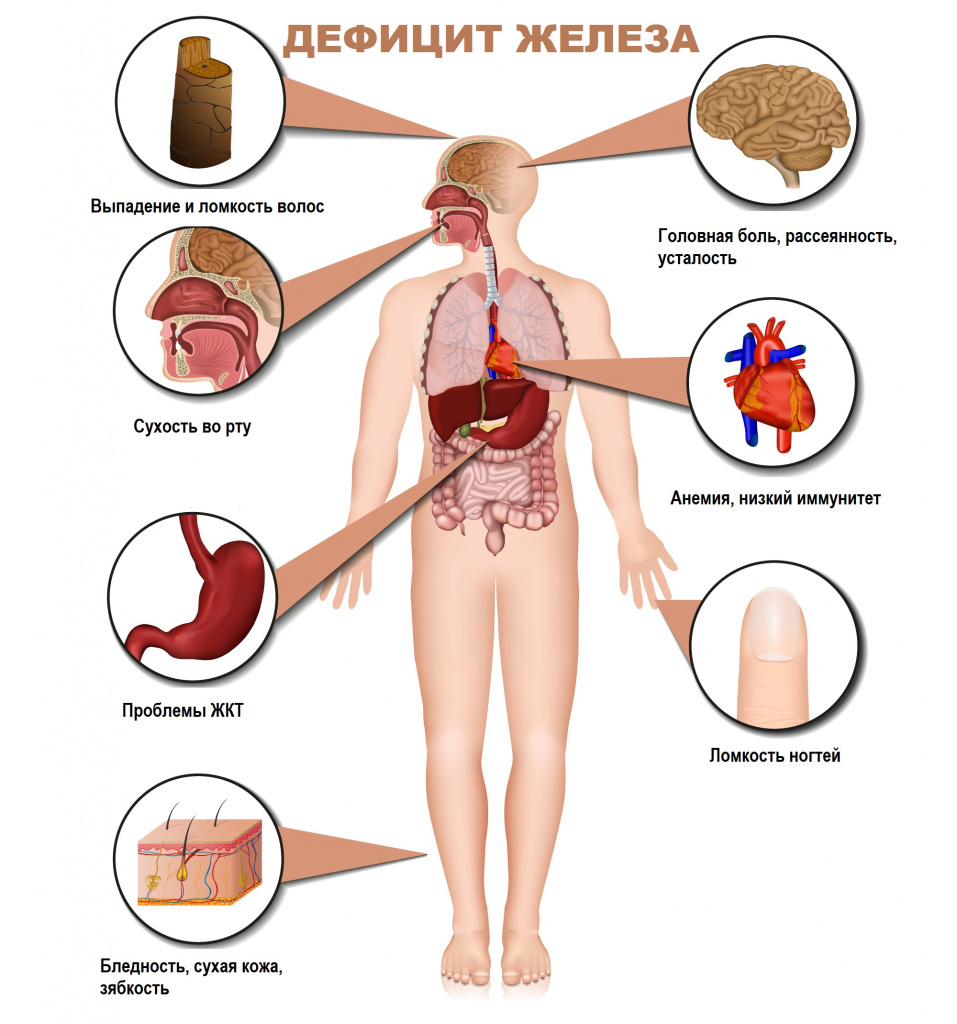
Для латентного железодефицита характерно истощение запасов железа в организме при нормальном уровне гемоглобина крови. Симптомами латентного дефицита или анемии являются слабость, повышенная утомляемость, сниженная работоспособность, бледность кожных покровов, головная боль, учащенное сердцебиение, низкое артериальное давление, сухость кожи, ломкость волос и ногтей, неприятные ощущения в животе.
Дефицит железа при анемии может быть вызван недостатком его поступления в организм, нарушением усвоения или повышенной потерей.
Основные причины ЖДА у женщин: обильные менструальные кровотечения, беременность, роды (особенно повторные) и лактация. Для женщин в постменопаузе и мужчин основная причина – кровотечения в ЖКТ. Дефицит железа может развиться в период интенсивного роста детей, при следовании растительной диете, после резекции желудка или кишечника, а также в результате нарушения всасывания железа у лиц с воспалительными заболеваниями ЖКТ.
Заболевания щитовидной железы
Нарушение выработки гормонов щитовидной железы (ЩЖ) могут приводить к их избытку (гипертиреоз) или недостатку (гипотиреоз) в крови. При гипотиреозе пациент ощущает апатию и сонливость, быструю утомляемость, снижение памяти, испытывает трудности в концентрации внимания, депрессию, зябкость, плохо переносит холод, у него наблюдается интенсивное выпадение волос, ломкость ногтей, отечность, боль в мышцах, повышение массы тела при сниженном аппетите, запоры. При избыточной выработке гормонов пациенты жалуются на учащенное сердцебиение, тремор конечностей, потливость, чувство жара и плохую переносимость жары, плаксивость, суетливость и раздражительность, снижение массы тела при повышенном аппетите, бессонницу.
У одних пациентов преобладает неврологическая симптоматика, у других повышается артериальное давление, у кого-то ведущими симптомами являются желудочно-кишечные расстройства – тошнота, метеоризм, запоры.
Функциональные расстройства нервной системы могут сопутствовать таким психическим расстройствам как панические атаки, тревожные или депрессивные расстройства и пр.
Присутствие у пациентов хотя бы четырех из приведенных ниже симптомов должно навести врача на мысль о возможном паническом расстройстве (а в некоторых случаях достаточно и двух):
- пульсация, сильное сердцебиение, учащенный пульс;
- потливость;
- озноб, тремор, ощущение внутренней дрожи;
- ощущение нехватки воздуха, одышка;
- удушье или затрудненное дыхание;
- боль или дискомфорт в левой половине грудной клетки;
- тошнота или дискомфорт в животе;
- ощущение головокружения, неустойчивость, легкость в голове или предобморочное состояние;
- ощущение деперсонализации и непонимание реальности происходящего;
- страх сойти с ума или совершить неконтролируемый поступок;
- страх смерти;
- ощущение онемения или покалывания (парестезии) в конечностях;
- ощущение прохождения по телу волн жара или холода.
Тревога при панической атаке может быть как выраженной, так и едва ощутимой – в этом случае на первый план выходят вегетативные симптомы. Продолжительность приступа составляет 15-30 минут.
Паническое расстройство характеризуется повторным возникновением панических атак, оно не обусловлено действием каких-либо веществ или соматическим заболеванием (нарушением ритма сердца, тиреотоксикозом, гипертоническим кризом), для него характерна постоянная озабоченность человека по поводу повторения атак. Обычно первая атака производит на пациента тягостное впечатление, приводит к постоянной тревоге и ожиданию повторов. Чем катастрофичнее человек оценивает первый эпизод (к примеру, считает, что у него развивается инфаркт или инсульт), тем тяжелее протекает паническое расстройство и тем быстрее могут присоединиться сопутствующие заболевания (депрессия, агорафобия, алкоголизм и др.).
Генерализованное тревожное расстройство
ГТР может иметь хроническое течение с периодами обострений и ремиссий. Тревожное состояние при ГТР длится минимум 6 месяцев, не поддается сознательному контролю (пациент не в состоянии подавить тревогу усилием воли или рациональными убеждениями), а интенсивность переживаний несоразмерна с реальностью жизненных обстоятельств.
Основной симптом генерализованного тревожного расстройства – диффузная тревога, не связанная с конкретными ситуациями, то есть пациент постоянно напряжен в ожидании чего-то плохого, беспокоен, озабочен по разным причинам.
Другими симптомами являются раздражительность, повышенная бдительность, больному трудно сосредоточиться, он чувствителен к шуму. Заболеванию свойственно мышечное напряжение, которое сопровождается тремором конечностей, неспособностью расслабиться, повышенным мышечным тонусом, головной болью, ноющими мышечными болями.
При генерализованном тревожном расстройстве очень распространены симптомы, связанные с повышенной активностью вегетативной нервной системы: сухость во рту, трудности при проглатывании пищи и воды, дискомфорт в животе, метеоризм, диарея, тошнота. Пациенты жалуются, что им тяжело делать вдох, ощущают дискомфорт в области сердца, перебои в его работе, пульсацию шейных сосудов. Кроме того, описаны случай нарушения эрекции, снижения либидо, задержки менструации, учащенного мочеиспускания.
Депрессивное расстройство
Депрессия – одно из самых распространенных расстройств психики. Эпизоды депрессии характеризуются ежедневным плохим настроением и длятся не менее 2 недель. У пациента наблюдается снижение интереса к работе, семье, повышенная утомляемость. Человеку в депрессивном эпизоде трудно сосредоточиться, у него занижена самооценка, он пессимистичен, у него нарушаются аппетит и сон.
Депрессия может проходить в так называемой скрытой форме, когда на первый план выходит не сниженное настроение, а ощущение физического нездоровья.
Диагностика при вегетососудистой дистонии
При подозрении на нарушения обмена железа в организме необходимо провести следующие обследования:
-
общий анализ крови с определением гематокрита, уровня эритроцитов в крови, исследование уровня ретикулоцитов в крови с определением среднего содержания и средней концентрации гемоглобина в эритроцитах, определение размеров эритроцитов;
Одно из основных лабораторных исследований для количественной и качественной оценки всех классов форменных элементов крови. Включает цитологическое исследование мазка крови для подсчета процентного содержания разновидностей лейкоцитов и определение скорости оседания эритроцитов.
Важнейшим показателем сосудистого тонуса является систолическое артериальное давление (АД), уровень которого зависит от величины ударного объема крови левого желудочка сердца, максимальной скорости ее изгнания и растяжимости аорты. В норме систолическое артериальное давление составляет 100-140 мм рт. ст.
Диастолическое АД определяется в первую очередь тонусом артерий мышечного типа, объемом циркулирующей крови и в меньшей степени фракцией выброса левого желудочка. У здоровых людей диастолическое артериальное давление колеблется в пределах 60-90 мм рт. ст.
Уровень системного АД обусловлен:
величиной систолического выброса и МОК,
состоянием сосудистого тонуса (ОПСС),
объемом циркулирующей крови (ОЦК), её вязкостью.
Классификация нарушений тонуса сосудов. В настоящее время различают два состояния, касающиеся изменения сосудистого тонуса:
1. Повышение тонуса сосудов - гипертензия, или гипертония.
2. Снижение тонуса сосудов - гипотензия (гипотония, или сосудистая недостаточность).
Артериальные гипертензии
Артериальная гипертензия (АГ) — состояние, при котором систолическое АД составляет 140 мм рт. ст. и более, а диастолическое АД 90 мм рт. ст. и более. Артериальная гипертензия сопровождается повышением внутрисосудистого давления в артериях большого круга кровообращения. Артериальной гипертензией страдает примерно 25% взрослого населения.
По происхождению артериальная гипертензия бывает первичной и вторичной.
Вторичная артериальная гипертензия - это повышение АД, представляющее собой лишь симптом другого диагностически подтвержденного заболевания (гломерулонефрит, стеноз почечных артерий, опухоль гипофиза или надпочечников и т.д.). В связи с этим вторичная гипертензия называется еще симптоматической.
На долю первичной гипертензии приходится 80% всех случаев артериальной гипертензии. Остальные 20% составляют вторичную артериальную гипертензию.
Классификация артериальных гипертензий
ВОЗ и Международное общество гипертензии в 1999 г. предложили классификацию артериальной гипертензии по уровню АД (табл. 1).
Таблица 1. Классификация артериальной гипертензии по уровню АД
Систолическое АД мм рт. ст.
Диастолическое АД мм рт. ст.
I степень (мягкая) АГ
II степень (умеренная) АГ
III степень (выраженная) АГ
Изолированная систолическая АГ
Виды артериальных гипертензий
I. По инициальному звену патогенеза:
1. Нейрогенные артериальные гипертензии:
• центрогенные (нарушение ВНД, органические поражения мозга);
• рефлекторные (рефлексогенные): условно- и безусловнорефлекторные АГ.
2. Эндокринные (гормональные).
3. Гипоксические (метаболические, ишемические): церебро-ишемическая, почечная.
II. Гемодинамические варианты АГ (изменение сердечного выброса):
1. Гиперкинетические. Повышен сердечный выброс (при нормальном или пониженном ОПСС).
2. Гипокинетические. Понижен сердечный выброс (при значительно увеличенном ОПСС).
3. Эукинетические. Нормальный сердечный выброс и повышенное ОПСС.
III. По типу повышения АД:
IV. По характеру клинического течения:
Этиология и патогенез
Факторы риска АГ: возраст (старше 65 лет – 65% заболеваемость АГ), пол (мужчины чаще до 50 лет, женщины – после 50 лет); наследственность, избычное потребление поваренной соли; гиперхолестеринемия; ожирение; сахарный диабет; хронический эмоциональный стресс; гиподинамия; вредные привычки (курение, алкоголь); прием некоторых ЛС (контрацептивы, адреномиметики и т.д.).
Нейрогенные артериальные гипертензии. Выделяют центрогенные и рефлекторные (рефлексогенные) АГ.
Центрогенные АГ. Главной структурой, регулирующей системное АД, является сосудодвигательный центр. Его эфферентные влияния изменяют как тонус сосудов, так и функцию сердца.
Центрогенные АГ могут развиться в результате нарушения ВНД (невроз), органических поражений структур мозга, регулирующих системную гемодинамику.
Невроз развивается в результате хронического психоэмоционального стресса. Следствием невроза является формирование корково-подкоркового комплекса возбуждения (доминанты возбуждения). Этот комплекс включает симпатические ядра заднего гипоталамуса, адренергические структуры ретикулярной формации и сосудодвигательного центра.
Усиление влияний симпатической нервной системы проявляется высвобождением избытка катехоламинов (КА), что вызывает повышение тонуса стенок артериальных и венозных сосудов. Стимуляция КА работы сердца приводит к увеличению ударного и минутного выбросов крови.
Потенцирование указанными веществами степени и длительности сужения артериол и венул, увеличения ОЦК, повышения сердечного выброса приводит к стойкому повышению АД — развивается артериальная гипертензия.
Рефлекторные артериальные гипертензии.
Условнорефлекторные АГ развиваются в результате повторного сочетания индифферентных (условных) сигналов (например, информации о предстоящем публичном выступлении) с действием агентов, вызывающих повышение АД (например, кофеина). После определённого числа сочетаний увеличение АД регистрируется уже только на индифферентный сигнал. Через некоторое время может развиться стойкое повышение АД.
Эндокринные АГ.
Надпочечниковые АГ подразделяют на катехоламиновые и кортикостероидные (минералокортикоидные и глюкокортикоидные).
Катехоламиновые АГ развиваются в связи со значительным увеличением в крови катехоламинов — адреналина и норадреналина, вырабатываемых хромафинными клетками. В 99% всех случаев такой гипертензии обнаруживают феохромоцитому. Катехоламины одновременно увеличивают тонус сосудов и стимулируют работу сердца.
В патогенезе артериальной гипертензии основное значение имеет избыточный синтез минералокортикоида альдостерона. Первичный гиперальдостеронизм: синдром Конна (аденома, продуцирующая альдостерон), адренокортикальная карцинома, первичная надпочечниковая гиперплазия. Вторичный альдостеронизм – как следствие патологических процессов, протекающих в других органах (например, при сердечной, почечной, печёночной недостаточности). При этих формах патологии может наблюдаться гиперпродукция альдостерона в клубочковой зоне коры обоих надпочечников. Гиперпродукция альдостерона способствуют реабсорбции в почках ионов натрия, что ведет к задержке в организме воды и увеличению объема циркулирующей крови, а следовательно, к подъему АД и формированию артериальной гипертензии.
Глюкокортикоидные АГ являются результатом гиперпродукции глюкокортикоидов, в основном кортизола (остальные — кортизон, кортикостерон и др.). Практически все АГ глюкокортикоидного генеза развиваются при болезни и синдроме Иценко-Кушинга.
Первичное или вторичное (под влиянием АКТГ) повышение секреции глюкокортикоидов вызывает увеличение плотности адренорецепторов, локализованных в сердце и сосудах, а также повышение их чувствительности к катехоламинам; стимуляцию продукции ангиотензиногена в печени. Вслед за повышением адренореактивности сердца и сосудов отмечается увеличение тонуса сосудов и сердечного выброса. Результатом этих гемодинамических эффектов является повышение АД.
Гипертиреоз. В основе развития АГ: кардиотонический эффект T3 и T4. Он характеризуется значительным увеличением МОК. Это достигается благодаря выраженной тахикардии (положительный хронотропный эффект) и увеличению ударного выброса (положительный инотропный эффект тиреоидных гормонов).
АГ при расстройствах эндокринной функции гипоталамо-гипофизарной системы. Наибольшее клиническое значение имеет артериальная гипертензия, развивающаяся при значительном и длительном увеличении в крови АДГ и АКТГ.
Гиперпродукция АДГ приводит к увеличение ОЦК (гиперволемия), что может привести к увеличению уровня АД. Повышение величины сердечного выброса вызвано увеличением притока крови к сердцу в связи с гиперволемией. Избыток крови, растягивая миокард, увеличивает силу его сокращений (закон Франка-Старлинга) и как следствие — величину выброса сердца и АД. Стимуляция АДГ его рецепторов в ГМК стенок артериол приводит к сужению их просвета, повышению ОПСС и уровня АД.
Гипоксические артериальные гипертензии – развиваются в результате гипоксии органов (особенно мозга и почек. К ним относят АГ, в основе патогенеза которых лежат нарушения метаболизма веществ с гипо- и гипертензивным действием. Возникают эти гипертензии в результате расстройств кровообращения и последующей гипоксии различных внутренних органов.
Метаболиты с гипертензивным (прессорным) действием: ангиотензины (в наибольшей мере — ангиотензин II), биогенные амины (серотонин, тирамин), ПгF, тромбоксан А2, эндотелин, циклические нуклеотиды (в основном цАМФ).
Метаболиты с гипотензивным (депрессорным) эффектом: кинины (брадикинин, каллидин), Пг групп E и I, аденозин, ацетилхолин, натрийуретические факторы (в том числе атриопептин), ГАМК, оксид азота (NО).
Наиболее частыми клиническими разновидностями гипоксических АГ являются цереброишемическая гипертензия и почечные.
Цереброишемическая гипертензия. Причина: нарушение кровоснабжения головного мозга, особенно — продолговатого мозга, где расположен сосудодвигательный центр (атеросклероз, тромбоз). Мозг весьма чувствителен к снижению содержания кислорода в крови.
При значительном снижении перфузионного давления в сосудах мозга активируется симпатико-адреналовая система. Это приводит к существенному и стойкому увеличению концентрации катехоламинов в крови. Повышенные уровни адреналина и норадреналина вызывают значительное увеличение сердечного выброса (за счёт положительного хроно- и инотропного эффектов их) и сужение артериол, ведущее к повышению ОПСС.
Эти эффекты катехоламинов приводят к значительному повышению АД. При хронической ишемии мозга это завершается развитием артериальной гипертензии.
Ренин поступает в кровь и вызывает энзиматическое расщепление плазменного белка ангиотензиногена, относящегося к α2-глобулинам. В результате этого образуется декапептид ангиотензин-I, который под влиянием ангиотензинпревращающего фермента (ангиотензинконвертаза, АПФ) переходит в октапептид ангиотензин-II, представляющий собой один из самых сильных вазоконстрикторов.
Следует особо отметить, что ангиотензин-II вызывает стойкое и длительное повышение АД, что связано с его достаточно медленным ферментативным расщеплением.
Однако ангиотензин-II не только повышает тонус артерий, но и оказывает митогенное действие, вызывая усиленную пролиферацию гладкомышечных клеток и утолщение сосудистой стенки. По этой причине ангиотензин-II называют еще ростовым фактором. Указанный эффект опосредуется через активацию протеинкиназы С, тирозинкиназы и вызываемое ими фосфорилирование регуляторных белков.
Функциональные и морфологические изменения артерий, индуцированные ангиотензином-II и другими эндогенными биологически активными веществами, получили название ремоделирования сосудистой стенки.
Рецепторы ангиотензина-II обнаружены в надпочечниках, их стимуляция вызывает усиление секреции альдостерона, который индуцирует задержку ионов Na+ и воды в организме. Такие изменения водного и солевого обмена ведут к увеличению ОЦК и повышению АД.
Таким образом, ангиотензиновое звено патогенеза АГ (ренин-ангиотензин-альдостероновая система - РААС) включает в себя три основных компонента: 1) повышение тонуса артерий; 2) ремоделирование сосудистой стенки; 3) усиление секреции альдостерона.
Ренопаренхиматозная (ренопривная, от лат. ren – почка, privo – лишать чего-либо) АГ, вызванная врождённым или приобретённым заболеванием почек (двусторонние (гломерулонефрит, диабетическая нефропатия, тубулоинтерстициальный нефрит, поликистоз) и односторонние поражения почек (пиелонефрит, опухоль, травма, одиночная киста почки, гипоплазия, туберкулёз). Наиболее частая причина — гломерулонефрит.
Патогенез: имеет значение уменьшение массы паренхимы почек, вырабатывающей БАВ с гипотензивным действием (Пг групп E и I с сосудорасширяющим эффектом, брадикинин и каллидин.
Гемические АГ. Изменения состояния крови (увеличение ОЦК или вязкости) нередко приводит к развитию артериальной гипертензии (например, истинная полицитемия – болезнь Вакеза).
Лекарственные АГ. Лекарственные средства с гипертензивным эффектом: Адреномиметики (например, эфедрин, фенилэфрин). Пероральные контрацептивы (содержащиt эстрогены, — стимуляция ренин-ангиотензиновой системы и задержка жидкости). Нестероидные противовоспалительные средства (НПВС) вызывают артериальную гипертензию в результате подавления синтеза Пг, обладающих вазодилатирующим эффектом, а также благодаря задержке жидкости. Трициклические антидепрессанты (стимуляции симпатической нервной системы). Глюкокортикоиды вызывают повышение АД вследствие увеличения сосудистой реактивности к ангиотензину II и норадреналину, а также в результате задержки жидкости.
Алкогольная артериальная гипертензия. В 5–25% случаев причиной артериальной гипертензии является хроническое употребление алкоголя. Точный механизм гипертензивного действия алкоголя не известен. Обсуждается значение стимуляции симпатической нервной системы, увеличения продукции глюкокортикоидов, гиперинсулинемии, увеличения захвата ионов кальция клетками и повышение ОПСС под влиянием алкоголя.
Смешанные артериальные гипертензии. Помимо указанных выше, артериальные гипертензии могут развиваться в результате одновременного включения нескольких механизмов.
Что такое вегетососудистая дистония и минимальная мозговая дисфункция
Вегетососудистая дистония или ВСД– это состояние, которое включает в себя нарушение тонуса сосудов (дистония) ввиду нарушения вегетативной иннервации стенки сосудов (вегетососудистая). ВСД приводит к ухудшению питания тканей мозга и отклонению функции мозга (минимальная мозговая дисфункция).
Например, нарушение поведенческих реакций у детей, расстройства поведения, повышенная возбудимость, задержка физического и психического развития и др. – это все минимальная дисфункция мозга.
Что же в таком случае максимальная мозговая дисфункция? Нет такого понятия. Есть выпадение функции мозга, например, при инсульте или его инфаркте, когда полностью прекращается кровоток (например, тромбоз) или кровоток снижается до критических значений (например, стенозирующий атеросклероз).
Вегетососудистая дистония — это одно из самых распространенных состояний, которые нарушают качество жизни и вызывают большой спектр заболеваний. Таких, как головные боли, несистемное головокружение, шум в ушах, боли в области сердца, гипоталамические расстройства и многое другое.
Как? Измененные параметры кровотока заставляют мозг не только менять свою функцию, но и стареть раньше. Этот процесс называется ДЭП (дисциркуляторная энцеалопатия).
Теперь почему поднят этот вопрос?
Потому, что у человека имеется нередко несколько заболеваний сосуществуют одновременно. Например, стенозирующий атеросклероз и ВСД. Что из них важнее? Что нужно лечить первым?
Проблема в том, что при поверхностном обследовании, первым в глаза бросается, конечно, атеросклероз. Он нередко побуждает доктора списывать всю симптоматику на сужение сосудов.
Вместе с тем, практика показывает, что люди, даже с, казалось бы, критическим сужением сосудов мозга (более 90%) могут сохранять достаточное качество жизни, думать, работать… и быть полностью компенсированными.
Как проявляет себя вегетососудистая дистония (симптомы ВСД)
Вегетососудистая дистония имеет следующие симптомы и признаки:
- головокружение,
- головная боль,
- некоторые виды односторонней головной боли,
- нестабильность артериального давления,
- шум в ушах,
- боли в затылке,
- боли в глазу (глазнице),
- эмоциональная лабильность,
- быстрая смена настроения,
- чувство тревоги,
- чувство паники и панические атаки (симпатоадреналовые кризы)
- нарушение сна,
- нестабильная работа сердца (тахикардия, брадикардия, аритмия), ,
- стойкое повышение артериального давления, гипертонические кризы,
- артериальная гипертензия ситуационная,
- сниженное артериальное давление,
- сосудистые (вазомоторные) реакции,
- тремор пальцев рук, тремор век,
- влажные руки (гипергидроз),
- и многое другое.
Крайняя степень ВСД по гипертоническому типу — это постоянное повышение артериального давления (частый симптом вегетососудистой дистонии).
Гипертонический криз с точки зрения неврологии – это преходящее нарушение мозгового кровообращения.
Нарушение кровотока головного мозга при гипертоническом кризе таково, что возникает достаточно продолжительная дисфункция клеток и нервных центров. Не гибель нервных клеток мозга, как это происходит при инсульте, а дисфункция клеток. Причина – выраженное изменение кровотока участка мозга. Работа этих нервных клеток со временем восстанавливается. Но функция нервных клеток не всегда остается неполноценной. Имеет место эффект суммации: чем больше гипертонических кризов, тем выраженнее энцефалопатия (патология тканей мозга).
Оборудование Центра для диагностики ВСД и других неврологических и сосудистых заболеваний
Вегетососудистая дистония и минимальная мозговая дисфункция

Например, приспособление к теплу сопровождается вегетативной реакций в виде расширения сосудов кожи. При этом происходит интенсивное потение. Это является вегетативной реакцией.
Или другой пример: повышение артериального давления при стрессе, когда сосуды спазмируются. Спазм сосудов — это подготовка организма к возможной кровопотере. Вообще, стресс – это реакция на опасность, активизация организма и настраивание его на предстоящую борьбу.
Или, например, бытовой и производственный стрессы, которые естественны, и от которых не уходит никто. Это нормальное явление. Например, реакция на визит к шефу…
При стрессе спазм сосудов кожи уменьшает кровопотерю. При этом повышается артериальное давление . Если стресс хронический, артериальное давление может оставаться высоким длительное время. Это состояние называется гипертонией, или гипертонической болезнью. Такое случается (это важно!), когда не срабатывают механизмы выхода из стресса.
Механизм стрессовой реакции, равно как и механизмы выхода из стресса заложены в работе головного мозга. Центром такой регуляции, напомним, есть гипоталамус.
Немного о гипоталамусе и его роли в ВСД
За сосудистые ответы организма на разные жизненные ситуации отвечает центральный регулятор вегетативных (приспособительных) реакций– гипоталамус. Это центральный регулятор сосудистых реакций в виде спазма и расслабления сосудов кожи, мышц, кишечника, почек … и даже сосудов самого мозга.
Cбой в работе гипоталамуса (центральный регулятор сосудистых реакций) приводит к развитию вегетососудистой дистонии (ВСД).
Иными словами, все мы очень зависимы от этого относительно небольшого участка мозга, от гипоталамуса.

Вегетососудистая дистония (ВСД) – возникает при сбое в работе гипоталамуса. Такой сбой имеет еще одно название — гипоталамический синдром. ВСД является неотъемлемой частью гипоталамического синдрома. Базовая сосудистая симптоматика при этих заболеваниях одинакова. Но, при описании гипоталамического синдрома много больше внимания уделяется эндокринным (гормональным) сдвигам. Хотя, ВСД не протекает без гормональной составляющей. В частности, при ВСД задействуются надпочечники и стрессовые гормоны, такие, как адреналин.
ВСД и НЦД
Как ведут себя сосуды при ВСД (НЦД)
Кроме центрального контроля тонуса сосудов из гипоталамуса, локальный контроль тонуса сосудов осуществляется при участии вегетативных нервов, которые в большом количестве присутствуют в стенке сосудов. Они контролируют и управляют мышечным слоем сосудов. Это локальная регуляция, которая подкрепляется центральным регулятором — гипоталамусом.
На микрофотографиях ниже показаны эти нервы.

Сосуд – это трубка, которой свойственна выраженная активность. Сосуд эластичен и может менять свое сечение. Сосуды активно реагируют на давление крови внутри. Специальные рецепторы отслеживают растяжения сосуда и, если это необходимо, сосуд самостоятельно суживается. Причем, это достаточно прогнозируемый и управляемый процесс. Для этого должны быть сбалансированы гидродинамическая нагрузка внутри сосуда, локальная нервная и эндокринная регуляции, плюс под контролем гипоталамуса. Забегая вперед, нужно отметить, что учет и понимание этих процессов позволяет регулировать тонус сосудов при вегетососудистой дистонии.
Стенка сосуда устроена достаточно сложно (см. рисунок ниже).

Сосуды имеют несколько слоев. Один из этих слоев сосуда – мышечный.
Как раз он и иннервируется вегетативными нервами .
К сосуду подходят вегетативные нервы двигательные и чувствительные нервные волокна.

Давление в стенке сосуда отслеживается вегетативными рецепторами на уровне спинного мозга и гипоталамуса. Организм сам принимает решение, как поступить с этим сосудом или сосудистым бассейном: расслабить сосуды или вызвать их спазм.
Таким образом, тонус сосудов регулируется не только центральным мозговым регулятором вегетативных функций – гипоталамусом, но и контролируется локальными нервными аппаратами (тонкими вегетативными нервами и рецепторами, заложенными в стенке сосуда).
К каким расстройствам и симптомам ведет вегетососудистая дистония
ВСД меняет работу сердца и сосудов. ВСД затрагивает и эмоциональную сферу, может приводить к невротическим расстройствам, стать причиной заболеваний желудка и кишечника…
Вегетососудистая дистония (ВСД) меняет режим кровоснабжения головного мозга, что сказывается на состоянии мозга. Нарушение питания мозга приводит к разбалансировке работы участков мозга, когда одна клетка более активна, а другая — менее. Это и есть мозговая дисфункция.
Мозговая дисфункция – это головокружение, чувство усталости, снижаение работоспособности, неспособность сосредоточиться, неадекватная реакция на стресс, раздражительность, агрессия, и др. Причина всем этим и многим другим состояниям в неврологии — мозговая дисфункция.
Минимальная мозговая дисфункция – это отклонение функции мозга чаще вследствие недостаточности мозгового кровотока. Речь идет об ограниченном перечне физических показателей кровотока: гидродинамических в виде изменения объема кровотока, его скоростных показателей, давление крови внутри сосуда и др. Читать больше о гидродинамике кровотока. Характер жалоб зависит от той области мозга, где изменен кровоток.
Что делать для того, чтобы минимальная или более выраженная мозговая дисфункция при ВСД не закончилась инсультом?
Для того, чтобы минимальная или более выраженная мозговая дисфункция при ВСД не закончилась инсультом – необходима диагностика состояния кровотока головного, оценка состояния самого мозга. И, конечно же, учет клинической составляющей заболевания (осмотр и опрос доктором неврологом).
Диагностика ВСД
Начальные изменения в мозге, которые сопровождают минимальную мозговую дисфункцию могут быть видны на МРТ. Для этого лучше использовать МРТ с высоким разрешением: МРТ с напряженностью магнитного поля в 1.5 Теслы вполне достаточно. Но при условии наличия в МРТ-аппарате современных программ, которые позволяют с высокой степенью достоверности определять даже минимальные отклонения в мозговой ткани и сосудов.

Отклонения в состоянии сосудов, которые сопутствуют ВСД и вызывают дисфункцию мозга видны при МРТ-реконструкции сосудов головы. Сопоставление сосудистых изменений с изменениями в ткани мозга помогает уточнить диагноз вегетососудистой дистонии (ВСД).
Снимки МРТ реконструкции сосудов головы (выше) без применения контраста. Современные методы диагностики сосудистой патологии головного мозга с использованием современного МРТ оборудования.
Такими изменениями могут быть расширения ликворных пространств (пространства Вирхова-Робина), лейкоореоз или перевентрикулярные свечения тканей мозга, расширение ликворных конвекситальных пространств и ряд других важных для установления диагноза изменений. Такие МРТ находки говорят о запущенном процессе дисфункции мозга. Как правило, причинами этих изменений являются нарушения кровотока в головном мозге в виде ВСД (вегетососудистой дистонии) и сопутствующие нарушения циркуляции ликвора. Читать больше о диагностике ВСД.
Следует отметить, что ВСД как с высоким, так и низким артериальным давлением одинаково опасны.
Есть иные заболевания, которые могут протекать под маской ВСД. Например, атеросклероз сосудов, который вызывает недостаточность кровотока в тканях мозга (или сердца) и чаще заканчивается инфарктом или инсультом.

Диагностика в неврологии – самый главный этап общения пациента с доктором. Речь идет не только об осмотре доктором-неврологом, но и об аппаратной диагностике. Аппаратная диагностика (МРТ, УЗИ, рентген) позволяют выявить причину ВСД, определить характер и степень развития сосудистой патологии и провести адекватное лечение. В качестве примера можно привести атеросклероз сосудов, который может иметь схожую симптоматику с вегетососудистой дистонией. Читать больше об атеросклерозе сосудов. И атеросклероз, и ВСД приводят к недостаточности мозгового кровотока. И ВСД и атеросклероз могут вызвать сосудистую катастрофу, например — инсульт, инфаркт или дисциркуляторную энцефалопатию.
Лечение вегетососудистой дистонии (ВСД)
В лечении ВСД важна регуляция сосудистого тонуса. Причем эффективность лечения ВСД многократно возрастает, если воздействовать на не только на гипоталамус, но и на аппараты местной регуляции тонуса сосудов.
Для избирательного воздействия на разные уровни регуляции сосудистого тонуса наиболее эффективна иглотерапия. Это не значит, что иглам не нужно помогать медикаментами. Фармакология является мощным подспорьем в лечении. Но, целенаправленность воздействия на отдельные сосудистые бассейны мозга на сегодня возможна только при помощи рефлексотерапии, в частности – иглотерапии. Читать о тонкой регуляции сосудистого тонуса при лечении ВСД
Где диагностировать и лечить вегетососудистую дистонию
Диагностика и лечение вегетососудистой дистонии, нейроциркуляторной дистонии, сосудистой патологии головного и спинного мозга
г. Киев, левый берег, 250 метром от метро Дарница, переулок Строителей, дом 4.
доктор медицинских наук В.В.Гонгальский
Поисковые слова: ВСД, вегетососудистая дистония, сосуды мозга, вегетативно-сосудистая дистония симптомы НЦД, нейроциркуляторная дистония, ВСД по гипотоническому типу, расслабление сосудов, ВСД по гипертоническому типу, спазм сосудов, ВСД по смешанному типу, ВСД лечение, невролог, невропатолог, минимальная мозговая дисфункция. МРТ-диагностика. МРТ, дисциркуляторная энцефалопатия.

Вегетососудистая дистония (ВСД) — вторичный синдром, который развивается на фоне нарушения деятельности вегетативной нервной системы. Клинически проявляется симптомами самых разнообразных заболеваний и расстройств. Диагностика причин вегетососудистой дистонии включает лабораторные анализы, обследование сердечно-сосудистой, нервной, эндокринной, дыхательной, мочеполовой систем в зависимости от проявлений синдрома. В лечении предпочтение отдают немедикаментозной терапии и физиотерапии.
Общие сведения
Вегетососудистая дистония - это не самостоятельное заболевание, а комплекс симптомов, которые возникают на фоне течения какой-либо патологии. ВСД имитирует симптоматику разных заболеваний. Другие названия — вегетативная дисфункция, вазомоторная дистония, психовегетативный невроз, ангионевроз.
Вегетативная нервная система (ВНС) координирует работу всех внутренних органов и систем, желез внутренней и внешней секреции, поддерживает постоянство внутренней среды. Состоит ВНС из двух функционально противопоставляемых отделов — симпатического и парасимпатического.
Парасимпатический центр нервной системы регулирует множество процессов:
активизирует выделительную функцию пищеварительных желез,
уменьшает частоту и силу сердечных сокращений,
оказывает сосудосуживающее действие,
стимулирует выработку сальных желез и слюноотделение,
Эффекты симпатической нервной системы противоположные:
угнетают выработку пищеварительных ферментов,
увеличивает частоту сердечных сокращений,
расширяет сосуды сердца и легких,
усиливает вентиляцию легких.
Нормальная деятельность вегетативной системы возможна при условии согласованной работы симпатического и парасимпатического отделов. В случае нарушения их регуляции определяют вегетососудистую дистонию.
Справка! У женщин вегетативная дисфункция встречается в три раза чаще, чем у мужчин.
Причины вегетососудистой дистонии
Прослеживается наследственная предрасположенность к ВСД по материнской линии. На формирование и функциональность вегетативной нервной системы у детей негативно сказываются заболевания периода внутриутробного развития и новорожденности:
токсикоз у матери,
кислородная недостаточность у плода,
родовые травмы новорожденных,
В период полового созревания вегетососудистая дисфункция связана со стремительным развитием внутренних органов и ростом организма, которые опережают становление нервной регуляции. Дети в этот период вспыльчивые, раздражительные, у них снижается выносливость и работоспособность, концентрация внимания.
Нарушение деятельности в отделах ВНС провоцируют и усугубляют различные органические патологии и расстройства:
гормональные изменения, связанные с беременностью, родами, климаксом у женщин;
нейроинфекции: вирусный менингит, сифилис, полиомиелит, герпес, ВИЧ, энцефалит;
хронические инфекции: ангина, гайморит, фарингит, синусит;
эндокринные патологии: кисты, диффузный зоб, сахарный диабет;
травмы шейного отдела позвоночника;
Определенную роль в развитии вегетососудистой дистонии имеют психотравмирующие факторы: неблагоприятная обстановка в семье, школе, психоэмоциональное переутомление, постоянные стрессы и переживания, повышенные школьные нагрузки, тотальный контроль родителей за ребенком.
Справка! Заболевание может возникать у здоровых людей в виде кратковременной реакции на экстремальные события.
Риск вегетососудистой дистонии связан с неблагоприятной экологией, радиацией, переутомлением, алкогольной и наркотической интоксикацией, бесконтрольным приемом антидепрессантов.
Типы ВСД
С учетом причин, которые привели к нарушению регуляции сосудистого тонуса вегетативной нервной системы, ВСД классифицируют на две большие группы:
первичная — первопричина - это наследственная предрасположенность;
вторичная — развивается на фоне психических и соматических заболеваний.
При постановке диагноза учитывают распространенность вегетативных дисфункций, и выделяют три формы:
генерализованную — одновременно поражены разные системы органов;
локальную — в патологический процесс вовлечена одна система органов;
системную — местная форма ВСД.
По тяжести течения выделяют легкую, среднетяжелую и тяжелую форму ВСД, по типу течения — латентную (скрытую), пароксизмальную (приступообразную) и перманентную (постоянную).
Симптомы вегетососудистой дистонии

Преимущественно впервые проявления ВСД возникают в детском или юношеском возрасте, и достигают максимальной выраженности к 20–40 годам. Симптомы возникают периодически в виде приступов, атак или имеют постоянный характер. В клиническом течении доминирует один симптом или сочетаются между собой расстройства различного рода.
Клинические проявления вегетососудистой дистонии разнообразны. С учетом заинтересованности систем органов описано более 30 синдромов, которые сопровождают течение ВСД:
Кардиальный синдром. Появляется приступообразная боль за грудиной, ощущение замирания и перебоев в работе сердца, учащенное сердцебиение, перепады артериального давления.
Респираторный синдром. Беспокоит одышка в состоянии покоя и после физической нагрузки, чувство нехватки кислорода, тяжелое дыхание.
Астенический синдром. Свойственна нестабильная работа пищеварительной и сердечно-сосудистой системы, быстрая утомляемость, общее недомогание.
Невротический синдром. Включает в себя головную боль, нарушения памяти, беспокойный ночной сон, головокружения, раздражительность и плаксивость, снижение выносливости и работоспособности. У некоторых пациентов появляются фобии, агрессия, панические атаки, депрессивные состояния.
Синдром нарушения терморегуляции. Повышается температура тела до уровня 37.1‒38°С или резко снижается до 35°С, пациент плохо переносит холод и жару, появляется ощущение зябкости, чрезмерной потливости.
Расстройства пищеварения. Протекают с тошнотой, рвотой, спазмом и болью в животе, запорами или диареей, отсутствием или чрезмерным аппетитом.
Нейрогастральный синдром. Вызывает изжогу, метеоризм, избыточное заглатывание воздуха, вздутие живота, боль во время дефекации, чувство неполного опорожнения кишечника.
Нарушения регуляции мочевыводящих функций. Беспокоит учащенное болезненное мочеиспускание, потливость, отеки под глазами, мраморная окраска кожи.
Симптомами вегетососудистой дистонии у мужчин может быть эректильная дисфункция. У женщин ВСД прогрессирует в период климакса или беременности, что связано с гормональными изменениями в организме.
Осложнения
Длительно существующая ВСД, ее частые рецидивы снижают качество жизни. У половины пациентов течение синдрома осложняют вегетативные кризы:
Вагоинсулярный криз. Возникает в условиях недостаточного уровня глюкозы и повышенной выработкой адреналина. Признаки: урежение пульса, чувство нехватки воздуха, головокружение, общая слабость, покраснение кожи, помутнение в глазах. По окончанию приступа наступает состояние нервно-психической слабости с повышенной утомляемостью, неустойчивостью настроения.
Симпатоадреналовый криз или паническая атака. Механизм развития связан с повышением содержания адреналина в крови. Начинается спонтанно с тошноты, удушья, ощущения кома в горле, тахикардии. Во время криза ощущается озноб, головокружение, чувство прохождения по телу теплых и холодных волн. Дыхание затруднено, беспокоит беспричинный страх смерти, учащается сердцебиение и пульс. В среднем атака продолжается 15 минут, реже около часа. Заканчивается, также внезапно, как и началась.
Смешанный тип криза. Возникает в большинстве случаев. Сочетает признаки вагоинсулярного и симпатоадреналового криза. Лечение комплексное.
Неконтролируемая ВСД увеличивает риск развития язвенной болезни желудка, артериальной гипертензии, бронхиальной астмы, мочекаменной болезни, язвы желудка.
Важно! Именно страх повторения вегетативного криза становится пусковым механизмом панических атак.
Диагностика

Многообразие симптомов и отсутствие специфических признаков затрудняет диагностику вегетососудистой дистонии. Поэтому, в большинстве случаев проводят дифференциальное обследование с исключением соматических патологий той или иной системы.
Как правило, с проявлениями вегетососудистой дистонии обращаются к терапевту или неврологу. Врач выясняет семейную отягощенность, наличие хронических патологий, течение беременности и родов у женщин, социально-бытовые условия. Оценивает состояние кожных покровов, измеряет частоту сердечных сокращений, давление, прослушивает легкие и сердце.
Для уточнения функционирования и состояния центральной нервной системы назначают аппаратные методы диагностики:
электроэнцефалографию — оценивание степени нарушения мозговых функций;
реоэнцефалографию — исследование состояния кровотока в артериях и венах головы и шеи;
эхоэнцефалографию — ультразвуковое сканирование тканей головного мозга.
Вегетативные реакции определяют на основании жалоб и субъективных ощущений пациента, данных холтеровского монтирования, электрокардиографии, нагрузочных тестов. Из лабораторных анализов информативен общий анализ крови и мочи, уровень глюкозы в крови, гормональные исследования.
С учетом того, какие симптомы преобладают в клинической картине ВСД, пациенты проходят осмотр кардиолога, эндокринолога, гастроэнтеролога, офтальмолога, дерматолога и других специалистов узкого профиля.
Лечение
Восстановление при вегетативной дисфункции длительное, и включает медикаментозную терапию и физиотерапевтические процедуры. Важное значение имеет немедикаментозный подход:
умеренные физические нагрузки,
благоприятная обстановка в семье,
правильная организация распорядка дня,
полноценный ночной сон,
рациональное и регулярное питание,
исключение алкоголя, кофе, наркотиков,
Положительное воздействие на организм оказывает рефлексотерапия, общие ванны, лечебный душ, иглоукалывание. При ВСД проводят массаж шейно-воротниковой зоны. Он улучшает кровоснабжение мозга, снимает спазм, повышает когнитивные способности.
При недостаточности физиотерапии и общеукрепляющих методов подключают фармакотерапию.
Консервативная терапия
При выборе препаратов учитывают причину и характер проявлений вегетативной дисфункции.
Для уменьшения проявлений ВСД используют различные группы препаратов:
седативные средства, транквилизаторы, антидепрессанты — снимают тревогу, страх, уменьшают раздражительность, нормализуют ночной сон;
нейролептики — подавляют психическую нервную деятельность, устраняют проявления психоза;
витамины группы В — улучшают мозговой метаболизм;
сосудорасширяющие средства — нормализуют мозговое кровообращение, нейтрализуют головную боль, головокружение.
При наличии хронических инфекций, сопутствующих патологий одновременно проводят их лечение. Иммунную защиту усиливают с помощью иммуномодуляторов.
При своевременной диагностике ВСД и грамотной медицинской помощи в 80‒90% случаев проявления вегетативных нарушений ослабевают или полностью исчезают.
Неконтролируемое течение вегетативной дисфункции неблагоприятно сказывается на качестве жизни, вызывает психологические проблемы, затрудняет социальную адаптацию.
Профилактика
Снизить риск вегетативной дисфункции возможно, если вести здоровый образ жизни, получать адекватные физические нагрузки, избегать стрессов. К мерам профилактики относят общеукрепляющие мероприятия, здоровое упорядоченное питание, гармонизацию роста у детей. Женщинам в период климакса важно регулировать гормональный фон. Вторичная профилактика ВСД заключается в ее поддерживающей терапии.
Читайте также:

