Методы регенерации мембран реферат
Обновлено: 02.07.2024
Явления регенерации были знакомы людям еще в глубокой древности. К концу 19 в. был накоплен материал,раскрывающий закономерности регенераторной реакции у человека и животных, но особенно интенсивно проблема регенрации разрабатывается с 40-х гг. 20 в.
Ученые давно пытаются понять, каким образом земноводные - например, тритоны и саламандры - регенерируют оторванные хвосты, конечности, челюсти. Более того, у них восстанавливаются и поврежденные глазные ткани, и спинной мозг. Способ, применяемый земноводными для саморемонта, стал понятен, когда ученые сравнили регенерацию зрелых особей и эмбрионов. Оказывается, на ранних стадиях развития клетки будущего существа незрелы, их участь вполне может измениться.
В данном реферате будут дано понятие и рассмотрены виды регенерации, а также особенности течения восстановительных процессов.
1. Внутриклеточная регенерация
Регенерация — свойство всех живых организмов со временем восстанавливать поврежденные ткани, а иногда и целые потерянные органы.
Регенерацией называется восстановление организмом утраченных частей на той или иной стадии жизненного цикла.
Различают физиологическую и репаративную регенерацию.
Регенерация, происходящая в случае повреждения или утраты какого-нибудь органа или части организма, называется репаративной. Регенерацию в процессе нормальной жизнедеятельности организма, обычно не связанную с повреждениями или утратой, называют физиологической.
В каждом организме на протяжении всей его жизни постоянно идут процессы восстановления и обновления. У человека, например, постоянно обновляется наружный слой кожи. Птицы периодически сбрасывают перья и отращивают новые, а млекопитающие сменяют шерстный покров. У листопадных деревьев листья ежегодно опадают и заменяются свежими. Такие процессы носят название физиологической регенерации.
Репаративной называют регенерацию, происходящую после повреждения или утраты какой-либо части тела. Выделяют типичную и атипичную репаративную регенерацию.
При типичной регенерации утраченная часть замещается путем развития точно такой же части. Причиной утраты может быть внешнее воздействие (например, ампутация), или же животное намеренно отрывает часть своего тела (автотомия), как ящерица, обламывающая часть своего хвоста, спасаясь от врага.
При атипичной регенерации утраченная часть замещается структурой, отличающейся от первоначальной количественно или качественно. У регенерировавшей конечности головастика число пальцев может оказаться меньше исходного, а у креветки вместо ампутированного глаза может вырасти антенна.
Способность к регенерации широко распространена среди животных. Низшие животные, как правило, чаще способны к регенерации, чем более сложные высокоорганизованные формы. Так, среди беспозвоночных гораздо больше видов, способных восстанавливать утраченные органы, чем среди позвоночных, но только у некоторых из них возможна регенерация целой особи из небольшого её фрагмента. Тем не менее общее правило о снижении способности к регенерации с повышением сложности организма нельзя считать абсолютным. Такие примитивные животные, как круглые черви и коловратки, практически не способны к регенерации, а у гораздо более сложных ракообразных и амфибий эта способность хорошо выражена; известны и другие исключения. Некоторые близкородственные животные сильно различаются в этом отношении. Так, у дождевого червя из передней или задней половины тела может полностью регенерировать новая особь, тогда как пиявки неспособны восстановить один утраченный орган. У хвостатых амфибий на месте ампутированной конечности образуется новая, а у лягушки культя просто заживает и никакого нового роста не происходит. Нет также чёткой связи между характером эмбрионального развития и способностью к регенерации. Так, у некоторых животных со строго детерминированным развитием (гребневики, полихеты) во взрослом состоянии регенерация развита хорошо (у ползающих гребневиков и некоторых полихет целая особь может восстановиться из небольшого участка тела), а у некоторых животных с регулятивным развитием (морские ежи, млекопитающие) — достаточно слабо.
У человека хорошо регенерирует эпидермис, к регенерации способны также такие его производные, как волосы и ногти. Способностью к регенерации обладают также костная ткань (кости срастаются после переломов). С утратой части печени (до 25 %), щитовидной или поджелудочной железы клетки оставшихся фрагментов начинают усиленно делиться и восстанавливают первоначальные размеры органа. Нервные клетки такой способностью не обладают, за исключением периферических нервов. При определенных условиях могут регенерировать кончики пальцев. Так же, в связи с обнаружением на регенерирующих тканях слабых электрических напряжений, можно предположить, что слабые электрофорезные токи ускоряют регенерацию.
2. Обратимые и необратимые изменения клеток
Восстановление может быть полным или с различными остаточными явлениями, которые, тем не менее, совместимы с функциональностью органа в рамках организма. Необратимые поражения не исправимы и ведут к разрушению поврежденной ткани.
Полезно уточнить, что в цитологии и клинике понятия обратимый и необратимый имеют частично разное значение.
Так, в цитологии, смерть клетки составляет, несомненно, необратимый эффект, в то время как в клинике смерть одной лишь клетки в кожном, вырабатывающем их слое, не представляет какого-либо существенного значения.
Для того, что поражение считалось необратимым с клинической точки зрения, оно должно охватить участок ткани, невосстановимый средствами организма.
Некоторые необратимые поражения можно восстановить терапевтическим путем (например, кожным трансплантатом - при некрозе кожи, или остеосинтезом - при некрозе костей), однако эти возможности не меняют необратимый характер данного поражения.
3. Адаптация клеток
Адаптация (от лат. adaptatio — приспособление) — предложение приспособления организма к внешним условиям в процессе эволюции, включая морфофизиологическую и поведенческую составляющие. Адаптация может обеспечивать выживаемость в условиях конкретного местообитания, устойчивость к воздействию факторов абиотического и биологического характера, а также успех в конкуренции с другими видами, популяциями, особями.
Действие на клетку патогенных факторов сопровождается активацией (или включением) различных реакций и процессов, направленных на устранение либо уменьшение степени повреждения и его последствий, а также обеспечивающих устойчивость клеток к повреждению. Совокупность этих реакций обеспечивает приспособление (адаптацию) клетки к изменившимся условиям её жизнедеятельности.
внутриклеточным адаптивным механизмам относятся следующие реакции и процессы:

Механизмы адаптации клетки при её повреждении.
- компенсация нарушений энергетического обеспечения клетки:
1) интенсификация ресинтеза АТФ в процессе гликолиза, а также тканевого дыхания в неповрежденных митохондриях;
2) активация механизмов транспорта энергии АТФ;
3) активация механизмов утилизации энергии АТФ.
- защита мембран и ферментов клетки:
1) повышение активности факторов системы антиоксидантной защиты;
2) активация буферных систем;
3) повышение активности ферментов детоксикации микросом;
4) активация механизмов репарации компонентов мембран и ферментов
- уменьшение выраженности или устранение дисбаланса ионов и воды в клетке:
1) снижение степени нарушения энергообеспечения;
2) снижение степени повреждения мембран и ферментов;
3) активация буферных систем.
- устранение дефектов генетической программы клетки и механизмов её реализации:
1) устранение разрывов в нитях ДНК;
2) ликвидация (блокада) измененных участков ДНК;
3) синтез нормального фрагмента ДНК вместо поврежденного или утраченного.
- компенсация расстройств механизмов регуляции внутриклеточных процессов:
Приведен анализ отечественных и зарубежных источников специальной литературы, отражающих положительные и отрицательные свойства резорбируемых и нерезорбируемых мембран. Представлены новые, современные мебраны, используемые для направленной костной регенерации. Обозначены принципиально новые подходы в лечении пациентов с заболеваниями пародонта. Дана характеристика метода направленной тканевой регенерации (GTR), показана его клиническая эффективность в комплексном применении с остеоиндуктивными и остеокондуктивными костезамещающими материалами. Учитывая высокую востребованность в использовании изолирующих мембран в хирургической стоматологии как при регенеративном лечении воспалительно-деструктивных заболеваний пародонта, так и при проведении костной пластики до- и во время дентальной имплантации сделан акцент на значимость разработки новой синтетической биодеградируемой мембраны для направленной костной регенерации.

1. Волошина А.А. Хирургические методы лечения заболеваний пародонта // Молодой ученый. - 2011. - № 2 (2). - С. 150-152.
2. Воробьева Ю.И. [и др.] Клинико-рентгенологическая оценка эффективности гидроксиапатита с коллагеном при лечении пародонтита и радикулярных кист // Стоматология. - 1995. - № 2. - С. 34-36.
3. Григорьян А.С., Грудянов А.И., Чупахин П.В. Использование нерезорбируемых мембран для направленной регенерации тканей. Экспериментальное исследование // Материалы конференции, посвященной памяти проф. В.В. Паникаровского. - М., 2002. - С. 16-18.
8. Мироненко Г.С., Крекшина В.Е., Цибуленко Н.В. Клинико-экспериментальные исследования применения коллагена при заболевании пародонта // Стоматология. - 1996. - № 68 (3). - С. 7-10.
10. Панкратов. Костная пластика в стоматологии и челюстно-лицевой хирургии. - М. : БИНОМ, 2011. - 160 с.
11. Перова М.Д., Коригодский А.Р. Отдаленные результаты регенеративного лечения пародонтита с применением мембранного барьера из полипропилена с биосовместимым покрытием // Клиническая имплантология и стоматология. - 2002. - № 3-4 (21-22). - С. 42-46.
12. Перова М.Д. Ткани пародонта: норма, патология, пути восстановления. - М. : Триада, Лтд., 2005. - 201-230 с.
13. Цаллагов А.К. Стоматологическая ортопедическая реабилитация больных после направленной регенерации костной ткани альвеолярного гребня челюстей биокомпозиционным материалом : автореф. дисс. . канд. мед. наук. - М., 2006. - 20 с.
15. Binder W.J., Moelleken B., Tobias G.W. // Пластическая и реконструктивная хирургия лица; пер. с англ. / под. ред. I. D. Papel. - М. : Бином, 2007. - С. 306-328.
16. Burdhardt R., Land N.P. Coverage of localized gingival recessions: Comparison of micro- and macrosurgical techniques // Journal of Clinical Periodontology. - 2005. - № 32. - Р. 287-293.
17. Kim T.H., Oh S.H., Na S.Y., Chun S.Y., Lee J.H. Effect of biological/physical stimulation on guided bone regeneration through asymmetrically porous membrane // Biomed. Mater. - 2012. - Res. Part A.
18. Lew D. A. Method for augmenting the severely atrophic maxilla using hy-droxylapatite // J. Oral Maxillofac. Surg. - 2005. - № 1. - P. 57-60.
19. Quinones C.R., Cafesse R.G.Current status of guided periodontal tissue regeneration // Periodontology. - 2000. - P. 55-68.
20. Schwarz F. Immunohistochemical characterization of guided bone regeneration at dehiscence-type defect using different barrier membrance: an experimental study in dogs // Clin. Oral Impl. Res. - 2008. - № 19. - P. 402-415.
21. Sela M.N., Kohavi D., Krausz E., Steinberg D., Rosen G. Enzymatic degradation of collagen-guided tissue regeneration membranes by periodontal bacteria // Clinical Oral Research. - 2003. - № 14 (3). - P. 263-268.
22. Tal H. Long- term bio- degradation of cross- linked collagen barriers in human guided bone regeneration // Clin. Oral Impl. Res. - 2009. - № 19. - P. 295-302.
23. Oh T.Ju., Meraw S.J., Lee E.Ju., Giannobile W.V., Wang H.L. Comparative analysis of collagen membranes for the treatment of implant dehiscence defects // Clinical Oral Implants Research. - 2003. - Т. 14. - № 1. - P. 80-90.
24. Мураев А.А. [и др.] Изучение биологических свойств нового остеопластического материала на основе недеминерализованного коллагена, содержащего фактор роста эндотелия сосудов при замещении костных дефектов // Современные технологии в медицине. - № 1. - 2012. - С. 21-26.
25. Иванов С.Ю. [и др.] Метод направленной регенерации тканей при устранении ошибок дентальной имплантации // Обозрении стоматологии. - 2012. - № 2 (76). - С. 14.
Исследователями всего мира продолжается разработка новых методов и материалов для хирургического лечения заболеваний пародонта [9]. Интерес к проблеме вызван низкой эффективностью стандартных лоскутных операций в силу отсутствия гарантированной регенерации тканей пародонта после проводимого хирургического лечения [1].
Особого внимания заслуживает метод направленной тканевой регенерации (от англ. Guided Tissue Regeneration), преимуществом которого является использование мембранной техники для создания благоприятных условий образования нового зубо-десневого соединения [20]. Принципы направленной тканевой регенерации (НТР), разработанные несколько десятилетий назад, получили значительное распространение и все чаще используются для эффективной регенерации костной и соединительной тканей, потерянных в результате заболеваний пародонта. В последнее время на страницах специальных журналов стали появляться отчеты о возможности улучшения клинической эффективности при использовании мембранной техники с остеокондуктивными или остеиндуктивными костезамещающими материалами. Концепция НТР нашла также применение и при дентальной имплантации [6; 25].
На современном этапе все мембраны, используемые в хирургической стоматологии, делятся на две большие группы: нерезорбируемые и резорбируемые.
В отечественной практике с 2001 г. используют нерезорбируемые силиконовые мембраны (МЕДСИЛ), которые также сохраняют стабильность структуры на протяжении длительного периода наблюдения. А.И. Грудянов и П.В. Чупахин сообщают об их успешном применении при лечении заболеваний пародонта [13].
Резорбируемые мембраны. Для направленной регенерации тканей широко используют резорбируемые мембраны, изготовленные из биодеградируемых материалов.
Первым полимерным материалом, который стали использовать для изготовления тканевых барьеров, был викрил - синтетический полиэфир из сополимера гликолида и лактида в соотношении 9:1. S. Kon и соавт. (1991) в экспериментальных условиях показали, что в восстановительной хирургии тканей пародонта использование викриловой сетки менее эффективно, чем мембран из политетрафторэтилена. В то же время M. Christgau и соавт. (1995) отмечали более выраженную рецессию десны в присутствии барьеров из политетрафторэтилена по сравнению с викриловыми, что, по-видимому, объясняется дополнительной травмой тканей пародонта при повторном оперативном вмешательстве [4].
В последние годы на медицинском рынке появились резорбируемые полимерные мембраны, у которых увеличен срок нахождения в тканях. Это, например, Osseoquest (фирм Gore и Nobel Biocare), представляют собой композицию полигликолевой, полилактидной кислот и карбоната триметилена. Выпускается в виде трехслойной мембраны, имеющей пористый наружный и внутренний слои, состоящие из полигликолидов и карбоната триметилена в соотношении 1:1. Средний слой выполняет функцию ограничивающей пленки, в него входят 50% полимеров молочной и 15% гликолевой кислот. Барьерные функции материала сохраняются до 6 мес., что сочетается с достаточно хорошей тканевой интеграцией. Полная его резорбция происходит на протяжении 12-14 мес. [23].
В университете Hannam Южной Кореи было исследовано влияние биологических/физических стимуляций на направленную регенерацию кости через асимметрично пористую мембрану из поликапролактона (PCL) [17]. Верхняя поверхность мембраны с порами наноразмера (~ 10 нм), которые могут эффективно предотвращать вторжение волокнистой соединительной ткани, но способствуют проникновению питательных веществ, в то время как нижняя поверхность была с микропорами (~ 200 мкм), которые могут повысить адгезию с костной тканью. В опыте на крысах исследовано влияние ультразвуковой обработки и обогащение мембран из поликапролактона c костным морфогенетическим белком (BMP-2). Доказано, что регенерации кости была намного быстрее там, где использовались (BMP-2) обогащенные мембраны.
Мембраны из коллагена обладают гораздо лучшей тканевой интеграцией, чем полимерные материалы, однако продолжительность периода, в течение которого они способны выполнять функцию барьера, может сильно варьировать, вследствие чего управление процессом регенерации бывает затруднено [8; 21].
Естественная структура. Специальные исследования качества заживления раны, которое является важнейшим критерием анализа эффективности мембран, показали, что наиболее благоприятной с биологической точки зрения структурой обладает коллаген. При использовании коллагеновых мембран расхождение мягких тканей происходит гораздо реже, чем при использовании нерезорбируемых мембран. Естественная структура таких мембран минимизирует опасность возникновения воспалительных реакций. Кроме того, благодаря высокой гибкости и гидрофильности они гораздо легче устанавливаются и плотно прилегают к дефекту [19].
Естественное происхождение и резорбируемость. Мембраны из коллагена естественного происхождения рассасываются под воздействием естественных ферментов, которые не вызывают раздражения окружающих тканей [10; 22]. Формирование искусственных поперечных связей увеличивает срок сохранения барьерной функции, но уменьшает биосовместимость мембран, качество интеграции тканей и повышает риск возникновения отторжения. В большинстве случаев увеличение срока сохранения барьерной функции не дает положительного клинического эффекта, а мембраны из естественного коллагена сохраняют свою барьерную функцию достаточно долго, чтобы обеспечить оптимальные условия для успешной регенерации костных тканей [15].
Как отмечает Дмитриева Л.А. с соавт. (2001), данные специальной литературы об эффективности применения коллагеновых мембран крайне противоречивы. Некоторые авторы не обнаружили достоверных различий при восстановлении дефектов тканей пародонта с помощью барьеров из бычьего коллагена (Avitene, Colla-Tec) и обычной лоскутной операции без подсадки остеопластических материалов. Напротив, по данным N.M. Blumenthal (1993), при использовании коллагена (Periogen) результаты оказались даже лучше, чем в случае применения мембран из политетрафторэтилена.
Таким образом, при сравнении эффективности резорбируемых и нерезорбируемых мембран не выявлено четкого превосходства одних над другими [18]. Снижение положительных результатов при применении нерезорбируемых мембран связывают с необходимостью повторного вмешательства для удаления мембран (повторная травма тканей) [3]. Кроме того, нерезорбирующиеся мембраны чаще всего не способны интегрироваться с окружающими тканями, что вызывает развитие рецессии краев лоскутов по поверхности мембраны. Однако эти недостатки компенсируются нейтральным поведением нерезорбирующихся барьеров в тканях. В отличие от нерезорбирующихся мембран, рассасывающиеся барьеры позволяют избежать проведения повторных операций с целью удаления мембран, но в условиях раны они не всегда сохраняют стабильные свойства, поскольку их резорбция определяется множеством факторов, таких как реакция окружающих тканей на состав мембраны, место расположения барьера в тканях, pH среды и т.д. Кроме того, биодеградация материала всегда сопровождается воспалительным ответом. А эффективность резорбирующихся мембран во многом определяется именно тем, насколько этот ответ является минимальным и обратимым [2; 7].
Заключение. Учитывая высокую востребованность в использовании изолирующих (барьерных) мембран в хирургической стоматологии как при регенеративном лечении воспалительно-деструктивных заболеваний пародонта, так и при проведении костной пластики до и во время дентальной имплантации, вопрос о поиске новых материалов для изготовления таких мембран остается актуальным, своевременным к наблюдениям.
Очевидно, что исследования будут идти в направлении создания синтетических биодеградируемых мембран, с одной стороны, с повышенной прочностью, для обеспечения механических и барьерных свойств, с другой стороны - с заданным сроком резорбции (3-6 месяцев), что позволит избежать повторных операций по извлечению мембраны. Кроме того, в состав таких мембран будут включать факторы роста и морфогены, это позволит индуцировать регенерацию костной ткани, способствовать восстановлению её органотипического строения (формировать кортикальный слой в области мембраны) и микроциркуляции (для улучшения трофики в области реконструкции).
Большой интерес представляют полимеры и сополимеры полиоксибутирата, которые являются биосовместимыми, обладают регулируемыми сроками резорбции. Изделия из данного материала могут включать в свой состав лекарственные препараты. В состав мембран возможно включение таких факторов роста и морфогенов, как фактор роста эндотелия сосудов и костные морфогенетические белки, которые уже используются при создании остеоиндуктивных остеопластических материалов [24].
Направленная регенерация тканей подразумевает использование мембран во время лоскутных операций, которые препятствуют прорастанию эпителия и создают условия для роста клеток, образующих структуру периодонтальной связки. Мембраны могут быть:
• резорбирующиеся (например, Bio-Gide);
• нерезорбируюшиеся (например, Gortex).
При использовании одного вида мембран результат зависит от объема и формы дефекта.
В настоящее время на рынке существует масса препаратов, используемые при лоскутных операциях и при операциях имплантации, например: Emdogain, Tutogen, AlloGro, PepGen-15, SmartClot™ и т. д.
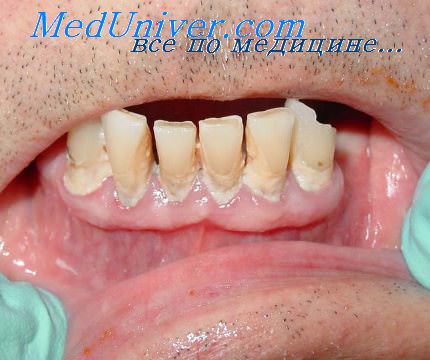
Полученный гель наносится после предварительной обработки лоскута и корневых поверхностей.
Тутопласт® относится к аллотрансплантатам (аллографтам), он проходит процесс вирусной и бактериальной инактивации, стерилизации ткани человеческого происхождения. Процесс обработки Тутопласт® обеспечивает самый высокий уровень безопасности для его применения в хирургии.
Для направленной регенерации костной ткани возможно применение комплекса остеоиндуктивных, остеокондуктивных препаратов и факторов роста.
Выбор материала для подсадки зависит от профессиональных навыков хирурга, клинического случая, материального состояния пациента и оснащения клиники.
При проведении лоскутных операций, операций апикального смещения лоскута, направленной регенерации тканей необходимо использовать биомодификацию корней зубов с помощью 18 % лимонной кислоты и тетрациклина гидрохлорида, которая обеспечивает более полную детоксикацию корней зубов.
В результате многолетних наблюдений в отделении пародонтологии ЦНИИС пришли к выводу, что при интактном пародонте главным показанием к проведению подобных операций является симптом ишемизации десны, а также смещение десневого края при отведении губ, языка независимо от ширины зоны прикрепленной десны.
В настоящее время считается предпочтительным проводить лоскутные операции с одномоментной коррекцией мягких тканей полости рта. Если это невозможно, то выполняют сначала вестибулопластику или френулопластику, а потом лоскутные операции (не ранее чем через 3—4 нед.).
Показаниями к операциям по устранению рецессии являются как закрытие оголенных корней в целях достижения косметического эффекта, так и устранение гиперчувствительности обнаженных вследствие рецессии корневых поверхностей.
Существует положительный опыт использования эмбриональных фибробластов человека в ходе лоскутных операций с параллельным использованием остеопластических материалов.
В настоящее время для рассечения тканей при гингивопластике, гингивэктомии, френулэктомии, удалении фибром и лоскутных операциях используют термическую энергию лазеров.
- Вернуться в оглавление раздела "Стоматология."
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Направленная регенерация тканей подразумевает использование мембран во время лоскутных операций, которые препятствуют прорастанию эпителия и создают условия для роста клеток, образующих структуру периодонтальной связки. Мембраны могут быть:
• резорбирующиеся (например, Bio-Gide);
• нерезорбируюшиеся (например, Gortex).
При использовании одного вида мембран результат зависит от объема и формы дефекта.
В настоящее время на рынке существует масса препаратов, используемые при лоскутных операциях и при операциях имплантации, например: Emdogain, Tutogen, AlloGro, PepGen-15, SmartClot™ и т. д.

Полученный гель наносится после предварительной обработки лоскута и корневых поверхностей.
Тутопласт® относится к аллотрансплантатам (аллографтам), он проходит процесс вирусной и бактериальной инактивации, стерилизации ткани человеческого происхождения. Процесс обработки Тутопласт® обеспечивает самый высокий уровень безопасности для его применения в хирургии.
Для направленной регенерации костной ткани возможно применение комплекса остеоиндуктивных, остеокондуктивных препаратов и факторов роста.
Выбор материала для подсадки зависит от профессиональных навыков хирурга, клинического случая, материального состояния пациента и оснащения клиники.
При проведении лоскутных операций, операций апикального смещения лоскута, направленной регенерации тканей необходимо использовать биомодификацию корней зубов с помощью 18 % лимонной кислоты и тетрациклина гидрохлорида, которая обеспечивает более полную детоксикацию корней зубов.
В результате многолетних наблюдений в отделении пародонтологии ЦНИИС пришли к выводу, что при интактном пародонте главным показанием к проведению подобных операций является симптом ишемизации десны, а также смещение десневого края при отведении губ, языка независимо от ширины зоны прикрепленной десны.
В настоящее время считается предпочтительным проводить лоскутные операции с одномоментной коррекцией мягких тканей полости рта. Если это невозможно, то выполняют сначала вестибулопластику или френулопластику, а потом лоскутные операции (не ранее чем через 3—4 нед.).
Показаниями к операциям по устранению рецессии являются как закрытие оголенных корней в целях достижения косметического эффекта, так и устранение гиперчувствительности обнаженных вследствие рецессии корневых поверхностей.
Существует положительный опыт использования эмбриональных фибробластов человека в ходе лоскутных операций с параллельным использованием остеопластических материалов.
В настоящее время для рассечения тканей при гингивопластике, гингивэктомии, френулэктомии, удалении фибром и лоскутных операциях используют термическую энергию лазеров.
- Вернуться в оглавление раздела "Стоматология."
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Читайте также:

