Липоидный протеиноз урбаха витте реферат
Обновлено: 01.07.2024
- Редкая распространенность в мире, чаще всего встречается (1:300 человек) в районе Намакваленд Южной Африки.
- Аутосомно-рецессивное заболевание с разнообразным фенотипом, даже в кругу одной семьи.
- Вызывается дефектами белка внеклеточного матрикса-1.
- Наиболее частый признак — хрипота.
- У некоторых больных детей встречаются ломкость кожи и образование волдырей, которые разрешаются как инфильтрированные элементы с рубцевидной поверхностью.
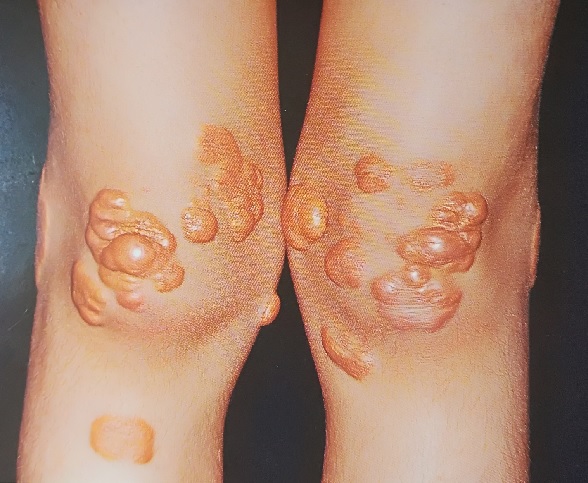
- Наблюдается прогрессирующее развитие инфильтрированных папул и бляшек, особенно на локтях и разгибательных поверхностях рук и нижних отделов ног.
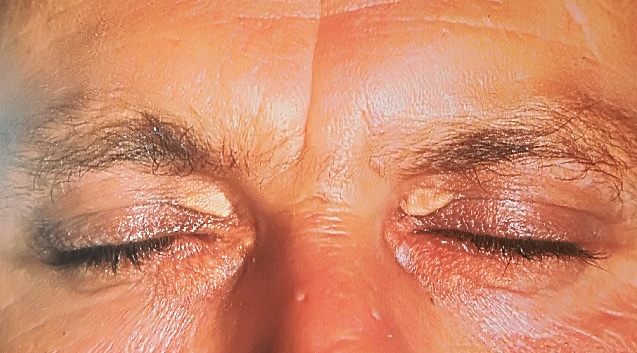
- Восковидные папулы на крае века (монилиформный блефароз) — классический, но не всегда наблюдаемый симптом.
- Кальцификация височных долей и миндалевидного тела могут вызвать неврологические и/или психиатрические симптомы.
- У некоторых пациентов вследствие инфильтрации верхних отделов дыхательных путей может развиваться обструкция.
- В месте соединения дермы и эпидермиса, в периваскулярной области и вдоль придатков кожи с гиалиновым веществом в дерме выявляется положительно окрашивающееся по Шиффу диастаза-резистентное утолщение.
- Электронная микроскопия выявляет отложения вещества в дерме и повышенное содержание вещества в базальной мембране вокруг кровеносных сосудов с непостоянным удвоением плотной пластинки в месте соединения дермы и эпидермиса.
- Эффективного лечения не существует. В некоторых случаях эффективна лазерная аблация/дермабразия папул.
б) Этиология и патогенез. Липоидный протеиноз (ЛП) наследуется аутосомно-рецессивным путем и вызывается мутациями гена, кодирующего белок внеклеточного матрикса-1 (БВКМ-1). Несмотря на то что БВКМ-1 получил свое название благодаря его распространению среди различных белков соединительной ткани в ряде мышечных стромальных клеток, по-видимому, этот белок обладает более обширными функциями. Известно, что БВКМ-1 подавляет минерализацию костной ткани, способствует эпидермальной дифференциации и стимулирует ангиогенез.
Мутации в гене БВКМ1 при ЛП ведут к потере функции этого белка. Большинство мутаций происходят в 7 экзоне, при этом мутации со сдвигом рамки считывания ведут к удалению транскрипта БВКМ-1a, но не БВКМ-1b, при котором обычно отсутствует 7 экзон. Мутации вне 7 экзона происходят в 6 экзоне, представляя собой бессмысленные мутации или мутации со сдвигом рамки считывания. Пациенты с мутациями в 7 экзоне могут иметь менее выраженный фенотип, чем индивидуумы с другой локализацией мутаций, связанных с респираторными или кожными (но не неврологическими) проявлениями.
У пациентов с лишайным склерозом и атрофией были выявлены антитела к БВКМ-1, это позволяет предположить, что данное заболевание является приобретенным и вызывается антитело-индуцированной утратой БВКМ-1.
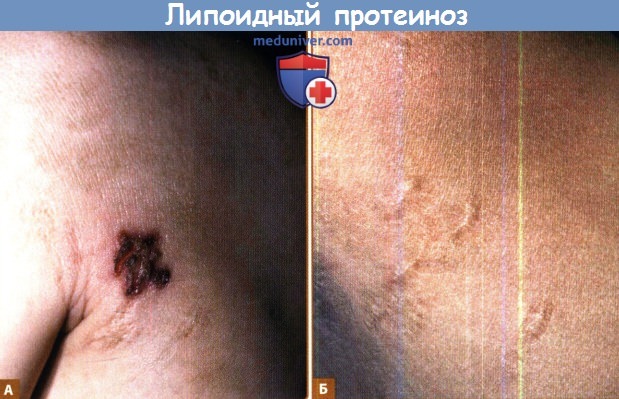
Липоидный лротеиноз.
А. Раннее буллезное поражение с типичной геморрагической корочкой.
Б. Заживающее с образованием рубца.
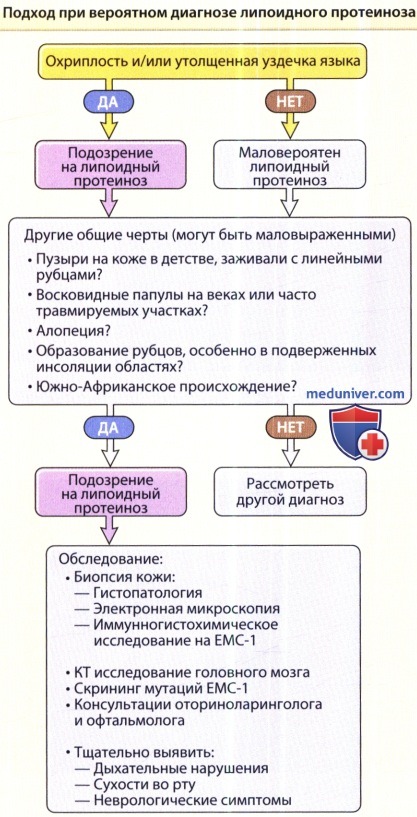
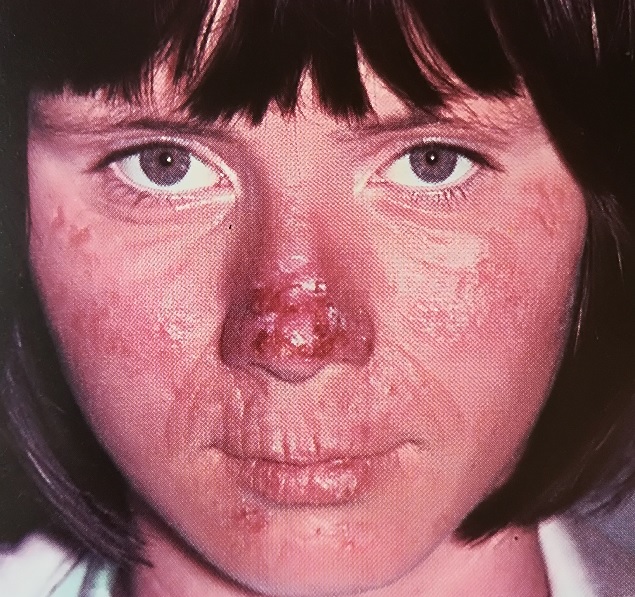
в) Клиника. К наиболее достоверным клиническим признакам при диагностике липоидного протеиноза (ЛП) относятся охриплый голос и утолщение уздечки языка, которая ограничивает способность пациентов высовывать язык. Вторичные признаки включают восковидные папулы на веках, инфильтрацию и бородавчатые папулы на коже локтевой области и на разгибательных поверхностях предплечий, а также умеренную алопецию. Могут наблюдаться повышенная склонность к рубцеванию и фотостарение кожи, подверженной солнечному воздействию. Рубцы или рубцевидные поражения располагаются в месте минимальных травм, но не являются более выраженными на участках после хирургических вмешательств или вакцинации. Алгоритм подхода к ведению пациента с подозрением на липоидный протеиноз (ЛП) показан на рисунке ниже.
г) Кожные проявления. Фенотипические черты ЛП достаточно разнообразны, даже в кругу одной семьи. Это хорошо продемонстрировано в исследованиях южно-африканцев, имеющих одну и ту же мутацию, но совершенно различные фенотипы. Вариабельная экспрессивность может приводить к трудностям в постановке диагноза. Наиболее ранним признаком ЛП является хриплость голоса вследствие инфильтрации голосовой связки, которая обнаруживается при рождении или в первые несколько лет жизни. Иногда это может проявляться в виде слабого, тихого плача, и представляет собой один из наиболее выраженных и постоянных признаков. Хрипота может прогрессировать с течением жизни. Вследствие вовлечения в патологический процесс верхних отделов дыхательного и пищеварительного трактов может развиваться дисфагия.
Кожные симптомы обычно развиваются в первые годы жизни, хотя время их появления может варьировать. Важно, что могут быть выделены две стадии кожных проявлений. Эрозии, которые могут развиваться в детстве, относятся к длительно игнорируемым и недооцениваемым клиническим признакам ЛП.
Образование пузырей может быть достаточно выраженным, чтобы имитировать буллезный эпидермолиз. Сочетанные везикулы (и изредка буллы) обычно являются невоспалительными и заживают медленно с образованием геморрагических корочек и, вследствие этого, рубцевания. Рубцы могут быть линейными и напоминать псевдопорфирию на лице. У некоторых пациентов образование волдырей увеличивается в теплую погоду. Отмечается хрупкость кожи и ее легкая ранимость при малейшей травматизации или трении. Также было отмечено спонтанное развитие пустулезных элементов вне кожи лица. Кроме того, было описано отшелушивание кожных чешуек с образованием красных мокнущих участков.
Кожные элементы второй стадии заболевания являются более узнаваемыми. Хотя восковидные папулы, расположенные вдоль краев век (монилиформный блефароз), считаются классическим клиническим симптомом, они сильно отличаются друг от друга и могут быть выражены очень слабо. К другим кожным признакам относятся генерализованное утолщение кожи с восковидным желтоватым оттенком, а также отдельные папулы и узелки. На коже, подверженной повышенному трению или травматизации, например, в области локтей, больших пальцев стоп и разгибательных поверхностях рук и ног, может развиваться поверхностный гиперкератоз, который может быть довольно выраженным и иметь бородавчатую поверхность. Рубцевание обычно начинается в детском возрасте и, часто, наиболее сильно проявляется на коже лица. Оно может быть следствием травмы или возникать спонтанно, до сих пор не отмечено какой-либо тенденции к избыточному рубцеванию после хирургических вмешательств или проведения вакцинации. Осповидные или угревидные рубцы хорошо описаны при ЛП, особенно на коже лица и конечностей. Некоторые участки могут напоминать солнечный эластоз. Также может наблюдаться лихенизация в местах сгибов, и пациентам с ЛП ошибочно выставляется диагноз атопический дерматит.
Некоторые пациенты жалуются на повышенную фоточувствительность, в отдельных случаях на коже, подверженной солнечному воздействию, обнаруживается наиболее выраженное рубцевание. Были отмечены значительный зуд, изменения потоотделения и патологическая болевая чувствительность. Может встречаться алопеция, однако выраженность ее бывает различной. Ногти при данном заболевании не изменены.
Липоидный протеиноз.
Восковидные папулы вдоль края век (монилиформный блефароз).
Обратите внимание на выраженность желтоватых восковидных элементов на участках кожи, подверженных солнечному воздействию. У большинства пациентов с липоидным протеинозом наблюдается ограниченная подвижность языка вследствие инфильтрации уздечки.
Обратите внимание на обесцвечивание губ.
д) Физикальные данные. Слизистая оболочка у пациентов с ЛП инфильтрирована и утолщена. С ранних лет могут появляться и длительно сохраняться эрозии ротовой полости. Утолщение уздечки языка приводит к утрате способности высовывать язык. В патологический процесс вовлекаются глотка, язык, мягкое небо, миндалины и губы. Поражение глотки и гортани может быть достаточно выраженным для провоцирования затруднения дыхания, и в редких случаях может потребоваться трахеостомия. Одышка или усугубление затруднения дыхания, а также отек слюнных желез (поднижнечелюстных и околоушных) может вызываться инфекциями верхних дыхательных путей. Могут наблюдаться ксеростомия и кариес зубов. Также были описаны аномалии зубов (отсутствие постоянных верхних латеральных резцов). Вследствие инфильтрации протока Стенсона и его блокады может развиваться паротит.
При офтальмологическом исследовании можно выявить друзоподобные очаги на глазном дне. Инфильтрация век может провоцировать корнеальные язвы вследствие аномального положения ресниц, также может развиваться алопеция бровей и ресниц. Во многих внутренних органах были выявлены патологические отложения гиалина, хотя к типичным клиническим симптомам они не приводят.
е) Анализы при липоидном протеинозе (ЛП). Световая микроскопия материала, взятого из патологических элементов, выявляет отложение аморфного эозинофильного вещества в месте дермально-эпидермального соединения, периваскулярно и вдоль придаточного эпителия. В дерме отмечается отложение гиалина, часто под прямым углом к базальной мембране. Гиалин положительно окрашивается по Шиффу и устойчив к диастазе, при этом его состав сходен с гиалином базальной мембраны. Часто отмечаются участки концентрически расположенных слоев, состоящих из коллагена III и IV типа, а также ламинина. При электронной микроскопии выявляется непостоянное удвоение плотной пластинки в месте дермально-эпидермального соединения. В дермальных фибробластах отмечаются цитоплазматические вакуоли. Наличие липидов варьирует и зависит от липидного сцепления с гликопротеинами, находящимися в гиалине, а не от первичного дефекта ЛП.
Гистологические признаки ранних буллезных элементов при ЛП были описаны лишь недавно. Причиной этого состояния, очевидно, является акантолизис кератиноцитов. Электронная микроскопия выявляет аномальные десмосомальные соединения со свободными десмосомами, определяемыми в буллезных элементах. Эти предварительные данные требуют подтверждения; так или иначе, принимая во внимание модель экспрессии БВКМ-1 в эпидермисе.
Трехмерное исследование сосудов кожи при ЛП выявляет их расширение в среднем и глубоком слоях дермы и ориентацию параллельно соединению дермы и эпидермиса. В дермальном папиллярном сплетении отмечается недостаточное количество капиллярных петель. Как и при лишайном склерозе и атрофии, подкожное сплетение и поперечные соединяющие сосуды атрезированы или плохо сформированы. Такие сосудистые аномалии могут отражать нарушение функции БВКМ-1 во время ангиогенеза.
ж) Специальные методы исследования. Компьютерная томография головного мозга выявляет двусторонние кальцификаты в передне-медиальных височных долях, часто имеющих форму бобов, чаще всего — в пределах миндалин мозжечка—у 50-75% пациентов с ЛП.
Гистологическая эволюция этих патологических элементов представлена аморфными массами кальция и костной ткани вдоль множественных бессистемно расположенных мелких кровеносных сосудов с кальцификацией стенок и глиатиновой тканью. В коре и белом веществе видны изолированные кровеносные сосуды, окклюзированные фибрином, пристеночная кальцификация, небольшие периваскулярные участки инфарктов и демиелинизации. Иммуногистохимическое окрашивание образцов, полученных при биопсии кожи, может выявлять отсутствие или истощение БВКМ-1. Это может оказаться надежным диагностическим методом, который будет полезен не только при диагностике легких форм, но также может ориентировать молекулярные исследования.
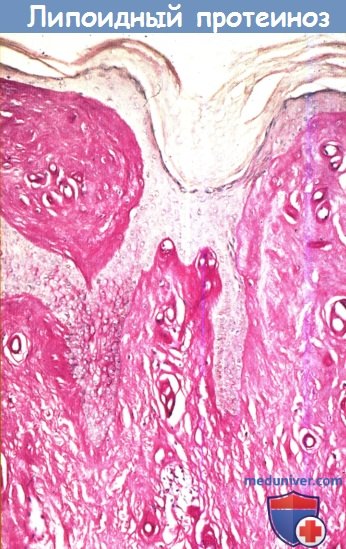
Обширные отложения гиалинового вещества,
положительно окрашиваемого по Шиффу и диастаза-резистентного,
рубцевидного элемента при липоидном протеинозе.
з) Прогноз и течение. Прогноз ЛП разнообразен. Часто отмечается прогрессирующее ухудшение кожных симптомов, с очищением волдырей в детском возрасте и прогрессирующим развитием инфильтративных элементов. Также могут прогрессировать охриплость и поражения слизистой. Хотя у некоторых пациентов развиваются дыхательные осложнения из-за инфильтрации верхних дыхательных путей, которая в редких случаях приводит к ранней смертности, в большинстве случаев продолжительность жизни не сокращается. Важно оценить влияние липоидного протеиноза (ЛП) на качество жизни пациентов. Обезображивающий характер кожных проявлений вместе с нарушением голоса значительно ухудшают взаимодействия пациентов с ЛП с другими людьми. У таких пациентов отмечается затруднения в профессиональной и социальной адаптации.
к) Профилактика. Возможно пренатальное генетическое обследование семей, находящихся в группе риска, при помощи ДНК-анализа.

- Рекомендуем далее ознакомиться со статьей "Обмен кальция в коже"
Болезнь Нимана-Пика характеризуется патологическими отложениями сфингомиелина (диаминофосфатида) в ретикулоэндотелиальных клетках многих органов (кроме кожи). Содержание липоидов в сыворотке крови нормальное.
Заболевание бывает у грудных детей еврейской национальности и быстро приводит к смерти. Увеличивается печень и селезенка, развивается кахексия и коричневатая пигментация кожи.
Гистопатология болезни Нимана-Пика. При гистологическом исследовании кожи обнаруживается, что коричневатая пигментация кожи является результатом увеличенного количества меланина.
Болезнь Гоше (morbus Gaucher)
При болезни Гоше имеет место отложение керазина (цереброзида) в ретикуло-эндотелиальных клетках многих органов. Отложений в коже не бывает. Содержание липоидов в крови нормальное.
Заболевание обычно семейное, встречается преимущественно у евреев. Оно может начаться в любом возрасте и иметь хроническое течение. Отмечается гепатоспленомегалия, а также размягчение длинных костей с утолщением их кортикального слоя. Кожа коричневатой окраски.
Гистопатология болезни Гоше. В коже увеличенное количество меланина.
Липоидный протеиноз Урбаха-Вите (proteinosis lipoidica Urbach-Wiethe)
Липоидный протеиноз характеризуется липоидной инфильтрацией кожи, а также слизистой оболочки полости рта и гортани. Содержание липоидов в крови может быть нормальным [Уайз и Рейн; Прайс; Ла Роза и Сеттл (Wise, Price, La Rosa, Settle)], но иногда увеличивается общее количество липоидов Гансен; Рамос э Сильва (Hansen, Ramos e Silva)] или отмечается относительное увеличение содержания фосфолипидов [Монтгомери и Хэвенс; Уайл и Сноу (Havens, Snow)]. Заболевание часто семейное.
Гистопатология липоидного протеиноза Урбаха-Вите. Гистологическая картина патогномонична. В эпидермисе гиперкератоз и неравномерный акантоз. Дерма значительно утолщена. В верхней части дермы расположены толстые волнистые пучки, состоящие из гомогенного, аморфного, гиалинодобного материала и окрашивающиеся гематоксилин-эозином в бледно-розовый цвет. Эти пучки почти без исключения расположены перпендикулярно к эпидермису. Гиалиноподобный материал окружает кровеносные сосуды в виде толстой муфты. Ядра фиброблаетов в дерме и в эндотелии сосудов хорошо сохранены. В нижней половине дермы коллаген не изменен, но вокруг некоторых сосудов и потовых желез имеются гомогенные массы.
О природе липоидного вещества в дерме до сих пор нет огтределенных данных. В нескольких случаях при химическом анализе пораженной кожи было обнаружено несомненное увеличение содержания лецитина, который является моноаминофосфатидом (Монтгомери и Хэвенс; Рамос э Сильва), однако в других случаях этого не было (Уайл и Сноу; Гансен; Прайс; Ла Роза и Сеттл).
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Я не буду постоянно публиковать статьи про эти заболевания, так как понимаю, что они мало интересны большому кругу читателей. Но об одном из таких заболеваний я хочу вам рассказать, так как сам лично, вместе с моими коллегами наблюдал такую пациентку, причем нашу соотечественницу.
И так Липоидный протеиноз (синонимы; болезнь Урбаха-Вите, гиалиноз кожи и слизистых оболочек, липогликопротеиноз) – крайне редкое, генетически обусловленное заболевание, характеризующееся отложением гиалина в коже, слизистых оболочках и внутренних органах.
Описано в мире примерно 300 случаев этого заболевания, причем большинство пациентов было из Южной Африки.
Гиалин это белок, состоящий из фибрина, плазменных белков, липидов и иммуноглобулинов. Чаще он откладывается в виде плотных стекловидных масс в сосудах у пожилых людей и приводит к развитию склероза.
При липоидном протеинозе, учитывая, что это генетическое заболевание, симптомы заболевания начинаются уже с детства и проявляются (главное!) осиплостью голоса, характерными узелковыми высыпаниями на слизистой оболочке ротовой полости, в глотке, гортани, на веках, различных участках кожного покрова (преимущественно лице, волосистой части головы, половых губах).
Так же могут поражаться и внутренние органы: головной мозг, желудочно-кишечный тракт, легкие, почки, лимфатические узды, поперечно-полосатые мышцы и другие.
Если болезнь быстро развивается с младенчества, то иногда даже может наблюдаться неспособность новорожденного к крику, что обусловлено резким уплотнением голосовых связок. В более зрелом возрасте ребенок не способен высунуть язык из-за утолщения уздечки языка.
К сожалению, при молниеносном развитии заболевания с поражением внутренних органов, такие пациенты обречены, так как эффективных методов лечения этого заболевания нет.
Но поражения внутренних органов проявляется далеко не у всех пациентов. Чаще поводом для обращения к врачу является осиплость голоса и реже жалобы на высыпания со стороны кожных покровов, которые в принципе субъективно ни как не беспокоят пациента.
При постепенном развитии заболевания пациенты (их родители), заметив осиплость голоса, конечно, обращаются к ЛОР-врачам, которые, как правило, назначают различные полоскания, например ромашкой и обработку язвочек, например марганцовкой или облепиховым маслом. И так пациент с этим заболеванием может постепенно переходить в подростковый и даже зрелый возраст.
Но рано или поздно он, обращается к дерматологу. Чаще у таких пациентов дерматолог видит изменение окраски кожи лица в виде желтоватого оттенка, а также изменение рельефа кожи лица за счет ее уплотнения и утолщения. Может наблюдаться фотостарение кожи, подверженной солнечному воздействию, линейные рубчики, образовавшиеся в результате заживления появляющихся в детстве пузырей.
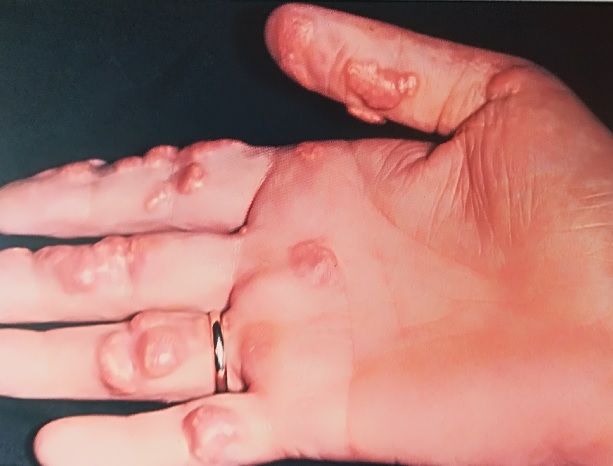
Бородавчатые разрастания на коже рук и ног.
Уплотнение кожи может привести к частичному облысению, частичному или полному выпадению бровей и ресниц.
Также может наблюдаться прогрессирующее развитие инфильтрированных узелков и бляшек, особенно на локтях и нижних отделов ног.
Диагноз липоидного протеиноза основывается на сочетании поражения ЛОР-органов (главное осиплость голоса) и кожных высыпаний. Легко подтверждается взятием биопсии – типичные гиалиновые отложения в дерме.
Конечно, пациента с таким диагнозом необходимо полностью обследовать на предмет поражения внутренних органов, но я не буду подробно о них рассказывать
Что касается лечения этого заболевания, как я уже сказал выше эффективных и радикальных методов терапии не существует. Поэтому выживаемость и качество жизни пациента зависит от того на сколько доброкачественно протекает у него это заболевание.
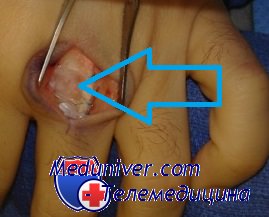
Я уже рассказывал вам о пациентке, которую видел сам, так вот когда я ее наблюдал, ей было 77 лет (на фото).
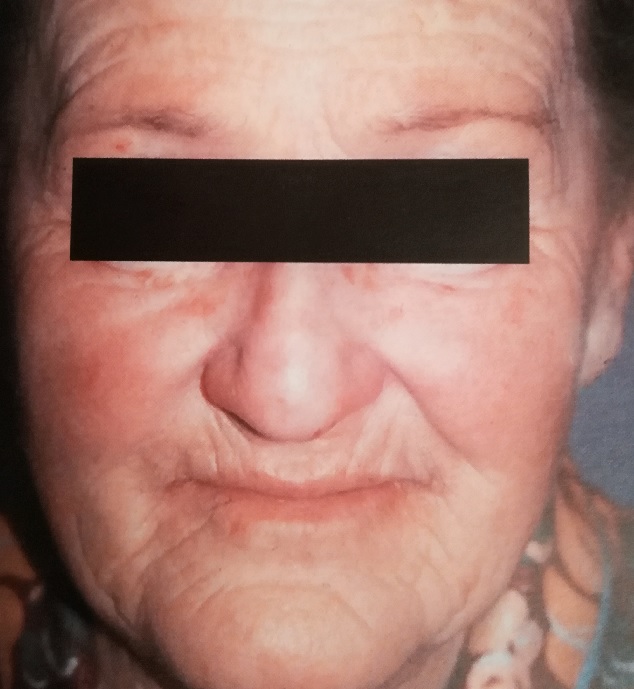
На тот момент в нашей клинике она наблюдалась уже более 30 лет, а больна была естественно с раннего детства, и кроме изменений со стороны ЛОР-органов и незначительных кожных проявлений это заболевание ее особенно не беспокоило.
Что касается лечения, то один из главных моментов это защита от солнечного света, который сильно провоцирует липоидный протеиноз, с применением сильных фотозащитных кремов.
Иногда могут быть эффективны длительные применения ретиноидов. Возможны различные хирургические и косметологические вмешательства, многомесячный прием 5% раствора димексида, различные полоскания и местные смягчающие кожу средства.
Вот коротко и все что я хотел вам рассказать об этом редком и интересном заболевании.
Жду ваших комментариев и вопросов. Подписывайтесь на мою страничку.
Напоминаю вам, что вы так же можете задать мне личный вопрос на почту в моем блоге, в разделе индивидуальные консультации.
- Для учеников 1-11 классов и дошкольников
- Бесплатные сертификаты учителям и участникам
Описание презентации по отдельным слайдам:
Болезнь Урбаха-Вите
Подготовила: Педагог-Психолог Тепаева М.Ю.
Интересные факты:
Страх пропадает по физиологическим причинам. У людей с такой болезнью в миндалевидном теле головного мозга откладывается кальций. Эта область отвечает за эмоции человека, в том числе — за чувство страха. Иногда чувствительность притупляется, но если в миндалевидном теле происходят серьезные изменения, страх пропадет вовсе. Казалось бы, это хорошо, но страх — наша защита от опасности и без него людям приходится нелегко.
Известно менее 300 случаев с момента открытия заболевания. Четверть всех больных из этого числа родом из Южной Африки.
Многие люди, страдающие болезнью Урбаха-Вите, не только не чувствуют страха, но и не могут распознать эту эмоцию по лицу и поведению других людей.
Как правило, больные с синдромом Урбаха-Вите помнят, в каких ситуациях испытывали страх до того, как болезнь прогрессировала. Однако в жизни они ведут себя более беспечно, чем большинство людей. К примеру, одна из пациенток несколько раз становилась жертвой преступлений и даже могла погибнуть, оказавшись под прицелом злоумышленника. Дело в том, что, проживая в неблагополучном районе, она спокойно выходила по ночам на улицу.
Что касается клинических проявлений, они довольно вариабельны. Однако чаще всего страдают следующие органы.
Кожа — со временем она истончается, появляется много воскоподобных папул, узлов и бляшек, особенно в тех участках, где кожа подвергается постоянному трению (например, локти, колени). Патогномоничным считается симптом, когда многочисленные папулы располагаются на веках.
Верхние дыхательные пути. Часто одним из первых проявлений заболевания является охриплость голоса, которая обусловлена чрезмерной жесткостью голосовых связок. Со временем могут развиваться уплотнения слизистой оболочки ротовой полости, появляются признаки поражения десен.
Центральная нервная система. У людей с болезнью Урбаха-Вите часто встречается эпилепсия. Но одним из самых известных симптомов этой болезни считается полное отсутствие страха. Связан этот феномен с поражением миндалевидного тела, в норме отвечает за формирование эмоций. Правда, не так давно ученые доказали, что напугать таких больных все-таки можно, хоть выбрали и довольно интересный способ. Испытуемые вдыхали углекислый газ (в концентрации 35% (И мало того, что они испугались, у многих начинались панические атаки (интересный факт, который доказывает, что миндалевидное тело — далеко не единственная структура нашего мозга, которая отвечает за чувство страха).
После того, как на основе клинических проявлений диагноз заподозрили, целесообразно провести биопсию пораженных тканей (кожа / слизистая оболочка) с гистологическим исследованием (проводится покраска реактивом Шиффа — ШИК-реакция или PAS-реакция (Periodic Acid — Schiff (PAS) reaction). На МРТ / КТ головы в участках височных долей часто (75% случаев) обнаруживают кальцификаты. Ну и конечно, трудно найти что-то надежнее и убедительнее молекулярно-генетическое тестирование.
Лечения болезни Урбаха-Вите не существует. Отсутствие страха пока еще невозможно устранить. В то же время, последние исследования показывают, что у таких больных все же можно вызвать чувство страха, если использовать ингаляцию воздуха с высоким содержанием углекислого газа (около 35%). Возможно, это явление натолкнет ученых на обнаружение иных механизмов патологии.
В настоящее время лечение проводится только в отношении дерматологических симптомов болезни Урбаха-Вите. В частности, при поражениях кожи больным назначают диметилсульфоксид, гепарин, Д-пеницилламин, а также некоторые препараты, назначаемые при псориазе.
У некоторых больных при болезни Урбаха-Вите отмечается чрезмерная активность нейронов, что приводит к судорогам. В таких случаях уместно применение противосудорожных препаратов.
Спасибо за внимание.
Краткое описание документа:
Данная презентация на тему "Болезнь Урбаха -Вите" предназначена для учащихся профильных классов , с целью ознакомления с данным заболеванием и его клинических проявлений как детей так и у взрослых
Читайте также:

