История борьбы с холерой реферат
Обновлено: 02.07.2024
Холера – это особо опасная инфекционная болезнь, которую вызывают холерные вибрионы – Vibrio cholerae O1 и O139 серогрупп. Холера возникает при попадании в организм возбудителя с зараженными пищевыми продуктами или водой. Чаще всего источниками инфекции являются сырые или не прошедшие тепловую обработку морепродукты, свежие фрукты и овощи, а также другие продукты, зараженные во время их приготовления или хранения. Холерой могут заболеть и взрослые, и дети.
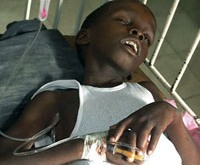
Основные симптомы холеры при тяжелом течении – водянистая диарея и рвота, которые приводят к обезвоживанию организма и потере электролитов. При отсутствии лечения это может привести к летальному исходу. Между заражением и появлением симптомов проходит от 12 часов до 5 дней. И хотя в большинстве случаев при холере имеет место лишь легкая диарея, либо симптомы болезни отсутствуют, присутствующие в фекалиях больных холерные вибрионы попадают в окружающую среду и могут инфицировать других людей.
Холерные вибрионы могут жить в окружающей среде, а именно в воде поверхностных водоемов. Поэтому, в районах, где не проводится надлежащая обработка сточных вод и запасов питьевой воды, холера может быстро распространяться. Вспышки болезни могут спорадически возникать в любой части мира, где отсутствует надлежащее водоснабжение, санитария, безопасность пищевых продуктов и гигиена. Чаще всего это происходит в перенаселенных общинах и лагерях для беженцев, для которых характерны низкий уровень санитарии и отсутствие безопасной питьевой воды. Последствия гуманитарного кризиса, такие как разрушение систем водоснабжения и санитарии или перемещение населения в переполненные и ненадлежащим образом оборудованные лагеря, могут повышать риск передачи холеры в случае наличия или завоза бактерий.
Основным методом лечения холеры является регидратация организма – восстановление воды и солей, потерянных во время тяжелой диареи и рвоты. Регидратация проводится перорально (больной пьет необходимое количество солевых полиинонных растворов) либо внутривенно, когда растворы вводятся в виде внутривенных вливаний. Пакеты солей для приготовления растворов для пероральной регидратации продаются в аптечной сети, их рекомендуется иметь в своих аптечках при поездках.
Основными мерами профилактики холеры является соблюдение правил надлежащей гигиены и безопасного приготовления и хранения пищи. Эти правила включают тщательное мытье рук, особенно перед приготовлением и приемом пищи, надлежащую тепловую обработку продуктов и их употребление в пищу в горячем виде, кипячение или специальную обработку питьевой воды, а также использование средств санитарии. В поездках следует особое внимание уделить безопасности воды (она должна быть кипяченой, бутилированной или дезинфицированной специальными средствами) и пищевых продуктов (они должны обязательно пройти термическую обработку, в сыром виде можно употреблять только те фрукты и овощи, которые вы можете собственноручно очистить (от кожицы, корки и т.п.).
Предпринимаемые Роспотребнадзором меры позволяют оперативно выявлять случаи холеры, которые в настоящее время являются завозными и единичными. Но не стоит забывать и о том, что завозные единичные заболевания могут служить толчком для эпидемической вспышки*.
Холера – это острая кишечная инфекция, возникающая при поражении человека холерным вибрионом. Холера проявляется выраженной частой диареей, обильной многократной рвотой, что приводит к значительной потере жидкости и обезвоживанию организма. Признаками дегидратации служат сухость кожных покровов и слизистых, снижением тургора тканей и сморщивание кожи, заострение черт лица, олигоанурия. Диагноз холеры подтверждается результатами бактериологического посева каловых и рвотных масс, серологическими методиками. Лечение включает изоляцию холерного больного, парентеральную регидратацию, терапию тетрациклиновыми антибиотиками.
МКБ-10
Общие сведения
Холера – особо опасная инфекция, вызываемая энтеропатогенной бактерией Vibrio cholerae, протекающая с развитием тяжелого гастроэнтерита и выраженным обезвоживанием вплоть до развития дигидратационного шока. Холера имеет тенденцию к эпидемическому распространению и высокую летальность, поэтому отнесена ВОЗ к высокопатогенным карантинным инфекциям.
Наиболее часто эпидемические вспышки холеры регистрируются в странах Африки, Латинской Америки, Юго-Восточной Азии. По оценкам ВОЗ, ежегодно холерой заражается 3-5 млн. человек, около 100-120 тыс. случаев заболевания заканчивается смертельно. Т. о., на сегодняшний день холера остается глобальной проблемой мирового здравоохранения.

Причины холеры
Характеристика возбудителя
На сегодняшний день обнаружено более 150 типов холерных вибрионов, различающихся по серологическим признакам. Холерные вибрионы разделяют на две группы: А и В. Холеру вызывают вибрионы группы А. Холерный вибрион представляет собой грамотрицательную подвижную бактерию, выделяющую в процессе жизнедеятельности термостабильный эндотоксин, а также термолабильный энтеротоксин (холероген).
Возбудитель устойчив к действию окружающей среды, сохраняет жизнеспособность в проточном водоеме до нескольких месяцев, до 30 часов в сточных водах. Хорошей питательной средой является молоко, мясо. Холерный вибрион погибает при химическом дезинфицировании, кипячении, высушивании и воздействии солнечного света. Отмечается чувствительность к тетрациклинам и фторхинолонам.
Пути передачи
Резервуаром и источником инфекции является больной человек или транзиторный носитель инфекции. Наиболее активно выделяются бактерии в первые дни с рвотными и фекальными массами. Тяжело выявить инфицированных лиц с легко протекающей холерой, однако они представляют опасность в плане заражения. В очаге обнаружения холеры обследованию подвергаются все контактировавшие, вне зависимости от клинических проявлений. Заразность с течением времени уменьшается, и обычно к 3-й неделе происходит выздоровление и освобождение от бактерий. Однако в некоторых случаях носительство продолжается до года и более. Удлинению срока носительства способствуют сопутствующие инфекции.
Холера передается бытовым (грязные руки, предметы, посуда), пищевым и водным путем по фекально-оральному механизму. В настоящее время особое место в передаче холеры отводится мухам. Водный путь (загрязненный источник воды) является наиболее распространенным. Холера является инфекцией с высокой восприимчивостью, наиболее легко происходит заражение людей с гипоацидозом, некоторыми анемиями, зараженных гельминтами, злоупотребляющих алкоголем.
Симптомы холеры
Диспепсия
Инкубационный период при заражении холерным вибрионом продолжается от нескольких часов до 5 дней. Начало заболевания острое, обычно ночью или утром. Первым симптомом выступает интенсивный безболезненный позыв к дефекации, сопровождающийся дискомфортным ощущением в животе. Первоначально стул имеет разжиженную консистенцию, но сохраняет каловый характер. Довольно быстро частота дефекаций увеличивается, достигает 10 и более раз за сутки, при этом стул становится бесцветным, водянистым.
При холере испражнения обычно не зловонны в отличие от других инфекционных заболеваний кишечника. Повышенная секреция воды в просвет кишечника способствует заметному увеличению количества выделяемых каловых масс. В 20-40% случаев кал приобретает консистенцию рисового отвара. Обычно испражнения имеют вид зеленоватой жидкости с белыми рыхлыми хлопьями, похожими на рисовые.
Нередко отмечается урчание, бурление в животе, дискомфорт, переливание жидкости в кишечнике. Прогрессирующая потеря жидкости организмом приводит к проявлению симптомов обезвоживания: сухость во рту, жажда, затем появляется ощущение похолодания конечностей, звон в ушах, головокружение. Эти симптомы говорят о значительном обезвоживании и требуют экстренных мер по восстановлению водно-солевого гомеостаза организма.
Поскольку к диарее зачастую присоединяется частая рвота, потеря жидкости усугубляется. Рвота возникает обычно спустя несколько часов, иногда на следующие сутки после начала диареи. Рвота обильная, многократная, начинается внезапно и сопровождается интенсивным ощущением тошноты и болью в верхней части живота под грудиной. Первоначально в рвотных массах отмечаются остатки непереваренной пищи, затем желчь. Со временем, рвотные массы также становятся водянистыми, приобретая иногда вид рисового отвара.
При рвоте происходит быстрая потеря организмом ионов натрия и хлора, что приводит к развитию мышечных судорог, сначала в мышцах пальцев, затем всех конечностей. При прогрессировании дефицита электролитов мышечные судороги могут распространиться на спину, диафрагму, брюшную стенку. Мышечная слабость и головокружение нарастает вплоть до невозможности подняться и дойти до туалета. При этом сознание полностью сохраняется.
Выраженной болезненности в животе, в отличие от большинства кишечных инфекций, при холере не отмечается. 20-30% больных жалуются на умеренную боль. Не характерна и лихорадка, температура тела остается в нормальных пределах, иногда достигает субфебрильных цифр. Выраженная дегидратация проявляется снижением температуры тела.
Дегидратация
Дегидратация организма различается по стадиям:
- на первой стадии потеря жидкости не превышает 3% от массы тела;
- на второй - 3-6%;
- на третьей - 6-9%;
- на четвертой стадии потеря жидкости превышает 9% массы тела.
При потере более 10% массы тела и ионов происходит прогрессирование дегидратации. Возникает анурия, значительная гипотермия, пульс в лучевой артерии не прощупывается, периферическое артериальное давление не определяется. При этом диарея и рвота становятся менее частыми в связи с параличом кишечной мускулатуры. Данное состояние называют дегидратационным шоком.
Нарастание клинических проявлений холеры может прекратиться на любом этапе, течение может быть стертым. В зависимости от тяжести дегидратации и скорости нарастания потери жидкости различают холеру легкого, среднетяжелого и тяжелого течения. Тяжелая форма холеры отмечается у 10-12% пациентов. В случаях молниеносного течения развитие дегидратационного шока возможно в течение первых 10-12 часов.
Осложнения
Холера может осложняться присоединением других инфекций, развитием пневмонии, тромбофлебита и гнойного воспаления (абсцесс, флегмона), тромбозом сосудов брыжейки и ишемией кишечника. Значительная потеря жидкости может способствовать возникновению расстройств мозгового кровообращения, инфарктом миокарда.
Диагностика
Тяжело протекающая холера диагностируется на основании данных клинической картины и физикального обследования. Окончательный диагноз устанавливают на основании бактериологического посева каловых или рвотных масс, кишечного содержимого (секционный анализ). Материал для посева необходимо доставить в лабораторию не позднее 3-х часов с момента получения, результат будет готов через 3-4 суток.
Существуют серологические методики выявления заражения холерным вибрионом (РА, РНГА, виброцидный тест, ИФА, РКА), но они не являются достаточными для окончательной диагностики, считаясь методами ускоренного ориентировочного определения возбудителя. Ускоренными методиками для подтверждения предварительного диагноза можно считать люминисцентно-серологический анализ, микроскопию в темном поле иммобилизованных О-сывороткой вибрионов.
Лечение холеры
Поскольку основную опасность при холере представляет прогрессирующая потеря жидкости, ее восполнение в организме является основной задачей лечения этой инфекции. Лечение холеры производится в специализированном инфекционном отделении с изолированной палате (боксе), оборудованной специальной койкой (койка Филипса) с весами и посудой для сбора испражнений. Для точного определения степени дегидратации ведут учет их объема, регулярно определяют гематокрит, уровень ионов в сыворотке, кислотно-щелочной показатель.
Первичные регидратационные мероприятия включают восполнение имеющегося дефицита жидкости и электролитов. В тяжелых случаях производится внутривенное введение полиионных растворов. После этого производят компенсаторную регидратацию. Введение жидкости происходит в соответствии с ее потерями. Возникновение рвоты не является противопоказанием к продолжению регидратации. После восстановления водно-солевого баланса и прекращения рвоты начинают антибиотикотерапию. При холере назначают курс препаратов тетрациклинового ряда, а в случае повторного выделения бактерий – хлорамфеникол.
Специфической диеты при холере нет, в первые дни могут рекомендовать стол №4, а после стихания выраженной симптоматики и восстановления кишечной деятельности (3-5-й день лечения) - питание без особенностей. Перенесшим холеру рекомендовано увеличить в рационе содержащие калия продукты (курага, томатный и апельсиновый соки, бананы).
Прогноз и профилактика
При своевременном и полном лечении после подавления инфекции наступает выздоровление. В настоящее время современные препараты эффективно действуют на холерный вибрион, а регидратационная терапия способствует профилактике осложнений.
Специфическая профилактика холеры заключается в однократной вакцинации холерным токсином перед посещением регионов с высоким уровнем распространения этого заболевания. При необходимости через 3 месяца производят ревакцинацию. Неспецифические меры профилактики холеры подразумевают соблюдение санитарно-гигиенических норм в населенных местах, на предприятиях питания, в районах забора вод для нужд населения. Индивидуальная профилактика заключается в соблюдении гигиены, кипячении употребляемой воды, мытье продуктов питания и их правильной кулинарной обработке. При обнаружении случая холеры эпидемиологический очаг подлежит дезинфекции, больные изолируются, все контактные лица наблюдаются в течение 5-ти дней на предмет выявления возможного заражения.
Полтора тысячелетия назад началась первая известная пандемия. У человечества уже было достаточно навыков, чтобы разнести заразу по планете, но не было знаний, которые позволяли бы с ней бороться. С тех пор не прошло ни одного столетия, которое не было бы отмечено крупномасштабной вспышкой какой-либо инфекции. Anews рассказывает о трех самых страшных и долгих битвах за жизнь и здоровье в истории человечества.
Как началась чума
Юстинианова чума - первая и наименее исследованная пандемия в истории человечества. Мы знаем о ней, главным образом, из летописей. Лишь в последние годы начали появляться работы, основанные не на описаниях очевидцев, а на научных изысканиях.
Считается, что в город болезнь доставили торговые суда. И точно так же она распространилась из Константинополя по всей Европе, задев Азию, Африку, Аравийский полуостров. Прокопий Кесарийский утверждал, что чума пришла от египтян (это стало официальной версией), однако недавние исследования генетиков показали, что носителями могли быть и племена гуннов, которые подхватили чумную палочку (Yersinia pestis) в Центральной Азии, где она появилась за сотни лет до пандемии.
Болезнь застала жителей Константинополя врасплох. Первые дни количество смертей постепенно, но неуклонно увеличивалось, а в разгар эпидемии достигло 5-10 тысяч умерших в день. В опустевших домах лежали трупы, хоронить которые было некому. В самые тяжелые дни, как отмечает летописец, тела начали сбрасывать в пустые крепостные башни.
Город впал в отчаяние. Врачи не понимали, с чем имеют дело: болезнь поражала всех подряд, при этом сами лекари и родственники могли остаться здоровы.
Святой Себастьян молится за жертв Юстиниановой чумы. Картина конца XV века, Википедия
По оценкам историков, чума выкосила больше половины Константинополя. Болезнь не победили - она просто закончилась. По тому же сценарию Юстинианова чума гуляла по городам и континентам около 200 лет. Считается, что ее жертвами стали не менее 100 миллионов человек. Правда, в 2019 году ученые из Еврейского университета в Иерусалиме провели детальный анализ исторического материала и пришли к выводу, что масштабы катастрофы сильно, в разы, преувеличены.
Черная смерть. Самая известная чума
Чумную палочку разносили блохи - для обитателя средневековья блошиные укусы были обычным делом. В условиях скученности и антисанитарии люди быстро заражались друг от друга. Разумеется, началась паника.
20 марта 1348 года здесь была организована санитарная комиссия для досмотра всех кораблей, заходивших в гавань. Корабли с обнаруженными больными и умершими предписывалось сжигать немедленно. Для прибывших с зараженных земель ввели сорокадневный карантин. Организовали похоронные команды для сбора тел умерших и выделили отдельный остров для захоронения.
В Венеции запретили торговлю вином и азартные игры, закрыли трактиры и публичные дома. Впоследствии, чтобы погасить панику, горожанам запретили носить траур и устраивать громкие похоронные процессии. Административные меры позволили сохранить порядок, но мало способствовали искоренению чумы. Врачи в большинстве были сторонниками теории миазмов и считали источником заражения зловонные запахи, сопровождавшие эпидемию.
Именно во время второй пандемии чумы на докторах появилась знаменитая маска с клювом, ставшая одним из символов средневековья.
Клюв наполняли ароматными цветами и травами для защиты от миазмов и делали отверстия, чтобы не задохнуться. Экипировка (плащ, перчатки, сапоги) не давала гарантий, но помогала защититься от заражения.
Лечения не было: врачи вскрывали и прижигали бубоны, но это не давало никакого результата.
В отличие от врачей, церковь уверенно называла причину чумы: наказание за грехи. Рецепт: крестные ходы, молебны и страх божий. Однако эпидемия не отступала, что сначала привело к возникновению альтернативных христианских движений, а к концу пандемии и вовсе ослабило позиции церкви.
Черная смерть, как и Юстинианова чума, завершилась сама собой, выкосив, по разным оценкам, от 30 до 60% населения Европы. И только во время третьей пандемии удалось установить ее причины и найти лечение.
Третья пандемия чумы
Несколько десятилетий чума гуляет по Китаю, но мир не обращает на нее внимания. Это происходит до тех пор, пока в 1894 году не начинается повальный мор жителей в Кантоне и Гонконге, бывшем в те годы английской колонией. Власти начинают вводить карантин, но сдержать заразу уже не удается.
К началу XX века морскими путями она разносится по всем континентам. Известно, что в Китае и Индии, где эпидемия получила наибольшие масштабы, погибло 12 миллионов человек. Общее число жертв уточнить сложно, так как исследователи называют разные даты окончания эпидемии. По данным ВОЗ, вспышки чумы фиксировались вплоть до середины прошлого века.
Третья пандемия нанесла бы гораздо больший урон человечеству, если бы не развитие медицины. К тому времени ученые уже знали, что такое бактерии. В 1894 году исследовать чуму в Гонконг отправляется французский бактериолог Александр Йерсен. Вскоре ему удается найти причину болезни: чумную палочку. В её названии Yersinia pestis увековечено имя ученого.
Один из последних громких случаев заражения попал в СМИ в 2013 году. Тогда в Киргизии не успели спасти 15-летнего подростка, который пообедал шашлыком из сурка. Грызун был пойман к застолью в ущелье Сары-Джаз на берегу Иссык-Куля - давно известного человечеству природного очага чумы.
Истребитель народов. Оспа
«Пройдя в третью палату, он увидел двух мужиков с темно-красными лицами, точно вымазанными глиной. Они неподвижно сидели на кроватях .
— Тетка, зачем они такие? — спросил Пашка у сиделки.
Пандемия оспы накрыла человечество только один раз, но растянулась на сотни лет. Вспышки заболевания случались в разных концах света и прекратились только в XX веке, причем вирус оспы стал единственным, окончательно побежденным человечеством.
Современные генетические исследования показали, что вирус натуральной оспы человека близок вирусу верблюжьей оспы, поэтому ученые предполагают, что источником напасти стали верблюды.
В VI веке оспа бушевала в Византии, в VII - в Сирии, Палестине и Персии, в VIII добралась до Италии, Испании, Франции. А в Средневековье она была уже обычным явлением. Врачи считали, что для человека вполне нормально хотя бы раз в жизни переболеть оспой. Или не переболеть: смертность была огромной, ежегодно оспа уносила до полутора миллионов человек. При этом в Средневековье ее боялись больше чумы - чума накатывала волнами, оспа же присутствовала постоянно.
Судьба американских индейцев ярко демонстрирует, к каким последствиям могла привести эпидемия, если бы распространялась по континенту не постепенно, позволяя людям вырабатывать иммунитет, а мгновенно. Испанцы во главе с Кортесом и Писарро занесли заразу в Новый свет. Историки до сих пор спорят, что нанесло аборигенам больший урон: оружие или вирусы.
Сопроводительные рисунки к тексту из Флорентийского кодекса (1540—1585 гг.): индеец науа страдает от оспы (эпоха завоеваний испанцами центральной Мексики)
Екатерина II
Принято считать, что с этого момента начинается история вакцинации в России. Строго говоря, это не так. Вакцины еще не существовало. Екатерине привили вирус человеческой оспы. Такой способ борьбы с заразой назывался вариоляцией и был опробован еще в древности у разных народов: на детей надевали одежду оспенных больных, наносили на кожу или в порезы содержимое пустул (гнойничков).
XVIII век показал, что вариоляция на самом деле малоэффективна: она давала 2% смертности, шанс заразиться снижался, но гарантий не было и, наконец, привитый сам становился источником заражения. В итоге прививки в разных странах начали запрещать.
Опыт доярок. Вакцина от оспы
До полной победы над оспой оставался 41 год. В декабре 1977 Всемирная организация здравоохранения отчиталась о полной ликвидации вируса натуральной оспы на Земле.
Периодически ведутся переговоры и назначаются даты уничтожения лабораторных образцов, но ни Россию, ни Америку на этот подвиг пока не тянет.
Болезнь грязных рук. Холера
До XIX века холера беспокоила только индийцев. В долинах Ганга заболевание встречалось с древних времен, но вспышки случались исключительно в пределах Индии. В 1817 году болезнь распространилась по миру, причем в короткие сроки. Существует несколько попыток объяснить, что произошло в это время. Во-первых, началу пандемии предшествовал аномально холодный 1816 год.
Предполагается, что под действием климатических изменений возбудитель холеры мутировал. Вторым фактором, который способствовал распространению заразы за пределы региона, стала колонизация. Британские войска и ВМФ разносили инфекцию, в итоге она распространилась до Астрахани - это был первый российский город, встретившийся с холерой.
Холера гуляла по России больше года и запомнилась массовыми беспорядками и полной растерянностью врачей. Никто не знал, как она возникает и чем ее лечить.
По стране прокатилась волна холерных бунтов. И без того напуганные эпидемией люди были обозлены действиями властей. Из-за повсеместных карантинов перестали подвозить продукты и цены на них мгновенно начали расти. Одно за другим выдавались нелепые предписания.
Первый бунт вспыхнул в середине июня 1830 года в Севастополе. Восставшие убивали купцов, задиравших цены на продовольствие. В ноябре в Тамбове разгромили городскую больницу.
В Петербурге, где заболевших насильно свозили в лечебницу на Сенной площади, толпа направилась громить медучреждение. Площадь оцепили военные, людей остановили. Самым разрушительным был новгородский бунт военных поселян, который продолжался больше двух недель. Толпа громила кабаки, избивала медиков, были убиты более сотни врачей и офицеров. Для подавления бунта по толпе открыли огонь. Под суд попали три тысячи человек.
Вскоре холера пошла на спад и бунты прекратились. По официальным данным, в России в 1830-1831 годах заболело полмиллиона человек, около 200 тысяч - умерли. Во время третьей пандемии (1852—1860) заболело уже 1 772 439 человек, почти 700 тысяч умерли. Четвертая (1863—1875), пятая (1881—1896) и шестая (1899—1923) волна также отметились высокой смертностью.
Открытие Роберта Коха
Общих данных по количеству людей, умерших от холеры, нет. Известно, что эта цифра превышает 10 миллионов. И продолжает расти: местные вспышки заболевания регистрируются ежегодно. Профилактика давно известна и помогает защититься не только от холеры, но и от множества других болезней: чаще мойте руки, не пейте сырую воду, не ешьте незнакомых животных, держите дом в чистоте и избегайте людных мест во время эпидемий.
Cholera - англ., франц., Cholera asiatica - лат, Colera - исп.
Холера - острое инфекционное заболевание, характеризующееся различной степенью обезвоживания вследствие поражения тонкой кишки, потери жидкости и солей и проявляющееся водянистым поносом и рвотой.
Холера относится к карантинным (конвенционным) болезням человека. Поражает в короткие сроки большие группы людей, поэтому ее относят к особо опасным инфекциям.
Холера принесла неисчислимые бедствия человечеству. С древних времен эндемический очаг холеры находится в бассейнах рек Ганга и Брахмапутры в Индии и Бангладеш, откуда она распространялась морскими, сухопутными и караванными путями по всему миру. С 1817 по 1926 г. наблюдались 6 опустошительных пандемий холеры, всякий раз охватывавших Россию, унесших миллионы человеческих жизней. Все 6 пандемий были связаны с Vibrio cholerae asiaticae. Начало 7-й пандемии холеры в 1961 г. с Индонезийских островов совпало с появлением нового варианта холерного вибриона-Vibrio cholerae eltor, который долгое время считали непатогенным.
Особенностью 7-й пандемии холеры было чрезвычайно быстрое распространение ее по многим странам, где холеры давно не было или она не регистрировалась вовсе. К 1965 г. холера достигла Афганистана и Ирана, была завезена в Узбекистан (Хорезмскую область) и Каракалпакию. В 1970 г. возникли крупные эпидемические вспышки холеры на территории СССР в ряде городов Черноморского и Каспийского бассейнов (Одесса, Керчь, Астрахань и др.). По данным ВОЗ, к 1970 г. холерой было охвачено 39 стран. С тех пор встречались единичные случаи завозной холеры Эль-Тор. Эндемических ее очагов на территории России не существует.

Только в 1939 г. впервые была описана вспышка холеры, связанная с этим возбудителем в Индонезии. В 60-е годы XX столетия его окончательно признали возбудителем холеры во время 7-й ее пандемии. Таким образом, было признано, что классический холерный вибрион Коха и холерный вибрион Эль-Тор являются истинными возбудителями холеры. По своим основным морфо-биологическим свойствам они идентичны. Это мелкие, слегка изогнутые палочки, на одном из концов которых имеется длинный жгутик, обеспечивающий подвижность, что используется для идентификации вибриона при лабораторной диагностике. Они грамотрицательные, хорошо окрашиваются анилиновыми красителями и растут на обычных слабощелочных питательных средах; на пептонной воде образуют нежную поверхностную пленку, легко разрушающуюся при встряхивании; они аэробы, биохимически активны, ферментируют многие углеводы, крахмал, при посеве разжижают желатину в виде воронки по ходу укола.
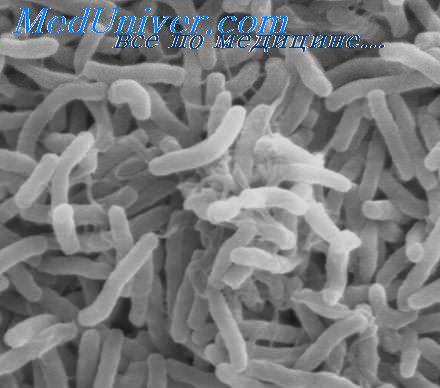
Полагают, что появление нового серовара холерного вибриона создает реальную угрозу эпидемической ситуации, подобной той, которая наблюдалась в начале 7-й пандемии холеры в 1961 г.
Бактерии, не агглютинирующиеся холерной О-сывороткой, относят к НАГ-вибрионам, которые могут вызывать заболевания, сходные с холерой, но отличающиеся от нее рядом клинических особенностей.
Холерные вибрионы хорошо сохраняются при низких температурах и замораживании. Кипячение убивает их через минуту. Возбудитель очень чувствителен к слабым концентрациям соляной кислоты (HCI в разведении 1:100000 убивает вибриона за несколько секунд) и другим кислотам, а также к дезинфицирующим средствам. При содержании остаточного хлора в воде 0,2-0,3 мг/л вибрион погибает в течение нескольких минут. В воде неглубоких водоемов, в иле, в организме гидробионтов (рыбы, земноводные) в теплое время года возможно размножение вибрионов. Эти вибрионы отличаются от возбудителей холеры, выделяемых в эпидемических очагах, меньшей вирулентностью и слабой патогенностью. Допускают, что в естественных условиях возможен обмен генетической информацией между штаммами вибриона, выделяемыми от больных, и свободно живущими вибрионами. Возбудитель холеры чувствителен к тетрациклинам, левомицетину и фторхинолонам.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Читайте также:

