Ишемическая болезнь сердца у спортсменов реферат
Обновлено: 03.07.2024
Историческая справка
В XX веке в развитых странах для большинства людей характерен сидячий образ жизни. Развитие транспорта, автоматизация производства и механизация труда в быту, преобладание умственного компонента в любом виде деятельности, проведение свободного времени за занятиями, не связанными с физической активностью, — таковы особенности современной жизни, которые привели к тому, что человек стал мало двигаться, а это сказалось на состоянии сердечно-сосудистой системы.
Общеизвестно, что у занимающихся спортом и физическим трудом частота сердечных сокращений и уровень АД ниже, чем у тех, кто ведет сидячий образ жизни. Сердце таких людей способно более экономно расходовать кислород. Нет никаких научных данных о том, что нагрузка, соответствующая подготовленности человека, может нанести вред сердцу. Особое место как фактор риска занимает неоптимальная физическая активность. Когда говорят о ней, как правило, имеют в виду недостаточную физическую активность — гиподинамию.
Смело можно утверждать, что не существует человека настолько здорового, чтобы он мог позволить себе физическую бездеятельность. Не правы те, кто старается оправдать малоподвижный образ жизни слабым здоровьем. Весь опыт медицины свидетельствует о пользе раннего расширения физической активности при лечении и реабилитации людей с инфарктом миокарда, после операций, родов и других тяжелых состояний.
Доказано, что физически активный досуг предупреждает последствия малоподвижного образа жизни (развитие ожирения, артериальной гипертензии, заболеваний сердечно-сосудистой системы, обменных нарушений). Физическая активность должна сопровождаться положительными психо-эмоциональными установками и не иметь оттенка бремени. Перед началом самостоятельных занятий необходимо провести медицинское обследование в зависимости от возраста больного:
- до 30 лет достаточно обычного врачебного осмотра;
- от 30 до 40 лет к осмотру необходимо добавить снятие ЭКГ-покоя;
- старше 40 лет рекомендуется начинать тренировки под наблюдением инструктора врачебно-физкультурного диспансера с предварительным проведением пробы с физической нагрузкой.
Рассмотрим на примере влияние низкой физической активности на сердечно-сосудистые заболевания – ИБС.
Основной причиной развития ишемической болезни сердца является атеросклеротическое поражение коронарных артерий. Вследствие определенных факторов риска, в течение длительного времени откладывается холестерин на стенках сосудов. Затем из холестериновых отложений постепенно образуется бляшка. Атеросклеротическая бляшка, постепенно увеличиваясь в размерах, нарушает ток крови к сердцу. Когда бляшка достигает значительных размеров, что вызывает дисбаланс в доставке и потребления крови миокардом, тогда ишемическая болезнь сердца начинает проявляться различными формами. Основной формой проявления является стенокардия.
Факторы риска ИБС можно разделить на модифицируемые и немодифицируемые.
Немодифицируемые факторы риска – это те факторы, на которые мы не можем влиять. К таковым относятся Пол. Мужской пол является фактором риска сердечно-сосудистых заболеваний. Однако вступая в климактерический период, женщины лишаются защитного гормонального фона,, и риск развития неблагоприятных сердечно-сосудистых событий становится сопоставимым с мужским полом.
Возраст. После 65 лет риск сердечно-сосудистых заболеваний резко возрастает, но не в равной степени для всех. Если у пациента минимальное количество дополнительных факторов, то риск развития неблагоприятных событий остается минимальным.
Наследственность. Следует также учитывать семейную предрасположенность с сердчено-сосудистыми заболеваниями. Влияющими на риск является наличие сердечно-сосудистых заболеваний по женской линии до 65 лет, по мужской до 55 лет.
Другие немодифицируемые факторы риска. К другим немодифируемым факторам относятся этническая принадлежность (например, у негроидов более высокий риск инсульта и хронической почечной недостаточности), географическая принадлежность (например, высокая частота инсульта и ИБС в России, Восточной Европе и странах Балтии; низкий риск ИБС в Китае).
Модифицируемые факторы риска – факторы, на которые можно повлиять изменением образа жизни, либо назначением лекарственных препаратов. Модифицируемые можно разделить на поведенческие и на физиологические и метаболические.
Поведенческие факторы риска:
Курение. По данным Всемирной Организации Здравоохранения, 23% смертей от ИБС обусловлено курением, сокращая продолжительность жизни курильщиков в возрасте 35-69 лет, в среднем на 20 лет. Внезапная смерть среди лиц, выкуривающих в течение дня пачку сигарет и больше, наблюдается в 5 раз чаще, чем среди некурящих.
Пищевые привычки и двигательная активность.
Стресс.
Физиологические и метаболические особенности:
Дислипидемия. Под этим термином понимается повышение общего холестерина, триглицеридов и нарушение баланса между фракциями холестерина. Уровень общего холестерина у пациентов должен быть на уровне не выше 5 ммоль/л. Уровень липопротеидов низкой плотности (ЛПНП) у пациентов не перенесших инфаркт миокарда не должен быть выше 3 ммоль/л, а у лиц которые перенесли инфаркт миокарда этот показатель должен соответствовать значению

Неожиданные смерти спортсменов прямо во время выступлений или матчей сегодня являются частью удручающей статистики. Причиной тому стали громкие происшествия, случившиеся со знаменитыми атлетами. Поскольку одной из самых распространенных причин неожиданных смертей спортсменов могут быть проблемы с сердцем, мы решили изучить этот вопрос более подробно. В этой статье мы постараемся выяснить, так ли часто физические нагрузки способны приводить к развитию сложных заболеваний с летальным исходом. По понятным причинам, информация по изучаемому нами вопросу редко предается огласке. Тем не менее, проблема продолжает оставаться актуальной и требует внимания специалистов.

Иногда проблема случается неожиданно и развитие ее заканчивается трагедией
Болезни сердца у спортсменов
Не секрет, что урбанизация приводит к повышению концентрации населения в городах. И эта особенность формирует новую парадигму мышления. Для людей, которые ежедневно общаются с природой, проживая вдали от городов, не существует проблемы недостатка движения. В то же время жители мегаполисов нуждаются в физических нагрузках. Об этом говорят врачи, педагоги и политики.
Итак, мы имеем две категории населения, связанного со портом:
Проблемы со здоровьем, которые приводят к ранней смертности
Медикам известно несколько факторов, которые в большей степени влияют на самочувствие активных людей:
Это лишь некоторые сердечные заболевания, которые могут развиться у спортсменов. Хотя здоровая диета и физическая активность могут снизить риск сердечных заболеваний, спортсмен все же может подвергаться риску из-за возраста, семейного анамнеза или других факторов. Для снижения рисков развития патологических растройств работы сердца, вызываемых чрезмерными нагрузками, принимайте пептидный биорегулятор Кардиоген.

Ишемическая болезнь сердца может долго себя не проявлять. Она развивается годами.
Профилактика сердечных болезней у спортсменов
Доктор Виджай Суббарао, кардиолог Денверского медицинского центра Heart and Rose, специализирующийся на лечении спортсменов и пациентов с тяжелой физической активностью и сердечными заболеваниями, полагает, что для спортсменов должны быть обязательными следующие профилактические меры:
- обследования здоровья сердца;
- профилактика и регулярные осмотры;
- система питания;
- соблюдение правил тренировок и выступлений.
Большинство внезапных смертей у молодых спортсменов происходит в связи с наследственными или генетическими сердечными заболеваниями. Оценка каждого атлета на наличие у него рисков развития тех или иных заболеваний - сложная задача. Отсюда и проблемы гибели спортсменов во время тренировок или выступлений.
Среди хоккеистов имеется следующая статистика смерти от заболеваний сердца и сосудов (СССР, Россия):
Виктор Блинов умер 09.07.1968 года во время тренировки от сердечной недостаточности; Андрей Земко - умер в июле 1988 года на сборах от сердечного пиступа; Александр Кравсун - умер от инсульта 03.07.2002 во время тренировки; Алексей Черепанов - умер 13.10.2008 от миокардита, - приступ случился во время матча; Игорь Миско - умер 06.07.2010 от остановки сердца, будучи за рулем автомобиля.

Гимнастика любительского уровня не вызывает патологий сердца
Синдром атлетического сердца
Это непатологическое состояние медики наблюдают преимущественно у пациентов, связанных с большими и регулярными физическими нагрузками. Синдром атлетического сердца характеризуется следующими особенностями:
- большим размером сердца в сравнении с нормальным;
- более низкой частотой сокращений в состоянии покоя.
Спортивное сердце, в связи с длительными по времени нагрузками, специфическим образом усовершенствуется.
Важно понимать, что физиологическая адаптация к тренировкам с физическими нагрузками приводит к структурным и функциональным изменениям сердца, которые можно спутать с сердечными заболеваниями:
- Тренировки с динамическими упражнениями приводят к увеличению размеров камеры сердца и массы левого желудочка.
- Статические упражнения увеличивают толщину стенки левого желудочка и массу левого желудочка. Эти изменения размера полости и гипертрофии могут изменить ЭКГ способами, которые напоминают патологическое увеличение камеры и могут напоминать паттерны, наблюдаемые при воспалении или инфаркте миокарда.
- Динамические упражнения также снижают частоту сердечных сокращений в состоянии покоя и могут привести к чрезмерному тонусу блуждающего нерва в покое, что приводит к таким аномалиям, как атриовентрикулярная блокада и блуждающий кардиостимулятор предсердий.
Все эти нарушения ритма обычно исчезают у тренированного спортсмена после выполнения упражнений.

Некоторые вид спорта при болезнях сердца противопоказаны
Особенности развития сердца по видам спорта
Известно, что велосипедисты и бегуны на длинные дистанции, имеют очень большие сердца. Напротив, у спортсменов, мало занимающихся аэробными упражнениями, например, у игроков в гольф, сердце нормального размера.
Спортсмены со значительной статической тренировкой, такие как штангисты, часто имеют толстые стенки миокарда левого желудочка, которые могут превышать верхние пределы нормы. В одном исследовании была зафиксирована толщина стенки до 16 мм у высококвалифицированных спортсменов.
Исследования среди спортсменов с помощью ЭКГ показали также, что:
- У 17% мужчин и 8% женщин были отчетливо ненормальные ЭКГ.
- У 28% мужчин и 14% женщин были ЭКГ с умеренными отклонениями.
Аномальные ЭКГ были дополнительно оценены, и было обнаружено, что большинство из них были в спорте с высокой аэробной подготовкой, таких как езда на велосипеде.
У 89% спортсменов с более низкой аэробной подготовкой, как наездники, ЭКГ имела нормальные показатели.
Среди 145 пациентов с явными отклонениями ЭКГ у 14 были обнаружены сердечно-сосудистые заболевания. Среди остальных 131 две трети имели увеличенные полости или утолщенные стенки желудочков на эхокардиограмме. А одна треть имела абсолютно нормальные показатели ЭКГ. Таким образом, большинство спортсменов с отклонениями ЭКГ не страдают сердечными заболеваниями.

Большинство спортсменов не страдают сердечными патологиями - об этом свидетельствует статистика
Статистика смертности
В США тестирование студентов, школьников и активной молодежи, увлеченной профессиональным спортом, происходит постоянно. Это связано с тем, что частью образовательных программ многих учебных заведений являются спортивные тренировки. В этой стране более 5 млн активных спортсменов находятся в возрастной категории до 20 лет.
При этом существует следующая статистика:
- Уровень внезапной смертности среди спортсменов средней школы составляет 1: 100–200 000.
- Среди марафонцев летальных случаев фиксируется в пределах 1:50 000.
- Среди бегунов-любителей смертность составляет 1:15 000.
Таким образом, внезапная сердечная смерть в спорте - редкое событие.
Тем не менее, внезапные сердечные смерти у соревнующихся спортсменов по-прежнему являются очень заметными эмоциональными событиями. Они подвергаются пристальному вниманию общественности потому что происходят у молодых, считающихся здоровыми, людей.
У спортсменов старше 35 лет, особенно мужчин, наиболее частой причиной внезапной смерти является атеросклеротическая болезнь коронарных артерий. У более молодых людей атеросклеротическая болезнь коронарных артерий встречается гораздо реже, и преобладают другие заболевания:
- Гипертрофическая кардиомиопатия.
- Аномалии коронарных артерий.
- Аномальная гипертрофия левого желудочка.
- Существуют и другие причины внезапной смерти, такие как астма, тепловой удар, злоупотребление наркотиками и травмы, вызывающие структурное повреждение сердца.
Как предотвратить смертность в спорте
Чрезвычайно важно для людей, занимающихся активными тренировками и имеющими подтвержденную наследственность по сердечно-сосудистым заболеваниям, проходить регулярный медицинский осмотр.
Известно, что подопечные Ирины Винер (гимнастки) подбираются в сборную на основании генетического паспорта, в котором совершенно четко указаны риски девушек по тому или иному заболеванию. В некоторых случаях даже очень талантливые гимнастки отстраняются от дальнейших сложных тренировок.
В случае спортсменов любителей, что касается обычно людей юного возраста, то перед началом занятий в любой секции, важно пройти медицинскую комиссию и получить консультации своего лечащего врача. Если в процессе обследования будут выявлены противопоказания к тренировкам, то спортсмена следует временно отстранить от занятий, пока проблема не будет решена.
Врач должен сопротивляться давлению со стороны спортсмена, его семьи, тренера и администраций учебных заведений, выполняя исключительно свою функцию, которая направлена на сохранение жизни и здоровья пациента.

Физическая нагрузка - отличный фактор поддержания здоровья, - это важно помнить!
Оценить атлета старшего возраста, желающего заняться фитнес-программой или участвовать в соревнованиях уровня мастера спорта, сложнее. Здесь нужно взвесить несколько факторов:
- Пользу для здоровья от физических упражнений.
- Риск возникновения сердечно-сосудистых заболеваний.
В центре внимания врачей - риск ишемической болезни сердца. Риск может быть сущестенно снижен соблюдением режима тренировок, питания и приемом поддерживающих препаратов, как Кардиоген.
Таким образом, любая физическая нагрузка, которую намеревается в регулярном режиме совершать человек, требует обязательного предварительного контроля здоровья. Риски получения серьезных заболеваний сердца или неожиданных смертей есть и у профессионалов, и у любителей. К группам особенного контроля относятся молодые спортсмены и люди старше 35 лет. В первом случае врачам нужно оценить предрасположенность молодого человека к сердечным болезням – через анамнез семьи и тестирование общих показателей. Во втором случае важно учесть готовность организма к повышенным нагрузкам, так как в первой половине жизни спортсмена они могли способствовать развитию непоправимых патологий.
Для цитирования: Лысенко Л.М., Кузнецова О.А., Шилина Л.В. Патологические изменения сердечно-сосудистой системы у спортсменов на фоне синдрома физического перенапряжения. РМЖ. Медицинское обозрение. 2015;23(4):239.
Рост спортивных результатов, особенно в последнее десятилетие, повлек за собой увеличение объема нагрузок. Интенсификация спортивных тренировок стала рассматриваться как единственный залог достижения успехов. Как показано различными исследователями, плата за адаптацию к нагрузкам современного спорта достаточно высока.
Основным звеном, лимитирующим физическую работоспособность спортсмена, является система (ССС), которая наиболее интегрально отражает функциональные возможности организма. Адекватные физические нагрузки повышают экономичность функционирования ССС, чрезмерные нагрузки, равно как и недостаточная двигательная активность, особенно в сочетании с психоэмоциональным напряжением, ведут к развитию физического перенапряжения ССС. У спортсменов с интенсивными нагрузками, помимо стрессорных и физических воздействий, в патогенезе физического перенапряжения ССС в условиях Амурской области, возможно, дополнительную роль играет частая смена часовых поясов, в результате чего наступает десинхроноз суточных ритмов вегетативных функций организма (разница во времени при перелетах Благовещенск — Москва составляет 8 ч). Срыв адаптации ССС выражается в явлении миокардиодистрофии на почве физического перенапряжения, частота которой, по данным разных авторов, составляет у спортсменов от 7 до 17% [1–4].
В статье приведены результаты мониторирования функционального состояния ССС у 56 высококвалифицированных спортсменов в годичном тренировочном цикле подготовки в условиях Амурской области. По данным ЭКГ выявлен высокий процент нарушений ритма, проводимости и процессов реполяризации. В большинстве случаев благодаря коррекции нагрузок и восстановительному лечению выявленные нарушения носили преходящий характер. В 21% наблюдений нарушения процессов реполяризации имели стойкий характер и, вероятно, были проявлением ДМФП. Следовательно, необходимо продолжение исследований функционального состояния ССС спортсменов в условиях Амурской области с учетом феногенотипических и климатических особенностей адаптации.
Материалы и методы
Результаты исследования и обсуждение
Эхокардиография проведена у 56 наблюдаемых спортсменов. Аномалии развития (пролапс митрального клапана, ложные хорды, трабекулы, аномальное расположение хорд) выявлены у 26 (46%) человек, признаки дилатации полостей сердца — у 12%, признаки гипертрофии миокарда левого желудочка — у 12% наблюдавшихся. По данным эпидемиологических исследований, распространенность малых аномалий сердца у детей до 15 лет в Амурской области составляет 32,8%, однако в данной категории они составляли 46%.
Клинический случай
Спортсмен Г., 25 лет, кандидат в мастера спорта, вид спорта — самбо, рост 185 см, вес 76 кг. Перелетов Благовещенск — Москва — Благовещенск — 3. По результатам проведенного углубленного медицинского осмотра нуждался в дообследовании выраженной брадикардии, синдрома слабости синусового узла (СССУ). Сопутствующий диагноз: хронический гипертрофический ринит. Хронический тонзиллит, компенсированная форма. Острый катаральный отит слева. На момент осмотра жалоб не предъявлял.
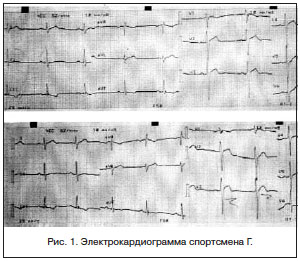
УЗИ брюшной полости — признаки хронического холецистита. Рентгенография грудной клетки — без патологии. Общий анализ крови, мочи — в норме, биохимические анализы — в норме.
Эхокардиография: митральный клапан — ПСМК плотная, пролабирует 5 мм, Vmax — 1,0 , митральная регургитация (+). Трикуспидальный клапан — створки тонкие, движение в противофазу, Vmax — 0,7 , градиент давления — 2,5 Hg. Трикуспидальная регургитация (+). КДР — 45 мм, КДО — 92 мл, УО — 60 мл, КСР — 29 мм, КСО — 32 мл, ФВ — 65%. Аортальный клапан — фиброзное кольцо, створки тонкие, три, симметричные, Vmax- 1,2 , max градиент — 6 Hg, МПП интактна, ТМЖП — 12–13 мм, кинез правильный, большое количество эхоплотных включений в миокарде. ТЗСЛЖ — 12 мм.
Заключение: камеры сердца не расширены, ПМСК плотная, пролапс МК I степени, митральная регургитация (+), трикуспидальная регургитация (+). Неоднородность структур миокарда межжелудочковой перегородки. Умеренная гипертрофия миокарда ЛЖ. Диастолическая функция ЛЖ не нарушена. Сократительная способность ЛЖ сохранена. ФВ 65%.
Консультирован в кардиоцентре, где выставлен диагноз: миокардиодистрофия смешанного генеза (спортивная II ст. и ), МАРС — дополнительная хорда левого желудочка, вегетативная дисфункция синусового узла, наджелудочковая экстрасистолия. Транзиторная степени Мобитц 1–2 с паузами до 2,3 . НК 0. Хронический гипертрофический ринит. Хронический тонзиллит, компенсированная форма. Острый катаральный отит слева.
Получал следующее лечение: ангио- и церебропротекторы, антиоксиданты.
На фоне проводимого лечения гемодинамика была стабильной, АД 120/70 мм. рт. ст., ЧСС 52–58 уд./мин. Однако, согласно данным холтеровского мониторирования, у больного имеет место вегетативная дисфункция синусового узла (105 эпизодов степени с паузами до 2,3 ). Эпизоды синусовой брадикардии до 43 уд./мин, вероятно, описанные изменения у пациента связаны с перетренированностью и развившейся миокардиодистрофией смешанного генеза (спортивной и инфекционной на фоне заболевания ). Выписывается под наблюдение кардиолога по месту жительства.
Таким образом, регулярные наблюдения за показателями электрокардиографии способствуют своевременному выявлению миокардиодистрофии. Изменения в сердце у данного спортсмена, безусловно, связаны с физическими перегрузками и сопутствующими заболеваниями . Физическое перенапряжение может служить причиной целого ряда метаболических нарушений в организме: нейроэндокринной регуляции ССС, изменения соотношения катаболических и анаболических гормонов (снижение уровня тестостерона), не исключен, однако, и инфекционный генез заболевания. Появлению метаболических изменений, вероятно, способствовала имеющаяся врожденная аномалия сердца [5, 7, 8]. Однако при одном и том же уровне и типе тренировок у других спортсменов изменения не выявлены. В связи с этим нельзя исключить вклад генетического компонента в характер и степень этих изменений.
Выводы
Исследование функционального состояния ССС у спортсменов 1–2 разряда, кандидатов в мастера спорта и мастеров спорта в условиях Амурской области выявило по данным ЭКГ высокий процент нарушений функционального состояния сердца на этапах высокоинтенсивных тренировочных нагрузок.
аспекты мониторинга состояния ССС спортсменов Амурской области нуждаются в дальнейшем изучении с учетом феногенотипических и климатических особенностей адаптации.
- Агаджанян М.Г. Электрокардиографические проявления хронического физического перенапряжения у спортсменов // Физиология человека. 2005. Т. 31. № 6. С. 60–64.
- Гаврилова Е.А. Стрессорная кардиомиопатия у спортсменов: Автореф. дис. . докт. мед. наук. СПб. 2001. 48 с.
- Иорданская Ф.А., Юдинцева М.С. Диагностика и дифференцированная коррекция симптомов дезадаптации к нагрузкам современного спорта и комплексная система мер их профилактики // Теория и практика физической культуры. 1999. № 1. С. 24–27.
- Меерсон Ф.З. Первичное стрессорное повреждение миокарда и аритмическая болезнь сердца // Кардиология. 1993. № 4, 5. С. 50–64.
- Дембо А.Г., Земцовский Э.В. Спортивная кардиология: Руководство для врачей. Л.: Медицина, 1989. С. 464.
- Валанчюте А.Л., Лясаускайте В.В. Внезапная смерть молодых спортсменов: данные посмертной коронарографии // Архив патологии. 1994. Т. 26. № 2. С. 42–44.
- Гуревич Т.С. Синдром пролапса митрального клапана у спортсменов: Автореф. дис. . канд. мед. наук. СПб. 1992. 28 с.
- Мартынов А.И., Степура О.Б., Остроумова О.Д. и др. Пролапс митрального клапана. Ч. 1. Фенотипические особенности и клинические проявления // Кардиология. 1998. Т. 38. № 1. С. 72–80.
Синдром спортивного сердца — это собирательное название структурных изменений миокарда, которые возникают у людей, систематически подвергающихся интенсивным физическим нагрузкам. Чаще протекает бессимптомно или со сглаженной неспецифической симптоматикой. При развитии декомпенсации может стать причиной нарушений ритма, развития тромбоэмболий и сердечной недостаточности. Диагностика предусматривает проведение ЭКГ, Эхо-КГ и нагрузочных тестов. Лечение требуется только при выраженных структурных и функциональных нарушениях, включает немедикаментозные, медикаментозные и хирургические методы.
МКБ-10
Общие сведения

Причины
Синдром спортивного сердца является адаптивным процессом в виде морфологической перестройки миокарда в ответ на повторяющиеся значительные физические нагрузки. Чаще наблюдается у профессиональных спортсменов, которые тренируются более одного часа ежедневно на протяжении нескольких лет. Особенно это относится к тяжелоатлетам и людям, занимающимся развитием выносливости. Установить предел, когда физиологическая адаптация трансформируется в патологию, пока не удается.
Патогенез
В основе изменений миокарда, развивающихся при синдроме спортивного сердца, лежат несколько физиологических процессов, способных переходить в патологические. При длительных интенсивных нагрузках резко усиливается функция парасимпатической нервной системы и тонус блуждающего нерва. Это способствует торможению автоматической функции основного водителя ритма. Происходит ремоделирование морфологической структуры в виде эксцентрической либо концентрической гипертрофии. Наблюдаются изменения объемов камер сердца, толщины и массы их стенок. Опосредованно увеличивается ударный объем и кардиальный выброс. Эти два механизма совокупно приводят к изменению функциональности проводящей системы в целом, снижению частоты пульса в покое и увеличению времени диастолы.
Пропорционально массе миокарда возрастает количество коронарных сосудов, осуществляющих его кровоснабжение. У любого компенсаторного процесса есть свой предел, после достижения которого при сохранении прежних нагрузок новые капилляры не успевают формироваться. Это становится причиной гибели кардиомиоцитов, не получающих должного снабжения кислородом и питательными веществами. Образуются соединительнотканные рубцы, снижается проводимость по нервным путям к мышцам от водителя ритма. Синдром осложняется нарушениями ритма, патологическим расширением камер сердца и развитием хронической недостаточности сердечной деятельности.
Классификация
Синдром спортивного сердца в настоящее время выделяется в отдельную нозологическую единицу, имеющую собственную систематизацию. Классификация состоит из двух форм, которые, по сути, являются последовательными стадиями развития морфологических и функциональных изменений миокарда. Вариант патологии устанавливают на основании данных объективного и инструментального обследования. Выделяют:
- Физиологическое спортивное сердце. Пульс покоя менее 60 сокращений в минуту, отмечается удлинение интервала PQ, смещение сегмента ST выше изолинии на несколько миллиметров в дополнительных отведениях. Амплитуда зубца Т увеличивается, особенно в грудных отведениях. Специфическая симптоматика отсутствует. Толщина стенки левого желудочка не превышает 13 мм.
- Патологическое спортивное сердце. Симптомами, свидетельствующими о развитии патологических процессов в миокарде, являются выраженное урежение или учащение ЧСС, признаки дистрофических изменений в сердечной мышце, регистрируемые с помощью электрокардиографии. Внутренний объем сердца увеличивается, как и толщина мышечной стенки обоих желудочков. Зубец Т в отведениях V1-V6 становится еще более высоким, иногда сравнивается с R.
Симптомы спортивного сердца
Синдром проявляется крайне неспецифичными вариабельными признаками, трудно дифференцируемыми с нормальной адаптивной реакцией миокарда. При физиологической форме симптоматика отсутствует или наблюдается урежение сердечных сокращений. У спортсменов с патологической формой отмечается выраженная брадикардия либо беспричинная тахикардия в покое, появление болезненных ощущений за грудиной во время интенсивных кардиотренировок и общее уменьшение физической выносливости. Может выявляться хроническое повышение артериального давления, частые головокружения, смещение верхушечного толчка влево, его разлитой характер, усиленный пульс на сонных артериях, при усугублении состояния — нарушения ритма.
Осложнения
Течение патологической формы синдрома спортивного сердца нередко сопровождается развитием состояний, осложняющих основной процесс. К самым частым осложнениям относят нарушения ритма и проводимости (синусовые аритмии, блокады, фибрилляции), которые могут быть предрасполагающим фактором тромбоза и тромбоэмболии. Значительное затруднение движения импульса по проводящей системе может стать причинным фактором обмороков и остановки сердца вплоть до внезапной кардиальной смерти. На фоне массивной гипертрофии часто развивается инфекционный эндокардит с поражением клапанной системы. Длительно текущий синдром в половине случаев заканчивается хронической сердечной недостаточностью.
Диагностика
Выявление синдрома в современных условиях не представляет затруднений. Патология обнаруживается у подавляющего числа спортсменов, особенно атлетов. На первый план выходит своевременная регистрация функциональных и структурных изменений, которые могут привести к развитию нарушений и появлению осложнений. Диагностика начинается выяснения детального анамнеза пациента и установления возможной наследственной предрасположенности, которая может значительно ускорить наступление выраженной декомпенсации. При пальпации определяется высокий разлитой верхушечный толчок и скорый пульс. Аускультативно может обнаруживаться систолический шум. Из инструментальных методов диагностики используются:
- Электрокардиография. Наиболее типичными признаками патологического спортивного сердца по данным ЭКГ-исследования являются перегрузка, гипертрофия левого желудочка, высокие положительные или отрицательные зубцы Т в V1-V6 отведениях, глубокие атипичные Q в основных и усиленных. Регистрируются нарушения ритма (фибрилляция предсердий, желудочковые аритмии, блокады AV, ножек, особенно левой, пучка Гиса различной степени, миграция водителя ритма, атриовентрикулярные диссоциации). Часто применяется холтеровское мониторирование для оценки пароксизмальных аритмических явлений и анализа факторов риска внезапной сердечной смерти.
- Эхо-КГ. Считается ключевым методом дифференциальной диагностики синдрома спортивного сердца и кардиомиопатии. При проведении ультразвукового исследования оценивается структура миокарда, выявляется гипертрофия (преимущественно вентрикулярная), визуализируются очаги кардиосклероза, описывается их распространенность. Выявляется обструкция выносящего отдела левого желудочка.
- Нагрузочные тесты. ЭКГ и Эхо-КГ часто дополняют физическими нагрузками, поскольку некоторые кардиальные феномены наблюдаются только при увеличенной активности пациента. Регистрируется появление болей в области сердца, прогрессирующее уменьшение выносливости, устойчиво высокое или низкое артериальное давление, головокружение, приступы тошноты и модификации ритма.
Дифференциальная диагностика проводится с болезнями, сопровождающимися гипертрофией миокарда, особенно левого желудочка: аортальным стенозом, увеличением массы сердца на фоне артериальной гипертензии и ИБС. В ряде случаев необходимо исключить обменные заболевания, которые могут провоцировать увеличение сердечной мышцы, в частности – амилоидоз.
Лечение спортивного сердца
Лечение патологии на этапе физиологической адаптации не требуется. При появлении симптомов спортсмену необходимо обратиться к специалисту для комплексного обследования и коррекции режима тренировок. Терапия показана при появлении выраженной симптоматики, неблагоприятных результатах инструментальных исследований. Целями лечения являются замедление процессов декомпенсации, уменьшение выраженности клинических симптомов, профилактика тромбоэмболии и внезапной смерти. Терапевтические мероприятия проводятся как амбулаторно, так и стационарно. Показаниями для госпитализации считаются нарастание симптомов сердечной недостаточности, выраженные нарушения ритма, головокружения, обмороки и приступы загрудинных болей. В клинической практике используются:
Прогноз и профилактика
При комплексной терапии прогноз обычно благоприятный. При выраженной гипертрофии, обструкции выводной части левого желудочка и тяжелой сердечной недостаточности смертность достигает 5%. Приостановить процесс формирования спортивного сердца может временное прекращение тренировок на срок от 3 месяцев до 5 лет. Спортсменам, которые, имея диагностированный синдром, принимают решение не прерывать тренировки, рекомендуется пересмотреть программу занятий, снизить кардионагрузки. Необходимо регулярно использовать пульсометр для предотвращения достижения критических значений ЧСС.
Читайте также:

