Хорионэпителиома пузырный занос реферат
Обновлено: 02.07.2024
Все трофобластические болезни характеризуется быстрым ростом и стремительным прогрессированием патологии, инвазивностью и высоким риском малигнизации. Поэтому при верификации пузырного заноса следует немедленно начать лечение. В противном случае женщине грозит серьезная опасность: тяжелое маточное или внутреннее кровотечение, образование злокачественной опухоли, что в конечном этапе может привести к летальному исходу.
Содержание:
Причины возникновения пузырного заноса
- При попадании одного сперматозоида в безъядерную яйцеклетку.
- В случае проникновения двух гаплоидных или одного диплоидного сперматозоида в нормальную зрелую яйцеклетку.
- Потеря генетического материала матери в яйцеклетке из-за аномальной гестации, что приводит к удвоению генетического материала отца.
Что при этом происходит? Поскольку образовавшаяся зигота (результат слияния сперматозоида и яйцеклетки) не владеет генетической информацией матери, для восстановления диплоидного набора хромосом удваиваются те хромосомы, которые есть. В результате формируется эмбрион, который владеет двойным комплектом хромосом отца: 46 ХХ или 46 ХУ. Это состояние называется полным пузырным заносом. При частичном пузырном заносе яйцеклетку с одинарным набором непарных хромосом одновременно оплодотворяют 2 сперматозоида, что приводит к триплоидии – 69 ХХХ, 69 ХХУ, 69 ХУУ.
К сожалению, до этого времени не удалось установить конкретные и обоснованные причины данной патологии. Существует несколько гипотетических факторов, которые повышают риск возникновения пузырного заноса:
- бактериальная, вирусная или паразитарная инфекция половых органов;
- гормональный дисбаланс (в частности, дефицит эстрогена);
- внематочная беременность;
- ранняя или поздняя беременность;
- наличие пузырного заноса в анамнезе;
- большое количество родов у женщины;
- невынашивание беременности;
- дефицит витамина группы А в рационе;
- близкородственные половые связи.
Виды пузырного заноса
Пузырный занос различается по степени трансформации трофобласта:
- Полный пузырный занос характеризуется изменением ткани всего трофобласта, отсутствием нормальных эмбриональных и плацентарных тканей. Патология развивается в случае отсутствия у эмбриона генетического материала со стороны матери при удвоении отцовского гаплоидного хромосомного набора.
- Частичный пузырный занос может содержать нежизнеспособные элементы плацентарной и эмбриональной ткани на фоне частичного перестроения ворсин хориона. Он возникает в основном при диспермии нормальной или дефектной яйцеклетки, оплодотворении яйцеклетки сперматозоидом с диплоидным набором хромосом.
- Деструирующий (инвазивный) пузырный занос – редкая форма заболевания, когда ворсины хориона прорастают в соседние ткани (все слои стенки матки, влагалище, органы брюшной полости). При этом измененные ткани трофобласта становятся источником опасных для жизни маточных и внутренних кровотечений, субстратом для злокачественной трансформации клеток и формирования хорионкарциномы.
Симптомы пузырного заноса
В первые недели беременности пузырный занос ничем себя не выдает и скрывается под клинической картиной нормальной физиологической беременности: задержка менструации, тошнота, рвота, субъективные признаки. Но по мере прогрессирования данной патологии развиваются характерные симптомы, а именно:
Диагностика пузырного заноса
Единственным общим признаком физиологической беременности и пузырного заноса является повышенный уровень хорионического гонадотропина (ХГЧ). Но при трофобластической болезни уровень данного гормона значительно превышает показатели, характерные для физиологической беременности.
На ранних этапах беременности пузырный занос может протекать бессимптомно, поэтому женщины не обращаются к акушеру. Но уже при первом скрининговом УЗИ можно выявить данную патологию.
Диагностика пузырного заноса предусматривает:
Пузырный занос характеризуется высоким риском малигнизации клеток трофобласта и формированием хорионэпителиомы и хорионкарциномы. Данные опухоли могут метастазировать в другие органы: головной мозг, легкие, печень. Для исключения очагов вторичного распространения применяются дополнительные визуализационные методы обследования: УЗИ брюшной полости, рентгенография органов грудной клетки, КТ, МРТ.
Трофобластическая болезнь – это прямое показание к хирургическому вмешательству. В предоперационном периоде женщине следует пройти программу лабораторно-инструментального обследования:
- общий анализ крови и мочи;
- рентгенография органов грудной клетки;
- анализ крови на сифилис;
- биохимический анализ крови (креатинин, мочевина, печеночные пробы);
- коагулограма;
- ЭКГ, при потребности – ЭхоКГ.
После радикального лечения пузырного заноса женщине необходимо каждую неделю определять уровень свободного хорионического гонадотропина (b-ХГЧ) в венозной крови, раз в две недели делать сонографию органов малого таза и рентгенографию органов грудной клетки.
Методы лечения пузырного заноса
Для ликвидации деструирующего пузырного заноса применяются объемные хирургические вмешательства. Чаще всего проводится гистерэктомия – удаление матки без придатков. В случае инвазивного роста пузырного заноса и его прорастания в брюшную полость осуществляются лапароскопические операции. В послеоперационном периоде таким пациенткам часто назначают курс химиотерапии и лучевой терапии.
Последствия пузырного заноса
При отсутствии корректного лечения пузырный занос может вызвать развитие тяжелых осложнений и привести к:
- малигнизации пузырного заноса с образованием злокачественной опухоли: хорионэпителиомы или хорионкарциномы;
- маточным и внутренним кровотечениям;
- бесплодию;
- внутриматочным инфекциям;
- тромбозам;
- инфекционным осложнениям (септицемии);
- аменорее.
Часто после перенесенного пузырного заноса появляются проблемы с последующим наступлением беременности и родов. Для сохранения репродуктивного потенциала женщины следует исключить все возможные факторы риска, регулярно проходить гинекологические осмотры, тщательно планировать беременность, осуществить преконцептуальную профилактику генетических заболеваний и врожденных пороков развития у будущего ребенка.
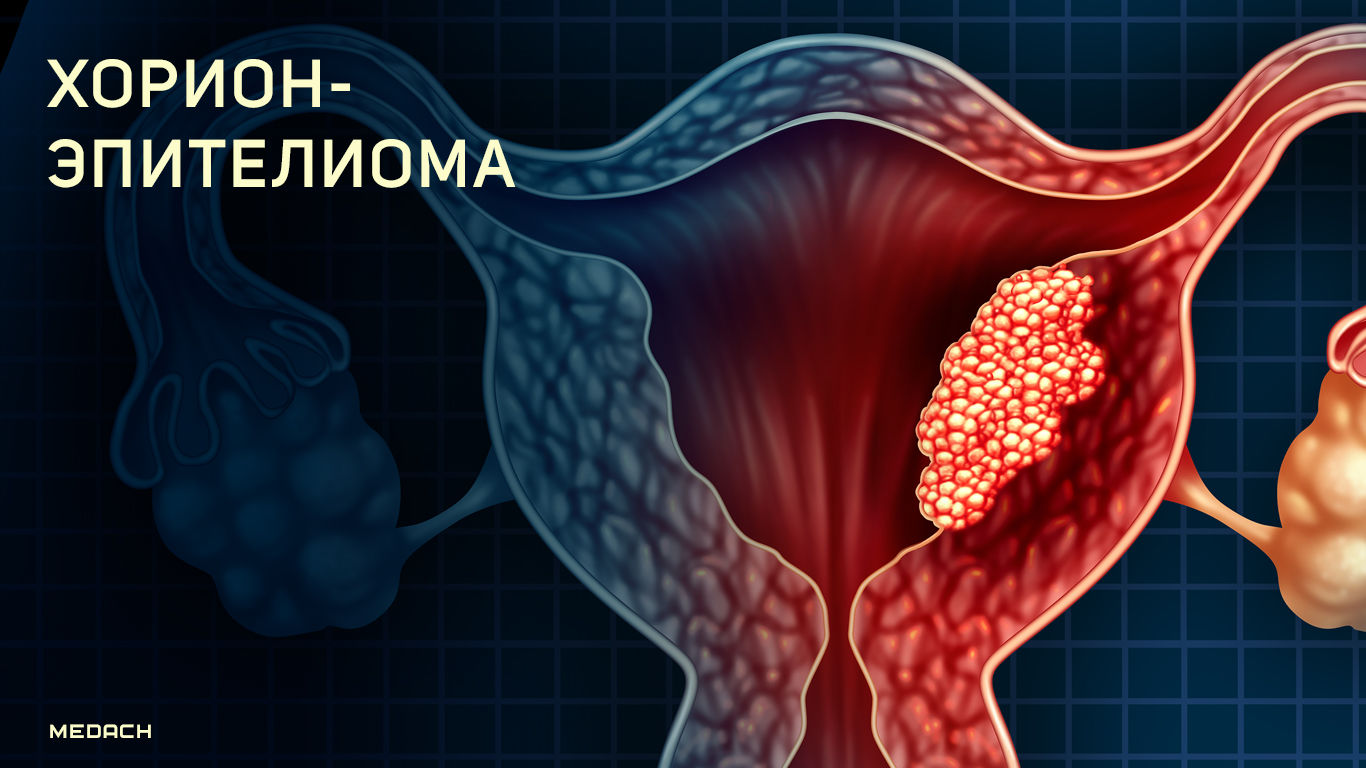
Хорионэпителиома — злокачественная опухоль, развивающаяся из ворсинок хориона. Хорионэпителиома растет в виде узла, располагающегося чаще в верхней половине тела матки, для нее характерен рост в одном из углов.
Данная опухоль возникает во влагалище, на шейке матки, маточной трубе, яичниках. Опухолевые узлы могут быть как солитарными, так и множественными.
Ранее существовала инфекционная теория происхождения хорионэпителиом, это объяснялось частым осложнением в виде сепсиса. На сегодняшний момент от этой теории отказались, и ведущее значение отдают синцитиолизину. Синцитиолизин — цитолитический фермент, который участвует в лизировании ворсинок хориона.
Этиологическим фактором является пузырный занос в анамнезе, аборты или во время беременности. Пузырный занос — это осложнение беременности, представляющее собой перерождение ворсинок хориона в пузырчатые структуры, наполненные жидкостью. При обследовании наблюдается пузыристое образование и выраженный отек ворсин хориона.
- неметастатическая — процесс ограничен маткой;
- метастатическая — прорастание опухоли в соседние ткани;
• с благоприятным прогнозом;
• с неблагоприятным прогнозом;
По современной классификации Всемирной организации здравоохранения выделяют четыре стадии развития хорионэпителиомы:
- опухоль находится в матке;
- опухоль распространилась за пределы матки, но находится в пределах половых органов;
- распространение метастазов в легкие;
- метастазы распространяются и на другие органы, помимо легких.
Разнообразная и ранняя клиника метастазов дала основание назвать хорионэпителиому болезнью метастазов.
Для хорионэпителиомы характерно отсутствие стромы и своих сосудов. Раковые клетки начинают прорастать в кровеносные сосуды, вследствие чего происходит лизис эндотелия. На стенке сосуда развивается некроз,что является патогенетическим механизмом, провоцирующим кровотечение и тромбоз.
Хорионэпителиома чаще бывает у женщин с повторными беременностями в анамнезе. Латентный период составляет время от последних родов до образования опухоли, может длиться от месяца до 15-20 лет. Как правило заболевают женщины от 18 до 55 лет. Распространяется новообразование вдоль кровеносных сосудов интравазально и экстравазально. При интравазальном росте злокачественное новообразование разрушает стенки сосудов и поражает окружающие ткани.
Хорионэпителиома проявляется в первый год после рождения ребенка, у 75 % — в первые три месяца. Клиническая картина представлена:
- кровянистыми выделениями различной интенсивности (которые в норме на 10 сутки после родов прекращаются).
Необходимо тщательное обследование, выделения обычно скудные, с различными интервалами, при поражении сосудов — обильные. При выполнении лечебно-диагностического выскабливания остановки кровотечения не происходит.
На поздних стадиях в перерывах между кровянистыми выделениями появляются бели — гнилостные, грязного цвета — это свидетельствует о процессе распада опухоли; - болями, которые возникают при распространении патологического процесса в серозные оболочки или в другие органы, поэтому их характер различный;
- анемией, обусловленной кровотечением и интоксикацией.
Диагностика хорионэпителиомы базируется на:
- анамнезе — клиническая симптоматика, в том числе кровотечения из матки или влагалища, после беременности и в особенности после пузырного заноса;
- осмотре в зеркалах — метастазы опухоли в виде темно-красных возвышений и узелков;
- высоком содержании в сыворотке ХГЧ;
- положительном иммунологическом тесте на трофобластический бета-глобулин;
- при гистологическом исследовании соскоба из матки обнаруживаются атипичные клетки;
- тазовой ангиографии — обильная васкуляризация и накопление контраста в области поражения;
- гистерографии — обнаружение узлов хорионэпителиомы при их подслизистом расположении;
- ультразвуковом исследовании — обнаружение узлов хорионэпителиомы.
Имеются три основных метода лечения — хирургическое, химиотерапия и лучевая терапия. Как правило, эта опухоль поддается химиотерапевтическому лечению, с сохранением матки и восстановлением менструальной и детородной функции со временем. Применяются:
- антиметаболиты — нарушающие процессы пролиферации;
- противоопухолевые антибиотики;
- гормональные препараты (андрогены);
Хирургическое лечение проводят по жизненным показаниям.
Критериями выздоровления являются: восстановление менструальной функции, уменьшение размеров матки до референтных значений, исчезновение ХГЧ из сыворотки крови и мочи. Женщину выписывают после трех нормальных анализов ХГЧ, проведенных с интервалом в 1 неделю.
Определение титра ХГЧ проводится 1 раз в 2 недели в течение 3 месяцев, затем 1 раз в месяц в течение 3 месяцев, затем 1 раз в 2 месяца в течение 6 месяцев, затем раз в полгода в течение 2 лет. Также в профилактику рецидивов входит регулярное обследование тазовых органов и рентгенография грудной клетки каждые 3 месяца в течение 1 года.
Что такое пузырный занос? Причины возникновения, диагностику и методы лечения разберем в статье доктора Гриценко Т. А., гинеколога со стажем в 17 лет.
Над статьей доктора Гриценко Т. А. работали литературный редактор Вера Васина , научный редактор Светлана Симанина и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Пузырный занос, или молярная беременность, — это редкая патология плодного яйца, возникающая из-за нарушения развития и роста трофобласта (наружного слоя клеток зародыша).
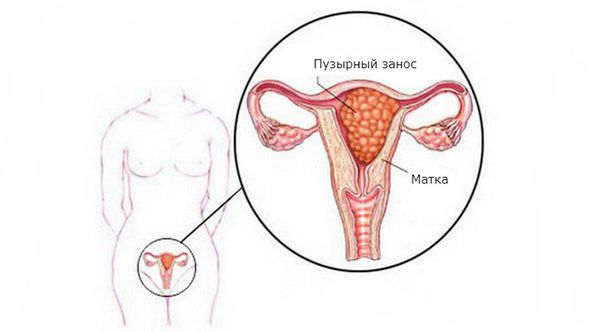
Пузырный занос относится к группе гестационных трофобластических болезней (ГТБ).
Распространённость пузырного заноса
Частота встречаемости сильно варьирует в различных странах. Так, в США пузырный занос встречается довольно редко (1:1200 беременностей), в то время как в странах Азии и Латинской Америки — широко распространён (1:200 беременностей). Его частота повышается с возрастом: у женщин старше 40 лет — патология выявляется значительно чаще [3] .
Причины возникновения пузырного заноса
Причины развития патологии на сегодняшний день достоверно неизвестны — существует несколько теорий, что существенно затрудняет не столько диагностику патологии, сколько её лечение и профилактику.
Однако можно отметить факторы, повышающие риск развития пузырного заноса:
- наличие в истории пациентки пузырного заноса: единственный случай повышает риск повтора на 1-1,5 %, два случая — на 11-25 %;
- аборты — повышают риск в 3,1 раза;
- возраст младше 15 лет и старше 40 лет — повышает риск в 7,5 раз [3][5][8][18][19] .
У женщин с поздним началом менструаций (от 17 лет и старше) вероятность развития злокачественных форм пузырного заноса выше относительно пациенток со своевременным или ранним появлением менструаций [9] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы пузырного заноса
Главный симптом пузырного заноса — кровянистые выделения, в которых можно рассмотреть специфические ткани пузырного заноса (он похож на виноградную гроздь). Выделения нерегулярные и небольшого объёма.

Важный признак пузырного заноса — увеличение размеров матки, превышающее предполагаемый срок беременности. Женщина может сама отметить такое увеличение, особенно если это не первая её беременность.
В отдельных случаях пациентка может нащупать через переднюю брюшную стенку опухолевидное образование.
Пузырный занос происходит либо с гибелью эмбриона на первом этапе его развития, либо с гибелью плода на ранних сроках беременности. Этого невозможно избежать, потому что плацента не формируется должным образом, что приводит к нарастающему дефициту кислорода и питательных веществ, необходимых для развития нормальной беременности.
Удаление аномальной ткани производится либо из полости матки (вакуумная аспирация), либо вместе с маткой (гистерэктомия). В некоторых случаях возможно самопроизвольное прерывание беременности.
Также симптомом пузырного заноса может быть выраженный токсикоз, проявляющийся:
- рвотой;
- общей слабостью;
- головокружением;
- болью в нижней части живота;
- снижением веса при соблюдении режима питания;
- отёками.
При развитии осложнений у половины пациенток кровотечения становятся обильными и могут присоединиться неукротимая рвота, дыхательная недостаточность, тахикардия (учащённое сердцебиение), дрожание рук, жалобы на давление изнутри в животе.
Инвазивный пузырный занос характеризуется высокой скоростью развития и глубиной проникновения в миометрий. Это обусловливает симптомы, сохраняющиеся после удаления пузырного заноса: кровотечение, увеличенный размер матки и уровень β-ХГЧ, болевой синдром [2] [9] [12] .
Патогенез пузырного заноса
Основа развития пузырного заноса — клетки трофобласта, составляющие наружный слой зародыша на стадии развития бластоцисты. При полном пузырном заносе происходит не только патологическое разрастание трофобласта, но и существенно изменяется его строение, что в меньшей степени характерно для частичного типа.
Современные исследователи делятся на сторонников двух теорий возникновения пузырного заноса:
- вирусного перерождения трофобласта;
- иммунологической теории возникновения.
Первые считают, что в результате мутации, запущенной вирусом, уже на начальной стадии формирования зародыша происходит развитие опухоли. Эта теория особенно востребована в сезон эпидемии.
Согласно второй теории, на фоне метаболической предрасположенности к развитию опухоли, у организма снижаются защитные свойства. Это сочетание и является основой для развития пузырного заноса. Во время беременности плод выступает по отношению к материнскому организму в качестве трансплантата. Причиной является наличие у плода антигенов, которые отличаются от материнских и вызывают ответ иммунной системы женщины.
Кроме того, есть ещё теории повышения активности фермента гиалуронидазы (при пузырном заносе её уровень повышается в 7,5 раз по сравнению с нормой) и недостаточности белка.
При пузырном заносе вместо нормального эмбриона в матке появляются множественные кисты в виде пузырьков с жидкостью разного размера. Плодное яйцо становится похожим на виноградную гроздь. Происходит такое из-за аномального перерождения ворсинок хориона (верхней оболочки плодного яйца, которая прикрепляется к стенке матки и обеспечивает питание эмбриона) в пузырьки.
Эмбрион погибает на раннем сроке:
- при полном пузырном заносе — на стадии оплодотворения яйцеклетки;
- при частичном пузырном заносе — на сроке до 20 недель.
При пузырном заносе и многоплодной беременности в редких случаях возможно нормальное развитие одного эмбриона при одновременной гибели либо несформированности второго. В такой ситуации некоторые женщины могут выносить и родить здорового ребёнка [14] [15] [16] .
Классификация и стадии развития пузырного заноса
Патология может протекать по двум "сценариям", выделяемым Национальным институтом здоровья США:
- Доброкачественный (полный пузырный занос и частичный).
- Злокачественный (так называемые гестационные трофобластические неоплазии) — инвазивный пузырный занос:
- хорионкарцинома;
- трофобластичесая опухоль плацентарного ложа (ТОПЛ);
- эпителиоидная трофобластическая опухоль (ЭТО).
Кроме того, выделяют течение заболевания с метастазами и без.
Полный пузырный занос
Причина полного пузырного заноса — наличие в оплодотворённой яйцеклетке только отцовских хромосом при полном отсутствии материнских. В данной ситуации эмбрион, плацента и оплодотворённый пузырь не формируются.
Частичный пузырный занос
Ф ормируется после 12 недель беременности. Причина частичного пузырного заноса — наличие в оплодотворённой яйцеклетке одного набора материнских хромосом и двух отцовских. Так случается при слиянии одной яйцеклетки сразу с двумя сперматозоидами либо при дублировании отцовских хромосом. В такой ситуации кариотип становится триплоидным (например, 69,XXY), редко тетраплоидным (92,XXXY). При частичном пузырном заносе формируется плацентарная структура кистообразного характера и плацентарная ткань.
Инвазивный пузырный занос
При инвазивном пузырном заносе происходит прорастание хориальных ворсин в самую глубь миометрия с разрушением тканей.
Существует также классификация гестационной трофобластической болезни по стадиям, согласно FIGO 2000:
- I (T1) — процесс ограничивается маткой;
- II (T2) — вовлечены другие органы половой системы;
- III (M1a) – метастазы проникают в лёгкие (половые органы могут быть вовлечены в патологический процесс или нет);
- IV (M1b) — метастазы обнаруживаются в более отдалённых органах [6][7][15][16] .
Осложнения пузырного заноса
Один из вариантов осложнения пузырного заноса — его повторное развитие, риск которого значительно выше по сравнению с женщинами, никогда не сталкивавшихся с ним. Однако при корректном лечении вероятность рецидива впоследствии не превышает 1 % [22] [21] .
Осложнения пузырного заноса:
- гестозы ( проявляются отёками, повышением давления, потерей белка с мочой, судорогами ); ; .
Иногда наблюдается аменорея и в очень редких случаях — эмболия лёгочной артерии.
При патологии могут образовываться текалютеиновые кисты в яичниках, которые достигают больших размеров.
Текалютеиновые кисты возникают на ранней стадии беременности, когда жёлтое тело не в состоянии синтезировать достаточное количество прогестерона.
Наличие в яичниках кист большого размера может привести к перекруту ножки кисты или разрыву кисты с развитием симптоматики "острого живота". При пузырном заносе образуется множество кист, часть из которых может развиться до крупного размера. Большой размер кисты создаёт риск перекрута или разрыва.
Кроме того, осложнениями после удаления пузырного заноса могут выступать бесплодие и нарушение менструального цикла (вплоть до полного прекращения). При последующих беременностях со стороны плода повышаются риски патологий развития.
Но наибольшую опасность представляет озлокачествление пузырного заноса. Первоначально исследователи полагали, что частичный пузырный занос не склонен к "перерождению" в злокачественную форму. Однако сейчас такая вероятность доказана только для 5 % случаев. При полном пузырном заносе эта трансформация происходит в 20 % случаев [3] [10] .
Диагностика пузырного заноса
Для установления диагноза врач опирается на следующие критерии:
- клиническая картина — оценка симптомов и жалоб беременной;
- оценка состояния полости матки и плодного яйца или плода на УЗИ;
- уровень гормона β-ХГЧ.
Частичный пузырный занос выявляют на сроке беременности от 9 до 34 недель, полный тип — чаще в период от 11 до 25 недель беременности.
УЗИ при диагностике пузырного заноса
Обнаружить полный пузырный занос можно с помощью проведения ультразвукового исследования (УЗИ). В большинстве случаев патология является случайной находкой.
Во время УЗИ будет видно, что размеры матки существенно отличаются от предполагаемого срока беременности:
- при полном пузырном заносе — увеличена (в два и более раз для данного срока беременности);
- при частичном – уменьшена или соответствует сроку беременности.
Кроме того, при полном пузырном заносе на УЗИ не удаётся обнаружить нормальное плодное яйцо (эмбрион) и амниотическую жидкость, присутствует гетерогенная масса с включениями. При частичном пузырном заносе на УЗИ фиксируется плод с возможной задержкой развития, плацента содержит одно или несколько патологических включений, увеличен размер плодного пузыря [20] .
В 20-40 % случаев на УЗИ выявляют двухсторонние кисты размером от 8 см и более в диаметре. Размер кист более 10 см в диаметре, особенно в сочетании с опухолевым узлом в матке или (и) в лёгких, должен насторожить. В таком случае врачу следует предположить злокачественный характер опухоли. При полном пузырном заносе кисты присутствуют, при частичном могут отсутствовать [20] .
Лабораторные анализы
Наряду с повышением уровня β-ХГЧ, растёт уровень онкомаркеров и понижается уровень АФП (альфа-фетопротеина). При полном пузырном заносе уровень β-ХГЧ всегда выше 100 000 мМЕ/мл, а при частичном — ниже 100 000 мМЕ/мл [20] .
Для пузырного заноса также характерны признаки раннего начала (до 20 нед.) преэклампсии: повышение артериального давления и присутствие белка в анализах мочи [20] .
Поскольку опухоль может быть злокачественной, материал, взятый после удаления пузырного заноса, обязательно направляется на гистологическое исследование и по его результатам назначается анализ на онкомаркеры [9] [11] [12] [13] .
Лечение пузырного заноса
При пузырном заносе проводят его хирургическое удаление. Оно включает контрольный острый кюретаж (выскабливание) и обязательное исследование состава тканей материала (гистологическое исследование). На исследование отправляют ткани, полученные в результате проведения аспирации, и после выскабливания.
Женщинам, желающим сохранить репродуктивную функцию, показано лечение с помощью вакуумной аспирации.
Процедура удаления пузырного заноса состоит из нескольких этапов:
- Подготовка шейки матки.
- Вакуумная аспирация.
- Выскабливание.
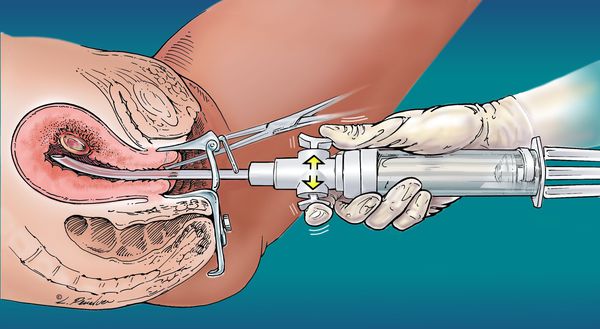
Послеоперационное наблюдение
После операции проводят еженедельный мониторинг уровня β-ХГЧ до тех пор, пока не будет получено три отрицательных теста подряд. Далее мониторинг проводится ежемесячно в течение первого года. Обязательным является УЗ-контроль через две недели после удаления пузырного заноса.
Если уровень β-ХГЧ неуклонно снижается, стремясь к нормальным значениям, то химиотерапия не требуется. При невозможности проведения подобного мониторинга рекомендуется применять стандартный вариант химиотерапии тремя курсами и по завершении — обследование.
После удаления пузырного заноса и восстановления привычного режима половой жизни женщина должна использовать контрацептивные средства на протяжении одного года после восстановления уровня β-ХГЧ до нормальных значений.
Женщинам, не планирующим рождение детей в будущем, может быть проведена гистерэктомия — операция по удалению матки [4] [9] [10] [11] [13] .
Прогноз. Профилактика
Зачастую прогноз благоприятный — полное излечение с сохранением фертильности у большинства пациенток. Современные методы, техники, принципы и схемы лечения позволяют успешно сохранять репродуктивную функцию даже пациенткам, нуждающимся в оперативном удалении опухоли.
Однако это не относится к многоплодным беременностям, осложнённым развитием полного или частичного пузырного заноса. Вероятность рождения живого младенца из многоплодной беременности с полным пузырным заносом составляет 30-50 %. При этом отмечаются развитие акушерских осложнений у 65 % женщин и неоплазии — у 25-45 % женщин [20] .
Важным условием профилактики рецидива пузырного заноса является наблюдение гинекологом в течение 1-1,5 лет. Новую беременность следует отложить до завершения наблюдения, а лучше до истечения двухлетнего периода после удаления заноса.
Для предохранения и восстановления гормонального баланса применяют гормональные контрацептивы, которые подбираются под контролем гинеколога.
Врачу необходимо помнить, что пациенткам, имеющим отрицательный резус-фактор, обязательно проведение иммуноглобулинотерапии, особенно в ситуации частичного пузырного заноса.
Ввиду недостаточной изученности патологии, мероприятия по профилактике не разработаны. Зарубежные и отечественные исследователи отмечают важную роль витамина А в профилактике пузырного заноса, так как его дефицит является фактором риска развития гестационной трофобластической болезни [1] [2] .

Пузырный занос при ЭКО
Развитие частичной формы пузырного заноса невозможно по причине подконтрольного оплодотворения яйцеклетки, которое производится единственным сперматозоидом. Что касается полного варианта, то в обычной программе ЭКО существует минимальный риск его развития, потому что на состояние яйцеклетки эмбриолог повлиять никаким образом не может. При этом использование технологии предимплантационной генетической диагностики (методы КФ-ПЦР и FISH) позволяет избежать подобного развития событий [10] [11] [12] [13] .

Об этом серьезном осложнении беременности врачи советской школы знали немного, так как частота этого заболевания была невысокой. Однако с развитием медицины, оказалось, что многие случаи трофобластической болезни не были вовремя диагностированы, так как некоторые агрессивные виды этой болезни быстро прогрессируют, и женщины после родов умирали в течение очень короткого периода.
Трофобластическую болезнь часто называют гестационной трофобластической болезнью(ГТБ), подчеркивая взаимосвязь этого вида заболевания с беременностью (гестацией). Существует доброкачественная ГТБ и злокачественная ГТБ, хотя сейчас чаще делят заболевания, которые входят в понятие ГТБ, на неинвазивные и инвазивные (распространяющиеся за пределы матки). В группу ГТБ входят: простой пузырный занос, деструирующий пузырный занос (chorioadenomadestruens), хорионкарцинома (хорионэпителиома) и трофобластическая опухоль плацентарного участка матки. Инвазивные заболевания ГБГ, куда входят все заболевания, кроме простого пузырного заноса, называют также гестационной трофобластической неоплазией, подчеркивая их связь с опухолевидными злокачественными процессами (раком). Пузырный занос называют еще молярной беременностью, потому что он возникает чаще всего в период беременности, и он может быть частичным и полным.
Трофобластическая болезнь возникает из клеток плаценты (трофобласта), вызывая их отек и разрастание. Если плод живой и разрастание опухоли частичное, такой вид пузырного заноса называют частичным или простым. Он переходит в злокачественный процесс только в 2% случаев. При полном пузырном заносе плод гибнет, и разросшийся отечный трофобласт (похожий на гроздья винограда) заполняет всю полость матки. Такой вид пузырного заноса может также прорастать стенку матки и распространяться на соседние органы. Во многих случаях болезнь прогрессирует в хорионкарциному (около 20% случаев) – одну из самых злокачественных опухолей. Эта опухоль за считанные недели метастазирует (распространяется) в легкие, печень, мозг и другие органы.
Частота возникновения пузырного заноса, особенно в странах Европы, включая Украину и Россию, за последние 10-15 лет значительно повысилась. Пузырный занос возникает в 1 случае на 120-200 беременностей и родов (по сравнению 1 случай на 4000-5000 беременностей два десятилетия тому назад), то есть чаще, чем внематочная беременность! Половина случаев хорионкарциномы возникает после пузырного заноса, 25% случаев – после аборта, и 25% – после родов. В прошлом было немало спекуляций, что причинами возникновения пузырного заноса могут быть внешние причины – экологические факторы. С развитием генетики ученые пришли к выводу, что это заболевание связано с дефектным набором хромосом плодного яйца. При полном пузырном заносе хромосомный набор (кариотип) трофобласта (и плода) – 46, ХХ или 46,ХУ (10-15% случаев), когда дефектная яйцеклетка, не имеющая хромосомного набора женщины, оплодотворяется сразу двумя нормальными сперматозоидами мужчины. При неполном пузырном заносе кариотип 69, ХХУ в результате слияния дефектных яйцеклетки и сперматозоидов.
Итак, появление кровянистых выделений при беременности не всегда опасны внематочной беременностью или прерыванием беременности. Важно в таких случаях исключить не менее серьезное осложнение – трофобластическую болезнь.
Читайте также:

