Септальные пороки сердца реферат
Обновлено: 05.07.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Пороки сердца: причины появления, симптомы, диагностика и способы лечения.
Определение
Порок сердца определяется как атипичное или аномальное строение его структур (камер, клапанов, крупных сосудов), являющееся следствием нарушений закладки и развития (врожденный порок сердца) либо разнообразных патологических изменений (приобретенный порок сердца). В результате формирования данной патологии нарушается работа сердца и формируется кислородная недостаточность органов и тканей организма, которая в конечном счете может привести к сердечной недостаточности.
Причины появления пороков сердца
У человека кровь, возвращающаяся к сердцу от всех органов и тканей (кровь, бедная кислородом), проходит через правое предсердие и затем через правый желудочек в легочную артерию, а оттуда поступает в легкие. В легких кровь обогащается кислородом, высвобождает углекислый газ и поступает в левое предсердие и левый желудочек, а оттуда перекачивается ко всем органам и тканям через аорту, а затем через артерии более мелкого калибра.
Работоспособность сердечной мышцы зависит от функционирования клапанов, которые при ее сокращении беспрепятственно пропускают кровь в следующий отдел, а при расслаблении не позволяют крови поступать обратно.
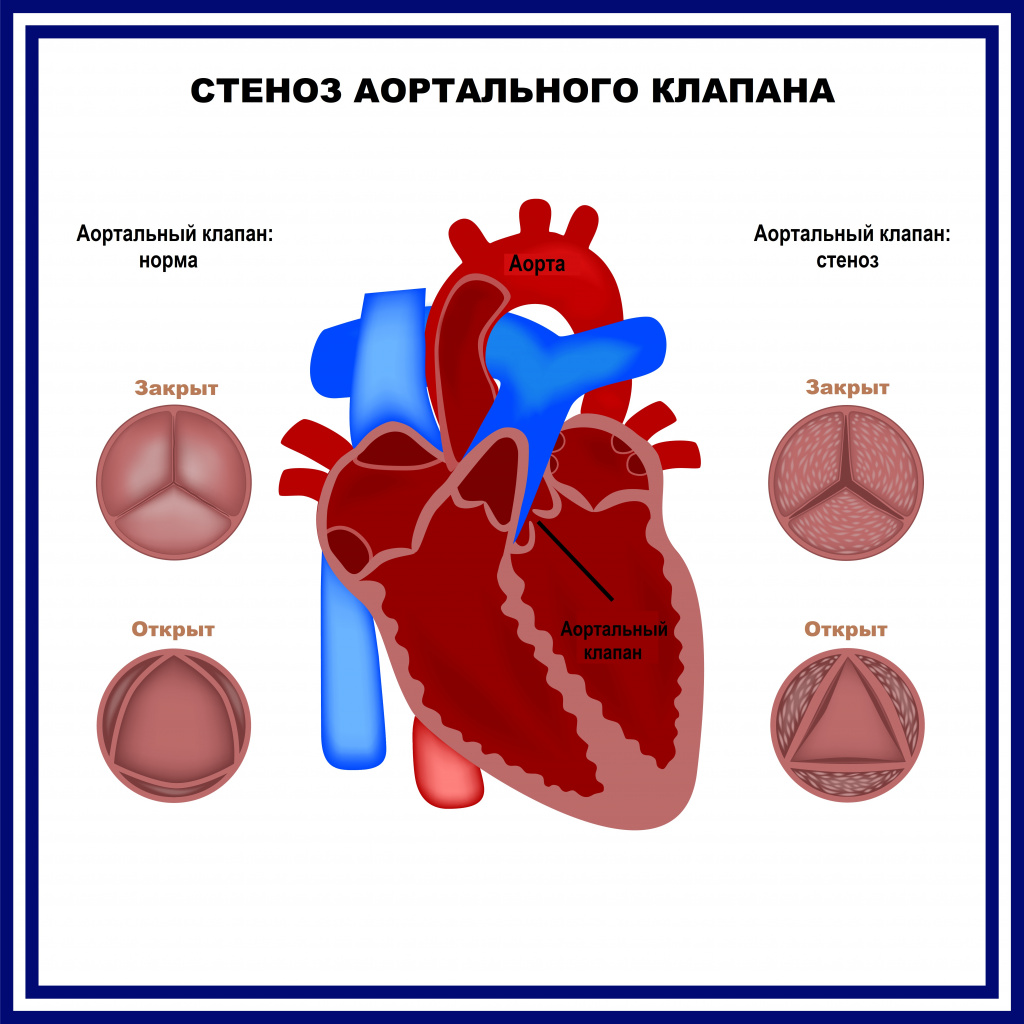
Врожденные пороки сердца весьма разнообразны. Описано более полутора сотен различных вариантов нетипичного строения сердца. Примерно один из 100 младенцев рождается с пороком сердца. Часто встречающимися патологиями сердца, диагностированными в младенчестве и детстве, являются дефекты межпредсердной и межжелудочковой перегородок (отверстия между камерами сердца). Нередко дефекты сочетаются с аномалиями клапанного аппарата сердца или крупных сосудов. Наиболее распространенным врожденным пороком сердца является двустворчатый аортальный клапан, который открывается при каждом сердечном сокращении, давая крови возможность течь от сердца ко всем органам. Нормальный аортальный клапан имеет три створки.
Двустворчатый аортальный клапан обычно не вызывает проблем в младенчестве или детстве, поэтому часто диагностируется только во взрослом возрасте.
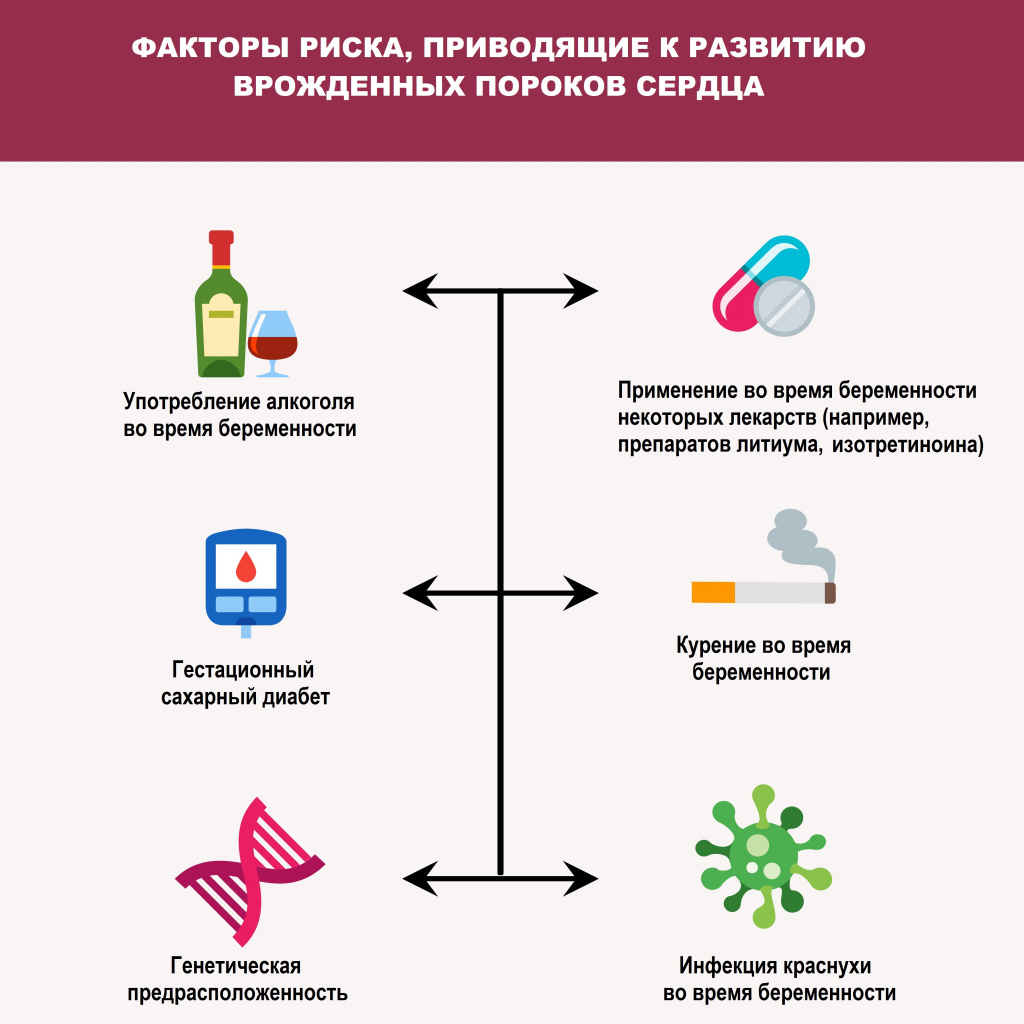
Среди причин развития врожденных пороков сердца выделяют генетические, экологические и инфекционные. Помимо этого, к их формированию могут приводить определенные заболевания (гестационный сахарный диабет, краснуха и системная красная волчанка) у матери, прием некоторых лекарственных препаратов, наркотиков и алкоголя во время беременности и другие факторы.
Приобретенные пороки – это аномалии и дефекты клапанов сердца, его отверстий или перегородок между камерами, отходящих от него сосудов, появившиеся в процессе жизни под воздействием морфологических и функциональных изменений в работе сердца. Митральный клапан страдает чаще, чем аортальный. Реже встречаются патологии трехстворчатого (трикуспидального) клапана и клапана легочной артерии. Заболевания могут манифестировать в любом возрасте под влиянием атеросклероза, кардиосклероза, ишемической, либо гипертонической болезни, ревматизма, системной патологии, травмы, сифилиса и некоторых других причин. Также к клапанным порокам сердца приводят дегенеративные изменения клапанов - при развитии заболевания нарушается их строение и функция, что вызывает перестройку гемодинамики, происходит перегрузка соответствующих отделов сердца, гипертрофия сердечной мышцы, нарушение кровообращения в сердце и в организме в целом.
Классификация заболевания
- стеноз - в результате патологического процесса возникает деформация тканей клапана и сужается отверстие, через которое кровь поступает в следующий отдел сердца;
- недостаточность клапанов - несмыкание клапанов сердца из-за изменения формы, их укорочения в результате рубцевания пораженных тканей;
- комбинированные и сочетанные пороки сердца:
- комбинированные – при наличии и стеноза, и недостаточности одного клапана;
- сочетанные – при поражении сразу нескольких клапанов.
- дегенеративные, или атеросклеротические (встречаются в 5-6% случаев) - чаще эти процессы развиваются после 40-50 лет, когда происходит отложение кальция на створках пораженных клапанов, что приводит к прогрессированию порока;
- ревматические, формирующиеся на фоне ревматических заболеваний (80% случаев);
- пороки, возникающие как результат воспаления внутренней оболочки сердца (эндокардит);
- сифилитические (в 5% случаев).
Симптомы пороков сердца
К клиническим симптомам пороков сердца относятся одышка, слабость, быстрая утомляемость, отеки нижних конечностей, нарушение сна, перебои в работе сердца, аритмия (чаще тахикардия), изменение цвета кожи (синюшность или бледность), набухание вен шеи и головы, беспричинное беспокойство, давящая боль в области сердца (особенно при физических нагрузках) или между лопатками, в редких случаях - потеря сознания.
Специфические симптомы врожденных пороков сердца зависят от возраста пациента. Поскольку нормальная циркуляция богатой кислородом крови необходима для нормального роста и развития организма, у младенцев может наблюдаться затрудненное или учащенное дыхание, плохой аппетит, потливость или повышенная частота дыхания во время кормления, цианоз губ и/или кожи, необычная раздражительность или отставание в прибавке в весе.
У детей и подростков могут наблюдаться снижение переносимости физических нагрузок, головокружения, обмороки.
Большинство серьезных пороков сердца у детей выявляются на основании симптомов, которые замечают родители, а также на основании отклонений, обнаруживаемых при осмотре врачом. Нарушенный ток крови через сердце обычно проявляется сердечными шумами, которые можно услышать с помощью стетоскопа. Аномальные сердечные шумы зачастую бывают громкими или резкими. Однако в подавляющем большинстве случаев сердечные шумы, отмечаемые в детском возрасте, являются функциональными и не обусловлены пороками сердца.
Выраженность и характер симптомов зависят от расположения пораженного клапана. При пороках клапанов левой половины сердца (митрального и аортального) в первую очередь страдают легкие, так как в их сосудах застаивается кровь, что проявляется одышкой и кашлем. Кроме того, возникают признаки недостаточного кровоснабжения головного мозга и самого сердца, головокружение, обмороки, стенокардия. При наличии цианоза одной из наиболее распространенных патологий является тетрада Фалло (ограничение поступления крови в легкие).
![Стеноз аортального клапана.jpg]()
При нарушении работы клапанов правой половины сердца (трехстворчатого и клапана легочной артерии) происходит застой крови в сосудах большого круга кровообращения, поэтому страдают все органы кроме легких. Развиваются отеки голеней и стоп, асцит (скопление жидкости в брюшной полости), увеличение печени и другое.отставание в прибавке в весе.
Признаки приобретенных пороков зачастую сочетаются с другими заболеваниями сердца, в частности, с ишемической болезнью, что затрудняет их клиническую дифференциацию.
Диагностика пороков сердца
Диагностические мероприятия, проводимые с целью обнаружения порока сердца, требуют комплексного подхода, но всегда начинаются со сбора анамнеза: врач выясняет жалобы пациента, время и обстоятельства их проявления, интенсивность, наследственные факторы. Далее проводится физикальный осмотр, который включает визуальный осмотр, пальпацию, перкуссию (простукивание), аускультацию (выслушивание).
Лабораторные исследования, которые назначают при подозрении на порок сердца:
-
клинический анализ крови;
Одно из основных лабораторных исследований для количественной и качественной оценки всех классов форменных элементов крови. Включает цитологическое исследование мазка крови для подсчета процентного содержания разновидностей лейкоцитов и определение скорости оседания эритроцитов.
![]()
1. Бухонкина, Ю. М. Врожденные пороки сердца и беременность: современное состояние проблемы, системное ведение на различных этапах / Ю. М. Бухонкина, Г. В. Чижова, А. В. Васильева // Здравоохранение Дальнего востока. - 2007. - № 6. - С.62-65.
2. Затикян Е. П. Врожденные и приобретенные пороки сердца у беременных. Функциональная и ультразвуковая диагностика. - М.: Триада-Х, 2004.
4. Шехтман М. М. Руководство по экстрагенитальной патологии у беременных / М. М. Шехтман. - М., 2003. - 816 с.
5. Cabrera E., Monroy J. Systilic and Diastolic laging of the heart // Am. Heart J.1952. V. 43. N 5. P. 661.
Септальные врожденные пороки сердца (ВПС) составляют почти половину всех врожденных пороков сердца и встречаются у беременных наиболее часто. Большинство из них благоприятно переносят беременность и роды при отсутствии признаков нарушения гемодинамики в малом круге кровообращения. При нормальном давлении в системе легочной артерии и наличии симптомов нарушения кровообращения в легких, выявляемых преимущественно при рентгенологическом исследовании, беременность может осложниться еще более выраженной декомпенсацией. Больные этой группы донашивают беременность при условии тщательного наблюдения и стационарного лечения [4].
Дефект межжелудочковой перегородки (ДМЖП) встречается наиболее часто, причём как в изолированном виде, так и в составе многих других пороков сердца. Среди ВПС частота данного порока варьирует от 27,7 % до 42,0 % [4].
Известно, что у пациентов с септальными ВПС нарушения гемодинамики в результате анатомических изменений в значительной степени влияют на данные ультразвукового сканирования сердца, такие как: размеры полостей сердца, степень гипертрофии миокарда, функция клапанного аппарата, сократительная способность миокарда, направленность движения межжелудочковой перегородки. Метод оценки внутрисердечной гемодинамики базируется на широко известных понятиях о систолической, объемной и смешанной перегрузках сердца, предложенных в 1952 г. E. Cabrera и J. Monroy [5].
Цель исследования - изучить состояние гемодинамики у беременных с септальными ВПС в динамике гестации.
Материалы и методы исследования
Нами было изучено состояние гемодинамики по результатам эхокардиографического сканирования 71 пациентки с ДМПП с естественным течением порока в динамике гестации и 36 беременных, страдающих ДМЖП, без хирургической коррекции в течение гестации.
Средний возраст обследуемых женщин составил 25,7±5,3 лет.
Результаты исследования и их обсуждение - большее количество ДМПП нами выявлено в средней и верхней частях, реже в нижней части (таблица 1).
Таблица 1 Характеристика расположения и диаметра отверстия ДМПП
В верхней части
В средней части
Нами установлено, что от диаметра ДМПП зависит клиническая компенсация женщины в динамике гестации. Так при ДМПП в диаметре менее 13 мм состояние женщины в течение беременности остается стабильным. При исходном диаметре ДМПП более 14 мм и его расположении в верхней и средней частях перегородки отмечено увеличение диаметра в течение беременности. При диаметре ДМПП 18 мм и более к 28 неделям беременности происходит его увеличение, сопровождающееся нарастанием нарушений со стороны митрального клапана и появлением легочной гипертензии различной степени тяжести.
Исследование митрального клапана выявило пролабирование задней створки митрального клапана у 7 (9,8 %) беременных до 5-6 мм, у 3 (4,2 %) пациенток с ДМПП в диаметре 20 мм в средней трети, выявлен пролапс митрального клапана II степени. Состояние этих женщин ухудшилось в сроке 28 недель беременности, появились признаки умеренной легочной гипертензии на фоне увеличения дефекта до 23 мм. Достоверных изменений средних значений состояния митрального клапана у больных, страдающих ДМПП, в течение беременности мы не наблюдали.
По нашим наблюдениям при эхокардиографии аортального клапана отсутствовала значимость средних значений диаметра кольца, области синуса Вальсальва и восходящей части аорты.
Нами выявлены достоверные изменения диаметра ствола и кольца легочной артерии в сторону увеличения во втором триместре беременности у женщин в состоянии клинической компенсации. В то же время у беременных с ХСН II в указанном сроке беременности эти изменения были более выраженными.
Увеличение правого предсердия было более выраженным при недостаточности кровообращения, что, по нашему мнению, ведет к нарушению кровообращения в малом круге, появлению или нарастанию легочной гипертензии под влиянием тех изменений в сердечно-сосудистой системе, которые происходят во время беременности, и, как следствие, ведет к появлению гипоксии как у матери, так и у плода. Поэтому появление указанных нарушений со стороны сердца у беременных, страдающих ДМПП, требуют тщательного контроля над состоянием матери, плода и адекватного лечения в течение беременности.
Увеличение полости левого предсердия в систолу у беременных, страдающих ДМПП, независимо от срока беременности было недостоверным.
При допплерографии у всех больных в динамике беременности выявлен шунтирующий систолический поток крови в области ДМПП. У 63 (88,7 %) из 71 беременных наблюдалась регургитация в области дефекта межпредсердной перегородки. Из них у 18 беременных она была средней степени выраженности и у 7 беременных выраженной.
ДМЖП может быть самостоятельным пороком сердца и входить в состав комбинированных пороков сердца. В большинстве случаев ДМЖП располагается в мембранозной части перегородки, на втором месте по частоте ДМЖП располагается в трабекулярной части, реже встречается ДМЖП в приносящей и инфундибулярной части перегородки. Нами обследовано 36 беременных, страдающих ДМЖП, без хирургической коррекции в течение гестации. Размеры выявленного диаметра ДМЖП представлены в таблице 2.
Пороки сердца – общее название для группы стойких нарушений сердечной деятельности, обусловленных патологическими изменениями строения сердца, его клапанного аппарата и отходящих от него сосудов. Как следствие, наступают расстройства внутрисердечной и общей гемодинамики (кровообращения).
Классификация, симптомы и признаки
Существует общепринятая классификация, согласно которой различают врожденные пороки сердца и приобретенные. Это 2 основные группы, каждая из которых включает несколько типов патологий. Они отличаются как причинами возникновения, так и симптомами, особенностями развития, методами диагностики и лечения.
Врожденный порок сердца (ВПС)
Возникает вследствие аномального формирования сердца и больших сосудов в первые 3–8 недель внутриутробного развития плода, чему способствовало негативное воздействие некоторых внешних факторов, болезни матери или прирожденная наследственность. Некоторые ВПС возникают в первые 2-3 месяца жизни человека из-за нарушения перестройки внутриутробного кровообращения плода, совмещенного с материнским кровотоком, на самостоятельный механизм.
Известно более 35 типов различных ВПС, далее приведены наиболее часто встречающиеся из них.
Дефект межпредсердной перегородки (ДМПП)
Врожденное аномальное соединение между левым и правым предсердиями, которому в 2-3 раза больше подвержены представители женского пола. У детей может протекать без каких-либо симптомов, некоторые спокойно занимаются спортом. С возрастом появляются
- одышка при физической нагрузке;
- бледность кожи;
- утомляемость;
- предрасположенность к бронхитам.
На какое-то время самочувствие может субъективно улучшиться, но после 20 лет у большинства больных состояние ухудшается. Нарастает одышка, появляется цианоз (синюшный окрас) кожных покровов, нарушается ритм сердца.
Дефект межжелудочковой перегородки (ДМЖП)
Открытый артериальный проток (ОАП)
Артериальный проток – сосуд, соединяющий аорту и легочную артерию, необходим только для внутриутробного развития плода. После первого вдоха при рождении появляется легочное кровообращение, и необходимость в протоке отпадает, он закрывается на протяжении 10 дней. Пороком считается его функционирование у доношенных детей свыше этого срока.
Клинические проявления зависят от объема сбрасываемой через проток крови. При широком протоке, когда сброс большой, отмечается:
- отставание в физическом развитии;
- слабость;
- утомляемость;
- бледность;
- одышка при физической нагрузке;
- подверженность ОРВИ и пневмониям;
Если же размер протока небольшой, то патология длительное время не демонстрирует никаких признаков, выражаясь в пубертатном возрасте или позже (роды, значительные нагрузки, занятия спортом). Пульс у пациентов с ОАП высокий, быстрый, определяется пульсация сосудов шеи, капиллярный пульс. Диастолическое давление снижено, хотя систолическое в норме или умеренно повышено.
Коарктация аорты (КА)
Врожденное сужение аорты, чаще всего в месте перехода дуги аорты в её нисходящую часть. Составляет 5-8% от общего числа ВПС, среди больных гораздо больше мужчин. Симптоматика определяется анатомическими, возрастными изменениями и сочетанием с другими ВПС, а именно:
- замедление физического развития;
- диспропорция телосложения – хорошее развитие плечевого пояса на фоне общей задержки роста, гипотрофия мышц нижних конечностей;
- повышенная утомляемость;
- головные боли;
- головокружения, обмороки.
Со временем возможны носовые кровотечения, боли в области сердца, судороги мышц ног, жалобы на то, что мерзнут стопы. У женщин могут быть нарушения менструального цикла, бесплодие. Иногда у больных случаются гипертонические кризы.
Сегодня ВПС встречаются с частотой 8 на 1000, или 1 на 125 новорожденных. Чаще других видов наблюдается ДМЖП (от 30 до 50% всех ВПС), ОАП приходится на 10% случаев.
Приобретенный порок сердца (ППС)
Заболевание, в основе которого лежат морфологические (изменения в строении) или функциональные нарушения клапанного аппарата (створок клапанов, фиброзного кольца, хорд, папиллярных мышц). Развиваются ППС в результате острых или хронических болезней либо травм, нарушающих функцию клапанов и вызывающих изменения внутрисердечной гемодинамики.
В нормальном состоянии сердечные клапаны обеспечивают ток крови в одном направлении: в должные моменты они закрываются и открываются, пропуская кровь или ставя ей заслон. При образовании порока случается органическое поражение клапанного аппарата различного генеза (происхождения). Поражение клапанов сердца проявляется в их неспособности к полному раскрытию (приводит к сужению соответствующего отверстия) либо в неполном смыкании (вызывает их недостаточность).
Стеноз (сужение) клапанных отверстий сопровождается уменьшением площади выходного отверстия, что приводит к затруднению опорожнения полости сердца и увеличению давления между его отделами.
Недостаточность клапанов характеризуется регургитацией, то есть обратным потоком крови за счет неполного смыкания створок по причине их укорачивания, сморщивания, перфорации либо расширения фиброзного клапанного кольца.
Недостаточность митрального клапана (НМК)
![Порок сердца]()
Неспособность левого предсердно-желудочкового клапана препятствовать обратному току крови из левого желудочка в левое предсердие во время систолы (сокращения) желудочков сердца. Регистрируется у 50% больных с различными пороками сердца, но в чистом виде встречается редко. У детей наблюдается гораздо чаще, чем у взрослых. Часто совмещается с митральным стенозом или пороками клапанов аорты. В течении НМК условно выделяют 3 периода: компенсации, легочной венозной гипертензии и правожелудочковой недостаточности.
Поскольку компенсация приходится на самый мощный отдел сердца – левый желудочек, то этот период довольно длительный. Бессимптомное течение можно наблюдать на протяжении нескольких лет. При появлении клинических симптомов наиболее типичны жалобы на одышку (98%), быструю утомляемость (87%). На более поздних стадиях отмечаются:
- акроцианоз – цианоз губ, кончика носа, пальцев;
- ортопноэ – одышка в лежачем положении, пациент вынужденно предпочитает сидячее либо полулежащее положение;
- отеки на ногах;
- набухание шейных вен;
- редко – увеличение живота в объеме (асцит).
Митральный стеноз (МС)
Так называют сужение левого предсердно-желудочкового отверстия, что препятствует току крови из левого предсердия в желудочек при диастоле желудочков. Самая характерная жалоба – одышка, именно она часто служит причиной обращения к врачу. Она возникает при нагрузке, когда площадь клапана уменьшается вдвое. По мере прогрессирования сужения появляются другие симптомы:
- ортопноэ;
- ночные приступы сердечной астмы;
- тахикардия;
- мышечная слабость, быстрая утомляемость;
- тяжесть в правом подреберье;
- диспепсические расстройства;
- боли в области сердца.
Типичные признаки тяжелого МС – синюшно-красный цвет щек, возникающий в результате уменьшения сердечного выброса, и разный пульс на лучевых артериях верхних конечностей.
Недостаточность клапана аорты
Причиной служит деформация соединительной ткани клапана аорты. Его створки стают короче, могут провисать, края утолщаются – всё это приводит к недостаточному смыканию створок при диастоле.
Симптоматика зависит от темпов формирования и размера дефекта клапана. На стадии компенсации субъективные ощущения обычно отсутствуют. Одышка начинается только при значительной физической нагрузке, но далее, по мере развития недостаточности левого желудочка, – в покое и напоминает сердечную астму. Также могут присутствовать:
Иногда присутствует капиллярный пульс – ритмичное изменение интенсивности окраса нёбного язычка и миндалин (симптом Мюллера), ногтевого ложа (симптом Кринке).
Стеноз устья аорты
Вследствие поражения створки аортального клапана утолщаются, стают плотнее, этим процессам способствует появление фиброзных наложений на желудочковой стороне клапана. Одновременно разрастается ткань клапана из-за механического раздражения интенсивным кровотоком. Свободные края створок спаиваются, что вызывает постепенное сужение аортального отверстия.
При небольших анатомических изменениях аортального клапана пациенты на протяжении многих лет не жалуются на здоровье, сохраняют довольно высокую трудоспособность, могут заниматься спортом и хорошо переносить большие физические нагрузки. Более выраженная преграда для кровотока из левого желудочка увеличивает силу сердечных сокращений, появляется ощущение выраженного сердцебиения. Развитие порока сопровождается такими признаками:
- быстрая утомляемость;
- одышка;
- головокружение;
- потеря сознания;
- бледность
- пульс медленный, слабый.
Нередко наблюдается стенокардия напряжения, вызванная несоответствием коронарного кровотока метаболическим потребностям гипертрофированного левого желудочка. Неадекватная, чрезмерная нагрузка сожжет спровоцировать отек легких. Появление приступов сердечной астмы в сочетании со стенокардией рассматриваются как симптом неблагоприятного прогноза.
Сочетанный аортальный порок сердца
Представляет собой сочетание клапанного стеноза устья аорты и недостаточности аортального клапана. Створки утолщенные, ригидные (двигаются с трудом), сросшиеся, что обуславливает их неполное раскрытие при систоле желудочков.
Недостаточность трикуспидального клапана (НТК)
Порок связан с регургитацией крови из правого желудочка в правое предсердие. Компенсаторные механизмы во многом схожи с таковыми в левых отделах сердца при НМК. Но ввиду ограниченных компенсаторных возможностей тонкостенного правого предсердия рано возникают системная венозная гипертензия и развернутая картина правожелудочковой недостаточности.
С началом декомпенсации порока развивается быстро прогрессирующая симптоматика:
- гипостатические отеки, увеличивающиеся к вечеру (обычно на стопах и голенях);
- никтурия – частые позывы к мочеиспусканию ночью;
- тяжесть в правом подреберье (из-за увеличения печени);
- боли в эпигастрии (при застойном гастрите);
- одышка;
- акроцианоз;
- снижение температуры кистей и стоп;
- желтый оттенок кожи.
Диагностика
Диагностические мероприятия при обнаружении порока сердца и определении его типа требуют комплексного подхода. Для начала врач собирает анамнез: выясняет жалобы пациента, время и обстоятельства их проявления, интенсивность, наследственные факторы. На этом этапе ценной будет и информация от близких людей, нередко они замечают подробности, которым больной не придает значения.
Далее врач проводит физикальную диагностику:
- визуальный осмотр;
- пальпацию (ощупывание);
- перкуссию (простукивание);
- аускультацию (выслушивание).
Визуально оценивают окрас кожного покрова, строение тела пациента, особенности развития, предпочитаемую позу. При пальпации определяются характеристики пульса, сердечных сокращений, систолическое дрожание, температура кожных покровов на разных участках тела. Аускультативно определяются тоны сердца, их акценты, диастолические и систолические шумы. Перкуторно выявляется расширение границ сердца, других органов. Обязательно измеряется артериальное давление.
В обязательном порядке назначается лабораторная диагностика:
- биохимический и общий анализ крови (СОЭ, лейкоциты, гемоглобин);
- серологическое исследование (белки, белковые фракции, фибриноген и пр.);
- коагулограмма.
После физикальной и лабораторной диагностики назначают инструментальные методы обследования.
Эхокардиография
Один из основных методов диагностики пороков сердца и выявления сопутствующих им аномалий. Разрешает осуществить подробную визуализацию аномалии, оценить её размеры и влияние на гемодинамику. В режимах цветного и импульсного доплера есть возможность определить скорость и направление кровотока. Ключевое исследование для подтверждения диагноза, оценки тяжести патологии и прогноза.
Разновидность этой методики – чреспищеводная эхокардиография – показана при затрудненной по разным причинам классической трансторакальной эхокардиографии. Обязательно осуществляется при операции на клапане для мониторинга результатов.
Катетеризация сердца
Применяется для подтверждения диагноза, если доплерэхография не в состоянии детально выявить морфологические параметры порока и его гемодинамическую значимость, а также при выполнении некоторых видов коррекции аномалий.
Нагрузочные тесты
Тесты с физической нагрузкой полезны для обнаружения объективных признаков у пациентов без клинических симптомов и выраженных жалоб. Метод рекомендован истинно бессимптомным больным с аортальным стенозом.
Компьютерная томография (КТ)
Методика разрешает точно установить выраженность кальциноза клапанов с высокой достоверностью результата. В специализированных центрах спиральную КТ используют для исключения ишемической болезни сердца у пациентов с низким риском атеросклероза.
Также применяют другие методы инструментального обследования:
- электрокардиографию (ЭКГ);
- рентгенографию органов грудной клетки в двух проекциях;
- суточное мониторирование ЭКГ.
Причины развития
К наиболее распространенным причинам врожденных пороков относятся:
- неблагоприятные факторы окружающей среды (химические, биологические, физические тараторены);
- сочетанное воздействие наследственных факторов и окружающей среды – обуславливают 90% случаев ВПС;
- хромосомные аномалии (8%);
- перенесенная при беременности краснуха;
- прием некоторых лекарственных препаратов (противосудорожные, гормональные контрацептивы и др.).
Среди причин развития приобретенных пороков сердца называют:
Лечение
В большинстве случаев рекомендовано оперативное лечение пороков сердца, то есть осуществление хирургических операций. Традиционная (медикаментозная) терапия играет роль вспомогательной методики, используются препараты для профилактики и лечения сердечной недостаточности и других осложнений.
Лечение медикаментами при ВПС патогенетическое, направлено на мобилизацию компенсаторных механизмов и достижение оптимального состояния организма больного ко времени хирургической операции. Консервативная терапия при ППС на стадиях компенсации поводится медикаментозная терапия сердечной недостаточности и, при необходимости, ревмокардита, операции показаны в случае декомпенсации.
Какие врачи лечат
![Порок сердца]()
Ключевую роль в процессе лечения любого типа порока сердца играют специализированный врач-кардиолог, кардиотерапевт и кардиохирург. Именно они на основании полученной в ходе всесторонней диагностики совокупности данных ставят диагноз и определяют дальнейшую тактику лечения.
Помимо них в процессе лечения принимают участие врачи инструментальной и лабораторной диагностики. Больным с пороком сердца нужно в обязательном порядке проходить тщательное обследование хотя бы раз в год. Это позволит вовремя выявить критические нарушения и предпринять необходимые лечебные мероприятия.
Пороки сердца часто сложно отличить от других заболеваний. Так, коарктация аорты часто проходит под маской вегетососудистой дистонии, артериальной гипертензии неясного генеза. Симптоматика артериального стеноза схожа с клинической картиной целого ряда сердечно-сосудистых заболеваний, а митральный стеноз нужно отличать от тиреотоксикоза.
Показания
Для патологий, вызванных ВПС показания к проведению хирургических операций следующие:
- признаки сердечной недостаточности при неэффективности медикаментозной терапии;
- значительный артериовенозный сброс (соотношение легочного к системному объему крови 1,5:1 и больше);
- отставание ребенка в физическом развитии;
- обнаружение дилатации правого предсердия и правого желудочка по данным эхокардиографии;
- признаки легочной гипертензии.
Показанием к операции при ППС является развитие любого типа этих пороков до стадии выраженной декомпенсации, когда возникает непосредственная угроза жизни пациента.
Противопоказания
Противопоказанием для оперативного вмешательства при ВПС будет развитие обратного (веноартериального) сброса крови через дефект.
Относительными противопоказаниями при ППС выступают:
- гемодинамическая нестабильность;
- ишемическая болезнь сердца без должного лечения;
- тяжелая легочная патология;
- тромб в левом предсердии;
- тяжелая сопутствующая аортальная патология и др.
Стоимость первичного приема, исследований, лечения
Говорить о какой-либо фиксированной цене лечения порока сердца в Москве будет нецелесообразно. Нужно понимать, что ситуация каждого пациента индивидуальна, очень многое зависит от особенностей и состояния организма, типа и стадии развития порока. Лечение этой патологии не может быть дешевым, но это не повод отчаиваться. Существует государственная программа финансирования (полного или частичного) лечения таких пациентов, в том числе проведения операций за счет бюджетных средств.
Сориентироваться в стоимости первичного приема можно по соответствующей таблице услуг. Там же приведены цены на основные виды диагностических процедур, лабораторные анализы.
Здесь практикуют ведущие кардиологи и кардиохирурги России. При необходимости пациентов консультируют академики, профессора, кандидаты и доктора медицинских наук, ведь клиника является базой для медицинского университета. Поддерживается постоянная связь с международными врачебными сообществами, внедряются новые методики лечения.
Не менее важно техническое оснащение. Оснащение современным сверхточным оборудованием, помноженное на многолетний опыт врачей, позволяет добиться успеха даже в самых тяжелых случаях. Огромное значение имеет и своевременное обращение за медицинской помощью, а в случае с пороком сердца счет времени может быть на дни. Не медлите, запишитесь на прием – мы сумеем помочь!
Врожденные пороки сердца (ВПС) – возникающие внутриутробно анатомические дефекты сердца и/или его сосудов.
Классификация. Предложено несколько классификаций врожденных пороков сердца, общим для к-рых является принцип подразделения пороков по их влиянию на гемо-динамику. Наиболее обобщающая систематизация пороков характеризуется объединением их, в основном по влиянию на легочный кровоток, в следующие 4 группы.
I. Пороки с неизмененным (или мало измененным) легочным кровотоком: аномалии расположения сердца, аномалии дуги аорты, ее коарктация взрослого типа, стеноз аорты, ат-резия аортального клапана; недостаточность клапана легочного ствола; митральные стеноз, атрезия и недостаточность клапана; трехпредсердное сердце, пороки венечных артерий и проводящей системы сердца.
II. Пороки с гиперволемией малого круга кровообращения: 1 )не сопровождающиеся ранним цианозом — открытый артериальный проток, дефекты межпредсердной и межжелудочковой перегородок, синдром Лютамбаше, аортолегочный свищ, коарктация аорты детского типа; 2) сопровождающиеся цианозом —трикуспидальная атрезия с большим дефектом межжелудочковой перегородки, открытый артериальный проток с выраженной легочной гипертензией и током крови из легочного ствола в аорту.
III. Пороки с гиповолемией малого круга кровообращения: 1) не сопровождающиеся цианозом — изолированный стеноз легочного ствола; 2) сопровождающиеся цианозом—триада, тетрада и пентада Фалло, трикуспидальная атрезия с сужением легочного ствола или малым дефектом межжелудочковой перегородки, аномалия Эбштейна (смещение створок трикуспидального клапана в правый желудочек), гипоп-лазия правого желудочка.
IV. Комбинированные пороки с нарушением взаимоотношений между различными отделами сердца и крупными сосудами: транспозиция аорты и легочного ствола (полная и корригированная), их отхождение от одного из желудочков, синдром Тауссиг — Бинга. общий артериальный ствол, трехка-мерное сердце с единым желудочком и др.
Приведенное подразделение пороков имеет практическое значение для их клинической и особенно рентгенологической диагностики, т. к. отсутствие или наличие изменений гемо-динамики в малом круге кровообращения и их характер позволяют отнести порок к одной из групп I—III или предположить пороки IV группы, для диагностики к-рых необходима, как правило, ангиокардиография. Некоторые врожденные пороки сердца (особенно IV группы) встречаются весьма редко и только у детей. У взрослых из пороков I—II групп чаще выявляются аномалии расположения сердца (прежде всего декстрокардия), аномалии дуги аорты, ее коарктация, аортальный стеноз, открытый артериальный проток, дефекты межпредсердной и межжелудочковой перегородок; из пороков
Клиническая картина ВПС весьма разнообразна и определяется анатомическими особенностями порока, степенью компенсации и возникающими осложнениями. Симптомами ВПС могут быть одышка, иногда даже при небольшом физическом напряжении, сердцебиение, слабость, бледность или, напротив, цианотическая окраска щек, боли в области сердца, обмороки, отеки, отставание в физическом развитии.
Существует определенная периодичность в течении ВПС, что позволяет выделить три фазы. Во время первой фазы (первичная адаптация) организм ребенка приспосабливается к нарушениям кровообращения, вызванным пороком. При небольших нарушениях клинические проявления болезни могут быть мало выражены. При значительных нарушениях гемодинамики легко развивается декомпенсация. У детей раннего возраста даже сравнительно простой анатомический порок (открытый артериальный проток, дефект перегородок сердца) может протекать очень тяжело и приводить к смерти.
Если дети с ВПС не погибают в первую фазу болезни, то обычно после 2–3 лет наступает значительное улучшение в их состоянии и развитии. Вторая фаза – относительная компенсация, когда субъективные жалобы ребенка уменьшаются или отсутствуют, улучшается общее состояние, ребенок становится более активным, лучше прибавляет в весе, у него реже возникают простудные заболевания. Вслед за второй фазой, независимо от ее длительности, неизбежно развивается третья – терминальная, которая наступает при исчерпании компенсаторных возможностей и развитии дистрофических и дегенеративных изменений в сердечной мышце и различных органах, а также при присоединении осложнений. Как правило, третья фаза болезни заканчивается смертью больного.Симптомы порока при небольшом дефекте могут отсутствовать В течение десятилетий. Более типичны ограничение с юности переносимости высокой физической нагрузки вследствие появления при ней одышки, ощущения тяжести или нарушений ритма сердца, а также повышенная склонность к респираторным инфекциям. По мере нарастания легочной гипертензии основной становится жалоба на одышку при все меньшей нагрузке, а при реверсии шунта появляется цианоз (вначале периодический—при нагрузке, затем стойкий) и постепенно нарастают проявления право-желудочковой сердечной недостаточности. У больных с большим дефектом может быть сердечный горб. Аускультативно определяются расщепление и акцент II тона над легочным стволом, у части больных — систолический шум во II—III межреберьях слева от грудины, который усиливается при задержке дыхания на выдохе. Возможна мерцательная аритмия, не характерная для других врожденных пороков сердца.
Система физических упражнений, направленных на повышение функционального состояния до необходимого уровня (100% ДМПК и выше), называется оздоровительной, или физической, тренировкой (за рубежом - кондиционная тренировка). Первоочередной задачей оздоровительной тренировки является повышение уровня физического состояния до безопасных величин, гарантирующих стабильное здоровье. Важнейшей целью тренировки для людей всех возрастов является профилактика сердечно-сосудистых заболеваний, являющихся основной причиной нетрудоспособности и смертности в современном обществе. Кроме того, необходимо учитывать возрастные физиологические изменения в организме в процессе инволюции. Все это обусловливает специфику занятий оздоровительной физической культурой и требует соответствующего подбора тренировочных нагрузок, методов и средств тренировки.
В оздоровительной тренировке (так же, как и в спортивной) различают следующие основные компоненты нагрузки, определяющие ее эффективность: тип нагрузки, величину нагрузки, продолжительность (объем) и интенсивность, периодичность занятий (количество раз в неделю), продолжительность интервалов отдыха между занятиями.
Характер воздействия физической тренировки на организм зависит прежде всего от вида упражнений, структуры двигательного акта. В оздоровительной тренировке различают три основных типа упражнений, обладающих различной избирательной направленностью:
1 тип -- циклические упражнения аэробной направленности, способствующие развитию общей выносливости;
2 тип -- циклические упражнения смешанной аэробно- анаэробной направленности, развивающие общую и специальную (скоростную) выносливость;
3 тип -- ациклические упражнения, повышающие силовую выносливость. Однако оздоровительным и профилактическим эффектом в отношении атеросклероза и сердечно-сосудистых заболеваний обладают лишь упражнения, направленные на развитие аэробных возможностей и общей выносливости. (Это положение особо подчеркивается в рекомендациях Американского института спортивной медицины.) В связи с этим основу любой оздоровительной программы должны составлять циклические упражнения, аэробной направленности.
Тренировка на выносливость в циклических видах возможна для людей, имеющих пороки сердца. Лечение этих больных в современных клиниках немыслимо без физической реабилитации, основой которой, как говорилось выше, являются аэробные упражнения постепенно возрастающей продолжительности и интенсивности. Так, например, в реабилитационном центре Торонто (Канада) в течение 10 лет, интенсивной физической тренировкой, включающей быструю ходьбу и медленный бег, под наблюдением опытных кардиологов успешно занималось более 5000 больных. Некоторые из них настолько повысили свои функциональные возможности, что смогли принять участие в марафоне. Конечно, это уже не массовая физкультура, а сложная система реабилитационных мероприятий. Однако после завершения больничного и санаторно-курортного этапов реабилитации в специализированных кардиологических учреждениях и перехода (примерно через 6-12 месяцев после выписки из стационара) к поддерживающему этапу, который должен продолжаться всю последующую жизнь, многие пациенты могут и должны заниматься оздоровительной тренировкой в зависимости от своего функционального состояния. Дозировка тренировочных нагрузок производится в соответствии с данными тестирования по тем же принципам, что и у всех сердечно-сосудистых больных: интенсивность должна быть несколько ниже пороговой, показанной в велоэргометрическом тесте. Так, если при тестировании боли в области сердца или гипоксические изменения на ЭКГ появились при пульсе 130 уд/мин, то нужно тренироваться, снизив величину ЧСС на 10-20 уд/мин на ранних этапах реабилитации. За рубежом используются полностью контролируемые программы занятий в виде строго дозированной работы на велоэргометре или ходьбы на тредбане (бегущей дорожке) под наблюдением медицинского персонала (по 20-30 мин 3-4 раза в неделю). По мере роста тренированности и повышения функциональных возможностей системы кровообращения пациенты постепенно переводятся на частично контролируемые программы, когда 1 раз в неделю занятия проводятся под наблюдением врача, а 2 раза дома самостоятельно быстрая ходьба и бег, чередующийся с ходьбой, при заданной ЧСС. И наконец, на поддерживающем этапе реабилитации (через год и более) можно переходить к самостоятельным занятиям ходьбой и бегом, периодически контролируя свое состояние у врача. Такая целенаправленная долговременная программа дает весьма обнадеживающие результаты.
Систематические физические тренировки больных значительно повышают толерантность к физическим нагрузкам, трудоспособность.
Программа физических тренировок включает утреннюю гимнастику, дозированную ходьбу, бег трусцой (в поликлинических и домашних условиях). Вид и объем физических тренировок устанавливаются индивидуально для каждого больного. Физические тренировки должны выполняться под наблюдением врача-кардиолога и методиста ЛФК с ежедневным анализом самочувствия больного.
Тренирующий эффект наступает при активных занятиях 30-45 мин 2-3 раза в неделю. Ориентировочно уровень тренирующих нагрузок определяется по частоте сердечных сокращений. Практически пульс при тренировочных нагрузках должен быть 10-12 мин -1 ниже того уровня, при котором возникают (хм одышка, сердцебиение, усталость. При более продолжительщ упражнениях (свыше 5-10 мин) пульс должен быть ниже максимального уровня на 20-30 мин -1 .
Для физических тренировок можно использовать ходьбу, которая очень хорошо дозируется, и бег трусцой. Можно также пользовать ходьбу и бег в заданном темпе на тредмилле.
Н. А. Амосов (1989) рекомендует три программы ходьбы в зависимости от функционального состояния больного.
Программа № 1 (табл. 24) является наиболее интенсивной рассчитана на 16 недель. Программа № 2 (табл. 25) менее интенсивна и рассчитана на 32 недели. Программа № 3 (табл. 26) наименее интенсивна и тоже рассчитана на 32 недели.
В табл. 27 приведены варианты дозированной ходьбы для| поддержания физического состояния, достигнутого после завершения одной из трех основных программ.
Читайте также: